Когда делать первое УЗИ при беременности – «счастливые дни» для скрининга 1 триместра
Мир современной женщины всегда насыщен важными событиями, встречами и бесконечной чередой заранее запланированных дел. При наступлении беременности многие запланированные события могут быть переведены из «ожидаемых» в «невыполнимые» или просто отложены на неопределенное время. Заранее побеспокоиться и перенести важное мероприятие на наиболее подходящее время достаточно сложно, ведь планирование событий на фоне беременности весьма непростая наука.
Поэтому, при наступлении беременности, желательно составить хотя бы приблизительный «план жизни на 9 месяцев». К примеру, известно, что декретному отпуску, чаще всего предшествует неизрасходованный очередной отпуск, а постановке на учет по беременности предшествует факт установления наступившей и нормально развивающейся беременности.
Многие события теперь будут зависеть от того, как развивается новая жизнь. Так, при установлении диагноза многоплодной беременности, изменится не только предполагаемый срок родов, но и декретный отпуск наступит на 14 дней раньше, а вместе с ним переместится начало неизрасходованного отпуска.
Когда нужно делать УЗИ во время беременности
В 2012 г на территории г. Санкт-Петербурга в силу вступил нормативный акт «Распоряжение Комитета по Здравоохранению правительства Санкт-Петербурга № 39-р»1. Исходя из вышеуказанного документа, для полноценного УЗИ-скрининга желательно прохождение исследования в «…первом триместре: 11+0-13+6 недель; 18+0-20+6 недель; и 32+0-34+6 недели беременности». Однако, эти сроки применимы только к неосложненной одноплодной беременности. При этом ранняя постановка на учет ограничена сроком до 12 недель беременности с вытекающими последствиями (выплата единовременного пособия женщинам, вставшим на учет в медицинских учреждениях в ранние сроки беременности п.
Следовательно, в 11 недель беременная может быть поставлена на учет при констатации факта развивающейся беременности, для чего рекомендуется УЗИ «…в первом триместре». Большинство врачей рекомендуют делать его на сроках 7-8 недель беременности, потому что именно на этом сроке всегда определяется сердцебиение развивающегося эмбриона как признак физиологичного развития беременности.
Следующие обязательные этапы ультразвукового исследования являются скрининговыми (англ. screening – просеивание). Вся беременность делится на три периода (триместра) и в каждом важную роль играет УЗИ.
Что такое диагностическое окно для УЗИ при беременности
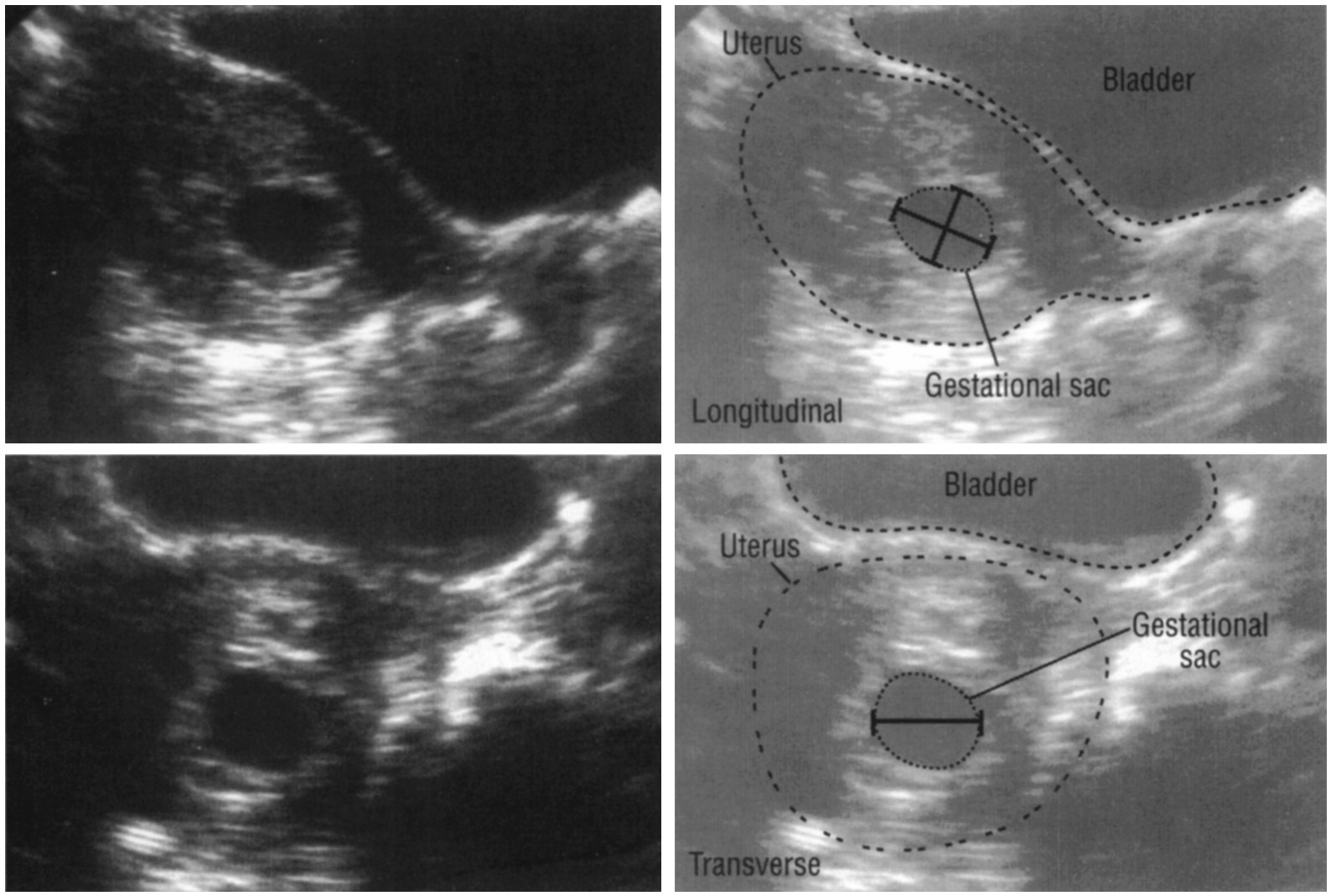
Первое скрининговое исследование проводятся на сроках с 11 недель 0 дней беременности до 13 недель 6 дней беременности. Эти границы приняты для своевременного выявления патологических состояний, определяющих прогноз для здоровья плода. Теоретически, любая беременная женщина может обратиться для проведения УЗИ как в начале одиннадцатой, так и в конце тринадцатой недели – весь период является скрининговым. Однако, среди докторов, посвятивших свою жизнь пренатальной ультразвуковой диагностике, существует мнение о наиболее предпочтительном периоде в каждом скрининговом сроке – так называемое «диагностическое окно» или «счастливые дни».
Теоретически, любая беременная женщина может обратиться для проведения УЗИ как в начале одиннадцатой, так и в конце тринадцатой недели – весь период является скрининговым. Однако, среди докторов, посвятивших свою жизнь пренатальной ультразвуковой диагностике, существует мнение о наиболее предпочтительном периоде в каждом скрининговом сроке – так называемое «диагностическое окно» или «счастливые дни».
Сроки прохождения ультразвукового исследования плода
Регламентированный законодательно срок (распоряжение КЗ СПб № 39-р от 01.02.12 г) |
Оптимальные сроки/«счастливые дни» |
|
— |
7-8 |
|
11 нед. 0 дн. – 13 нед. 6 дн. |
12 нед. |
|
18 нед. 0 дн. – 20 нед. 6 дн. |
20 нед. 0 дн. — 20 нед. 6 дн. |
|
32 нед. 0 дн. – 34 нед. 6 дн. |
32 нед. 0 дн. — 33 нед. 3 дн. |
Диагностическое окно в 1 триместре беременности
Для первого скринингового исследования эти дни включают промежуток с 12 нед. 2 дня до 12 нед. 4 дня. Именно в этом интервале плод уже достаточно вырос для оценки самых маленьких органов (хрусталики глаз, сердце), и вероятность констатации наиболее важных морфологических изменений значимо выше, нежели в 11 недель 0 дней. С другой стороны, каждый прожитый малышом день увеличивает не только рост и массу тела, но качество картинки на аппарате УЗИ.
По данным различных авторов, частота врожденной патологии достигает 5%, и для пациентов этой группы особенно важно выявить проблему на раннем сроке. В таких особенных случаях может потребоваться расширение спектра диагностических процедур, включая пренатальное кариотипирование (получение образцов ткани плода или околоплодных структур с целью определения его кариотипа). Для проведения этих процедур требуется время, начиная с подготовки необходимых анализов беременной, заканчивая проведением непосредственно инвазивной диагностики и получения результатов о состоянии здоровья плода.
В таких особенных случаях может потребоваться расширение спектра диагностических процедур, включая пренатальное кариотипирование (получение образцов ткани плода или околоплодных структур с целью определения его кариотипа). Для проведения этих процедур требуется время, начиная с подготовки необходимых анализов беременной, заканчивая проведением непосредственно инвазивной диагностики и получения результатов о состоянии здоровья плода.
В некоторых случаях установленное заболевание плода поднимает вопрос о невозможности пролонгирования беременности. Согласно действующего законодательства РФ, сама процедура медицинского прерывания беременности по решению женщины может быть выполнена «…не позднее окончания двенадцатой недели беременности», но «…не ранее 48 часов с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности» (п. 3.1, п.3-б ст. 56. ФЗ № 323 от 21.11.12 г)2. Иными словами, если пациентка обратится для проведения УЗИ в 12 недель 5 дней, при выявлении серьезной патологии она направляется уже не на искусственный медицинский аборт, а на прерывание беременности, которое является более сложной и травмирующей процедурой. Поэтому на вопрос о наилучшем роке для проведения первого скрининга, практически любой практикующий специалист ответит:
Поэтому на вопрос о наилучшем роке для проведения первого скрининга, практически любой практикующий специалист ответит:
Диагностическое окно во 2 триместре беременности
Второй скрининговый срок наступает в 18 нед. 0 дней и заканчивается в 20 недель 6 дней беременности. «Счастливыми днями» считается вся двадцатая неделя: 20 нед. 0 дней – 20 нед. 6 дней. Не все тонкости архитектоники главных органов можно рассмотреть столь же успешно, особенно у беременных с повышенной массой тела в 18 недель беременности. При обнаружении так называемых «маркеров хромосомного неблагополучия» может возникнуть необходимость проведения пренатального кариотипирования (получение крови плода или околоплодных вод), на что может потребоваться определенное время.
Сам забор материала длится несколько минут, но вопросы подготовки беременной (обследование, получение результатов анализов крови и мочи и пр.), транспортировка материала в лабораторию, исследование и получение результатов – могут длиться несколько дней.
До выхода нового распоряжения второй скрининговый срок колебался в пределах 18-22 недель, еще ранее 18-24 недель беременности. Согласно рекомендациям ВОЗ, плод становится жизнеспособным со срока 22 недели беременности, поэтому до наступления этого срока очень важно получить всю возможную информацию о его состоянии и сформировать прогноз для здоровья и дальнейшей жизни. Именно поэтому сейчас существует ограничение, регламентированное законодательно, чтобы в случае выявления серьезных проблем со здоровьем плода своевременно провести все дополнительные диагностические процедуры и при необходимости прервать беременность, не нарушая Законодательство РФ2.
Диагностическое окно в 3 триместре беременности
Третий скрининговый срок (32 недели 0 дней — 34 недели 6 дней беременности) преследует две основные задачи: исключение врожденных пороков развития с поздним проявлением и оценка состояния плода. Выдача направления на прохождение третьего УЗИ вместе с декретным отпуском в 30 нед. 0 дней беременности потенцирует несвоевременно раннюю обращаемость беременных для третьего скринингового УЗИ до срока 32 недели 0 дней, что в свою очередь, может потребовать повторного планового УЗИ в «положенные сроки». Более поздняя явка (после 34 нед.) снижает качество получаемой при УЗИ картинки за счет изменения отношения между количеством околоплодных вод и объемом тела плода в сторону последнего. Поэтому «счастливым днями» третьего триместра можно считать период 32 недели 0 дней — 33 недели 3 дня беременности
Выдача направления на прохождение третьего УЗИ вместе с декретным отпуском в 30 нед. 0 дней беременности потенцирует несвоевременно раннюю обращаемость беременных для третьего скринингового УЗИ до срока 32 недели 0 дней, что в свою очередь, может потребовать повторного планового УЗИ в «положенные сроки». Более поздняя явка (после 34 нед.) снижает качество получаемой при УЗИ картинки за счет изменения отношения между количеством околоплодных вод и объемом тела плода в сторону последнего. Поэтому «счастливым днями» третьего триместра можно считать период 32 недели 0 дней — 33 недели 3 дня беременности
Внеплановое УЗИ на любом сроке требуется, как правило, только при осложненном течении беременности, поэтому назначается только по показаниям и выполняется вне зависимости от гестационного срока.
Примечания: 1 — Распоряжение Комитет по здравоохранению правительства Санкт-Петербурга от 1 февраля 2012 года N 39-р «О мерах по снижению наследственных и врожденных заболеваний у детей в Санкт-Петербурге».
2- Статья 56 «Искусственное прерывание беременности». Федерального закона Российской Федерации от 21 ноября 2011 г. N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», вступил в силу: 22 ноября 2011 г., опубликован 23 ноября 2011 г. в «РГ» — Федеральный выпуск №5639
УЗИ матки
Ультразвуковое исследование матки – это диагностическая процедура, которая позволяет выявить возможные патологические процессы матки и ее придатков. Чаще всего эта процедура проводится на разных сроках беременности или же при планировании зачатия ребенка. В зависимости от некоторых особенностей, эта процедура может осуществляться различными методиками.
Специалисты рекомендуют женщинам проходить ультразвуковое исследование матки один раз в год на профилактическом осмотре. Такая периодичность обследований позволяет обнаружить большинство патологических процессов на ранних стадиях.
Также УЗИ матки показано в следующих случаях:
- Подозрение на беременность.
 На ранних сроках подтверждение беременности осуществляется с помощью ультразвуковой диагностики и анализа крови на ХГЧ.
На ранних сроках подтверждение беременности осуществляется с помощью ультразвуковой диагностики и анализа крови на ХГЧ. - Диагностика внематочной беременности. УЗИ помогает врачу исключить патологическое расположение плодного яйца.
- Выявление причины бесплодия. Если женщина в течение полугода и более не может самостоятельно забеременеть – врачи может назначить ультразвуковое исследование матки и придатков, чтобы оценить их состояние и исключить возможные патологии.
- Нерегулярный цикл, болевые ощущения. Если девушка жалуется на нерегулярный менструальный цикл, боль внизу животу или дискомфорт при половом контакте – в обязательном порядке производится осмотр матки посредством ультразвукового исследования.
- Также данная процедура может быть назначена после родов чтобы проследить, как матка сокращается после беременности. Кроме того, профилактические обследования показаны при наличии в анамнезе миомы.
Для того, чтобы добиться максимально достоверных показателей, требуется посетить обследование матки в благоприятные дни менструального цикла. Специалисты настоятельно рекомендуют осуществлять данную процедуру с 5 по 8 день цикла. Это обусловлено тем, что в иные дни эндометрий органа утолщенный, поэтому обнаружить патологии сложнее.
Специалисты настоятельно рекомендуют осуществлять данную процедуру с 5 по 8 день цикла. Это обусловлено тем, что в иные дни эндометрий органа утолщенный, поэтому обнаружить патологии сложнее.
В медицинской практике имеется несколько видов ультразвукового исследования матки:
Трансабдоминальная диагностика. Сканирование детородного органа проводится через брюшную стенку. Эта техника помогает обнаружить образования размером от 1 см. Такое обследование также проводится во 2-3 триместрах беременности.
Трансвагинальное диагностирование. Эта методика позволяет более подробно изучить структуру матки и яичников и выявить возможные недуги. Не проводится, если пациентка не имела опыта полового контакта.
Трансректальный способ. Данная методика проводится крайне редко: только в тех случаях, когда девушка не живет половой жизнью, и обследование не может быть проведено абдоминальным способом.
Какой вид исследования подойдет именно вам – подскажет врач-гинеколог.
Правила подготовки к ультразвуковому исследованию зависят от того, какой именно вид УЗИ выбран для диагностики.
УЗИ через влагалище. Данная методика практически не требует подготовки. Достаточно непосредственно перед исследованием провести гигиенические процедуры и опорожнить мочевой пузырь.
УЗИ через прямую кишку. Трансректальное УЗИ требует опустошения желудка, мочевого пузыря и прямой кишки. За пару часов до УЗИ осуществите клизму или воспользуйтесь слабительными средствами, предварительно обсудив это с врачом.
УЗИ через брюшную стенку. При осуществлении данной технологии нужно хорошо подготовиться. За три дня начните соблюдать диетический рацион, чтобы избежать повышенного газообразования и вздутия живота, которые могут помешать диагностике и повлиять на правдивость результатов. Явиться на исследование нужно натощак, то есть после пробуждения нельзя употреблять пищу. При склонности к газообразованию примите ветрогонные препараты. Спросите доктора о том, нужно ли вам опустошить мочевой пузырь перед диагностикой – в зависимости от клинической ситуации, исследование проводится либо с наполненным, либо с пустым мочевым пузырем.
Спросите доктора о том, нужно ли вам опустошить мочевой пузырь перед диагностикой – в зависимости от клинической ситуации, исследование проводится либо с наполненным, либо с пустым мочевым пузырем.
Из перечисленных способов проведения процедуры для пациентов наиболее удобным и комфортным является метод исследования через брюшную стенку. В этом случае женщина ложится на кушетку, оголяет живот и приспускает брюки. Врач наносит на кожный покров специальный гель и начинает исследование.
Трансвагинальное исследование не приносит боли, но иногда доставляет дискомфорт пациентке. Для осуществления диагностики женщина ложится на кушетку и сгибает ноги в коленях. На датчик надевают гипоаллергенный презерватив и смазывают его специальным гелем, затем осторожно вводят во влагалище.
Если девушке предстоит пройти ультразвуковое исследование через прямую кишку, нужно лечь набок. Далее предстоит такая же процедура, как и при вагинальном осмотре, только датчик вводят в анус.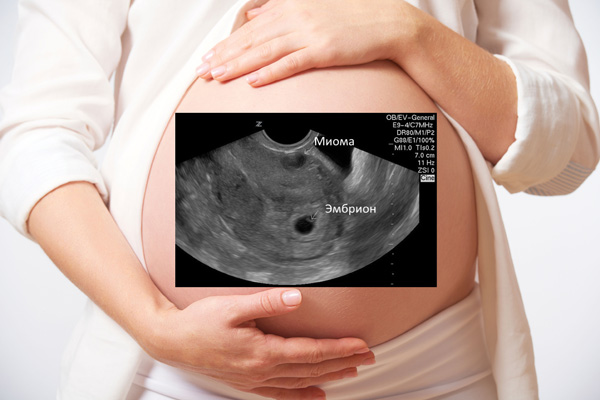
В общей сложности диагностика осуществляется за 15-20 минут. Результаты исследований пациент сразу же получает на руки.
Расшифровка результатовЕсли детородный орган не имеет патологий, результаты должны быть такими:
- Матка имеет грушевидную или более округлую форму;
- Размеры органа в репродуктивном возрасте при отсутствии беременностей должны составлять 45-34-46 мм, в случае же, если ранее наблюдалась беременность — 51-37-50 мм;
- Шейка матки должна быть ровной, иметь однородную структуру, четкие границы. Ее размеры в среднем составляют по длине 25-45 мм, а в толщину не превышают 30 мм.
- Размер яичников должен составлять 25-40 мм в длину, в толщину – от 10 до 20 мм, при этом ширина должна быть не больше 15-30 мм.
- Эхогенность однородная.
- Нормальный слой эндометрия до 8 мм.
- В цервикальном канале можеть обнаруживаться небольшое количество слизи.
Обратите внимание, что при беременности вышеперечисленные нормы могут быть другими, они имеют индивидуальный характер, в зависимости от срока беременности.
Благодаря данному исследованию можно выявить эндометриоз, аномалии развития органа, полипы, миому, новообразования различной этиологии. Часто при помощи УЗИ специалист выясняет, что именно препятствует удачному зачатию ребенка.
УЗИ при беременности в Кирове
Ультразвуковая диагностика активно применяется во время беременности для контроля развития плода и состояния женщины. Ультразвук доказал свою безопасность в ходе многочисленных исследований, что позволяет использовать его неограниченное количество раз для оценки работы женской репродуктивной системы и качества формирования организма будущего ребенка.
УЗИ плода назначается по показаниям. Стандартно женщинам предлагают пройти 3 плановых УЗИ при беременности – в каждом триместре. Но если возникают ситуации, требующие дополнительной диагностики, специалисты назначают внеплановое обследование. В клинике «Альфа-Центр Здоровья» женщина может пройти ультразвуковую диагностику на современном сканере General Electric LOGIQ S8 по доступной цене. Оборудование предоставляет максимально точные данные о состоянии будущей матери и плода.
Оборудование предоставляет максимально точные данные о состоянии будущей матери и плода.
Наши преимущества
Ультразвуковое исследование плода у беременных в клинике «Альфа-Центр Здоровья» имеет следующие преимущества.
- Точные результаты. Исследование проводится с помощью оборудования экспертного уровня General Electric. Первоклассное техническое оснащение обеспечивает четкое изображение и высокую информативность диагностики. Многолетний опыт специалистов позволяет быстро выполнить расшифровку данных, уделяя внимание даже незначительным изменениям и отклонениям от нормы.
- Комплексность медицинской помощи. Если во время ультразвукового обследования специалист обнаруживает какие-либо патологии, выявляет показания для консультации профильных специалистов, женщина может сразу же записаться на прием к врачу и свести к минимуму действие неблагоприятных факторов на плод.
- Ранняя диагностика замершей и внематочной беременности.
 С помощью трансректального метода исследования удается обнаружить явные признаки развития плода через несколько недель после зачатия. Возможности УЗИ позволяют определять внематочную беременность на ранней стадии и проводить малоинвазивные оперативные вмешательства, сокращая риск разрыва трубы.
С помощью трансректального метода исследования удается обнаружить явные признаки развития плода через несколько недель после зачатия. Возможности УЗИ позволяют определять внематочную беременность на ранней стадии и проводить малоинвазивные оперативные вмешательства, сокращая риск разрыва трубы. - Снижение перинатальной смертности. УЗИ во время беременности предоставляет полную информацию о развитии плода и позволяет вовремя реагировать на возникшие нарушения и отклонения от нормы. Специалистам удается сделать все возможное для сохранения беременности и сокращения риска появления осложнений.
- Определение заболеваний, способных приводить к гибели плода и выкидышам. С помощью УЗИ плода можно обнаружить первые тревожные признаки обострения хронических заболеваний или развития острых состояний, начать эффективное лечение, предупреждая неблагоприятные последствия.
Показания для проведения УЗИ при беременности
- Подтверждение беременности, установка точного срока.

- Профилактическая диагностика в каждом триместре, раннее обнаружение нарушений в развитии плода.
- Определение причин ухудшения самочувствия женщины, получения неудовлетворительных результатов КТГ и прослушивания сердцебиения будущего ребенка.
- Определение предлежания плода, количества эмбрионов.
- Оценка кровообращения в пуповине и работы различных систем плода.
- Выявление наследственных патологий и хромосомных мутаций.
- Отслойка плаценты, угроза выкидыша, подозрение на замершую или внематочную беременность.
Особенности проведения УЗИ беременным женщинам
Беременные женщины могут проходить два вида УЗИ: трансабдоминальное и трансвагинальное. Метод подбирает врач с учетом жалоб пациентки, показаний и срока беременности.
Трансабдоминальная ультразвуковая диагностика. Метод предполагает проведение исследования через переднюю брюшную стенку. Пациентка должна раздеться до пояса, лечь на кушетку на спину. Врач наносит специальный гель на кожу живота для усиления проводимости ультразвука. Перемещая по коже датчик, специалист изучает внутренние половые органы, определяет срок беременности, количество плодов, получает другую важную информацию в зависимости от триместра и основных целей диагностики.
Пациентка должна раздеться до пояса, лечь на кушетку на спину. Врач наносит специальный гель на кожу живота для усиления проводимости ультразвука. Перемещая по коже датчик, специалист изучает внутренние половые органы, определяет срок беременности, количество плодов, получает другую важную информацию в зависимости от триместра и основных целей диагностики.
Трансвагинальное ультразвуковое исследование. Проводится на раннем сроке беременности при невозможности установить точное время вынашивания плода (при непостоянном менструальном цикле), подозрении на внематочную беременность, маточном кровотечении, болях внизу живота, гипертонусе матки.
Трансвагинальное УЗИ при беременности проводится на пустой мочевой пузырь. Нередко специалисты сочетают 2 метода: сначала проводят осмотр матки через переднюю брюшную стенку, затем предлагают женщине продолжить диагностику с помощью внутреннего датчика. Предварительно на него надевают презерватив, обрабатывают гелем для лучшего прохождения ультразвуковой волны и облегчения процедуры. Датчик располагается при использовании этого метода максимально близко к матке, что позволяет обнаружить малейшие отклонения от нормы, определить срок беременности и выявить возможные угрозы.
Выбор метода УЗИ плода
- 2D, или двухмерное, — стандартный метод ультразвукового осмотра, дает черно-белое изображение.
- Доплерография с оценкой маточно-плацентарного кровотока — исследование проходимости сосудов, метод применяется при сформированной плаценте (срок беременности более 20 недель).
- Эхокардиография плода — ультразвуковое исследование сердца будущего ребенка, назначается при подозрении на пороки, нарушении ритма и получении неудовлетворительных данных КТГ.
Метод УЗИ подбирает на приеме врач акушер-гинеколог. Врач руководствуется сроком беременности, состоянием женщины, степенью риска развития осложнений. Нередко специалисты сочетают несколько методов, чтобы получить больше информации о состоянии будущего ребенка, качестве кровотока и выбрать безопасный способ родов в случае выявленных отклонений.
Как подготовиться к процедуре
Подготовка к УЗИ во время беременности требуется на раннем сроке. Если специалист проводит абдоминальное исследование, предварительно рекомендуется умеренно наполнить мочевой пузырь. При трансректальном УЗИ подготовки не требуется, мочевой пузырь должен быть опорожнен.
Расшифровка УЗИ при беременности проводится в течение 10–20 минут после окончания диагностики. Если специалист обнаружит нарушения, рекомендуется пройти дополнительное обследование. Не откладывайте поход к врачу. Он оценит результаты УЗИ, возможный риск, направит на КТГ или другие процедуры, чтобы убедиться в отсутствии угрозы для женщины и ее будущего ребенка.
Наши специалисты расскажут об особенностях проведения УЗИ для определения беременности на ранних сроках, необходимости плановых обследований и многом другом. Ждем Вас в нашей клинике!
УЗИ при беременности. Узи на ранних сроках беременности. Узи беременности пол ребенка. Узи скрининг при беременности в Волгограде.
УЗИ при беременности
Когда и сколько раз проводить процедуруМногие будущие мамы торопятся сделать УЗИ сразу, как только узнают о беременности. Проведение ультразвукового исследования в этом случае позволит исключить внематочную беременность и подтвердить сам факт наличия беременности. В соответствии с приказом Минздрава РФ «О совершенствовании пренатальной диагностики в профилактике наследственных и врожденных заболеваний у детей», за всю беременность женщине необходимо пройти 3 исследования на сроках:
- 11-13 недель;
- 18-22 недели;
- 30-34 недели.
Ультразвуковая диагностика, проводимая на этих сроках, наиболее информативна и позволяет получить максимум информации.
УЗИ в 11-13 недель можно назвать самым волнительным и долгожданным, ведь на этом сроке плод еще настолько мал, что его можно увидеть на экране монитора целиком. Это прекрасное время, чтобы сделать первую фотографию будущего ребенка. Некоторые аппараты даже позволяют снять видео. Не стоит отказываться от такой возможности: только представьте, какими ценными будут эти кадры через несколько лет! Первое скрининговое УЗИ имеет большое значение и с медицинской точки зрения. При подозрении на наличие патологий и выявлении факторов высокого риска хромосомных или генетических отклонений, беременную направляют на консультацию к генетику, где проводятся дополнительные обследования.
УЗИ в 18-22 недели позволяет рассмотреть внутренние органы ребенка и оценить правильность их развития. Также на этом сроке изучается состояние плаценты и определяется количество околоплодных вод. Эти показатели важны для выбора правильной тактики дальнейшего ведения беременности. А вот пол ребенка на УЗИ можно определить на 100% еще раньше — на 16 неделе, если положение плода позволит увидеть половые органы.
В 30-34 недели оценивается каждый орган на предмет пороков развития. Оценивается толщина плаценты, степень зрелости. Также важно определить количество околоплодных вод: при выявлении маловодия или многоводия назначается специальное лечение. Можно увидеть обвитие пуповины вокруг шеи, если оно есть.
Дополнительные ультразвуковые исследования могут назначаться в случае наличия подозрений на различные патологии и отклонения, а также проводиться по желанию самой беременной.
Вредно ли?
В последнее время все чаще можно слышать информацию о вреде УЗИ при беременности. Таким заявлениям нет научного подтверждения или опровержения. Дополнительные ультразвуковые исследования плода, помимо плановых назначаются по показаниям, если у врача есть подозрения на отклонения от нормального течения беременности и в таком случае вред от непроведенного вовремя УЗИ может оказаться гораздо больше, чем предполагаемый и недоказанный вред.
Кроме того с помощью УЗИ можно заблаговременно выявить наличие внематочной беременности и сохранить маточные трубы женщины, определить серьезные генетические заболевания и пороки развития плода на ранних сроках, определить замершую беременно, что позволяет вовремя принять меры и сохранить здоровье женщины.
Где сделать УЗИ в ВолгоградеПройти УЗИ на современном современном оборудовании можно в клиниках «ДИАЛАЙН». Высокая точность аппаратов в сочетании с большим опытом наших специалистов позволит получить максимум информации о состоянии плода и протекании беременности.
У нас можно пройти скрининговые обследования для всех трех триместров, сделать допплерографию и узнать пол ребенка.
Также мы предоставляем услугу по фотографированию плода, 3D УЗИ и записи видео.
3D УЗИ и запись видео проводится в клинике по адресу г. Волжский, ул. Коммунистическая, 2.
В клинике по адресу г. Волгоград, б-р 30 -летия Победы, 43 проводится УЗИ с выводом изображения на большой плазменный монитор, что позволяет родителям с комфортом следить за ходом исследования. Также есть возможность записать интересные моменты исследования на флеш-карту.
Для прохождения УЗИ просто позвоните нам по телефонам контактного центра или оставьте заявку на сайте.
Наши операторы свяжутся с Вами и запишут на удобное время.
У нас исключены очереди – каждый пациент приходит в свое время.
Приехать на прием можно с супругом или другим близким человеком, с которым Вам бы хотелось разделить радость от наблюдения за малышом.
Записаться на прием
УЗИ при беременности в сети клиник «Ниармедик»
УЗИ на ранних сроках беременности
Проведение трансвагинальной эхографии имеет важное значение на любом сроке, но особенно — на ранних сроках. Сделать УЗИ при беременности, например, на трехнедельном сроке, вызывается необходимостью определить количество эмбрионов, их положение в матке и относительно друг друга, исключить внематочную беременность. А в целом первый портрет плода призван оценить степень его жизнеспособности и спрогнозировать последующее течение беременности.
Первое УЗИ плода необходимо сделать до тринадцатой недели в силу того, что именно в эти сроки становятся очевидными врожденные пороки, а также аномалии развития. В особо проблемных случаях назначается УЗИ по неделям беременности, которое позволяет уже на седьмой неделе увидеть шевеление эмбриона, на девятой неделе — рассмотреть конечности и пальцы, на четырнадцатой неделе определяется пол ребенка, на более поздних сроках понедельное УЗИ регистрирует его активность, сложение, количество пальцев, положение плода. Все эти показатели фиксируют отклонения в развитии ребенка, которые иногда можно откорректировать еще до рождения.
Специализированное доплер УЗИ при беременности делают после двадцатой недели с целью установления характера кровоснабжения плаценты и связи матери и плода через плаценту. Данное обследование обязательно, если у будущей матери:
- диабет или гипертензия;
- проблемные почки и нарушения процесса кроветворения;
- несколько эмбрионов;
- были патологии предыдущих беременностей.
Стоимость УЗИ при беременности
Стоимость УЗИ во время беременности неодинакова на разных сроках и при различных видах этого обследования. В сети клиник НИАРМЕДИК стоимость УЗИ меняется в зависимости от срока беременности.
Записаться на УЗИ в сети клиник НИАРМЕДИК можно по телефону +7 (495) 6 171 171.
Существенно сэкономить время можно, записавшись на прием на сайте или оставив заявку на обратный звонок.
Мы будем рады видеть вас в сети клиник НИАРМЕДИК!
УЗИ на ранних сроках в СПб в Клинике «Нарвская»
Преимущества УЗИ на ранних сроках
- Высокая информативность – можно распознать точное расположение ребенка в утробе матери, наличие многоплодной беременности, нарушения в развитии основных органов и систем.
- Отсутствие необходимости в специальной подготовке – не нужно придерживаться диеты и ограничений.
- Высокая скорость исследования – беременной женщине потребуется провести в медицинском кабинете не более получаса.
Виды УЗИ при беременности
Сегодня в акушерстве используется два вида ультразвукового исследования:
- Через брюшную стенку – классический вид исследования, сегодня активно используется 3-Д и 4-Д УЗИ, на которых детально можно рассмотреть все черты будущего малыша. Но, как правило, проводятся такие исследования на более поздних сроках, когда плод уже полностью сформирован.
- Трансвагинальный – через влагалище вводится специальный датчик, результаты, как и при обычном УЗИ, выводятся на монитор. В целях гигиены на датчик надевается презерватив. Трансвагинальный метод УЗИ считается более информативным и позволяет выявить серьезные патологии на самых ранних стадиях.
При выборе УЗИ на ранних сроках ищите ответы не на форумах, а у своего лечащего врача.
Внеплановое УЗИ при беременности на ранних сроках
На сроке до 12 недель беременной женщине назначают одно плановое УЗИ. Повторное исследование проводится при подозрении на следующие патологические состояния:
- Повышенный тонус матки с кровянистыми выделениями, что грозит выкидышем.
- Замершая беременность – с помощью УЗИ можно определить двигательную активность и сердцебиение, свидетельствующие о продолжении нормальной жизнедеятельности.
- Опухоли матки, яичников или придатков.
Дополнительные обследования врач может назначать также женщинам с патологиями сердечно-сосудистой и нервной системы, при наличии у будущей мамы большого количества выкидышей и осложненных предыдущих беременностей.
Как проводится УЗИ на ранних сроках?
УЗИ на ранних сроках проводится по тому же сценарию, что и в другие периоды беременности. В назначенное время пациентка приезжает в клинику, заходит в кабинет, принимает позицию лежа на кушетке. Врач наносит на живот женщины специальный гель, обеспечивающий более быстрое скольжение датчика по поверхности, включает аппарат. Во время движения датчика по животу на экране появляется черно-белое изображение, на котором отчетливо виден плод. При желании родители могут наблюдать за всем происходящим на экране и даже получить снимок или фото на память. Предварительная подготовка для ультразвукового исследования при беременности не проводится. Во время трансвагинального УЗИ гель не используется, принцип прохождения процедуры аналогичный.
Что показывает УЗИ на разных сроках первого триместра?
С помощью УЗИ уже на 4-5 день задержки менструации можно определить наличие беременности. В 3 недели беременности уже четко прослушивается сердцебиение плода. Размер эмбриона в этот период составляет всего 4-5 недель. На сроке 5-6 недель диагност точно определит, будет у вас один малыш или двойня/тройня. В 7-8 недель на УЗИ уже можно четко увидеть конечности и головку. С 11недель можно увидеть количество пальцев на конечностях, просмотреть состояние желудка и мочевого пузыря.
Опасно ли УЗИ на ранних сроках беременности?
Будущие мамы, гуляя по родительским форумам, часто сталкиваются с ложной информацией, что ультразвук может навредить плоду и вызвать аномалии в развитии. Но это никем не подтвержденный миф. За время использования ультразвуковых исследований, а это около 40 лет, в медицинской практике не было выявлено никаких побочных действий на организм. Во время УЗИ используется ультразвук в диапазоне частот от 2 до 10 мГц, который является абсолютно безвредным как для организма матери, так и будущего ребенка.
УЗИ – это добровольное мероприятие, и никто не может заставить его проходить, если женщина категорически против. Но рекомендуем вам не отказываться от этого информативного обследования, которое в случае серьезных проблем помогает нейтрализовать их на ранней стадии и избежать осложнений.
Где сделать информативное УЗИ?
Если вы хотите быстро сделать УЗИ на качественном современном оборудовании, предлагаем посетить клинику «Нарвскую». У нас работают опытные врачи, которые внимательно относятся к каждому пациенту. Недопустимо халатное отношение к работе. На УЗИ тщательно проверяется состояние плода, в соответствии со всеми нормами и правилами. Обследование проводится в спокойной стерильной обстановке. Стоимость услуги доступная. При желании вы можете получить фото ребенка в утробе матери. Для записи на первое УЗИ при беременности, звоните по контактному номеру телефона.
Экспертное УЗИ при беременности в Нижнем Новгороде — стоимость на ранних сроках беременности
Первые недели являются самыми сложными для будущей матери и требуют повышенного контроля за развитием плода. УЗИ на ранних сроках позволяет определить:
-
является ли беременность прогрессирующей или замершей;
-
развивается эмбрион внутри матки или вне ее;
-
количество плодов;
-
причины кровянистых выделений;
-
есть ли основания заподозрить хромосомную патологию у плода.
Плановое ультразвуковое исследование проводится три раза, но по показаниям ваш акушер-гинеколог может рекомендовать пройти дополнительные процедуры. Это абсолютно безопасно.
Периодичность и цели
Сроки и особенности плановых УЗИ при беременности:
-
В первом триместре исследование проводится в период 11 — 14 недель. Врач уточняет срок, жизнеспособность эмбриона, прогнозирует угрозу выкидыша, оценивает состояние матки. Очень важно, что уже в этот период можно оценить анатомию и пороки развития, выявить синдром Дауна и другие хромосомные патологии.
-
Во 2-м триместре к специалисту УЗД нужно прийти на 19 — 20 неделе. Второе УЗИ при беременности позволяет определить пол будущего ребенка, степень развития плода, правильность его положения и выявить пороки развития лица, сердца, ЦНС, позвоночника, конечностей, ЖКТ, почек, патологию передней брюшной стенки. Оценивается состояние плаценты. Обследование на этом сроке позволяет определить размеры плода и сравнить их с существующими нормами. Это помогает установить, достаточно ли малыш получает питания, правильно ли развивается, и выделить в группу риска детей с малым весом.
-
В третьем триместре беременности УЗИ проводится на 29 — 30 неделе. В этот срок уточняются: положение плода, соответствие или несоответствие его развития сроку, поздние пороки развития. Врач определяет функциональное состояние ребенка, его самочувствие.
Прохождение исследования в нашей клинике
Отделение ультразвуковой диагностики экспертного уровня «НИКА СПРИНГ» оборудовано инновационным аппаратным парком, а штат укомплектован высококвалифицированными специалистами. Наши аппараты УЗИ способны показать объемную 3Д картинку, а также 4Д (в движении, как видео) — при беременности это позволяет наблюдать плод наиболее наглядно, повернуть изображение под таким углом, чтобы сделать доступными для врача те части тела будущего ребенка, которые при обычном исследовании не видны. В 4D уже на ранних сроках можно различить пол, а на поздних – увидеть, как малыш зевает, улыбается, открывает глаза, или даже рассмотреть личико.
Детализированность и наглядность близка к фотографической, поэтому многие родители предпочитают записать результаты исследования на DVD-диск, и мы с удовольствием предоставляем такую возможность.
Также у нас можно пройти триплексное сканирование при беременности — эта разновидность УЗИ направлена на оценку анатомии сосудов и скорости кровотока. Такое обследование помогает выявить, получают ли органы малыша достаточное кровоснабжение, как функционирует плацента, не произошло ли обвитие пуповиной и не наблюдается ли у плода гипоксия.
Преимущества ультразвукового исследования:
-
Простота, доступность и абсолютная безопасность процедуры.
-
Высокая точность и информативность изображения дает возможность выявить опасные патологии. Благодаря УЗИ при беременности врачи смогут вовремя принять необходимые меры. Многие врожденные отклонения сегодня успешно подвергаются лечению во внутриутробном периоде.
Специалисты современной пренатальной диагностики (в развитых странах ее называют «медицина плода») используют прогрессивные высокоточные методы и получают важнейшую информацию о состоянии и развитии будущего ребенка. Огромное внимание уделяется не только диагностике, но и возможностям лечения еще до рождения.
Fetal Medicine Foundation — Фонд медицины плода (Великобритания) — разработал четкие рекомендации для врачей, осуществляющих УЗИ при беременности. Сертификат FMF выдается специалистам УЗД как подтверждение их высокого профессионального уровня. Чтобы получить сертификат, врачи сдают теоретический и практический экзамен, а в дальнейшем ежегодно переаттестовываются. Использование методик и программного обеспечения FMF помогает с максимальной точностью выявить патологии развития, хромосомные аномалии, объективно рассчитать риск осложнений.
Специалисты, проводящие УЗИ при беременности в клинике «НИКА СПРИНГ» и обладающие сертификатами FMF:
Обращайтесь к нашим сертифицированным врачам УЗД! Вы можете записаться на прием прямо сейчас — воспользуйтесь соответствующей кнопкой под фото специалиста из списка или заполните форму внизу этой страницы. Чтобы уточнить стоимость УЗИ на ранних сроках беременности и поздних (14 — 40 недель), позвоните по указанному телефону или закажите звонок от представителя клиники.
Когда и зачем делать УЗИ во время беременности
Знайте, чего ожидать в 18-20 недель.
УЗИ в течение 18–20 недель часто называют «анатомическим сканированием». «В то время органы уже полностью сформированы», — сказал д-р Билардо. Медицинские работники проверяют наличие пороков сердца, проверяют наличие всех органов и подсчитывают количество пальцев рук и ног. Они также следят за ростом ребенка.
«В то время органы уже полностью сформированы», — сказал д-р Билардо.
Ваш врач может сказать вам вероятный биологический пол ребенка на УЗИ 18–20 недель, если вы хотите знать. Если вы не хотите знать, сообщите об этом специалисту по УЗИ или гинекологу до УЗИ.
На УЗИ 18–20 недель ваш врач также проверит положение плаценты. Если плацента находится низко в матке, покрывая шейку матки, это называется предлежанием плаценты, и вам потребуется позднее ультразвуковое исследование, чтобы увидеть, сместилась ли плацента.По словам доктора Бенацерраф, около 20 процентов пациентов в какой-то момент имеют «низкорасположенную плаценту», но менее 1 процента в конечном итоге так поступают в конце . Если плацента не перемещается и остается на шейке матки по мере приближения срока родов, вам, вероятно, потребуется кесарево сечение, потому что доставка через шейку матки затруднена, если плацента мешает.
[Чего ожидать от кесарева сечения ]
Если у вас уже было кесарево сечение, ваш врач также проверит, могла ли плацента имплантироваться в рубец матки после операции. — состояние, называемое приросшей плацентой, при котором может потребоваться повторное кесарево сечение.Если на 18-20-недельном ультразвуковом исследовании появляется плацента на рубце, у вас не обязательно приросшая плацента, потому что это трудно определить с помощью изображений. Ваш врач, скорее всего, назначит дополнительное ультразвуковое исследование, чтобы исключить или подтвердить приросшую плаценту на более поздних сроках беременности.
Поймите, что вам может потребоваться больше ультразвуковых исследований.
Будущим родителям по многим причинам может потребоваться пренатальное УЗИ помимо двух стандартных. При кровотечении или спазмах на ранних сроках беременности необходимо сделать УЗИ, оба доктора.- сказали Копель и Бенасерраф. Раннее ультразвуковое исследование может подтвердить, что беременность протекает в матке, а не внематочной. Внематочная беременность имплантируется вне матки, и ее необходимо удалить или растворить, поскольку это опасно для матери и нежизнеспособно.
На более поздних сроках беременности может потребоваться УЗИ, чтобы контролировать размер ребенка, если существует риск слишком большого или слишком малого роста, например, в некоторых случаях гестационного диабета или преэклампсии (высокого кровяного давления во время беременности).Если у вас в анамнезе есть преждевременные роды, трансвагинальное УЗИ можно использовать на более поздних сроках беременности, чтобы измерить длину шейки матки и выявить ранние признаки того, что у вас могут начаться преждевременные роды.
Если вы ждете близнецов, вам, вероятно, сделают больше УЗИ, чтобы проверить их рост. В случае однояйцевых близнецов с общей плацентой, по словам доктора Билардо, беременная женщина будет проходить УЗИ каждые две недели в течение 16-28 недель, чтобы следить за ростом ребенка и следить за тем, чтобы один из них не забирал слишком большую часть тела. ресурсы из их общей плаценты.Это состояние называется синдромом переливания крови между близнецами и поддается лечению либо ранними родами, либо лазерной обработкой кровеносных сосудов в плаценте .
Когда волноваться
Если вы чего-то не понимаете, всегда нормально. спросить вашего поставщика медицинских услуг, что это означает, какие у вас есть варианты или почему он или она рекомендует конкретное последующее наблюдение.
Ждать результатов тестов сложно, и накал эмоций — это нормально. Ищите поддержки у людей, которым вы доверяете в уважении и непредвзятости — возможно, у других будущих родителей, близких друзей или членов семьи.
Это нормально — расстраиваться или беспокоиться, если результаты анализов показывают, что у вашего ребенка повышенный риск чего-либо. Найдите или попросите своего поставщика медицинских услуг связать вас с людьми, которые были в такой же ситуации.
Если ваш поставщик медицинских услуг не может объяснить результаты понятным вам образом, вы можете запросить второе мнение.
[Вакцины, которые вам нужны во время беременности ]
Анна Новогродски — научный журналист и мама из Бостона.
Что нужно знать каждой будущей маме
Будущие мамы обычно ждут ультразвукового исследования во время беременности больше, чем любой другой дородовой прием. Легко понять почему! Это весело, когда ваш OBGYN ищет определенные маркеры роста и развития. Многие женщины с нетерпением ждут возможности узнать пол своего ребенка как можно скорее и с нетерпением ждут 20-недельного УЗИ. Остальные хотят удивляться. Независимо от того, собираетесь ли вы узнать о сексе своего ребенка как можно скорее, важно записываться на все сеансы УЗИ.
Ультразвук, также известный как сонограмма, обычно выполняется специалистом по ультразвуковой диагностике или иногда акушером-гинекологом. Он использует звуковые волны для создания изображения внутренних органов вашего тела. (Эти звуковые волны не вредны для вас или вашего ребенка.) Ультразвук во время беременности помогает врачам диагностировать многие заболевания и состояния, даже те, которые не связаны с беременностью.
В этой статье рассказывается, почему и как УЗИ используются во время беременности, сколько УЗИ следует ожидать во время беременности, и что ваш акушер-гинеколог может искать при каждом УЗИ.
Большинство беременных женщин обычно проходят только два УЗИ: одно в начале беременности, а второе примерно в середине. Другим женщинам могут сделать три или более УЗИ в зависимости от ряда факторов.
Ваше первое ультразвуковое исследование
Ваше первое УЗИ называется УЗИ «датирования» или «УЗИ жизнеспособности». Обычно это делается между 7 и 8 неделями, чтобы проверить дату родов, посмотреть сердцебиение плода и измерить длину ребенка от макушки до крупа. На этом УЗИ вы также узнаете, будет ли у вас один ребенок, близнецы или несколько! Вы даже можете увидеть или услышать сердцебиение вашего ребенка во время этого приема.
Если у вас нерегулярные периоды или у вас не было менструаций после отказа от противозачаточных средств, это ультразвуковое исследование будет особенно полезно для определения более точной даты родов. Срок родов важен, потому что он помогает вашему врачу каждый месяц узнавать, идет ли развитие вашего ребенка.
Мы проведем это УЗИ в нашей клинике Madison Women’s Health.
Чего ожидать от первого ультразвукового исследования
На 7 или 8 неделе беременности длина плода составляет всего два сантиметра.Чтобы получить достаточно близкое изображение матки и плода, ультразвуковое исследование проводится трансвагинально. Это означает, что УЗИ проводится изнутри, буквально «через влагалище». Трансвагинальное УЗИ может быть немного неудобным, но безболезненным. Многие сказали бы, что это менее инвазивно, чем гинекологический осмотр с использованием расширителя.
Для проведения этого УЗИ ваш акушерский гинеколог или ультразвуковой техник аккуратно введет узкую ультразвуковую насадку прямо во влагалище. Трансвагинальная ультразвуковая насадка также называется датчиком.Он около трех сантиметров в диаметре, немного больше тампона. Он будет покрыт презервативом и лубрикантом. Палочка не достигнет шейки матки и безопасна для вашего ребенка.
Вас могут попросить явиться на первое УЗИ с полным мочевым пузырем. Более полный мочевой пузырь помогает улучшить положение матки для ультразвукового исследования.
Что ваш врач ищет при первом УЗИ
- Жизнеспособность беременности
- Сердцебиение плода
- Размер плода
- Одноплодная или многоплодная беременность
Генетическое ультразвуковое исследование
Если вы решите пройти пренатальное генетическое тестирование, вам сделают следующее ультразвуковое исследование на 12–13 неделе беременности.Это ультразвуковое исследование также называется скринингом затылочной прозрачности. Он предлагается всем и покрывается большинством планов страхования. Это генетическое скрининговое ультразвуковое исследование не является обязательным.
Во время этого ультразвукового исследования ваш врач будет искать признаки хромосомных нарушений. Хромосомные нарушения означают, что ребенок получил дополнительную хромосому при зачатии и может иметь физические или умственные проблемы от умеренных до экстремальных. Эти расстройства включают:
- Трисомия 21, известная как синдром Дауна
- Трисомия 13
- Трисомия 18
Подробнее о скрининге носителей и пренатальном генетическом тестировании.
Что ваш врач ищет при генетическом скрининге УЗИ
Это УЗИ будет анатомическим сканированием. Ваш врач осмотрит, все ли четыре конечности присутствуют. Они также будут искать основные структуры в мозге, желудке, мочевом пузыре, носовой кости и, наконец, что не менее важно, то, что называется затылочной полупрозрачностью. Nuchal translucency представляет собой мешочек с жидкостью в задней части шеи ребенка, наполненный лимфатической жидкостью. Есть корреляция между размером этого мешка с жидкостью и вероятностью того, что плод может быть затронут серьезным хромосомным заболеванием.
После проведения УЗИ ваш акушер-терапевт интерпретирует результаты и сообщит вам информацию. Вы также можете встретиться с генетическим консультантом, который порекомендует сделать дополнительные тесты для проверки результатов УЗИ.
Имейте в виду, что ультразвуковое обследование на предмет других генетических нарушений или анатомических аномалий становится более точным на более поздних сроках беременности.
Мы сделаем это УЗИ в клинике Madison Women’s Health.
Следует ли вам пройти генетическое скрининговое ультразвуковое исследование?
На этот вопрос нет правильного или неправильного ответа. В конечном итоге решение остается за вами. Вот несколько хороших вопросов, которые следует задать себе, когда вы решите, проходить ли генетический скрининг:
- Есть ли в семейном анамнезе эти генетические врожденные расстройства?
- Могу ли я прервать беременность, если существует риск синдрома Дауна, трисомии 13, трисомии 18 или другого генетического нарушения?
- Может ли знание о риске генетического дефекта для моей беременности облегчить эмоциональную или физическую подготовку к рождению ребенка с врожденным дефектом?
- Будет ли мне легче справляться с беременностью и наслаждаться ею, если я сосредоточусь на более вероятном положительном результате, а не на шансах врожденных дефектов?
Решите, хотите ли вы пройти генетический скрининг прямо сейчас.Некоторые женщины предпочитают получать как можно больше информации как можно раньше, а другие — нет. Если вы все еще сомневаетесь, вы можете обсудить плюсы и минусы со своим врачом-специалистом.
Ультразвуковое сканирование базовой анатомии
Это УЗИ, которого люди ждут больше всего! УЗИ полной анатомии обычно проводится примерно через 20 недель или 5 месяцев. Как следует из названия, этот УЗИ будет исследовать все системы органов ребенка, чтобы убедиться, что они присутствуют, имеют нормальный размер и форму и находятся в нужном месте.
Чего ожидать при ультразвуковом сканировании полной анатомии
Полное анатомическое сканирование — это трансабдоминальное ультразвуковое исследование. В нем используется датчик, который очень похож на сканер кассовых сборов в магазине. Специалист по ультразвуковой диагностике нанесет теплый гель для ультразвуковой диагностики вам на живот, а затем проведет датчик в геле вокруг вашего живота. Гель помогает звуковым волнам проходить через кожу.
Совет: приходите на прием с относительно полным мочевым пузырем. Это поможет вашему специалисту по ультразвуковой диагностике получить более четкое изображение вашего ребенка.
Поскольку нужно искать так много вещей, это УЗИ займет не менее 45 минут — если ваш малыш будет сотрудничать с вами! Если у вас есть излишне извивающийся ребенок, который «стесняется фотоаппарата», на получение всех необходимых изображений может уйти несколько часов. Не волнуйтесь, у нас есть много уловок, чтобы побудить вашего ребенка менять позу — все, начиная с того, чтобы просить вас лечь на одну сторону, а затем на другую, опорожнять мочевой пузырь или заполнять его, может быть, даже ходить. Мы сделаем все возможное, чтобы получить изображения, необходимые для отслеживания роста и развития вашего ребенка.
Что ваш OBGYN ищет при сканировании полной анатомии
Во время 20-недельного УЗИ полной анатомии вы можете узнать, мальчик или девочка у вашего ребенка. Если вы хотите, чтобы секс стал сюрпризом, обязательно сообщите об этом своему специалисту, чтобы он случайно не упустил это из виду. Когда сканирование будет завершено, Meriter даже отправит вам ссылку для просмотра забавных фотографий вашего ребенка!
Ваш специалист по УЗИ сделает большое количество изображений и измерений:
- конечности: руки, ноги, ступни, кисти
- Туловище: грудь, сердце, почки, желудок, мочевой пузырь, диафрагма, половые органы
- голова и лицо
- позвоночник
- пуповина
- количество околоплодных вод ,00
- расположение, размер и форма плаценты
- длина шейки матки
После того, как ваш специалист по УЗИ сделает все эти изображения и измерения, ваш акушер-терапевт просмотрит изображения и найдет аномалии, такие как врожденные пороки сердца, расщелина губы или неба.Они обсудят с вами свои выводы и помогут понять, на что вы смотрите на разных изображениях.
Если во время беременности все выглядит нормально и других проблем нет, то в следующий раз вы увидите своего ребенка, когда он будет у вас на руках! А пока вы можете наслаждаться этими 2D или 3D фотографиями вашего ребенка!
Это УЗИ будет проводиться в UnityPoint Health — Больничном центре перинатальной помощи Meriter.
«Экстра» УЗИ
Иногда женщинам требуется дополнительное УЗИ во время беременности.Ваш акушерский врач может попросить вас пройти дополнительное ультразвуковое исследование, чтобы проверить ваш:
- Длина шейки матки: Если ваша шейка матки короче, чем ожидалось, вам может потребоваться регулярно проверять шейку матки, чтобы убедиться, что она остается закрытой, чтобы вы могли сохранить беременность. Если шейка матки продолжает укорачиваться или истончаться, вам может понадобиться серкляж, чтобы укрепить ее, пока не придет время родов. Ультразвуковое исследование длины шейки матки проводится на 16, 18, 20 и 22 неделе и проводится трансвагинально.
- Расположение и размер плаценты: Если ваша плацента слишком мала, если она находится в ненормальном месте или имеет ненормальную форму, то нам необходимо будет контролировать ее и рост вашего ребенка с помощью регулярных ультразвуковых исследований. Ваша плацента отвечает за передачу крови и питательных веществ вашему ребенку, поэтому очень важно, чтобы он рос правильно.
Вам может потребоваться УЗИ роста, если у вас есть:
- гипертония
- сахарный диабет
- высокий ИМТ (индекс массы тела) при беременности
- преэклампсия
- индикаторов того, что ваша плацента или матка не растут должным образом
Иногда требуется ультразвуковое исследование роста, чтобы убедиться, что рост вашего ребенка продолжается по кривой роста.Они закончили на 28, 32 и 36 неделе. Один из способов, которым врачи оценивают, растет ли ваш ребенок ожидаемым образом, — это измерение высоты дна матки. Высота дна — это количество сантиметров от лобковой кости до верхушки матки. Это измерение обычно увеличивается примерно на 1 см каждую неделю. Если ваша матка не выросла должным образом за последний месяц, ваш акушер-гинеколог предположит, что ваш ребенок также не растет, и захочет ежемесячно проводить ультразвуковое исследование роста.
Чего ожидать при УЗИ роста
Эти УЗИ занимают меньше времени, чем УЗИ полной анатомии, потому что требуется меньше измерений.Техник УЗИ измерит окружность головы ребенка, двухсторонний диаметр, окружность живота и длину бедренной кости.
Что ваш акушер-гинеколог ищет при УЗИ роста
Ваш OBGYN проверяет, остается ли ваш ребенок на кривой роста. Мы также будем использовать измерения, чтобы оценить вес вашего ребенка. Большой или очень большой ребенок обычно не беспокоит. Очень маленький ребенок или ребенок, который не растет в соответствии со своей кривой роста, может означать, что ребенок не получает достаточного питания через плаценту и, возможно, необходимо родить раньше.
УЗИ 2D, 3D и 4D
УЗИ 2D — это черно-белые изображения, к которым вы, вероятно, привыкли. Для неподготовленного глаза они могут выглядеть довольно расплывчатыми или неясными. Однако они дают наилучшее определение структур вашего растущего арахиса и считаются «золотым стандартом» диагностической визуализации.
3D-изображения особенно популярны среди будущих родителей, которые хотят наслаждаться этими милыми детскими картинками еще до рождения ребенка! Эти изображения показывают черты лица и выглядят гораздо более детскими, чем неясные двухмерные изображения.Однако польза от 3D-ультразвука не ограничивается фактором привлекательности! В случае аномалий позвоночника или неба 3D УЗИ может помочь вашему акушерству лучше понять степень тяжести.
4D-изображения похожи на 3D-изображение, но показывают, как ребенок движется. Им нравится смотреть живое видео вашего малыша. Это делается реже, потому что на самом деле они не помогают при постановке диагноза. В зависимости от того, в какой перинатальный центр вы обращаетесь, вы можете получить ссылку для просмотра своих ультразвуковых изображений или видео в Интернете.
Хотя есть несколько автономных центров ультразвуковой диагностики, которые предлагают сообщить вам пол вашего ребенка на раннем этапе или предоставить вам на память 3D или 4D изображения, в этом нет необходимости и они редко покрываются страховкой. Вы узнаете все, что вам нужно знать, во время визитов в перинатальный центр — и эти визиты будут покрываться вашей страховкой.
Лучшее место для проведения УЗИ — всегда в клинике, где у вас будет доступ к врачу, обученному интерпретации изображений.В Madison Women’s Health мы с радостью напечатаем фотографии для вас, чтобы вы поместили их в альбом для вырезок или где-нибудь еще, где вы хотели бы разместить эти фотографии «скоро».
Последние мысли
Ультразвук во время беременности — это увлекательный способ получить представление о своем развивающемся ребенке. Не бойтесь спрашивать своего акушера-терапевта для получения более подробной информации о генетическом скрининге, когда вы решите, хотите ли вы этого. И убедитесь, что вы уделили достаточно времени ультразвуковому обследованию, особенно важному полному анатомическому сканированию!
–
Др.Бет Видел оказывает медицинскую помощь женщинам в Мэдисоне с 2002 года и является партнером-основателем Madison Women’s Health. Она разделяет видение всех партнеров о том, чтобы быть сильным защитником здоровья своих пациентов, делая упор на сострадании и общении на протяжении всей своей практики.
Ранние признаки беременности
Беременность — это жизненное событие (разделенное на три триместра по 13 недель каждый), которое влечет за собой существенные физиологические и психологические изменения для матери.В каждом триместре происходит множество адаптаций, конечная цель которых — способствовать росту плода.
Наиболее очевидными являются физические и физиологические изменения, необходимые для растущего плода и подготовки к отцовству. Традиционно признаки и симптомы беременности делятся на три категории: предполагаемые, вероятные и положительные. Единственные признаки со стопроцентной точностью — это положительные признаки, тогда как большинство ранних признаков беременности относятся к категории предположительных.
Ранние клинические признаки беременности
Самый очевидный ранний признак беременности — это задержка или потеря менструации.Хотя пропуск менструации не является надежным признаком беременности (особенно если у женщины нерегулярный менструальный цикл), следует учитывать беременность, если она сопровождается тошнотой и рвотой (утреннее недомогание), болезненностью груди, усталостью и частым мочеиспусканием. .
Тем не менее, вышеупомянутые ранние признаки представляют собой предполагаемые изменения, которые не считаются надежными показателями беременности, поскольку любой из них может быть признаком состояния, отличного от беременности. Например, нарушение менструального цикла может быть вызвано эндокринной дисфункцией, ранней менопаузой, недоеданием, сахарным диабетом, анемией, бегом на длинные дистанции или стрессом.
Кроме того, тошнота и рвота могут быть вызваны пищевым отравлением, желудочно-кишечными расстройствами, расстройствами пищевого поведения или острой инфекцией. Болезненность груди может быть вызвана предменструальными изменениями, хроническим кистозным маститом или использованием оральных контрацептивов, а усталость может быть результатом стресса, анемии или вирусных инфекций.
Наконец, частое мочеиспускание может иметь множество различных причин, помимо беременности, в первую очередь инфекцию, цистоцеле, структурные нарушения, опухоли тазовых органов или даже эмоциональное напряжение.Таким образом, хотя сочетание ранних признаков может указывать на беременность, они не являются надежным подтверждением этого состояния.
Вот почему использование домашних тестов на беременность (основанных на обнаружении в моче хорионического гонадотропина человека) рекомендуется в качестве первого шага при наличии подозрений. С помощью современных клинически чувствительных тестов на беременность по моче можно определить беременность за четыре дня до предполагаемой менструации.
Признаки симптомов беременности — токсикоз беременности, отеки, эмоциональная нестабильность, проблемы с желудком.Авторское право изображения: Alla_s / Shutterstock
Сонографические признаки ранней беременности
Некоторые признаки ранней беременности можно также наблюдать с помощью диагностического УЗИ или сонографии. Ранняя стадия эмбриона, также известная как бластоциста, имплантируется примерно через неделю после оплодотворения и полностью имплантируется в слизистую оболочку матки примерно через 9,5 дней. Последующее увеличение раннего гестационного мешка видно на УЗИ.
Полость матки остается относительно прямой (неискаженной), что может быть показано ультразвуковым исследованием.Это приводит к наблюдению гестационного мешка, примыкающего к такой прямой полости матки, в толстой слизистой оболочке матки — сонографический признак, также известный как внутридецидуальный признак.
Самым ранним свидетельством внутриутробной беременности является эхогенная область внутри толстой слизистой оболочки матки, которая наблюдается примерно на 25-й день менструального цикла. Две недели спустя можно наблюдать первые признаки присутствия эмбриона после прикрепления двух крошечных пузырьков — амниотического мешка и желточного мешка — к стенке гестационного мешка.
Между этими двумя пузырями находится зародышевый диск, а вся структура известна как знак двойного пузыря. Вместе с внутриподвесным признаком двойной пузырчатый признак представляет собой наиболее заметный сонографический признак ранней беременности.
Дополнительная литература
Ультразвуковое сканирование на ранних сроках беременности: раннее морфологическое сканирование
Это руководство по ультразвуковому сканированию и его значению для ранней беременности.
Запишитесь на консультацию
Ультразвуковое сканирование посылает высокочастотные звуковые волны через матку, чтобы мы могли оценить беременность и состояние плода.
Эти звуковые волны отражаются от ребенка, а эхо превращается в изображения.
Твердая ткань, например кость, дает сильное эхо и кажется белым на изображении. Более мягкие ткани имеют разные оттенки серого, а жидкие пространства, такие как околоплодные воды вокруг ребенка, будут казаться черными.
Ультразвуковое исследование беременности
В этом информационном бюллетене будут описаны три сканирования на ранних сроках беременности, включая сканирование для свиданий, сканирование в первом триместре и сканирование по анатомии / морфологии плода.
Сканирование знакомствЦель сканирования знакомств:
- для подтверждения наличия сердцебиения вашего ребенка
- — точный способ предсказать дату родов и подтвердить беременность.
- , чтобы узнать, ожидаете ли вы более одного ребенка.
- , чтобы проверить рост и развитие вашего ребенка.
- для проверки органов малого таза.
- , чтобы проверить, растет ли ребенок в нужном месте.
Диагностическое сканирование обычно проводится на сроке от 6 до 12 недель беременности.Обычно это начинается с ультразвукового исследования брюшной полости (так называемое трансабдоминальное ультразвуковое исследование).
Для этой части сканирования может потребоваться полный мочевой пузырь, поскольку это может помочь сделать ультразвуковые изображения более четкими.
Ультразвуковой гель наносится на брюшную полость, чтобы улучшить контакт между ультразвуковым датчиком и кожей. Абдоминальный зонд осторожно перемещают по брюшной полости для получения ультразвуковых изображений.
Обычно на очень ранних сроках беременности более четкое изображение беременности можно получить с помощью ультразвукового зонда, помещенного во влагалище (это называется трансвагинальным ультразвуком).
Трансвагинальное ультразвуковое исследование не требует полного мочевого пузыря и использует зонд только прибл. 2 см в диаметре.
Зонд покрывают чистой защитной одноразовой оболочкой перед тем, как осторожно ввести его во влагалище для получения снимков органов малого таза и развивающейся беременности.
Эти изображения часто более четкие, поскольку они ближе ко всем строениям. Если дата ультразвукового исследования отличается от даты последней менструации, сканирование будет использоваться как наиболее точная оценка недель беременности и срока родов.
При первой консультации с доктором Моррисом будет проведено сканирование знакомств.
Скрининг в первом триместреКомбинированный скрининг первого триместра проводится на сроке от 11 до 14 недель беременности. Этот тест представляет собой трехэтапный процесс отбора, который включает оценку:
- Строение плода (УЗИ)
- Анализ крови на белок сыворотки (плацентарные белки в крови)
- Ваш риск развития преэклампсии с ранним началом.
Скан структурной анатомии
Комбинированный скрининг в первом триместре оценивает риск хромосомных аномалий у вашего ребенка, в частности, синдрома Дауна (трисомия 21) и двух других более распространенных хромосомных аномалий; Синдром Эдвардса (трисомия 18) и синдром Патау (трисомия 13).
Возможно, что на этой стадии беременности также могут быть обнаружены некоторые нехромосомные аномалии, такие как дефекты нервной трубки, сердца и структурные аномалии.
Затылочная прозрачность — это название нормального жидкостного пространства за шеей будущего ребенка.
Во время структурного сканирования можно точно измерить толщину этого жидкостного пространства, и это известно как измерение NT.
Известно, что количество жидкости в тканях шеи увеличивается при некоторых хромосомных аномалиях (таких как трисомия 13, 18 и 21), а также при некоторых структурных состояниях, особенно при сердечных аномалиях.
Увеличение размера NT или отсутствие носовой кости, или наличие других анатомических маркеров не всегда означает, что у ребенка есть проблема, но они увеличивают вероятность, и это будет обсуждаться с вами.
Анализ крови на белок сыворотки
Этот анализ крови матери в рамках комбинированного скрининга в первом триместре включает два сывороточных белка (или маркера)
- Свободный BhCG (бета хорионический гонадотропин человека)
- PAPP-A (белок А плазмы беременных)
Известно, что уровни этих природных белков изменяются при определенных условиях, включая хромосомные аномалии.
В настоящее время этот анализ крови не используется сам по себе для расчета риска и должен сочетаться с ультразвуковым исследованием структурной анатомии.
Низкий уровень PAPP-A и фактора роста плаценты (PIGF) также может прогнозировать проблемы с функцией плаценты, приводящие к более позднему задержке роста ребенка, преэклампсии и преждевременным родам.
Эта информация будет принята во внимание при выборе частоты ваших дородовых посещений и ультразвукового наблюдения.
Затем будет проводиться наблюдение за беременностью. Этот анализ крови лучше всего сдавать на сроке от 10 до 13 недель беременности.
Затем рассчитывается рейтинг риска хромосомной аномалии с использованием некоторых основных переменных:
- Измерение NT
- Наличие видимой носовой кости плода
- Возраст матери
- Коронка крупа длина малыша
- Результаты анализа сывороточного протеина крови
Затем в отчете приводится рейтинг риска, рассчитанный для трисомии 13, 18 и 21.Результат с низким уровнем риска не означает «нет» риска. Однако результат с низким уровнем риска свидетельствует о том, что ребенок здоров.
Результат высокого риска не всегда означает, что у ребенка определенно хромосомная проблема. Однако риск увеличивается, и будет обсуждаться дальнейшее окончательное тестирование.
Одно только ультразвуковое сканирование может обнаружить прибл. 70-80% младенцев с синдромом Дауна.
Однако обнаружение улучшается за счет сочетания ультразвуковых функций и маркеров сывороточного белка с прибл.
90% детей с синдромом Дауна выявляются с помощью комбинированного скрининга в первом триместре.
Рейтинг риска преэклампсии
Преэклампсия — это состояние, характерное только для беременности, которое связано с повышением артериального давления после 20 недель беременности.
Преэклампсия может повлиять на здоровье матери, функцию плаценты, а также на рост и благополучие ребенка в утробе матери.
Если это происходит в начале второй половины беременности (до 34 недель), это также может привести к преждевременным родам.
В рамках скрининга первого триместра будет определен рейтинг факторов риска для вероятности развития у матери преэклампсии с ранним началом.
Будет произведена оценка:
- Артериальное давление матери
- Отток маточной артерии с помощью структурного УЗИ
- Фактор роста плаценты (PIGF)
- Материнский и семейный анамнез
Профилактические препараты предлагаются женщинам, у которых риск возвращается выше 1%.
Сканирование анатомии / морфологии плодаЭто раннее морфологическое сканирование рекомендуется на сроке от 18 до 19 недель беременности.
Это комбинированное трансабдоминальное и трансвагинальное сканирование, предназначенное для выявления аномалий плода до 20 недель беременности.
Для получения более четких изображений раннего структурного сканирования рекомендуется полный мочевой пузырь для трансвагинальной части оценки.
Что может показать это сканирование:
- Оценка сердцебиения и кровотока плода через функционирующую плаценту.
- Подробные измерения и обследование растущего ребенка.
- Обнаружение структурных аномалий плода.
- Отсутствие опасности для вагинальных родов (Vasa Praevia).
- Точное позиционирование плаценты в матке.
- Проверка подходящего объема околоплодных вод вокруг ребенка.
- Пол ребенка (только по запросу родителей).
- Обследование структур таза матери.
- Длина шейки матки.
Ультразвук использует звуковые волны, а не излучение, как рентгеновские лучи. Было проведено множество долгосрочных исследований безопасности ультразвукового исследования во время беременности и после родов.
Ни одно из правильно проведенных исследований не описало значительного неблагоприятного воздействия на мать или ребенка.
Последующие исследования в детстве показали, что ультразвуковое сканирование в утробе матери не оказывает неблагоприятного воздействия на долгосрочный рост и не вызывает задержки в развитии.
Все медицинские и регулирующие органы удовлетворены тем, что на уровне мощности ультразвука, используемого при оценке беременности, не ожидается никакого неблагоприятного воздействия ни на мать, ни на ребенка.
Неинвазивный тест на беременность (НИПТ)
Для объяснения неинвазивного теста на беременность (НИПТ), пожалуйста, прочтите наш блог доктора Эндрю МакЛеннана из Сиднейского УЗИ для женщин.
Хотя это не ультразвуковое сканирование, этот анализ крови на ДНК обеспечивает повышенную точность наряду со скринингом в первом триместре на хромосомные аномалии.Пожалуйста, найдите ссылку на наш блог здесь.
Автор: Пенни Стэнбери, с особой благодарностью доктору Грегу Кесби за его время и знания.
Пожалуйста, свяжитесь с нашим офисом по телефону 02 9251 8550 или спросите доктора Морриса при следующем запланированном визите.
https://www.drmorris.com.au/your-first-antenatal-appointment-at-sydney-mother-and-baby/
Чего ожидать при первом УЗИ
04 ноя. Встреча с малышом: чего ожидать от первого УЗИ
Отправлено в 18:42 во время беременности на 67-й улице, акушер-гинекологС того момента, как в тесте на беременность появится эта дополнительная линия, вы захотите увидеть своего малыша, чтобы все это стало реальностью.Ультразвук позволяет сделать это довольно рано.
Это первое ультразвуковое исследование может вызвать волну эмоций, заставляя вас волноваться и нервничать. Знание того, чего ожидать, поможет успокоить нервы в связи с процедурой.
Когда ваш акушерский врач впервые упоминает ультразвук, вы можете внезапно задаться вопросом, что на самом деле означает это знакомое слово. Читайте дальше, чтобы узнать все о первом УЗИ при беременности.
Что такое ультразвук?
Ультразвуковая визуализация — это процедура, при которой используются высокочастотные звуковые волны, которые отражаются от структур внутри тела для создания изображения.Врачи часто используют ультразвук во время беременности, поскольку он не использует радиацию, как другие виды визуализации.
Звук не представляет опасности для матери или ребенка. Итак, вы можете пройти первое ультразвуковое исследование во время беременности, чувствуя себя в безопасности.
Как подготовиться к УЗИ
Вы хотите, чтобы врач хорошо видел вашу матку. К счастью, УЗИ не требует особой подготовки.
Утолите свою тягу. Для регулярного пренатального УЗИ голодание не требуется.
Hydrate! Полный мочевой пузырь может облегчить осмотр снаружи.
Если врачу нужно осмотреться изнутри, он может попросить вас опорожнить мочевой пузырь перед обследованием. На то, чтобы пописать, у вас уйдет значительно меньше времени, чем на наполнение мочевого пузыря, поэтому просто выпейте.
Что врач ищет при первом УЗИ?
Ваш врач сделает это первое ультразвуковое исследование, чтобы подтвердить жизнеспособную и здоровую беременность. Это также позволит им более точно определить дату родов, поскольку оценка первого дня последней менструации не всегда оказывается надежной.
Этот тест также позволяет вашему врачу на раннем этапе узнать, сколько детей растет. Двойная и многоплодная беременность требуют особого ухода, поэтому раннее выявление может помочь определить это.
Во время этой процедуры врачи также могут увидеть определенные отклонения, которые могут развиться на ранней стадии. Это может помочь вам заблаговременно принять решение о дальнейших действиях, если у вашего ребенка серьезная хромосомная аномалия.
Не позволяйте всей этой информации волновать вас. Знайте, что каждая беременность несет от 96 до 97 процентов вероятности развития совершенно здорового ребенка.Давайте посмотрим на некоторые особенности, которые ваш врач проверит в вашей утробе, чтобы указать на здоровую беременность.
Вы можете услышать и, возможно, увидеть сердцебиение вашего ребенка. Ничто не может подготовить вас к невероятной радости, которую вы почувствуете, наблюдая за этим невероятным моментом.
Ваш врач также измерит состояние плода. Они также будут искать структуру, называемую желточным мешком, которая будет питать вашего ребенка до тех пор, пока его плацента не сформируется полностью.
Если вы получите это изображение ближе к 12 неделям, врач измерит плаценту и проверит ее размещение.Они также будут измерять количество околоплодных вод в вашей матке, чтобы убедиться, что ребенок имеет достаточную защиту от внешнего мира.
Как раньше можно пройти УЗИ?
Многие женщины с нетерпением ждут возможности впервые взглянуть на ребенка. Некоторые просто хотят увидеть своего малыша, а другим нужно увидеть это, чтобы поверить в это, поскольку вы, возможно, еще не чувствуете себя беременной.
Итак, когда вам сделают первое УЗИ?
До шести недель визуализирующие тесты, скорее всего, не смогут обнаружить вашего малыша, поскольку он размером всего с горошину и в настоящее время растет в геометрической прогрессии.Большинство врачей предпочитают ждать семь или восемь недель, чтобы получить четкое изображение ребенка.
Внешний ультразвук обычно не может получить изображение в это время. Таким образом, врач обычно выбирает внутреннее ультразвуковое исследование.
Внешний Vs. Внутреннее УЗИ
С помощью внешнего ультразвукового исследования техник нанесет специальный гель на нижнюю часть живота. Они осторожно прижмут датчик к вашему животу, чтобы отобразить изображение на экране. Этот тип сканирования выявляет более крупные структуры.
Внутреннее, также называемое трансвагинальным ультразвуком, немного более инвазивно. Этот тип процедуры требует, чтобы техник ввел зонд во влагалище.
Внутренняя визуализация позволяет лучше рассмотреть матку. Врач может выбрать этот тип визуализации, если структура заблокирована или если вы находитесь на столь раннем этапе, что беременность трудно увидеть с помощью внешнего ультразвукового исследования.
Хотя трансвагинальное УЗИ может показаться немного неудобным, ни одна процедура визуализации не вызывает боли.С обоими вы можете почувствовать некоторое давление, поскольку иногда нажимайте, чтобы переместить другие конструкции и получить лучший обзор.
Определение пола?
Хромосомный пол вашего ребенка определяется в момент оплодотворения, когда сперма папы забирает яйцеклетку матери. Однако половые органы не начинают развиваться примерно до седьмой недели и не достигнут полного формирования примерно до 12 недели.
Это означает, что вы не узнаете пол своего ребенка во время этого УЗИ. Как правило, врачи будут ждать около 20 недель, чтобы определить пол вашего малыша, потому что до этого им трудно четко определить пол.
Все расскажет техник?
Специалисты по ультразвуковой диагностике могут указывать на структуры на экране. Однако они не могут прочитать вам изображение. Только врач может поставить вам диагноз.
Так что не волнуйтесь, если ваш техник молчит. Некоторые доводят это до крайности, чтобы избежать каких-либо проблем.
Если ваш техник подозревает проблему, он может попросить кого-нибудь зайти в комнату. Не паникуйте сразу, это может быть что-то мелкое или ошибка.Ваш врач даст вам полное изложение после того, как получит сканирование.
Поздравляем!
Создание жизни отправит вас в удивительное путешествие. Поздравляю вас и вашего партнера!
Войдите в свой первый сеанс УЗИ, вооружившись знаниями, чтобы знать, чего ожидать, и почувствовать большее волнение, чем нервное возбуждение. Этот первый взгляд на вашу маленькую любовь — особый момент, который вы будете ценить вечно.
Если вам по-прежнему нужен акушер, мы можем помочь. Свяжитесь с нами, чтобы договориться о первом дородовом посещении!
RACGP — Раннее кровотечение при беременности
Предпосылки
От 20 до 40 процентов беременных женщин будут испытывать кровотечение в течение первого триместра.Первоначальное обращение обычно к терапевту. Осложнения выкидыша, включая угрозу выкидыша и внематочную беременность, являются наиболее частыми диагнозами. Неспособность диагностировать внематочную беременность может иметь опасные для жизни последствия для женщины.Цель
Целью данной статьи является обзор анамнеза, результатов обследований, исследований и вариантов лечения выкидыша и внематочной беременности.Обсуждение
Кровотечение на ранних сроках беременности — очень тревожный симптом, из-за которого женщина ищет подтверждения, что у нее продолжается беременность.Не всегда удается поставить диагноз при первом обращении. В некоторых случаях требуется повторное обследование или направление к гинекологу. Как поставщики медицинских услуг, мы должны продолжать пересматривать и обновлять наши знания в управлении этой общей презентацией, чтобы оптимизировать наш уход за этими пациентами.От 20 до 40 процентов беременных женщин будут испытывать кровотечение в течение первого триместра беременности. 1 Основными причинами являются выкидыш (10–20% клинических беременностей) и внематочная беременность (1–2%). 2 Кровотечение в самые первые недели беременности может быть связано с имплантацией эндометрия. Более редкие причины включают поражения шейки матки и влагалища (например, злокачественные новообразования, эктропион шейки матки, полипы, инфекции) и инфекции матки. Всегда следует учитывать гестационную трофобластическую болезнь, особенно при аномально повышенном уровне хорионического гонадотропина человека (ХГЧ) в сыворотке крови или подозрительных результатах ультразвукового исследования. Установление места беременности имеет жизненно важное значение, поскольку неспособность правильно диагностировать внематочную болезнь может иметь потенциально опасные для жизни последствия.
Оценка
При первичном обследовании женщины с вагинальным кровотечением на ранних сроках беременности необходимо сначала рассмотреть гемодинамическую стабильность и степень боли или кровотечения. Немедленный перевод в отделение неотложной помощи необходим гемодинамически нестабильному пациенту. Важно понимать, что молодые женщины могут понести значительную кровопотерю до того, как станут очевидными какие-либо признаки гемодинамической нестабильности.
Наиболее вероятным диагнозом гемодинамически нестабильной пациентки с кровотечением на ранних сроках является прерванная внематочная беременность, неполный выкидыш с «шейным шоком» (парасимпатическая стимуляция, вызванная продуктами в зеве шейки матки, ведущими к гипотонии и брадикардии) или массивное кровотечение, вызванное выкидышем.Необходимо провести осмотр с помощью зеркала и удалить любые продукты зачатия (POC) из зева шейки матки. Этим пациентам может потребоваться срочный перевод в операционную для отсасывающего выскабливания, лапароскопии или лапаротомии.
У гемодинамически стабильного пациента более детальная оценка может быть проведена в условиях сообщества.
История
Важно оценить вероятный срок беременности, объем кровопотери и любые связанные с этим болевые симптомы.Обморок, боль в груди и одышка могут указывать на анемию из-за значительной кровопотери, а боль в кончике плеча может быть связана с внутрибрюшным кровотечением.
Факторы риска внематочной беременности включают: 1
- текущее использование внутриматочной спирали (ВМС) или мини-пили
- беременность в результате искусственного оплодотворения
- Инфекция органов малого таза или инфекции, передаваемые половым путем (ИППП), или хирургия маточных труб в анамнезе
- перенесенная внематочная беременность. 1
Анамнез мазка из шейки матки имеет значение, особенно если какое-либо аномальное кровотечение имело место вне беременности. Определенные заболевания, такие как плохо контролируемый диабет и заболевание щитовидной железы, связаны с повышенным риском выкидыша. 3
Экзамен
После первоначальной оценки любых признаков гемодинамической нестабильности и анемии обследование брюшной полости может выявить участки болезненности, защиты или ригидности, а также признаки вздутия живота.Когда матка достигает размера, подходящего для 12-недельной беременности, глазное дно будет пальпироваться над лобковым сочленением. Он может быть пальпирован раньше, чем это, в случае многоплодной беременности, гестационной трофобластической болезни (GTD) или при наличии других тазовых или маточных масс, таких как миома или кисты яичников.
Осмотр зеркала проводится для оценки количества и происхождения продолжающегося кровотечения. Необходимо проверить влагалище и шейку матки на предмет других причин кровотечения (например, полипов).Ткань, присутствующая в открытом зеве шейки матки, всегда должна быть удалена и отправлена на гистопатологическое исследование для подтверждения сохраненных ВОС. Бимануальное исследование позволяет оценить размер матки, расширение зева шейки матки, болезненность таза и болезненность при движении шейки матки.
Болезненность при движении таза и шейки матки требует немедленного дальнейшего обследования и обсуждения со специалистом.
Расследования
Комбинация ультразвуковой оценки и измерения сывороточного ХГЧ необходима для определения местоположения и жизнеспособности ранней беременности, когда у женщины было кровотечение.Анализ группы крови матери и статуса антител определит необходимость введения иммуноглобулина Rh D.
| Рис. 1. Гестационный мешок в полости матки на TVS |
Сывороточные уровни ХГЧ экспоненциально растут до шести-семи недель беременности, увеличиваясь как минимум на 66% каждые 48 часов. 4 После повторных измерений с интервалом 48–72 часа падение уровня ХГЧ соответствует нежизнеспособной беременности, но не указывает на то, является ли беременность неудачной внутриутробной беременностью (IUP) или инволютивной внематочной беременностью.Плато или очень медленный рост уровня ХГЧ (<50% за 48 часов) свидетельствует о внематочной или нежизнеспособной внутриутробной беременности. 3 Однако следует отметить, что явно должным образом повышающийся уровень ХГЧ обнаруживается в 21% случаев внематочной беременности. 3
Ультрасонография для оценки беременности в первом триместре должна выполняться трансвагинально опытным сонографистом. На трансвагинальном УЗИ (TVS) гестационный мешок обычно виден через четыре недели и три дня после последней менструации, 5 при условии правильных дат и регулярного менструального цикла (рис. 1).
нежизнеспособная беременность диагностируется на УЗИ при одном или обоих из следующих обстоятельств:
- живого плода не видно в гестационном мешочке со средним диаметром мешка (MSD)> 25 мм
- : видимый полюс плода с длиной задней части макушки (CRL)> 7 мм, без сердечной деятельности плода после периода наблюдения продолжительностью не менее 30 секунд. 5
Если есть какие-либо сомнения относительно жизнеспособности плода, рекомендуется второе мнение или обзорное сканирование в течение одной недели.Если гестационный мешок не виден в матке, следует тщательно исследовать придатки на наличие внематочной беременности (рис. 2). Придаточное образование — наиболее частая ультразвуковая находка при внематочной беременности, присутствует в> 88% случаев. 6
| Рисунок 2. Внематочная беременность по TVS |
Зона дискриминации — это уровень ХГЧ в сыворотке, выше которого гестационный мешок должен визуализироваться на TVS.В большинстве учреждений этот показатель установлен на уровне 1500 или 2000 МЕ / л, хотя ряд переменных, в том числе навыки сонографиста и качество ультразвукового исследования, могут изменить уровень. Ниже дискриминационной зоны ХГЧ диагноз нежизнеспособной беременности может быть поставлен исключительно на основании ненадлежащего повышения уровня ХГЧ. Выше дискриминационной зоны диагноз ставится на основании отсутствия доказательств IUP на TVS. В таблице 1 приведены примеры дискриминационного ХГЧ 2000 МЕ / л, с результатами TVS и рекомендациями по ведению.
| ХГЧ / ТВС у клинически стабильных женщин | Интерпретация / рекомендация |
|---|---|
| ХГЧ <2000 МЕ / л | Повторить ТВС / ХГЧ через 48–72 часа |
| ХГЧ> 2000 МЕ / л и TVS без IUP, сложной придаточной массы и / или свободной жидкости | Высокая вероятность внематочной беременности |
| ХГЧ> 2000 МЕ / л и TVS без IUP и отклонений от нормы | Повторить ТВС / ХГЧ через 48–72 часа |
| Снижение или субоптимальное повышение уровня ХГЧ | Указывает на нежизнеспособную беременность (внематочную или IUP), соответствующее последующее наблюдение для обеспечения адекватного разрешения любого диагноза |
| hCG, хорионический гонадотропин человека; TVS, трансвагинальное УЗИ; ВП, внутриутробная беременность | |
Беременность неизвестного происхождения
Если на TVS отсутствуют признаки внутриматочной или внематочной беременности и не обнаруживаются явные сохраненные ПОК, беременность определяется как беременность неизвестной локализации (PUL).В этих условиях возможны три сценария: 5
- беременность внутриутробная
- внематочная беременность
- не удалось PUL.
При интерпретации результатов сканирования женщины с PUL есть доказательства того, что уровни ХГЧ в сыворотке через ноль и 48 часов помогают в диагностике эктопической локализации. 5
До определения местоположения у женщины с PUL может быть внематочная беременность. Поэтому важно повторно обследовать женщину, если симптомы изменятся.Женщинам, у которых наблюдается плато ХГЧ или появляются новые или ухудшающиеся клинические симптомы, требуется направление на осмотр у специалиста. Клинические симптомы могут потребовать госпитализации на время проведения дальнейших исследований.
Ведение выкидыша
| Выкидыш | Потеря беременности до 20 недель беременности или вес плода <400 г |
|---|---|
| Угроза | Вагинальное кровотечение до 20 недель беременности |
| Неизбежно | Прохождение POC нежизнеспособной IUP, происходящее или ожидаемое в ближайшее время |
| Незавершенное | Некоторое сохранение POC нежизнеспособного IUP |
| Пропущено | Ультразвуковая диагностика нежизнеспособной ВМС при отсутствии вагинального кровотечения |
| Септик | Выкидыш, осложнившийся инфекцией |
| Рецидивирующий | Три или более выкидыша подряд |
| Завершено | Полное исключение POC из IUP |
| POC, продукты зачатия; ВП, внутриутробная беременность | |
Несколько терминов используются для описания клинических сценариев процесса выкидыша.Они определены в таблице 2.
При угрозе выкидыша лечат выжидательно. В случае угрозы раннего выкидыша риск выкидыша на более поздних сроках той же беременности в 2,6 раза выше, и у 17% женщин возникают дополнительные осложнения во время беременности (такие как преждевременные роды или ограничение внутриутробного развития). 7 Недостаточно доказательств, чтобы рекомендовать введение прогестерона при угрозе выкидыша. 8
В случае неизбежных, неполных или пропущенных выкидышей варианты лечения включают выжидательную, медикаментозную и хирургическую терапию.В зависимости от выбранного метода потребуется последующее наблюдение, чтобы гарантировать полное опорожнение матки. Полный выкидыш требует оценки любого продолжающегося кровотечения с подтверждением закрытия зева шейки матки и, при необходимости, TVS, чтобы исключить сохраненный POC.
Выжидательная тактика включает в себя возможность естественного процесса изгнания POC из матки без вмешательства. Женщину необходимо проинформировать об ожидаемой продолжительности процесса, симптомах боли и кровотечения, которые она может испытать, и о том, как обратиться за неотложной медицинской помощью.В случае неполного выкидыша у 60% женщин наблюдается полное изгнание продуктов в последующие две недели, а у 90% — в течение шести-восьми недель. 9 Выкидыш из пропущенного выкидыша обычно занимает больше времени.
Текущий анализ должен проводиться через одну-две недели, и если боль и кровотечение прекратились, повторное определение сывороточного ХГЧ должно быть выполнено через три недели. Если результат положительный, может потребоваться дальнейшая оценка с серийными измерениями ХГЧ, чтобы убедиться, что они упали до отрицательного уровня, или может потребоваться ультразвуковое сканирование для оценки сохраненного ПОК.
Если в течение 7–14 дней после первичной консультации кровотечения или боли не возникает, повторите ультразвуковое исследование и дополнительно обсудите все варианты лечения, если это необходимо.
Медицинское лечение включает использование мизопростола (аналог простагландина E1), который, как было доказано, очень эффективен для медицинской эвакуации матки при вагинальном или пероральном введении. 10 Для определения оптимальной дозы и пути введения необходимы дальнейшие исследования. Медицинский менеджмент должен осуществляться только в подразделении с опытом работы в этой форме управления
Хирургическая эвакуация — это метод выбора для женщин с кровотечением или сепсисом.Женщина может выбрать хирургическую эвакуацию, чтобы избежать боли, кровотечения и затягивания процесса. В некоторых случаях медикаментозное лечение противопоказано, например, женщинам, получающим антикоагулянтную терапию. Осложнения хирургической эвакуации включают анестезиологические риски, кровотечение, перфорацию, сохраняющийся POC и эндометрит.
Исследование MIST, 11 , крупное рандомизированное контролируемое исследование, сравнивало выжидательные, медикаментозные и хирургические методы лечения выкидыша.Он показал сопоставимую эффективность и отсутствие существенной разницы в частоте инфицирования (2–3%). Исследование показало, что количество незапланированных госпитализаций значительно увеличилось в выжидательной (49%) и медицинской (18%) группах по сравнению с хирургической группой (8%). Хирургическое вмешательство потребовалось 44% беременных и 13% получавших лекарства; 5% хирургической группы потребовалось дополнительное хирургическое вмешательство.
Ведение внематочной беременности
Девяносто пять процентов внематочных беременностей происходят в маточной трубе. 12 Другие, более редкие участки включают шейку матки, яичник, другие участки брюшной полости или рубец на матке после кесарева сечения. В редких случаях внематочная беременность может сосуществовать с внутриутробной беременностью (гетеротопная беременность).
Варианты ведения трубной внематочной беременности включают хирургическое вмешательство (сальпингэктомию или сальпингостомию), лечение метотрексатом и, возможно, выжидательную тактику в ограниченной популяции тщательно отобранных случаев, хотя не существует доказательств высокого уровня, рекомендующих этот подход.
Операция требуется гемодинамически нестабильным пациентам, пациентам с признаками разрыва, после неудачного лечения и при наличии противопоказаний к терапии метотрексатом (включая возможность несоблюдения режима последующего наблюдения). Некоторые пациенты могут предпочесть хирургическое вмешательство медикаментозному лечению. По возможности следует выполнять лапарсокопическую операцию. 13 Сальпингэктомия обычно выполняется, если не повреждена контралатеральная трубка. Сальпингостомия может привести к необходимости дальнейшего лечения (4–15%) 14 метотрексатом или сальпингэктомии, если последующие уровни ХГЧ не снизятся должным образом.У женщин, перенесших сальпингостомию, уровни ХГЧ следует измерять еженедельно, пока они не станут отрицательными из-за возможности сохранения ткани беременности в пораженной трубке. В случае сальпингэктомии обычно требуется гистологическое подтверждение трубной беременности.
Около одной трети пациенток с внематочной беременностью подходят для лечения метотрексатом. Эти женщины должны быть гемодинамически стабильными, соответствовать режиму лечения и последующему наблюдению, в идеале иметь ХГЧ <5000 МЕ / л (наибольший показатель успеха) 7,15 и массу придатков <3.5 см без сердечной деятельности плода. Первоначальное лечение - однократная внутримышечная доза метотрексата (50 мг / м 2 ), при этом 14% женщин нуждаются в дополнительной дозе. Показатели успеха составляют до 85%, что аналогично сальпингостомии. 9 До 15% женщин может потребоваться хирургическое вмешательство.
Сохраняющаяся фертильность в течение двух-трех лет после хирургического или медикаментозного лечения внематочной беременности, по-видимому, одинакова в группах метотрексата, сальпинготомии и сальпингэктомии. 15
Ведение пациентов с отрицательным резус-фактором
ИммуноглобулинRh D (RhIg) показан для предотвращения сенсибилизации Rh D у Rh D отрицательных женщин. RhIg можно получить в отделениях неотложной помощи или в банках крови; 250 МЕ RhIg требуется при сенсибилизирующем событии в первом триместре, таком как выкидыш, внематочная беременность, прерывание беременности и взятие проб ворсинок хориона. Это следует сделать в течение 72 часов после сенсибилизирующего события, хотя введение RhIg в течение 9-10 дней может обеспечить некоторую защиту. 1
Заключение
Кровотечение на ранних сроках беременности может вызвать сильное беспокойство и беспокойство у женщины, ее партнера и семьи, особенно если поставлен диагноз нежизнеспособной беременности. Важно, чтобы к ситуации подходили безопасно и чутко, и чтобы женщина и ее семья получали хорошую поддержку в течение всего этого времени. В большинстве третичных и многих региональных больниц в настоящее время работают клиники по оценке беременности на ранних сроках, которые могут помочь терапевтам в лечении осложнений в первом триместре.
Автор
Кэрол Бриз, MBChB, FRANZCOG, штатный специалист, акушерство и гинекология, больница Кэрнса, лектор, акушерство и гинекология, Университет Джеймса Кука, Таунсвилл, QLD. [email protected]
Конкурирующие интересы: Нет.
Происхождение и экспертная оценка: заказано, внешняя экспертная оценка.
Специалист по трансвагинальному УЗИ — Неаполь, Флорида: Врачи по женскому здоровью Неаполя: акушер-гинеколог
Как ультразвук создает изображения?Ультразвук использует высокочастотные звуковые волны для создания изображений органов и других структур внутри вашего тела.Этот тип визуализации безопасен для беременных, поскольку не использует радиацию.
Устройство, называемое преобразователем, излучает звуковые волны. Когда они отражаются от тканей, жидкостей и костей, датчик собирает эхо-сигналы и отправляет их в компьютер, который переводит их в изображение. Ультразвук показывает структуры и движение, например кровь, текущую по сосуду.
Что такое трансвагинальное УЗИ?Трансвагинальное УЗИ, также называемое УЗИ органов малого таза, позволяет получать высококачественные изображения матки, яичников, маточных труб, шейки матки и мочевого пузыря.Врач вводит длинный тонкий датчик во влагалище, откуда он может направлять звуковые волны в исследуемую область. Это дает более детальные изображения, чем УЗИ брюшной полости, потому что датчик находится ближе к внутренним структурам.
Какие гинекологические состояния диагностируются с помощью трансвагинального ультразвукового исследования?Трансвагинальное УЗИ позволяет вашему врачу в отделении женского здравоохранения Неаполя оценить размер, форму и положение вашей матки, яичников и маточных труб, длину и толщину шейки матки, изменения формы органов и наличие жидкостей или опухолей.
Вам может потребоваться трансвагинальное ультразвуковое исследование, чтобы определить причину тазовой боли или аномального кровотечения. Он помогает диагностировать многие состояния здоровья, в том числе:
- Эндометриоз
- Миома или полипы матки
- Кисты яичников
- Внематочная беременность
- Воспалительные заболевания органов малого таза
- Рак яичников
Трансвагинальное ультразвуковое бесплодие также помогает определить причину использоваться для наблюдения за развитием яйцеклеток у женщин, получающих лекарства от бесплодия.
Используется ли трансвагинальное УЗИ во время беременности?Ваш врач в отделении женского здоровья в Неаполе использует трансвагинальное ультразвуковое исследование, если оно необходимо в течение первых 6–8 недель. Развивающийся ребенок недостаточно велик, чтобы его можно было увидеть с помощью трансабдоминального УЗИ примерно до восьми недель.
На ранних сроках беременности врачи используют трансвагинальное УЗИ, чтобы:
- Подтвердить дату зачатия и возраст ребенка
- Оценить место беременности, чтобы исключить внематочную беременность
- Определить размер и внешний вид гестационного мешка
- Проверить сердцебиение ребенка
- Определите количество младенцев
- Оцените здоровье матки
Ваш врач в отделении женского здоровья Врачи Неаполя могут провести трансвагинальное УЗИ в любое время во время беременности, если это необходимо для оценки развития ребенка или плаценты матери.


 2 дн. — 12 нед. 4 дн.
2 дн. — 12 нед. 4 дн. На ранних сроках подтверждение беременности осуществляется с помощью ультразвуковой диагностики и анализа крови на ХГЧ.
На ранних сроках подтверждение беременности осуществляется с помощью ультразвуковой диагностики и анализа крови на ХГЧ. С помощью трансректального метода исследования удается обнаружить явные признаки развития плода через несколько недель после зачатия. Возможности УЗИ позволяют определять внематочную беременность на ранней стадии и проводить малоинвазивные оперативные вмешательства, сокращая риск разрыва трубы.
С помощью трансректального метода исследования удается обнаружить явные признаки развития плода через несколько недель после зачатия. Возможности УЗИ позволяют определять внематочную беременность на ранней стадии и проводить малоинвазивные оперативные вмешательства, сокращая риск разрыва трубы.