Об операции на опухоли головного мозга для пациентов детского возраста
Это руководство поможет вам подготовиться к операции на опухоли головного мозга в центре Memorial Sloan Kettering (MSK). Оно также поможет вам понять, чего ожидать в процессе выздоровления. Прочтите это руководство хотя бы один раз до операции и используйте его для справки во время подготовки к дню операции. Вы и ваша лечащая команда будете руководствоваться им в процессе лечения. Во всем этом материале мы используем слова «вы» и «ваш» в отношении вас или вашего ребенка.
Вернуться к началуИнформация об операции
Ваш головной мозг
Головной мозг — это орган, управляющий различными функциями вашего организма, в том числе:
- мышлением;
- памятью;
- речью;
- зрением;
- эмоциями;
- Ощущение голода
- движением.
Наличие опухоли в головном мозге может влиять на нормальную работу организма. Опухоль может стать причиной головных болей, головокружений, проблем со зрением, с удержанием равновесия, с походкой или вызывать слабость.
Опухоль может стать причиной головных болей, головокружений, проблем со зрением, с удержанием равновесия, с походкой или вызывать слабость.
Опухоль головного мозга может влиять и на многие другие функции. Ваш хирург или медсестра/медбрат высшей квалификации расскажут вам о том, какие функции может затронуть операция по удалению опухоли головного мозга.
Операция по удалению опухоли головного мозга
Рисунок 1. Операция по удалению опухоли головного мозга
Наиболее распространёнными операциями по удалению опухолей головного мозга являются трепанация черепа и резекция черепа.
Во время этих операций хирург сначала сделает разрез (хирургический надрез) на скальпе (покрывающей череп коже). После выполнения разреза хирург отвернет кожу (лоскут кожи) и мышцы, закрывающие кости черепа. Затем хирург воспользуются специальными инструментами для удаления из черепа части кости (костного лоскута) для получения доступа к мозгу и опухоли (см.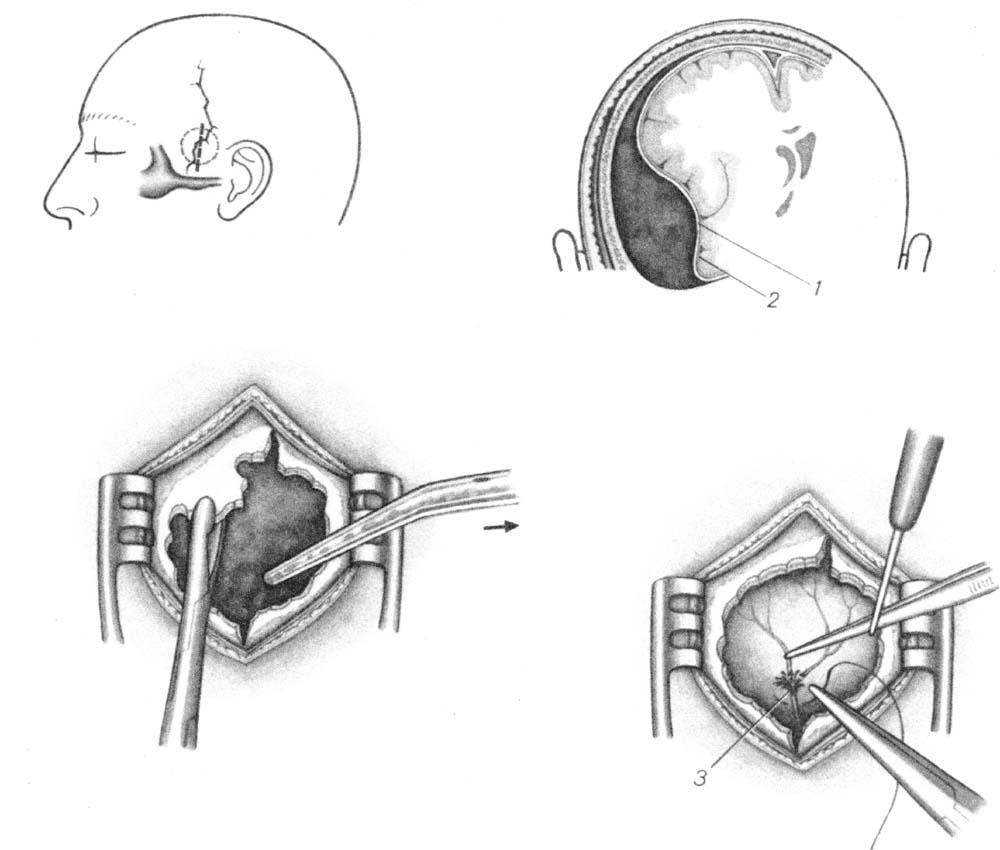
После удаления костного лоскута хирург откроет твёрдую мозговую оболочку (ткань, закрывающую мозг) и удалит опухоль. Хирург воспользуется специальной компьютерной системой для удаления всей опухоли или её части. После удаления опухоли, хирург закроет твёрдую мозговую оболочку. Костный лоскут могут вернуть или не вернуть на место. На разрез будут наложены швы или скобы и их могут закрыть мягкой повязкой.
Трепанация черепа
Если костный лоскут устанавливается на место, такая операция называется трепанацией черепа.
Резекция черепа
Если костный лоскут не устанавливается на место, то такая операция называется резекцией. Трепанацию выполняют:
- для снижения давления;
- для создания пространства для припухлости мозга после операции;
- в случаях, когда опухоль распространяется на костный лоскут.
После резекции черепа отверстие в черепе закрывается сеткой или другим материалом. Для защиты головы от травм вам может понадобиться носить шлем, пока кость не установят на место.
Трепанация и резекция помогают снизить создаваемое опухолью давление в черепе, а также могут ослабить возникающие из-за нее симптомы. Также они позволяют взять образец ткани опухоли для биопсии. Хирург отправит эту опухолевую ткань в отделение патологии, чтобы определить тип опухоли. Виды лечения зависят от типа опухоли и от того, остаются ли опухолевые клетки после операции.
Вернуться к началуДо операции
Информация в этом разделе поможет вам подготовиться к операции. Прочтите этот раздел после назначения вам операции и обращайтесь к нему по мере приближения даты операции. Он содержит важные сведения о том, что вам потребуется сделать до операции. Запишите все имеющиеся у вас вопросы и не забудьте задать их вашему врачу или медсестре/медбрату.
Подготовка к операции
Вы и ваша лечащая команда будете вместе готовиться к операции.
Помогите нам сделать вашу операцию максимально безопасной: скажите нам, соответствует ли какое-либо из приведённых ниже утверждений вашей ситуации, даже если вы не совсем в этом уверены.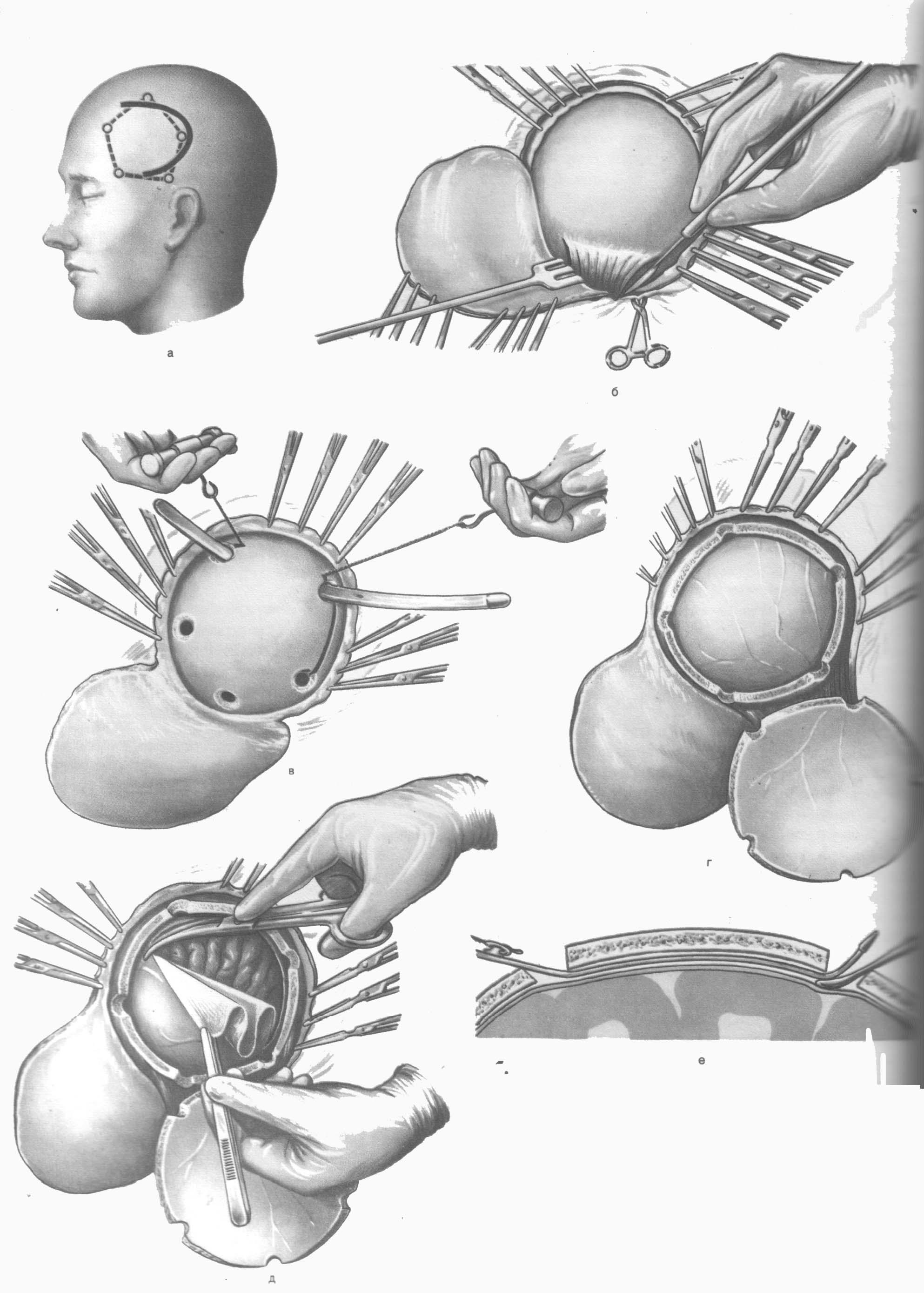
- Я принимаю лекарство, разжижающее кровь. К таким лекарствам относятся aspirin, heparin, warfarin (Coumadin®), clopidogrel (Plavix®), enoxaparin (Lovenox®), dabigatran (Pradaxa®), apixaban (Eliquis®) и rivaroxaban (Xarelto®). Существуют и другие, поэтому обязательно сообщите своему врачу обо всех принимаемых вами лекарствах.
- Я принимаю лекарства, которые продаются по рецепту, включая повязки и кремы.
- Я принимаю безрецептурные лекарства, травы, витамины, минералы, натуральные или народные средства.
- У меня есть кардиостимулятор, автоматический имплантируемый кардиовертер-дефибриллятор (AICD) или другой прибор для стимуляции работы сердца.
- У меня случаются приступы апноэ во сне.
- Раньше у меня возникали проблемы при анестезии (при введении лекарства, под действием которого пациент засыпает во время операции).
- У меня аллергия на некоторые лекарства или материалы, включая латекс.

- Я не хочу, чтобы мне делали переливание крови.
- Я употребляю алкоголь.
- Я курю.
- Я принимаю легкие наркотики.
- У меня установлен программируемый вентрикулоперитонеальный (VP) шунт.
Об употреблении алкогольных напитков
Количество употребляемого алкоголя может повлиять на ваше состояние во время и после операции. Для планирования ухода за вами необходимо, чтобы вы обсудили с медицинскими сотрудниками употребление вами алкоголя.
- Резкий отказ от употребления алкоголя может спровоцировать припадки, алкогольный делирий и привести к смерти. Если нам будет известно, что вы подвержены риску таких осложнений, мы сможем назначить вам лекарства для их предотвращения.
- Если вы регулярно употребляете алкоголь, то во время и после операции имеется риск других осложнений. Они включают кровотечение, инфекции, проблемы с сердцем и более длительное стационарное лечение.
Вот что вы можете сделать до операции, чтобы предотвратить возможные проблемы:
- Честно сообщите медицинскому сотруднику, в каком количестве вы употребляете алкоголь.

- После назначения операции попытаться прекратить употребление алкогольных напитков. Если после отказа от алкоголя вы чувствуете головную боль, тошноту, беспокойство или не можете нормально спать, немедленно сообщите об этом врачу. Это ранние признаки, связанные с отказом от алкоголя, которые можно вылечить.
- Сообщите медицинскому сотруднику, если вы не в силах прекратить употребление алкоголя.
- Задавайте нам любые вопросы, связанные с алкоголем и проведением вашей операции. Как и всегда, мы обеспечим конфиденциальность всей вашей информации, касающейся лечения.
О курении
Во время проведения операции у курящих могут возникнуть проблемы с дыханием. Отказ от курения даже за несколько дней до операции поможет предотвратить такие проблемы. Если вы курите, медсестра/медбрат направит вас к специалистам нашей программы лечения табакозависимости (Tobacco Treatment Program). Вы также можете обратиться в эту программу по телефону 212-610-0507.
О приступах апноэ во сне
Приступы апноэ во сне — это распространенное расстройство дыхания, из-за которого во время сна человек кратковременно перестает дышать. Самый распространенный вид — синдром обструктивного апноэ во сне (obstructive sleep apnea, OSA). При наличии OSA дыхательные пути становятся полностью заблокированными во время сна. Это может вызвать серьёзные проблемы во время операции.
Сообщите нам, если у вас случаются приступы апноэ во сне, или если вы предполагаете, что у вас могут случаться такие приступы. Если вы используете дыхательный аппарат (CPAP) для профилактики приступов апноэ во сне, возьмите его с собой в день операции.
В течение 30 дней до операции
Дооперационное исследование
Перед операцией вам назначат дооперационное исследование (presurgical testing, PST). Место проведения исследования зависит от вашего возраста. Дата, время и место проведения дооперационного исследования будут указаны в напоминании, которое вы получите в офисе хирурга.
В день назначенного дооперационного исследования вы можете принимать пищу и лекарства как обычно. В ходе этого визита вы встретитесь с медсестрой/медбратом высшей квалификации, работающими в тесном контакте со специалистами отделения анестезиологии (врачами и специализированными медсёстрами/медбратьями, которые дадут вам лекарство, чтобы вы заснули во время операции). Медсестра/медбрат высшей квалификации вместе с вами просмотрит медицинскую карту и вашу историю хирургических операций. Вам потребуется пройти ряд исследований, в том числе, возможно, электрокардиограмму для проверки ритма сердца, рентген грудной клетки, сдать анализы крови и пройти другие необходимые для планирования вашего лечения исследования. Ваша медсестра/медбрат высшей квалификации может также направить вас к другим медицинским специалистам.
Медсестра/медбрат высшей квалификации также сообщит, какие лекарства вам необходимо будет принять утром в день операции.
Вы очень поможете нам, если возьмете с собой на дооперационное исследование следующее:
- список всех лекарств, которые вы принимаете, включая повязки и кремы;
- результаты всех исследований, которые вы проходили вне центра MSK, например кардиограмму с нагрузкой, эхокардиограмму или допплерографию сонной артерии;
- имена и номера телефонов ваших врачей.

Парковка у педиатрического центра амбулаторной помощи (Pediatric Ambulatory Care Center, PACC)
Центр PACC находится в здании Memorial Hospital (основной больницы центра MSK).Memorial Hospital
на 1275 York Avenue
(между East 67th и East 68th Streets)
New York, NY 10065
Гараж MSK находится на East 66th Street между York Avenue и First Avenue. О ценах на парковку можно узнать по номеру телефона 212-639-2338.
Для въезда в гараж необходимо повернуть на East 66th Street с York Avenue. Гараж расположен приблизительно в четверти квартала от York Avenue, по правой (северной) стороне улицы. Из гаража в больницу ведет пешеходный туннель.
Есть и другие гаражи, расположенные на East 69th Street между First Avenue и Second Avenue, East 67th Street между York Avenue и First Avenue, а также на East 65th Street между First Avenue и Second Avenue.
Парковка у отделения PST
Отделение PST находится в корпусе Rockefeller Outpatient Pavilion, который также называют MSK 53rd Street.Rockefeller Outpatient Pavilion
160 East 53rd Street (на Third Avenue)
New York, NY 10022
Существует несколько вариантов парковки, когда вы приедете на прием для проведения дооперационного исследования. В гараже Bristol предусмотрены скидки для пациентов. Для получения скидки заверьте парковочный талон в консьерж-службе Rockefeller Outpatient Pavilion. От гаража Bristol до Rockefeller Outpatient Pavilion ходит автобус с интервалом в 20 минут.
The Bristol Garage
300 East 56th Street (между First и Second Avenues)
New York, NY 10022
Другие гаражи расположены на East 53rd Street между Second Avenue и Third Avenue и на East 54th Street между Second Avenue и Third Avenue.
Проживание
В Доме Рональда Макдональда (Ronald McDonald House) предоставляется временное жилье для иногородних онкологических пациентов детского возраста и их семей.
У центра MSK также есть договоренности с несколькими местными гостиницами и центрами социальной помощи, которые могут предложить вам проживание по специальной сниженной цене. Ваш социальный работник может обсудить с вами варианты и забронировать подходящее жилье.
Сообщите нам, если вы заболели
Если вы заболели чем-либо перед операцией, позвоните врачу, который назначил вам операцию. Сюда относится повышение температуры, простуда, больное горло и грипп.
За 10 дней до операции
Прекратите принимать витамин Е
Если вы принимаете витамин E, прекратите его прием за 10 дней до операции, поскольку он может вызвать кровотечение. Для получения дополнительной информации ознакомьтесь с материалом Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
За 7 дней до операции
Прекратите принимать определенные лекарства
Если вы принимаете aspirin, уточните у хирурга, следует ли продолжать прием. Aspirin и содержащие его лекарства могут вызвать кровотечение. Для получения дополнительной информации ознакомьтесь с материалом Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
Aspirin и содержащие его лекарства могут вызвать кровотечение. Для получения дополнительной информации ознакомьтесь с материалом Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
Прекратите принимать растительные препараты и добавки
Прекратите принимать растительные препараты или добавки за 7 дней до операции. Если вы принимаете мультивитамины, спросите у своего врача или медсестры/медбрата, следует ли продолжать прием. Для получения дополнительной информации ознакомьтесь с материалом Лечебные средства из трав и лечение рака.
За 2 дня до операции
Прекратите принимать определенные лекарства
Прекратите принимать нестероидные противовоспалительные препараты (nonsteroidal anti-inflammatory drugs), такие как ibuprofen (Advil®, Motrin®) и naproxen (Aleve®), за 2 дня до операции. Эти лекарства могут вызвать кровотечение. Для получения дополнительной информации ознакомьтесь с материалом Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
За 1 день до операции
Запишите время, на которое назначена операция
После 14:00 в день перед операцией вам позвонит координатор по хирургическим операциям в педиатрическом отделении (Pediatric Surgical Coordinator). Сотрудник сообщит вам, в какое время вы должны приехать в больницу на операцию. Вам также скажут, куда прийти на операцию. Если ваша операция назначена на понедельник, вам позвонят в пятницу. Если до 16:00 с вами никто не свяжется, позвоните по номеру 212-639-7056.
Операция будет проводиться в одном из указанных ниже центров. Оба центра находятся по адресу: 1275 York Avenue (между улицами East 67th Street и East 68th Street).
- Педиатрический центр амбулаторной помощи (Pediatric Ambulatory Care Center, PACC)
Лифт B, 9-й этаж - Дооперационный центр (Presurgical Center, PSC)
Лифт B, 6-й этаж
В день перед операцией вам может потребоваться пройти магнитно-резонансную томографию (magnetic resonance imaging, MRI) или компьютерную томографию (computed tomography, CT) для планирования курса лечения (Brainlab MRI или Brainlab CT). Если это так, медсестра/медбрат предоставит вам дополнительную информацию.
Если это так, медсестра/медбрат предоставит вам дополнительную информацию.
Вечер перед операцией
Примите душ
Если вам не дали иных указаний, вы можете принять душ и помыть волосы. Не пользуйтесь такими средствами, как лак или гель для волос.
Сон
Ложитесь спать пораньше и постарайтесь хорошо выспаться.
Питание
Не ешьте и не пейте ничего, начиная с указанного времени вечером перед операцией. Точное время зависит от вашего возраста и других медицинских проблем, которые могут быть у вас. Медсестра/медбрат высшей квалификации поговорит с вами о том, что можно и что нельзя есть перед операцией.
В случае несоблюдения этих инструкций операция может быть отменена.
Утро в день операции
Примите лекарства в соответствии с инструкциями
Если ваш врач или медсестра/медбрат высшей квалификации попросили вас принять некоторые лекарства утром перед операцией, примите только эти лекарства, запив их небольшим глотком воды.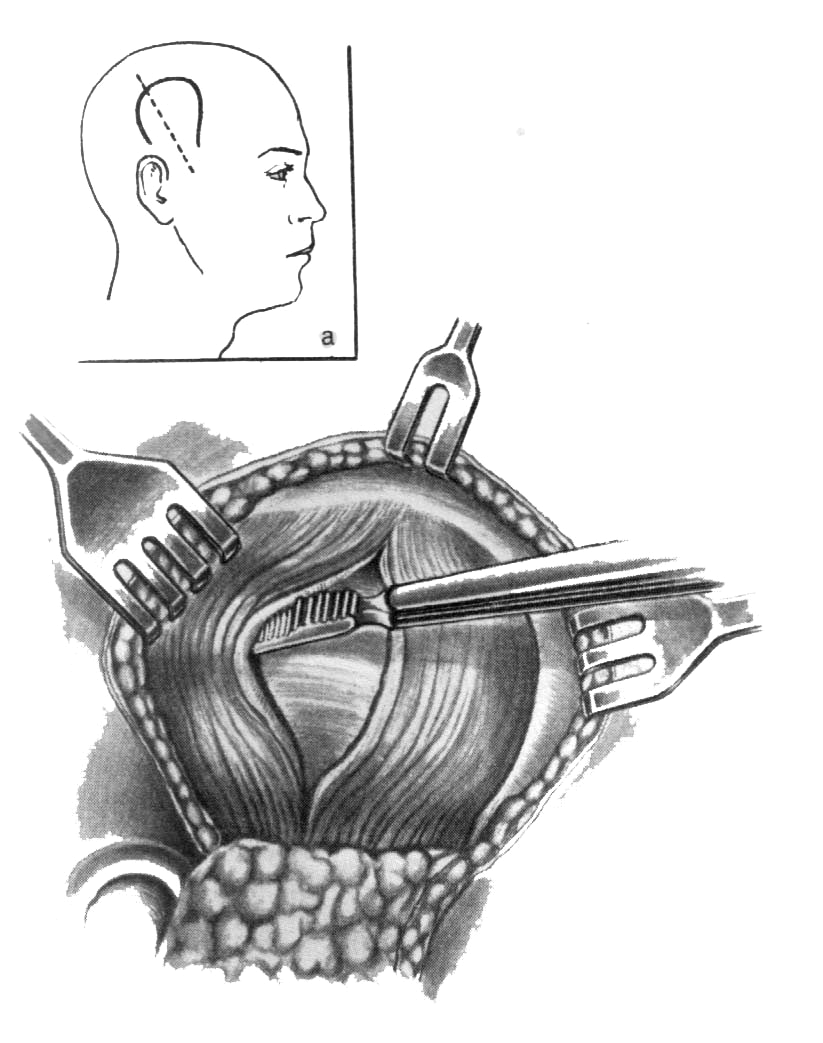 В зависимости от лекарств и предстоящей операции это могут быть все или некоторые из лекарств, которые вы обычно принимаете по утрам, либо вообще отказ от них. Не принимайте никаких лекарств за 2 часа перед операцией и позже.
В зависимости от лекарств и предстоящей операции это могут быть все или некоторые из лекарств, которые вы обычно принимаете по утрам, либо вообще отказ от них. Не принимайте никаких лекарств за 2 часа перед операцией и позже.
Не употребляйте пищу и напитки утром перед операцией. Это также касается воды, леденцов и жевательной резинки. Примите свои лекарства в соответствии с указаниями, запив их маленьким глотком воды.
Что необходимо запомнить
- Наденьте одежду свободного кроя.
- Не наносите никакого лосьона, крема, лака для ногтей, пудры, дезодоранта, макияжа или парфюмерии.
- Не надевайте металлических предметов. Снимите ювелирные украшения, включая пирсинг на теле. Используемое во время операции оборудование при соприкосновении с металлом может вызвать ожоги.
- Оставьте дома ценные вещи, например кредитные карты, ювелирные украшения или чековую книжку.
- Перед тем как отправиться в операционную, вам потребуется снять очки, слуховой аппарат, зубные и другие протезы, парик и религиозные атрибуты.

- Если вы носите контактные линзы, снимите их и наденьте очки.
Что взять с собой
- Только сумму денег, которая может вам понадобиться для покупки газеты, билета на автобус, оплату такси или парковки.
- Портативный плеер при желании. При этом кому-то потребуется хранить эти вещи, когда вы отправитесь на операцию.
- Бланк доверенности на принятие решений о медицинской помощи, если вы его заполнили.
- Эти рекомендации. Представители лечащей команды с помощью этих рекомендаций объяснят вам, как ухаживать за собой после операции.
Парковка по прибытии в больницу
Гараж MSK находится на East 66th Street между York Avenue и First Avenue. О ценах на парковку можно узнать по номеру телефона 212-639-2338.
Для въезда в гараж необходимо повернуть на East 66th Street с York Avenue. Гараж расположен приблизительно в четверти квартала от York Avenue, по правой (северной) стороне улицы. Из гаража в больницу ведет пешеходный туннель.
Из гаража в больницу ведет пешеходный туннель.
Есть и другие гаражи, расположенные на East 69th Street между First Avenue и Second Avenue, East 67th Street между York Avenue и First Avenue, а также на East 65th Street между First Avenue и Second Avenue.
По прибытии в больницу
Вам будет необходимо несколько раз назвать и продиктовать по буквам ваше имя и фамилию, а также указать дату рождения. Это необходимо для вашей безопасности. Люди с одинаковыми или похожими именами могут оперироваться в один день.
Переоденьтесь для операции
Когда наступит время переодеться перед операцией, вам выдадут больничную рубашку, халат и нескользящие носки.
Встретьтесь с медсестрой/медбратом
Перед операцией вы встретитесь с медсестрой/медбратом. Сообщите ей/ему дозы всех лекарств (включая пластыри и кремы), которые вы принимали после полуночи, а также время их приема.
Встретьтесь с анестезиологом
Анестезиолог:
- просмотрит медицинскую карту вместе с вами;
- расскажет о вашем комфорте и безопасности во время операции;
- расскажет вам о типе анестезии, которую вы получите;
- ответит на любые вопросы об анестезии, которые могут у вас возникнуть.

Подготовьтесь к операции
Вы пройдете в операционную самостоятельно, или вас отвезут туда на каталке. Представитель операционной бригады поможет вам лечь на операционный стол. На нижнюю часть ваших ног будут надеты специальные компрессионные ботинки. Они будут плавно надуваться или сдуваться для улучшения кровообращения в ногах.
Ваш анестезиолог поставит капельницу (intravenous, IV) на одну из вен, обычно на руке или кисти. IV-капельница будет использована для ввода жидкостей и анестезии во время операции.
Вернуться к началуПосле операции
Информация в этом разделе позволит вам узнать, чего стоит ожидать после операции, пока вы будете находиться в больнице и когда уедете домой. Вы узнаете, как безопасно восстанавливаться после операции. Запишите все имеющиеся у вас вопросы и не забудьте задать их вашему врачу или медсестре/медбрату.
Чего стоит ожидать
Когда вы проснетесь после операции, вы будете находиться в палате пробуждения (Post-Anesthesia Care Unit, PACU).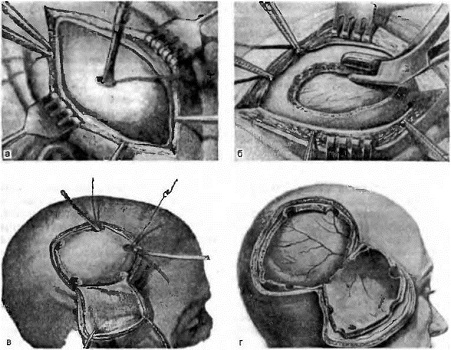 На ваше лицо может быть надета маска, через которую подается воздух и которая поможет вам проснуться после операции. Вас подключат к оборудованию для слежения за сердцебиением и кровяным давлением. Вы можете чувствовать сильную усталость после операции — это нормально. Медсестра/медбрат послеоперационной палаты позаботится, чтобы вам было комфортно, и ответит на любые ваши вопросы.
На ваше лицо может быть надета маска, через которую подается воздух и которая поможет вам проснуться после операции. Вас подключат к оборудованию для слежения за сердцебиением и кровяным давлением. Вы можете чувствовать сильную усталость после операции — это нормально. Медсестра/медбрат послеоперационной палаты позаботится, чтобы вам было комфортно, и ответит на любые ваши вопросы.
После того как вы проснетесь и вам дадут обезболивающее лекарство, вас переведут в больничную палату. В зависимости от вашего возраста и состояния вас могут перевести в отделение интенсивной терапии для пациентов детского возраста (Pediatric Intensive Care Unit, PICU), отделение интенсивной терапии для взрослых пациентов (Adult Intensive Care Unit, ICU) или отделение дополнительного ухода за неврологическими больными (Neurology Advanced Care Unit, NACU) для тщательного наблюдения и отслеживания состояния.
Через 24 часа вас переведут в отделение для пациентов детского возраста или в неврологическое отделение для дальнейшего ухода за вами.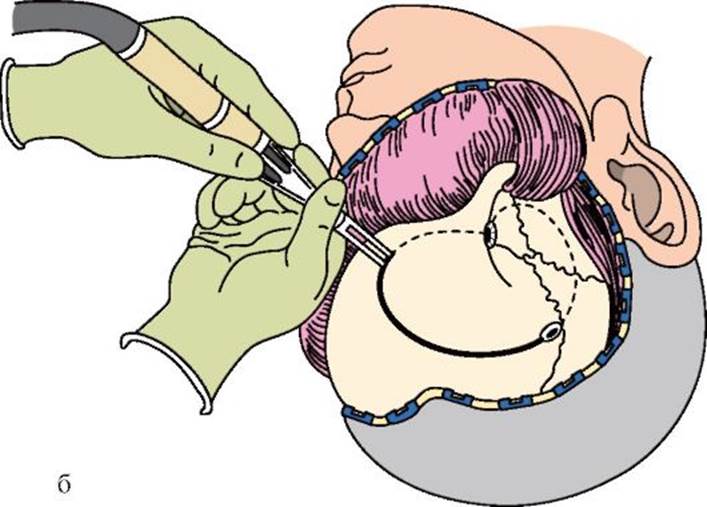 Вас будут часто просить подвигать руками, пальцами рук и ног и ногами. Медсестра/медбрат будет проверять ваши зрачки с помощью фонарика и задавать вопросы (например, «Как вас зовут?»). В зависимости от плана лечения, вы можете начать заниматься с физиотерапевтом. В течение следующих нескольких дней вы будете увеличивать свою активность до тех пор, пока не будете готовы к выписке.
Вас будут часто просить подвигать руками, пальцами рук и ног и ногами. Медсестра/медбрат будет проверять ваши зрачки с помощью фонарика и задавать вопросы (например, «Как вас зовут?»). В зависимости от плана лечения, вы можете начать заниматься с физиотерапевтом. В течение следующих нескольких дней вы будете увеличивать свою активность до тех пор, пока не будете готовы к выписке.
Часто задаваемые вопросы
Как долго я буду находиться в больнице?
Большинство людей остаётся в больнице на 3-5 дней, но это зависит от скорости вашего выздоровления.
Родители могут позвонить в стационар в любое время. Узнайте номер телефона у медсестры/медбрата. В целях обеспечения конфиденциальности персонал предоставляет информацию только родителям и супругам пациентов. Попросите своих друзей и других родственников не звонить в стационар, чтобы узнать информацию о вас.
Когда я смогу есть и пить?
Через несколько часов после операции вы, скорее всего, сможете пить жидкости.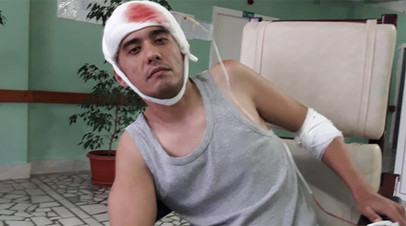 После этого вы постепенно вернётесь к своему обычному рациону питания.
После этого вы постепенно вернётесь к своему обычному рациону питания.
Нужно ли мне изменить мой рацион питания?
Большинство людей могут вернуться к обычному рациону питания перед выпиской из больницы. Соблюдение сбалансированной диеты поможет вам восстановиться после операции. Для дополнительной информации по увеличению количества калорий и белка в рационе питания попросите у медсестры/медбрата материал «Как помочь ребёнку с питанием во время лечения» (Helping Your Child Eat During Treatment). Если у вас есть вопросы по рациону питания, попросите направить вас к диетологу.
Как я могу предотвратить запоры?
Ваш врач может назначить средство для размягчения стула. Для профилактики запоров выполняйте следующие рекомендации.
- Если можете, выполняйте физические упражнения. Пешие прогулки — отличная физическая нагрузка.
- Ходите в туалет в одно и то же время каждый день. Ваш организм привыкнет опорожнять кишечник в это время.
- Если вам захотелось в туалет, не откладывайте это на потом.

- Попробуйте ходить в туалет через 5–15 минут после приемов пищи. Хорошо это делать после завтрака, поскольку в это время рефлексы в толстом кишечнике наиболее сильные.
- По возможности каждый день пейте как можно больше жидкостей. Пейте воду, соки, супы, молочные коктейли и другие напитки без кофеина. Напитки с кофеином, такие как кофе и газированная вода, выводят жидкость из организма.
- Постепенно увеличивайте содержание клетчатки в пище. Клетчатка содержится во фруктах, овощах, цельных злаках и хлопьях из злаков.
- Если вы не опорожняли кишечник в течение 2 дней, позвоните врачу или медсестре/медбрату.
Если эти способы не помогают, обратитесь к своему врачу или медсестре/медбрату. Они могут предложить другие способы, скорректировать дозировку или порекомендовать рецептурные лекарства.
Буду ли я чувствовать боль?
После операции вы будете испытывать некоторую боль в месте разреза (хирургического надреза) и болезненность в районе шеи и головы. Врач и медсестра/медбрат будут регулярно спрашивать вас о болевых ощущениях. Если необходимо, вам дадут лекарства для снятия боли. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату.
Врач и медсестра/медбрат будут регулярно спрашивать вас о болевых ощущениях. Если необходимо, вам дадут лекарства для снятия боли. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату.
Перед выпиской вы получите рецепт для приобретения обезболивающего лекарства. Перед выпиской из больницы необходимо поговорить с врачом о принятии обезболивающего, так как поездка домой может вызвать дискомфорт.
После операции вы можете испытывать головокружение, тошноту или головную боль. Вы получите лекарство для снятия этих симптомов.
После операции у вас может болеть горло. Это происходит из-за дыхательной трубки, которая использовалась во время операции. Вам могут помочь леденцы и прохладные напитки.
Потребуется ли мне принимать лекарства после операции?
После операции врач может назначить вам следующие лекарства:
- обезболивающее для снятия головной боли и общего действия;
- стероиды для снижения отёка в головном мозге;
- антацидное средство для защиты желудка при принятии стероидов;
- слабительное для предотвращения запора;
- антибиотики для предотвращения инфекции.

- Для предотвращения судорог могут прописать противосудорожные средства. Если до операции вы уже принимали противосудорожные средства, то продолжайте принимать их, если ваш врач не даст вам иных указаний.
Сразу после операции вы можете продолжить принимать ваши обычные лекарства, но не принимайте aspirin, лекарства с содержанием aspirin или нестероидные противовоспалительные препараты (такие как ibuprofen). Хирург скажет вам, когда можно начать принимать эти лекарства. Для получения дополнительной информации ознакомьтесь с материалом Распространенные лекарства, содержащие aspirin, и другие нестероидные противовоспалительные препараты (НПВП) или витамин Е.
Будут ли мне сбривать волосы на голове?
Вам сбреют волосы только вдоль разреза, а остальные волосы сбривать не будут. На голову вам наложат повязку в форме тюрбана, а на места разрезов наложат мягкие повязки. Обычно их снимают через 48 часов. Разрез останется открытым.
Как мне ухаживать за разрезом?
Закрывать разрез нет необходимости. Однако его следует защищать от солнца с помощью шляпы, шарфа или солнцезащитного средства. Вокруг разреза может образоваться небольшой отёк. По мере заживления вы можете чувствовать жжение в месте разреза, он может чесаться или потерять чувствительность. Не наносите кремы, мази, средства для волос и не пользуйтесь феном до полного заживления разреза. Это может длиться около 6 недель.
Однако его следует защищать от солнца с помощью шляпы, шарфа или солнцезащитного средства. Вокруг разреза может образоваться небольшой отёк. По мере заживления вы можете чувствовать жжение в месте разреза, он может чесаться или потерять чувствительность. Не наносите кремы, мази, средства для волос и не пользуйтесь феном до полного заживления разреза. Это может длиться около 6 недель.
Когда я смогу принимать душ?
Вы можете принять душ сразу после операции. Однако в течение 5 дней после операции следует надевать шапочку для душа, чтобы не мочить разрезы.
Через пять дней после операции вам рекомендуется начать ежедневно мыть голову. Это поможет уменьшить образование на разрезе коросты, в результате чего врачу и медсестре/медбрату будет проще снимать швы или скобки.
Во время мытья волос используйте деликатный шампунь, например шампунь для детей. Вы можете аккуратно помассировать область вокруг разреза, чтобы удалить засохшую кровь или выделения. Промойте место разреза водой с мылом и промокните насухо чистым полотенцем. Вы можете направлять воду из душа поверх разреза.
Промойте место разреза водой с мылом и промокните насухо чистым полотенцем. Вы можете направлять воду из душа поверх разреза.
Не опускайте место разреза в воду. Не принимайте ванну и не ходите в бассейн по крайней мере в течение 2 недель после операции.
Когда я смогу вернуться к привычному образу жизни?
Вы можете возобновить большинство своих обычных занятий сразу же после операции. Но не поднимайте ничего тяжелее 10 фунтов (4,5 кг), пока это не разрешит ваш хирург. Обычно это занимает 6 недель после операции. Сюда относятся большие сумки, рюкзаки или чемоданы. Для переноски тяжелых книг лучше пользоваться рюкзаком с колесиками.
Врачи и медсестры/медбратья дадут вам указания по поводу того, какие упражнения и движения можно делать, пока будут заживать разрезы. Проконсультируйтесь с вашим врачом или медсестрой/медбратом прежде чем начинать любые занятия физкультурой, например, бег, в том числе трусцой, или поднятие тяжестей. Можно заниматься ходьбой.
Когда я смогу вернуться в школу или на работу?
Вы можете вернуться в школу или на работу как только почувствуете, что готовы к этому.
Если ваша работа предполагает значительные физические нагрузки, вам может потребоваться больше времени на восстановление. Обсудите с врачом, когда вам можно будет вернуться в школу или на работу без вреда для здоровья.
Когда я смогу вернуться к занятиям физкультурой в школе?
Ходить на физкультуру в школе нельзя по крайней мере в течение 6 недель после операции. Для заживления черепа потребуется не менее 6 недель.
Когда я смогу плавать?
Не плавайте по крайней мере в течение 2 недель после операции. Если для заживления разреза требуется больше времени, возможно, вам придётся подождать дольше. На первом приёме после операции ваш нейрохирург или медсестра/медбрат высшей квалификации скажет вам, когда вы сможете плавать.
Когда я смогу водить машину?
Не водите машину:
- в течение 2 недель после операции;
- если у вас проблемы с памятью или зрением;
- если после операции вы принимаете рецептурное обезболивающее лекарство.
 Такие лекарства могут вызывать сонливость, а в таком состоянии водить машину опасно.
Такие лекарства могут вызывать сонливость, а в таком состоянии водить машину опасно.
Если вам назначены противосудорожные средства, то не водите автомобиль до тех пор, пока не получите разрешение от невролога.
Как скоро после операции я могу начать или возобновить химиотерапию или радиотерапию, если это будет необходимо?
Это зависит от конкретного случая. Перед выпиской проконсультируйтесь со своим хирургом.
Когда состоится мой первый визит к врачу после операции?
Через 10–14 дней после операции вы придёте к хирургу или медсестре/медбрату высшей квалификации на прием для последующего наблюдения. Перед выпиской позвоните в офис хирурга и запишитесь на приём. В зависимости от скорости заживления, во время этого визита вам могут снять некоторые швы или скобки.
Что если у меня возникнут другие вопросы?
Если у вас возникли вопросы или опасения, обратитесь к своему врачу или медсестре/медбрату. Вы можете звонить с понедельника по пятницу с 9:00 до 17:00 по прямому номеру 212-639-7056.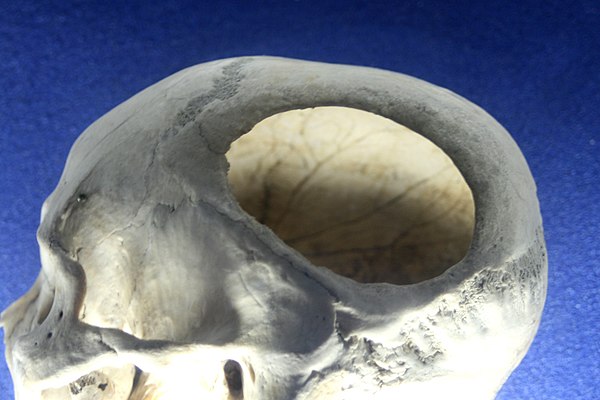
После 17:00, в выходные и праздничные дни позвоните по телефону 212-639-2000 и спросите дежурного нейрохирурга для пациентов детского возраста.
- температура 100,4 °F (38,0 °C) или выше;
- выделения из разреза;
- одышкой;
- сильный отёк или покраснение вокруг разреза;
- усилившаяся боль;
- судорожные припадки;
- повышенная сонливость;
- сильное ухудшение речи, зрения, чувствительности или упадок сил;
- изменение психического состояния;
- отсутствие контроля кишечника или мочевого пузыря;
- боли в икрах ног;
- сильные головные боли, тошнота и рвота;
- возникли любые другие проблемы.
Вспомогательные службы
В этом разделе приводится перечень вспомогательных служб, которые могут помочь вам подготовиться к операции и восстановиться после нее.
Читая этот раздел, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.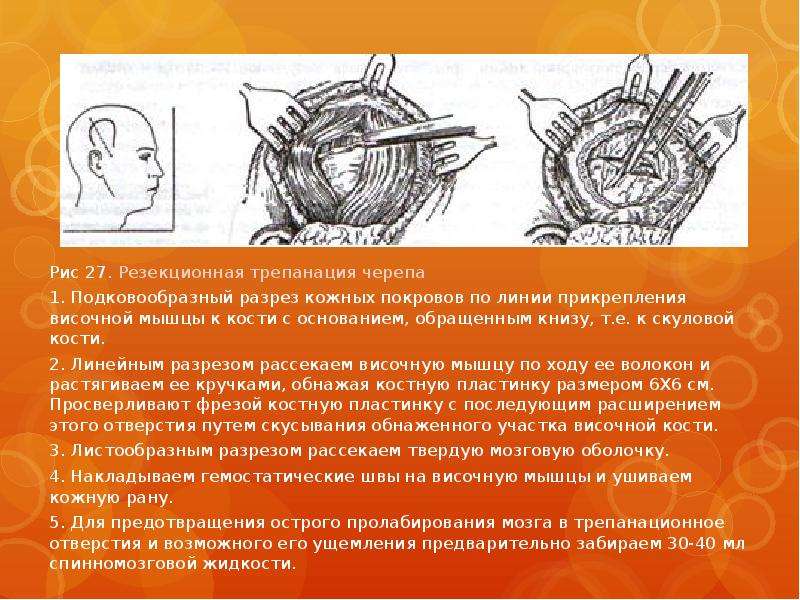
Вспомогательные службы MSK
Для получения дополнительной информации онлайн, ознакомьтесь с разделом «Виды рака» (Cancer Types) на веб-сайте www.mskcc.org.
Приемное отделение
212-639-7606
Позвоните, если у вас есть вопросы по регистрации в больнице, включая подачу запроса на одноместную палату.
Отделение анестезии
212-639-6840
Позвоните, если у вас есть какие-либо вопросы по анестезии.
Кабинет доноров крови (Blood Donor Room)
212-639-7643
Позвоните для получения информации, если вы хотите стать донором крови или тромбоцитов.
Международный центр Bobst International Center
888-675-7722
MSK принимает пациентов из всех стран мира. Если вы приехали из другой страны, позвоните для получения помощи в организации вашего лечения.
Центр по предоставлению консультаций (Counseling Center)
646-888-0200
Многим людям помогают психологические консультации. Мы предоставляем консультации отдельным лицам, парам, семьям и группам лиц, а также даем лекарства, чтобы помочь вам справиться с беспокойством или депрессией. Чтобы записаться на прием, попросите направление у своего медицинского сотрудника или позвоните по указанному выше номеру телефона.
Мы предоставляем консультации отдельным лицам, парам, семьям и группам лиц, а также даем лекарства, чтобы помочь вам справиться с беспокойством или депрессией. Чтобы записаться на прием, попросите направление у своего медицинского сотрудника или позвоните по указанному выше номеру телефона.
Программа «Кладовая продуктов» (Food Pantry Program)
646-888-8055
Программа «Кладовая продуктов» предоставляет продукты питания малообеспеченным пациентам во время лечения рака. Для получения дополнительной информации обратитесь к своему медицинскому сотруднику или позвоните по указанному выше номеру телефона.
Служба интегративной медицины (Integrative Medicine Service)
646-888-0800
Служба интегративной медицины (Integrative Medicine Service) предлагает пациентам различные услуги в дополнение (помимо) к традиционному медицинскому уходу. Сюда входят музыкальная терапия, терапия души/тела, танцевальная и двигательная терапия, йога и тактильная терапия.
Библиотека центра MSK (MSK Library)
library.mskcc.org
212-639-7439
Вы можете зайти на веб-сайт нашей библиотеки или обратиться к персоналу библиотеки, чтобы получить дополнительную информацию о конкретном виде рака. Кроме того, вы можете ознакомиться с разделом LibGuides на веб-сайте библиотеки MSK по адресу libguides.mskcc.org
Образовательные материалы для пациентов и ухаживающих за ними лиц (Patient and Caregiver Education)
www.mskcc.org/pe
Посетите веб-сайт, посвященный обучению пациентов и ухаживающих за ними лиц, где вы сможете поискать обучающие материалы в нашей виртуальной библиотеке. Вы можете найти обучающие ресурсы, видеозаписи и онлайн-программы.
Программа взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program)
212-639-5007
Вас может поддержать беседа с человеком, который проходил подобное лечение. Благодаря нашей программе взаимной поддержки пациентов и ухаживающих за ними лиц (Patient and Caregiver Peer Support Program) вы можете поговорить с бывшим пациентом MSK или с лицом, ухаживавшим за таким пациентом. Такие беседы являются конфиденциальными. Вы можете общаться при личной встрече или по телефону.
Такие беседы являются конфиденциальными. Вы можете общаться при личной встрече или по телефону.
Служба выставления счетов пациентам (Patient Billing)
646-227-3378
Звоните по любым вопросам предварительного согласования с вашей страховой компанией. Это также называют предварительным разрешением (preapproval).
Представительская служба для пациентов
212-639-7202
Позвоните в представительскую службу для пациентов (Patient Representative Office), если у вас возникли вопросы о бланке доверенности на принятие решений о медицинской помощи или сомнения по поводу ухода за вами.
Периоперационная поддержка близких медсестрами/медбратьями (Perioperative Nurse Liaison)
212-639-5935
Позвоните, если у вас есть вопросы о том, кому MSK будет давать информацию о вас во время вашей операции.
Офис персональных дежурных медсестер/медбратьев (Private Duty Nursing Office)
212-639-6892
Пациенты могут запросить персональных медсестру/медбрата и сопровождающих. Позвоните для получения дополнительной информации.
Позвоните для получения дополнительной информации.
Программа «Ресурсы для жизни после рака» (Resources for Life After Cancer Treatment [RLAC] Program)
646-888-8106
В MSK уход за пациентами не заканчивается после завершения активной стадии лечения. Программа «Ресурсы для жизни после рака» (RLAC) создана для пациентов, которые уже завершили свое лечение, а также для членов их семей. Эта программа предлагает разнообразные услуги, например семинары, мастер-классы, группы поддержки, консультации, касающиеся жизни после лечения. Она также помогает решать проблемы, связанные с медицинской страховкой и трудоустройством.
Социальные службы (Social Work)
212-639-7020
Социальные работники помогают пациентам, членам их семей и друзьям справляться с проблемами, характерными для онкологических заболеваний. Они предоставляют индивидуальные консультации и группы поддержки во время курса лечения и могут помочь вам в общении с детьми и другими членами вашей семьи. Наши социальные работники также могут направить вас в местные агентства и на различные программы, а также предоставить информацию о дополнительных финансовых ресурсах, если вы имеете на это право.
Наши социальные работники также могут направить вас в местные агентства и на различные программы, а также предоставить информацию о дополнительных финансовых ресурсах, если вы имеете на это право.
Духовная поддержка (Spiritual Care)
212-639-598
Наши капелланы (духовные наставники) готовы выслушать и поддержать членов семьи, помолиться, связаться с местным духовенством или религиозными группами, просто утешить и протянуть руку духовной помощи. За духовной поддержкой может обратиться любой человек вне зависимости от его формальной религиозной принадлежности. Межконфессиональная часовня центра MSK находится рядом с основным вестибюлем Memorial Hospital. Она открыта круглосуточно. Если у вас произошла экстренная ситуация, позвоните по номеру 212-639-2000. Попросите соединить вас с дежурным капелланом.
Виртуальные программы (Virtual Programs)
www.mskcc.org/vp
Виртуальные программы центра MSK предлагают онлайн-обучение и поддержку для пациентов и ухаживающих за ними лиц, даже если вы не можете прийти в центр MSK лично. С помощью интерактивных занятий вы можете больше узнать о своем диагнозе и о том, что ожидать во время лечения и как подготовиться к различным этапам лечения рака. Занятия проводятся конфиденциально, бесплатно и с привлечением высококвалифицированных медицинских работников. Если вы хотите присоединиться к виртуальной программе обучения, посетите наш веб-сайт www.mskcc.org/vp для получения более подробной информации.
С помощью интерактивных занятий вы можете больше узнать о своем диагнозе и о том, что ожидать во время лечения и как подготовиться к различным этапам лечения рака. Занятия проводятся конфиденциально, бесплатно и с привлечением высококвалифицированных медицинских работников. Если вы хотите присоединиться к виртуальной программе обучения, посетите наш веб-сайт www.mskcc.org/vp для получения более подробной информации.
Внешние вспомогательные службы
Организация Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
Центр MTA в Нью-Йорке предлагает совместные поездки и услуги сопровождения для людей с ограниченными возможностями, которые не могут воспользоваться автобусом или метро.
Организация Air Charity Network
www.aircharitynetwork.org
877-621-7177
Предоставляет поездки в лечебные центры.
Американское общество по борьбе с раком (American Cancer Society, ACS)
www.cancer. org
org
800-ACS-2345 (800-227-2345)
Предлагает разнообразную информацию и услуги, в том числе «Приют надежды» (Hope Lodge) — место для бесплатного проживания пациентов и ухаживающих за ними лиц на время лечения рака.
Веб-сайт «Карьера и рак» (Cancer and Careers)
www.cancerandcareers.org
Ресурс, на котором собраны образовательные материалы, инструменты и информация о различных мероприятиях для работающих людей, заболевших раком.
Организация CancerCare
www.cancercare.org
800-813-4673
275 Seventh Avenue (между West 25th Street и 26th Street)
New York, NY 10001
Предоставляет консультации, группы поддержки, образовательные мастер-классы, публикации и финансовую помощь.
Общество Cancer Support Community
www.cancersupportcommunity.org
Предоставляет поддержку и образовательные материалы людям, столкнувшимся с раком.
Организация Caregiver Action Network
www. caregiveraction.org
caregiveraction.org
800-896-3650
Предоставляет образовательные материалы и поддержку для людей, которые заботятся о близких с хроническими заболеваниями или ограниченными возможностями.
Организация Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Предлагает бесплатные поездки для лечения по стране за счет свободных мест на корпоративных авиарейсах.
Организация Gilda’s Club
www.gildasclubnyc.org
212-647-9700
Место, где мужчины, женщины и дети, больные раком, получают социальную и эмоциональную поддержку благодаря общению, участию в мастер-классах, лекциях и общественных мероприятиях.
Организация Good Days
www.mygooddays.org
877-968-7233
Предлагает финансовую помощь для покрытия доплат во время лечения. У пациентов должна быть медицинская страховка, они должны соответствовать ряду критериев, и им должны быть назначены лекарства, которые входят в формуляр Good Days.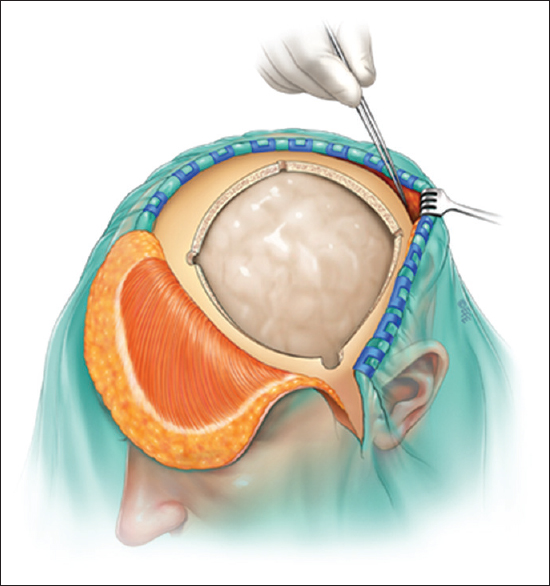
Организация Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
Предоставляет финансовую помощь для покрытия доплат, взносов медицинского страхования и нестрахуемых минимумов на определенные лекарства и виды лечения.
Организация Joe’s House
www.joeshouse.org
877-563-7468
Предоставляет больным раком и членам их семей список мест для проживания рядом с лечебными центрами.
Ресурс LGBT Cancer Project
http://lgbtcancer.com/
Предоставляет поддержку и защиту интересов для представителей ЛГБТ-сообщества, включая группы поддержки онлайн и базу данных клинических испытаний, толерантных к представителям ЛГБТ-сообщества.
Организация LIVESTRONG Fertility
www.livestrong.org/we-can-help/fertility-services
855-744-7777
Предоставляет информацию о репродуктивной функции и поддержку больных раком, лечение которых включает риски, связанные с фертильностью, а также излечившихся от рака.
Программа «Выгляди хорошо и чувствуй себя лучше» (Look Good Feel Better Program)
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Эта программа предлагает мастер-классы, которые помогут научиться позитивнее воспринимать свой внешний вид. Для получения дополнительной информации или для записи на мастер-класс позвоните по указанному выше номеру телефона или посетите веб-сайт программы.
Национальный институт рака (National Cancer Institute)
www.cancer.gov
800-4-CANCER (800-422-6237)
Национальная сеть правовых служб по вопросам рака (National Cancer Legal Services Network)
www.nclsn.org
Бесплатная программа по защите правовых интересов больных раком.
Национальная сеть больных раком из ЛГБТ-сообщества (National LGBT Cancer Network)
www.cancer-network.org
Предоставляет образовательные материалы, обучающие курсы и защиту интересов пациентов — представителей ЛГБТ-сообщества, перенесших рак и входящих в группу риска.
Ресурс Needy Meds
www.needymeds.org
Предоставляет список программ, поддерживающих пациентов в получении непатентованных лекарств и лекарств с зарегистрированной торговой маркой.
Организация NYRx
www.nyrxplan.com
Предоставляет льготы при приобретении рецептурных лекарств настоящим и бывшим сотрудникам бюджетного сектора штата Нью-Йорк, которые соответствуют определенным требованиям.
Товарищество по оказанию помощи при приобретении рецептурных лекарств (Partnership for Prescription Assistance)
www.pparx.org
888-477-2669
Помогает соответствующим определенным требованиям пациентам, у которых нет страхового покрытия рецептурных лекарственных препаратов, получать лекарства бесплатно или приобретать их по низкой цене.
Фонд обеспечения доступа для пациентов (Patient Access Network Foundation)
www.panfoundation.org
866-316-7263
Предоставляет помощь в покрытии доплат для пациентов со страховкой.
Фонд защиты интересов пациентов (Patient Advocate Foundation)
www.patientadvocate.org
800-532-5274
Предоставляет доступ к медицинскому уходу, финансовой помощи, помощи в вопросах страхования, помощи в сохранении рабочего места и доступ к национальному справочнику ресурсов для людей с недостаточным медицинским страхованием.
Организация RxHope
www.rxhope.com
877-267-0517
Предоставляет помощь в получении лекарств, на которые у людей может не хватать денег.
Образовательные ресурсы
В этом разделе приводится перечень обучающих материалов, которые упоминались в данном руководстве. Эти материалы помогут вам подготовиться к операции и безопасно восстановиться после нее.
Читая эти материалы, записывайте вопросы, которые вы хотите задать своему медицинскому сотруднику.
Вернуться к началуКраниотомия при резекции опухоли: причины, риски и виды
Наличие опухоли мозга может быть страшной вещью. Еще страшнее мысль об операциях и все эти истории и мифы от людей, которые перенесли операцию на головном мозге, краниотомию для резекции опухоли или любой другой вид хирургического лечения. Но что такое краниотомия для резекции опухоли? Это так страшно, как некоторые думают?
Что такое краниотомия?
Иногда получить доступ к опухоли головного мозга сложнее, чем удалить ее. Следовательно, некоторые дополнительные шаги должны быть добавлены, чтобы помочь хирургу получить доступ к раку в головном мозге. Одним из таких методов является операция краниотомии, которая включает в себя этап удаления кости в дополнение к уровням других операций на головном мозге.
При краниотомии нейрохирург удаляет часть кости черепа, чтобы получить доступ к опухоли. Резекция черепа может потребовать компьютерной помощи и визуализации, чтобы найти и достичь точного местоположения рака. Естественно, магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) — это методы, которые приходят в первую очередь.
Удаленная часть кости черепа называется «костным лоскутом», который ставится на место после краниотомического иссечения опухоли. Как правило, костный лоскут заменяется в конце процедуры крошечными пластинками и винтами. Есть случаи, когда костный лоскут не возвращается, но это другая операция на головном мозге, называемая «краниэктомией», которая будет обсуждаться далее в статье федеральный технологический институт.
Название операции краниотомии происходит от черепа (черепа), подлежащего удалению. Размер и сложность краниотомии зависят от проблемы пациента, которая может варьироваться от отека мозга до извлечения посторонних предметов, таких как пули.
Причины для проведения краниотомии
Почему человеку нужно делать краниотомию и резекцию черепа? Как кратко упоминалось выше, причины для операции краниотомии варьируются и включают, но не ограничиваются ими:
- Доступ к месту лечения для диагностики или удаления опухолей
- Снижение внутричерепного давления путем устранения поврежденных или опухших участков мозга может быть вызвано травматическими повреждениями или инсультами
- Имплантация устройства для таких целей, как лечение двигательных расстройств, таких как болезнь Паркинсона или дистония (тип двигательного расстройства), или рефракционная эпилепсия
- Клипирование или восстановление аневризмы
- Удаления крови или кровяных сгустков из неплотных кровеносных сосудов
- Дренирование абсцесса головного мозга (абсцесс-это инфицированный Гнойный карман в ткани)
- Восстановление переломов черепа
- Восстановление разрыва мембраны, выстилающей мозг (твердая мозговая оболочка)
- Вынимание постороннего предмета, например, пули.
Краниотомия и резекция используются не только при опухолях, как было объяснено выше. Всякий раз, когда мозг находится под слишком большим давлением, например, когда он опухает, имеет сгустки крови или имеет абсцесс, операция краниотомии является выбором. Если краниотомия иссечение опухоли, сгустков крови, пули в голове или по какой-либо другой причине является лечением, как должен готовиться пациент?
Подготовка к трепанации черепа
Перед операцией по удалению черепа пациент должен прекратить прием любых нестероидных противовоспалительных препаратов и разжижителей крови, по крайней мере, за неделю до этого. Однако, если есть лекарства, явно назначенные для операции,они должны быть тщательно приняты в соответствии с графиком. Кроме того, пациент не должен есть или пить с ночи перед операцией.
Курение и употребление алкоголя также запрещено в период от одной недели до двух недель после операции. Если требуется МРТ или КТ-сканирование, фидуциалы могут быть помещены на лоб пациента и за ушами, чтобы помочь выровнять предоперационную МРТ с системой наведения изображения. Во многих случаях врач должен сдать анализы крови, чтобы удостовериться в здоровье пациента.
Резекция черепа выполняется под общим наркозом, независимо от вида операции. Подписание формы согласия является обязательным, и пациент должен внимательно прочитать путь и знать, что он переживает. Они также должны знать риски, связанные с такими операциями на головном мозге.
Риски трепанацию черепа
После удаления опухоли или краниотомии по другим причинам пациент может испытывать отек и кровоподтеки на лице или вокруг глаз, головную боль, головокружение и проблемы с памятью, речью или зрением. Таким образом, нейрохирург уточняет, сколько дней пациент должен провести в отделении интенсивной терапии (ОИТ), где постоянно контролируются частота сердечных сокращений, артериальное давление и нервные признаки. Несмотря на все эти меры предосторожности, пациент все еще может подвергаться послеоперационному риску.
Общие послеоперационные риски также присутствуют здесь: кровотечение, инфекция, сгустки крови и реакции на анестезию. В случае операции краниотомии также добавляются некоторые другие опасности, в зависимости от типа процедуры:
- Ударов
- Судороги
- Отек головного мозга
- Повреждение нерва
- СМЖ или утечка спинномозговой жидкости, которая является жидкостью, которая окружает и защищает мозг
- Потеря некоторых психических функций
- Пневмония, которая является разновидностью инфекции легких
- Нестабильное кровяное давление
- Мышечная слабость
Кроме того, некоторые риски специфичны для конкретного метода и случаются не со всеми пациентами после краниотомии. Они зависят от серьезности и сложности проблемы и включают в себя:
- Проблема с памятью
- Трудности с речью
- Паралич
- Нарушению равновесия или координации
- Кома
Послеоперационный уход может предотвратить или уменьшить некоторые риски, но обычно пациент должен пойти на компромисс и пройти операцию, зная, что это может произойти. Во многих случаях речь идет о жизни или смерти, и у пациента нет другого выбора.
Различные виды краниотомии
Как и любой другой вид хирургии головного мозга, краниотомия также имеет различные виды, начиная от правой лобной краниотомии для резекции опухоли до транслабиринтинной краниотомии. Модель подбирается исходя из состояния пациента, цели операции и общих преимуществ. Некоторые из основных видов краниотомии заключаются в следующем:
Расширенная Бифронтальная краниотомия когда малоинвазивные подходы не отвечают потребностям хирургии, хирург может выбрать расширенную бифронтальную краниотомию. Здесь делается разрез на волосистой части головы за линией роста волос и костью, образующей контур орбит, и удаляется лоб.
Наиболее распространенной целью является достижение сложных опухолей в передней части мозга. Это традиционный подход к основанию черепа с основным убеждением, что удаление лишней кости безопаснее, чем ненужное манипулирование разумом. Обычно менингиомы, эстезионевробластомы и злокачественные опухоли основания черепа лечатся с помощью расширенной бифронтальной краниотомии. В конце концов костный лоскут заменяется.
-
Минимально Инвазивная Супраорбитальная» Бровная » Краниотомия
Супраорбитальная краниотомия, обычно известная как «бровная» краниотомия, является еще одной процедурой для удаления опухолей головного мозга. Как следует из названия, это минимально инвазивный подход и включает в себя небольшой разрез в брови для доступа к опухолям в передней части мозга. Кисты расщелины Ратке, опухоли основания черепа и некоторые опухоли гипофиза также могут быть обработаны этим методом.
Поскольку это малоинвазивная процедура, она может быть менее болезненной, чем открытая краниотомия. Период восстановления может быть короче, и на месте операции не останется большого шрама.
-
Ретросигмоидная» Замочная Скважина » Краниотомия
Ретросигмоидная краниотомия, часто известная как» замочная скважина», является еще одной минимально инвазивной хирургической процедурой для удаления опухолей головного мозга. После того как небольшой разрез за ухом обеспечивает доступ к мозжечку и стволу головного мозга, хирург может удалить опухоль основания черепа. Менингиомы, акустические невромы и метастатические опухоли головного мозга или позвоночника являются другими мишенями для замочной скважины краниотомии.
Как и другие малоинвазивные подходы, ретросигмоидная краниотомия также требует меньшего времени восстановления, в то время как она оставляет минимальный хирургический шрам и меньшую боль по сравнению с различными типами операций на головном мозге.
-
Орбитозигоматическая Краниотомия
Орбитозигоматическая краниотомия — это второй традиционный подход к основанию черепа, представленный в нашей статье. Как и расширенная бифронтальная краниотомия, орбитозигоматическая краниотомия также используется для доступа и оперирования сложных опухолей и аневризм. Этот подход основан на том же убеждении, что и расширенная бифронтальная краниотомия: удаление лишней кости безопаснее, чем ненужные манипуляции с мозгом.
Когда малоинвазивные подходы не могут помочь, кость, которая образует контур орбиты и щеки, удаляется для замены в конце с целью краниотомического иссечения опухоли. Некоторые случаи, которые можно лечить с помощью этого типа хирургии, включают краниофарингиомы, опухоли гипофиза и менингиомы. Нейрохирург может проникнуть глубже и получить доступ к труднодоступным участкам мозга, минимизируя серьезные повреждения мозга.
-
транслабиринтный краниотомии
При транслабиринтинной краниотомии делается разрез на волосистой части головы за ухом, чтобы удалить сосцевидную кость и часть внутренней ушной кости. Существенная часть внутренней ушной кости, которая удаляется здесь, — это полукруглые каналы, содержащие рецепторы для равновесия. Иногда вся опухоль не может быть удалена из-за серьезных повреждений, которые может создать процедура удаления. Однако нейрохирурги обычно стараются удалить всю опухоль или как можно большую ее часть.
Самая большая проблема с этим методом-потеря слуха. Когда удаляются полукружные каналы, слух приносится в жертву доступу и удалению опухоли. Тем не менее, риск повреждения лицевого нерва может быть снижен.
Во всех этих методах удаленный костный лоскут заменяют и удерживают на месте с помощью винтов и пластин. Это не всегда происходит с костным лоскутом,и иногда хирург не заменяет кость.
Краниотомия, Краниэктомия и краниопластика
Краниотомия, краниэктомия и краниопластика звучат одинаково, но являются тремя различными методами хирургии головного мозга. Как следует из названий, череп (череп) участвует во всех трех методах. Как упоминалось ранее, при краниотомии часть головы временно удаляется, чтобы обеспечить доступ к более глубоким частям мозга для удаления опухолей, сгустков крови, опухолей мозга, инородных тел и лечения некоторых других проблем, как упоминалось в предыдущих разделах статьи. Костный лоскут ставится на место в конце операции и фиксируется титановыми пластинами и винтами.
С другой стороны, при краниэктомии костный лоскут не заменяется сразу. Обычно нейрохирурги предпочитают этот метод, когда проблема заключается в черепно-мозговых травмах и других травмах головы, которые включают отек. Удаленную часть черепа держат подальше, чтобы уменьшить давление и сдавление некоторых областей мозга.
В третьей методике, краниопластике, костный лоскут удаляется, как и предыдущие два метода. Однако он никогда не прикрепляется, так как удаленная часть черепа сама по себе имеет проблемы: она повреждена или раковая. Таким образом, удаленная часть заменяется титаном, акрилом или синтетическим заменителем кости. Установка новой части также должна выполняться нейрохирургом.
Сброс давления в экстренной ситуации является одним из главных преимуществ и специфических характеристик краниопластики. Это может спасти жизни с этой конкретной пользой. Еще одно специфическое преимущество краниопластики заключается в том, что новая часть кости может помочь восстановить естественный контур черепа. Иногда удаленная часть деформирует череп, но краниопластика может помочь восстановить естественную форму. Титановые имплантаты особенно предпочтительны для краниопластики из-за их многочисленных преимуществ.
Как упоминалось в предыдущем разделе, при краниопластике удаленная часть черепа не может быть возвращена назад. Он либо поврежден, либо злокачествен, либо имеет другие проблемы и не должен быть заменен. Таким образом, необходимо использовать имплантат из титана, PEEK, акрила или синтетического заменителя кости.
Титан является одним из наиболее распространенных материалов, используемых для оперативных целей и имплантатов. Он также становится все более популярным в краниопластике, поскольку предотвращает косметическую деформацию, уменьшает уязвимость незащищенных тканей головного мозга и сводит к минимуму риски и затраты, связанные с дополнительными операциями и процедурами.
Операция на головном мозге может быть минимально инвазивным подходом, таким как краниотомия бровей, правая лобная краниотомия для резекции опухоли или краниопластика, когда часть черепа выбрасывается, а кусок титана или других материалов заменяет его. Тем не менее, пациент должен знать достаточно об операции, подготовке к ней и ее рисках, чтобы максимально снизить послеоперационные опасности.
Проведение операции по трепанации черепа (краниотомия) в Израиле : Armedical
Для чего нужна краниотомия?
Сам термин состоит из двух слов и в переводе обозначает трепанацию черепа. Понятие непростое, ведь в него входят различные по сложности и результату оперативные вмешательства. Их объединяет одно – в любом случае приходится вскрывать черепную коробку. Многие нейрохирургические операции относятся к краниотомии.
Не обойтись без трепанации при возникновении различных опухолей мозга и не только злокачественных. Если образование в мозгу может дальше увеличиваться и разрушать ткани, то хирурги прибегают к её удалению. Если внутри после вмешательства врачи оставляют часть образования, то операция называется частичной резекцией.
Без трепанации нельзя пока обойтись при патологических заболеваниях сосудов внутри черепной коробки (аневризмы), при образовании гематом в результате серьёзных травм, при мозговых инфекциях, большом количестве неврологических недугов, которые не излечиваются медикаментозно.
Краниотомия крайне полезна и эффективна при первичных формах образований в мозгу, особенно доброкачественных вариантах и злокачественных на 1 и 2 стадиях. Её рекомендуют при метастазах и редких разновидностях опухолей (лимфомы, герминомы).
Что ожидается от краниотомии?
Вскрытие черепной коробки показано при таких видах заболеваний и отклонений:
- Если резвившаяся в мозгу опухоль стала причиной ущемления мозговой ткани, что привело к появлению сильных головных болей у пациента, периодическую потерю сознания и ориентации;
- Для корректировки и выправления нарушений в сосудах;
- Для лечения травмированного участка головы;
- При абсцессах, полученных в результате инфекционного заражения;
- При эпилепсии и других тяжёлых неврологических недугах;
- Для исправления врождённых искривлений черепа.
После оперативного вмешательства наступает улучшение общего физического и эмоционального состояния больного. Не стоит только сбрасывать со счётов сложность и ответственность такого действия.
Процесс полного восстановления организма после операции длительный и сложный. Многие больные, прежде имевшие постоянные головные боли, после операции отмечают их резкое снижение. Однако пациенты в первое время часто жалуются на нехватку сил, бессонницу, стрессы, депрессию. Отмечаются случаи, когда у прооперированных возникает тахикардия.
После возвращения вырезанного участка кости на своё место и его заживления могут появиться небольшие впадины, которые заметны при внимательном взгляде со стороны. Не все обращают на такие мелочи внимание, ведь главное для большинства – избавиться от недуга, но для тех кто начинает испытывать комплекс, существует проверенный выход – краниопластика.
Порядок проведения операции
При планировании операции выбирается вид наркоза. Иногда можно обойтись местным. Врач, отвечающий за наркоз, вводит нужный препарат через капельницу и постоянно следит за всем процессом.
При местной анестезии пациент находится в сознании и имеет возможность в процессе работы общаться с врачами. Общий наркоз отключает полностью сознание и больной погружается в глубокий сон. Во всех случаях необходима чёткая фиксация головы в нужном для хирурга положении. Это избавляет от досадных случайностей и позволяет врачу точнее выполнять задуманное.
Хирургия развивается большими шагами и сегодня врачи получили возможность использовать точные методы для навигации внутри черепной коробки. Это даёт возможность попасть сразу на требуемый участок для минимизации влияния на здоровые зоны. Для управления процессом ориентирования используется самое современное оборудование, работающее на принципах отражения ультразвука, магнитного резонанса и компьютерной томографии.
Перед процедурой вскрытия участок головы освобождается от волосяного покрова и тщательно дезинфицируется. Затем хирургическим инструментом делается разрез кожи и её перемещение в сторону для того, чтобы получить доступ к кости. С помощью специальной дрели на больших оборотах делается пропил и нужный фрагмент вынимается. После извлечения участка черепа открывается твёрдая оболочка и только после её вскрытия врачи получают доступ к самому мозгу.
Вся дальнейшая работа проходит с привлечением микроскопа. Удаление образования выполняется аспиратором в паре с электро-пинцетом. Иногда вместо механического аспиратора врачи применяют ультразвуковой. Появляющаяся кровь в месте проведения операции отсасывается. Если после вмешательства остались проблемные сосуды, то их прижигают.
После завершения всех необходимых манипуляций происходит проверка состояния, зашивается твёрдая оболочка и возвращается на место удалённый фрагмент черепа. Кость фиксируется в одном положении, возвращается на место кожа и зашивается. Поверх прооперированного участка накладывается повязка.
Иногда хирург принимает решение по отводу, выделившейся из сосудов крови на прооперированном участке. Пациенту приходится несколько дней лежать с дренажом на голове. Для быстрейшего выздоровления иногда врачи рекомендуют проводить искусственную вентиляцию лёгких.
Продолжительность операции
Все работы проводятся чётко и без спешки, поэтому минимальным можно считать время 3-4 часа. Если операция сложная, то время увеличивается.
Статистические данные об успешности
Перед процедурой следует ознакомиться с возможными опасностями и осложнениями, ведь операции на черепе имеют повышенный уровень сложности. Хирургу приходится много лет учиться и практиковаться.
Для уменьшения рисков проводится всестороннее обследование и опрос пациента о возможных проблемах и аллергических реакциях. Точная информация позволит подобрать необходимую методику и степень вмешательства.
К известным в практической хирургии осложнениям относятся: инфекционное заражение, нарушение работы сосудов, появление отёков и кровоизлияний, повреждение здоровой ткани, эпилепсия. Иногда в практике встречались случаи, когда прооперированный становился паралитиком, терял память, переставал разговаривать. Отрадно, что сегодня такая вероятность может наступить только в 4% случаев. Летальные исходы возможны по статистике для 2% пациентов.
Для предотвращения возникновения отёков в местах выполнения трепанации врачи могут назначить медикаментозное лечение стероидами. Препараты имеют неприятные побочные эффекты: плохой сон, сильный аппетит, слабость в теле, увеличение мышечной массы, быстрая смена настроения и расстройство желудка. Для предотвращения возможной эпилепсии назначаются противосудорожные лекарства.
Послеоперационный период
Очнувшийся от действия наркоза больной вначале отдыхает в послеоперационной палате, затем поступает в отделение интенсивной терапии, где остаётся под надзором на сутки. Иногда приходится продлевать время до двух суток.
Полученные после операции оттёки и припухлости быстро проходят. Если больного беспокоят боли, то их снимают медикаментами. Некоторые страдают расстройствами желудка и рвотой. На период реанимации пациентам, кроме дренажа, оставляют катетер для удаления мочи и ставятся капельницы.
Следующий шаг – перемещение в стационарную палату. Здесь продолжается процесс выздоровления. Госпитализация прекращается после решения врача.
Выписка из лечебницы
Обычно госпитализация длиться до недели. Для полного выздоровления и восстановления сил необходим месяц или даже несколько. На этот срок нужно брать отпуск по болезни.
От выздоравливающего требуется соблюдение гигиены. Повреждённый участок кожи каждый день промывается тёплой водой с мылом. Нужно беречь организм от больших физических нагрузок и вождения машины.
Спустя месяц прооперированный проходит обязательный осмотр на предмет отклонений. Если появилась температура и не спадает, то следует позвонить для консультации дежурному врачу.
Краниотомия / хирургическое удаление опухолей головного мозга
Опухолью головного мозга называется аномальный рост тканей в головном мозге, который является следствием неконтролируемого деления определенных клеток. Существуют два вида опухолей мозга:
- Доброкачественные опухоли: эти опухоли растут медленно и обычно ограничены самим мозгом, не распространяясь с другие части тела. Данный вид опухоли подлежит удалению, поскольку растущая опухоль сдавливает здоровую часть мозга, повышает давление в мозге и иным образом влияет на функционирование этого важного органа. К таким доброкачественным опухолям головного мозга относят аденому гипофиза, краниофарингиому, менингиому, нейроцитому, эпидермоидные кисты, гемангиомы и т.д.
- Злокачественные опухоли: эти опухоли растут гораздо быстрее, чем доброкачественные и могут метастазировать (распространяться) в другие части тела. К злокачественным опухолям относят высокодифференцированную астроцитому / глиому, лимфому, эпендимому, медуллобластому и т.д.
Большинство опухолей головного мозга имеют вторичную природу и развиваются вследствие опухолей, расположенных в других частях тела, например печени, груди, легких.
Хирургическая операция является наиболее широко применяемым методом лечения и проводится при помощи краниотомии (трепанации черепа) или методом малоинвазивной хирургии. Чаще всего операция производится под общим наркозом, за исключением случаев, когда для проведения картирования необходимо участие пациента в процессе операции. Краниотомия выполняется с целью получения доступа к мозговой полости. Костно-пластическая краниотомия проводится путём выкраивания фрагментов мягких тканей и кости, с их возвращением на место после оперативного вмешательства. Резекционная краниотомия – это выборочное удаление частей черепа. Применяется в лечении травм головы. Эндоскопическая краниотомия – это малоинвазивный метод оперативного вмешательства, который осуществляется с помощью специального эндоскопа с видеокамерой, вводимого через маленький разрез. Продолжительность подобной операции составляет несколько часов и её подготовка требует серьезного обследования с использованием методов визуализации. При проведении операции нейрохирург стремится к максимально полному удалению опухоли. Ведущие госпитали Индии используют сложные системы хирургической навигации, техники внутриоперационной визуализации и отображения, что позволяет очень точно определить местонахождение опухоли и производить разрезы, минимизируя травму здоровых участков головного мозга в ходе операции. Стереотаксические методы, при которых получается объемное 3D изображение, также позволяют планировать объем операции с очень высокой точностью. Однако зачастую хирург вынужден ограничить удаляемую часть во избежание повреждения окружающих здоровых тканей и нарушения функций мозга. Это происходит, когда опухоль находится в недоступной части головного мозга и в таких случаях нейрохирург производит удаление небольшой части опухоли для проведения гистопатологического исследования. Биопсия и гистопатологический анализ опухоли является обычной практикой как при полном, так и при частичном удалении, которая проводится для понимания природы и характеристик конкретной опухоли, чтобы на основе этой информации принять решение о виде химиотерапии и лучевой терапии. В некоторых случаях злокачественных опухолей хирург может также принять решение о размещении в головном мозге специальных полимерных пластин для доставки химиотерапии непосредственно к внутримозговой опухоли, что позволяет точечно применять химиотерапевтические препараты без системной токсичности для организма. В крупных госпиталях Индии работают первоклассные нейрохирургии с мировым именем и заслуженной репутацией, проводящие операции с результатами аналогичными лучшим клиникам мира. При проведении операций, хирурги в Индии используют новейшее оборудование контроля кровотечений, такое как CUSA, LigaSure, Tissue Link, значительно уменьшающее кровопотерю. После проведения краниотомии пациент обычно находится в госпитале около недели. Если полное удаление злокачественной опухоли было невозможно в ходе операции, возможно пациенту будет назначено проведение химиотерапии или лучевой терапии. Высокий класс индийских экспертов обеспечивает высокую успешность проведения операций, что подтверждается сотнями положительных отзывов пациентов. При этом стоимость лечения значительно ниже, чем в других странах. В Америке и таких странах, как Израиль, Турция, Германия, Южная Корея, Литва, Беларусь, декомпрессионная краниотомия стоит свыше $15 – 20 тыс. В индийских клиниках подобные операции стоят в полтора-два раза дешевле. MedIndia – официальный представитель индийских клиник. Они доступны абсолютно для всех, включая медицинских туристов. Наши центральные офисы: в Украине – Киев – Русановский бульвар 7, офис 2; в Казахстане — Алматы – ул. Наурызбай Батыра 65-69/73А, 210 офис; в России — Москва – Лубянский проезд 15/2, 314 офис. Позвонить нам: Казахстан – +7(707) 123-12-54, +7(727) 250-12-54. Украина – +38(073) 803-03-03. Россия — 8(800) 250-05-59,+7(495) 621-38, 56, +7(495) 920-05-59. Или написать нам на электронные адреса: [email protected]; [email protected]; [email protected].В ЕMC проведена уникальная операция по устранению обширного дефекта черепа
В ходе вмешательства применена инновационная технология CustomBone. Имплантат по минеральному составу полностью имитирует кость человека. Это первая подобная операция в России, проведенная взрослому человеку. (Аналогичная операция ребенку была впервые выполнена в январе 2015 года).Пациенту был установлен изготовленный по индивидуальным меркам протез из биокерамического материала (пористого гидроксиопатита), который не воспринимается организмом как инородное тело. Это способствует росту клеток костной ткани и дальнейшей естественной регенерации черепа после хирургического вмешательства.
Международные клинические исследования показали, что у пациентов, перенесших подобную операцию по краниопластике, наблюдается колонизация протеза клетками костной ткани, его окостенение, а также дальнейший естественный рост и восстановление черепной коробки.
Руководитель нейрохирургической клиники EMC, профессор, д.м.н. Алексей Кривошапкин: «Это достаточно редкий случай в нашей практике. Пациент, страдающий хроническим заболеванием и находящийся на лечении у неврологов, самостоятельно занимаясь реабилитацией дома, получил крайне тяжелую черепно-мозговую травму, что потребовало выполнения сложной операции и длительного нахождения в отделении реанимации. Для спасения его жизни была выполнена декомпрессивная трепанация черепа с удалением костного лоскута. К счастью, в результате проведенного лечения и реабилитационных мероприятий пациент полностью восстановился, вернулся к обычной жизни и сложной интеллектуальной работе, которой он занимался до операции.
Через несколько месяцев встал вопрос о закрытии дефекта черепа. Помимо этого, у больного при первичной травме с течением времени сформировалась дуральная артериовенозная мальформация и артериовенозная фистула скальпа (патологическое сообщение между артериями и венами), которые были подтверждены данными ангиографического исследования. В ходе операции было выполнено закрытие фистулы скальпа, вызывающей постоянный интенсивный шум в голове больного, и одновременно — закрытие дефекта черепа.
Мы выполнили закрытие дефекта необычным материалом, который с течением времени будет заменен собственной костной тканью. Пациент будет в дальнейшем наблюдаться у неврологов по поводу хронического заболевания, ему необходимо будет проводить многократные томографические исследования, по этой причине нам было важно восстановить его естественную кость. Имплантат изготовлен строго по конфигурациям дефекта черепа, пациенту первоначально была проведена многосрезовая рентгеновская компьютерная томография, по ней были восстановлены контуры, и изготовлен имплантат. Для данного пациента это имеет не только косметическое, но и лечебное значение.
Возможности навигационных технологий, интраоперационной видеоангиографии, микрохирургии, которые реализованы в центре, позволяют нам проводить операции любой степени сложности для спасения и сохранения качества жизни наших пациентов».
В Клинике нейрохирургии и неврологии EMC проводится хирургическое лечение большинства заболеваний нервной системы, в том числе доброкачественных и злокачественных опухолей головного, спинного мозга, периферических нервов, эпилепсии, травм головного мозга и позвоночника. Принцип минимальной инвазивности позволяет в подавляющем большинстве случаев вернуть пациентов с заболеваниями головного и спинного мозга к активной жизнедеятельности. В частности, при глиомах полное удаление опухоли достигается более чем у 2/3 пациентов, летальность при удалении злокачественных опухолей головного мозга 0%, риск сохранения стойкого болевого синдрома после удаления грыж дисков составляет не более 2,5%.
Швейцарские хирурги оперируют мозг, не вскрывая череп | Научные открытия и технические новинки из Германии | DW
Операции на головном мозге — дело тонкое и крайне рискованное, поэтому нейрохирурги неустанно ищут новые подходы с тем, чтобы сделать такие вмешательства как можно более щадящими и менее инвазивными. Теперь швейцарские медики испытывают революционный метод, позволяющий оперировать головной мозг вообще без трепанации черепа. Авторы этой разработки — два цюрихских профессора: Даниэль Жанмоно (Daniel Jeanmonod), заведующий отделением нейрохирургии университетской клиники, и Эрнст Мартин-Фиори (Ernst Martin-Fiori), глава Центра магнитно-резонансной томографии университетской детской клиники. Профессор Жанмоно не сомневается в том, что вскоре сможет навсегда отказаться от скальпеля и остеотома. Его новым инструментом в операционной станет генератор ультразвука.
Полеты вслепую
Вот уже более двух десятков лет пациентами профессора Жанмоно являются, прежде всего, люди с опухолями и нарушениями функций головного мозга. Нередко такие пациенты страдают сильнейшими болями, против которых медикаментозная терапия бессильна, так что единственный способ помочь им состоит в физическом разрушении определенной группы клеток в так называемом таламусе. Таламус, или зрительный бугор, — это особая структура промежуточного мозга, выполняющая функцию подкоркового центра всех видов общей чувствительности. В таламусе сходятся нервные окончания большинства сенсорных нейронов, несущих импульсы в кору головного мозга, и здесь же берут начало нервные волокна, передающие эти импульсы в соответствующие зоны коры. Поэтому нарушение функции клеток этого региона мозга могут вызывать самые разные симптомы — от тремора до фантомных болей, от тиннитуса, то есть шума в ушах, до эпилептических припадков.
Исследование активности головного мозга с помощью магнитно-резонансной томографии
Источником всех бед являются, как правило, очень небольшие, размером в считанные миллиметры, участки таламуса. До сих пор традиционный метод лечения состоял в термическом разрушении этих участков с помощью особого зонда, вводимого в мозг через отверстие в черепе. Конечно, хирургическому вмешательству предшествует магнитно-резонансная томография, дающая снимки высокого разрешения, на основе которых и осуществляется навигация зонда в процессе операции. Тем не менее, метод сопряжен с известной долей риска: в 4-ех процентах случаев имеют место те или иные осложнения, будь то кровотечения, инфекции или даже разрушение здоровой мозговой ткани — и это там, где на счету каждый миллиметр. По словам профессора Жанмоно, такие операции, несмотря на самые современные средства визуализации, напоминали «полеты вслепую».
Сфокусированный ультразвук
И вот теперь на горизонте замаячила альтернатива — сфокусированное высокоэнергетическое ультразвуковое излучение. «Речь идет о том, чтобы множество лучей собрать в одной точке, — поясняет профессор. — По сути дела, это тот же принцип, который позволяет с помощью увеличительного стекла поджечь лист бумаги, сфокусировав на нем солнечные лучи».
В данном случае таких лучей — правда, не солнечных, а ультразвуковых, — ровно 1024. Они беспрепятственно проникают со всех сторон сквозь кости черепа в мозг, фокусируясь на группе клеток, подлежащих разрушению, и нагревая их до нужной температуры. Конечно, это излучение на много порядков мощнее того, что используется в стандартной ультразвуковой диагностике, но и оно совершенно безопасно для пациента.
Неинвазивные методы операции сводят риск инфекции к нулю
Перед операцией больной должен обрить голову наголо. Чтобы обеспечить ее абсолютную неподвижность на протяжении тех 6 часов, что длится процедура, голову жестко закрепляют в специальной раме, а затем надевают на нее шлем-излучатель специальной конструкции. Все это время пациент находится в полном сознании. Используя магнитно-резонансную визуализацию и термометрию, хирург наводит лучи на мишень — каждый луч отдельно, с учетом толщины и плотности костей черепа. «Важно, что магнитно-резонансный томограф постоянно, каждые 3-5 секунд, выдает нам термографическую картинку мозга, — говорит профессор Жанмоно. — Это позволяет нам визуально контролировать ход операции в режиме реального времени».
Высокоточное наведение лучей позволяет получить в фокусе температуру в 59 градусов — этого вполне достаточно, чтобы разрушить белковые структуры подлежащих уничтожению больных клеток таламуса. В то же время соседние кровеносные сосуды не повреждаются, так что риск кровотечения минимален, а инфекции и вовсе исключены, поскольку целостность черепа не нарушена.
На сегодняшний день цюрихские медики прооперировали своим неинвазивным методом в общей сложности 11 пациентов — и всех успешно. Конечно, до широко внедрения еще далеко, но первый шаг сделан, и он внушает надежды.
Автор: Владимир Фрадкин
Редактор: Ефим Шуман
что такое гамма-нож и как он помогает делать операции / Новости города / Сайт Москвы
В НИИ скорой помощи имени Н.В. Склифосовского при помощи аппарата «Гамма-нож» провели 1,7 тысячи операций на головном мозге. Первую из них сделали в апреле 2016 года. Высокотехнологичная нейрохирургическая установка «Гамма-нож» позволяет удалять доброкачественные и злокачественные опухоли, а также сосудистые патологии головного мозга без использования иглы или хирургических инструментов (неинвазивно). Для больных со злокачественными опухолями головного мозга использование данной установки часто является единственно возможным методом лечения. К тому же восстановление после неинвазивного вмешательства проходит быстрее и легче для пациента, чем восстановление после обычной операции.
Москва — единственный город в России, где работают две уникальные современные установки «Гамма-нож». Одна из них — в НИИ скорой помощи имени Н.В. Склифосовского.
«Высокотехнологичные операции с использованием самого современного оборудования становятся все более доступными для москвичей. Таких операций за семь лет стало почти в четыре раза больше. Все эти операции, в том числе с использованием установки “Гамма-нож” или, например, комплекса роботической хирургии “Да Винчи”, при наличии медицинских показаний для москвичей выполняются бесплатно. При этом в ближайшее время количество такого оборудования в московских стационарах будет увеличено», — отметил Министр Правительства Москвы, руководитель Департамента здравоохранения Алексей Хрипун.
Операции с использованием гамма-ножа выполняются в центре радиохирургии клиники специализированной бригадой, которая состоит из нейрохирурга, радиолога и медицинского физика.
Вместо скальпеля на пораженные участки мозга воздействуют радиоактивные гамма-лучи, которые с помощью точной компьютерной настройки направляются точно на опухоль и разрушают ДНК больных клеток, не задевая при этом здоровые ткани. Операция длится от 20 минут до четырех часов, причем больной остается в сознании. Ее выполняют в амбулаторных условиях, госпитализировать пациента в стационар не нужно, процедура полностью безболезненна и хорошо переносится.
Вскоре после операции пациент может отправиться домой, не опасаясь воспалительных процессов и осложнений. Радиохирургические операции можно выполнять даже детям старше пяти — семи лет, после того как закончится минерализация костей черепа. Эффект от лечения наступает не сразу: уменьшение облученного очага плавно происходит в течение нескольких недель или месяцев в зависимости от разновидности опухоли.
За все время проведения таких операций специалисты центра радиохирургии НИИ имени Н.В. Склифосовского запатентовали собственные разработки, позволяющие повысить эффективность использования гамма-ножа и при этом свести к минимуму лучевую нагрузку на организм пациента.
Объем высокотехнологичной медицинской помощи в столице вырос в три раза по сравнению с 2010 годом
Высокотехнологичную медицинскую помощь (ВМП) в Москве оказывают при лечении сложных заболеваний. Для этого врачи используют клеточные и информационные технологии, роботизированную технику и методы генной инженерии. Получить такую помощь бесплатно могут все жители столицы при наличии направления от поликлиники, где был установлен соответствующий диагноз.
В большинстве случаев высокотехнологичные операции — это малоинвазивные эндоскопические вмешательства и операции под контролем рентген-оборудования и КТ-навигации. А с 2013-го в городской клинической больнице имени С.П. Боткина операции делают с помощью роботизированной системы «Да Винчи». Ее используют в урологии, абдоминальной и гепатопанкреатобилиарной хирургии (хирургия печени, желчных протоков и поджелудочной железы) и гинекологии.
Что такое краниотомия и для чего она используется? | Rebound Ортопедия и нейрохирургия | Ванкувер
Нейрохирург Rebound доктор Ашок Модха объясняет, что такое трепанация черепа, почему она выполняется и какие риски связаны с ней.
Что такое краниотомия?
Краниотомия , процедура, обычно выполняемая под общим наркозом, включает хирургическое удаление части черепа.
«Во время этой процедуры мы удаляем часть кости из черепа, которая называется« костный лоскут », — говорит д-р.Модха. «Этот временный метод вскрытия черепа дает нам доступ к мозгу, поэтому мы можем удалить опухоль или обработать пораженный участок».
Перед операцией хирург сбривает необходимый участок кожи головы и делает надрез. Чтобы удалить костный лоскут, хирург сначала просверливает отверстие в черепе именно в той области мозга, которую лечит.
После того, как хирург завершил операцию на пораженном участке головного мозга, он или она заменяет костный лоскут. Обычно это делается с помощью пластин, шурупов или проволоки.
Когда следует выполнять трепанацию черепа?
« В Rebound наша нейрохирургическая бригада в основном выполняет трепанацию черепа при опухолях головного мозга, артериовенозных мальформациях и аневризмах», — говорит д-р Модха. «Но этот тип хирургии может использоваться для нескольких других проблем, влияющих на мозг».
Нейрохирурги проводят трепанацию черепа, чтобы лечить различные заболевания и травмы головного мозга. Вот некоторые из наиболее распространенных:
- Опухоли головного мозга
- Черепно-мозговая травма
- Кровоизлияние или гематомы
- Аневризмы
- Поврежденная ткань
- Абсцессы
- Сильная нервная или лицевая боль
- Эпилепсия
Какие риски связаны с трепанацией черепа?
«Любая операция сопряжена с потенциальными рисками, некоторые из которых зависят от тяжести состояния пациента и его текущего состояния здоровья», — говорит д-р.Модха. «Наша команда работает с каждым пациентом, чтобы рассказать им о возможных вариантах, независимо от того, будут они хирургические или нет, и о рисках, связанных с их лечением».
Хотя риск является редким, операция на головном мозге может нарушить память, речь, зрение, мышечный контроль, координацию и равновесие.
«В зависимости от части мозга, на которой проводится операция, некоторые пациенты могут временно испытывать трудности с речью или равновесием и координацией после операции», — говорит д-р.Модха. «Однако, поскольку операция проводится на органе, который контролирует эти важные повседневные функции, существует риск необратимого нарушения этих функций».
Другие потенциальные риски, которые конкретно связаны с операциями на головном мозге, включают кому, тромбы, кровоизлияние или отек мозга, инсульт и судороги.
Многие риски, связанные с трепанацией черепа, зависят от вашего текущего состояния здоровья и истории болезни.
О нашей нейрохирургической бригаде
В Rebound у вас будет многопрофильная команда специализированных врачей, оснащенных новейшими технологиями, направленными на улучшение качества жизни.Мы верим в необходимость информирования наших пациентов о том, что они делают, и предлагаем хирургические и нехирургические варианты. Все наши нейрохирургические врачи сертифицированы.
Ресурсы по нейрохирургии мозга:
Бригада и службы нейрохирургии головного мозга и позвоночника
Ресурсы и ссылки по нейрохирургии
Анимация для нейрохирургии — краниотомия при опухоли
Стереотаксическая радиохирургия — Гамма-нож
Надежные ресурсы по нейрохирургии головного мозга:
Американская ассоциация опухолей головного мозга — Хирургия опухолей головного мозга
U.S. Национальная медицинская библиотека Национальных институтов здравоохранения — краниотомия — серия
Медицина Джонса Хопкинса — Что такое краниотомия?
Американская ассоциация неврологических хирургов — опухоли головного мозга
Национальная медицинская библиотека США Национальные институты здоровья — Хирургия головного мозга
Процедура краниотомии — Нью-Йорк | Колумбийская нейрохирургия в Нью-Йорке
Трепанация черепа — это временное удаление небольшой части кости черепа. Нейрохирург может выполнить трепанацию черепа, чтобы получить доступ к мозгу для лечения любого из ряда состояний.По завершении любой необходимой процедуры кость черепа заменяется. (Не следует путать краниотомию с трепанацией черепа, после которой кость не заменяется.)
При обсуждении конкретной трепанации черепа врачи могут предоставить более конкретную информацию, добавив термины, обозначающие расположение на черепе, размер отверстия, а также используемые технологии и методы.
Место нахождения
Фронтальная, теменная, височная, затылочная и подзатылочная части описывает некоторые области черепа.Поэтому иногда эти слова предшествуют трепанации черепа, чтобы указать, где сделано отверстие. Например, фронтальная трепанация черепа показывает, что отверстие сделано во фронтальной области черепа.
Размер
Наши нейрохирурги делают отверстия в черепе как можно меньше. Требуемый размер отверстия варьируется в зависимости от того, что нейрохирург должен будет сделать, когда он окажется внутри черепа. Краниотомия для хирургии, которая будет выполняться через небольшое отверстие с помощью минимально инвазивных методов, называется краниотомией с замочной скважиной.Самая маленькая трепанация черепа, при которой отверстие размером с монету, называется краниотомией с заусенцем.
Технология и техника
Наши нейрохирурги используют самые современные хирургические методы и технологии при выполнении трепанации черепа. При использовании эндоскопа, как это часто бывает при краниотомии с замочной скважиной, процедура может называться эндоскопической краниотомией. Точно так же, когда используются стереотаксические методы, процедура может быть названа стереотаксической трепанацией черепа.Краниотомия, выполняемая для фенестрации кисты, называется фенестрацией краниотомии.
Наши нейрохирурги садятся с каждым пациентом, чтобы объяснить, какой тип трепанации черепа будет выполняться в каждом случае, и ответить на любые вопросы.
Диагностика и лечение краниотомии и иссечения опухолей
Что такое трепанация черепа?
Трепанация черепа — это операция, выполняемая нейрохирургами для лечения различных заболеваний головного мозга.
Говоря простым языком, краниотомия означает «отверстие в голове» (Crani- = голова; -otomy = отверстие).
Трепанация черепа включает в себя надрез на коже черепа и удаление костного окна из черепа (эта кость фиксируется на месте в конце операции). Это обеспечивает доступ к внутренней части черепа и головного мозга, а опухоль либо биопсируется (небольшой кусочек, который отправляется патологу), либо иссекается (удаляется).
Хирургия головного мозга претерпела значительные изменения за последние 15 лет или около того. В результате нейрохирурги могут оперировать участки мозга, которые ранее считались недоступными.Кроме того, операции на головном мозге стали намного безопаснее и с большей вероятностью будут успешными, чем раньше.
Что такое стереотаксическая трепанация черепа?
Почти все краниотомии опухолей выполняются с помощью компьютерных методов навигации, также известных как «стереотаксия». Это делается для того, чтобы повысить точность операции, уменьшить размер разреза и повысить безопасность операции, избегая важных структур в головном мозге.
Stereotaxy работает как спутниковая навигация или система GPS в вашем автомобиле.Это позволяет хирургу использовать палочку или указку, чтобы точно видеть, где он или она находится в мозгу или на черепе, как показано на компьютерной томографии или МРТ в операционной. Эта навигация «в реальном времени» облегчает определение местонахождения и удаление опухоли.
Есть два типа стереотаксии. Исходный тип основан на кадрах, где к черепу прикрепляется специальная рамка (например, рамка CRW), выполняются соответствующие сканирования мозга, а операция проводится с оставшейся рамкой. Это очень точная система, но ее недостатки заключаются в неудобстве, дополнительных временных требованиях для установки рамы и выполнении сканирования, ограниченном хирургическом доступе к некоторым областям головы и дискомфорте пациента (если пациент не спит при установке рамы. на).Несмотря на эти недостатки, системы на основе фреймов продолжают использоваться в некоторых ситуациях и являются немного более точными, чем системы без фреймов. Для некоторых биопсий опухолей система на основе рамки остается самым безопасным и наиболее подходящим методом стереотаксии.
Второй (и более популярный) тип стереотаксии — безрамочная стереотаксия. Эти системы, такие как Stealth и BrainLab, основаны на применении небольших маркеров («реперных точек»), которые наклеиваются на голову пациента перед сканированием мозга.Вместо реперных точек можно использовать анатомические ориентиры, такие как нос, глаза и уши. В последнее время методы отслеживания поверхности устранили необходимость в реперных и анатомических ориентирах в некоторых ситуациях.
Безрамочная стереотаксия немного менее точна, чем системы на основе кадров, однако ее многочисленные преимущества означают, что она используется подавляющим большинством современных нейрохирургов, выполняющих операции на головном мозге.
Хотя стереотаксия представляет собой огромный шаг вперед в области нейрохирургии, она не безупречна.Все стереотаксические методы страдают от ограничений, налагаемых «сдвигом мозга», явлением, при котором мозг перемещается после того, как часть опухоли или некоторого количества мозговой (спинномозговой) жидкости (CSF) дренирована. Поэтому его полезность снижается по мере выполнения операции. Потенциальным решением проблемы сдвига головного мозга является интраоперационная МРТ, которая позволяет хирургу точно увидеть, где он находится после удаления части опухоли.
Каковы цели хирургического вмешательства при опухолях головного мозга?
Существует несколько потенциальных целей трепанации черепа опухоли.Они могут включать одно или несколько из следующего:
- Для постановки диагноза. Это называется биопсией. Обычно это делается через небольшое отверстие (заусенец), а не через трепанацию черепа, но в некоторых ситуациях трепанация черепа является лучшим вариантом. Биопсию часто проводят одновременно с удалением опухоли.
- Для снижения давления на мозг (внутричерепного давления). Для этого есть несколько видов хирургического вмешательства:
- Удаление опухоли. Цель состоит в том, чтобы удалить достаточно опухоли, чтобы уменьшить давление на мозг (частичная резекция).
- Удаление опухоли (иссечение).
- Дренирование кисты (структуры, заполненной жидкостью), связанной с опухолью.
- Удаление опухоли. Цель состоит в том, чтобы удалить достаточно опухоли, чтобы уменьшить давление на мозг (частичная резекция).
- Основная цель хирургии опухоли головного мозга обычно состоит в том, чтобы удалить как можно большую часть опухоли без повреждения окружающего мозга. Это может быть особенно сложно, если границы опухоли не могут быть легко идентифицированы во время операции, или если опухоль проникает в критические структуры, такие как кровеносные сосуды или черепные нервы
- Предотвращение будущих проблем или ухудшения состояния из-за роста опухоли или кровотечения.
- Облегчение приступов (эпилепсия) или точное определение области мозга, вызывающей припадки.
- Лечение болезни (доброкачественные опухоли).
- Увеличение продолжительности и качества выживаемости (злокачественные опухоли).
КАКИЕ АЛЬТЕРНАТИВЫ КРАНИОТОМИИ?
Альтернативы хирургическому вмешательству зависят от типа, размера, местоположения и количества опухолей, подлежащих лечению, а также от общего состояния пациента:
- Стереотаксическая биопсия через небольшое отверстие в черепе. Это может быть использовано для постановки диагноза и может позволить дренаж некоторой жидкости из опухолевой кисты для снятия повышенного внутричерепного давления.
- Лучевая терапия. Может быть доставлен во весь мозг (лучевая терапия всего мозга) или в область опухоли и вокруг нее. Не все опухоли поддаются лучевой терапии.
- Стереотаксическая радиохирургия. Это включает в себя удаление опухоли за один сеанс концентрированной лучевой терапии.Это может быть полезно при небольших опухолях, а также при глубоких опухолях, которые не поддаются хирургическому вмешательству. Гамма-нож — самая известная система.
- Химиотерапия. Их можно вводить перорально (таблетки) или в кровоток (внутривенно). Не все опухоли поддаются химиотерапии.
Какие анализы потребуются перед операцией?
Перед тем, как рекомендовать или провести операцию, часто проводится ряд диагностических тестов. В некоторых случаях диагноз будет достаточно точным до операции, но во многих случаях точная проблема не будет ясна до тех пор, пока не будет проведена операция.
КТ головного мозга — обычное начальное обследование, которое большинство пациентов проходят перед тем, как их направят к нейрохирургу.
Затем можно заказать следующие исследования:
МРТ головного мозга
Это дает гораздо больше деталей, чем компьютерная томография, и важно для планирования хирургического вмешательства. Он также может обнаруживать более мелкие опухоли и сосудистые мальформации, которые можно пропустить с помощью КТ.
Магнитно-резонансная спектроскопия (MRS)
MRS дает информацию о вероятном химическом составе опухоли и, следовательно, ее вероятном диагнозе.В некоторых учреждениях это можно сделать одновременно с МРТ.
Сканы позитронно-эмиссионной томографии (ПЭТ) и однофотонной эмиссионной томографии (ОФЭКТ)
Они дают информацию о кровотоке и метаболической активности массы в головном мозге. Они часто используются для дифференциации рецидивирующей опухоли и последствий лучевой терапии, которые на МРТ могут выглядеть одинаково.
Церебральная ангиография / КТ-ангиограмма (КТА) / Магнитно-резонансная ангиограмма (МРА)
Эти тесты предоставляют подробную информацию о появлении кровеносных сосудов в головном мозге.Ангиография может быть полезной, если опухоль выглядит очень сосудистой или когда рассматривается диагноз сосудистой мальформации или аневризмы.
КТ грудной клетки, брюшной полости и таза / Сканирование костей в ядерной медицине / Ультразвук или маммограмма груди
Это сканирование помогает выявить опухоли в других частях тела. Этот процесс «постановки» часто важен для принятия решения о наилучшем способе лечения метастазов в головном мозге.
Обычный рентгеновский снимок черепа в настоящее время редко требуется.
Что нужно сказать нейрохирургу перед операцией?
Современная нейрохирургия в целом достаточно безопасна, но всегда могут возникнуть серьезные осложнения. Чтобы снизить риски, связанные с операцией, вашему хирургу и анестезиологу важно знать об определенных проблемах со здоровьем и о лекарствах.
Важно, чтобы вы сообщили своему хирургу, если у вас есть:
- Проблемы со свертыванием крови или кровотечением
- Когда-либо были сгустки крови в ваших ногах (ТГВ или тромбоз глубоких вен) или легких (легочная эмболия), или если у кого-то еще в вашей семье есть
- Вы принимали аспирин, варфарин или что-нибудь еще (даже некоторые травяные добавки), которые могут разжижать вашу кровь
- Высокое кровяное давление
- Любые аллергии или реакции на лекарства или ленты
- Чрезмерное рубцевание (келоид) или плохое заживление после операции
- Другие проблемы со здоровьем
Вы должны сообщить анестезиологу, если у вас есть:
- Проблемы с сердцем или боль в груди
- Проблемы с дыханием
- Диабет
- Высокое кровяное давление
- Предыдущие проблемы с анестезией
Ваш хирург и / или анестезиолог могут назначить несколько дополнительных анализов перед операцией, в том числе:
- Анализы крови (на анемию, проблемы со свертываемостью крови и т. Д.))
- ЭКГ (для проверки электрической активности сердца)
- Рентген грудной клетки
Особые меры предосторожности
Если вы курите, вам необходимо прекратить курить за 3 или 4 недели до операции и не возобновлять курение в течение как минимум нескольких месяцев после этого (но лучше никогда!).
Важно прекратить прием некоторых лекарств перед операцией, особенно тех, которые разжижают кровь. Если вы принимаете аспирин, варфарин или другие препараты, разжижающие кровь (включая растительные продукты), очень важно, чтобы вы связались с нами за две недели до госпитализации, чтобы мы могли обсудить с вами их прекращение.Если вы принимаете варфарин, возможно, нам придется принять вас раньше, но каждый случай индивидуален, поэтому важно, чтобы вы позвонили, и мы обсудим план за вас.
Очевидно, что в ситуациях, когда ваша операция является неотложной, мы примем другие меры предосторожности, чтобы избежать или минимизировать кровотечение, которое может возникнуть из-за любых лекарств, которые вы принимали.
Каковы особые риски этого типа хирургии?
Как и при всех типах хирургических вмешательств, существует риск осложнений, и вероятность этих осложнений будет зависеть от вашего состояния и от того, какая именно процедура проводится.Вам следует обсудить ваши конкретные обстоятельства со своим нейрохирургом.
Хотя у большинства пациентов не будет никаких осложнений, существует небольшой риск возникновения проблем.
В целом риски трепанации черепа включают, но не ограничиваются:
- Инсульт или кровотечение
- Инфекция
- Изъятия
- Нарушение речи (дисфазия) с проблемами понимания речи или фактической речи
- Слепота
- Глухота
- Потеря памяти
- Когнитивные нарушения (проблемы с мышлением)
- Нарушение глотания
- Проблемы с балансом
- Гидроцефалия (скопление жидкости в голове, требующее желудочкового дренажа или шунта)
- Онемение кожи вокруг разреза волосистой части головы
- Головные боли (обычно проходят через пару недель после операции, но могут длиться дольше)
- Косметические проблемы с небольшой ямочкой на черепе в том месте, где были просверлены отверстия.
- Смерть
Каковы риски анестезии и общие риски хирургического вмешательства?
- Значительное рубцевание («келоид»)
- Повреждение раны
- Лекарственная аллергия
- DVT («синдром эконом-класса»)
- Тромбоэмболия легочной артерии (тромб в легких)
- Инфекции грудной клетки и мочевыводящих путей
- Давление на нервы рук и ног
- Травмы глаз или зубов
- Инфаркт миокарда («сердечный приступ»)
- Ход
- Утрата жизни
- Другие редкие осложнения
Что включает в себя операция?
Анестетик и препарат
Дается общий наркоз и вставляется дыхательная («эндотрахеальная») трубка.Внутривенно вводятся антибиотики и часто дексаметазон (стероиды, уменьшающие отек мозга некоторых типов) и противосудорожные препараты (лекарства для предотвращения судорог). В мочевой пузырь часто ставят катетер (его удалят на следующий день). Дегидратирующий агент, такой как маннит, часто назначают в попытке контролировать отек мозга.
Затем пациента позиционируют в соответствии с областью мозга, которую необходимо прооперировать. Затем волосы над областью разреза стригутся и сбриваются, и устанавливается безрамочная стереотаксическая навигационная система.Затем в предполагаемое место разреза вводят местный анестетик и адреналин.
Разрез
Изогнутый или прямой разрез делается на коже черепа в соответствующем месте. Затем лоскут кожи головы отводят назад, чтобы обнажить череп.
Краниотомия (удаление кости)
Одно или несколько небольших отверстий (заусенцев) просверливаются в черепе высокоскоростным сверлом. Это звучит опасно, но на самом деле вполне безопасно в умелых руках. Затем используется хирургическая пила (краниотом), чтобы соединить отверстия для заусенцев и создать «окно» в черепе, через которое будет проводиться операция на головном мозге.Удаленный кусок кости (костный лоскут) остается стерильным и обычно возвращается на место в конце операции.
Удаление опухоли
При обнажении твердой мозговой оболочки (выстилки над головным мозгом) выполняется оценка вероятного местоположения подлежащей опухоли. Затем твердую мозговую оболочку разрезают скальпелем и ножницами и обнажают подлежащий мозг.
На поверхности мозга делается небольшой разрез, и нейрохирург проводит по соответствующему пути, пока не будет достигнута опухоль.После того, как опухоль идентифицирована, ее тщательно отсекают от нормального окружающего мозга.
Биопсия (небольшой кусочек опухоли) отправляется патологу на анализ. Анализ «замороженного среза» обычно занимает около 20-30 минут и должен сказать хирургу, является ли взятая ткань опухолью, и примерно, какой это тип опухоли. Однако замороженный срез не является точным на 100%, и затем ткань подготавливается и окрашивается для более тщательной и точной патологической оценки, что обычно занимает 2-3 дня.
Нейрохирург использует специальные микрохирургические и другие инструменты для обнаружения, разреза и удаления опухоли. Они могут включать микроскоп или специальные увеличительные очки («лупы»), лазеры и ультразвуковой аспиратор ткани (сокращенно «CUSA»), который разрушает, а затем аспирирует (отсасывает) аномальную ткань.
При менингиомах и метастатических опухолях обычно легко отличить опухоль от нормальной мозговой ткани вокруг них, и обычно возможно довольно полное иссечение (также известное как «макроскопическое иссечение»).Это контрастирует с хирургическим вмешательством по поводу глиомы, когда границы опухоли обычно нечеткие и трудно идентифицируемые. Кроме того, опухолевые клетки в глиоме обычно распространяются далеко за видимые края опухоли, глубоко в мозг, а иногда и в другую сторону мозга.
После удаления опухоли хирург проверяет отсутствие значительного кровотечения (этот процесс известен как получение гемостаза).
В ситуациях, когда в опухоли присутствует крупный кистозный компонент, в кистозную полость можно ввести дренаж и резервуар.Это позволяет легко дренировать жидкость, если она накапливается в кисте после операции, просто введя небольшую иглу через кожу головы в резервуар.
Иногда имплантируют устройство для контроля внутричерепного давления, а дренаж иногда помещают в каналы для жидкости в середине мозга (желудочки).
Замена кости
После сшивания твердой мозговой оболочки удаленный кусок кости заменяют и фиксируют с помощью небольших пластин и винтов или нескольких небольших зажимов, которые довольно надежно удерживают костный лоскут.
Если в черепе имеются значительные дефекты из-за просверленных отверстий (которые могут вызвать косметические проблемы или чувство дискомфорта при расчесывании волос), они будут заполнены, и череп будет реконструирован с использованием акрила или титана. Это называется реконструктивной краниопластикой.
Закрытие разреза
Операция завершается, когда разрез закрыт, обычно в два или три слоя. Если не используется растворяющийся шовный материал, кожные скобы придется удалить после частичного заживления разреза (обычно примерно через 7 дней после операции).
Что будет дальше?
Неврологическое наблюдение
Сразу после операции вас переведут в палату восстановления, где вы проснетесь. Медсестры палаты восстановления будут внимательно следить за вами, особенно в отношении вашего уровня сознания, силы рук и ног, а также дыхания, артериального давления и частоты сердечных сокращений.
Когда вы будете более бодрствующим и относительно стабильным, вас переведут в нейрохирургическое отделение с высокой степенью зависимости или койку под тщательным наблюдением в отделении нейрохирургии, где за вашим состоянием можно будет внимательно следить в течение примерно 24-48 часов.Эти узкоспециализированные области обеспечивают постоянное пристальное наблюдение с высококвалифицированным медперсоналом.
Первые 24 часа после операции представляют собой период наибольшего риска послеоперационного кровотечения. Ваше кровяное давление будет находиться под контролем, и за вашим уровнем сознания будут внимательно следить. В некоторых случаях для измерения давления внутри черепа может использоваться монитор. КТ или МРТ часто проводят на следующий день после операции, чтобы убедиться, что все в порядке. Когда вы полностью осознаете и полностью стабилизируетесь, вы вернетесь в свою обычную комнату.
Послеоперационная боль и тошнота
Тупая головная боль — это обычное явление, но обычно это все ожидаемые послеоперационные боли. Для этого будет выписано обезболивающее. Также могут возникнуть тошнота и рвота, которые будут устранены лекарствами.
Уход за разрезом
На разрез накладывают повязку, а иногда и креповую повязку. Рана обычно проверяется, очищается и восстанавливается через 3-4 дня после операции. Скобы обычно удаляют через 7 или 8 дней после операции.Рана должна оставаться сухой в течение первых 2 недель после операции.
Замена жидкости и питание
Внутривенное введение жидкости будет назначено в течение раннего периода выздоровления и будет продолжаться до тех пор, пока вы полностью не проснетесь и не начнете принимать разумное количество жидкости через рот. В течение первых нескольких дней будет тщательно контролироваться потребление и выделение всех жидкостей, так как опасность уменьшения отека мозга уменьшается.
Эмоциональные изменения
Операция на головном мозге, как правило, вызывает стресс как физически, так и психологически.В течение нескольких дней после операции часто бывает уныние и усталость. Этому эмоциональному упадку нельзя позволять препятствовать позитивному отношению, необходимому для выздоровления и возвращения к довольно нормальной деятельности.
Разряд
Время, проведенное в больнице, может быть разным для каждого пациента и будет зависеть от состояния, по поводу которого вы перенесли трепанацию черепа, а также от вашего послеоперационного восстановления. Выписка планируется после консультации с пациентом, его семьей, а также с физиотерапевтом, эрготерапевтом, медперсоналом и нейрохирургом.Некоторые пациенты могут быть выписаны домой, но другим требуется период стационарной реабилитации, чтобы оптимизировать их исход и сделать их возвращение домой максимально безопасным.
Что происходит после выписки из больницы после операции на головном мозге?
Если после операции сохраняется значительный неврологический дефицит, часто требуется период реабилитации, чтобы добиться максимального улучшения. В противном случае вас могут выписать домой.
Ваш терапевт должен осмотреть ваши раны через 4 дня после выписки.Мы сообщим вам, когда следует удалить скобки в приемной терапевта или у практикующей медсестры точной нейрохирургии (обычно это происходит через 7-8 дней после операции). Вы не должны подписывать или свидетельствовать какие-либо юридические документы, пока вас не осмотрит ваш терапевт. Вам нужно будет расслабиться в течение 6-8 недель.
Таким образом, вы должны стараться делать около часа легких упражнений, таких как ходьба, каждый день. Ваш нейрохирург осмотрит вас через 6-8 недель. Вы не должны водить автомобиль, работать с тяжелой техникой или возвращаться к работе, пока нейрохирург не даст вам разрешения.
Какое наблюдение требуется?
Ваш нейрохирург осмотрит вас через 6-8 недель после выписки, но при возникновении каких-либо проблем увидит вас раньше. В течение этого времени вам нужно будет часто посещать своего терапевта, чтобы можно было следить за вашей раной на наличие признаков инфекции и корректировать прием лекарств.
Перед тем, как вернуться к нейрохирургу, вам могут назначить компьютерную томографию или МРТ. Это будет зависеть от ваших конкретных обстоятельств.
Вы должны поддерживать связь с дипломированной медсестрой по прецизионной нейрохирургии и сообщать ей о любых проблемах.
Лучевая терапия и / или химиотерапия после операции могут быть рекомендованы при злокачественных опухолях. Обычно вас направят к нейроонкологу и онкологу-радиологу для получения их мнения и лечения.
Для успешного выздоровления после операции по поводу опухоли головного мозга необходимо, чтобы пациент и его семья подошли к периоду госпитализации и выздоровления с некоторой степенью уверенности, основанной на глубоком понимании процесса. Это будет дополняться доступностью вашего нейрохирурга, практикующей медсестры, терапевта и других лечащих специалистов, которые дадут вам совет, информацию и рекомендации.Группы поддержки могут быть очень полезны в том, чтобы помочь вам пережить это трудное время, и вклад психолога также может быть неоценимым.
Каковы мои инструкции по выписке после трепанации черепа?
Эти инструкции по выписке будут различаться в зависимости от характера вашего состояния, типа трепанации черепа и вашего послеоперационного течения. Ваш нейрохирург и / или дипломированная медсестра прецизионной нейрохирургии дадут вам конкретные советы, которым следует следовать.
Следующие инструкции являются руководством для «среднего» пациента с трепанацией черепа:
Хотя большинство пациентов после операции будут выписаны домой, некоторые могут извлечь выгоду из периода стационарной реабилитации, в то время как другие могут быть переведены в другое медицинское учреждение или учреждение сестринского ухода. Некоторым пациентам будет полезно продолжающееся лечение (амбулаторно или стационарно) у физиотерапевта, эрготерапевта или логопеда.
Вам предлагается составить гибкий план выздоровления и работать медленно и неуклонно, чтобы повысить свою физическую и умственную выносливость.
В первую неделю дома вы должны расслабиться и просто передвигаться по своему желанию. Не рекомендуется поднимать что-либо весом более 2–3 кг в течение первых двух или трех месяцев. В течение первых нескольких месяцев после операции часто возникает чувство усталости, и вам следует часто отдыхать.
Ваша повязка будет изменена через несколько дней после операции и может быть снята примерно через неделю. Когда повязка больше не понадобится, вы можете носить чистую шапку или шарф, пока ваши волосы не отрастут снова. Скобы обычно удаляются через 7-8 дней после операции.
Вы можете принять душ и осторожно вымыть волосы шампунем, но в течение первых 2 недель после операции вы должны держать рану сухой. Лучший способ сделать это — надеть шапочку для душа. Избегайте использования продуктов для волос, таких как мусс или гели, а также красителей и химических средств химической завивки в течение как минимум 2 месяцев после операции.
Ходьба — лучшее упражнение после операции на головном мозге. Начните программу ходьбы на второй неделе дома и увеличивайте время и расстояние с каждой неделей. Через два месяца старайтесь проводить 1-2 часа в день на ровной поверхности.
Вам следует избегать езды на велосипеде или бега в течение как минимум двух месяцев. Другие виды деятельности следует обсудить с вашим нейрохирургом или дипломированной медсестрой по прецизионной нейрохирургии.
Вы можете возобновить половую жизнь, когда почувствуете себя комфортно, но она не должна быть слишком активной в течение первого месяца или около того после операции.
Вождение автомобиля следует обсудить с вашим нейрохирургом, так как эти рекомендации различаются от штата к штату, а также от пациента к пациенту.
Окно из кости, созданное для выполнения вашей операции, закреплено на месте маленькими зажимами или пластинами и винтами.Эти зажимы или пластины удерживают кость довольно надежно, но обычно требуется до 12 месяцев, чтобы костное окно срасталось с окружающим черепом за счет роста новой кости через узкую щель.
Вполне вероятно, что вам будут прописаны лекарства при выписке, и вам будут даны конкретные инструкции относительно того, как долго вам нужно их принимать, и как их уменьшить и прекратить («отучить»). Таких лекарств может быть:
- Боль
- Тошнота
- Уменьшение отека мозга
- Профилактика приступов
- Профилактика язвы желудка
Что является «нормальным» после трепанации черепа опухоли?
Следующие проблемы являются общими проблемами, с которыми сталкиваются многие пациенты, и обычно не означают, что что-то серьезное не в порядке:
- Головные боли: они обычно в некоторой степени возникают ежедневно и могут сохраняться в течение нескольких недель.Они будут меняться в своем местоположении, характере и степени тяжести по мере заживления костей и регенерации нервов кожи головы.
- Онемение: это обычное явление, возникающее из-за перерезания кожных нервов. Область онемения обычно уменьшается в течение недель или месяцев, но иногда не исчезает полностью.
- Концентрация: обычно нарушается в течение нескольких недель или месяцев после трепанации черепа. Часто бывает трудно сосредоточиться на определенных задачах; вам может потребоваться перечитать информацию, чтобы сохранить ее.Эти симптомы со временем проходят.
- Эмоциональная нестабильность (лабильность): вы можете испытывать депрессию, приступы плача, беспокойство и чувствительность к шуму или людям в людных местах. Постарайтесь расслабиться и расслабиться. Проводите больше времени в тишине. Если у вас серьезные проблемы с этими симптомами, и вы не можете расслабиться, позвоните нам, и мы организуем для вас посещение клинического психолога, чтобы узнать о некоторых стратегиях, как это сделать.
- Усталость и утомляемость: очень распространены и постепенно улучшаются.Как только вы начнете обычную программу ходьбы, вы почувствуете больше энергии.
Обычно проходит до 3 месяцев, прежде чем вы снова почувствуете себя «хорошо». Много отдыхайте в течение дня и ешьте здоровую пищу. Не пейте больше небольшого количества алкоголя в это время. Вставайте в обычное время и высыпайтесь. Во время госпитализации ваши внутренние часы были бы серьезно нарушены, и требуется некоторое время, чтобы вернуться в нормальное состояние.
О чем следует уведомить своего нейрохирурга или дипломированного медсестру по прецизионной нейрохирургии после операции?
- Усиливающаяся головная боль, не купируемая обезболивающими
- Лихорадка (высокая температура) или озноб
- Отек или инфицирование раны (покраснение, усиливающаяся боль или болезненность)
- Утечка жидкости из раны или любого отверстия в ране после удаления скоб
- Приступы (судороги) или обмороки
- Необычные ощущения или движения лица, рук или ног
- Слабость или онемение
- Сонливость
- Проблемы с равновесием или ходьбой
- Тошнота или рвота
- Боль в икроножных мышцах или груди
- Одышка
- Любые другие проблемы
Сколько стоит операция?
Частные пациенты, перенесшие операцию, как правило, несут некоторые личные расходы.
Будет опубликовано предложение на операцию, но это только приблизительная оценка. Окончательная сумма может варьироваться в зависимости от предпринятой процедуры, оперативных выводов, технических проблем и т. Д. Пациентам рекомендуется проконсультироваться со своим поставщиком частного медицинского страхования и программой Medicare, чтобы определить размер наличных расходов.
Анестезиолог, а иногда и ассистент будут вести отдельные счета, и может взиматься дополнительная плата за больничную койку. Медицинские расходы могут не облагаться налогом (спросите своего бухгалтера).
Перед тем, как продолжить, вы должны полностью понимать стоимость операции и обсуждать любые вопросы со своим хирургом.
Что такое процесс получения согласия?
Перед операцией вас попросят подписать форму согласия. Эта форма подтверждает, что вы понимаете все варианты лечения, а также риски и потенциальные преимущества операции. Если вы не уверены, вам следует запросить дополнительную информацию и подписать форму только тогда, когда вы полностью удовлетворены.
Часто задаваемые вопросы об хирургии опухолей головного мозга
Что происходит во время вашего поступления?
Пациенты обычно поступают в больницу накануне или утром в день операции.В ситуациях, когда требуется ряд обследований (сканирование и т. Д.) Или консультаций, вас могут госпитализировать за пару дней до операции. При поступлении вас осмотрят врач и медсестра. Чтобы убедиться, что вы годны для операции, делают анализы крови, а иногда и ЭКГ. Вы также встретитесь с анестезиологом незадолго до операции.
Мне сказали, что мне понадобится сканирование Stealth или BrainLab. Что это?
Нейрохирурги часто используют скрытое сканирование, чтобы помочь им определить точное местоположение опухоли.Это делает вашу операцию более безопасной.
Накануне или утром в день операции вам сделают сканирование мозга, компьютерную томографию или магнитно-резонансную томографию. Эта информация загружается в компьютер в операционной, чтобы создать точное трехмерное изображение вашей головы и мозга, которое может быть тесно связано с вашим реальным мозгом во время операции.
Маленькие круглые поверхностные маркеры, называемые «реперные точки», наклеиваются на лоб и кожу головы. Необходимо будет сбрить небольшое количество волос, чтобы метки плотно прилегали к коже и не выпадали.Маркеры остаются на месте до операции, где их «видит» компьютер. Важно не снимать реперные точки и не мыть волосы перед операцией, так как они могут выпасть.
Рекомендована биопсия. Что это?
Биопсия — это удаление небольшого кусочка опухолевой ткани. Затем этот материал исследуется под микроскопом опытным патологом, и обычно ставится точный диагноз.
Во время закрытой биопсии в черепе с помощью высокоскоростного сверла делается небольшое отверстие («заусенец»).Образец ткани получают, пропуская иглу через это отверстие в опухоль.
Закрытые биопсии можно проводить под общим наркозом или под местной анестезией. Обычно процедура занимает до часа. Кожа над раной сшивается скобками, и через несколько месяцев кость снова вырастает через небольшое отверстие в черепе.
Am открытая биопсия относится к трепанации черепа. Перед взятием образцов опухоли выполняется трепанация черепа (см. Ниже). В некоторых ситуациях это безопаснее, чем закрытая биопсия.В чем разница между удалением опухоли и операцией по удалению опухоли?
Во время процедуры удаления опухоли хирург выполняет трепанацию черепа, а затем удаляет всю (или почти всю) опухоль перед заменой черепа и фиксацией кожи на месте. Нет никаких проблем, вызванных зазором, оставшимся после иссечения.
Удаление опухоли (частичное удаление) проводится, когда небезопасно удалять всю опухоль. Некоторые особенности опухоли могут сделать ее подходящей для удаления опухоли.Например, опухоль может находиться очень близко к критическим структурам, таким как крупные кровеносные сосуды, или даже вторгаться в них.Решение о радикальном или частичном удалении не всегда бывает черно-белым. Это может зависеть от ряда факторов, включая мнение нейрохирурга и предпочтения пациента.
Сколько времени займет операция?
Операция может занять всего час, но может занять несколько часов. Это зависит от размера и положения опухоли, а также от ряда других технических факторов.Обычно вы будете находиться в палате для восстановления в течение часа или около того сразу после того, как проснетесь, и в целом вы будете вне палаты как минимум на несколько часов.
Чего мне ожидать после операции?
Вы проснетесь в палате восстановления операционной вскоре после окончания операции. Как только вы проснетесь, вас переведут обратно в отделение нейрохирургии или отделение интенсивной терапии.
Когда вы просыпаетесь после операции, вы можете испытывать головную боль и тошноту, которые лечатся лекарствами.
Разрез обычно закрывают зажимами (скобами), которые удаляют примерно через неделю после операции. Вам дадут приспособление для удаления скоб, чтобы врач мог их удалить, однако в некоторых случаях их можно удалить с помощью Precision .Дипломированная медсестра нейрохирургии.
Ваша рана может чувствовать дискомфорт в течение нескольких недель после операции, и обычно кожа вокруг разреза кажется необычной, поскольку рана заживает и нервы снова отрастают. Эти ощущения обычно проходят в течение пары месяцев, но иногда сохраняются надолго.
Головные боли очень часто возникают после операций на головном мозге, и часто для их устранения требуется несколько месяцев. Обычно достаточно слабых обезболивающих (таких как парацетамол), и вам следует обратиться к своему терапевту или дипломированной медсестре по прецизионной нейрохирургии, если головные боли не проходят, несмотря на прием этих лекарств.
Рубец и окружающая кожа могут оставаться в синяках в течение нескольких дней. У вас может быть синяк и опухоль на глазу, но это проходит примерно через неделю. Волосы, которые были выбриты, начинают снова расти довольно скоро после операции, а рубец (который обычно находится за линией роста волос) исчезает до менее заметной бледной тонкой линии в течение 6-12 месяцев.
Как мне вернуться к «нормальной» жизни после операции?
Через две недели после операции вы можете аккуратно мыть волосы. Для этого рекомендуется использовать нежный шампунь. Рекомендуется избегать красок для волос и химической завивки в течение нескольких месяцев, поскольку они могут вызвать раздражение разреза.
Рекомендуется избегать полетов в течение примерно одного месяца после операции, поскольку изменения давления в салоне могут вызвать проблемы, если после операции в голове останется немного воздуха.Вы можете возобновить легкую работу по дому и программу легких упражнений, как только почувствуете себя в хорошей форме. Как быстро вы сможете вернуться к работе, будет зависеть от характера вашей работы, и лучше всего обсудить это со своим нейрохирургом.
Рекомендуется избегать контактных видов спорта, таких как бокс или регби, в течение как минимум 12 месяцев. Можно безопасно возобновить половую жизнь, как только почувствуете себя способным.Употребление небольшого количества алкоголя безопасно, но вы можете быть более восприимчивыми к изменяющим сознание эффектам алкоголя после операции на головном мозге, а также существует повышенный риск припадка или судорожного припадка, если вы пьете больше.
Краниотомия — StatPearls — Книжная полка NCBI
Непрерывное обучение
Краниотомия — это хирургическая процедура, при которой часть черепа временно удаляется, чтобы обнажить мозг и выполнить внутричерепную процедуру. В этом упражнении описывается процедура трепанации черепа и подчеркивается роль межпрофессиональной группы в управлении и улучшении ухода за пациентами, перенесшими трепанацию черепа.
Цели:
Определите показания для трепанации черепа.
Опишите оборудование, персонал, подготовку и технику трепанации черепа.
Обобщите соответствующую оценку потенциальных осложнений и клиническое значение трепанации черепа.
Изучите стратегии межпрофессиональной группы по улучшению координации помощи и коммуникации, чтобы продвинуть вперед пациентов, которым требуется трепанация черепа, и улучшить их результаты.
Введение
Трепанация черепа — это хирургическая процедура, при которой часть черепа временно удаляется, чтобы обнажить мозг и выполнить внутричерепную процедуру. [1] Наиболее распространенные состояния, которые можно лечить с помощью этого подхода, включают опухоли головного мозга, аневризмы, артериовенозные мальформации, субдуральные эмпиемы, субдуральные гематомы и внутримозговые гематомы [2]. Для удаления участка кости, который называется костным лоскутом, используются специальные инструменты и оборудование. Костный лоскут временно удаляется, удерживается на столе хирургических инструментов, а затем помещается обратно после завершения операции на головном мозге.В некоторых случаях, в зависимости от этиологии и показаний к процедуре, кость может быть выброшена, сохранена в подкожном пространстве брюшной полости или заморожена в условиях холодного хранения [3]. Если костный лоскут выбрасывается или не помещается обратно в череп во время той же операции, процедура называется трепанацией черепа. При декомпрессивной краниэктомии, используемой для лечения злокачественного отека мозга, костный лоскут помещают обратно через несколько недель после того, как отек мозга уменьшился. [4] [5] Хирургическая процедура восстановления и помещения костного лоскута обратно в череп во время второго вмешательства известна как краниопластика.[6]
С исторического контекста и перспективы, черепные вмешательства варьировались от трепанации одиночного заусенца до более крупной трепанации черепа. Современные трепанации черепа выполняются путем соединения ряда заусенцев. Хотя трепанация — самая старая черепная хирургическая техника, древние сообщения которой датируются 2300 годами, наша современная хирургическая техника трепанации черепа является окончательным излеченным результатом процедуры, введенной в конце 19 века хирургом-самоучкой Вильгельмом Вагнером.[1] [7] [8] Хотя переход от трепанации к индивидуальной резекции с помощью трепанации черепа произошел гораздо позже, древние цивилизации, такие как инки в Перу, должны были иметь некоторое базовое знакомство с анатомией и хирургические вмешательства, несмотря на их элементарные знания о патологии. [7] [9]
В зависимости от типа внутричерепного поражения, патологии и хирургического подхода, некоторым процедурам трепанации черепа может помочь нейронавигационное управление на основе магнитно-резонансной томографии или компьютерной томографии, чтобы адаптировать процедуру к размеру опухоли с использованием минимально возможного разреза .Нейронавигация — это современная компьютеризированная технология, которая может помочь хирургам более точно локализовать патологию за счет слияния ряда черепно-лицевых точек пациента. Нейронавигация предлагает лучшее руководство, ориентацию и локализацию. Это обеспечивает более высокий уровень уверенности хирурга и лучший результат для пациента. [10]
Анатомия и физиология
В литературе описано множество типов трепанации черепа, и базовые знания анатомии и физиологии необходимы для выполнения адекватной трепанации черепа с меньшим количеством осложнений.Тип трепанации черепа называется в зависимости от вскрытой кости черепа. Типичные кости черепа, предназначенные для трепанации черепа, включают лобную, теменную, височную и затылочную кости. В зависимости от локализации подлежащей лечению патологии можно использовать супратенториальную или инфранториальную (заднюю ямку) краниотомию.
Одной из наиболее традиционных используемых трепанаций черепа является птериональная трепанация черепа, супратенториальная трепанация черепа, которая может использоваться при аневризмах переднего отдела кровообращения, аневризмах базилярной артерии, прямых хирургических доступах к кавернозному синусу, опухолям лобной и височной долей, а также супраселлярные опухоли, такие как аденомы гипофиза и краниофарингиомы.[11] [12] [13] [14] Другим типом супратенториальной краниотомии является височная или субвисочная краниотомия, которую можно использовать для биопсии височной доли, височной лобэктомии, хирургии височной эпилепсии, опухолей височной доли, а также для доступа к дно средней черепной ямки. [15] [16]
Фронтальная трепанация черепа используется для доступа к основанию фронтального черепа и лобной доле мозга для доступа к опухолям третьего желудочка или седельной области, краниофарингиомам, менингиомам плоской кости, опухолям лобных долей и восстановлению передних свищей спинномозговой жидкости.Другие типы краниотомии включают теменную, затылочную, ретросигмовидную и многие другие. [17]
Показания
Некоторые состояния требуют вскрытия черепа для диагностики и лечения. Наиболее частые состояния, при которых используется трепанация черепа, включают:
Сосудистые мальформации (артериовенозная мальформация, кавернозная ангиома, артериовенозная фистула)
Опухоли головного мозга (менингиомы высокой и низкой степени злокачественности). глиома, эпидермоид, эпендимома, олигодендроглиома, метастазы)
Опухоли орбиты
Аденомы гипофиза
- Опухоли церебеллопонтинового угла [19]
- Лечение боли (микроваскулярная декомпрессия) [20] [21]
Субдуральная эмпиема
Гематомы (интрацеребральные, эпидуральные, субдуральные)
Углубленные переломы черепа
Внутричерепная пластика инородных тел
Устранение инородных тел в черепе
2
Противопоказания
Противопоказаний очень мало Показания к выполнению трепанации черепа, и большинство из них связаны с общим состоянием пациента:
Плохое функциональное состояние
Тяжелое сердечно-легочное заболевание
Тяжелый системный коллапс (сепсис, полиорганная недостаточность)
Патологии которая может быть устранена с помощью одного заусенца
Измененные параметры предоперационной коагуляции
Расстройства кровотечения
Оборудование
Трепанация черепа — это хирургическая процедура, требующая специального оборудования.Ниже приведены требования для выполнения трепанации черепа:
Высокоскоростная пневматическая черепная дрель (краниотом)
Ручная ручная дрель с опорой Хадсона
Лифт Freer
Диссектор Penfield
Ложа для фиксации черепной пластины
Искусственная твердая мозговая оболочка (заменитель твердой мозговой оболочки)
Система подголовника, если необходимо, в зависимости от рассматриваемой патологии
Персонал
Для выполнения краниотомии требуется межпрофессиональная бригада успешно.Ниже представлен персонал, ввод которого является обязательным:
Нейрохирург
Старшая медсестра операционной
Хирург-технолог (технолог операционной)
Анестезиолог
Отделение анестезиологии
- медперсонал после процедуры
Prepare
Перед операцией пациент должен находиться в наилучшем оптимальном состоянии, которое возможно переносить процедуру.Пациент должен быть на пустой желудок или «nil per os» (NPO), латинская фраза, которая на английском языке переводится как «ничего через рот». В экстренных случаях это обычно невозможно. Разжижающие кровь препараты, такие как антитромбоцитарные или антитромботические препараты, следует прекратить за 3–10 дней до операции, в зависимости от препарата. [32] Для получения рекомендаций и хирургического риска необходимо пройти медицинское обследование или кардиологическое обследование.
Если не требуется иное, большинство процедур трепанации черепа выполняется под общей анестезией, что требует обсуждения случая с анестезиологами для получения любых относящихся к делу подробностей относительно этиологии, подлежащей лечению.Иногда краниотомия в сознании выполняется под местным анестетиком, чтобы иметь возможность общаться с пациентом во время операции, затрагивающей двигательные и речевые области. [33] [34] [35] [36] Конкретные предоперационные соображения пациента включают информированное согласие пациента на процедуру, тайм-аут процедуры, определяющий правильного пациента и сторону хирургического вмешательства, а также наличие крови на случай, если она потребуется для переливания во время операции [37].
Обычные предоперационные антибиотики вводятся перед началом процедуры для профилактики раневой инфекции вместе с другими лекарствами, которые могут быть необходимы, такими как противосудорожные препараты или кортикостероиды.Выполняется первоначальная настройка оборудования, такого как система нейронавигации, хирургический микроскоп и нейромониторинг. Доступность отделения интенсивной терапии следует обсудить перед операцией, поскольку большинству пациентов требуется такой уровень помощи после трепанации черепа.
Техника
Когда пациент находится под наркозом, правильное положение головы фиксируется в зависимости от используемого доступа. Крайне важно избегать любых точек давления на уязвимые участки тела, используя соответствующие прокладки.Расположение разреза для трепанации черепа зависит от того, на какой части головного мозга будет проводиться операция. Если хирургическая трепанация черепа сопровождается нейронавигацией, анатомические точки подтверждаются перед разрезом в это время.
При хирургическом вмешательстве в супратенториальной области разрез обычно выполняется над лобными, височными, теменными или затылочными костями или над комбинацией костей. При хирургическом вмешательстве в инфратенториальной области разрез обычно делается над задней частью черепа ниже поперечной пазухи.После того, как на коже выбрано желаемое место разреза, волосы в этой области можно сбрить. [38] Желательно, чтобы разрез находился за линией роста волос по косметическим причинам. После подтверждения разреза операционную область очищают предпочтительным антисептическим средством, после чего применяют обычные методы стерильной драпировки. Местный анестетик с адреналином обычно вводится в отмеченный разрез кожи, чтобы помочь с гемостазом.
После того, как разрез кожи сделан, мышцы под скальпом рассекаются, чтобы обнажить череп.Ретракторы можно разместить на краях разреза, чтобы обеспечить адекватный доступ к хирургической области, на которой необходимо сфокусировать внимание. В качестве альтернативы можно использовать ретракторы или нити для фиксации лоскута кожи головы. Перикраний можно отделить и использовать в качестве заменителя твердой мозговой оболочки при необходимости во время закрытия. В черепе проделывают несколько заусенцев с помощью краниотома или черепного сверла [38]. Следует соблюдать осторожность, чтобы не погрузить краниотом в ткань мозга. Отверстия очищаются от любых костных фрагментов и твердая мозговая оболочка отделяется с помощью элеватора Фриера или диссектора Пенфилда.Отверстия для заусенцев соединяются с помощью краниотомной пилы, а костный лоскут поднимается после осторожного отделения его от твердой мозговой оболочки ниже. Костный лоскут удерживается на столе хирургического инструмента до закрытия операции. Для интрадуральной процедуры твердая мозговая оболочка разрезается и втягивается, обнажая мозг.
По окончании операции на головном мозге кость повторно прикрепляется пластинами и винтами. Перед закрытием кожи головы необходимо обеспечить адекватный гемостаз. Вышележащие ткани прикрепляют, а затем анатомически сшивают кожу головы.В зависимости от предпочтений хирурга можно оставить субдуральный или субгалеальный дренаж для дренажа скопившихся продуктов крови.
Осложнения
Как и все другие хирургические процедуры, краниотомия также может привести к определенным осложнениям. Ниже приведены некоторые из осложнений, о которых хирурги должны знать для достижения наилучших результатов:
Интраоперационная кровопотеря во время трепанации черепа
- Перфорация дурального синуса [39]
Внутримозговая, эпидуральная или субдуральная гематомы
Разрыв твердой мозговой оболочки краниотомом
Припадок
Инсульт
Кома
Смерть
Гидроцефалия
Дефицит гидроцефалии
- 9
Остеомиелит костного лоскута
Бактериальный, вирусный, грибковый менингит
- Головная боль после краниотомии [2]
- Дрель перфораторное погружение в мозг при ушибе головного мозга [39]
9002
Клиническая значимость
Хирургический Процедура трепанации черепа стала одной из важнейших процедур в современном здравоохранении при неврологических расстройствах.До появления этой процедуры многие пациенты не могли выжить в условиях, которые сегодня лечатся ежедневно. Обычно лечатся различные заболевания, от опухолей головного мозга, сосудистых патологий и травм, которые могут нанести серьезный ущерб пациенту, если доступ к внутричерепной полости был ограничен. Сама процедура была модернизирована и будет продолжать модернизироваться с появлением новых технологий по мере ее разработки. С момента своего основания он произвел революцию в области нейрохирургической и неврологической помощи пациентам.
В зависимости от конкретного типа рассматриваемой патологии и клинической оценки врача определяется необходимость трепанации черепа пациенту. Даже с использованием новых эндоваскулярных методов лечения внутричерепных сосудистых заболеваний и радиохирургии для лечения внутричерепных опухолей, краниотомия остается основным инструментом лечения большинства нейрохирургических патологий.
Улучшение результатов медицинской бригады
Чтобы улучшить результаты медицинской бригады, меры должны быть нацелены на обеспечение самого безопасного, но эффективного вмешательства для пациента.Различные стратегии улучшения, направленные на улучшение ухода за пациентами и результатов медицинской бригады, могут быть реализованы и разделены на дооперационные, интраоперационные и послеоперационные.
Предоперационные мероприятия начинаются в отделении неотложной помощи по прибытии пациента или в поликлинику. Межпрофессиональный подход к уходу за пациентом после успешного общения между нейрохирургом, врачом отделения неотложной помощи, терапевтом или кардиологом улучшает результаты.
Во время операции всегда необходимо эффективное общение между членами бригады в операционной. Такое общение обеспечит прооперирование правильного пациента и выполнение правильной процедуры с правой стороны, что сведет к минимуму возможные ошибки или ошибки. Безопасность пациента всегда должна быть наивысшим приоритетом. Весь персонал должен знать, какую процедуру нужно выполнять и как она выполняется. Для интраоперационного нейромониторинга технические специалисты становятся частью основной команды, которая обеспечит наилучший уход за пациентом.В таких сложных и редких случаях опытные нейрохирурги предлагают пациенту наилучшие результаты и исходы. Нейроанестезиологи очень важны во время пробуждения, чтобы избежать кашля или возбуждения, чтобы предотвратить кровотечение в операционную область. [41] [42]
В послеоперационном периоде, как только пациент просыпается от наркоза, медперсонал из палаты выздоровления и отделения интенсивной терапии общается, чтобы передать и принять пациента. Фармацевты также станут неотъемлемой частью команды, необходимой для оказания основной помощи пациенту, предоставляя рекомендации по лечению и модификации.
Медсестринское дело, смежное здравоохранение и межпрофессиональные групповые вмешательства
Командные практики необходимы для успешного выполнения процедуры трепанации черепа. Взаимодействие между нейрохирургом и анестезиологом обычно происходит еще до того, как пациент попадает в операционную, путем обсуждения случая и желаемого подхода. Обсудите необходимое оборудование с главной медсестрой операционной. Обсуждение неанестезирующих средств, которые будут вводить анестезиолог, происходит до начала разреза.Когда пациент находится под общей анестезией, эффективное общение между анестезиологами и нейрохирургом во время процедуры сводит к минимуму осложнения и неожиданные события.
Послеоперационный уход за пациентом, перенесшим трепанацию черепа, также включает межпрофессиональную команду, включая медперсонал отделения интенсивной терапии, а в некоторых случаях — логопедов, физиотерапевтов и терапевтов, практических медсестер, физиотерапевтов, респираторных терапевтов и даже выписки. команда планирования и персонал группы социальной работы.[43]
Ссылки
- 1.
- González-Darder JM. [История трепанации черепа]. Нейроциругия (Астур). 2016 сентябрь-октябрь; 27 (5): 245-57. [PubMed: 27006140]
- 2.
- Subbarao BS, Fernández-de Thomas RJ, Eapen BC. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 6 августа 2021 г. Головная боль после краниотомии. [PubMed: 29493922]
- 3.
- Бхаскар И.П., Зау Н.Н., Чжэн М., Ли Г.Й. Хранение костного лоскута после краниэктомии: обзор практик в крупных австралийских нейрохирургических центрах.ANZ J Surg. 2011 Март; 81 (3): 137-41. [PubMed: 21342384]
- 4.
- Schizodimos T, Soulountsi V, Iasonidou C, Kapravelos N. Обзор лечения внутричерепной гипертензии в отделении интенсивной терапии. Дж. Анест. 2020 Октябрь; 34 (5): 741-757. [Бесплатная статья PMC: PMC7241587] [PubMed: 32440802]
- 5.
- Сахукильо Дж., Деннис Дж. А. Декомпрессивная краниоэктомия для лечения высокого внутричерепного давления при закрытой черепно-мозговой травме. Кокрановская база данных Syst Rev.2019 31 декабря; 12: CD003983.[Бесплатная статья PMC: PMC6953357] [PubMed: 31887790]
- 6.
- Алхайбари А., Альхарби А., Алнефаи Н., Окалаа Альмубарак А., Алоради А., Хайри С. Краниопластика: всесторонний обзор истории, материалов, хирургических аспектов , и осложнения. World Neurosurg. 2020 июл; 139: 445-452. [PubMed: 32387405]
- 7.
- Рифкинсон-Манн С. Черепная хирургия в древнем Перу. Нейрохирургия. 1988 Октябрь; 23 (4): 411-6. [PubMed: 3059210]
- 8.
- Бухфельдер М. От трепанации к индивидуальной резекции: нейрохирургия в Германии до Второй мировой войны.Нейрохирургия. Март 2005 г .; 56 (3): 605-13; обсуждение 605-13. [PubMed: 15730586]
- 9.
- Андрушко В.А., Верано Дж. Доисторическая трепанация в регионе Куско в Перу: взгляд на древнюю практику Анд. Am J Phys Anthropol. 2008 сентябрь; 137 (1): 4-13. [PubMed: 18386793]
- 10.
- Енчев Ю. Нейронавигация: генеология, реальность, перспективы. Нейрохирург Фокус. 2009 Сентябрь; 27 (3): E11. [PubMed: 19722813]
- 11.
- Ясаргил М.Г., Антич Дж., Ласига Р., Джайн К.К., Ходош Р.М., Смит Р.Д.Микрохирургический птериональный доступ к аневризмам базилярной бифуркации. Surg Neurol. 1976 августа; 6 (2): 83-91. [PubMed: 951657]
- 12.
- Яшаргил М.Г., Райхман М.В., Кубик С. Сохранение лобно-височной ветви лицевого нерва с использованием межфасциального височного лоскута для птериональной краниотомии. Техническая статья. J Neurosurg. 1987 сентябрь; 67 (3): 463-6. [PubMed: 3612281]
- 13.
- Хендрикс Б.К., Коэн-Гадол А.А. Расширенная птериональная краниотомия: современный и сбалансированный подход.Oper Neurosurg (Хагерстаун). 2020, 01 февраля; 18 (2): 225-231. [PubMed: 31172173]
- 14.
- Чоке-Веласкес Дж., Хернесниеми Дж. Краниотомия с одним отверстием: боковой супраорбитальный доступ в нейрохирургии Хельсинки. Surg Neurol Int. 2018; 9: 156. [Бесплатная статья PMC: PMC6094498] [PubMed: 30159200]
- 15.
- Чоке-Веласкес Дж., Хернесниеми Дж. Краниотомия с одним заусенцем: Подвременной доступ в нейрохирургии Хельсинки. Surg Neurol Int. 2018; 9: 164. [Бесплатная статья PMC: PMC6108166] [PubMed: 30186665]
- 16.
- Зелински Г., Саджад Е.А., Робак Ł, Козиарски А. Субвременный подход для полной тотальной резекции ретрохиазматических краниофарингиом: наш опыт 30 случаев. World Neurosurg. 2018 Янв; 109: e265-e273. [PubMed: 28987834]
- 17.
- Zhou C, Evins AI, Boschi A, Tang Y, Li S, Przepiorka L, Sadhwani S, Stieg PE, Xu T, Bernardo A. Предоперационная идентификация начального места заусенцев в ретросигмоидная краниотомия: учебно-техническое примечание. Int J Med Robot. 2019 июн; 15 (3): e1987.[PubMed: 30721556]
- 18.
- Стахняк Дж.Б., Лайон А.Дж., Дэй А.Л., Галлахер Т.Дж.. Краниотомия при внутричерепной аневризме и субарахноидальном кровоизлиянии. Влияет ли возраст на курс, стоимость или результат? Инсульт. 1996 Февраль; 27 (2): 276-81. [PubMed: 8571423]
- 19.
- Legnani FG, Saladino A, Casali C, Vetrano IG, Varisco M, Mattei L, Prada F, Perin A, Mangraviti A, Solero CL, DiMeco F. Краниотомия против краниэктомии для заднего отдела опухоли ямки: проспективное исследование для оценки осложнений после операции.Acta Neurochir (Вена). 2013 декабрь; 155 (12): 2281-6. [PubMed: 24078114]
- 20.
- Хамасаки Т., Мориока М., Накамура Х., Яно С., Хираи Т., Курацу Дж. Трехмерная компьютерная томографическая процедура для планирования ретросигмоидной краниотомии. Нейрохирургия. 2009 май; 64 (5 приложение 2): 241-5; обсуждение 245-6. [PubMed: 19404104]
- 21.
- Broggi G, Broggi M, Ferroli P, Franzini A. Хирургическая техника микрососудистой декомпрессии тройничного нерва. Acta Neurochir (Вена). 2012 июнь; 154 (6): 1089-95.[PubMed: 22531963]
- 22.
- Алвис-Миранда Х., Кастеллар-Леонес SM, Москоте-Салазар LR. Декомпрессивная краниэктомия и черепно-мозговая травма: обзор. Бык Emerg Trauma. 2013 Апрель; 1 (2): 60-8. [Бесплатная статья PMC: PMC4771225] [PubMed: 27162826]
- 23.
- Schaller K, Cabrilo I. Передняя височная лобэктомия. Acta Neurochir (Вена). 2016 Янв; 158 (1): 161-6. [PubMed: 26596998]
- 24.
- Дакворт Э.А., Вейл, Флорида. Хирургия трепанационной эпилепсии: доступ к нижней височной извилине.Нейрохирургия. Июль 2008 г .; 63 (1 приложение 1): ONS156-60; обсуждение ONS160-1. [PubMed: 18728594]
- 25.
- Ян П.Ф., Чжан Х.Дж., Пей Дж.С., Линь Кью, Мэй З., Чен З.и., Цзя ИЗ, Чжун Чж, Чжэн З.Й. Хирургия эпилепсии «замочная скважина»: кортикоамигдалогиппокампэктомия при мезиальном височном склерозе. Neurosurg Rev.2016 Январь; 39 (1): 99-108; обсуждение 108. [PubMed: 26277790]
- 26.
- Смит MD, Тененбаум MJ, Кауфман CB, Кейн AA. Техника трепанации черепа «раскладушка» в лечении сагиттального краниосиностоза у детей старшего возраста.J Neurosurg. Октябрь 2006 г .; 105 (4 доп.): 245-51. [PubMed: 17328272]
- 27.
- Акаи Т., Ширага С., Сасагава И., Иидзука Х., Ямасита М., Каваками С. Устранение неполадок дистракционного остеогенеза при краниосиностозе. Педиатр Нейрохирург. 2013; 49 (6): 380-3. [PubMed: 25500456]
- 28.
- Alford J, Derderian CA, Smartt JM. Хирургическое лечение несиндромного уникоронального краниосиностоза. J Craniofac Surg. 2018 июл; 29 (5): 1199-1207. [PubMed: 29570518]
- 29.
- Ciporen J, Lucke-Wold B, Gillham H, Cua D, Kim J, Akins P.Парамедианный лоскут на лбу для ремонта огнеупорной утечки спинномозговой жидкости в передней части черепа с высокой пропускной способностью. Turk Neurosurg. 2017 г. 11 июля; [PubMed: 28944942]
- 30.
- Сиванасер В., Маннинен П. Предоперационная оценка взрослых пациентов для внутричерепной хирургии. Anesthesiol Res Pract. 2010; 2010 [Бесплатная статья PMC: PMC2
2] [PubMed: 20700431]
- 31.
- Greuter L, Ullmann M, Mariani L, Guzman R, Soleman J. Влияние предоперационной антиагрегантной или антикоагулянтной терапии на геморрагические осложнения у пациентов с травмами черепно-мозговая травма после трепанации черепа или трепанации черепа.Нейрохирург Фокус. 01 ноября 2019; 47 (5): E3. [PubMed: 31675713]
- 32.
- Билотта Ф, Роза Г. «Анестезия» для нейрохирургии бодрствования. Curr Opin Anaesthesiol. 2009 Октябрь; 22 (5): 560-5. [PubMed: 19623055]
- 33.
- Fang S, Li Y, Wang Y, Zhang Z, Jiang T. Краниотомия в бодрствующем состоянии для глиом, затрагивающих двигательные области: классификация и восстановление функции. J Neurooncol. 2020 июн; 148 (2): 317-325. [PubMed: 32350781]
- 34.
- О’Нил М., Хендерсон М., Даффи О.М., Кернохан WG.Новый вклад логопедов в трепанацию черепа в сознании: национальный обзор их ролей, практик и восприятий. Int J Lang Commun Disord. 2020 Янв; 55 (1): 149-162. [PubMed: 31778003]
- 35.
- Озлю О. Подход анестезиолога к краниотомии в сознании. Turk J Anaesthesiol Reanim. 2018 август; 46 (4): 250-256. [Бесплатная статья PMC: PMC6101712] [PubMed: 30140530]
- 36.
- Oszvald Á, Vatter H, Byhahn C, Seifert V, Güresir E. «Перерыв в работе команды» и опыт хирургической безопасности у 12 390 нейрохирургических пациентов.Нейрохирург Фокус. 2012 ноя; 33 (5): E6. [PubMed: 23116101]
- 37.
- Донован Д. Д., Мокин Р. Р., Эклунд Дж. М.. Черепные заусенцы и экстренная трепанация черепа: обзор показаний и техники. Mil Med. 2006 Янв; 171 (1): 12-9. [PubMed: 16532867]
- 38.
- Beniwal M, Shukla D. Управление погружением перфоратора в поперечный синус. Педиатр Нейрохирург. 2016; 51 (5): 273-5. [PubMed: 27193189]
- 39.
- Чухтай К.А., Немер О.П., Кесслер А.Т., Бхатт А.А. Послеоперационные осложнения трепанации черепа и трепанации черепа.Emerg Radiol. 2019 Февраль; 26 (1): 99-107. [PubMed: 30255407]
- 40.
- Bilotta F, Guerra C, Rosa G. Последние данные об анестезии при краниотомии. Curr Opin Anaesthesiol. 2013 Октябрь; 26 (5): 517-22. [PubMed: 23995058]
- 41.
- Экл В.С., Шнайдер Г. [Обновление нейроанестезиологии — ключевые публикации]. Анестезиолог. 2017 июнь; 66 (6): 459-464. [PubMed: 28386682]
- 42.
- Ливси С., Мозер Х. Обзор медсестер по уходу за трепанацией черепа, основанный на фактических данных. Инсульт. 2014 ноя; 45 (11): e217-9.[PubMed: 25316281]
Краниотомия — Лечение — Нейроонкология — Специальности — Нейрохирургия UR
Что это?
Краниотомия — это любая операция, при которой хирург делает отверстие в черепе или черепе, чтобы получить доступ к мозгу.
Какова его цель?
Целью краниотомии у пациента с опухолью головного мозга является получение аномальной ткани для исследования под микроскопом и удаление как можно большего количества опухоли.
Как это делается?
Большинство краниотомий для удаления опухоли головного мозга выполняется с использованием процедуры, называемой «визуализация». Краниотомия под визуальным контролем — это особый тип стереотаксической или трехмерной нейрохирургии. В рамках подготовки к операции пациенты проходят специальную МРТ или КТ в течение 3 дней после запланированной операции. Это сканирование используется совместно со специальной трехмерной системой нейронавигации. Система позволяет хирургам наблюдать на экране компьютера во время операции, чтобы определить, попадают ли их инструменты в цель, рядом с критическими структурами мозга, которые необходимо сохранить, и знать, когда вся опухоль была удалена.
Во время операции используются дополнительные меры, чтобы помочь хирургу убедиться, что нормальная ткань мозга не повреждается. Нейрофизиологический мониторинг использует набор электрических сигналов, доставляемых на протяжении всей операции, чтобы гарантировать, что импульсы передаются в мозг нормально и не прерываются запланированной резекцией опухоли. Функциональные снимки МРТ можно получить до операции и объединить с нейронавигационными снимками, чтобы хирурги могли увидеть взаимосвязь между критически важной тканью мозга и опухолью.Наконец, трепанацию черепа можно проводить, когда пациент бодрствует. Работа с сознанием пациента помогает хирургу проверять участки мозга, окружающие опухоль, чтобы убедиться, что запланированная операция не повлияет на речь.
После того, как путь к опухоли был нанесен на карту и хирург определил, что он безопасен, над опухолью делается надрез. Хирург делает отверстие в черепе с помощью высокоскоростной дрели, которая безопасно врезается в череп, не повреждая подлежащий мозг.После того, как отверстие в черепе сделано, хирург делает небольшой разрез в твердой мозговой оболочке, мембране, покрывающей мозг. Опухоль определенного типа, известная как менингиома, на самом деле возникает из этого слоя, и в таких случаях хирург может сделать разрез в твердой мозговой оболочке вокруг опухоли, чтобы опухоль могла быть удалена с ее слоями прикрепления.
После открытия твердой мозговой оболочки хирург использует визуальные ориентиры и систему нейронавигации для идентификации опухоли. Затем он берет небольшую биопсию опухоли, которая рассматривается невропатологом.Если биопсия подтверждает наличие опухоли, хирург приступает к ее удалению.
Для удаления опухоли используются самые разные инструменты. Они предназначены для отделения опухоли от окружающей нормальной ткани мозга. В зависимости от типа опухоли ее можно удалить как отдельную опухоль или разбить на более мелкие части. Во многих случаях используется ультразвуковой аспиратор. Ультразвуковой аспиратор разносит опухоль в стороны, а затем отсасывает ее части, не повреждая нормальные кровеносные сосуды.
В конце операции хирург закрывает твердую мозговую оболочку швами или трансплантатом, а затем заменяет костное отверстие в черепе. Он прикрепляется маленькими титановыми винтами и пластинами, которые остаются на месте навсегда. Череп постепенно затвердевает, как и любая другая кость. Кожа головы обычно закрывается швами и скобами.
Каков процент успеха?
Степень успеха при проведении полной резекции опухоли зависит от типа опухоли, подлежащей лечению, и ее местоположения.Хотя обычно желательно полное удаление опухоли, если опухоль слишком обширная или слишком глубокая, более важно не повредить нормальную ткань мозга, чем удалить опухоль из чрезмерно опасной территории.
Какие риски?
В подавляющем большинстве случаев хирургия опухолей безопасна и эффективна. В Университете Рочестера уровень смертности от плановых хирургических вмешательств составляет <1% , что соответствует показателям лучших университетских центров по лечению опухолей головного мозга в стране.Наиболее частыми рисками, требующими повторной госпитализации, являются инфекция (2%), тромбоз глубоких вен (3%) и судороги (3%). Неврологические нарушения после операции также относительно редки (4%) и обычно носят временный характер. Риски выше, когда операция должна быть выполнена в неотложных условиях.
Как долго я буду в больнице?
Наша средняя продолжительность пребывания в стационаре после трепанации черепа составляет 2,2 дня. Большинство пациентов могут отправиться сразу домой после операции (96% при плановой операции), а 4% должны отправиться в реабилитационную больницу.Наиболее важным фактором при определении того, кто сможет вернуться домой после операции, является состояние пациента до операции. Хотя операция может улучшить такие симптомы, как слабость, проблемы с речью и память, такое улучшение обычно занимает несколько недель. Если у пациента есть серьезные дооперационные проблемы, эти проблемы также будут присутствовать сразу после операции (даже если они со временем исчезнут).
Сколько времени нужно, чтобы получить результаты исследования опухоли?
Хирурги и патологи быстро изучат образец биопсии во время операции, используя процесс, известный как замороженный срез.Такой быстрый взгляд позволяет хирургу и патологу быть уверенным, что образец биопсии не соответствует норме, но этого недостаточно для полной диагностики проблемы. Заключительные срезы, которые представляют собой химически обработанные и окрашенные части образца, которые используются для определения окончательного диагноза, обрабатываются и исследуются в течение 48-72 часов.
Что будет дальше?
После операции лечение будет зависеть от типа обнаруженной опухоли. Дополнительное лечение может состоять из лучевой терапии, стереотаксической радиохирургии, химиотерапии или ничего.Если необходима дополнительная терапия, она начнется через 2-3 недели после операции. Нам нужна эта пауза, чтобы позволить вашему телу восстановиться после операции, прежде чем начинать какие-либо дополнительные процедуры.
Исходы пациентов
- В 2007 году в больнице Strong Memorial Hospital было выполнено 213 трепанаций черепа с целью удаления опухоли.
- Стационарная летальность составила 0,9% (2 пациента). Обоим пациентам потребовалась срочная операция, и они были госпитализированы через отделение неотложной помощи.
- Смертность при плановой трепанации черепа составила 0%.
- Средняя продолжительность пребывания пациентов, перенесших плановую операцию по удалению опухоли головного мозга, составила 2,65 дня в больнице, и 96% смогли отправиться сразу домой после пребывания в больнице, в то время как 4% были госпитализированы в реабилитационное учреждение.
- Частота инфицирования, требующей повторной госпитализации, составила 1,4% (3 пациента), а частота тяжелого тромбоза глубоких вен — 0.9% (2 пациента).
Посмотреть все процедуры
Краниотомия: что нужно знать пациенту
Аарон Коэн-Гадол, доктор медицины
Обзор
Трепанация черепа — это относительно обычная нейрохирургическая процедура, направленная на разрезание и временное удаление части кости черепа для доступа к мозгу.Обычно это первый шаг перед выполнением более сложной операции на головном мозге. После операции костный лоскут повторно прикрепляется к черепу металлическими (титановыми) пластинами и винтами. Кость заживает на месте в течение следующих нескольких месяцев (как и любая другая сломанная кость).
Осложнения, характерные для краниотомии, могут включать пульсирующие или колющие головные боли, жесткость челюсти, вмятину на месте краниотомии, утечку спинномозговой жидкости и сгустки крови.
Что такое краниотомия?
Трепанация черепа — это хирургическая процедура по разрезанию и временному удалению части кости черепа (костного лоскута) для доступа к мозгу.После операции на головном мозге этот костный лоскут снова прикрепляется к черепу на его первоначальном месте с помощью небольших металлических пластин и винтов. Со временем кость заживает, как и любая другая сломанная кость.
Рисунок 1.Специальная пила, называемая краниотомом, используется для разрезания кости (слева), и этот костный лоскут временно удаляется, чтобы получить доступ к мозгу во время операции (справа).
Краниотомии могут различаться по расположению и размеру, в зависимости от цели, которую должен достичь хирург, и количества рабочего пространства, необходимого для проведения безопасной и успешной операции.Операции, использующие компьютеры и визуализацию, такие как магнитно-резонансная томография (МРТ) или компьютерная томография (КТ), чтобы направлять хирурга, могут использовать контуры лица пациента как точки отсчета, которые можно визуализировать при визуализации (стереотаксия).
Отверстие для заусенцев
Отверстие для заусенцев — это маленькое круглое отверстие в черепе, сделанное с помощью хирургического сверла.Создание фрезерного отверстия обычно является первым шагом при удалении большого куска кости при трепанации черепа. Однако его можно использовать самостоятельно во время малоинвазивных процедур. Отверстия для заусенцев можно использовать для:
- Слить кровь с поверхности головного мозга (эвакуация гематомы) после травмы головы для лечения острой эпидуральной или субдуральной гематомы
- Вставьте инструмент, например эндоскоп, для удаления опухоли
- Вставьте датчик давления в мозг (датчик внутричерепного давления)
- Вставьте полую трубку (шунт) для отвода спинномозговой жидкости и перенаправьте ее в другое место для лечения гидроцефалии
- Имплантировать электроды в определенные области мозга (глубокая стимуляция мозга) для выработки электрических импульсов для лечения двигательных нарушений, таких как эссенциальный тремор или болезнь Паркинсона
- Получение образца клеток ткани для дальнейшей характеристики новообразования (пункционная биопсия)
Краниотомия
В отличие от операции на брюшной полости, операция на головном мозге сначала требует удаления кости для доступа к месту операции.Таким образом, краниотомия обычно является первым этапом операции на головном мозге. Краниотомия может выполняться для выявления опухоли головного мозга, клипирования или восстановления аневризмы, удаления артериовенозной мальформации, дренирования гноя из кармана (абсцесса) в головном мозге и т. Д.
Краниотомии названы на основе их местоположения и соответствующих костей или анатомических ориентиров. Точное место разреза на коже и объем удаленной кости следует обсудить с нейрохирургом.
Краниотомия наяву
При трепанации черепа пациента просыпают во время одной части операции на головном мозге.Термин «трепанация черепа» немного вводит в заблуждение, потому что во время трепанации черепа пациент все еще находится под действием седативных средств (удален костный лоскут). Когда хирург начинает оперировать рядом с областями, которые имеют решающее значение для речи, пациента просыпают, чтобы помочь хирургу наметить, какие области следует сохранить для поддержания нормальной речевой функции. Это можно сделать, просто поговорив с нейрохирургом и анестезиологом во время операции. Это не очень болезненная процедура, потому что сама ткань мозга не чувствует боли.
Рис. 2. Краниотомии названы на основе соответствующих костей или анатомических ориентиров.Рисуются линии разреза. Сверху вниз и слева направо краниотомии называются птериональными (или лобно-височными), теменными, надглазничными, субвисочными, затылочными, парасагиттальными, межполушарными и бифронтальными.
Декомпрессивная краниэктомия
Можно удалить даже более крупный кусок кости, чтобы уменьшить давление на мозг.В отличие от трепанации черепа, трепанация черепа не восстанавливает кость сразу после операции. Костный лоскут остается чистым и замораживается для будущего использования при восстановлении кости (краниопластике), обычно через 6 недель после трепанации черепа.
Как и в случае трепанации черепа, существуют разные типы трепанации черепа, в зависимости от необходимого уровня декомпрессии. Однако разрез при декомпрессивной краниотомии обычно больше, чем при краниотомии.
Рисунок 3.Декомпрессионные краниоэктомии обычно больше, чем краниотомии. Зеленая линия представляет собой достаточно большой разрез для уменьшения давления на мозг, в то время как разрез на красной линии будет слишком ограничительным.
Кто выполняет краниотомию?
Краниотомия выполняется нейрохирургом, который может работать с группой отоларингологов, пластических и реконструктивных хирургов, анестезиологов, специалистов по интенсивной терапии, интервенционных радиологов, онкологов и специалистов по реабилитации, в зависимости от основного заболевания, которое лечат.
Что происходит перед краниотомией?
Перед трепанацией черепа хирург объяснит, что будет включать в себя процедура, а также ее риски и преимущества.Формы согласия и другие документы будут заполнены, чтобы проинформировать хирурга о соответствующей истории болезни, такой как аллергия, другие лекарства, которые вы принимаете, реакции на анестезию и любые предыдущие операции.
За неделю до операции нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (например, Адвил или Мотрин), напроксен (например, Алив) и другие прописанные НПВП, а также антикоагулянты, такие как варфарин (например, , Jantoven, Coumadin), ацетилсалициловую кислоту (аспирин) и клопидогрель (например, Plavix) следует отменить, чтобы снизить риск кровотечения.Этот список не исчерпывающий. Сообщите своему врачу обо всех лекарствах и добавках, которые вы принимаете, и следуйте его рекомендациям.
За несколько дней до операции может быть проведен физический осмотр, анализы крови, электрокардиограмма (ЭКГ), рентген грудной клетки и другие тесты, чтобы убедиться, что ваше тело может безопасно пройти анестезию и справиться с операцией и такими хирургическими сценариями (например, , кровотечение) должным образом подготовлены. Базовое неврологическое обследование проводится и повторяется после операции.МРТ может быть назначена, если хирург планирует использовать визуализацию во время операции.
В ночь перед операцией или утром в день операции ваш врач может попросить вас поститься (ничего не есть и не пить), чтобы предотвратить рвоту под общим наркозом. Чтобы уменьшить вероятность заражения в месте разреза, может потребоваться душ или мытье головы специальным антисептическим шампунем.
Что происходит во время краниотомии?
На выполнение трепанации черепа может уйти от 1 до 2 часов, а затем потребуется еще от 3 до 5 часов или больше для фактической процедуры лечения (например, удаления опухоли головного мозга), в зависимости от вашего основного состояния.
Шаг 1. Подготовка пациента
Пациента кладут на операционный стол и проводят под общим наркозом.После того, как пациент засыпает, дыхательная трубка вводится в легкие (интубация) и подключается к аппарату искусственной вентиляции легких, который механически нагнетает кислород во время операции. Зажим для черепа с 3 штифтами подсоединяется к столу и голове пациента для фиксации головы во время процедуры. Волосы пациента сбриваются или остригаются в области трепанации черепа. В качестве альтернативы можно использовать технику сохранения волос, которая включает бритье только области шириной ¼ дюйма вокруг запланированной линии разреза. На коже головы проводится линия, обозначающая путь первоначального разреза.
Рис. 4. При общей анестезии голова пациента фиксируется и фиксируется зажимом для черепа с 3 штифтами.
Шаг 2: Разрез кожи
Кожа вокруг линии разреза обрабатывается антисептиком, чтобы снизить вероятность заражения.Разрез кожи делается через кожу головы до внешней поверхности кости / черепа. К краям разреза прикладывают зажимы, чтобы свести к минимуму кровотечение.
Рисунок 5.Кожа головы разрезается, а по краям накладываются зажимы, чтобы минимизировать кровотечение. Когда разрез приближается к мышце, поверх мышцы вводится тупой инструмент, чтобы защитить любые артерии.
Шаг 3: краниотомия
Мышцы, если они есть, отведены назад и зафиксированы.Небольшое отверстие в черепе (просверленное отверстие) делается хирургическим сверлом, называемым перфоратором. Инструмент с тупым концом вставляется в отверстие для фрезы и используется для отделения внешней оболочки мозга (твердой мозговой оболочки) от внутренней части кости черепа. Затем с помощью другого инструмента, называемого краниотомом, выпиливают кость от начального заусенца для создания съемного костного лоскута.
Рисунок 6.(Слева) Тупой диссектор вводят в отверстие для фрезы и вводят под кость, чтобы отделить твердую мозговую оболочку от кости. (Справа) Краниотом с опорной пластиной используется для распиливания кости и создания костного лоскута.
Шаг 4: Воздействие на мозг и хирургическое вмешательство
Твердая мозговая оболочка разрезана и откинута назад.Его можно временно прикрепить к мышце с помощью швов. Затем хирург может использовать различные инструменты (например, ножницы, диссекторы, ультразвуковые аспираторы и т. Д.) Для оперирования головным мозгом и лечения основного состояния (например, удаления опухоли головного мозга).
Рисунок 7.Твердая мозговая оболочка обрезается (слева) и отражается назад (справа).
Шаг 5: Закрытие
После завершения операции на мозге твердую мозговую оболочку сшивают.Костный лоскут повторно прикрепляется с помощью небольших металлических / титановых пластин и винтов, которые остаются там навсегда и иногда могут ощущаться под кожей. Мышцы и соединительные ткани фиксируются / сшиваются в исходное положение. Наконец, зажимы снимаются с кожи головы, и края сшиваются.
Рис. 8: Твердая мозговая оболочка (слева), костный лоскут (в центре), а также мышечные и соединительные ткани (справа) повторно прикреплены швами (для ткани) и металлическими пластинами (для кости).
Что происходит после краниотомии?
Сразу после трепанации черепа вас переводят в палату восстановления для наблюдения за окончанием действия анестезии.Дыхательная трубка удаляется (экстубация), и ваши жизненно важные функции будут контролироваться. Когда вы полностью проснетесь, вас отправят в отделение интенсивной терапии (ICU) для дальнейшего наблюдения и ухода, включая контроль кровяного и внутричерепного давления, питания, температуры, уровня кислорода и боли. Периодически проводится неврологический осмотр для выявления признаков ранних осложнений, таких как нарушение сознания, судороги, инсульт или внутричерепное кровотечение.
Большинство пациентов испытывают боль после операции на головном мозге.Такая боль купируется лекарствами, такими как наркотики (например, морфин, фентанил или гидроморфон), ацетаминофен (тайленол), миорелаксанты (например, метокарбамол, диазепам, тизанидин) или стероиды (например, дексаметазон). Могут возникнуть высокое кровяное давление, тошнота, рвота и / или дрожь, с которыми можно справиться с помощью лекарств, одеял или устройств для подогрева воздуха.
Через несколько дней или после стабилизации вашего состояния вас переводят в обычную больничную палату.Кислород может потребоваться какое-то время. Медицинский персонал научит вас упражнениям на глубокое дыхание, чтобы предотвратить инфекцию легких (пневмония). Приветствуется вставание с постели и допустимая ходьба, а также могут попросить физиотерапевта поработать с вами. В зависимости от сложности операции общее пребывание в больнице может составлять от нескольких дней до недель.
Дома вы должны следовать инструкциям своего хирурга. Повторный визит может быть назначен в течение следующих 1-2 недель после выписки.Во время восстановления у вас могут возникнуть проблемы с ходьбой, разговором, силой и равновесием. Головные боли, которые описываются как пульсирующие или стучащие, являются обычным явлением и могут сохраняться в течение нескольких месяцев после операции. В общем, избегайте высокоинтенсивных занятий, держите место разреза в чистоте и принимайте обезболивающие в соответствии с указаниями. Обсудите с врачом, когда вы сможете вернуться к работе. Возможно, вы не сможете вернуться к работе в течение нескольких недель.
Деятельность
- Избегайте физических нагрузок (например, подъем тяжелых предметов, бег трусцой, секс)
- Избегайте рискованных действий, требующих вашего внимания (например, вождение)
- Не употреблять алкоголь и никотиновые продукты (например, курить, вейпинг)
- Старайтесь ходить от 5 до 10 минут в день и постепенно увеличивайте это время по мере восстановления
- Спите с приподнятой головой и прикладывайте лед 3 раза в день на 15 минут, чтобы уменьшить боль и отек, если необходимо
- Пейте воду и ешьте продукты с высоким содержанием клетчатки (например, бобы, цельнозерновые, орехи, ягоды), чтобы избавиться от запора, вызванного наркотиками, используемыми для обезболивания во время или после операции
- Обсудите со своим врачом такие действия, как возвращение на работу или авиаперелет
Уход за разрезом
- Душ уже через 2 дня после операции
- Ежедневно осторожно промывать место разреза водой с мылом
- Избегайте средств для укладки волос, лосьонов и ванн
Лекарства
- Принимайте парацетамол (тайленол) от головной боли и другие обезболивающие в соответствии с указаниями врача
- Не принимайте НПВП (например, Адвил, Алив), антикоагулянты (например, аспирин, кумадин) или другие добавки без разрешения вашего хирурга.
Когда звонить врачу
- Лихорадка или озноб
- Покраснение, отек, кровотечение, усиление боли вокруг разреза
- Припухлость в месте разреза с утечкой прозрачной жидкости из ушей или носа
- Чрезмерная сонливость, спутанность сознания, усиление головных болей, слабость в руках или ногах
- Проблемы со зрением, речью или дыханием
- Зеленая, желтая или кровянистая мокрота (мокрота)
- Изъятия
Каковы возможные осложнения?
Осложнения трепанации черепа включают реакции на общую анестезию, такие как тошнота и рвота, боль в месте трепанации черепа, отек и синяк на лице, инфекция, кровотечение, инсульт, судороги, отек мозга и утечка спинномозговой жидкости.
Может присутствовать вмятина на месте удаления костного лоскута. Если трепанация черепа выполнялась около висков, может быть разрезана височная мышца (которая помогает при жевании). После операции мышца на стороне трепанации черепа может немного укорочиться и вызвать ощущение скованности челюсти. Обычно эта проблема решается в течение нескольких месяцев.
В редких случаях рядом с местом трепанации черепа образуется сгусток крови. Если такой сгусток большой, его можно удалить с помощью другой операции.
Что такое прогноз восстановления?
После трепанации черепа костный лоскут со временем срастается и частично срастается до остальной кости черепа в течение 2–3 месяцев.Полное выздоровление может занять несколько месяцев и зависит от основного заболевания, которое лечилось.
Глоссарий
Костный лоскут — срез кости, временно удаленный во время трепанации черепа
Отверстие для заусенцев — маленькое отверстие в черепе, сделанное хирургическим сверлом
Спинномозговая жидкость — прозрачная жидкость, окружающая головной и спинной мозг
Краниэктомия — процедура, при которой из черепа удаляется кусок кости для обнажения мозга; кость повторно прикрепляется к исходному месту позднее (во время отдельной операции)
Краниопластика — s Операция по восстановлению или коррекции кости черепа
Краниотом — специальная нейрохирургическая пила , которая позволяет хирургу прорезать кость, не разрезая твердую мозговую оболочку.
Краниотомия — процедура, при которой из черепа удаляется кусок кости, чтобы обнажить мозг; кость повторно прикрепляется к исходному месту немедленно после остальной части операции
Твердая мозговая оболочка — внешнее покрытие головного мозга
Хирургия под визуальным контролем – Операция с использованием компьютерной томографии или МРТ пациента для направления хирурга во время операции
Пневмония — Инфекция легких
Припадок — внезапный всплеск аномальной электрической активности в головном мозге, который приводит к неконтролируемым спазмам, подергиванию или подергиванию
Шунт — полая трубка, используемая для отвода спинномозговой жидкости из одного места в другое
Стереотаксическая хирургия — с Ургентная операция, при которой используются трехмерные системы координат для идентификации и выполнения действий над определенной целью в теле
Краниотомия для резекции опухоли
Краниотомия — это хирургическая процедура, при которой удаляется часть черепа для осмотра головного мозга.Удаленный кусок черепа называется «костным лоскутом». После операции по удалению опухоли головного мозга костный лоскут снова вставляется в череп.
Хирургия часто является наиболее эффективным способом лечения многих опухолей головного мозга, доброкачественных или злокачественных. Краниотомии, которые проводят нейрохирурги, обозначают по-разному. Лобно-височная, теменная, височная или подзатылочная краниотомия носит название удаляемой кости.
Чтобы получить точный доступ к опухоли и снизить риск повреждения здоровой ткани мозга, для помощи хирургу можно использовать устройства визуализации.Известная как стереотаксическая трепанация черепа, выполняется сканирование, которое создает трехмерное изображение мозга. Компьютер обеспечивает навигационную систему, чтобы безопасно направить хирурга к точному месту нахождения опухоли.
Процедура краниотомии
Трепанация черепа выполняется в больнице, иногда под общим наркозом. На коже головы делается разрез (который сбривается в месте разреза) и удаляется костный лоскут, чтобы обеспечить доступ к обрабатываемой области. Бывают случаи, когда пациенты бодрствуют во время операции, и их просят пошевелить ногами, читать алфавит или рассказывать истории, чтобы выяснить, не нарушено ли функционирование мозга.
Расположение разреза зависит от обрабатываемой области. Для создания небольших отверстий можно использовать медицинское сверло или разрезать костный лоскут специальной пилой. Затем делается разрез твердой мозговой оболочки, покрывающей мозг. Опухоль локализуется и по возможности удаляется полностью. После завершения процедуры любая разрезанная ткань сшивается, а костный лоскут снова прикрепляется с помощью пластин, швов или проволоки.
В зависимости от расположения опухоли полное удаление может быть затруднено.Однако, даже если не удается удалить всю опухоль, операция может облегчить симптомы и помочь снизить давление в головном мозге. Если опухоль была удалена только частично, может потребоваться дополнительное лечение, например лучевая терапия, чтобы разрушить оставшуюся ткань.
Риски краниотомии
Операция по лечению опухоли головного мозга сложна и сопряжена с рисками и потенциальными осложнениями. Некоторые риски связаны с конкретным местом эксплуатации. Если, например, обрабатываемая область мозга контролирует речь, это может повлиять на речь.Помимо обычных хирургических рисков инфицирования, кровотечения и образования тромбов, другие риски, характерные для трепанации черепа, включают отек и скопление жидкости, что может привести к повреждению головного мозга и другим серьезным осложнениям. Хирургическое вмешательство также может повредить здоровую ткань мозга, вызывая проблемы с мышлением, зрением и речью.
Восстановление после краниотомии
После краниотомии у пациента обычно несколько дней болит голова, он может чувствовать усталость или слабость. Большинство пациентов проводят в больнице от 3 до 7 дней, но конкретное время восстановления различается.Обезболивающие назначают для облегчения симптомов и ускорения заживления. Ограничения будут наложены на вождение, подъем и выполнение многих обычных повседневных действий до тех пор, пока хирург не осмотрит пациента.
Если во время трепанации черепа установлено, что опухоль головного мозга является злокачественной, может потребоваться дополнительное лечение. Лечение может включать лучевую терапию, которая использует высокоэнергетические рентгеновские лучи или гамма-лучи для разрушения злокачественных клеток, или химиотерапию, которая включает использование лекарств, вводимых внутривенно.
Чтобы узнать больше о нашей Brain Services или назначить встречу, свяжитесь с нами или позвоните по телефону 972.943.9779 сегодня!Следующая »
.

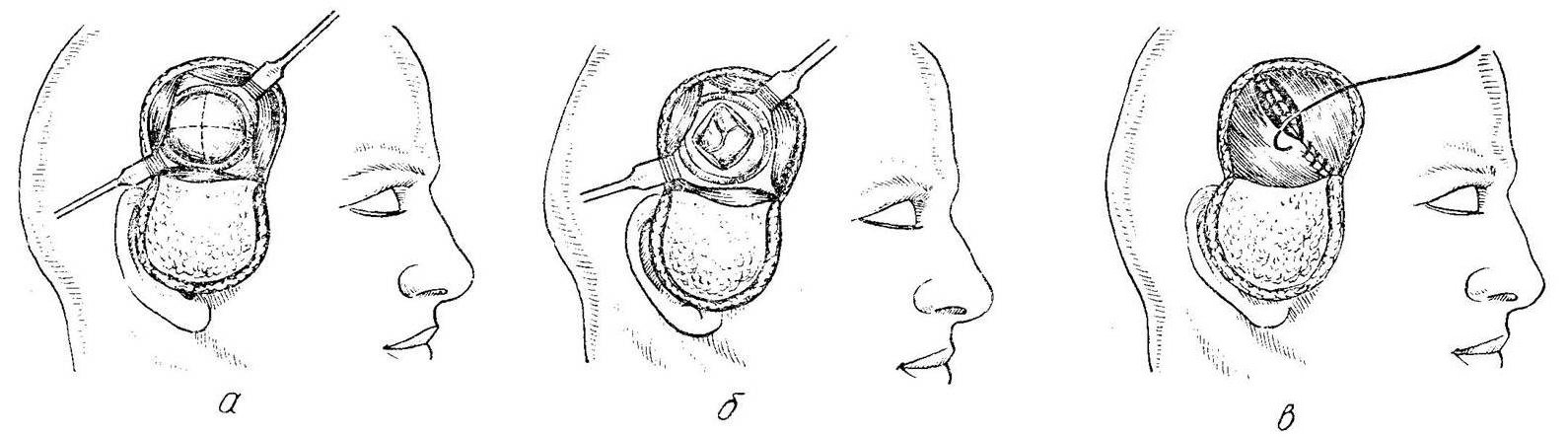





 Такие лекарства могут вызывать сонливость, а в таком состоянии водить машину опасно.
Такие лекарства могут вызывать сонливость, а в таком состоянии водить машину опасно.