Стрептодермия: лечение, симптомы, диагностика
Распространенное гнойно-воспалительное кожное заболевание инфекционного типа, возбудителем которого являются бактерии рода стрептококков, называют стрептодермией. Эта инфекция составляет до 40% дерматологических заболеваний, характеризующихся наличием поражений, связанных с образованием гнойничков. Примерно в трети случаев болезнь протекает тяжело и приводит к временной нетрудоспособности пациента.
Характер и причины поражения кожи
Заболевание поражает преимущественно гладкие участки и кожные складки, причем очаги поражения склонны к периферическому разрастанию. Что характерно, болезнь не затрагивает сальные и потовые железы, волосяные фолликулы. Локализация очагов может быть на любых участках тела – на коже конечностей, лица и волосистой части головы, туловища, паховой или ягодичной складки и т.д.
Инфекция поражает людей всех возрастов, причем у взрослых она встречается чаще всего среди работников строительной сферы, транспорта, металлургии и горной промышленности, для которых она часто рассматривается как профессиональное заболевание.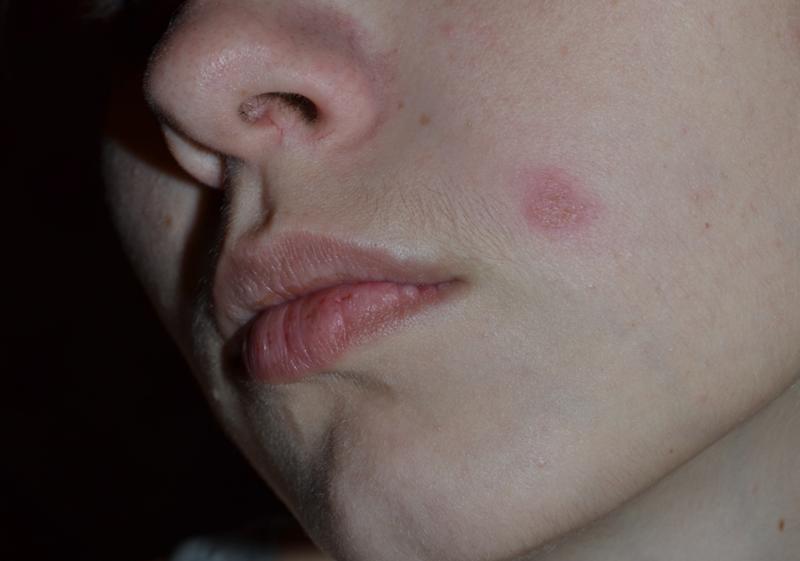
- сниженный иммунитет в сочетании с массивной передачей инфекции от больного человека;
- мелкие травмы кожи, способствующие нарушению ее барьерной функции;
- нарушения функции центральной нервной системы из-за стресса или переутомления, приводящие к снижению иммунитета, ухудшению трофики тканей и кровообращения;
- наличие хронического эндокринного заболевания, из-за чего повышаются риски развития гнойно-воспалительных процессов;
- прием некоторых лекарственных препаратов, снижающих резистентность организма к стрептококку;
- нарушения состава кишечной микрофлоры из-за нерационального питания, приводящие к угнетению функции иммунных клеток кишечника;
- несоблюдение правил личной гигиены, создающее благоприятные условия для размножения бактерий.

У детей стрептодермия наиболее часто развивается в дошкольном периоде и составляет до 60% гнойничковых поражений кожи. Бактерии передаются, как правило, бытовым путем, развитию инфекции способствует наличие мелких ранок, ссадин или царапин, укусы насекомых.
Проявления болезни
Стрептококки проникают в организм через незначительные повреждения кожи и слизистых оболочек и начинают активно размножаться с выделением в окружающие ткани токсинов и факторов защиты от иммунных клеток. Спустя 7-10 дней после инфицирования в организме больного формируется общая реакция на инфекцию в виде повышения температуры тела, недомогания, болей в мышцах и головных болей. Но основным симптомом стрептодермии является появление характерных высыпаний на коже, сопровождающихся зудом. Внешний вид и локализация кожных проявлений определяются текущим клиническим вариантом болезни.
- Стрептококковое импетиго – небольшие пузырьки с прозрачной жидкостью, которая затем мутнеет и трансформируется в гной.
 Спустя несколько дней на их месте появляются желтовато-рыжие корочки с рыхлой структурой. Количество пузырьков растет, пятна пораженной кожи увеличиваются в размерах, в центре каждого пятна располагаются корочки, а по краю – свежие пузырьки на фоне отечной кожи.
Спустя несколько дней на их месте появляются желтовато-рыжие корочки с рыхлой структурой. Количество пузырьков растет, пятна пораженной кожи увеличиваются в размерах, в центре каждого пятна располагаются корочки, а по краю – свежие пузырьки на фоне отечной кожи. - Заеда – щелевидная эрозия кожи, образующаяся в уголках рта. Она выглядит как трещина, окруженная отслаивающимися частичками кожи и желтыми корочками. Это одна из наиболее тяжело излечиваемых форм болезни, так как пораженный участок дополнительно травмируется во время еды или при разговоре.
- Панариций – подковообразное воспаление вокруг ногтевой пластины на пальце руки. Кожа приобретает розово-синюшный оттенок, отекает, по краю кутикулы отслаивается, а из-под ногтевого валика при нажатии выделяется гной.
- Опрелость – разновидность стрептодермии, признаки которой чаще всего появляются у людей с диабетом второго типа, ожирением, гиперкортицизмом либо на фоне себорейного дерматита. Заболевание локализуется преимущественно в естественных складках кожи – между ягодиц, в паховой зоне, в подмышечных впадинах, за ушами, под молочными железами и т.
 д. Поражению кожи способствует интенсивное потоотделение и мацерация рогового слоя кожи, появляется ярко-красное эрозивное пятно и трещины в глубине складки. Пятно постоянно мокнет, вызывая жжение и зуд.
д. Поражению кожи способствует интенсивное потоотделение и мацерация рогового слоя кожи, появляется ярко-красное эрозивное пятно и трещины в глубине складки. Пятно постоянно мокнет, вызывая жжение и зуд. - Острая диффузная стрептодермия локализуется преимущественно на коже ног, вокруг инфицированных ран, ожогов или свищей. Пораженные участки с мокнущей поверхностью и желтыми корочками окаймляют травмированную зону. Инфекция сопровождается отеком конечностей и гиперемией, часто развиваются осложнения в виде воспалений лимфоузлов.
- Простой лишай появляется преимущественно на коже лица в виде ярко-розовой сыпи с четко очерченными границами.
- Эктима – тяжелая форма заболевания с проникновением гнойного процесса глубоко в ткани. На месте поражения кожи образуется язвенно-некротическое образование, а после заживления остается рубец.
При отсутствии лечения инфекционный воспалительный процесс распространяется на другие участки тела.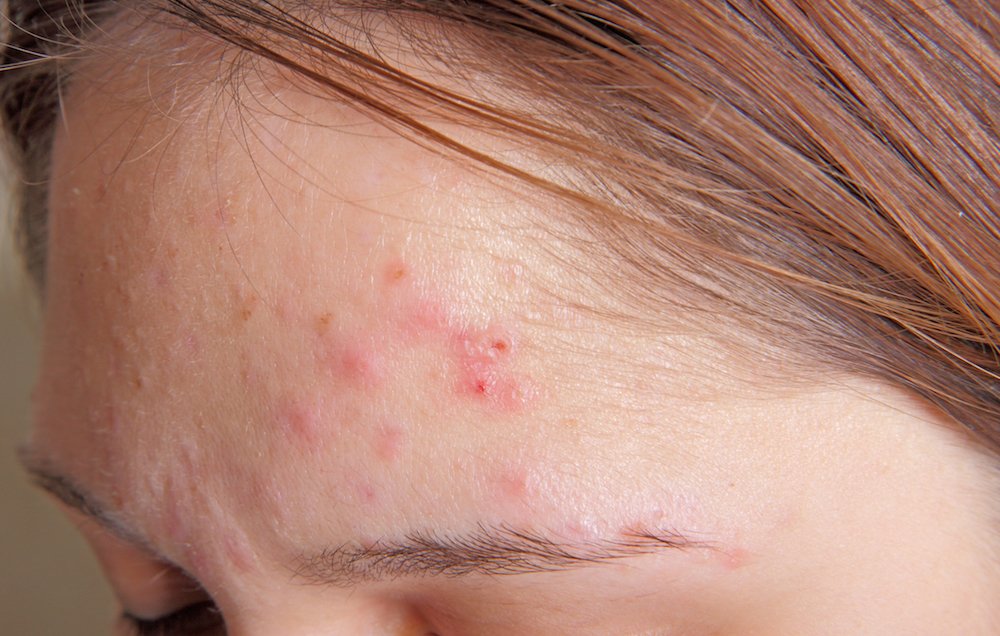
Диагностические методы
Для диагностики стрептодермии врач не ограничивается осмотром и сбором анамнеза, так как внешние признаки заболевания легко спутать с другими кожными инфекциями. Чтобы получить точные данные, пациенту назначают:
- микроскопическое исследование;
- бакпосев – наиболее информативный метод исследования, который позволяет не только обнаружить возбудителя инфекции, но и установить его патогенность, а также проверить, насколько он чувствителен к антибиотикам.
Оба анализа назначают только при условии, что пациент не пользовался антибиотиками либо другими лекарственными средствами. Пациенту может понадобиться консультация эндокринолога в случае, если у него присутствует диабет или есть подозрение на наличие этого заболевания.
Ликвидация поражения кожных покровов
В случае, если заболевание не приобрело тяжелый характер, лечение стрептодермиии проводят амбулаторно.
- правильном уходе за кожей, исключающем мытье водой с мылом, чтобы избежать распространения болезни на другие области;
- наружной обработке пораженных участков анилиновыми красителями, наложении мазей с антибиотиками и кератолитических составов;
- приеме антибиотиков в случае развития лимфангита и выраженной интоксикации;
- специфической иммунотерапии, направленной на борьбу со стафилококковой инфекцией.
Кроме того, дополнительно могут быть назначены витамины в комплексе, а по окончании курса антибиотиков – пробиотические препараты для восстановления кишечной микрофлоры.
Профилактика стрептодермии заключается в частом мытье кожи водой с мылом. Исследования показывают, что мыльный раствор уничтожает до 95% стрептококков на поверхности кожи. Соблюдение гигиенических правил особенно важно после контакта с человеком, страдающим гнойничковой сыпью.
Соблюдение гигиенических правил особенно важно после контакта с человеком, страдающим гнойничковой сыпью.
Часто задаваемые вопросы
Как передается стрептодермия?
Стрептококк является бактерией с высокой вирулентностью и передается при прямом контакте с человеком, болеющим стрептодермией, или через вещи, которыми он пользовался. Наиболее часто заражение происходит через пользование общей посудой, полотенцем, игрушками, другими бытовыми предметами.
Сколько длится?
Инкубационный период болезни составляет от недели до 10 дней. Само заболевание в легкой форме продолжается около недели. В хронической форме для него характерны периодические рецидивы.
Чем лечить в домашних условиях?
Если нет возможности обратиться к врачу, использовать народные средства. В первую очередь, речь идет об отварах трав с выраженными антисептическими и противовоспалительными свойствами – коры дуба и ромашки. Отваром смачивают стерильный тампон и прикладывают к пораженному участку. Здоровую кожу протирают салфеткой, смоченной в отваре ромашки, вместо мытья под душем или в ванне.
В первую очередь, речь идет об отварах трав с выраженными антисептическими и противовоспалительными свойствами – коры дуба и ромашки. Отваром смачивают стерильный тампон и прикладывают к пораженному участку. Здоровую кожу протирают салфеткой, смоченной в отваре ромашки, вместо мытья под душем или в ванне.
К какому врачу нужно обратиться?
По поводу лечения следует обратиться к дерматологу.
Областной кожно-венерологический диспансер г. Липецка
Стрептодермия — инфекционное заболевание кожных покровов, виной чему «нашествие» стрептококков, сеющих разрушение и гибель эпидермальных клеток. Справедливости ради следует заметить, что это заболевание имеет и альтернативное название — стрептококковая пиодермия
, но почему-то в народе принято проглатывать букву «о» во втором слове, из-за чего словосочетание приобретает уж совсем непотребное звучание. А если серьезно, то эта болезнь, как и любое кожное заболевание, в виду своей публичности и доступности для посторонних глаз способна с легкостью отравить жизнь своему несчастному обладателю.
Стрептодермия: причины
Стрептодермия. Фото. Кожа выполняет важнейшую функцию в нашем организме: она, являясь надежным естественным барьером, первой становится на пути у всякой патогенной «нечисти», рассматривающей человеческий организм в качестве кормовой базы, где «тепло, светло и мухи не кусаются». Но при определенных условиях под воздействием неблагоприятных факторов кожа до некоторой степени утрачивает свой защитный потенциал. Это может произойти при ее загрязнении, нарушениях периферического кровообращения вследствие варикоза, перегрев или же, наоборот, переохлаждение рук или ног, мелкие травмы кожи (укусы, порезы, ссадины), которые на фоне пониженного иммунитета и авитаминоза долго не заживают и облегчают проникновение микроорганизмов под кожу.
Стрептодермия: симптомы
Инфекция начинает проявлять себя спустя неделю после заражения. Первым симптомом стрептодермии являются мелкие розоватые пятнышки круглой или неправильной формы. Спустя 2-3 дня они превращаются в пузырьки, заполненные гнойным содержимым. Если стрептококки «резвятся» на поверхности кожи, то не все так страшно: после вскрытия пузырьков-везикул они довольно быстро заживают и не оставляют после себя уродливых рубцов. Это поверхностная форма стрептодермии, так называемое импетиго. Если же имеет место более глубокая форма заболевания — стрептококковая эктима — то последствий в виде остающихся после заживления шрамов, к сожалению, не избежать.
Первым симптомом стрептодермии являются мелкие розоватые пятнышки круглой или неправильной формы. Спустя 2-3 дня они превращаются в пузырьки, заполненные гнойным содержимым. Если стрептококки «резвятся» на поверхности кожи, то не все так страшно: после вскрытия пузырьков-везикул они довольно быстро заживают и не оставляют после себя уродливых рубцов. Это поверхностная форма стрептодермии, так называемое импетиго. Если же имеет место более глубокая форма заболевания — стрептококковая эктима — то последствий в виде остающихся после заживления шрамов, к сожалению, не избежать.
Иные симптомы, помимо кожных высыпаний, выражены мало. Иногда отмечается слабое жжение и зуд, сухость инфицированных участков кожи. Стрептодермия у детей, протекающая в связке с другим заболеванием может вызвать повышение температуры и увеличение лимфоузлов в зоне поражения.
Стрептодермия может поражать и абсолютно здоровую, без видимых дефектов, кожу, однако она не трогает волосы и ногти, состояние которых не изменяется в процессе заболевания. Изначально стрептодермия локализуется на ограниченных площадях, но последующее невнимание к личной гигиене, наплевательское отношение к лечению и смачивание пораженных участков кожи зажигают «зеленый свет» на пути распространения инфекции. Стрептодермия у детей очень наглядно это демонстрирует: стоит умыть больного ребенка, как спустя всего пару часов розовые пятнышки увеличиваются и кожа отекает.
Изначально стрептодермия локализуется на ограниченных площадях, но последующее невнимание к личной гигиене, наплевательское отношение к лечению и смачивание пораженных участков кожи зажигают «зеленый свет» на пути распространения инфекции. Стрептодермия у детей очень наглядно это демонстрирует: стоит умыть больного ребенка, как спустя всего пару часов розовые пятнышки увеличиваются и кожа отекает.
Хроническая стрептодермия характеризуется увеличением зараженных очагов (диаметр которых достигает 10 см) с рваными краями и отслаивающимся ороговевшим эпидермисом. После вскрытия везикул образуются желтовато-коричневые серозные корки, под которыми, если их срезать, обнаруживается яркая розовая кожа с признаками эрозии. Со временем в очагах поражения развивается микробная экзема.
Стрептодермия: диагностика
Описанная выше клиническая картина дает врачу достаточно аргументов, чтобы вывести в амбулаторной карте пациента своим профессионально-нечитаемым почерком слово «стрептодермия». Все же для вящей достоверности исследуют соскоб с кожных покровов под микроскопом, в котором определяются стрептококки. Если пациент уже сам влез своими неумелыми руками в процесс лечения и начал использовать какие-нибудь антибактериальные мази, то микроскопическое исследование даже при условии наличия стрептодермии может и не дать результатов. В данном случае полагаются на визуальный осмотр больного.
Все же для вящей достоверности исследуют соскоб с кожных покровов под микроскопом, в котором определяются стрептококки. Если пациент уже сам влез своими неумелыми руками в процесс лечения и начал использовать какие-нибудь антибактериальные мази, то микроскопическое исследование даже при условии наличия стрептодермии может и не дать результатов. В данном случае полагаются на визуальный осмотр больного.
Следует отличать стрептодермию от крапивницы, экземы, атопического дерматита. С этой целью пациент подвергается пристрастному «допросу» на предмет установления возможной связи с потенциальными аллергенами.
Стрептодермия: лечение
Больным стрептодермией следует минимизировать контакты с окружающими во избежание распространения болезни, так как заболевание заразно. Во избежание аллергических проявлений из диеты исключается острое/сладкое/жирное и прочие гастрономические удовольствия. Зато это не даст «разгуляться» аллергии и «подсушит» пораженные участки кожи.
Во время лечения стрептодермии нельзя умываться. Чтобы все-таки не утратить человеческий вид здоровые участки кожи протирают влажным тампоном, смоченным настоем ромашки или обычной водой.
Чтобы все-таки не утратить человеческий вид здоровые участки кожи протирают влажным тампоном, смоченным настоем ромашки или обычной водой.
Тактика лечения строится в зависимости от масштабов поражения кожи. Если они не велики, то достаточно будет ограничиться местным лечением. При обширных поражениях, а также в случае неэффективности местной терапии следует подключить иммунопрепараты, витамины, общеукрепляющие лекарственные средства, гемотерапию, УФ-облучение пораженных областей.
Гнойные везикулы вскрывают у самого основания, используя при этом стерильные иглы. Пораженные места дважды в день обрабатывают «зеленкой» или метиленовым синим, а затем накладывают повязку, пропитанную антибактериальной мазью (используют эритромициновую, тетрациклиновую и т.д.). Подсохшие корки смазывают салициловым спиртом, не более чем через сутки они легко снимутся.
Профилактика стрептодермии предусматривает внимательное отношение к микротравмам кожи: следует незамедлительно обрабатывать их антисептическим раствором. Здоровый образ жизни, тщательная личная гигиена, полноценное питание, свежий воздух — также являются слагаемыми успешной профилактики стрептодермии.
Здоровый образ жизни, тщательная личная гигиена, полноценное питание, свежий воздух — также являются слагаемыми успешной профилактики стрептодермии.
ᐈ Что такое стрептодермия? ~【Лечение в Киеве】
Виды импетиго и признаки стрептодермии:
1. Стрептококковое импетиго.
Фликтена окружена зоной покраснения (венчиком) и имеет склонность к росту. Содержимое пузырька быстро ссыхается в корочку соломенно желтого цвета, под которой находится влажная эрозивная поверхность. Вокруг первичной фликтены появляются новые мелкие высыпания, объединяющиеся в группы. Чаще всего, стрептодермия поражает кожу щек, нижней челюсти, вокруг рта. Реже высыпания появляются на коже туловища. Весь процесс высыпаний занимает 1-2 недели.
2. Буллезное импетиго.
Поражает глубокие слои кожи. Пустулы содержат серозно-гнойное содержимое с примесями крови. Высыпания распространяются на ноги. Заболевание сопровождается повышением температуры, возможны септические осложнения.
3. Щелевидное импетиго (заеда).
Стрептодермия образуется в углах рта, быстро вскрывается и формирует эрозию, окруженную венчиком отслоившихся клеток кожи. В центре эрозии в углу рта располагается радиальная трещина, частично покрытая корками медово-желтого цвета.
4. Сифилоподобное папулезное импетиго (послеэрозивный сифилоид или “пеленочный дерматит”).
Чаще всего, появляется у детей грудного возраста на коже ягодиц, половых органов, бедер. Фликтены быстро вскрываются с образованием инфильтрата (скопление клеток и содержимого пустул).
Стрептококковая опрелость (интертригинозная стрептодермия) появляется на соприкасающихся поверхностях кожных складок (пахово-бедренные и межъягодичные участки, в подмышечных впадинах, за ушами). К заболеванию склонны дети с гипергидрозом, ожирением, атопическим дерматитом, сахарным диабетом. Фликтены появляются в большом количестве, сливаются, быстро вскрываются и образуют большие мокнущие эрозивные поверхности ярко-розового цвета с участками отслаивающегося эпидермиса по периферии. В глубине складок образуются болезненные трещины.
В глубине складок образуются болезненные трещины.
Поверхностный панариций (воспаление околоногтевого валика) развивается при наличии заусениц, травм ногтей, онихофагии (привычки “обкусывать ногти”). Воспаление окружает ногтевую пластинку, сопровождается болью. При хроническом течении кожа ногтевого валика становится синюшно-красного цвета, с отслаивающимся эпидермисом, гнойными выделениями. Ногтевая пластинка становится тусклой, деформированной, возможно отслоение ногтя от мягких тканей (онихолизис).
У детей и подростков часто возникает сухая поверхностная стрептодермия – простой лишай. Высыпания округлой формы, с четко ограниченными очагами розового цвета, обильно покрытые серебристыми чешуйками. Очаги высыпаний наиболее часто находятся на подбородке, щеках, конечностях и туловище. Заболевание длительное, после исчезновения сыпи остаются временные пятна.
Что такое стрептодермия и как от неё избавиться
Что такое стрептодермия
Стрептодермия — это кожная инфекция, вызванная патогенными бактериями, стрептококками группы А. Однако определённости в толковании этого понятия нет.
Однако определённости в толковании этого понятия нет.
Некоторые называют стрептодермией любые поражения кожи стрептококками, включая рожистое воспаление и медицинский целлюлит (воспаление подкожной клетчатки). Но чаще под этим понятием подразумевается импетиго — бактериальная инфекция верхних слоёв кожного покрова. Выглядит это примерно так: округлые воспалённые пятнышки, покрытые грубой медово‑жёлтой коркой.
Посмотреть, как выглядит стрептодермия
Закрыть
Фото: Dermatology11/Shutterstock
Откуда берётся стрептодермия
Стрептококковой кожной инфекцией можно заразиться двумя путями:
- Контактным. То есть при прямом контакте (поцелуях, объятиях, прикосновениях) с заражённым человеком.
- Контактно‑бытовым. В этом случае инфицирование происходит примерно так: вы дотрагиваетесь до поверхности (полотенца, наволочки, мобильного телефона, дверной ручки), на которой носитель стрептококков оставил бактериальные следы, а затем теми же пальцами лезете в лицо или, например, чешете руку.

Впрочем, стрептококки могут проникнуть в кожу не всегда. Риск увеличивается, если на эпидермисе есть царапины, ранки или другие повреждения.
Импетиго — наиболее распространённая бактериальная инфекция кожи у детей в возрасте от 2 до 5 лет.
Спустя несколько дней после заражения кожа на поражённом участке краснеет , на ней появляются небольшие зудящие пузырьки с мутной жидкостью. Ещё через день‑два они лопаются, а их содержимое ссыхается в воспалённые корочки.
Чем опасна стрептодермия
Осложнения редки, но возможны, если не начать лечение вовремя. Вот некоторые из них.
- Инфекция может распространиться по поверхности кожи или уйти вглубь. Глубокие язвы называют стрептококковой эктимой . После излечения эктима оставляет рубцы и шрамы.
- Постстрептококковый нефрит (воспаление почек). Некоторые штаммы стрептококков поражают не только кожу, но и внутренние органы — в частности, почки.

- Стрептококковая скарлатина или ангина. Эти заболевания могут возникать, если стрептококки попадают в горло.
Как лечить стрептодермию
Поскольку это бактериальное поражение кожи — только антибиотиками . Подобрать наиболее эффективные препараты может лишь квалифицированный врач. Поэтому, заподозрив стрептодермию, как можно быстрее обратитесь к педиатру, терапевту или дерматологу.
Если ранки небольшие и их меньше 3–5, вам, скорее всего, назначат антибиотик местного действия — в виде крема или мази.
В том случае, если импетиго захватило большую площадь, понадобится принимать препараты внутрь — в виде сиропа, таблеток или инъекций.
Чётко выполняйте все инструкции и назначения, которые даст вам врач. В этом случае через 2–3 недели стрептодермия исчезнет полностью, не оставив после себя ни малейшего следа.
Как предотвратить стрептодермию
Чаще всего достаточно следить за гигиеной.
- Регулярно мойте руки. Лучше всего это делать тёплой водой с мылом или антибактериальными средствами.
- Отучите себя от привычки лезть руками в лицо. Нередко от стрептодермии страдает область вокруг рта — именно её мы неосознанно трогаем чаще всего.
- Не делитесь средствами индивидуальной гигиены (носовыми платками, полотенцами, постельным бельём) с другими людьми.
Читайте также 💉💊🩺
Сухая стрептодермия — причины, симптомы и фотографии
3, Сен 2014
По-простому эта болезнь называется «лишай». Само по себе это инфекционноезаболевание, наблюдается зачастую и передается при контакте с больным. Развивается заболевание при попадании в организм В-гемолитического стрептококка.
Чем раньше вам диагностируют заболевание и начнут лечение, тем больше шансов вылечиться от него. Сухая стрептодермия лечится как лекарствами, так и старыми бабушкиными способами, главное соблюдать правильную диету, такую же, как и диета 9 при сахарном диабете. Полностью вылеченное заболевание не оставляет никаких следов на коже.
Сухая стрептодермия лечится как лекарствами, так и старыми бабушкиными способами, главное соблюдать правильную диету, такую же, как и диета 9 при сахарном диабете. Полностью вылеченное заболевание не оставляет никаких следов на коже.
Причины, вызывающие лишай
Как правило, сухая стрептодермия у взрослых, фото это подтверждают, чаще встречается у женщин и детей. Все потому, что кожный эпителий у них тоньше, через него легче попадают болезнетворные микроорганизмы. Источниками инфекции зачастую бывают:
- немытые руки;
- общие средства личной гигиены;
- игрушки.
Бывали эпизоды, когда заражение происходило от укусов летающих насекомых или при попадании на открытую поверхность кожи вируса стрептоккока в бассейне. Наиболее часто сухой стрептодермией заражаются весной, когда организм особо подвержен различным заболеваниям.
Как протекает заболевание
Предвестники у сухой стрептодермии ярко выражены. По фотографиям сухую стрептодермию у взрослых легко распознать – это пятна округлой формы, размером до 5 сантиметров. Зачастую места локализации заболевания – это лицо, вследствие чего его называют «враг красоты»
Зачастую места локализации заболевания – это лицо, вследствие чего его называют «враг красоты»
Участки поражения:
- слизистые;
- ушные раковины;
- лицо;
- ягодицы;
- спина;
- руки и ноги.
На фото сухой стрептодермии у взрослых видно, что она протекает с заедами, заушными поражениями, угловыми стоматитами. При этом могут отсутствовать температура и зуд.
Избавление от недуга
Выявляют сухую стрептодермию путем проведения анализа. Это дает вероятность распознать заразу. Для избавления от недуга отдают предпочтение:
- дезинфекционным препаратам;
- мазям с содержанием антибиотиков;
- витаминно-минеральным комплексам;
- антигистаминным средствам.
Для начала появившиеся пятна смазывают йодом, фукорцином или раствором бриллиантовой зелени. Потом применяют антибиотики. Для скорейшей регенерации эпидермиса применяют медикаменты, наполненные витаминами Е и А. Так как воспаление сигнализирует о плохом иммунитете и отсутствии витаминов, пациенты наряду с основным лечением принимают иммуностимулирующие препараты.
Другие интересные случаи
Стрептодермия у взрослых — что это такое, как вылечить дома.
Стрептодермия, несмотря на то, что ее называют детским заболеванием, может формироваться и у взрослых. В их случае это также тесно связано с работой иммунной системы. В частности, если она ослаблена, то и степень сопротивляемости инфекционным поражениям, а именно стрептококковым, просто не может быть существенной. Особенное внимание настоятельно рекомендуется уделять симптомам стрептодермии, которые позволят вовремя начать лечение.
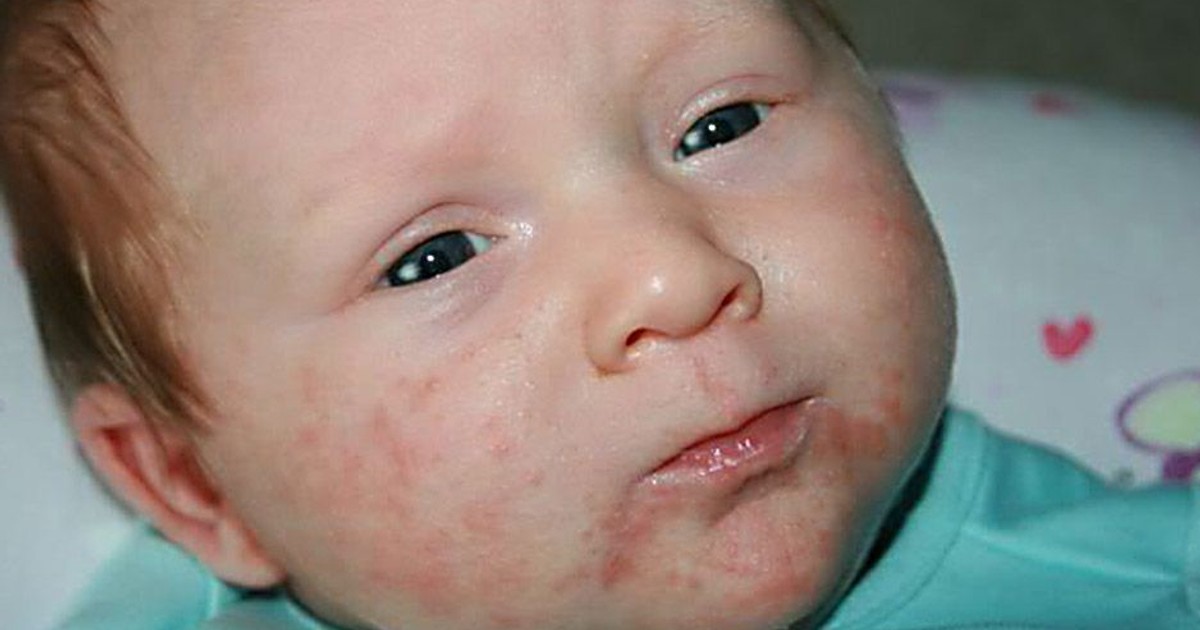
Как выглядит стрептодермия у взрослого
На фото признаки стрептодермииВысыпания при стрептодермии должны выглядеть следующим образом: бледные или красноватые пузырьки на кожном покрове, которые в незначительной степени возвышаются над ее поверхностью. Примечательно, что конкретные размеры высыпаний нельзя определить, потому что они могут зависеть исключительно от формы заболевания.
Располагаются поражения, в подавляющем большинстве случаев, на лице и верхних конечностях.
На лице
Говоря о стрептодермии на лице, необходимо отметить, что в первую очередь образуется краснота на коже именно в области лица. Традиционно речь идет о губах или крыльях носа. Необходимо учитывать, что:
- дальше на почве существенного гиперемирования формируется незначительный по своим размерам пузырь, который во внутренней части заполнен мутноватой жидкостью;
- пузырь стремительно увеличивается в размерах, может достигать не меньше 10-20 мм;
- на следующем этапе пузырь должен вскрыться и выделить все свое содержимое;
- после чего на лице на указанном месте образуется эрозия, поверхность которой является мокнущей.
На руках
Если стрептодермия формируется на руках, то в этом случае пузырьки чрезвычайно медленно растут и даже созревают. Помимо этого, они характеризуются незначительными размерами, а их оболочка является достаточно плотной. Во внутренней области пузырька сосредоточены гнойные массы, лечение которых очень важно начинать как можно раньше. Необходимо отметить, что до тех пор, пока формируется сыпь, взрослый будет мучиться от существенного зуда. К тому же, кожным покровам характерна существенная сухость, что в полной мере подтверждает поражение стрептококком, как инфекцию.
Необходимо отметить, что до тех пор, пока формируется сыпь, взрослый будет мучиться от существенного зуда. К тому же, кожным покровам характерна существенная сухость, что в полной мере подтверждает поражение стрептококком, как инфекцию.
На волосистой части головы
Особенного внимания заслуживает такая стрептодермия у взрослого, которая приходится на волосистую часть головы. В этом случае границы пораженных тканей чрезвычайно точно отделяются от здоровых. При этом корочки на кожном покрове формируются исключительно после высыхания пузырьков с гноистым содержимым, которые принимают вид чешуек, нарушая структуру волос. Зуд начинает проявляться в процессе подсыхания гнойных пузырьков. Именно на представленной стадии пораженный стрептококком кожный покров начинает по-настоящему сильно чесаться. Вы уже читали статью о том, как выглядит потница у взрослых?
В носу
Фото стрептодермии у взрослыхУ взрослого непосредственно на слизистой поверхности носа сыпь формируется редко.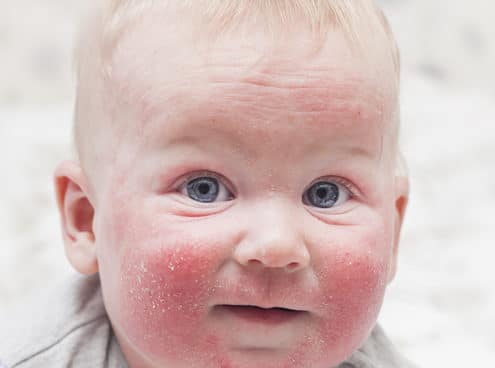 Как уже было отмечено, она может затрагивать крылья носа, а именно верхнюю часть кожного покрова. В том же случае, когда поражается слизистая поверхность, ее практически невозможно заметить со стороны. Она представляет собой красные пятна, которые можно заметить исключительно при осуществлении специального обследования. Хотелось бы отметить, что лечение при подобном поражении стрептококком должно осуществляться как можно раньше.
Как уже было отмечено, она может затрагивать крылья носа, а именно верхнюю часть кожного покрова. В том же случае, когда поражается слизистая поверхность, ее практически невозможно заметить со стороны. Она представляет собой красные пятна, которые можно заметить исключительно при осуществлении специального обследования. Хотелось бы отметить, что лечение при подобном поражении стрептококком должно осуществляться как можно раньше.
Как начинается стрептодермия
Дерматологи обращают внимание на то, что необходимо знать все не просто о симптомах стрептодермии у взрослого в целом, но и о первых – начальных – проявлениях. Говоря об этом, обращают внимание на следующие особенности:
- образуются кожные высыпания, поражающие, в подавляющем большинстве случаев, лицо;
- вероятно возникновение образования и на любом другом участке человеческого тела, которое необходимо как можно скорее лечить;
- постепенно они трансформируются в розовые пятнышки незначительного размера;
- со временем на месте подобных пятнышек происходит формирование пузырьков плоской формы, которые наполнены прозрачной жидкостью.

Совет: С течением времени указанная жидкость становится все более мутной, а это значит, что лечение у взрослого уже нужно начинать, чтобы исключить возникновение осложнений.
Однако не следует забывать о тех клинических проявлениях, которые характерны стрептодермии на следующих этапах. Читайте также про том, чем лечить демодекоз на лице.
Остальные симптомы
Около гнойничков кожный покров оказывается воспаленным и излишне сухим. Примечательно, что именно в детском возрасте высыпания чаще всего оказываются достаточно обширными, потому что пузыри и пятнышки характеризуются склонностью к слиянию (чем-то напоминает дерматит). После исчезновения пузырьков на их месте формируются устойчивые застойные пятнышки. Высыпания провоцируют достаточно серьезное жжение и даже существенный зуд.
Необходимо учитывать, что сыпь при стрептодермии у взрослого может быть представлена в двух разновидностях. Говоря об этом, обращают внимание на буллезное и небуллезное импетиго. При буллезной разновидности болезни пузыри, которые наполняются жидкостью, являются достаточно большими, но безболезненными. Небуллезная же форма характеризуется присутствием на кожном покрове пустул, после разрыва которых возникает специфическая корочка коричнево-желтого оттенка. Вылечить ее будет крайне сложно и, безусловно, не стоит этого делать в домашних условиях, чтобы исключить все симптомы поражения стрептококком.
Говоря об этом, обращают внимание на буллезное и небуллезное импетиго. При буллезной разновидности болезни пузыри, которые наполняются жидкостью, являются достаточно большими, но безболезненными. Небуллезная же форма характеризуется присутствием на кожном покрове пустул, после разрыва которых возникает специфическая корочка коричнево-желтого оттенка. Вылечить ее будет крайне сложно и, безусловно, не стоит этого делать в домашних условиях, чтобы исключить все симптомы поражения стрептококком.
В подавляющем большинстве случаев формируется именно небуллезная форма. Примечательно, что именно она и является гораздо более заразной. Помимо проявлений на кожном покрове у взрослого, стрептодермия будет провоцировать целостную слабость, увеличение температурных показателей тела. Вам может помочь информация из этой статьи – как проявляется ветрянка у взрослых.
Чем лечить стрептодермию у взрослого
Говоря о лечении, настоятельно рекомендуется обратить внимание на то, что на первичном этапе используются специальные антибактериальные промывания и даже повязки. Дерматологи обращают внимание пациентов на то, что:
Дерматологи обращают внимание пациентов на то, что:
- перед этим специалист осуществляет вскрытие пузырьков за счет инъекционной иглы;
- после этого пораженную поверхность кожного покрова обрабатывают при помощи хлоргексидина, зеленки или, например, медицинской синьки;
- после представленных процедур потребуется обязательное применение дезинфицирующих компонентов, а сверху прикладывают антисептическую повязку;
- после того, как пузыри вскроются, а также произойдет заживление очагов с формированием на них сухой пленки – именно в указанный промежуток времени кожный покров допустимо намазывать салициловым вазелином.
Это необходимо вследствие того, что будет способствовать легкому и абсолютно безболезненному удалению верхнего слоя кожного покрова. На время восстановительного процесса не следует купаться, а также допускать любые контакты с водой тех поверхностей кожи, которые являются поврежденными. Для того, чтобы снизить зуд и другие неприятные симптомы, взрослым настоятельно рекомендуется применять специальные антигистаминные компоненты.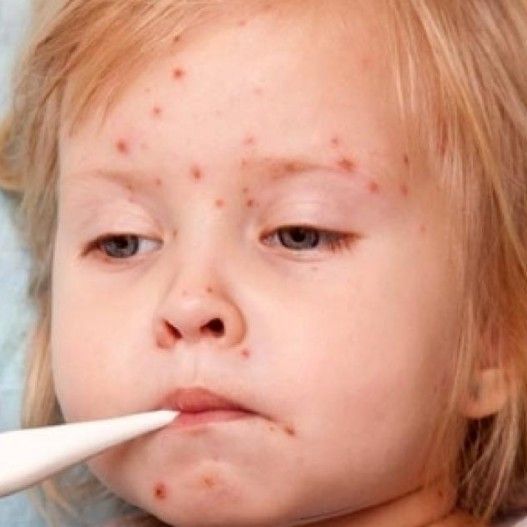 В той ситуации, если стрептодермия характеризуется существенным системным воздействием на человеческий организм, вероятно применение антибиотического состава.
В той ситуации, если стрептодермия характеризуется существенным системным воздействием на человеческий организм, вероятно применение антибиотического состава.
Если у пациента присутствует не только сильная сыпь, но и такая, которая быстро распространяется – следует прибегнуть к гормональной терапии. Это же является настоятельно рекомендованным при поражении глубинных слоев кожного покрова. Обычно в перечне подобных мазей находятся такие составы, как Преднизолон или Гидрокортизон. Однако появляться в рамках восстановительного курса они должны только в том случае, если были предварительно назначены специалистом. Их самостоятельное применение может оказаться крайне нежелательным. Более детально про это можно прочитать в этой стать: чем лечить фурункул на лице.
Применяется ли Мирамистин для лечения
В некоторых случаях, а именно на завершающих стадиях лечения поражения стрептококком у взрослого, допустимо применение такой мази, как Мирамистин. Ее использование также следует обговорить с дерматологом. Однако в подавляющем большинстве случаев ее применяют исключительно для обработки пораженных мест (здоровую кожу лучше не затрагивать). Такое лечение настоятельно рекомендуется продолжать ровно до исключения первых отрицательных симптомов. После этого можно прибегнуть к общеукрепляющим методикам, а также терапии в домашних условиях. Рекомендуем также прочитать о том, как лечить стрептодермию у детей.
Однако в подавляющем большинстве случаев ее применяют исключительно для обработки пораженных мест (здоровую кожу лучше не затрагивать). Такое лечение настоятельно рекомендуется продолжать ровно до исключения первых отрицательных симптомов. После этого можно прибегнуть к общеукрепляющим методикам, а также терапии в домашних условиях. Рекомендуем также прочитать о том, как лечить стрептодермию у детей.
Терапия в домашних условиях
Безусловно, любые попытки, подразумевающие самостоятельное лечение, должны обговариваться с дерматологом.
Если он допускает подобный подход при стрептодермии у взрослого, то можно будет воспользоваться следующим методом:
- Подготавливается специальная настойка из ореховых листьев ореха.
- Две ч. л. сушеных и измельченных листьев грецкого ореха заливают 200 мл кипятка.
- Состав настаивают на протяжении 60 минут, а затем тщательно процеживают.
- Употреблять средство для лечения и исключения симптомов нужно по трети стакана трижды в течение 24 часов – таким же образом можно будет излечить и стрептостафилодермию.

Можно использовать еще один состав, который чаще всего применяют на завершающем этапе лечения, когда стрептодермия уже практически пролечена, но все еще видна на фото. Говоря об этом, обращают внимание на то, что потребуется использовать в равном соотношении измельченную кору дуба, а также цветочную часть ромашки (по одной ст. л.). После этого представленные ингредиенты заливают стаканом кипятка и намазывают проблемные области трижды в течение 24 часов.
Рекомендуем прочитать
как начинается, фото, симптомы, диагностика, лечение и профилактика
Разновидность пиодермии, поражающая кожу, но имеющая не привычную стафилококковую, а стрептококковую природу – это стрептодермия. Первичный элемент – булла (пузырек, везикула), величиной от миллиметра до десятков сантиметров, которая появляется на гиперемированной поверхности эпидермиса, имеет четкие контуры, наполнена гнойным содержимым, имеет тенденцию к слиянию, вскрывается, образуя эрозии, покрытые корочками. Чаще такой процесс наблюдается у женщин, поскольку они являются обладательницами более тонкой, нежной и чувствительной кожи и отличаются непостоянством гормонального фона, а также у пожилых пациентов с нарушенной трофикой дермы.
Чаще такой процесс наблюдается у женщин, поскольку они являются обладательницами более тонкой, нежной и чувствительной кожи и отличаются непостоянством гормонального фона, а также у пожилых пациентов с нарушенной трофикой дермы.
Причины и пути передачи
Триггером стрептодермии является стрептококк – представитель семейства факультативно-анаэробных, транзиторных микроорганизмов, которые постоянно присутствуют на коже взрослых и способны размножаться в присутствии кислорода и без него. Известны 5 штаммов стрептококка, но стрептодермию провоцирует только один – гемолитический стрептококк группы А. В норме иммунной защиты кожи достаточно для того, чтобы нейтрализовать патогенные свойства микроба, контролировать его количественное присутствие на коже. Но при ослаблении естественных защитных сил в силу самых разных обстоятельств: стресс, болезнь, травма – стрептококк начинает молниеносно размножаться и становится источником пиодермии, заразной для окружающих.
Передача инфекции осуществляется через рукопожатие, поцелуй, бытовые предметы. Способствуют этому следующие факторы:
Способствуют этому следующие факторы:
- Ослабление естественной защиты.
- Хронические дерматозы и дерматиты.
- Простуда, гиперинсоляция, другие погодные катаклизмы.
- Голодание, диеты.
- Анемия.
- Дисбаланс электролитов.
- Заболевания желез внутренней секреции.
- Гипергидроз.
- Отсутствие правил личной гигиены.
- Стресс, синдром хронической усталости.
- Проникновение микробов вместе с пылью и потом в микроранку, укус клеща.
- Травмирование кожи.
Классификация
Подход клиницистов к классификации стрептодермии разный. Одни предпочитают делить заболевание на острый и хронический вариант течения. Другие – на поверхностную и глубокую форму. Третьи – выделяют локализованную и диффузную стрептодермию. Но любая классификация касается множества видов заболевания, среди которых:
Стрептококк под увеличением- Импетиго простое стрептококковой природы.
- Импетиго буллезное, смешанного коккового генеза.

- Импетиго околоногтевое, поражающее валики – турниоль.
- Импетиго щелевидное – заеда.
- Простая сухая стрептодермия (стрептококковый лишай).
- Стрептококковая опрелость.
- Панариций поверхностный.
- Вульгарная глубокая эктима.
В дерматологической практике наиболее распространена классификация по степени поражения слоев кожи: глубокая и поверхностная стрептодермия.
Поверхностная
Такая форма заболевания предполагает поражение пиококками верхнего слоя кожи – эпидермиса с образованием импетиго и подразделяется на:
- Импетиго контагиозное, крупнопузырная стрептодермия (единичные пузыри до 2 см в диаметре). Причина – несоблюдение гигиенических норм. Характерна для районов с влажным климатом и имеет сезонность – летнее время. Невероятно заразна.
- Мелкопузырчатая форма поражает кисти рук. Причины – те же. Склонна к эрозированию, коркообразованию. Оставляет после себя пигментацию.
- Ангулит – кроваво-гнойные пузыри в углах рта в результате авитаминоза.

- Поражение ногтевых пластинок (в их ростковой зоне), характеризуется гнойным мокнутием поверхности ногтя.
- Опрелость стрептококкового генеза – сопровождает пожилых пациентов или людей, прикованных к кровати тяжелым недугом. Это репетиция пролежней по своей сути. Площадь пузырного поражения велика, ведущим становится болевой синдром.
Глубокая
Эта форма стрептодермии поражает эпидермис и собственно дерму, образуя вульгарную эктиму, простой лишай и заеду.
Как отличить герпес от стрептодермии?
По своей контагиозности стрептодермия во многом превосходит герпес, но оба заболевания чрезвычайно опасны для окружающих. Имея общие черты в клинических проявлениях, лечатся они совершенно по-разному, поэтому знать отличия одного от другого весьма полезно. Самым важным является момент вскрытия булл. При стрептодермии на месте пузырька остается трещина – дефект ткани, при герпесе – такого нет, кожа после вскрытия булл – не повреждена. Второе отличие в характере зуда. При герпесе он предшествует высыпаниям, при стрептодермии – появляется уже после поражения кожи пустулезной сыпью. Зудит герпес значительно сильнее.
При герпесе он предшествует высыпаниям, при стрептодермии – появляется уже после поражения кожи пустулезной сыпью. Зудит герпес значительно сильнее.
Как начинается стрептодермия у взрослых?
Импетиго и эктима, и любая другая разновидность стрептодермии имеет инкубацию в 7-10 дней. Это достаточно длительный период, поэтому иногда сложно связать первые проявления болезни с моментом инфицирования (контактом с носителем стрептококковой инфекции). Тем более что стрептококк перманентно пребывает на поверхности кожи каждого взрослого, ожидая удобного момента для атаки.
Начало заболевания острое, внезапное, часто на фоне ОРВИ с появлением эритемы на коже, которая оккупирована множеством зудящих пузырьков с мутным содержимым. Везикулы лопаются, образуя эрозии, которые покрываются гнойными корками. Зуд вынуждает пациентов к расчесам, что провоцирует распространение процесса и его хронизацию. Диффузное поражение кожи сопровождается подъемом температуры и симптомами интоксикации. Это – типичная клиника простого стрептококкового импетиго. Далее симптоматика дифференцируется по видам заболевания.
Это – типичная клиника простого стрептококкового импетиго. Далее симптоматика дифференцируется по видам заболевания.
Симптомы различных форм
Каждая разновидность стрептодермии имеет свои клинические особенности:
- Буллезное импетиго характеризуется очень медленным ростом и созреванием булл с плотной эпидермальной оболочкой. Локализуются высыпания на конечностях, реже поражают тело. Внутри везикул гной и стрептококки. Когда буллы вскрываются, на поверхность кожи попадает множество патогенных кокков, которые раздражают рецепторы кожи, вызывая зуд и расчесы. Кроме того, они становятся триггером распространения патологического процесса на соседние участки дермы, вызывая их сухость и раздражение.
- Микротравмы на поверхности кожи – входные ворота для микробов, через которые они проникают в кровь. С током крови микробы попадают в лимфоузлы, где оседают и начинают размножаться. Как только критическая масса превышает допустимую норму, стрептококки выбрасываются в кровь и начинают циркулировать в кровотоке, приводя в самых тяжелых случаях к сепсису.
 Обостряются все хронические недуги, держится высокая температурная реакция организма.
Обостряются все хронические недуги, держится высокая температурная реакция организма. - Околоногтевой панариций – ограниченный вариант буллезного импетиго. Отличие – локализация инфекции: кожные валики в околоногтевой зоне. Те же симптомы, гнойные буллы, эрозирующиеся и покрывающиеся корками желтого цвета (гной). Самым неприятным в этой ситуации является поражение самой ногтевой пластинки с ее постепенным лизисом.
- Поверхностный панариций – спутник пациентов, которые любят грызть ногти. Все те же плотные буллы, оккупирующие околоногтевое пространство, зудящие, мокнущие, коркообразующие. Особенностью заболевания является одновременное присутствие на коже гнойных пузырей и неглубоких подковообразных эрозий, то есть нахождение первичных элементов на разных стадиях развития.
- Заеда стрептококкового генеза – это следствие авитаминоза группы В. Пузырьки высыпают в уголках рта, они мелкие, но затрагивают и эпидермис и дерму, оставляя после себя эрозии, трещины, которые плохо поддаются эпителизации.
 Способствует трудному заживлению постоянная мацерация слюной раневой поверхности. Чаще болеют стрептококковой заедой мужчины-курильщики.
Способствует трудному заживлению постоянная мацерация слюной раневой поверхности. Чаще болеют стрептококковой заедой мужчины-курильщики. - Опрелость в результате стрептококковой атаки характерна для ожирения. Процесс локализуется в складках кожи, доставляют массу неприятностей пациентам, снижается их качество жизни. Пузырьки имеют тенденцию к вскрытию и слиянию. Являются причиной распространения процесса, мокнутия, боли, зуда. Усугубляется это обстоятельство тем, что ожирение обычно сопровождается сахарным диабетом, который вызывает еще более глубокое нарушение обменных процессов, осложняет терапию опрелости, тормозит ее заживление. Заболевание быстро хронизируется и становится источником настоящего страдания.
- Простой лишай или сухая стрептодермия – глубокое поражение дермы. Его особенностью является постоянное присутствие на коже овальных пятен разных оттенков красного цвета. Их поверхность шелушится, поскольку эпидермис, который обычно образует пузырьки, наполненные гноем, в этом случае лишен воспалительного выпота, сухой.
 Располагаются проявления патологического процесса на лице.Эритемы зудят, появляются расчесы, присоединяется вторичная инфекция, и процесс распространяется с лица на плечи, шею, туловище. Если чешуйки удалить, то откроется глубокая язва, которая в свою очередь вновь покроется сухой коркой и исчезнет только с образованием рубчика. Со временем он рассасывается без следа. Долгое время такие пятна не загорают на солнце, оставаясь депигментированными. Но время устраняет и этот дефект, кожа выравнивает свой оттенок. Несвоевременно начатая терапия приводит к хронизации.
Располагаются проявления патологического процесса на лице.Эритемы зудят, появляются расчесы, присоединяется вторичная инфекция, и процесс распространяется с лица на плечи, шею, туловище. Если чешуйки удалить, то откроется глубокая язва, которая в свою очередь вновь покроется сухой коркой и исчезнет только с образованием рубчика. Со временем он рассасывается без следа. Долгое время такие пятна не загорают на солнце, оставаясь депигментированными. Но время устраняет и этот дефект, кожа выравнивает свой оттенок. Несвоевременно начатая терапия приводит к хронизации.
Диагностика
Обычно клинические проявления стрептодермии, правильно собранный анамнез, исключение заболеваний со схожей симптоматикой (дерматита, экземы, стафилококкового и микотического поражения кожи) позволяет поставить предварительный диагноз уже на стадии первичного осмотра. Но окончательный вердикт всегда подтверждается лабораторно, нахождением возбудителя. Хронизация процесса предполагает полное обследование пациента на сопутствующие соматические патологии: болезни системы пищеварения, эндокринные нарушения, сосудистые проблемы.
Хронизация процесса предполагает полное обследование пациента на сопутствующие соматические патологии: болезни системы пищеварения, эндокринные нарушения, сосудистые проблемы.
Алгоритм клинико-лабораторно-инструментального обследования выглядит следующим образом:
- Опрос и физикальный осмотр пациента.
- Направление на консультацию к узким специалистам.
- Анализ полученных данных.
- ОАК, ОАМ.
- Анализ крови на глюкозу.
- Биохимия плазмы на гормоны щитовидной железы.
- Бакпосев содержимого буллы на питательные среды с определением чувствительности высеянного возбудителя к антибиотикам.
- Копрограмма.
- Кал на яйца глист.
- УЗИ органов брюшной полости.
- ФГДЭС.
Способы и особенности лечения
Основной задачей комплексной терапии заболевания является блокировка распространения инфекции. Для этого пациентам необходимо, прежде всего, строго соблюдать несколько общих для всех типов стрептодермии правил поведения:
- На протяжении всего курса терапии (от недели до двух) существует строгий запрет на все водные процедуры.
 Воду заменяют спиртовые растворы и антисептики, поскольку она – отличная среда для стрептококковой интервенции.
Воду заменяют спиртовые растворы и антисептики, поскольку она – отличная среда для стрептококковой интервенции. - Вводится гипоаллергенный рацион питания с целью предупреждения осложнений.
- С кожей соприкасается одежда только из натуральных тканей.
Вторая линия защиты от диффузного поражения кожи – это наружные средства: мази, примочки, анилиновые краски. С успехом используют: Эритромициновую мазь, Альтабакс, Фузидерм, Бактробан, ежедневно смазывая только эрозивные поверхности. Каждая блокирует размножение микробов. Из примочек лучшей считается кора дуба. Из нее делают повязки, которые меняют по мере их высыхания. Дезинфицирующим составом, который применяют при вскрытии пузырьков, является Риванол, Эритромицин, Этакридин. Воспаление купируют Тридермом или Лоринденом. Усилить эффект могут средства для приема внутрь: Аугументин, Амоксициллин по грамму в день.
Особенно плохо купируется стрептодермия в области волосистой части кожи головы, на лице, слизистых носа и полости рта. Предпочтительнее – Нитрат серебра, Хлоргексин, Салициловый спирт. Интенсивный зуд устраняют назначением антигистаминов: Супрастин, Тавегил, Димедрол. Для стимулирования иммунитета используют поливитамины. Кроме того, применяют иммуномодуляторы: Иммунал, Имупрет, Ингавирин. Диффузная срептодермия требует системных АБ: Флемоксина Солютаб, Амоксиклав, Азитромицин, Амиксициллин.
Предпочтительнее – Нитрат серебра, Хлоргексин, Салициловый спирт. Интенсивный зуд устраняют назначением антигистаминов: Супрастин, Тавегил, Димедрол. Для стимулирования иммунитета используют поливитамины. Кроме того, применяют иммуномодуляторы: Иммунал, Имупрет, Ингавирин. Диффузная срептодермия требует системных АБ: Флемоксина Солютаб, Амоксиклав, Азитромицин, Амиксициллин.
Восстановить микрофлору кишечника после интенсивного лечения антибиотиками поможет Линекс, Бифидумбактерин. Существенно облегчить сопутствующую симптоматику способны УФО и УВЧ. Народные средства назначают в качестве фона: настои ромашки, календулы, чистотела. Повышает иммунитет эхинацея, элеутерококк, шиповник. Ореховый настой противостоит микробам. Если терапия была начата с опозданием или выбраны неадекватные препараты, стрептодермия осложняется. Возможно развитие:
- Рубцевания с остаточными шрамами.
- Септического процесса.
- Интоксикации.
- Хронизации.
Однако самым серьезным осложнением по праву признан стрептококковый гломерулонефрит.
Лечение во время беременности
Опасна нелеченная стрептодермия и для плода. Во время беременности токсины гемолитического стрептококка мамы способны негативно повлиять на развитие будущего ребенка. Это касается всех триместров и родоразрешения (контактным путем). Лечить стрептодермию необходимо, но только под наблюдением опытного дерматолога, особенно в первую половину беременности.
Если у беременной обнаружены признаки поражения кожи, следует:
- Немедленно обратиться к врачу-дерматологу.
- Выполнять все назначения, сделанные доктором.
- Использовать местные антибактериальные препараты, при необходимости – коротким курсом – антибиотики внутрь.
- Ежедневно дезинфицировать здоровую кожу.
- Участки стрептодермии закрывать стерильными повязками.
- Принимать поливитамины.
- Избегать расчесов.
БезОков напоминает: только факты
Стрептодермия поражает людей любого пола и возраста, чаще всего локализуясь на лице, в уголках рта и на подбородке. Лето – сезон стрептодермии. В зоне риска оказываются пациенты с иммунодефицитом и заядлые курильщики. Соблюдение правил личной гигиены – надежная страховка от заболевания, которое можно вылечить, только устранив первопричину – стрептококк.
Лето – сезон стрептодермии. В зоне риска оказываются пациенты с иммунодефицитом и заядлые курильщики. Соблюдение правил личной гигиены – надежная страховка от заболевания, которое можно вылечить, только устранив первопричину – стрептококк.
Профилактика
Санитарная грамотность населения – основа профилактики стрептодермии. Для сохранения здоровья необходимо:
- Мыть руки каждый раз, возвращаясь с улицы.
- Обязательно умываться после посещения общественных мест.
- Не забывать о правилах личной гигиены.
- Содержать в полном порядке ногти.
- Придерживаться здорового образа жизни.
- Немедленно дезинфицировать любую микротравму кожи.
- Санировать очаги хронической инфекции.
- Изолировать заболевшего стрептодермией от других членов семьи.
- Повышать иммунитет.
- Своевременно обращаться за медицинской помощью.

Симптомы, причины, изображения и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое импетиго?
Импетиго — распространенная и заразная кожная инфекция. Бактерии, такие как Staphylococcus aureus или Streptococcus pyogenes , инфицируют внешние слои кожи, называемые эпидермисом. Чаще всего поражаются лицо, руки и ноги.
Любой может получить импетиго, но чаще всего оно поражает детей, особенно в возрасте от 2 до 5 лет.
Инфекция часто начинается с небольших порезов, укусов насекомых или сыпи, такой как экзема, — в любом месте, где есть повреждения кожи. Но это может произойти и на здоровой коже.
Это называется первичным импетиго, поражает здоровую кожу и вторичным импетиго , когда оно возникает на поврежденной коже. Это различие не всегда легко или необходимо.
Импетиго — старое заболевание.Название восходит к Англии 14 века и происходит от латинского слова impetere, что означает «атаковать». «Атака» кажется подходящим описанием для этой легко распространяемой инфекции.
Бактерии размножаются в жарких и влажных условиях. Таким образом, импетиго имеет тенденцию быть сезонным, достигая пика летом и осенью в северном климате. В теплом и влажном климате это происходит круглый год.
По оценкам, 162 миллиона детей во всем мире одновременно страдают импетиго. Импетиго чаще встречается в развивающихся странах и в бедных районах промышленно развитых стран.Наибольшее количество случаев заболевания зарегистрировано в таких регионах, как Океания, включая Австралию, Новую Зеландию и ряд других стран.
Импетиго — инфекция, вызываемая штаммами стафилококковых или стрептококковых бактерий. Эти бактерии могут попасть в ваше тело через порезы, царапины, укусы насекомых или сыпь на коже. Затем они могут вторгнуться и колонизировать.
Состояние может быть заразным. Вы можете заразиться этими бактериями, если дотронетесь до ран человека с импетиго или прикоснетесь к таким предметам, как полотенца, одежда или простыни, которыми пользовался человек.
Однако эти бактерии также распространены в нашей окружающей среде, и у большинства людей, которые вступают с ними в контакт, не обязательно развивается импетиго.
Некоторые люди обычно переносят стафилококковые бактерии внутри носа. Они могут заразиться, если бактерии распространятся на их кожу.
Взрослые и дети подвергаются более высокому риску импетиго, если они:
Первыми признаками импетиго являются красноватые язвы на коже, часто сгруппированные вокруг носа и губ. Эти язвы быстро превращаются в пузыри, сочатся и лопаются, а затем образуют желтоватую корку.Грозди волдырей могут расширяться и покрывать большую часть кожи. Иногда красные пятна просто образуют желтоватую корку без видимых пузырей.
Язвы могут быть зудящими и иногда болезненными. После фазы корки они образуют красные пятна, которые блекнут, не оставляя рубцов.
После фазы корки они образуют красные пятна, которые блекнут, не оставляя рубцов.
Младенцы иногда имеют менее распространенный тип импетиго с более крупными волдырями вокруг области подгузника или в складках кожи. Эти наполненные жидкостью пузыри вскоре лопаются, оставляя чешуйчатый ободок, называемый воротничком.
Импетиго может вызывать дискомфорт.Иногда это может быть увеличение лимфатических узлов в области вспышки или повышение температуры тела.
При подозрении на импетиго рекомендуется обратиться к врачу. Ваш врач обычно может диагностировать инфекцию по внешнему виду.
Если язвы не исчезнут после лечения, врач может посеять культуру бактерий. Для этого нужно взять немного жидкости, которая выходит из язвы, и проверить ее, чтобы увидеть, какой тип бактерий вызвал ее, чтобы определить, какие антибиотики лучше всего подействуют против нее.
Антибиотики эффективны против импетиго. Какой тип антибиотика вы получите, зависит от того, насколько обширны или серьезны волдыри.
Если у вас импетиго только на небольшом участке кожи, местное лечение антибиотиками является предпочтительным. Варианты включают крем или мазь с мупироцином (Бактробан или Центани) и мазь с ретапамулином (Альтабакс).
Если импетиго серьезное или широко распространенное, врач может назначить пероральные антибиотики, такие как амоксициллин / клавуланат (Аугментин), определенные цефалоспорины или клиндамицин (Клеоцин).Эти препараты могут действовать быстрее, чем местные антибиотики, но они не обязательно лучше справляются с инфекцией.
Пероральные антибиотики также могут вызывать больше побочных эффектов, чем местные антибиотики, например тошноту.
При лечении импетиго обычно проходит через 7-10 дней. Если у вас есть основная инфекция или кожное заболевание, инфекция может зажить дольше.
Хотя импетиго чаще встречается у маленьких детей, взрослые тоже могут им заболеть. Импетиго настолько заразно, что может распространяться при любом тесном контакте. Взрослые, занимающиеся спортом, часто заражаются им при кожном контакте.
Взрослые, занимающиеся спортом, часто заражаются им при кожном контакте.
Симптомами импетиго у взрослых являются язвы вокруг носа и рта или других открытых участков тела, которые разламываются, сочатся и затем покрываются коркой.
Обычно импетиго — это легкое кожное заболевание, но взрослые имеют более высокий риск осложнений, чем дети. К ним относятся:
Импетиго — не единственная инфекционная сыпь, которую получают взрослые. Вот еще несколько инфекционных заболеваний кожи.
Дети младшего возраста — наиболее вероятная возрастная группа для развития импетиго.Инфекция у маленьких детей выглядит иначе, чем у взрослых. Родители могут видеть язвы вокруг носа и рта своего ребенка, а также на туловище, руках, ногах и в области подгузников.
У маленьких детей часто причиной является царапина от укуса насекомого или царапина на коже. Расчесывание позволяет бактериям попасть на кожу.
Продолжение царапания может вызвать более серьезную инфекцию или привести к образованию рубцов.
Родители могут помочь предотвратить осложнения, прикрыв язвы и обрезав ногти своему ребенку.
Существует три типа импетиго в зависимости от бактерий, которые их вызывают, и язв, которые они образуют. Каждый тип проходит ряд этапов.
Небуллезное
Небуллезное импетиго в основном вызывается Staphylococcus aureus. Это наиболее распространенная форма импетиго, вызывающая примерно 70 процентов случаев.
Проходит следующие стадии:
- Обычно начинается с красноватых зудящих язв вокруг рта и носа.
- Язвы открываются, оставляя вокруг них красную и раздраженную кожу.
- Образуется коричневато-желтая корочка.
- Когда корки заживают, появляются красноватые пятна, которые тускнеют и не оставляют шрамов.
Буллезный
Буллезный импетиго почти всегда вызывается бактериями Staphylococcus aureus .
- Обычно образуются более крупные волдыри или пузыри, заполненные прозрачной жидкостью, которая может становиться темнее и мутнее.
 Волдыри начинаются на неповрежденной коже и не окружены красноватыми участками.
Волдыри начинаются на неповрежденной коже и не окружены красноватыми участками. - Волдыри становятся мягкими и прозрачными, а затем лопаются.
- Желтоватая язва с твердой коркой образуется в том месте, где вскрылись волдыри.
- Волдыри обычно не оставляют шрамов после заживления.
Ecthyma
Эта более серьезная инфекция встречается гораздо реже. Иногда это случается, когда импетиго не лечить. Эктима проникает в кожу глубже, чем другие формы импетиго, и она более серьезна.
- Инфекция образует болезненные волдыри на коже ягодиц, бедер, ног, лодыжек и ступней.
- Волдыри превращаются в заполненные гноем язвочки с более толстой коркой.
- Часто кожа вокруг язв краснеет.
- Язвы от эктимы заживают медленно и после заживления могут оставлять рубцы.
Антибиотики являются основным средством лечения импетиго, но вы можете помочь быстрее вылечить инфекцию с помощью домашнего лечения в дополнение к лечению, рекомендованному вашим врачом.
Очищайте и замачивайте раны три-четыре раза в день, пока они не заживут. Осторожно промойте язвочки теплой водой с мылом, а затем удалите корочки.После обработки язв тщательно вымойте руки, чтобы не допустить распространения инфекции.
Высушите область и нанесите рецептурную мазь с антибиотиком, как указано. Затем слегка накройте язвы марлей, если они находятся в зоне, где вы можете это сделать.
При незначительной вспышке вы можете использовать безрецептурную мазь с антибиотиком. Наносите ее три раза в день после очистки пораженного участка. Затем накройте ранку повязкой или марлей. Если через несколько дней вы не заметите улучшения, обратитесь к врачу.
Еще одна домашняя процедура — это 15-минутная ванна с очень разбавленным раствором бытового отбеливателя (2,2 процента). Это уменьшает количество бактерий на коже, если вы используете его регулярно.
Для полноразмерной ванны используйте 1/2 стакана отбеливателя. Смойте теплой водой и затем вытрите насухо.
Будьте осторожны, если у вас чувствительная кожа. У некоторых людей бывает аллергическая реакция на отбеливатель.
Ряд домашних средств можно также приобрести в аптеке или магазине натуральных продуктов.Их правильное использование может повысить шансы на то, что они помогут вашему импетиго, хотя не было доказано, что они эффективно лечат импетиго сами по себе.
Детям с импетиго следует оставаться дома до тех пор, пока они не перестанут быть заразными, если поражения невозможно надежно покрыть. Взрослые, которые работают на работе, предполагающей тесный контакт, должны спросить своего врача, когда им безопасно вернуться на работу.
Хорошая гигиена — это не проблема. 1 способ предотвратить импетиго. Следуйте этим советам:
- Часто купайтесь и мойте руки, чтобы уменьшить количество кожных бактерий.
- Закройте раны на коже или укусы насекомых, чтобы защитить область.
- Держите ногти подстриженными и чистыми.
- Не трогайте открытые раны и не царапайте их.
 Это приведет к распространению инфекции.
Это приведет к распространению инфекции. - Вымойте все, что соприкасается с язвами импетиго, горячей водой с отбеливателем для стирки.
- Меняйте постельное белье, полотенца и одежду, часто контактирующую с язвами, до тех пор, пока язвы не перестанут быть заразными.
- Очистите и продезинфицируйте поверхности, оборудование и игрушки, которые могли соприкасаться с импетиго.
- Не передавайте личные вещи людям, страдающим импетиго.
Открытые язвы очень заразны. Расчесывание язв может распространить инфекцию с одного места на коже на другое или к другому человеку. Инфекция также может распространяться от всего, к чему прикасается инфицированный человек.
Импетиго иногда называют школьной болезнью, поскольку оно легко распространяется. Он может быстро передаваться от ребенка к ребенку в классе или детском саду, где дети находятся в тесном контакте.По той же причине он легко распространяется в семьях.
Гигиена — ключ к сдерживанию распространения импетиго. Если у вас или вашего ребенка импетиго, вымойте и продезинфицируйте все, с чем может контактировать инфекция, включая одежду, постельное белье, полотенца, игрушки или спортивный инвентарь.
Если у вас или вашего ребенка импетиго, вымойте и продезинфицируйте все, с чем может контактировать инфекция, включая одежду, постельное белье, полотенца, игрушки или спортивный инвентарь.
Антибиотики для местного применения, такие как мупироцин, обычно могут избавить от импетиго за несколько дней и сократить время, в течение которого болезнь является заразной. Пероральные антибиотики предотвращают заразность инфекции через 24-48 часов.
Как и импетиго, герпес — это волдыри, образующиеся вокруг рта. Вы также можете увидеть их на носу или пальцах.
Герпес вызывается вирусом простого герпеса (ВПГ). Этот вирус бывает двух форм: HSV-1 и HSV-2. Обычно ВПГ-1 вызывает герпес, а ВПГ-2 — генитальный герпес.
Противовирусные кремы и таблетки при необходимости лечат герпес. Вы можете передать или заразиться вирусом, вызывающим герпес, через поцелуи. Язвы остаются заразными до тех пор, пока не покрываются коркой, поэтому не целовайте тех, у кого до этого времени не было герпеса.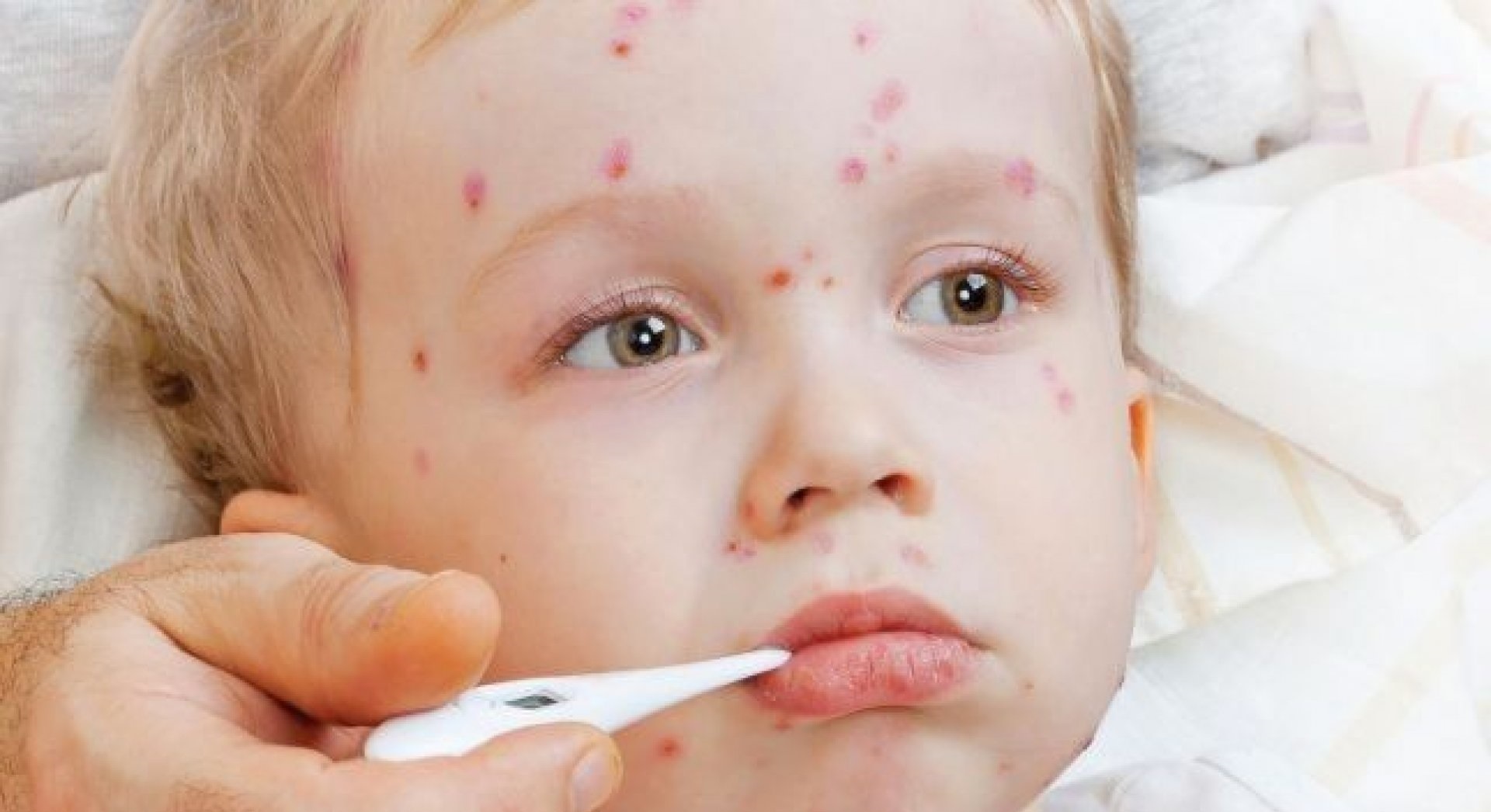
Герпес формируется в пять этапов. Узнайте, чего ожидать после появления одного всплывающего окна.
Эфирные масла — это жидкости, получаемые из растений. Десятки эфирных масел обладают антибактериальными свойствами. Это говорит о том, что эфирные масла могут быть полезны для лечения импетиго, хотя в настоящее время нет исследований, подтверждающих это.
Эти продукты могут иметь преимущества перед антибиотиками, потому что некоторые бактерии, вызывающие импетиго, стали устойчивыми к современным антибиотическим препаратам.
Масло герани, пачули и чайного дерева — вот некоторые из эфирных масел, которые могут быть полезны при лечении импетиго.
Перед тем, как попробовать какое-либо эфирное масло или другое альтернативное лечение, поговорите со своим врачом. Некоторые из этих продуктов могут вызывать побочные эффекты и могут быть небезопасны для всех.
Существует более 90 различных типов эфирных масел. У каждого есть свои уникальные преимущества для здоровья.
Стригущий лишай — это грибковая инфекция кожи. Название связано с кольцевидной формой красных выступающих участков кожи, которые он производит.В отличие от импетиго, стригущий лишай не вызывает желтых корок.
Вы можете заразиться стригущим лишаем при прямом контакте или при обмене личными вещами с инфицированными людьми. Кольцо может появиться на коже черепа, тела, кожи вокруг паха (так называемый зуд спортсмена) или ступнях (так называемая стопа спортсмена).
Обычно применяется противогрибковый крем для кожи. Некоторые продукты продаются без рецепта. Другие требуют рецепта от врача.
Стригущий лишай — это раздражающая и зудящая проблема.Соблюдение правил гигиены может помочь предотвратить его появление или повторное появление.
Рожа — это бактериальная инфекция, поражающая верхние слои кожи. Это вызвано теми же стрептококковыми бактериями, которые вызывают фарингит. Подобно импетиго, эти бактерии проникают в кожу через открытую рану или трещину.
Рожа вызывает появление волдырей на лице и ногах. Другие симптомы включают жар и озноб.
Врачи обычно назначают пероральные антибиотики для лечения инфекции.В более тяжелых случаях может потребоваться лечение антибиотиками внутривенно в больнице.
Лечение обычно очень эффективно для устранения инфекции. Отсутствие лечения рожи может увеличить риск серьезных осложнений.
Экзема не инфекция. Вместо этого это может быть реакция на вещества в вашем окружении, такие как моющее средство, металл или латекс, или это может быть связано с аллергией или астмой.
Симптомы экземы включают:
Один тип, называемый дисгидротической экземой, вызывает образование крошечных волдырей, заполненных жидкостью, на руках или ногах.Эти волдыри могут чесаться или болеть.
Люди, страдающие аллергией, чаще болеют экземой. Избегание вещества, вызвавшего кожную реакцию, может предотвратить ее в будущем.
Экзема бывает семи различных типов. Узнайте, как их идентифицировать.
Импетиго — очень заразная бактериальная инфекция кожи, которая обычно не является серьезной. Он быстрее проходит при приеме антибиотиков и требует соблюдения правил гигиены, чтобы предотвратить распространение.
Если вы подозреваете, что у вас или у вашего близкого импетиго, обратитесь к врачу для диагностики.
Симптомы, причины, осложнения и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое скарлатина?
Скарлатина, также известная как скарлатина, представляет собой инфекцию, которая может развиться у людей с ангины. Для него характерна ярко-красная сыпь на теле, обычно сопровождающаяся высокой температурой и болью в горле. Те же бактерии, которые вызывают ангины, также вызывают скарлатину.
Скарлатина поражает в основном детей в возрасте от 5 до 15 лет. Раньше это была серьезная детская болезнь, но сегодня она часто менее опасна. Лечение антибиотиками на ранних стадиях болезни помогло ускорить выздоровление и уменьшить тяжесть симптомов.
Лечение антибиотиками на ранних стадиях болезни помогло ускорить выздоровление и уменьшить тяжесть симптомов.
Сыпь — самый частый признак скарлатины как у взрослых, так и у детей. Обычно она начинается с красной пятнистой сыпи и становится тонкой и шероховатой, как наждачная бумага. Сыпь алого цвета — это то, что дало название скарлатине.Сыпь может появиться за два-три дня до того, как человек почувствует себя плохо, или через семь дней после этого.
Сыпь обычно начинается на шее, паху и под мышками. Затем он распространяется на остальную часть тела. Складки кожи в подмышечных впадинах, локтях и коленях также могут стать более красными, чем окружающая кожа.
Примерно через семь дней после исчезновения сыпи кожа на кончиках пальцев рук и ног и в паху может отслоиться. Это может длиться несколько недель.
Другие общие симптомы скарлатины включают:
Скарлатина вызывается Streptococcus группы A или Streptococcus pyogenes , которые являются бактериями, которые могут жить во рту и носовых проходах. Люди являются основным источником этих бактерий. Эти бактерии могут производить токсин или яд, вызывающий ярко-красную сыпь на теле.
Люди являются основным источником этих бактерий. Эти бактерии могут производить токсин или яд, вызывающий ярко-красную сыпь на теле.
Инфекция может распространяться за два-пять дней до того, как человек почувствует себя плохо, и может распространяться через контакт с каплями слюны инфицированного человека, выделениями из носа, чиханием или кашлем. Это означает, что любой человек может заразиться скарлатиной, если он вступит в прямой контакт с этими инфицированными каплями, а затем коснется своего рта, носа или глаз.
Вы также можете заболеть скарлатиной, если будете пить из того же стакана или есть из той же посуды, что и инфицированный человек.В некоторых случаях стрептококковая инфекция группы А передается через зараженную пищу.
Стрептококковая инфекция группы А может вызывать у некоторых людей кожную инфекцию. Эти кожные инфекции, известные как целлюлит, могут передавать бактерии другим людям. Однако прикосновение к сыпи при скарлатине не приведет к распространению бактерий, поскольку сыпь является результатом действия токсина, а не самих бактерий.
Скарлатина поражает в основном детей в возрасте от 5 до 15 лет. Вы заражаетесь скарлатиной в результате тесного контакта с инфицированными людьми.
В большинстве случаев сыпь и другие симптомы скарлатины проходят примерно через 10 дней — 2 недели после лечения антибиотиками. Однако скарлатина может вызвать серьезные осложнения. К ним могут относиться:
Инфекций уха, абсцессов горла и пневмонии лучше всего избежать, если скарлатину лечить быстро с помощью соответствующих антибиотиков. Известно, что другие осложнения являются результатом иммунного ответа организма на инфекцию, а не самих бактерий.
Врач вашего ребенка сначала проведет медицинский осмотр, чтобы проверить наличие признаков скарлатины.Во время обследования врач особенно внимательно следит за состоянием языка, горла и миндалин вашего ребенка. Они также будут искать увеличенные лимфатические узлы и изучать внешний вид и текстуру сыпи.
Если врач подозревает, что у вашего ребенка скарлатина, он, скорее всего, возьмет мазок с задней стенки горла вашего ребенка, чтобы взять образец его клеток для анализа. Это называется мазком из зева и используется для создания посева из зева.
Это называется мазком из зева и используется для создания посева из зева.
Затем образец будет отправлен в лабораторию для определения наличия группы A Streptococcus .Есть также экспресс-мазок из горла, который можно провести в офисе. Это может помочь определить инфекцию стрептококка группы А, пока вы ждете.
Скарлатина лечится антибиотиками. Антибиотики убивают бактерии и помогают иммунной системе организма бороться с бактериями, вызывающими инфекцию. Убедитесь, что вы или ваш ребенок прошли весь курс прописанных лекарств. Это поможет предотвратить развитие осложнений и дальнейшее развитие инфекции.
Вы также можете давать некоторые безрецептурные (OTC) лекарства, такие как ацетаминофен (тайленол), от лихорадки и боли.Посоветуйтесь со своим врачом, чтобы узнать, достаточно ли возраст вашего ребенка для приема ибупрофена (Адвил, Мотрин). Взрослые могут использовать ацетаминофен или ибупрофен.
Аспирин никогда не следует использовать в любом возрасте во время болезни с лихорадкой из-за повышенного риска развития синдрома Рея.
Врач вашего ребенка может также назначить другие лекарства, чтобы облегчить боль при ангине. Другие лекарства включают в себя ледяное мороженое, мороженое или теплый суп. Полоскание горла соленой водой и использование увлажнителя холодного воздуха также могут уменьшить тяжесть боли в горле.
Также важно, чтобы ваш ребенок пил много воды, чтобы избежать обезвоживания.
Ваш ребенок может вернуться в школу после того, как он принял антибиотики в течение как минимум 24 часов и у него больше не будет температуры.
В настоящее время вакцины против скарлатины или стрептококка группы А не существует, хотя многие потенциальные вакцины находятся в стадии клинической разработки.
Соблюдение правил гигиены — лучший способ предотвратить скарлатину. Вот несколько советов по профилактике, которым нужно следовать и обучать своих детей:
- Мойте руки перед едой и после посещения туалета.
- Мойте руки всякий раз, когда кашляете или чихаете.
- Прикрывайте рот и нос при чихании или кашле.

- Не делитесь посудой и стаканами с другими, особенно в группах.
Скарлатину необходимо лечить антибиотиками. Однако есть вещи, которые вы можете сделать, чтобы облегчить симптомы и дискомфорт, связанные со скарлатиной. Вот несколько средств, которые стоит попробовать:
Что такое стрептодермия? причины, симптомы и лечение
Стрептодермия — довольно распространенное кожное заболевание инфекционного происхождения.По статистике, этим недугом часто болеют дети. Именно поэтому многих родителей интересуют вопросы о том, что такое стрептодермия и какими симптомами она сопровождается. Ведь чем раньше будет начата терапия, тем легче будет процесс заживления.
Что такое стрептодермия? Причины болезни
Как уже было сказано, это инфекционное заболевание. Возбудителем в этом случае выступают стрептококки. Возбудители передаются контактным путем при общении с инфицированным человеком.Кроме того, распространен общий способ передачи, например, при совместном использовании предметов домашнего обихода, полотенец, постельного белья, одежды и т. Д.
Д.
Именно поэтому стрептодермия чаще всего встречается у детей (фото в статье), посещающих детские сады, школы, клубы и т. Д. Ведь в закрытых группах малыши находятся в тесном контакте, вместе делятся игрушками.
Что такое стрептодермия и каковы ее симптомы?
Как правило, первые признаки болезни появляются через неделю после заражения.В большинстве случаев стрептодермия наблюдается на лице, коже рук, плеч, ног. Заболевание начинается с появления небольших розовых пятен. Субъективные ощущения чаще всего отсутствуют, лишь некоторые пациенты жалуются на легкий зуд и жжение. В некоторых случаях наблюдается покраснение и припухлость прилегающей здоровой ткани.
По мере развития инфекции пятна могут расти, сливаться с краями и образовывать большие участки повреждения. Через несколько дней образуются небольшие гнойнички, которые впоследствии вскрываются, образуя раны и покрывая кожу желтоватыми корками.
Если болезнетворные микроорганизмы поразили только верхние слои кожи, то после затухания болезни на ней образуются участки гипопигментации, которые со временем исчезают. Но если болезнь поразила ткань ростка, то образование больших рубцов.
Но если болезнь поразила ткань ростка, то образование больших рубцов.
При отсутствии своевременного лечения заболевание может перейти в хроническую форму. Также этому способствует снижение иммунитета, переохлаждение или перегрев кожи, несоблюдение правил личной гигиены, наличие травм и повреждений.Часто хронической стрептодермией страдают люди с диабетом и почечной недостаточностью.
Как лечится стрептодермия?
Конечно же, при первых проявлениях болезни нужно обращаться к дерматологу. Что такое стрептодермия и как от нее избавиться, знает только специалист. Для постановки точного диагноза врачу понадобится результат микроскопического исследования соскоба кожи.
Чаще всего для излечения и соблюдения определенных правил достаточно местного лечения.В частности, пустулы и пустулы на коже вскрывают стерильными иглами, а затем обрабатывают антисептиками. Зеленка, метиленовый синий и некоторые другие препараты отлично справляются с этой задачей. Иногда дополнительно назначают антибиотики, а пораженные участки кожи обрабатывают специальными мазями, например, препаратом «Синтомицин».
Во время лечения рекомендуется придерживаться гипоаллергенной диеты. Не следует носить тесную одежду из синтетических тканей, так как это приводит к усилению потоотделения и, соответственно, ухудшает состояние пациента.Также необходимо ограничить контакт с водой, так как это может привести к распространению инфекции. Здоровую кожу нужно протирать ватным тампоном, смоченным кипяченой водой или отваром ромашки.
В более тяжелых случаях пациентам назначают витамины, иммуномодуляторы. Пригодится и медицинское ультрафиолетовое излучение.
Лечение стрептодермии в домашних условиях у детей и взрослых
Стрептодермия — инфекционное заболевание. Чаще всего это заболевание поражает людей с ослабленным иммунитетом и хроническими заболеваниями, а также детей.Существует несколько схем лечения этого заболевания, возможно лечение стрептодермии в домашних условиях.
Характеристики Streptococcus
Бактерия стрептококка постоянно присутствует на нашей коже. Из-за своего иммунитета стрептококк не может проникнуть и вызвать воспаление. Если на коже есть даже незначительные царапины или ослаблен иммунитет человека, бактерия проникает в подкожные слои.
Из-за своего иммунитета стрептококк не может проникнуть и вызвать воспаление. Если на коже есть даже незначительные царапины или ослаблен иммунитет человека, бактерия проникает в подкожные слои.
Streptococcus вызывает такое заболевание, как стрептодермия, лечение, фото, симптомы и диагностика которого описаны ниже.Стрептодермия опасна, потому что стрептококки группы А патогенны для почек и сердца и могут вызывать аллергию или аутоиммунные заболевания.
Любопытные факты о стрептодермии
- Помимо стрептодермии, стрептококк вызывает ангина, бронхит, менингит и многие другие заболевания.
- Среди детских дерматологических заболеваний лидирует по распространенности стептодермия.
- Стрептококк вызывает около половины всех кожных заболеваний.
- Стрептодермия чаще встречается в южных странах с субтропическим и тропическим климатом.
Сухая стрептодермия или лишай
Сухая стрептодермия, симптомы и лечение которой отличаются от других форм болезни, также вызывается бактериями Streptococcus. В простонародье это принято называть обделенным. Легко распространяется между людьми. При своевременном лечении сухая стрептодермия не оставит следов на коже. Положительный результат при лечении дают как лечебные, так и народные средства.
В простонародье это принято называть обделенным. Легко распространяется между людьми. При своевременном лечении сухая стрептодермия не оставит следов на коже. Положительный результат при лечении дают как лечебные, так и народные средства.
Из причин заболевания можно выделить укусы насекомых, купание в бассейне с зараженной водой, тонкий эпидермис. Сухая стрептодермия может передаваться через одежду, руки, игрушки. Весной, когда иммунитет снижен и не хватает витаминов, гораздо чаще встречается сухая стрептодермия. Лечение в домашних условиях нужно проводить одновременно с приемом препаратов для повышения иммунитета.
Заболевание представляет собой сухое пятно диаметром до 5 сантиметров белого или розового цвета, покрытое корочкой.Чаще всего поражаются лицо, уши, нижняя челюсть, реже заболевание возникает на спине и конечностях. Быстро развивается сухая стрептодермия, температура тела не повышается, возникает зуд.
Отличить сухую стрептодермию от грибковых заболеваний позволяет диагностика путем посева биологического материала. Для лечения врач назначает курс антибиотиков, витаминов. Пораженные участки кожи обрабатывают дезинфицирующими средствами, такими как фукорцин, йод, бриллиантовый зеленый, а затем мазями, содержащими антибиотики.
Для лечения врач назначает курс антибиотиков, витаминов. Пораженные участки кожи обрабатывают дезинфицирующими средствами, такими как фукорцин, йод, бриллиантовый зеленый, а затем мазями, содержащими антибиотики.
Народная медицина предлагает множество рецептов от таких заболеваний, как сухая стрептодермия. Лечение в домашних условиях можно проводить спиртовыми настойками коры бузины, календулы, грецкого ореха.
Пятна, оставшиеся на коже после выздоровления, через некоторое время исчезают.
Стрептодермия у взрослых
У взрослых стрептодермия редко вызывается кожными ранами; скорее, это может проявиться как вторичная инфекция. Он также может передаваться при контакте с инфицированными взрослыми и детьми через обычные предметы.
У взрослых болезнь протекает легче, чем у детей. В течение трех недель стрептодермия может пройти у взрослых, которые лечились без лекарств. Заболевание может распространяться по коже.
Болезненные ощущения при стрептодермии у взрослых практически отсутствуют, только при попадании инфекции на язвы может возникнуть воспаление и повышение температуры тела. В острой стадии болезни появляется зуд и жжение. У больных сахарным диабетом процесс заживления может занять несколько месяцев.
В острой стадии болезни появляется зуд и жжение. У больных сахарным диабетом процесс заживления может занять несколько месяцев.
Самая большая ошибка, которую совершают взрослые при лечении стрептодермии, — это отказ идти к врачу для самолечения.Как правило, лечение стрептодермии в домашних условиях антибактериальными препаратами до постановки диагноза может изменить клиническую картину, что затем затруднит постановку точного диагноза.
Лечение следует проводить комплексно, при отсутствии противопоказаний врач назначает физиотерапевтические процедуры. Избегайте контакта с химическими веществами и водой.
Лечение взрослых
Лечение стрептодермии народными средствами часто бывает эффективным. Есть несколько рецептов:
- обработка пораженных участков кожи винным камнем до 5 раз в сутки;
- хорошо заживают компрессы из корня любистока;
- за 3-4 процедуры справиться со стрептодермией поможет протирание настойки на воде чемерицы;
- внутрь на 100 мл перед едой можно применить кору белой ивы, заварить кипятком и настаивать на ночь;
- укрепить иммунитет поможет настойка эхинацеи — ее следует принимать по 10 капель, растворенных в 15 мл воды, перед едой;
- сок чистотела, любистока и календулы, пропущенный через мясорубку, отжатый через марлю, необходимо смешать с водкой в соотношении 1: 1 и обработать кожицу и принимать внутрь после еды;
- Настойкой софоры японской можно обработать поврежденные участки кожи — для приготовления ее на 100 мл спирта потребуется 2 столовые ложки сухой травы, необходимо нарисовать в темном месте.

При частом рецидиве заболевания необходимо обратиться к иммунологу. Лечение стрептодермии в домашних условиях должно сопровождаться приемом витаминных комплексов и препаратов для повышения иммунитета.
Стрептодермия у детей
Многие родители страдают стрептодермией у детей. Существуют следующие его разновидности:
- простой лишай лица;
- хроническая диффузная стрептодермия;
- ecthyma vulgaris;
- рожистое воспаление;
- стреп-нефрит;
- импетиго.
Целые эпидемии стрептодермии происходят в школах и детских садах, где заражение может происходить от больного ребенка, а также через игрушки и обычные предметы. Основной причиной такой вспышки заболевания становится несоблюдение правил гигиены.
Симптомы стрептодермии у детей
У детей при стрептодермии наблюдается увеличение лимфатических узлов, температура тела низкая — до 37,5 °, может сохраняться длительно. Для подтверждения диагноза врач назначит бактериологический посев соскобов и микроскопию, что можно сделать только до начала лечения. Если перед обращением к врачу для лечения заболевания использовались какие-то препараты, микроскопическое исследование не даст точных результатов.
Если перед обращением к врачу для лечения заболевания использовались какие-то препараты, микроскопическое исследование не даст точных результатов.
Лечение стрептодермии у детей
Если общее состояние ребенка остается нормальным, а очаги заболевания носят единичный характер, для лечения достаточно местной терапии. При более тяжелом течении болезни применяют курс гемотерапии, витаминные препараты, ультрафиолетовое облучение крови и поврежденной кожи. Поэтому лечение стрептодермии у детей в домашних условиях возможно только на начальной стадии.
Стрептококковые булочки на лице обрабатывают нитратом серебра. При вялотекущем течении болезни антибактериальные препараты назначают курсом от 6 дней. Ногти у детей нужно обрабатывать йодом. Для более быстрого выздоровления применяют сульфамидные препараты. Все травмы на коже дезинфицируются, чтобы предотвратить дальнейшее заражение. Во время лечения отменяются все водные процедуры, можно использовать настой ромашки.
После обработки кожи необходимо стерильной иглой вскрыть пустулы и волдыри, которые затем обрабатываются зеленью.Продезинфицировав пораженные участки кожи, наложите сухую повязку с мазью. Часто образующиеся корочки смазывают салициловым вазелином.
Лечение стрептодермии у детей в домашних условиях следует проводить с обязательным соблюдением нескольких правил: больному ребенку необходимо выделить индивидуальную посуду, средства гигиены, постельное белье; Помещение, в котором он находится, следует регулярно проветривать, все используемые им предметы дезинфицировать. В больницах принудительное лечение кварцем нужно проводить в помещении, где находится больной.
Больного ребенка необходимо носить с соблюдением температурного режима и в одежде из натуральных тканей, чтобы он не потел.
Лечение стрептодермии в домашних условиях в семье, где несколько детей, необходимо лечить с обязательной изоляцией больного ребенка.
Профилактика стрептодермии
Для профилактики стрептодермии у взрослых и детей необходимо:
- проводить своевременную обработку всех, даже незначительных, кожных ран;
- соблюдать правила личной гигиены;
- своевременно лечить внутренние болезни;
- укрепляют иммунитет, занимаются спортом, ведут здоровый образ жизни.

Симптомы и лечение импетиго — Заболевания и состояния
Осложнения импетиго редки, но иногда возникают и могут быть серьезными. Сообщите фармацевту, если у вас импетиго, и ваши симптомы изменятся или ухудшатся.
Некоторые осложнения, связанные с импетиго, описаны ниже.
Целлюлит
Целлюлит возникает, когда инфекция распространяется на более глубокие слои кожи. Это может вызвать симптомы покраснения и воспаления кожи с лихорадкой и болью.Обычно его можно лечить антибиотиками и обезболивающими.
Каплевидный псориаз
Каплевидный псориаз — это неинфекционное заболевание кожи, которое может развиться у детей и подростков после бактериальной инфекции. Обычно это чаще возникает после инфекции горла, но некоторые случаи связаны с импетиго.
При каплевидном псориазе на груди, руках, ногах и волосистой части головы появляются маленькие красные каплевидные чешуйчатые пятна.
Кремы можно использовать для контроля симптомов, и в некоторых случаях состояние полностью исчезнет через несколько недель.
Скарлатина
Скарлатина — редкая бактериальная инфекция, которая вызывает мелкую розовую сыпь по всему телу. Также часто встречаются сопутствующие симптомы инфекции, такие как тошнота, боль и рвота. Заболевание обычно лечится антибиотиками.
Скарлатина обычно не представляет серьезного заболевания, но заразна. Поэтому важно изолировать инфицированного ребенка и избегать тесного физического контакта. Держите ребенка подальше от школы и других людей до тех пор, пока они не начнут принимать антибиотики в течение как минимум 24 часов.
Септицемия
Септицемия (разновидность сепсиса) — это бактериальная инфекция крови. Это может вызвать:
- диарея
- холодная липкая кожа
- высокая температура (лихорадка)
- учащенное дыхание
- рвота
- низкое артериальное давление (гипотония)
- путаница
- слабость и головокружение
- потеря сознания
Септицемия является опасным для жизни состоянием и требует немедленного лечения антибиотиками в больнице.
Рубцы
В редких случаях импетиго может привести к рубцеванию. Однако чаще это результат того, что кто-то почесал волдыри, корки или язвы. Сами волдыри и корки не должны оставлять шрамов, если они заживают.
Красная отметка, оставшаяся после исчезновения корок и волдырей, также должна исчезнуть сама собой. Время, необходимое для исчезновения покраснения, может варьироваться от нескольких дней до нескольких недель.
Стафилококковый синдром ошпаренной кожи
Синдром ошпаренной кожи стафилококка (SSSS) — серьезное заболевание кожи, при котором одна из причин импетиго — бактерии стафилококка — выделяют токсин (яд), который повреждает кожу.
Это приводит к обширным волдырям, которые выглядят так, будто кожа ошпарилась кипятком.
Другие симптомы SSSS включают:
- Кожа болезненная
- высокая температура (лихорадка)
- отслаивающиеся или отпадающие большие участки кожи
- покраснение кожи, которое обычно распространяется по всему телу
SSSS обычно требует немедленного лечения в больнице с введением антибиотиков непосредственно в вену (внутривенно).
Постстрептококковый гломерулонефрит
Постстрептококковый гломерулонефрит — это инфекция мелких кровеносных сосудов почек. Это очень редкое осложнение импетиго.
Симптомы постстрептококкового гломерулонефрита включают:
- Изменение цвета мочи на красновато-коричневый или цвет колы
- Припухлость живота (живота), лица, глаз, стоп и щиколоток
- повышение артериального давления
- видимая кровь в моче
- сокращение количества мочи, которую вы обычно производите
Людям с постстрептококковым гломерулонефритом обычно требуется немедленное лечение в больнице, чтобы можно было тщательно контролировать и контролировать их артериальное давление.
Постстрептококковый гломерулонефрит может быть фатальным для взрослых, хотя летальные исходы у детей редки.
.



 Спустя несколько дней на их месте появляются желтовато-рыжие корочки с рыхлой структурой. Количество пузырьков растет, пятна пораженной кожи увеличиваются в размерах, в центре каждого пятна располагаются корочки, а по краю – свежие пузырьки на фоне отечной кожи.
Спустя несколько дней на их месте появляются желтовато-рыжие корочки с рыхлой структурой. Количество пузырьков растет, пятна пораженной кожи увеличиваются в размерах, в центре каждого пятна располагаются корочки, а по краю – свежие пузырьки на фоне отечной кожи. д. Поражению кожи способствует интенсивное потоотделение и мацерация рогового слоя кожи, появляется ярко-красное эрозивное пятно и трещины в глубине складки. Пятно постоянно мокнет, вызывая жжение и зуд.
д. Поражению кожи способствует интенсивное потоотделение и мацерация рогового слоя кожи, появляется ярко-красное эрозивное пятно и трещины в глубине складки. Пятно постоянно мокнет, вызывая жжение и зуд.

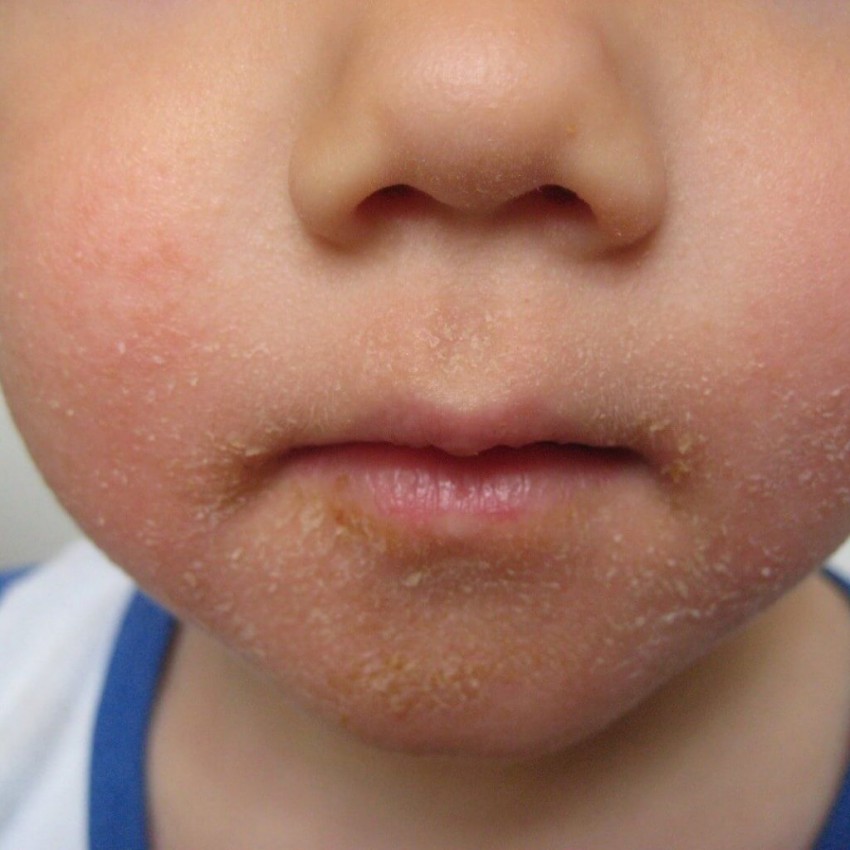
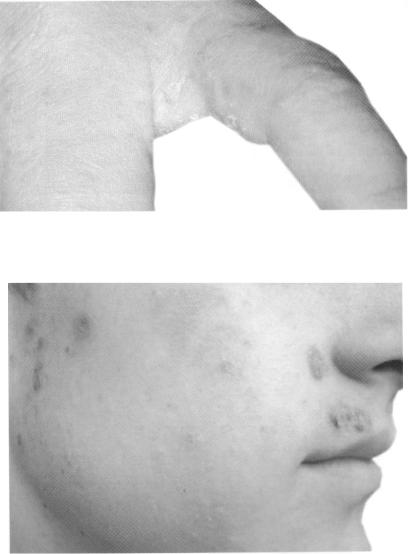



 Обостряются все хронические недуги, держится высокая температурная реакция организма.
Обостряются все хронические недуги, держится высокая температурная реакция организма. Способствует трудному заживлению постоянная мацерация слюной раневой поверхности. Чаще болеют стрептококковой заедой мужчины-курильщики.
Способствует трудному заживлению постоянная мацерация слюной раневой поверхности. Чаще болеют стрептококковой заедой мужчины-курильщики. Располагаются проявления патологического процесса на лице.Эритемы зудят, появляются расчесы, присоединяется вторичная инфекция, и процесс распространяется с лица на плечи, шею, туловище. Если чешуйки удалить, то откроется глубокая язва, которая в свою очередь вновь покроется сухой коркой и исчезнет только с образованием рубчика. Со временем он рассасывается без следа. Долгое время такие пятна не загорают на солнце, оставаясь депигментированными. Но время устраняет и этот дефект, кожа выравнивает свой оттенок. Несвоевременно начатая терапия приводит к хронизации.
Располагаются проявления патологического процесса на лице.Эритемы зудят, появляются расчесы, присоединяется вторичная инфекция, и процесс распространяется с лица на плечи, шею, туловище. Если чешуйки удалить, то откроется глубокая язва, которая в свою очередь вновь покроется сухой коркой и исчезнет только с образованием рубчика. Со временем он рассасывается без следа. Долгое время такие пятна не загорают на солнце, оставаясь депигментированными. Но время устраняет и этот дефект, кожа выравнивает свой оттенок. Несвоевременно начатая терапия приводит к хронизации. Воду заменяют спиртовые растворы и антисептики, поскольку она – отличная среда для стрептококковой интервенции.
Воду заменяют спиртовые растворы и антисептики, поскольку она – отличная среда для стрептококковой интервенции.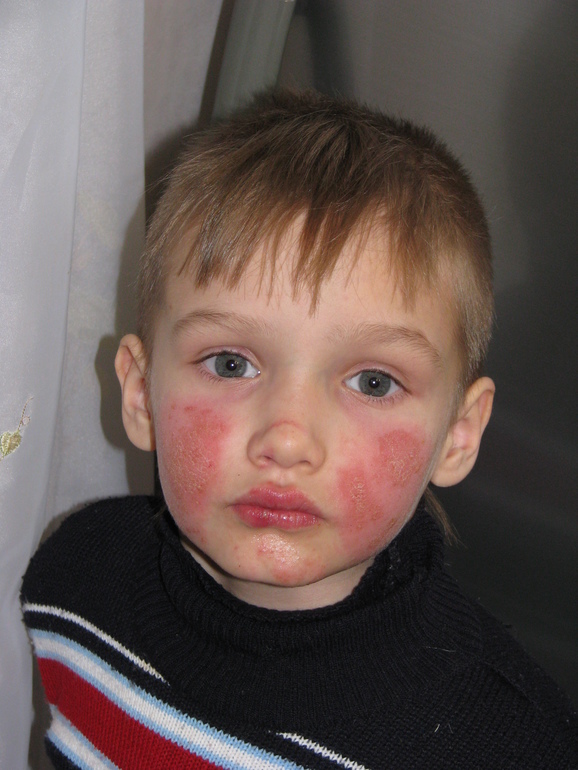
 Волдыри начинаются на неповрежденной коже и не окружены красноватыми участками.
Волдыри начинаются на неповрежденной коже и не окружены красноватыми участками. Это приведет к распространению инфекции.
Это приведет к распространению инфекции.