Ожирение у детей. Возрастные этапы развития. 1 год – 7 лет
Мурзаева Ирина Юрьевна
Эндокринолог, Врач превентивной медицины
Продолжаем разговор о детском ожирении… Возрастной промежуток с 1 года до 7 лет, это период, когда закладываются основы правильного питания, период перехода от индивидуального кормления к общему столу. Особенно если ребёнок маловесный, в этот возрастной период велик риск «по большой любви» накормить (правильнее сказать, перекормить) ребёнка и заложить в нём основы будущего ожирения. И даже не надо сомневаться в том, что ребёнка можно перекормить.
В данном возрастном промежутке становится особенно ярко видно на какой генетический морфотип похож ребёнок. То есть, кого из родственников в строении тела ребёнок повторяет – мать, отца, деда, двоюродную тётю и т.д. В связи с этим можно примерно предположить темпы и характер дальнейших прибавок веса (на бёдрах, животе, плечевом поясе и т. д.).
д.).
Есть и психологические моменты в формировании пищевых привычек в этот возрастной промежуток. Аппетит и традиции питания или привычный состав рациона в этом возрасте могут заложить только взрослые, так как кора головного мозга у ребёнка еще недостаточно развита, а следовательно нет понятий «сила воли», «самоограничение». Ребёнок будет тянуться к тому что вкусно и к чему вы его приучили, например к конфетам.
Особенно легко вызвать сдвиги в обменных процессах ребёнка в период интенсивного роста. Весь период роста ребёнка условно можно разделить на 5 периодов:
- 1-4 года – называется «первая фаза увеличения веса». Отличается тем, что после 1 года жизни усвояемость углеводов детским организмом значительно снижается, углеводы легко запасаются в жир, особенно если есть их избыток.
- период первого «вытягивания», приходится на возраст 5-8 лет. В этот период важнее для организма поступление белков, а не углеводов, как «строительного материала для роста».
 Избыток углеводов как раз тормозит процессы роста!!!
Избыток углеводов как раз тормозит процессы роста!!! - После него наступает «3 фаза увеличения веса» или округления, это возраст 8-10 лет, который также не следовало бы усиливать высокоуглеводным продуктами (сладостями и выпечкой).
- 4 фаза вытягивания наступает в 11-15 лет, это второй скачок роста. Снова возрастает потребность в белковых продуктах.
- период – «3 фаза увеличения веса» (возраст 15-20 лет), в комментариях уже не нуждается.
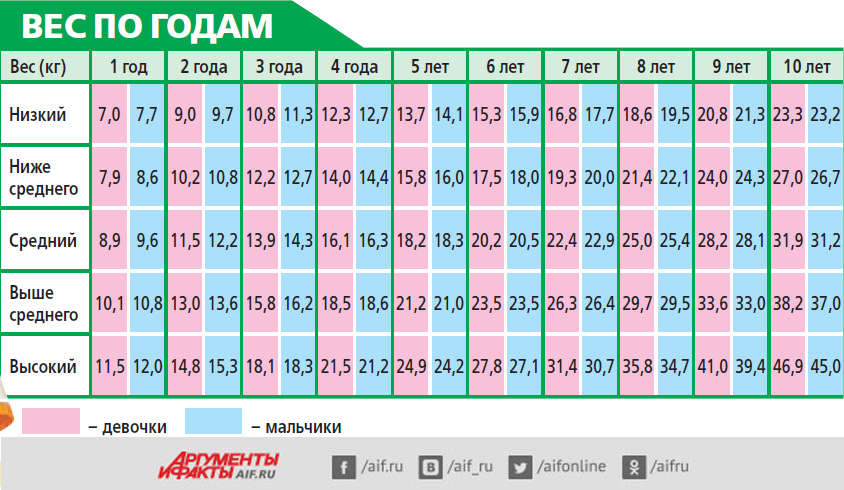
В возрасте от 1 года до 7 лет ребёнок редко быстро набирает вес, чаще постепенно, что не очень заметно для родителей, которые видят его каждый день. Но это не повод в дальнейшем не рассчитывать рацион.
Теперь про термины для данного возрастного периода.
Степень ожирения у детей оценивается по массе тела относительно роста по центильным таблицам в абсолютных цифрах (кг) и в процентах избытка (%). 15-25% избытка – это 1 степень ожирения. 26-50% – 2 степень, 51-100% – 3 степень, более 101% – 4 степень.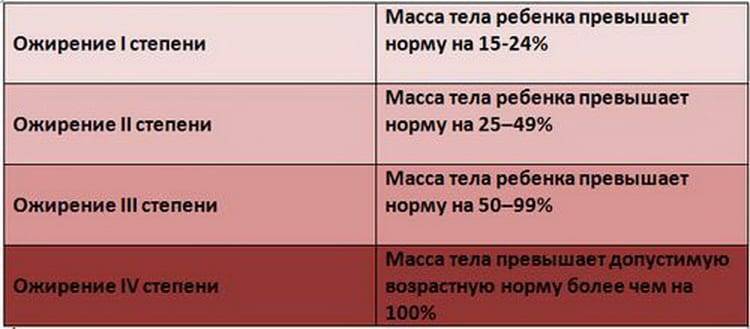 Кроме того, оценивается окружность живота – для девочек и мальчиков отдельно по возрастам (есть соответствующая таблица). Оценивается индекс массы тела ИМТ (как у взрослых), только у детей свои нормы.
Кроме того, оценивается окружность живота – для девочек и мальчиков отдельно по возрастам (есть соответствующая таблица). Оценивается индекс массы тела ИМТ (как у взрослых), только у детей свои нормы.
Данные заносятся в таблицы динамики веса тела (кг) и ИМТ, по ним хорошо можно проследить возрастные особенности и критические периоды набора веса в индивидуальном порядке.
Некоторые графики ИМТ привожу ниже. Реже оценивается толщина КЖС (кожно-жировых складок тела) и по ним рассчитывается процент жира в организме по полу и возрасту. Здесь я этих расчётов не привожу, это вы считаете на приёме со своим доктором. Тип ожирения /и тип телосложения в этот возрастной промежуток я бы не стала определять (алиментарное, центральное или др. ожирение, геноидный, андроидный тип), это будет видно в следующий период жизни в стадии препубертата и пубертата.
Как раз в этом возрасте, некоторые гормональные показатели, обусловленные генетически, могут влиять на прибавку веса. Поэтому есть необходимость сдать кровь на показатели функции щитовидной железы (ТТГ, Т4 свободный), обмен углеводов (сахар крови, инсулин (построение сахарной кривой с нагрузкой глюкозой 1.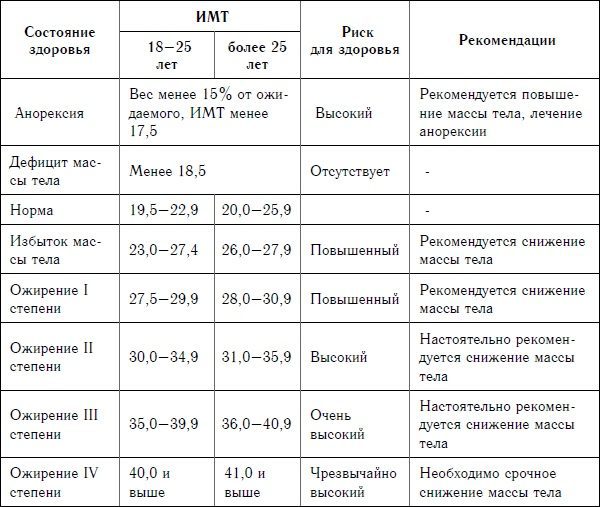 75 гр на 1 кг веса в этот возрастной промежуток я бы не рекомендовала делать!), обмен жиров (холестерин/триглицериды, бывают у детей повышены!).
75 гр на 1 кг веса в этот возрастной промежуток я бы не рекомендовала делать!), обмен жиров (холестерин/триглицериды, бывают у детей повышены!).
Важно помнить, что здоровый детский организм снабжён удивительным врождённым механизмом, который определяет сколько и какой пищи ему надо съесть для нормального роста и развития (если мы не говорим про хронические заболевания, неврозы и др.отклонения). НЕ надо заставлять ребёнка есть, надо создать условия, чтобы он сам захотел есть. В этом процессе главное: режим и регулярность питания! Объём желудка ребёнка данного возраста — 250 мл, поэтому не надо пытаться за один прием пищи поместить туда больше продуктов. Кроме того, зачастую в этот период ферментная система организма может быть «недозревшей» и не справляться с большим объёмом пищи за один раз, в итоге еда всасывается плохо расщеплённой, и откладывается, а не используется для выработки энергии/как строительный материал клеткам, она же остаётся не до конца переработана, вот и идёт про запас.
А если учитывать, что ребёнок может иметь проблемы с пищеварением — дискинезию желчного пузыря, недавно перенёс дисбактериоз кишечника или ротавирусную диарею, или имеет частичную лактазную недостаточность, тут уже о полноценном расщеплении пищи и речи быть не может без вспомогательных средств.
Если ребёнок родился от матери, которая имела диабет беременных, то нарушение обмена жиров, как правило, у таких детей встречается чаще, что делает необходимым контроль за питанием. Если оба родителя ребёнка страдают ожирением, то риск ожирения у него повышается до 80 %.
Ещё раз подводя черту под выше написанным, что же может провоцировать ожирение в этот возрастной период:
- родовая травма, асфиксия, гестационный диабет, гестоз второй половины беременности,
- переедание
- сдвиг аппетита на 2 половину дня
- затяжные и частые ОРЗ/ОРВИ
- сопутствующие заболевания желудочно-кишечного тракта
- намного реже — нарушение гормонального фона
Есть ещё много факторов, приводящих к детскому ожирению в этот период, но я думаю важнее остановиться на рационе питания, а не на теории, её, я думаю, уже достаточно 😉
Про диету ….
Итак, такая диета называется СК (субкалорийная), их всего 3: СК1, СК2, СК3. Рассчитаны они по степени ожирения (1-2, 3, 4) каждая имеет свою продолжительность, состав и калорийность. Имеет смысл держать дома пищевые весы.
СК режиму предшествует период адаптации(1) его задача — переместить больший объём пищи на первую половину дня , наладить дробное 5-6 разовое питание , ужин делать не позднее 19.00-19.30 .Этот переход происходит не в один день , этот период может длиться 1-3 месяца при 1 степени ожирения , 2-3 мес для 2-3 степени и так далее . И только потом наступает этап СК режима(2) .
Пример СК режима -1 ( возраст 1-3 года ):
Завтрак – каша (кроме манной)100 гр, хлеб 10гр, слив.масло 5 гр, яйцо 1шт
2 завтрак — яблоко 50 гр
Обед — овощной суп 100гр, рисовая каша 30гр, молоко в кашу 50гр, масло 5 гр, рыбная котлета 60 гр, хлеб ржаной 25гр, помидор 25 гр компот из сухофруктов ;
Полдник — яблочное пюре 100гр, творог 50 гр,
Ужин – винегрет 200 гр + мясо 10гр
Второй ужин — кефир 200 гр, хлеб 25 гр.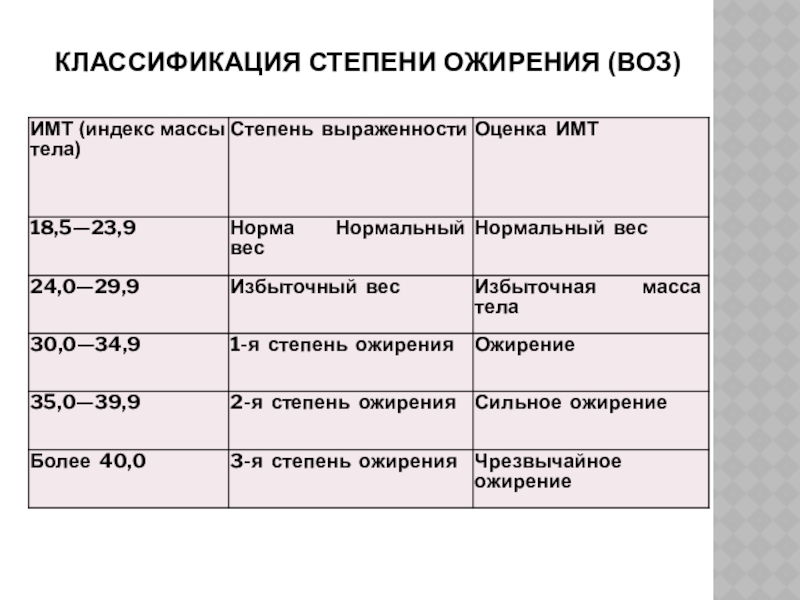
#
Пример СК режима -2 ( возраст 4-7 лет):
Завтрак – каша 150 гр , молоко в кашу- 150 гр , сахар – 10гр , сыр – 5 гр , масло 5гр
2 завтрак — яблоки 100гр
Обед – ржаной хлеб – 40 гр , суп овощной на мясном бульоне – 150 гр + овощи в нём – 170 гр, картоф. пюре 150 гр , масло слив- 5 гр, мясная котлета – 100 гр; огурец- 50гр, компот из сухофруктов-1 стакан
Полдник — кефир – 200 гр
Ужин — омлет – из 1 яйца + 50 гр молока, хлеб ржаной 20 гр
Ужин яблоко – 50 гр.
Фрукт можно любые , кроме винограда , банан – не ежедневно. Сладкое, выпечка –редко, зефир без шоколада предпочтительнее из-за содержания яблочного пектина в нём, что улучшает желчеотделение. Семечки, орехи нельзя – трудно усваиваются в этом возрасте. И никаких майонеза, кетчупа, острых соусов, кофе и других стимуляторов аппетита. Про газировку, чипсы, картофель-фри даже писать неудобно. 🙂
Жирность продуктов в этом возрасте не ограничивается, все ограничения, в основном, за счёт «лёгких» углеводов. Мой искренний совет любящим бабушкам и дедушкам: «не надо заслуживать внимание ребёнка таким примитивным образом» — никаких конфет, вафель, карамели! Хотите правильно и вкусно накормить ребёнка — сейчас достаточно литературы и передач по кулинарии.
Мой искренний совет любящим бабушкам и дедушкам: «не надо заслуживать внимание ребёнка таким примитивным образом» — никаких конфет, вафель, карамели! Хотите правильно и вкусно накормить ребёнка — сейчас достаточно литературы и передач по кулинарии.
Калорийность, естественно, рассчитывается индивидуально, поэтому какой вариант СК1 ,СК2 или СК3 считается в каждом конкретном случае. Расчёт калорийности рациона проводят по формуле:
Вес 11- 20 кг = 1000 ккал + 10 ккал (фактическая масса тела -10)
Вес более 20 кг = 1500 ккал + 20 ккал (фактическая масса тела -20)
Если ребёнок продолжает получать грудное молоко /или смесь, то надо ориентироваться на объёмы питания: ( проводя контрольное взвешивания ребёнка после еды). Соблюдение СК режима должно происходить под контролем врача.
Похудательные препараты в этом возрасте назначаются крайне редко, консилиумом врачей , при 4 степени ожирения.
Продолжение следует … мы поговорим про половые различия набора веса, типы ожирения и разрешённые похудательные препараты .
Это таблицы ИМТ(индекса массы тела)= определяется вес(кг)/на рост (м2)-делённый на метр в квадрате.
По таблицам не сложно догадаться, когда начинается избыток веса — выше показателей — normal, а ожирение — в графе показателей — overweight 🙂
Например, девочка 4 лет, ростом 100см(1м) и весом 22 кг, имеет ИМТ=22, это явно по таблице- ожирение.
Классификация ожирения | Интернет-издание «Новости медицины и фармации»
Ожирение характеризуется избытком жира в организме. Состояние, когда избыток жировой массы на 15 % превышает идеальный вес или на 10 % — максимально допустимый вес тела, считается ожирением.
Классификация ожирения исторически претерпела определенные изменения.
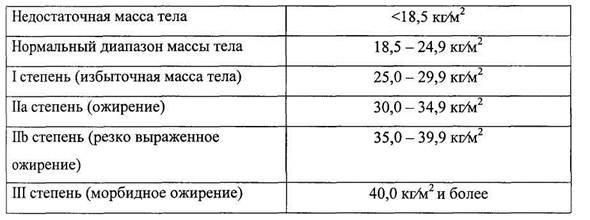
Классификация ожирения по выраженности избыточной массы тела
По М.Н. Егорову, Л.М. Левитскому (1964) и В.Г. Баранову (1972), врачи выделяли 4 степени ожирения:
— I степень — избыточная масса тела (МТ) превышает «идеальную» на 10–29 %;
— II степень — избыточная МТ превышает «идеальную» на 30–49 %;
— III степень ожирения — избыточная МТ превышает «идеальную» на 50,0–99,9 %;
— IV степень — избыточная МТ превышает «идеальную» на 100 % и более.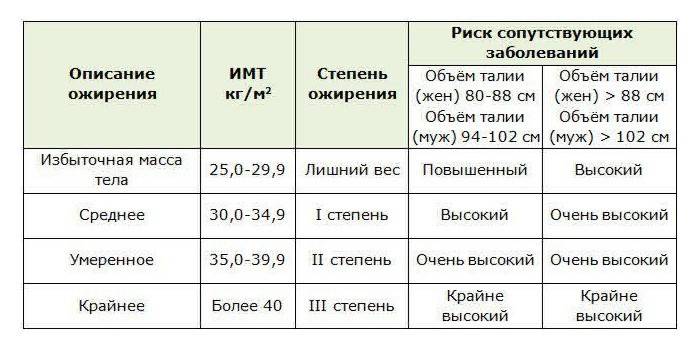
Что касается величины нормальной массы тела, то для ее расчета еще в 1868 году хирург и антрополог П. Брока предложил самую простую формулу: рост (в сантиметрах) минус 100, иначе —
М = Р – 100,
где М — нормальная масса тела в килограммах, Р — рост в сантиметрах.
Например, Ваш рост 169 см. Из 169 вычитаем 100, и получается, что Ваш нормальный вес, согласно формуле Брока, должен быть 69 кг. Этот способ определения нормального веса нашел широкое распространение благодаря своей простоте. Но он приемлем в основном у мужчин молодого возраста нормостенической конституции при росте до 170–172 см. В остальном он применим лишь для приблизительного расчета.
Ранее для диагностики ожирения было принято вычислять нормальную, или «идеальную», массу тела, для чего использовались различные показатели:
— при росте не ниже 155 см и не выше 170 см пользовались показателем Брока: рост (в см) – 100 = масса тела обследуемого лица;
— показатель Брейтмана: нормальная масса тела = рост (см) × 0,7 – 50;
— показатель Давенпорта: масса тела (в граммах) делится на рост (в см), возведенный в квадрат.
— весо-росто-объемный показатель Борнгардта: идеальная масса тела (в кг) равна росту в см, умноженному на окружность грудной клетки (в см) и деленному на 240.
Все эти показатели, естественно, были относительными, но все же ими пользовались для определения степени ожирения.
Проверены временем расчеты М.Н. Егорова и Л.М. Левитского нормальной массы тела в зависимости от возраста.
В практической деятельности медики большинства стран для определения избыточного веса используют несколько другой расчет индекса массы тела — Body Mass Index (BMI) или индекс Кетле (Quetelet):
BMI = М/Р2,
где М — масса тела в килограммах, Р2 — рост в метрах, возведенный в квадрат.
Например, Ваш рост 1,8 метра, масса тела составляет 78 кг. Возводим в квадрат 1,8 м — получаем 3,24 квадратных метра. После этого делим 78 кг на 3,24 кв.
А.С. Аметов (2000) приводит классификацию Международной группы по ожирению (IOTF) (табл. 1).
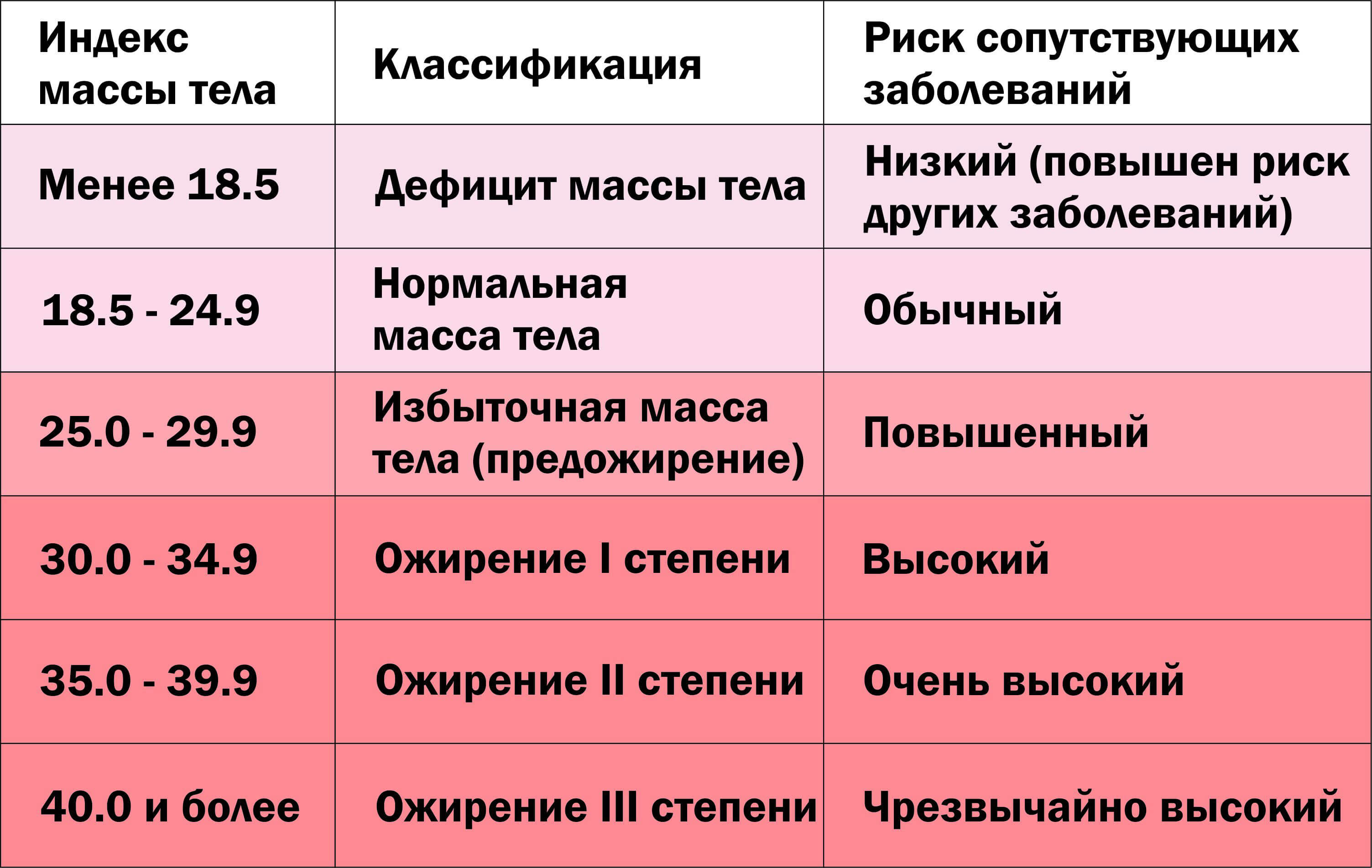
Этот индекс достаточно надежно характеризует избыток МТ у взрослых мужчин и женщин, имеющих рост в пределах средних значений (150–185 см). Человек пониженного питания считается, когда ИМТ менее 18,5. Нормальной массой тела считается, когда индекс Кетле более 18,5, но менее 25,0. Если он больше 25, но менее 30,0 — это уже избыточная МТ, но еще не ожирение. Ожирение диагностируется при ИМТ более 30,0. Далее степени ожирения подразделяются в цифровом значении или по степени тяжести. I степень ожирения (легкое ожирение) считается при ИМТ между 27,0 и 35,0; II степень ожирения (средней степени тяжести) диагностируется при индексе Кетле между 35,0 и 40,0; III степень ожирения (тяжелое ожирение) — при ИМТ выше 40,0, но менее 45,0. Некоторые врачи выделяют еще суперожирение — при индексе Кетле более 45,0.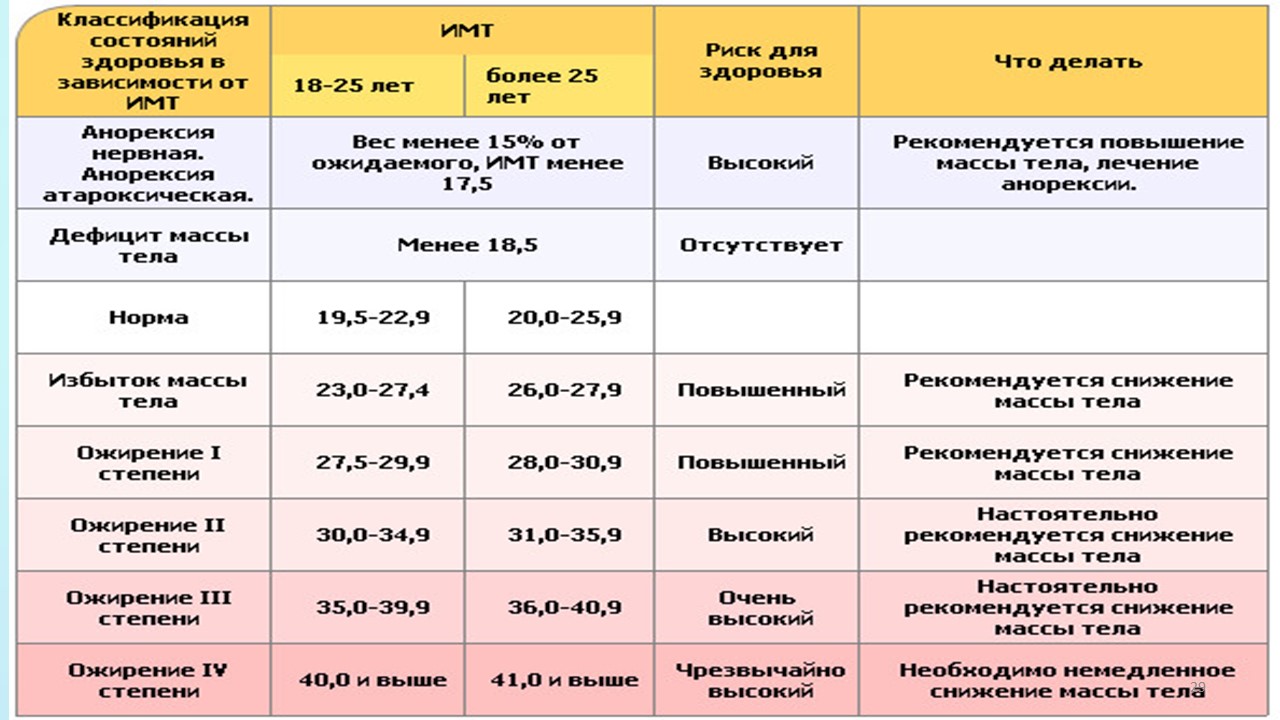
Несколько отличается классификация ожирения по степени выраженности избытка МТ, приводимая в монографии М.М. Гинзбургом и Н.Н. Крюковым (2002). Авторы считают нормальной МТ, когда индекс Кетле менее 25,0, если он между 25,0 и 27,0, то это уже избыточная масса тела, при ИМТ между 27,0 и 28,5 — легкое ожирение. Когда ИМТ находится между 28,5 и 35,0, то это считается ожирением средней тяжести, при ИМТ между 35,0 и 40,0 — тяжелое ожирение и более 40,0 — ожирение очень тяжелое.
Определенные трудности возникают в определении степени ожирения у детей (масса мышц относительно меньше, чем у взрослых) и у лиц пожилого возраста, когда мышечная масса снижена. Еще в 1977 г. В.Г. Баранов разработал таблицу идеальной МТ в зависимости от пола и конституции у лиц старше 25 лет (табл. 2).
В настоящее время для определения идеальной МТ в большинстве стран мира пользуются данными, разработанными страховой компанией Metropolitan Life Insuranse Co (табл. 3).
Некоторые отечественные авторы, как уже указывалось ранее, до сих пор пользуются классификацией по степени выраженности избытка МТ (А.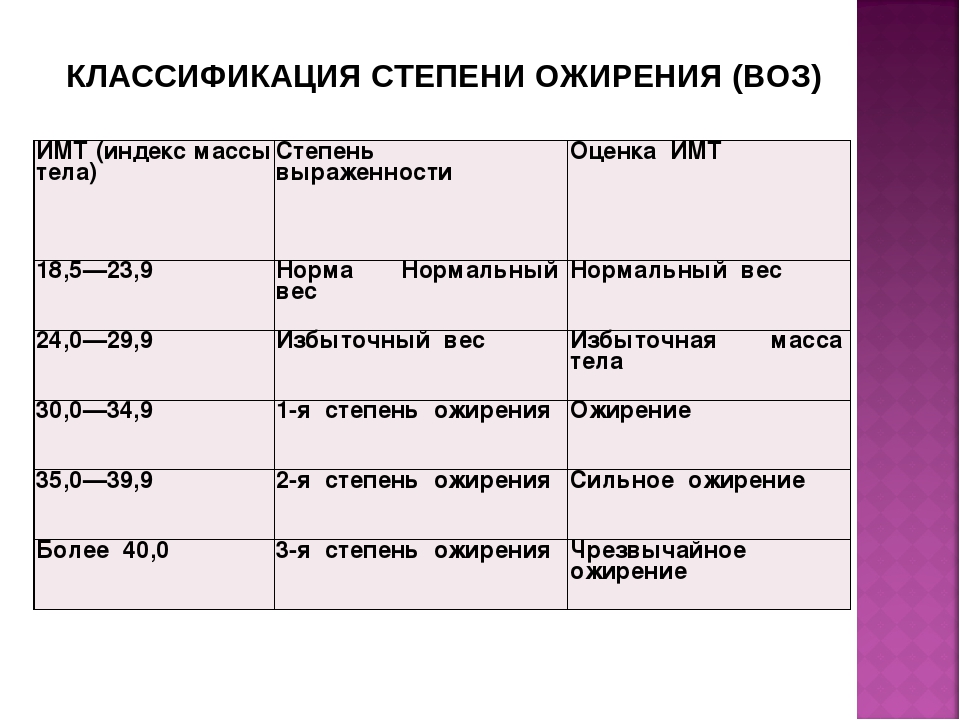 С. Аметов, 2000). При этом «идеальная» масса тела рассчитывается следующим образом:
С. Аметов, 2000). При этом «идеальная» масса тела рассчитывается следующим образом:
— для мужчин — (рост в см – 100) – 10 %;
— для женщин — (рост в см – 100) – 15 %.
В настоящее время имеются различные калькуляторы, облегчающие определение степени ожирения.
Этиопатогенетическая классификация ожирения
Ожирение в зависимости от его причин подразделяют на первичное и вторичное. Вторичное, или симптоматическое, ожирение некоторыми авторами (М.М. Гинзбург и Н.Н.Крюков, 2002) подразделяется на церебральное и эндокринно-метаболическое ожирение. Причинами церебрального ожирения могут быть органические заболевания центральной нервной системы и психические заболевания. Причинами эндокринно-метаболического ожирения могут быть генетические синдромы, синдром Кушинга, гипотиреоз, акромегалия, инсулома.
Первичное ожирение встречается у 90–95 % пациентов с избыточной массой тела. Оно подразделяется на алиментарно-конституциональную и нейроэндокринную (гипоталамическую) формы.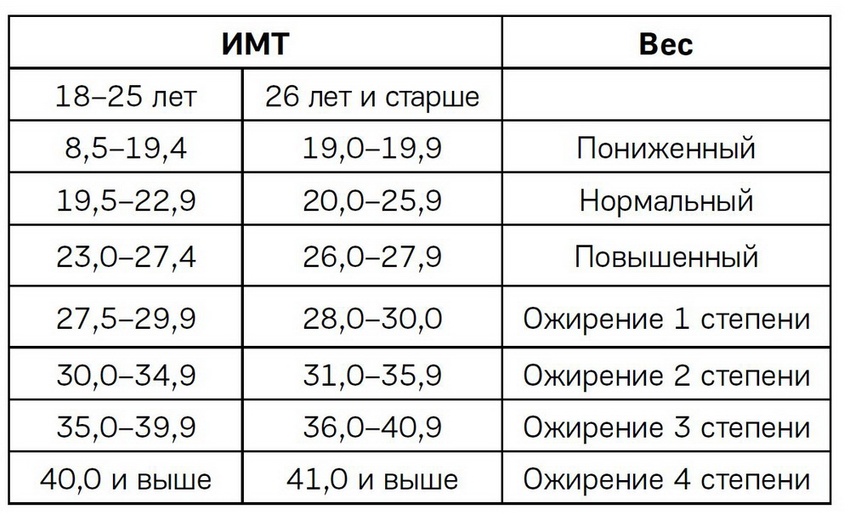 Но надежных и четких критериев дифференциального диагноза этих форм не существует.
Но надежных и четких критериев дифференциального диагноза этих форм не существует.
А.С. Аметов (2000) приводит несколько иную, клинико-патогенетическую, классификацию ожирения:
1) алиментарно-конституциональное (экзогенно-конституциональное) ожирение;
2) гипоталамическое (гипоталамо-гипофизарное, диэнцефальный синдром) ожирение. Эта форма имеет разновидность — синдром пубертатно-юношеского диспитуитаризма;
Но большинство западных специалистов (P. Arner, 1997; A. Astrup, 1998; Barlow et al., 1995; L. Groop et al., 2001 и др.) и некоторые отечественные авторы (И.В. Терещенко, 2002) не признают разделения ожирения на алиментарно-конституциональное и эндокринное (гипоталамическое), так как при любом ожирении могут наблюдаться периоды быстрого увеличения МТ, которые сменяются длительными периодами стабилизации.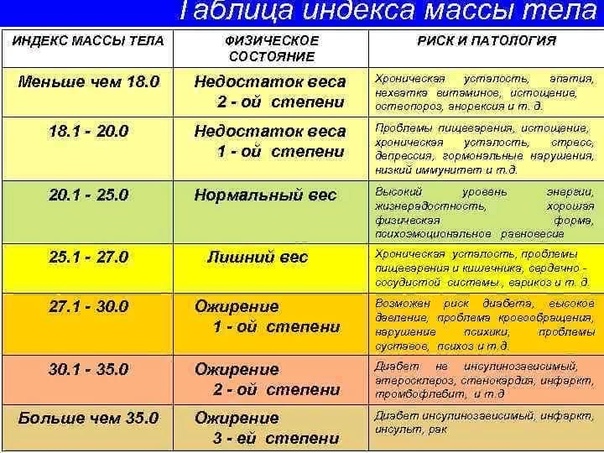 Наличие или отсутствие осложнений скорее определяются степенью ожирения, формой распределения жира, возрастом и длительностью заболевания. В последние годы было установлено, что форма распределения жира (абдоминальная или глютеофеморальная) определяется генетическими и эндокринными механизмами, но никак не гипоталамической функцией (М.М. Гинзбург, Г.С. Козупица, 2000; N. Hashimoto, Y. Saito, 2000 и др.). Как отмечают авторы, при анализе конкретных случаев болезни довольно трудно выделить несомненно эндокринные формы, развитие которых связано с первичной гипоталамической дисфункцией.
Наличие или отсутствие осложнений скорее определяются степенью ожирения, формой распределения жира, возрастом и длительностью заболевания. В последние годы было установлено, что форма распределения жира (абдоминальная или глютеофеморальная) определяется генетическими и эндокринными механизмами, но никак не гипоталамической функцией (М.М. Гинзбург, Г.С. Козупица, 2000; N. Hashimoto, Y. Saito, 2000 и др.). Как отмечают авторы, при анализе конкретных случаев болезни довольно трудно выделить несомненно эндокринные формы, развитие которых связано с первичной гипоталамической дисфункцией.
Более подробная этиопатогенетическая классификация ожирения приведена в руководстве для врачей «Ожирение» (2004 г.) под ред. И.И. Дедова и Г.А. Мельниченко:
1. Экзогенно-конституциональное ожирение (первичное, алиментарно-конституциональное):
1.1. Гиноидное (ягодично-бедренное, нижний тип).
1.2. Андроидное (абдоминальное, висцеральное, верхний тип).
2. Симптоматическое (вторичное) ожирение:
2. 1. С установленным генетическим дефектом (в том числе в составе известных генетических синдромов с полиорганным поражением).
1. С установленным генетическим дефектом (в том числе в составе известных генетических синдромов с полиорганным поражением).
2.2.1. Опухоли головного мозга.
2.2.2. Диссеминация системных поражений, инфекционные заболевания.
2.2.3. На фоне психических заболеваний.
2.3. Эндокринное:
2.3.1. Гипотиреоидное.
2.3.2. Гипоовариальное.
2.3.3. Заболевания гипоталамо-гипофизарной системы.
2.3.4. Заболевания надпочечников.
2.4. Ятрогенное (обусловленное приемом ряда лекарственных препаратов).
Эта классификация, по мнению Г.А. Мельниченко и Т.И. Романцова (2004), наиболее приемлема для практической работы.
Классификация ожирения по анатомическому расположению жира
Учитывая, что регуляция количества жиров в организме может осуществляться путем увеличения размеров адипоцитов (гипертрофия) или путем увеличения их количества (гиперплазия), Ян Татонь (1988) разделял ожирение на гипертрофическое и гиперпластическое.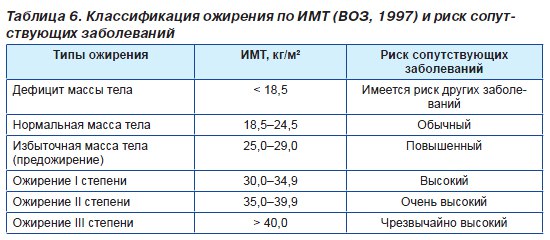
Существует классификация по признаку распределения жира, которая была предложена в 1956 г. и модифицирована в 1974 г. J. Vague. Согласно ей различают 2 типа ожирения: андроидное и гиноидное, которые, как уже было сказано, различаются по характеру распределения жира.
Андроидный, или мужской, тип ожирения еще называется верхним, потому что он характеризуется неравномерным распределением с избыточным отложением жира в области верхней половины туловища, на лице, шее, брюшной стенке, в брюшной полости, то есть увеличивается объем висцерального жира. На конечностях и ягодицах жира мало. Андроидный тип ожирения чаще называют туловищным, висцероабдоминальным, центральным, верхним, «яблочным» ожирением. По характеру распределения жира оно подобно ожирению при синдроме Иценко — Кушинга.
Но встречаются пациенты и со смешанным типом, включающим элементы как андроидного, так и гиноидного ожирения.
Гиноидный тип ожирения характеризуется равномерным распределением жира с преобладанием в области ягодиц и бедер.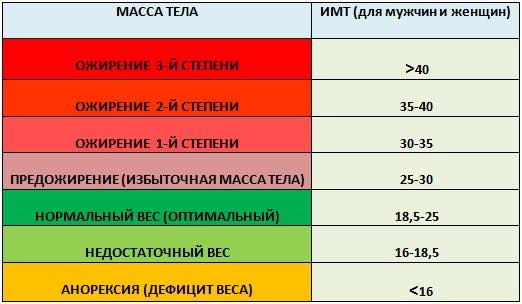
Как доказано, туловищное ожирение развивается после полового созревания, у детей встречается редко, в связи с чем оно получило название «ожирение, начавшееся во взрослом состоянии» (onset mature obesity). По данным морфологических исследований, туловищное ожирение характеризуется увеличением объема жировых клеток без роста их количества и называется гипертрофическим.
Периферический тип ожирения в большинстве случаев начинается в детстве, характеризуется гиперплазией жировых клеток без отчетливого увеличения их объема и называется «ожирением в течение всей жизни» (long life obesity) и гиперпластическим. Поэтому В.А. Алмазов и др. (1999) предложили классификацию, учитывающую характер распределения жира, возраст и морфологические изменения жировых клеток (табл. 4).
При больших степенях периферического ожирения наряду с гиперплазией развивается гипертрофия адипоцитов, при высокой степени туловищного ожирения может происходить гиперплазия адипоцитов. Однако лица с высокой степенью туловищного (абдоминального) ожирения встречаются реже, чем люди с глютеофеморальным ожирением.
Однако лица с высокой степенью туловищного (абдоминального) ожирения встречаются реже, чем люди с глютеофеморальным ожирением.
Но осложнения при глютеофеморальном ожирении встречаются реже, чем при туловищном ожирении. Последний тип ожирения зачастую приводит к атеросклерозу и его тяжелым последствиям.
Простой и надежный критерий подразделения ожирения по характеру распределения жировой ткани, который определяется с помощью коэффициента, включающего отношение размеров (окружности) талии и бедер: окружность талии/окружность бедер (ОТ/ОБ).
Величина ОТ/ОБ для мужчин > 1,0 и женщин > 0,85 свидетельствует об абдоминальном типе ожирения. При глютеофеморальном распределении жира у женщин это отношение меньше 0,85. У мужчин граница подразделения на абдоминальное и глютеофеморальное ожирение составляет 1,0.
В определении типа ожирения (абдоминальный или глютеофеморальный) может помочь и размер окружности талии. Как показали данные ВОЗ (1997), размер талии является также косвенным критерием риска развития сопутствующих ожирению метаболических осложнений (табл. 5).
5).
При постановке диагноза больному по указанным выше классификациям важно знать особенность течения самого заболевания. Поэтому была предложена классификация по направленности процесса (М.М. Гинзбург, Н.Н. Крюков, 2002).
Классификация ожирения по направленности процесса
Данная классификация отражает клиническое течение заболевания — нарастает МТ, остается стабильной или регрессирует. Однако до сих пор нет четких критериев количества и степени прибавки или регресса массы тела, чтобы говорить о прогрессировании или регрессе ожирения. Вполне можно согласиться с М.М. Гинзбургом и Н.Н. Крюковым, предлагающими считать колебания МТ порядка 2–3 кг в год в качестве стабильного ожирения, а если МТ увеличивается в год на 5 кг и более, то это следует считать прогрессирующим течением заболевания.
Использование перечисленных выше классификаций в диагностике ожирения дает представление об этиопатогенезе, степени и виде ожирения, а также позволяет определить тип распределения жира (отсюда — риск развития атеросклероза и метаболических осложнений). При этом диагностика направленности процесса и имеющихся осложнений ожирения позволяет назначить больному индивидуальное лечение. Можно поставить больному развернутый диагноз, например:
При этом диагностика направленности процесса и имеющихся осложнений ожирения позволяет назначить больному индивидуальное лечение. Можно поставить больному развернутый диагноз, например:
— основной диагноз: первичное абдоминальное ожирение III степени со стабильным (или прогрессирующим) течением;
— осложнения ожирения: гипертоническая болезнь II ст., ишемическая болезнь сердца, дислипидемия, сахарный диабет 2-го типа в стадии компенсации.
Из книги Ю.И. Седлецкого «Современные методы лечения ожирения»
«Рацион нужно менять всей семье». Эксперты — о борьбе с детским ожирением | ЗДОРОВЬЕ: Медицина | ЗДОРОВЬЕ
Недавно проведенное исследование состояния здоровья российских детей показало, что почти у 30 % из них — лишний вес. Это отметил главный педиатр России, академик Александр Баранов. Крым вошел в число регионов, где дети и подростки составляют более трети всех пациентов с ожирением.
Интересно, что до 90 % нынешних родителей — как и поколения их пап и мам, бабушек и дедушек, не считают полноту своего ребёнка поводом для беспокойства.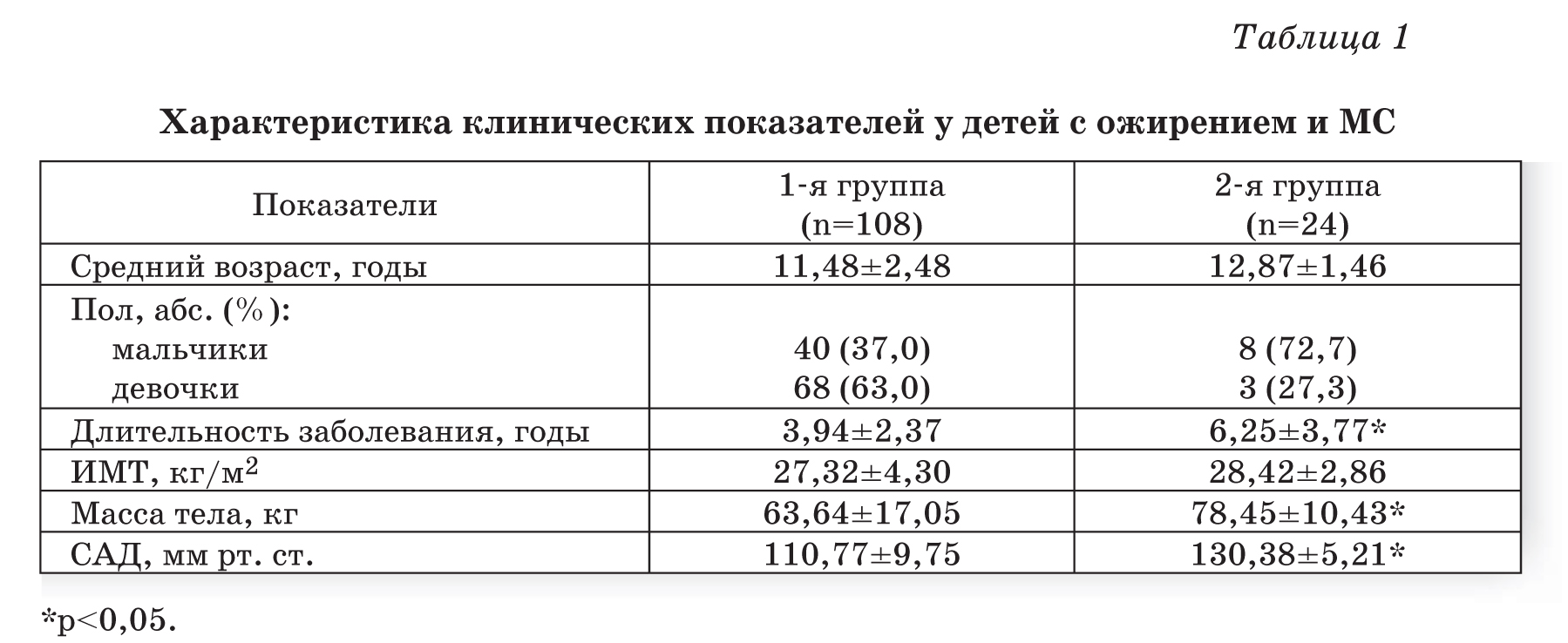 «Детский жирок», «рассосётся» «перерастёт», «у нас в семье всегда полненькие были» — их вполне устраивают эти немудрёные аргументы. Впрочем, иногда действительно с возрастом толстяк становится просто крепко сбитым парнем, а толстушка — обычной девушкой с выразительными формами. Но чаще всего детская полнота — сигнал тревоги для родителей.
«Детский жирок», «рассосётся» «перерастёт», «у нас в семье всегда полненькие были» — их вполне устраивают эти немудрёные аргументы. Впрочем, иногда действительно с возрастом толстяк становится просто крепко сбитым парнем, а толстушка — обычной девушкой с выразительными формами. Но чаще всего детская полнота — сигнал тревоги для родителей.
Норма, граница и патология
«В 1970-80 годах в развитых странах вырос процент детей, страдающих ожирением, — рассказывает исполняющая обязанности заведующей отделения эндокринологии Республиканской детской клинической больницы Елена Савельева. — Рост случаев ожирения среди детей в постсоветских странах, наверное, пришелся на начало 2000-х, связано это с появлением всяческих гаджетов, смене ритма жизни. Дети начали проводить меньше времени на улице, все чаще играли за компьютером. Фастфуд, всяческие снеки, газированные напитки доступны для детей. А это — высококалорийные продукты. И все нерастраченные при движении калории откладываются в виде жира. И если в 1990-х годах встречались один-два полненьких ребенка на класс, то сейчас их в несколько раз больше».
Дети начали проводить меньше времени на улице, все чаще играли за компьютером. Фастфуд, всяческие снеки, газированные напитки доступны для детей. А это — высококалорийные продукты. И все нерастраченные при движении калории откладываются в виде жира. И если в 1990-х годах встречались один-два полненьких ребенка на класс, то сейчас их в несколько раз больше».
Важно разделять понятия «ожирение» и «избыточный вес». Последнее — это переход между нормой и патологией. Если у ребенка избыточный вес, есть вероятность, что в подростковом возрасте он вытянется и похудеет. Но если это вторая и третья степень ожирения, ничего не изменится без физической активности и правильного питания. Самое опасное осложнение, вызванное ожирением — диабет второго типа. Он развивается из-за малоподвижного образа жизни. У подростков и детей диабет встречается редко, но к 25-30 годам уже повышаются уровень инсулина, сахар крови со всеми вытекающими последствиями.
Ожирение опасно для сердца, ведь ему приходится прогонять больше крови. В подростковом возрасте дети могут страдать артериальной гипертензией, вплоть до того, что необходимо медикаментозное лечение. Такие случаи, отмечают врачи, сейчас не редкость. Проблемы возникают у мальчиков в виде задержки полового развития. Набор жировой ткани замедляет пубертатный период. Возникают проблемы с опорно-двигательным аппаратом.
В подростковом возрасте дети могут страдать артериальной гипертензией, вплоть до того, что необходимо медикаментозное лечение. Такие случаи, отмечают врачи, сейчас не редкость. Проблемы возникают у мальчиков в виде задержки полового развития. Набор жировой ткани замедляет пубертатный период. Возникают проблемы с опорно-двигательным аппаратом.
«Существует другая крайность, когда, худея, ребята делают это с избытком, могут возникать неврозы, анорексия, — объясняет врач-эндокринолог Людмила Турчанинова. — Люди с недостаточной массой тела страдают не меньше, чем с ожирением. Поэтому дети и взрослые должны получать белки, жиры и углеводы в нужном количестве, без перекосов. Вот на днях обратилась крымскотатарская семья: ребёнок с ожирением. Я объясняю, что нужно изменить стиль питания. Мама говорит: мол, у нас традиционная кухня, где много мучного и мяса. Традиции — это замечательно, но вот конкретно эта складывалась под определённые условия, когда в течение дня, вся семья — от мала до велика, была активной.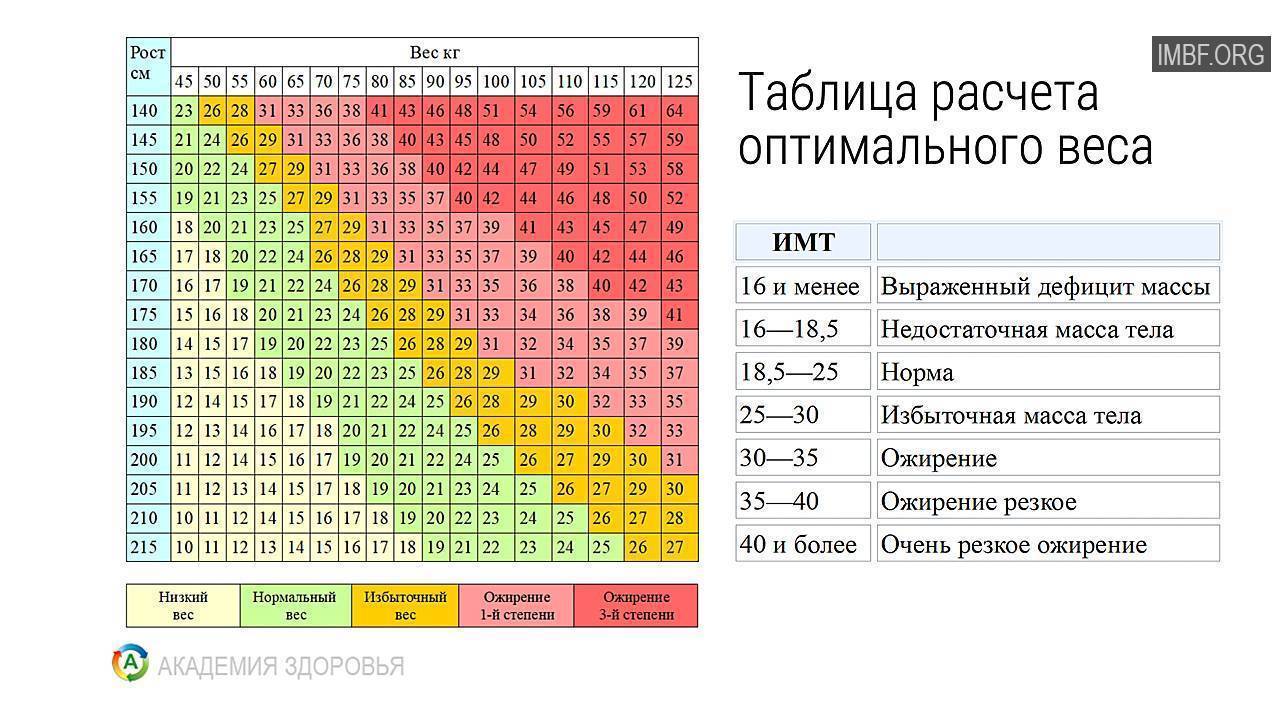 Люди много трудились, нужен был запас энергии. Сейчас же подобное питание годится для людей, занимающихся тяжелым физическим трудом. Современный прирост детей с ожирением, по моим оценкам, составил 20%. То есть пятая часть из всех детей, так или иначе, имеет избыточный вес или ожирение».
Люди много трудились, нужен был запас энергии. Сейчас же подобное питание годится для людей, занимающихся тяжелым физическим трудом. Современный прирост детей с ожирением, по моим оценкам, составил 20%. То есть пятая часть из всех детей, так или иначе, имеет избыточный вес или ожирение».
Работа для всей семьи
Как понять, что ваш ребенок в группе риска? Существуют условные таблицы веса и роста детей, которыми пользуются врачи. Но каждый человек имеет свои особенности, поэтому врачи советуют рассчитывать индекс массы тела: способ отображает соотношение веса и роста человека.
Формула довольно простая: вес тела нужно поделить на собственный рост (в метрах) возведённый в квадрат. Например, для человека ростом 1, 82 метра и весом 85 килограмм индекс массы тела составит 25 килограмм. Этот показатель можно считать избыточным весом. У детей таблица несколько сложнее — для каждого возраста есть свой индекс.«Бывает, ребёнок имеет небольшой избыточный вес, но всё же обращать внимание на таких детей нужно, — уверена Елена Савельева.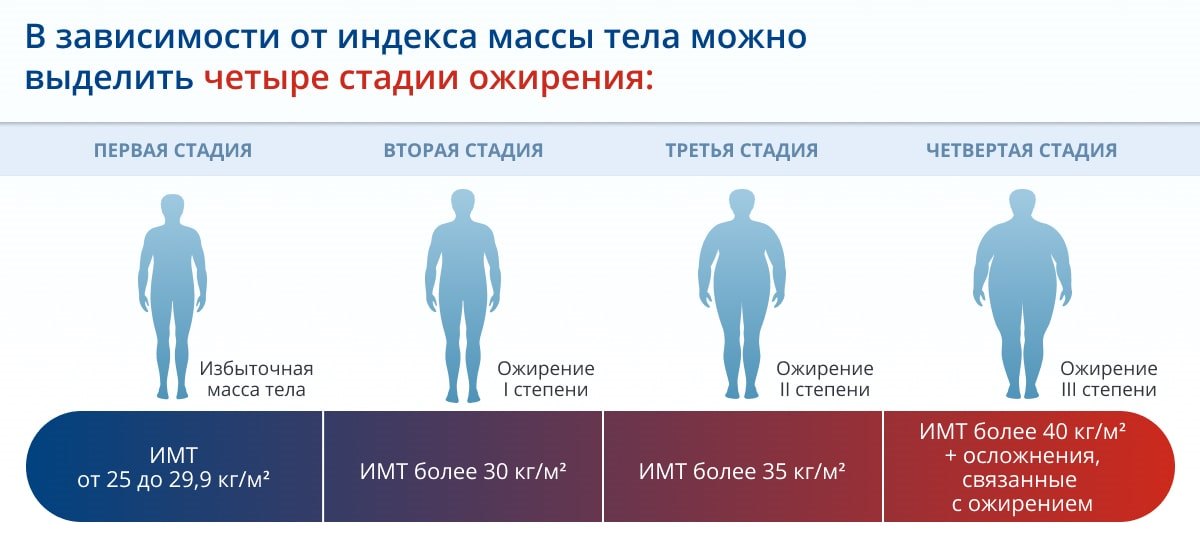 — Основная задача — исключить вторичные формы ожирения, когда это вызвано другими заболеваниями, психическими расстройствами и так далее. Но это всего 1-2 % всех случаев ожирения, всё остальное — это питание».
— Основная задача — исключить вторичные формы ожирения, когда это вызвано другими заболеваниями, психическими расстройствами и так далее. Но это всего 1-2 % всех случаев ожирения, всё остальное — это питание».
Играет роль, уточнила Елена Савельева, и степень ожирения. Так, при первой можно просто наблюдать за ребёнком, дать рекомендации, как поддерживать свой вес в норме. Если это вторая или третья степень, то желательно раз в год пролечиться в стационаре. В больнице ребенок будет находиться на диете, делать физические упражнения. Важно потом продолжить эту работу. Если в семье двое детей, один полный, а другой с нормальной массой тела, готовить для всех разную еду неправильно. Поэтому нужно менять привычки всей семье. Родители должны своим примером показывать, как необходимо рационально питаться».
Если обнаружено, что ребенок имеет риск развития диабета, необходимо повысить активность и придерживаться строгой диеты. Стоит подойти к процессу сознательно, и через определённое время наблюдения можно забыть о угрозе заболевания. Риски могут сохраняться, поэтому необходимо держать себя в форме и далее.
Риски могут сохраняться, поэтому необходимо держать себя в форме и далее.
Смотрите также:
Определение детского ожирения | Источник
по профилактике ожирения Всемирная организация здравоохранения, Центры США по контролю и профилактике заболеваний и Международная рабочая группа по ожирению имеют определения избыточного веса и ожирения у детей и подростков (см. Таблицу). В разном возрасте эти критерии дают несколько разные оценки распространенности избыточной массы тела и ожирения.
Таблицу). В разном возрасте эти критерии дают несколько разные оценки распространенности избыточной массы тела и ожирения.
У девочек дошкольного возраста, например, точки отсечения индекса массы тела (ИМТ) Всемирной организации здравоохранения для избыточного веса и ожирения намного выше, чем у Международной целевой группы по ожирению.Одно недавнее чешское исследование показало, что, используя пороговое значение Международной целевой группы по ожирению, около 15 процентов 5-летних девочек имели избыточный вес; По данным Всемирной организации здравоохранения, только около 3 процентов имели избыточный вес. (1)
Между тем, у подростков старшего возраста «нормальный» диапазон веса Центров США по контролю и профилактике заболеваний включает ИМТ, превышающий 25, а избыточный вес включает ИМТ, превышающий 30 уровней, которые, если они сохранятся в молодом возрасте, будут соответствовать избыточному весу. (не нормальный вес) и ожирение (не избыточный вес).Совершенно очевидно, что необходимо согласовать эти международные стандарты детского ожирения.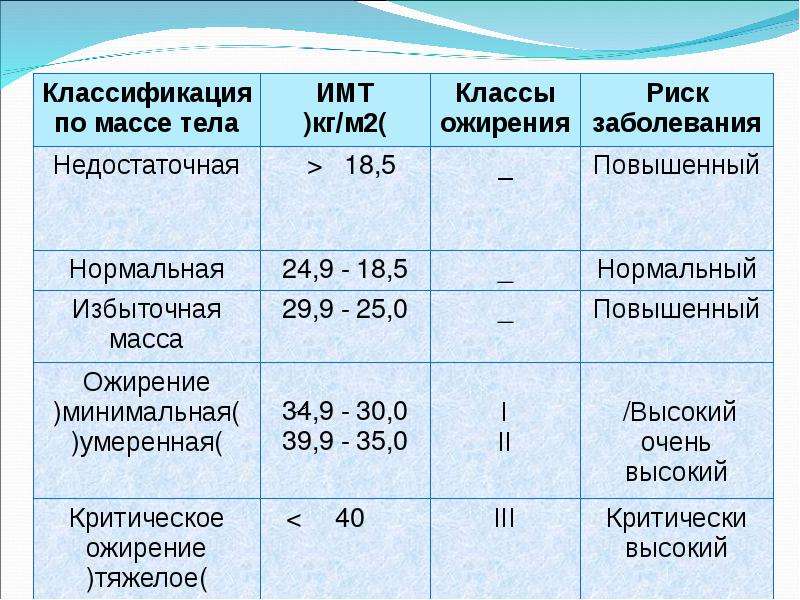
| Организация | Определение детского ожирения |
| Всемирная организация здравоохранения | Нормы роста детей ВОЗ (от рождения до 5 лет) (2)
Ссылка ВОЗ 2007 (в возрасте от 5 до 19 лет) (3)
|
U.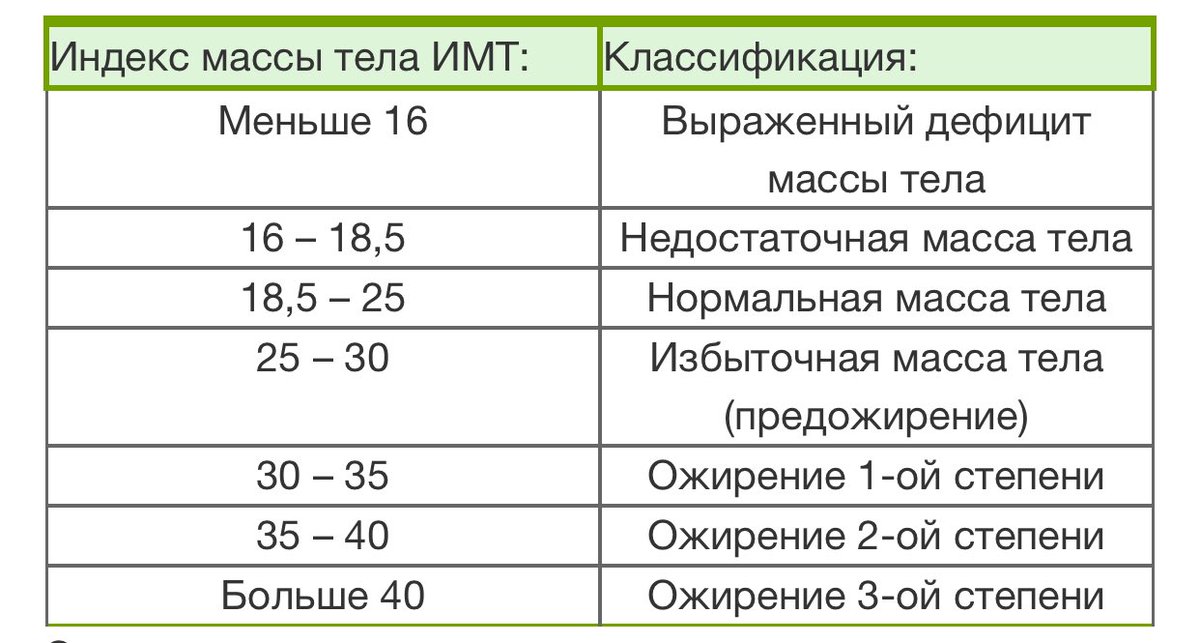 S. Центры по контролю и профилактике заболеваний S. Центры по контролю и профилактике заболеваний | Диаграммы роста CDC (4) У детей в возрасте от 2 до 19 лет ИМТ оценивается по возрастным и половым процентилям:
У детей от рождения до 2 лет CDC использует модифицированную версию критериев ВОЗ (5) |
| Международная целевая группа по ожирению |
|
Список литературы
1. Монаста Л., Лобштейн Т., Коул Т.Дж., Вигнеров Дж., Каттанео А. Определение избыточного веса и ожирения у детей дошкольного возраста: справочник IOTF или стандарт ВОЗ? Obes Ред. . 2011; 12: 295-300.
Монаста Л., Лобштейн Т., Коул Т.Дж., Вигнеров Дж., Каттанео А. Определение избыточного веса и ожирения у детей дошкольного возраста: справочник IOTF или стандарт ВОЗ? Obes Ред. . 2011; 12: 295-300.
2. де Онис М., Оньянго А.В., Борги Э., Сиям А., Нишида С., Сикманн Дж. Разработка справочника ВОЗ по развитию для детей школьного возраста и подростков. Орган здоровья Bull World . 2007; 85: 660-7.
3. Всемирная организация здравоохранения. Стандарты роста детей Всемирной организации здравоохранения. 2006 г.По состоянию на 5 марта 2012 г.
4. Kuczmarski R, Ogden CL, Grummer-Strawn LM, et al. График роста CDC: США . Хяттсвилл, Мэриленд: Национальный центр статистики здравоохранения; 2000.
5. Груммер-Строун Л.М., Рейнольд К., Кребс Н.Ф. Использование диаграмм роста Всемирной организации здравоохранения и CDC для детей в возрасте 0-59 месяцев в США. MMWR Рекомендуемая репутация . 2010; 59: 1-15.
6. Коул Т.Дж. , Беллицци М.К., Флегал К.М., Дитц У.Х. Установление стандартного определения избыточной массы тела и ожирения у детей во всем мире: международное исследование. BMJ . 2000; 320: 1240-3.
, Беллицци М.К., Флегал К.М., Дитц У.Х. Установление стандартного определения избыточной массы тела и ожирения у детей во всем мире: международное исследование. BMJ . 2000; 320: 1240-3.
Тяжелое ожирение у детей: распространенность, стойкость и связь с гипертонией | Международный журнал детской эндокринологии
Огден К.Л., Кэрролл, доктор медицины: Распространенность ожирения среди детей и подростков: США, тенденции с 1963 по 1965 год по 2007–2008 годы. 2010, Национальный центр статистики здравоохранения E-Stat, Доступно по адресу: http://www.cdc.gov/nchs/data/hestat/obesity_child_07_08/obesity_child_07_08.pdf
Google ученый
Огден С.Л., Кэрролл М.Д., Кит Б.К., Флегал К.М.: Распространенность ожирения и тенденции изменения индекса массы тела среди детей и подростков в США, 1999–2010 гг. ДЖАМА. 2012, 307: 483-490. 10.1001 / jama.2012.40.
Артикул PubMed Google ученый

Огден К.Л., Флегал К.М.: Изменения в терминологии для определения избыточного веса и ожирения у детей. Статистический отчет национального здравоохранения. 2010, 25: 1-5.
PubMed Google ученый
Barlow SE: Рекомендации экспертного комитета по профилактике, оценке и лечению избыточного веса и ожирения у детей и подростков: итоговый отчет. Педиатрия. 2007, 120 (Приложение 4): S164-S192.
Артикул PubMed Google ученый
Фридман Д.С., Мей З., Шринивасан С.Р., Беренсон Г.С., Дитц У.Х.: факторы риска сердечно-сосудистых заболеваний и избыточное ожирение среди детей и подростков с избыточным весом: исследование сердца Богалуса.J Pediatr. 2007, 150: 12-17. 10.1016 / j.jpeds.2006.08.042. e12
Статья PubMed Google ученый
Скелтон Дж. А., Кук С. Р., Ауингер П., Кляйн Дж. Д., Барлоу С. Е.: Распространенность и тенденции тяжелого ожирения среди детей и подростков в США. Acad Pediatr. 2009, 9: 322-329. 10.1016 / j.acap.2009.04.005.
Е.: Распространенность и тенденции тяжелого ожирения среди детей и подростков в США. Acad Pediatr. 2009, 9: 322-329. 10.1016 / j.acap.2009.04.005.
PubMed Central Статья PubMed Google ученый
Ван Ю.К., Гортмейкер С.Л., Таверас Е.М.: Тенденции и расовые / этнические различия в тяжелом ожирении среди детей и подростков в США, 1976–2006 гг. Int J Pediatr Obes. 2011, 6: 12-20.
Артикул Google ученый
Woo JG: Использование индекса массы тела Z-score среди подростков с тяжелым ожирением: предостережение. Int J Pediatr Obes. 2009, 4: 405-410. 10.3109 / 17477160
7133.Артикул PubMed Google ученый
Flegal KM, Wei R, Ogden CL, Freedman DS, Johnson CL, Curtin LR: Характеристика экстремальных значений индекса массы тела к возрасту с использованием 2000 центров по контролю и профилактике заболеваний, диаграмм роста. Am J Clin Nutr. 2009, 90: 1314-1320. 10.3945 / ajcn.2009.28335.
Am J Clin Nutr. 2009, 90: 1314-1320. 10.3945 / ajcn.2009.28335.
CAS Статья PubMed Google ученый
Келли А.С., Барлоу С.Е., Рао Г., Инге Т.Х., Хейман Л.Л., Штейнбергер Дж., Урбина Е.М., Юинг Л.Дж., Дэниелс С.Р .: Тяжелое ожирение у детей и подростков: выявление, связанные с этим риски для здоровья и подходы к лечению: научное заявление Американской кардиологической ассоциации.Тираж. 2013, 128: 1689-1712. 10.1161 / CIR.0b013e3182a5cfb3.
Артикул PubMed Google ученый
Гулати А.К., Каплан Д.В., Дэниэлс С.Р .: Клиническое наблюдение за детьми с тяжелым ожирением: новая диаграмма роста. Педиатрия. 2012, 130: 1136-1140. 10.1542 / peds.2012-0596.
PubMed Central Статья PubMed Google ученый
Кобник К., Смит Н., Коулман К.Дж., Гетахун Д., Рейнольдс К., Куинн В. П., Портер А.Х., Дер-Саркисян Дж.К., Якобсен С.Дж .: Распространенность крайнего ожирения в многонациональной когорте детей и подростков.J Pediatr. 2010, 157: 26-31. 10.1016 / j.jpeds.2010.01.025. e22
П., Портер А.Х., Дер-Саркисян Дж.К., Якобсен С.Дж .: Распространенность крайнего ожирения в многонациональной когорте детей и подростков.J Pediatr. 2010, 157: 26-31. 10.1016 / j.jpeds.2010.01.025. e22
Статья PubMed Google ученый
Lo JC, Sinaiko A, Chandra M, Daley MF, Greenspan LC, Parker ED, Kharbanda EO, Margolis KL, Adams K, Prineas R, Magid D, O’Connor PJ: Предгипертония и гипертония в сообществе- на базе педиатрической практики. Педиатрия. 2013, 131: e415-e424. 10.1542 / peds.2012-1292.
PubMed Central Статья PubMed Google ученый
Программа SAS для диаграмм роста CDC 2000 (в возрасте от 0 до <20 лет). [http://www.cdc.gov/nccdphp/dnpao/growthcharts/resources/sas.htm]
Lo JC, Maring B, Chandra M, Daniels SR, Sinaiko A, Daley MF, Sherwood NE, Харбанда Е.О., Паркер Э.Д., Адамс К.Ф., Принас Р.Дж., Магид Д.Дж. , О’Коннор П.Дж., Гринспен Л.С.: Распространенность ожирения и крайнего ожирения у детей в возрасте 3–5 лет. Детское ожирение. 2013
, О’Коннор П.Дж., Гринспен Л.С.: Распространенность ожирения и крайнего ожирения у детей в возрасте 3–5 лет. Детское ожирение. 2013
Google ученый
Пороговые значения для определения выбросов в диаграммах роста CDC за 2000 год. [http://www.cdc.gov/nccdphp/dnpa/growthcharts/resources/BIV-cutoffs.pdf]
Рабочая группа Национальной образовательной программы по высокому кровяному давлению по высокому кровяному давлению у детей и подростков: четвертый отчет о диагностике, оценке и лечении высокого кровяного давления у детей и подростков. Педиатрия. 2004, 114: 555-576.
Артикул Google ученый
Биро FM, Хуанг Б., Моррисон Дж. А., Хорн П. С., Дэниелс С. Р.: На изменение индекса массы тела и роста талии у девочек в подростковом возрасте влияет индекс массы тела в детстве. J Здоровье подростков. 2010, 46: 245-250. 10.1016 / j.jadohealth.2009.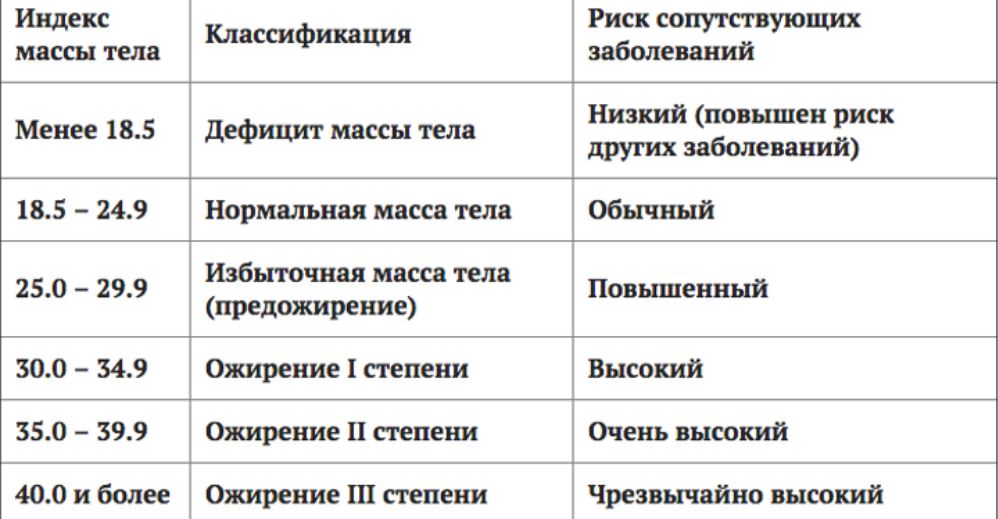 06.023.
06.023.
PubMed Central Статья PubMed Google ученый
Thompson DR, Obarzanek E, Franko DL, Barton BA, Morrison J, Biro FM, Daniels SR, Striegel-Moore RH: Детский избыточный вес и факторы риска сердечно-сосудистых заболеваний: Национальный институт сердца, легких и крови. и исследование здоровья.J Pediatr. 2007, 150: 18-25. 10.1016 / j.jpeds.2006.09.039.
PubMed Central Статья PubMed Google ученый
Кваавик Э., Телль Г.С., Клепп К.И.: Предикторы и отслеживание индекса массы тела от подросткового до взрослого возраста: наблюдение от 18 до 20 лет в Молодежном исследовании Осло. Arch Pediatr Adolesc Med. 2003, 157: 1212-1218. 10.1001 / archpedi.157.12.1212.
Артикул PubMed Google ученый
Whitaker RC, Wright JA, Pepe MS, Seidel KD, Dietz WH: Прогнозирование ожирения в молодом возрасте с детства и родительского ожирения.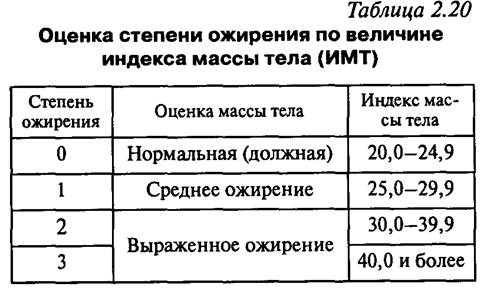 N Engl J Med. 1997, 337: 869-873. 10.1056 / NEJM199709253371301.
N Engl J Med. 1997, 337: 869-873. 10.1056 / NEJM199709253371301.
CAS Статья PubMed Google ученый
Guo SS, Wu W., Chumlea WC, Roche AF: Прогнозирование избыточного веса и ожирения во взрослом возрасте на основе значений индекса массы тела в детском и подростковом возрасте. Am J Clin Nutr. 2002, 76: 653-658.
CAS PubMed Google ученый
Моррисон Дж. А., Глюк К. Дж., Дэниэлс С. Р., Ван П.: Раса, детский инсулин, потребление калорий у детей и ожирение 3 класса в возрасте 24 лет: 14-летнее проспективное исследование школьниц. Ожирение (Серебряная весна). 2012, 20: 597-604. 10.1038 / oby.2011.126.
Артикул Google ученый
Маркус М.Д., Фостер Г.Д., Эль Гормли Л., Барановски Т., Голдберг Л., Яго Р., Линдер Б., Стеклер А., Тревино Р.: Сдвиги в категории ИМТ и связанный с ним кардиометаболический риск: предполагаемые результаты исследования ЗДОРОВЬЕ.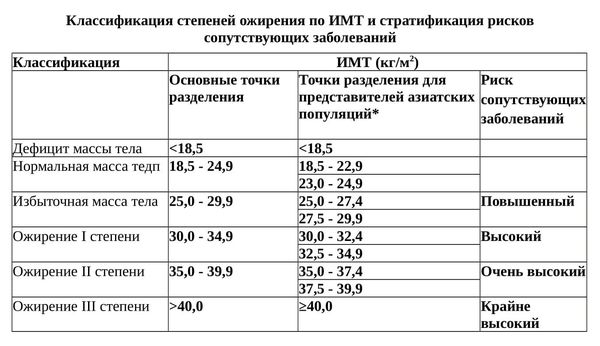 Педиатрия. 2012, 129: e983-e991. 10.1542 / peds.2011-2696.
Педиатрия. 2012, 129: e983-e991. 10.1542 / peds.2011-2696.
PubMed Central Статья PubMed Google ученый
Charakida M, Jones A, Falaschetti E, Khan T., Finer N, Sattar N, Hingorani A, Lawlor DA, Smith GD, Deanfield JE: Детское ожирение и сосудистые фенотипы: популяционное исследование. J Am Coll Cardiol. 2012, 60: 2643-2650. 10.1016 / j.jacc.2012.08.1017.
Артикул PubMed Google ученый
Сороф Дж, Дэниелс С: Ожирение, гипертония у детей: проблема масштабов эпидемии. Гипертония. 2002, 40: 441-447. 10.1161 / 01.HYP.0000032940.33466.12.
CAS Статья PubMed Google ученый
Сороф Дж. М., Поффенбаргер Т., Франко К., Бернард Л., Портман Р. Дж.: Изолированная систолическая гипертензия, ожирение и гиперкинетические гемодинамические состояния у детей. J Pediatr. 2002, 140: 660-666.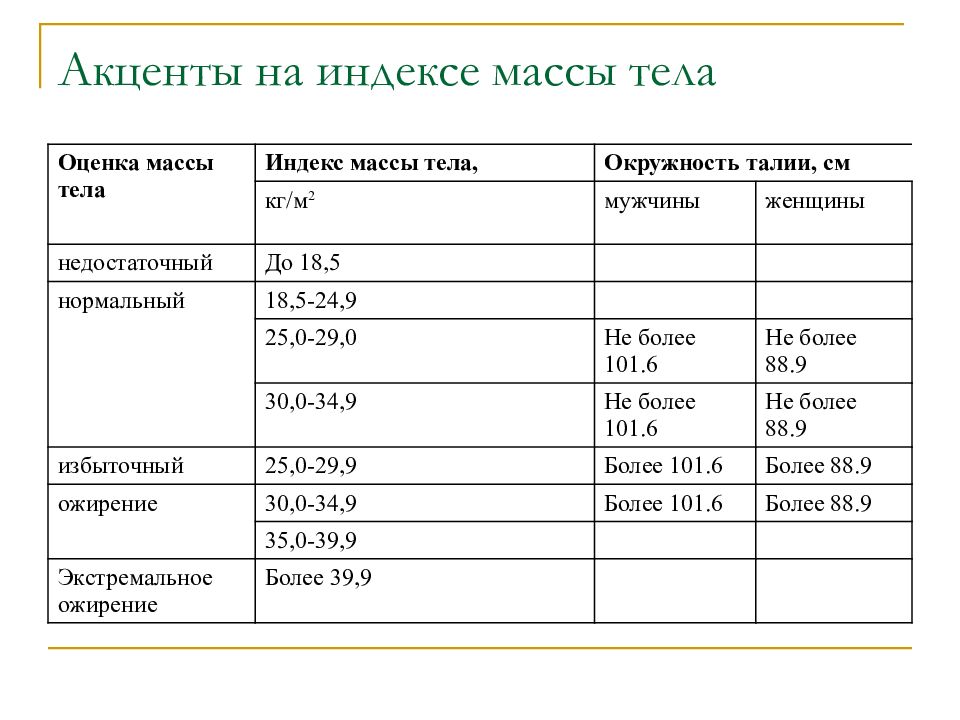 10.1067 / mpd.2002.125228.
10.1067 / mpd.2002.125228.
Артикул PubMed Google ученый
Флинн Дж .: Меняющееся лицо детской гипертонии в эпоху эпидемии детского ожирения. Педиатр Нефрол. 2013, 28: 1059-1066. 10.1007 / s00467-012-2344-0.
Артикул PubMed Google ученый
Tu W, Eckert GJ, DiMeglio LA, Yu Z, Jung J, Pratt JH: усиленное влияние ожирения на кровяное давление у детей с избыточным весом и ожирением. Гипертония. 2011, 58: 818-824. 10.1161 / HYPERTENSIONAHA.111.175695.
PubMed Central CAS Статья PubMed Google ученый
Ice CL, Murphy E, Cottrell L, Neal WA: Диагноз патологического ожирения как индикатор риска сердечно-сосудистых заболеваний у детей: результаты проекта CARDIAC. Int J Pediatr Obes. 2011, 6: 113-119. 10.3109 / 17477161003792556.
Артикул PubMed Google ученый

Валерио Г., Маффейс С., Бальзамо А., Дель Джудис Е.М., Бруфани С., Груни Дж., Личенциати М.Р., Брамбилла П., Манко М.: Тяжелое ожирение и кардиометаболический риск у детей: сравнение по двум международным системам классификации.PloS One. 2013, 8: e83793-10.1371 / journal.pone.0083793.
PubMed Central Статья PubMed Google ученый
Маркус, М.Д., Барановски Т., ДеБар Л.Л., Эдельштейн С., Кауфман Ф.Р., Шнайдер М., Зига-Риз А.М., Статен М.А., Вирус A, Инь Z: тяжелое ожирение и отдельные факторы риска в мультирасовой когорте шестого класса. : ЗДОРОВЫЙ этюд. J Здоровье подростков. 2010, 47: 604-607. 10.1016 / j.jadohealth.2010.04.017.
PubMed Central Статья PubMed Google ученый
Gomez-Marin O, Prineas RJ, Rastam L: Измерение ширины мочевого пузыря и артериального давления у детей и подростков. J Hypertens. 1992, 10: 1235-1241. 10.1097 / 00004872-199210000-00018.
CAS Статья PubMed Google ученый
Whincup PH, Cook DG, Shaper AG: Измерение артериального давления у детей: важность размера мочевого пузыря манжеты. J Hypertens. 1989, 7: 845-850. 10.1097 / 00004872-198910000-00010.
CAS Статья PubMed Google ученый
Учащиеся с избыточным весом или ожирением, по классам
Калифорния была лидером в продвижении политики по борьбе с эпидемией избыточного веса и ожирения среди детей, от запрета сахаросодержащих напитков и нездоровой пищи в школах до требования питательных напитков в детских учреждениях и здоровых напитков по умолчанию с детскими обедами в ресторанах (1, 2 , 3).Несмотря на эти усилия, детское ожирение остается серьезной проблемой общественного здравоохранения в масштабах штата и страны, и сохраняется значительное неравенство, от которого в непропорционально большей степени страдают цветные дети, дети с низким доходом и дети в сельской местности (4, 5, 6).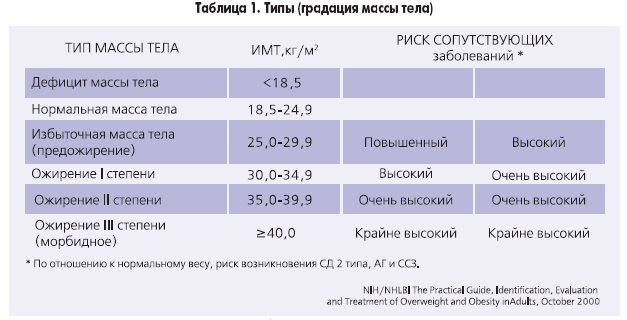
Снижение детского ожирения требует равноправного доступа к безопасным местам для игр, частых занятий спортом в школе и за ее пределами, доступных и недорогих здоровых продуктов питания и напитков, а также ограниченного доступа к высококалорийным, низкокалорийным продуктам и напиткам и ограничения их сбыта (4 , 5, 7).Это также требует целенаправленного внимания к вопросам справедливости и всеобъемлющих многоотраслевых стратегий, включая расширение прав и возможностей сообществ и улучшение социально-экономических ресурсов для групп наибольшего риска (4, 5). Политики и другие лидеры на местном, государственном и национальном уровнях могут продвигать эффективные инициативы и укреплять системы, законодательство и среду для предотвращения и борьбы с ожирением (4, 5, 6).
Варианты политики и практики, которые могут способствовать здоровому весу в детстве, включают:
- Продвижение основанных на фактических данных и учитывающих культурные особенности методов поддержки правильного питания в раннем детстве, таких как программы посещения на дому, которые просвещают родителей и поощряют грудное вскармливание, что, как было показано, защищает от ожирения (8)
- Содействие более широкому участию в федеральных программах детского питания (таких как, среди прочего, школьные завтраки, обеды, внеклассные занятия и летние обеды), которые могут улучшить здоровье и снизить риск нездоровой прибавки в весе (9, 10)
- Поддержка комплексных инициатив в школах и детских учреждениях по улучшению питания и физической активности; такие усилия должны согласовываться с существующими полномочиями, расширять возможности для ежедневных упражнений, улучшать доступное питание, интегрировать обучение правильному питанию и физическую активность в планирование уроков, а также вовлекать родителей и другие заинтересованные стороны (11, 12)
- Продолжение обеспечения соблюдения и совершенствования законодательства, ограничивающего доступность высококалорийных, низкокалорийных продуктов и напитков в школах и детских учреждениях в пользу здорового питания, закусок, напитков и питьевой воды, а также предоставление необходимой поддержки и технической помощи для обеспечения соответствие (1, 2, 3, 5)
- Продолжение укрепления политики, финансирования и планирования в отношении искусственно созданной среды в школах и сообществах, которая поощряет пешие прогулки, езду на велосипеде и игры на свежем воздухе, особенно в районах, где нет безопасных мест для физической активности (6, 13)
- Обеспечение того, чтобы усилия по борьбе с ожирением напрямую затрагивали расовое / этническое и социально-экономическое неравенство и работали в партнерстве с сообществами с ограниченными ресурсами, создавая социальный и экономический потенциал для решения таких проблем, как отсутствие продовольственной безопасности (4, 6)
- Внедрение общих стандартов маркетинга продуктов питания и напитков для детей и подростков и поддержка усилий по сокращению рекламы сладких напитков и нездоровой пищи среди молодежи, особенно цветной молодежи, которая непропорционально часто сталкивается с такой рекламой (3, 6, 7)
- Поддержка образования населения, родителей и молодежи в целях пропаганды здорового питания и активного образа жизни (3, 7)
 Kidsdata.org в разделе «Исследования и ссылки» или посетите раздел «Состояние детского ожирения». См. Также «Последствия для политики» на сайте kidsdata.org в разделе «Питание и физическая подготовка».
Kidsdata.org в разделе «Исследования и ссылки» или посетите раздел «Состояние детского ожирения». См. Также «Последствия для политики» на сайте kidsdata.org в разделе «Питание и физическая подготовка». Источники для этого повествования:
1. Lee, D. L., et al. (2020). Статус напитков, подаваемых маленьким детям в учреждениях по уходу за детьми, после реализации политики штата Калифорния, 2012–2016 гг. Preventing Chronic Disease, 17, , 1
. Источник: https://www.cdc.gov/pcd/issues/2020/19_0296.htm
2. Карпын А. и др.(2020). Оценка реализации политики в отношении здоровых напитков по умолчанию для детского питания в штате Калифорния и городе Уилмингтон, Дель . Исследования здорового питания. Полученное из: https://healthyeatingresearch.org/research/assessing-the-implementation-of-kids-meals-healthy-default-beverage-policies-in-the-state-of-california-and-city-of-wilmington-del
3. Вольштейн, Дж., И Бабей, Ш. (2018). Потребление сладких напитков детьми и подростками Калифорнии . Центр исследований политики здравоохранения Калифорнийского университета в Лос-Анджелесе. Источник: http://healthpolicy.ucla.edu/publications/search/pages/detail.aspx?PubID=1752
Центр исследований политики здравоохранения Калифорнийского университета в Лос-Анджелесе. Источник: http://healthpolicy.ucla.edu/publications/search/pages/detail.aspx?PubID=1752
4. Куманьика, С. К. (2019). Рамки для повышения справедливости в профилактике ожирения. Американский журнал общественного здравоохранения, 109 (10), 1350-1357. Источник: https://ajph.aphapublications.org/doi/10.2105/AJPH.2019.305221
5. Состояние детского ожирения. (2021 г.). От кризиса к возможности: реформирование политики нашей страны, чтобы помочь всем детям расти здоровыми .Фонд Роберта Вуда Джонсона. Получено с: https://stateofchildhoodobesity.org/2021report
6. Членство в программе Champion Provider Fellowship. (2018). Пособие по PSE: реализация политики, системы и изменения окружающей среды в наших сообществах . Калифорнийский университет в Сан-Франциско и Департамент общественного здравоохранения Калифорнии. Источник: https://championprovider.ucsf. edu/pse-playbook <
edu/pse-playbook <
7. Muth, N. D., et al. (2019). Государственная политика по сокращению потребления сладких напитков детьми и подростками. Педиатрия, 143 (4), e201
. Источник: https://pediatrics.aappublications.org/content/143/4/e201
8. Isong, I.A., et al. (2018). Расовые и этнические различия в ожирении в раннем детстве. Педиатрия, 141 (1), e20170865. Источник: https://pediatrics.aappublications.org/content/141/1/e20170865
9. Центр исследований и действий в области пищевых продуктов. (2017). Голод и здоровье: роль федеральных программ детского питания в улучшении здоровья и благополучия .Полученное из: https://frac.org/research/resource-library/hunger-health-role-federal-child-nutrition-programs-improving-health-well
10. Центр исследований и действий в области пищевых продуктов. (2021 г.). Штат штатов: профили голода, бедности и федеральных программ питания . Полученное из: https://frac.org/research/resource-library/state-of-the-states-profiles?post_type=resource&p=4483&state=California
11. Blondin, K., et al. (2018). Мероприятия по раннему уходу и образованию (ECE) для поощрения питания и физической активности и предотвращения ожирения .Институт политики питания. Источник: https://ucanr.edu/sites/NewNutritionPolicyInstitute/files/304182.pdf
Blondin, K., et al. (2018). Мероприятия по раннему уходу и образованию (ECE) для поощрения питания и физической активности и предотвращения ожирения .Институт политики питания. Источник: https://ucanr.edu/sites/NewNutritionPolicyInstitute/files/304182.pdf
12. Blondin, K., et al. (2018). Школьные мероприятия по продвижению питания и физической активности и профилактике ожирения: обзор исследований и результатов . Институт политики питания. Источник: https://ucanr.edu/sites/NewNutritionPolicyInstitute/files/317758.pdf
13. Либерман М. и др. (2020). Делая успехи: табели успеваемости штата 2020 о поддержке ходьбы, езды на велосипеде, а также активных детей и сообществ .Партнерство по безопасным маршрутам. Получено с: https://www.saferoutespartnership.org/resources/report/2020-state-report-cards.
Детское ожирение: основные моменты рекомендаций экспертного комитета AMA
2. Hannon TS,
Рао Г,
Арсланян С.А.
Детское ожирение и сахарный диабет 2 типа.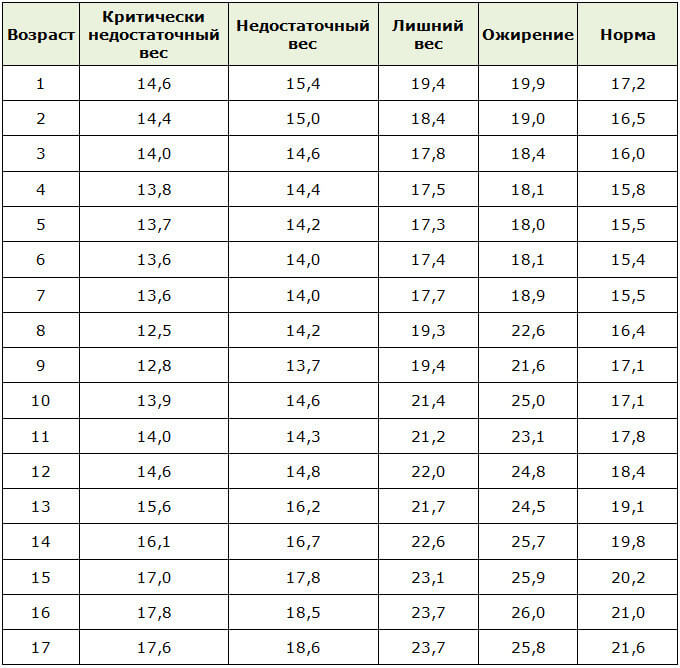 Педиатрия .
2005. 116 (2): 473–480.
Педиатрия .
2005. 116 (2): 473–480.
3. Krassas GE, Цотсас Т. Становятся ли дети с ожирением взрослыми с ожирением: детские предикторы болезней взрослых. Педиатр эндокринол Ред. . 2004; (1 приложение 3): 455–459.
4. Mokdad AH, Ford ES, Боуман Б.А., и другие. Распространенность ожирения, диабета и факторов риска для здоровья, связанных с ожирением, 2001. JAMA . 2003. 289 (1): 76–79.
5. Бьянкини Ф, Каакс Р, Вайнио Х. Избыточный вес, ожирение и риск рака. Ланцет Онкол . 2002. 3 (9): 565–574.
6. Перрин Е.М., Цветок КБ, Гарретт Дж. Аммерман А.С.Профилактика и лечение ожирения: самоэффективность педиатров, препятствия, ресурсы и пропаганда. Амбулаторный педиатр . 2005. 5 (3): 150–156.
7. Whitlock EP, Williams SB, Gold R, Smith PR, Shipman SA, для Целевой группы превентивных служб США. Скрининг и вмешательства при детском ожирении. http://www.ahrq.gov/clinic/uspstf05/choverwt/choversum.htm. По состоянию на 31 июля 2007 г.
Скрининг и вмешательства при детском ожирении. http://www.ahrq.gov/clinic/uspstf05/choverwt/choversum.htm. По состоянию на 31 июля 2007 г.
8. Krebs NF, Хаймс Дж. Х., Якобсон Д., Никлас Т.А., Гильдей П, Стайн Д.Оценка избыточной массы тела и ожирения у детей и подростков. Педиатрия . 2007; 120 (приложение 4): S193 – S228.
9. Целевая группа превентивных служб США. Скрининг и вмешательства для профилактики ожирения у взрослых. http://www.ahrq.gov/clinic/uspstf/uspsobes.htm. По состоянию на 31 июля 2007 г.
10. Американская академия педиатрии. Активный здоровый образ жизни: профилактика детского ожирения за счет увеличения физической активности. http://aappolicy.aappublications.org/cgi/content/full/pediatrics;117/5/1834.По состоянию на 31 июля 2007 г.
11. Barlow SE,
для Экспертного комитета.
Рекомендации комитета экспертов по профилактике, оценке и лечению избыточного веса и ожирения у детей и подростков: итоговый отчет. Педиатрия .
2007; 120 (приложение 4): S164 – S192.
Педиатрия .
2007; 120 (приложение 4): S164 – S192.
12. Диетические рекомендации для американцев 2005. 6-е изд. Вашингтон, округ Колумбия: Департамент здравоохранения и социальных служб, Департамент сельского хозяйства; 2005. http://www.health.gov/Dietary-Guidelines/dga2005/document/html/chapter4.htm. По состоянию на 31 июля 2007 г.
13. Spear BA, Барлоу ЮВ, Эрвин С, и другие. Рекомендации по лечению избыточной массы тела и ожирения у детей и подростков. Педиатрия . 2007; 120 (приложение 4): S254 – S288.
14. Дэвис М.М., Ганс-Кливленд Б, Хассинк С, Джонсон Р., Paradis G, Ресников К. Рекомендации по профилактике детского ожирения. Педиатрия . 2007; 120 (приложение 4): S229 – S253.
15. Малик В.С.,
Шульце М.Б.,
Ху FB.
Потребление сахаросодержащих напитков и увеличение веса: систематический обзор. Ам Дж. Клин Нутр .
2006. 84 (2): 274–288.
Клин Нутр .
2006. 84 (2): 274–288.
16. Гортмейкер С.Л., Должен А, Соболь А.М., Петерсон К, Колдиц Г.А., Dietz WH. Просмотр телевидения как причина роста ожирения среди детей в США, 1986–1990 гг. Arch Pediatr Adolesc Med . 1996. 150 (4): 356–362.
17. Робинсон Т.Н. Сокращение просмотра телевидения детьми для предотвращения ожирения: рандомизированное контролируемое исследование. ДЖАМА . 1999. 282 (16): 1561–1567.
18. Боуман С.А., Гортмейкер С.Л., Эббелинг CB, Перейра М.А., Людвиг Д.С. Влияние потребления фаст-фуда на потребление энергии и качество диеты среди детей в национальном обследовании домашних хозяйств. Педиатрия . 2004. 113 (1 п.1): 112–118.
19. Таверас Е.М.,
Рифас-Шиман С.Л.,
Berkey CS,
и другие.Семейный ужин и избыточный вес подростка. Obes Res .
2005. 13 (5): 900–906.
13 (5): 900–906.
20. Гиллман М.В., Рифас-Шиман С.Л., Фрейзер А.Л., и другие. Семейный обед и качество питания детей старшего возраста и подростков. Арк Фам Мед . 2000. 9 (3): 235–240.
21. Сеть действий по борьбе с детским ожирением. Рекомендации комитета экспертов по оценке, профилактике и лечению избыточного веса и ожирения у детей и подростков, 2007 г.Руководство по реализации от сети действий по борьбе с детским ожирением. Национальная инициатива по качеству детского здравоохранения. http://www.nichq.org/NR/rdonlyres/7CF2C1F3-4DA3-4A00-AE15-4E35967F3571/5316/COANImplementationGuide-62607FINAL.pdf. Проверено 31 июля 2007 г.
22. Рао Г. Детское ожирение: Руководство для родителей по здоровому, уравновешенному и счастливому ребенку. Амхерст, Нью-Йорк: Книги Прометея; 2006.
Индекс массы тела и системы классификации детского ожирения: сравнение ссылок Международной целевой группы по ожирению (IOTF) и Всемирной организации здравоохранения (ВОЗ) во Франции.

Objectif
L’objectif de cette étude est de comparer trois systèmes de Classification du poids de l’enfant basés sur l’indice de masse corporelle (IMC): le système français, celui du Groupe de travail international sur l’obésité (Международная целевая группа по ожирению, IOTF) et celui de l’Organisation mondiale de ля санте (OMS).
Méthodes
L’étude a recruté 1382 enfants dans l’académie de Lille en mai 2009, âgés de 4–12 ans (moyenne = 8,4 ± 1,7). Les enfants mesuraient en moyenne 131,5 ± 10,9 см, средняя масса 30,7 ± 9,2 кг, соответствующая IMC moyen de 17,4 ± 3,2 кг / м 2 . Le statut pondéral a été déterminé selon les trois systèmes de Classification étudiés et leurs concordances ont été Calculées avec le ratio kappa de Cohen.
Résultats
Les Critères de l’OMS donnaient une Estimation de la prévalence du surpoids (20,0%) supérieure à celle donnée par les creres français (13,8%, p <0,0001) et par ceux de l'IOTF (16,2%, p ≤ 0,01). Результаты, аналогичные этим вопросам, касающимся сохранения безопасности (OMS: 11,6%, IOTF: 6,7%, p <0,0001, système français: 6,7%, p <0, 0001). Согласие между троицами систем аллаит «модера» и «парфе» (0,43 ≤ κ ≤ 1,00, p <0,0001). Коэффициенты étaient de kappa plus élevés lorsqu'il s'agissait de la catégorie obésité (0,63 ≤ κ ≤ 1,00; p <0,0001) для дополнительных категорий - obésité exclue (0,43 ≤ κ ≤ 0,94; p <0,0001).Quand le sexe et l'âge (4–6 человек против 7–12 человек) ont été pris en compte pour determiner le surpoids, le plus petit ratio kappa a été obtenu entre le système français et celui de l'OMS chez les garçons gés de 7–12 ans ( κ = 0,28, p <0,0001), et le plus grand entre le système français et l'IOTF chez les filles âgés de 7–12 ans ( κ = 0,97, p <0,0001). En ce qui Concerne l'obésité, la concordance entre les trois systèmes de class allait de 0,60 до 1,00 ( p <0,0001), avec les plus petites valeurs obtenues entre l'OMS et le système français, et l'OMS et l'IOTF pour les garçons âgés de 7–12 ans ( κ = 0,60, p <0,0001 dans les deux cas).
Результаты, аналогичные этим вопросам, касающимся сохранения безопасности (OMS: 11,6%, IOTF: 6,7%, p <0,0001, système français: 6,7%, p <0, 0001). Согласие между троицами систем аллаит «модера» и «парфе» (0,43 ≤ κ ≤ 1,00, p <0,0001). Коэффициенты étaient de kappa plus élevés lorsqu'il s'agissait de la catégorie obésité (0,63 ≤ κ ≤ 1,00; p <0,0001) для дополнительных категорий - obésité exclue (0,43 ≤ κ ≤ 0,94; p <0,0001).Quand le sexe et l'âge (4–6 человек против 7–12 человек) ont été pris en compte pour determiner le surpoids, le plus petit ratio kappa a été obtenu entre le système français et celui de l'OMS chez les garçons gés de 7–12 ans ( κ = 0,28, p <0,0001), et le plus grand entre le système français et l'IOTF chez les filles âgés de 7–12 ans ( κ = 0,97, p <0,0001). En ce qui Concerne l'obésité, la concordance entre les trois systèmes de class allait de 0,60 до 1,00 ( p <0,0001), avec les plus petites valeurs obtenues entre l'OMS et le système français, et l'OMS et l'IOTF pour les garçons âgés de 7–12 ans ( κ = 0,60, p <0,0001 dans les deux cas).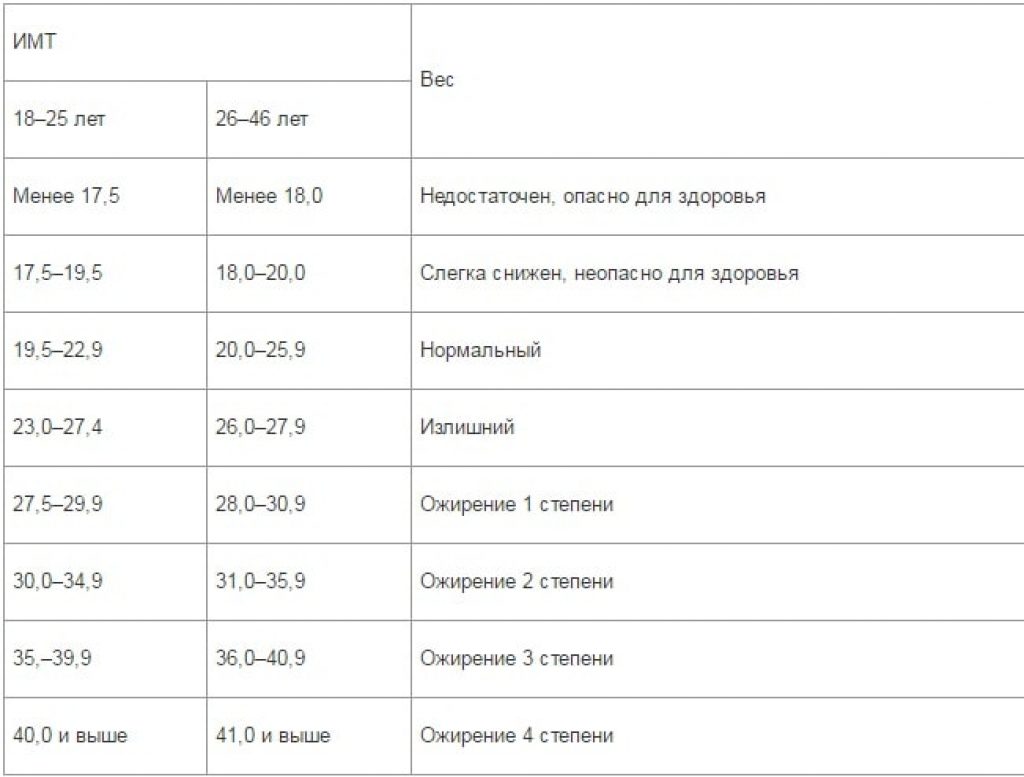
Заключение
Глобализация, классификация ОМС является проводником для оценки степени сохранности сюрприз и / или объекта в рамках данной программы по оценке, полученной по французской системе классификации и оценки. ‘IOTF. Le degré de concordance entre ces trois systèmes était fonction du sexe et de l’âge des enfants. Le système de class français semble donner des résultats très concordants avec ceux de l’IOTF en ce qui Concerne le surpoids, speulièrement chez les enfants de 7-12 ans.
Детское ожирение — Диагностика и лечение
Диагноз
В рамках регулярного ухода за здоровым ребенком врач рассчитывает ИМТ вашего ребенка и определяет его место на графике роста ИМТ — для возраста. ИМТ помогает определить, есть ли у вашего ребенка избыточный вес для его возраста и роста.
Используя диаграмму роста, ваш врач определяет процентиль вашего ребенка, то есть то, как ваш ребенок сравнивается с другими детьми того же пола и возраста. Например, если ваш ребенок находится в 80-м процентиле, это означает, что по сравнению с другими детьми того же пола и возраста, 80% имеют более низкий ИМТ .
Например, если ваш ребенок находится в 80-м процентиле, это означает, что по сравнению с другими детьми того же пола и возраста, 80% имеют более низкий ИМТ .
пороговых значений на этих диаграммах роста, установленных Центрами по контролю и профилактике заболеваний, помогают классифицировать серьезность проблемы с весом ребенка:
- ИМТ между 85-м и 94-м процентилями — избыточный вес
- ИМТ 95-й процентиль или выше — ожирение
- ИМТ 99-й процентиль или выше — тяжелое ожирение
Поскольку ИМТ не учитывает такие вещи, как мускулистость или размер тела больше среднего, и поскольку модели роста сильно различаются среди детей, ваш врач также влияет на рост и развитие вашего ребенка.Это помогает определить, является ли вес вашего ребенка проблемой для здоровья.
В дополнение к ИМТ и нанесению веса на карту роста, врач оценивает:
- История ожирения и связанных с весом проблем со здоровьем, таких как диабет, в вашей семье
- Привычки в еде вашего ребенка
- Уровень активности вашего ребенка
- Другие заболевания вашего ребенка
- Психосоциальный анамнез, включая случаи депрессии, нарушений сна и печали, а также то, чувствует ли ваш ребенок себя изолированным или одиноким или является целью издевательств
Анализы крови
Врач вашего ребенка может назначить анализы крови, которые могут включать:
- А холестериновый тест
- Анализ сахара в крови
- Другие анализы крови для проверки гормонального дисбаланса или других состояний, связанных с ожирением
Некоторые из этих тестов требуют, чтобы ваш ребенок ничего не ел и не пил перед тестом.Спросите, нужно ли вашему ребенку голодать перед анализом крови и как долго.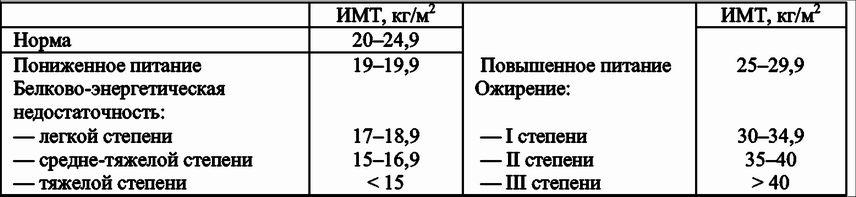
Лечение
Лечение детского ожирения зависит от возраста вашего ребенка и наличия у него других заболеваний. Лечение обычно включает изменение пищевых привычек и уровня физической активности вашего ребенка. В определенных обстоятельствах лечение может включать прием лекарств или операцию по снижению веса.
Лечение детей с ИМТ между 85-м и 94-м процентилями (избыточный вес)
Американская академия педиатрии рекомендует, чтобы дети старше 2 лет, чей вес попадает в категорию избыточного веса, были включены в программу поддержания веса, чтобы замедлить прогресс набора веса. .Эта стратегия позволяет ребенку прибавлять в росте сантиметры, но не килограммы, в результате чего ИМТ со временем падает до более здорового диапазона.
Лечение детей с ИМТ на уровне 95 процентиля или выше (ожирение)
Детей в возрасте от 6 до 11 лет, чей вес попадает в категорию ожирения, можно побудить изменить свои привычки питания для постепенной потери веса не более чем на 1 фунт (или около 0,5 килограмма) в месяц. Детей старшего возраста и подростков, страдающих ожирением или тяжелым ожирением, можно побудить изменить свои привычки в еде, чтобы стремиться к снижению веса до 2 фунтов (или около 1 кг) в неделю.
Детей старшего возраста и подростков, страдающих ожирением или тяжелым ожирением, можно побудить изменить свои привычки в еде, чтобы стремиться к снижению веса до 2 фунтов (или около 1 кг) в неделю.
Методы поддержания текущего веса вашего ребенка или похудания одинаковы: вашему ребенку необходимо придерживаться здоровой диеты — как с точки зрения типа, так и количества пищи — и увеличивать физическую активность. Успех во многом зависит от вашего стремления помочь ребенку внести эти изменения.
Здоровое питание
Родители — это те, кто покупает продукты, готовит еду и решает, где ее есть. Даже небольшие изменения могут иметь большое значение для здоровья вашего ребенка.
- Приоритет фруктов и овощей. При покупке продуктов питания сократите потребление полуфабрикатов, таких как печенье, крекеры и готовые блюда, которые часто содержат много сахара, жира и калорий.
- Ограничьте количество подслащенных напитков.
 Сюда входят напитки, содержащие фруктовый сок. Эти напитки обладают низкой питательной ценностью в обмен на их высокую калорийность. Они также могут заставить вашего ребенка чувствовать себя слишком сытым, чтобы есть более здоровую пищу.
Сюда входят напитки, содержащие фруктовый сок. Эти напитки обладают низкой питательной ценностью в обмен на их высокую калорийность. Они также могут заставить вашего ребенка чувствовать себя слишком сытым, чтобы есть более здоровую пищу. - Избегайте фастфуда. Большинство пунктов меню содержат много жиров и калорий.
- Сядьте вместе за семейным обедом. Сделайте это событием — время делиться новостями и рассказывать истории. Не рекомендуется есть перед телевизором, компьютером или экраном видеоигры, это может привести к быстрому перееданию и снижению осведомленности о количестве съеденного.
- Подавайте порции подходящего размера. Детям не нужно столько еды, сколько взрослым. Начните с небольшой порции, и ваш ребенок может попросить еще, если он все еще голоден.Разрешайте ребенку есть только до полного насыщения, даже если для этого нужно оставить еду на тарелке. И помните, когда вы едите вне дома, порции в ресторане часто бывают слишком большими.

Физическая активность
Важнейшей частью достижения и поддержания здорового веса, особенно для детей, является физическая активность. Он сжигает калории, укрепляет кости и мышцы и помогает детям хорошо спать по ночам и сохранять бдительность в течение дня.
Хорошие привычки, заложенные в детстве, помогают подросткам поддерживать здоровый вес. А активные дети с большей вероятностью станут здоровыми взрослыми.
Для повышения уровня активности вашего ребенка:
- Ограничить время просмотра ТВ. Рекреационное экранное время — перед телевизором, компьютером, планшетом или смартфоном — должно быть ограничено не более чем двумя часами в день для детей старше 2 лет. Дети младше 2 лет вообще не должны иметь экранного времени.
- Делайте акцент на активности, а не на физических упражнениях. Дети должны быть умеренно или очень активными не менее часа в день. Деятельность вашего ребенка не обязательно должна быть структурированной программой упражнений — цель состоит в том, чтобы заставить его или ее двигаться.Свободные игры — например, игра в прятки, прятки или прыжки через скакалку — могут быть полезны для сжигания калорий и улучшения физической формы.
- Найдите занятия, которые нравятся вашему ребенку. Например, если ваш ребенок склонен к творчеству, отправляйтесь в поход на природу, чтобы собрать листья и камни, которые он может использовать для создания коллажа. Если вашему ребенку нравится лазать, отправляйтесь в ближайший к нему спортзал в джунглях или стену для скалолазания. Если ваш ребенок любит читать, то дойдите до местной библиотеки пешком или на велосипеде за книгой.
Лекарства
Лекарства могут быть прописаны некоторым детям и подросткам как часть общего плана похудания.
Операция по снижению веса
Операция по снижению веса может быть вариантом для подростков с тяжелым ожирением, которые не смогли похудеть из-за изменения образа жизни. Однако, как и при любом типе хирургического вмешательства, существуют потенциальные риски и долгосрочные осложнения. Обсудите плюсы и минусы с лечащим врачом.
Ваш врач может порекомендовать эту операцию, если вес вашего ребенка представляет большую угрозу для здоровья, чем потенциальные риски хирургического вмешательства. Важно, чтобы ребенок, которому предстоит операция по снижению веса, встретился с командой педиатров, включая специалиста по медицине ожирения, психолога и диетолога.
Операция по снижению веса — это не чудо. Это не гарантирует, что подросток сбросит лишний вес или сможет удерживать его в долгосрочной перспективе. И операция не заменяет необходимости в здоровом питании и регулярной физической активности.
Mayo Clinic Детский центр Детская клиника контроля веса
Помощь и поддержка
Родители играют решающую роль в том, чтобы помочь детям почувствовать себя любимыми и контролировать свой вес. Воспользуйтесь каждой возможностью, чтобы повысить самооценку вашего ребенка. Не бойтесь поднимать тему здоровья и фитнеса. Говорите со своими детьми прямо, открыто, без критики и осуждения.
Кроме того, учтите следующее:
- Избегайте разговоров о весе. Негативные комментарии о вашем весе, весе другого человека или вашего ребенка — даже если они сделаны с добрыми намерениями — могут навредить вашему ребенку. Негативные разговоры о весе могут привести к ухудшению образа тела. Вместо этого сосредоточьтесь на здоровом питании и положительном образе тела.
- Не рекомендуется соблюдать диету и пропускать приемы пищи. Вместо этого поощряйте и поддерживайте здоровое питание и повышенную физическую активность.
- Найдите причины похвалить усилия вашего ребенка. Отмечайте небольшие постепенные изменения в поведении, но не вознаграждайте их едой. Выберите другие способы отметить достижения вашего ребенка, например, поход в боулинг или местный парк.
- Расскажите ребенку о его или ее чувствах. Помогите своему ребенку найти способы справиться с эмоциями, помимо еды.
- Помогите ребенку сосредоточиться на позитивных целях. Например, укажите, что теперь он или она может кататься на велосипеде более 20 минут, не уставая, или может пробежать необходимое количество кругов в классе физкультуры.
- Будьте терпеливы. Поймите, что пристальное внимание к пищевым привычкам и весу вашего ребенка может легко иметь неприятные последствия, заставляя ребенка переедать еще больше или, возможно, делая его или ее склонным к развитию расстройства пищевого поведения.
Подготовка к приему
Семейный врач или педиатр вашего ребенка, вероятно, поставит первоначальный диагноз детского ожирения. Если у вашего ребенка есть осложнения из-за ожирения, вас могут направить к дополнительным специалистам, которые помогут справиться с этими осложнениями.
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Когда вы записываетесь на прием, спросите, есть ли что-нибудь, что вашему ребенку нужно сделать заранее, например, голодать перед определенными тестами и как долго. Составьте список:
- Симптомы вашего ребенка, , если они есть, и когда они появились
- Ключевая личная информация, , включая семейный анамнез и историю ожирения
- Все лекарства, витамины или другие добавки , которые принимает ваш ребенок, включая дозы
- Что ваш ребенок обычно ест в неделю, и насколько он активен
- Вопросы, которые следует задать Вашему врачу
По возможности возьмите с собой члена семьи или друга, чтобы он помог вам запомнить всю предоставленную вам информацию.
В отношении детского ожирения вам следует задать врачу следующие основные вопросы:
- Какие еще проблемы со здоровьем могут развиться у моего ребенка?
- Какие варианты лечения?
- Существуют ли лекарства, которые могут помочь моему ребенку контролировать вес и другие проблемы со здоровьем?
- Сколько времени займет лечение?
- Что я могу сделать, чтобы помочь своему ребенку похудеть?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Врач вашего ребенка или другой поставщик медицинских услуг, вероятно, задаст вам ряд вопросов о еде и активности вашего ребенка, в том числе:
- Что ваш ребенок ест в обычный день?
- Сколько активности ваш ребенок делает в обычный день?
- Какие факторы, по вашему мнению, влияют на вес вашего ребенка?
- Какие диеты или методы лечения, если таковые имеются, вы пытались помочь своему ребенку похудеть?
- Готовы ли вы внести изменения в образ жизни своей семьи, чтобы помочь своему ребенку похудеть?
- Что может помешать вашему ребенку похудеть?
- Как часто семья ест вместе? Помогает ли ребенок готовить еду?
- Ваш ребенок или семья ест, когда смотрит телевизор, пишет текстовые сообщения или пользуется компьютером?
Что вы можете сделать за это время
Если у вас есть дни или недели до запланированного приема вашего ребенка, записывайте, что ест ваш ребенок и насколько он активен.
05 декабря 2020 г.
ИМТ у детей: расчет таблиц, диапазоны и детское ожирение
Что касается здоровья вашего ребенка, то чем раньше он или она научится правильно питаться и заниматься спортом, тем лучше. Детское ожирение сопряжено с множеством рисков для здоровья. Некоторым могут потребоваться годы, чтобы появиться, в то время как другие можно увидеть намного раньше. Если ожирение продолжается и во взрослой жизни, возрастает риск осложнений для здоровья.(4)
«Дети с процентилем индекса массы тела 95 процентилем [или выше] имеют больше шансов сохранить ожирение в зрелом возрасте», — говорит д-р Ченсани. (1,11)
Непосредственные потенциальные последствия для здоровья высокого процентиля ИМТ у детей включают: (1)
Преддиабет или диабет 2 типа Если не контролировать плохие привычки в еде и прибавку в весе, у детей может развиться предиабет или диабет 2 типа. сахарный диабет в раннем возрасте. Клиника Майо отмечает, что эпидемия ожирения спровоцировала рост числа диагнозов диабета 2 типа у детей, и 40 процентов этой группы не имеют симптомов.(14)
Апноэ во сне Апноэ во сне вызывает остановку и прерывистое дыхание во время сна. ИМТ, предполагающий ожирение, подвергает детей более высокому риску развития этого заболевания. Если не лечить, апноэ во сне может со временем вызвать осложнения со стороны сердца и легких.
Астма Дети с ИМТ, показывающим, что у них избыточный вес или ожирение, подвержены более высокому риску развития астмы, чем дети с нормальным ИМТ.
Долгосрочные потенциальные последствия для здоровья высокого процентиля ИМТ у детей включают:
Высокое кровяное давление и высокий уровень холестерина Оба эти состояния развиваются со временем и подвергают вас риску сердечных заболеваний.Ожирение в детстве может увеличить вероятность возникновения проблем с сердцем в более позднем возрасте. (9)
Неалкогольная жировая болезнь печени Накапливание жировых отложений в печени вызывает рубцевание, которое в конечном итоге может привести к повреждению печени.
Рак Диета, не содержащая необходимых питательных веществ и создающая дополнительную нагрузку на организм, также может повысить риск развития рака у вашего ребенка.
Артрит Избыточный вес оказывает давление на суставы, что со временем может привести к таким заболеваниям, как остеоартрит.
Три фактора влияют на развитие этих медицинских проблем: возраст, гены и вес, — говорит Стивен Понт, доктор медицины, магистр здравоохранения, педиатр и медицинский директор Техасского центра профилактики и лечения детского ожирения в Остине. «Единственное, над чем мы можем работать, — это вес», — говорит он.
Помимо проблем с физическим здоровьем, дети с избыточным весом или ожирением также могут столкнуться с проблемами психического здоровья. «У них больше шансов испытать такие недуги, как депрессия, чувство вины и беспокойство», — говорит доктор.Pont. Заявление Американской академии педиатрии, опубликованное в ноябре 2017 года в журнале Pediatrics , предполагает, что эти психические заболевания связаны со стигмой, с которой могут столкнуться подростки с ожирением или избыточным весом.


 Избыток углеводов как раз тормозит процессы роста!!!
Избыток углеводов как раз тормозит процессы роста!!! Сюда входят напитки, содержащие фруктовый сок. Эти напитки обладают низкой питательной ценностью в обмен на их высокую калорийность. Они также могут заставить вашего ребенка чувствовать себя слишком сытым, чтобы есть более здоровую пищу.
Сюда входят напитки, содержащие фруктовый сок. Эти напитки обладают низкой питательной ценностью в обмен на их высокую калорийность. Они также могут заставить вашего ребенка чувствовать себя слишком сытым, чтобы есть более здоровую пищу.