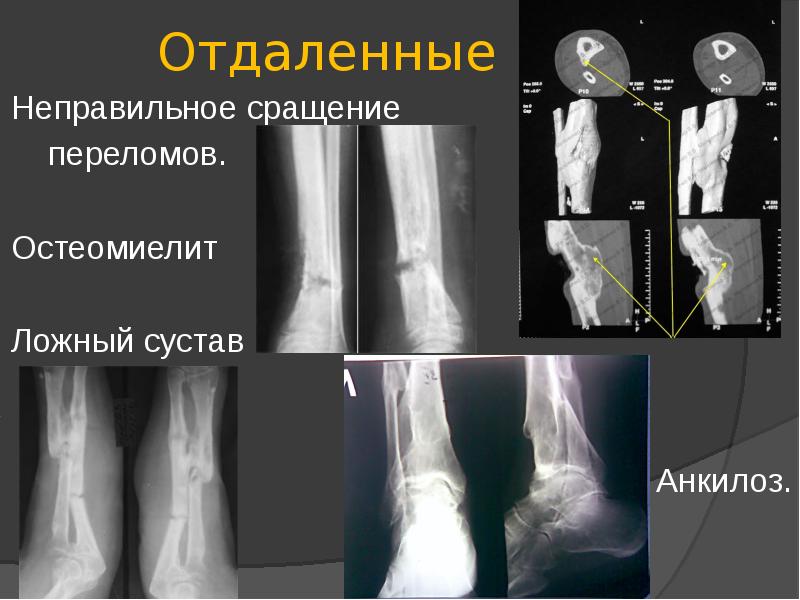
Ложные суставы (последствия трав) – причины развития, симптомы и лечение – Отделение травматологии ЦКБ РАН
Ложный сустав – последствие травмы, которое возникает примерно в 2-3% всех случаев переломов, и характеризуется неправильным сращиванием костных отломков. Проявляется ложный сустав нарушением непрерывности и целостности трубчатой кости, а результате чего конечность приобретает способность двигаться в несвойственном направлении и месте. Промежуток между костями заполняется соединительной тканью, которая со временем меняет свою структуру. Также патология может носить врожденный характер. Посттравматическая патология чаще встречается у пациентов после перелом локтевой, лучевой и большой берцовой кости.
Классификация ложных суставов
По способу развития патологии, ложные суставы разделяются на врожденные (0,5% всех аномалий опорно-двигательного аппарата) и приобретенные. В современной медицине выделяют следующие виды ложных суставов:
- С костным дефектом (костное вещество теряется)
- Фиброзные – костное вещество сохраняется
- Истинные – фиброзно-синовиального типа.

Причины развития ложного сустава
Способствуют развитию патологии следующие факторы:
- Преждевременное снятие гипса
- Внедрение мягких тканей между костными отломками
- Значительная удаленность костных отломков друг от друга
- Нагрузка на кость в процессе сращивания
- Проблемы сращивания, обусловленные нагноением, нарушением нормальной циркуляции крови.
Дополнительные факторы риска – повреждение нервов, наличие проблем с эндокринной системой, хронических заболевания, большая посттравматическая кровопотеря, шок.
Симптомы ложного сустава
Врожденные патологии выявляются ярче, приобретенных, заподозрить наличие патологии у ребенка можно на стадии обучения хождению. Посттравматический сустав проявляется патологической подвижностью конечности, но если в сегменте поражена всего лишь одна кость (например, ложный сустав на лучевой кости при целой локтевой), данный симптом проявляется слабо.
Лечение ложного сустава
Консервативные терапевтические методы доказали свою неэффективность в устранении патологии, поэтому врач прибегают к остеосинтезу посредством установки аппарата Илизарова. Если и данная методика не приносит должных результатов, пациенту проводят операцию костной пластики. Для случаев врожденного ложного сустава предусмотрен комплекс хирургических и физиотерапевтических мер.
Где пройти лечение ложного сустава в Москве?
Специалисты ортопедического центра ЦКБ РАН приглашают пациентов с врожденными и посттравматическими патологиями на диагностику и восстановительное лечение после травм. В нашей клинике работаю врачи с большим опытом проведения операций костной пластики, резекции костных отломков с последующим удлинением и других процедур. Запись на консультацию по телефону +7 (499) 400-47-33.
Ильинская больница — современный амбулаторно-госпитальный центр :: Лечение несросшихся переломов и ложных суставов
Ложный
сустав (несросшийся перелом) – это такая медицинская ситуация, когда лечащий врач
уверен, что перелом уже не имеет шансов срастись без хирургического
вмешательства. Наличие ложного сустава приводит к стойкой потере функции
конечности и утрате привычного качества жизни.
Наличие ложного сустава приводит к стойкой потере функции
конечности и утрате привычного качества жизни.
Бывает, что «пропущенные», и вовремя не диагностированные переломы срастаются. И, наоборот, идеально прооперированные переломы не срастаются вовсе. И в том, и в другом случае, специалисты Ильинской больницы помогут выйти из тяжёлой ситуации. Для простоты изложения мы объединим в одну группу несросшиеся переломы и ложные суставы. Хотя, с медицинской точки зрения, это не совсем одно и тоже.
- Что такое ложный сустав
Это ситуация, когда перелом кости
присутствует, а процесс сращения остановился. В этом случае требуется
хирургическая операция. Как правило, перелом принято считать несросшимся через
9 месяцев после его получения, при условии, что в течение последних 3 месяцев
нет рентгенологического прогресса в сращении. Некоторые переломы, например,
шейки бедра, плеча, ладьевидной кости кисти или таранной кости стопы и
некоторые другие могут быть определены как «несросшиеся» уже через 3 месяца
после травмы.
- Разница между замедленным сращением и несросшимся переломом (ложным суставом)
О замедленном сращении хирурги говорят тогда, когда обычные сроки сращения (консолидации) для данного конкретного перелома превышены, однако, процесс сращения пусть и медленно, но продолжается. Несросшийся перелом – это ситуация, когда сращение без хирургической операции уже невозможно.
- Виды ложных суставов
Все ложные суставы и несросшиеся переломы
можно разделить на две большие группы. Первая – биологически активные, с
хорошим кровоснабжением. Для их лечения используется тот или иной хирургический
способ, увеличивающий стабильность фиксации перелома. Вторая – биологически неактивные,
с плохим кровоснабжением и склонностью к атрофии. Помимо увеличения
стабильности фиксации перелома, в данном случае требуется улучшить местное кровоснабжение.
Для этого используются разные способы: от технологии Илизарова до пересадки
кости на питающих сосудах с использованием микрохирургической техники.
- Хирургическое лечение несросшихся переломов и ложных суставов
Лечение несросшихся переломов и ложных
суставов имеет три составляющие: победа над инфекцией (если присутствует),
улучшение кровоснабжения и хирургическая стабилизация кости подходящим
имплантатом в правильном положении. Каждая из трех задач является целым
направлением в современной медицине. Подобрать оптимальный путь лечения для
каждого конкретного пациента – сложная задача. От хирурга требуются глубокие
знания и опыт в лечении именно этих патологических состояний и экспертный
уровень владения хирургической техникой. Это
реконструктивная хирургия высочайшего уровня, которой филигранно владеют специалисты
Ильинской больницы. Важно понимать,
что возраст не является препятствием для проведения такой операции. Анестезиологи Ильинской больницы
подберут самый безопасный вид анестезии, а в послеоперационным периоде пациенту
будет обеспечен наилучший уход и полное обезболивание.
- Служба лечения боли
В Ильинской больнице реализована концепция «больницы без боли». В арсенале наших специалистов полный спектр анальгетиков, включая мощные опиодные препараты. При наиболее стойких болевых синдромах используются лечебные блокады, стимуляция нервов высокочастотным электрическим полем, имплантация электродов для стимуляции спинного мозга и отдельных нервов, применяются специальные системы, вводящие морфин непосредственно в цереброспинальную жидкость.
Послеоперационное ведение пациентов, прооперированных
по поводу ложного сустава, полностью основано на особенностях проведенной
операции. Для каждого пациента реабилитологами Ильинской больницы составляется индивидуальная
программа реабилитации, учитывающая его возможности и индивидуальные
особенности. Реабилитологи Ильинской больницы в содружестве с оперировавшим
хирургом и врачами общей практики сделают процесс восстановления максимально
быстрым и эффективным.
Лечение несращений, дефектов и ложных суставов костей
В большинстве случаев восстановление кости после перелома наступает в обычные или нормальные сроки, редко — в более короткие сроки. Значительно чаще сроки сращения бывают удлинены, хотя сам по себе процесс сращения протекает нормально и ничем не нарушается.
К переломам с замедленным сращением относятся те, при которых по истечении обычного срока, достаточного для сращения данного перелома, концы отломков не соединены механически устойчивой костной мозолью, клинически при этом определяется некоторая, весьма ограниченная, подвижность отломков на уровне перелома.
Рентгенологическое исследование показывает
- отсутствие костного сращения отломков, концы их могут быть порознь или на них видны небольшие полости,
- концы отломков имеют склерозированной границы,
- костномозговой канал не закрыт костною пластинкой.

Во всех случаях прежде всего нужно стремиться выяснить, нет ли объективно устанавливаемых местных или общих причин, которые замедляют или могут замедлить процесс сращения. При этом необходимо учитывать различные сроки заживления переломов, которые зависят от их типа, локализации, возраста больного и т. д. Известно, что разные кости восстанавливаются в различные сроки. Неодинаково быстро срастаются также переломы одной и той же кости на различных уровнях.
Тщательный клинический анализ обычно дает возможность установить объективные причины, задерживающие костное сращение, например
- смещение отломков,
- небольшой диастаз или щель между ними,
- инфекция,
- секвестр,
- неправильная или недостаточная иммобилизация и др.
Устранение этих причин, тормозящих сращение, создание благоприятных условий и прежде всего хорошая и непрекращающаяся иммобилизация приводят к нормализации процесса сращения и образованию костной мозоли.
Термин стойко несращенный перелом, или ложный сустав, должен применяться лишь тогда, когда по истечении срока, достаточного для образования костного сращения, на месте бывшего перелома клинически определяется стойкая ненормальная подвижность, возникшая в результате нарушения процесса образования мозоли.
Клинические и рентгенологические данные позволяют сделать вывод, что сращение отломков невозможно без соответствующего вмешательства. Несращенный перелом клинически характеризуется подвижностью отломков.
Рентгенологически выявляется, что периостальная мозоль не заполнила дефекта между концами отломков и не соединила их при помощи моста. Избыток мозоли, образовавшийся по краям отломков, становится плотным, костномозговой канал концов отломков закрыт компактным слоем костного вещества. В одних случаях концы отломков закругляются, склерозируются и делаются плотными, в других, наоборот, происходит рассасывание концов, они становятся разреженными и закругленными. Восстановительный процесс полностью прекратился.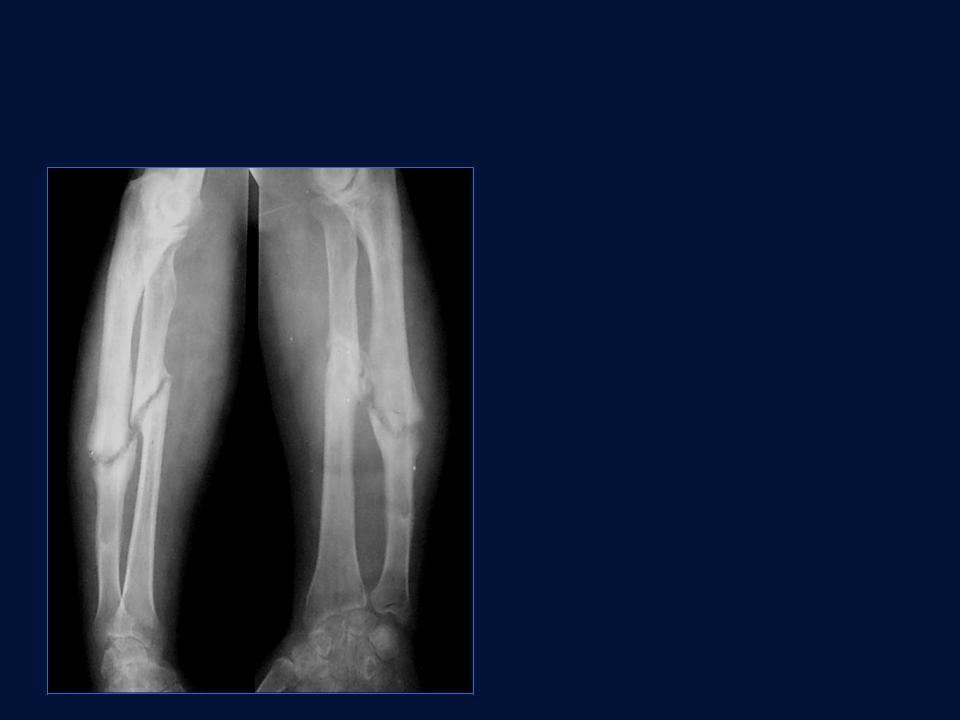
Для заживления псевдоартроза (без дефекта кости) достаточно вызвать мезенхимальную пролиферацию на месте поврежденной кости механическим и химическим путем (продуктами распада тканей), обеспечить устойчивое длительное обездвижение отломков, после чего, как правило, отломки срастаются костной мозолью. Подчеркивая разнообразие патогенетических факторов и выдвигая концепцию о роли развивающихся болезней конечности в патогенезе ложных суставов, следует указать, что принципы лечения ложных суставов (т.е. переломов со стойкимнесращением) и переломов с замедленным сращением тем не менее едины.
Основные принципы лечения ложных суставов и переломов с замедленным сращением сводятся к следующему: создание условий для восстановления репаративной регенерации в зоне ложного сустава и сращения отломков.
Это достигается
- обеспечением полной неподвижности отломков,
- сближением их концов,
- выявлением и устранением факторов, тормозящих сращение.
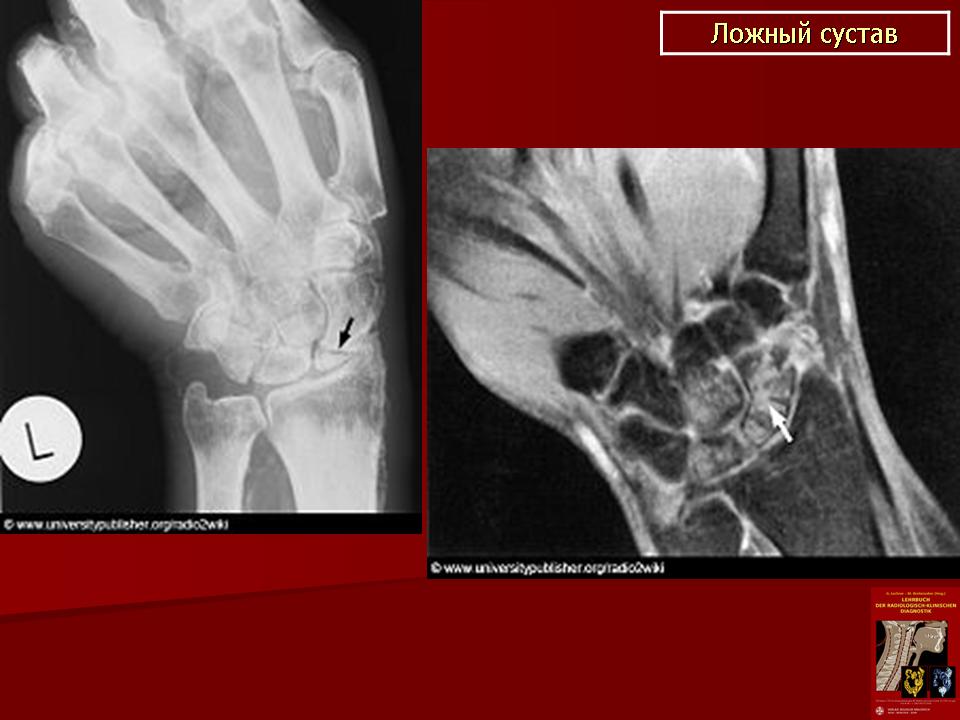
Ложный сустав › Болезни › ДокторПитер.
 ру
руЛожный сустав – это нарушение непрерывности трубчатой кости и развитие несвойственной ей подвижности.
Признаки
Главный признак ложного сустава – подвижность кости там, где ее быть не должно. При этом может нарушаться функция конечности. Однако если ложный сустав образовался на одной из костей двухкостного сегмента скелета, например, на одной из костей предплечья, то подвижности может и не быть. Кроме того, часто конечность с ложным суставом искривлена или укорочена.
Боль редко становится симптомом этого заболевания. Чаще всего она появляется при ходьбе, если ложный сустав образовался на ноге.
Описание
Ложный сустав может быть врожденным и приобретенным. Врожденный ложный сустав проявляется обычно, когда ребенок начинает ходить. А образуется он из-за неправильного развития скелета в процессе внутриутробного развития. Это довольно редкое нарушение. Чаще всего ложный сустав в этом случае образуется на голени в нижней ее трети.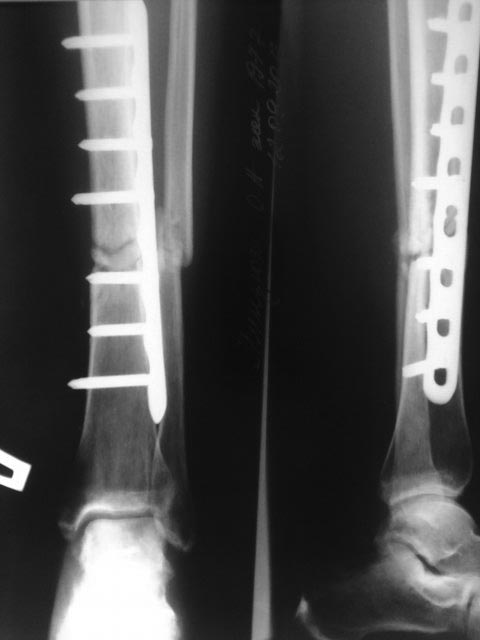
Приобретенный ложный сустав появляется в результате неправильного срастания кости после перелома или операции.
Причин его возникновения множество, они могут быть местными и общими. Местные причины делят на несколько групп:
- I группа – причины, связанные с ошибками в лечении. Это может быть недостаточно полное совмещение отломков, неполное устранение тканей, зажатых отломками, неправильная иммобилизация (создание неподвижности).
- II группа – причины, связанные с тяжестью травмы. Например, ложный сустав может возникнуть, если была утрачена значительная часть кости, или при нагноении кости, или при размозжении большого участка мышц.
- III группа – причины связанные с анатомо-физиологическими особенностями кровоснабжения кости. Это очень важная группа, так как из-за нарушения кровообращения может нарушиться процесс костеобразования, уменьшиться плотность костной мозоли.
Общие причины возникновения ложного сустава – это авитаминоз, особенно недостаток витамина D, гормональные сдвиги, в том числе и беременность, различные хронические заболевания, расстройства нервной системы.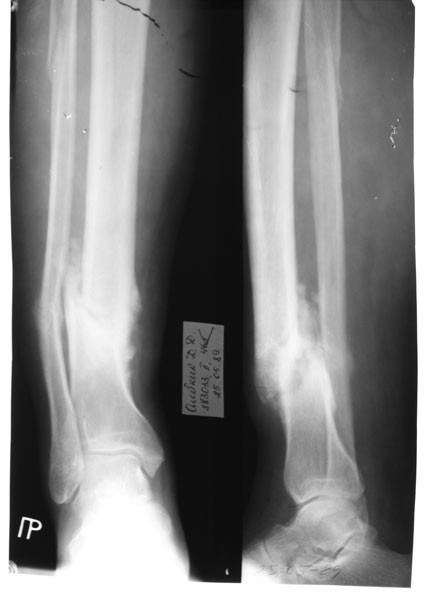
Различаются ложные суставы и по виду. Так, бывают фиброзные ложные суставы, истинные (фиброзно-синовиальные) и ложные суставы с потерей костного вещества.
Диагностика
Чтобы убедиться в наличии ложного сустава, нужно сделать рентгенографию. Ее делают в двух взаимно перпендикулярных проекциях. На рентгенограмме видно отсутствие костной мозоли, которая должна бы соединять концы двух отломков. Концы отломков сглажены и закруглены, но могут быть и коническими. Бывает, что конец одного отломка имеет форму полусферы и похож на суставную головку, а конец второго имеет вогнутую поверхность. Концы отломков могут и утолщаться. При всем этом на рентгенограмме видна суставная щель.
Лечение
Лечение ложного сустава только оперативное. Если в месте сустава есть воспаление, нужно дождаться, пока оно стихнет. Если в месте сустава есть рубцовая ткань, ее нужно удалить. При этом иссеченную ткань замещают полноценным лоскутом кожи с подкожно-жировой клетчаткой. После этих манипуляций приступают к операции на кости.
После этих манипуляций приступают к операции на кости.
Часто для восстановления целостности трубчатой кости используется методика, разработанная Г. А. Илизаровым. При этом концы кости после предварительной обработки соединяются перекрещивающимися спицами, закрепленными в аппарате Илизарова (аппарат, предназначенный для длительной фиксации кости или фрагментов костной ткани).
Хорошие результаты достигаются и при использовании компрессионно-дистракционного остеосинтеза (соединения отломков кости с помощью специальной конструкции на время, необходимое для сращивания кости). В этом случае при лечении пациент может ходить, наступая на пораженную конечность не опасаясь, что отломки кости сместятся. Этот метод также основан на использовании аппарата Илизарова.
Профилактика
Профилактика врожденных ложных суставов не разработана. А профилактика приобретенных ложных суставов заключается в правильном лечении переломов, хорошей иммобилизации больного органа. Пациенты часто просят снять гипс только на основании того, что у них уже ничего не болит, или надо куда-то уезжать, или срочно надо выходить на работу. Делать этого не стоит, так как если снять гипс раньше, до того, как конечность срастется окончательно, в месте перелома может образоваться ложный сустав.
Пациенты часто просят снять гипс только на основании того, что у них уже ничего не болит, или надо куда-то уезжать, или срочно надо выходить на работу. Делать этого не стоит, так как если снять гипс раньше, до того, как конечность срастется окончательно, в месте перелома может образоваться ложный сустав.
© Доктор Питер
Несросшиеся переломы (ложный сустав), лечение ложного суставаи несросшегося перелома
Ложный сустав — нарушение целостности трубчатой кости, при которой наблюдается патологическая подвижность в нехарактерном для этого месте. При нормальном срастании в месте перелома образуется костная мозоль, и кость становится цельной. В случае же несросшегося перелома образуется соединительная ткань. Если не предпринять меры по лечению несросшегося перелома, появляются капсула, суставная полость, синовиальная жидкость, а подвижность увеличивается.
Причины
Существует врождённая патология кости, при которой образуется ложный сустав.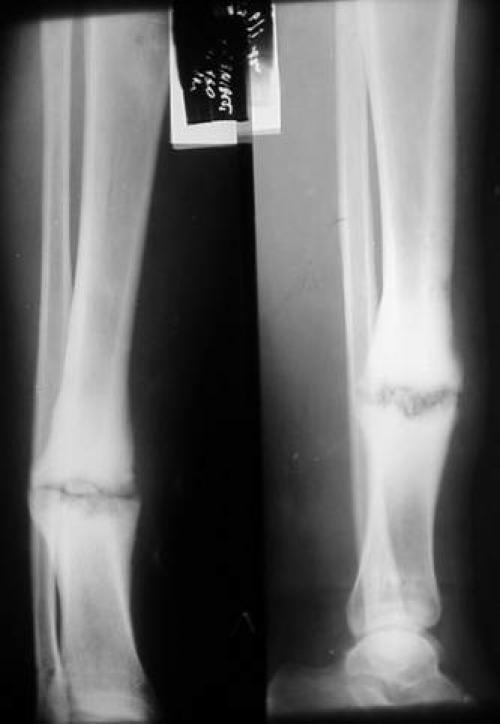 Причиной этому могут быть нарушение питания тканей и развития определённого сегмента кости. Происходит нарушение формирования костной ткани, из-за чего кость не способна выдерживать даже небольшие нагрузки.
Причиной этому могут быть нарушение питания тканей и развития определённого сегмента кости. Происходит нарушение формирования костной ткани, из-за чего кость не способна выдерживать даже небольшие нагрузки.
Приобретённая патология — посттравматического характера. Это результат несрастающегося перелома. Причинами могут быть:
- попадание мягких тканей в пространство между отломками;
- большое расстояние между частями кости;
- ранняя или чрезмерная нагрузка на травмированную кость;
- поздняя или недостаточная нагрузка;
- нагноение в месте перелома;
- нарушение кровообращения в области травмы.
- Неправильно выполненный остеосинтез.
Способствовать образованию ложного сустава могут:
- нарушение обмена веществ;
- авитаминоз;
- дефицит витамина D;
- инфекционные заболевания;
- анемия и другие состояния ослабленного организма.

Симптомы ложного сустава
Самым очевидным симптомом врождённого и приобретённого ложного сустава является подвижность кости в несвойственном для этого месте. В первом случае патология проявляется на первом-втором году жизни ребёнка, когда он начинает ходить. Во втором случае — после перелома трубчатой кости.
При этой патологии боль и неприятные ощущения могут отсутствовать и проявляться только при нагрузке. Со временем подвижность в этом месте увеличивается.
Диагностика
Грамотный ортопед-травматолог легко диагностирует ложный сустав после перелома. Для этого требуются:
- осмотр пациента, пальпация патологического участка;
- рентгенография в двух проекциях.
В некоторых случаях требуется рентгенография и в косых проекциях для составления более отчётливой картины и точной диагностики.
Ложный сустав может быть трёх видов: атрофический, гипертрофический, истинный. В первом случае наблюдается конические сужение отломков костей. Во втором — их увеличение. В третьем одна часть кости приобретает выпуклую форму, другая — вогнутую.
Во втором — их увеличение. В третьем одна часть кости приобретает выпуклую форму, другая — вогнутую.
Также диагностируется стадия несросшегося перелома: от начального образования соединительной ткани до формирования суставной капсулы и покрытия отломков кости хрящевой тканью. В соответствии с этим принимается решение о методе лечения.
Ложный сустав: лечение
Для лечения несросшегося перелома подбирается индивидуальный метод для каждого пациента. Однако во всех случаях необходимо оперативное вмешательство для устранения новообразовавшейся соединительной ткани с последующей фиксацией костных отломков.
На самой ранней стадии возможно малотравматичное вправление отломков с фиксацией при помощи правильного подобранного титанового фиксатора.
Если на концах отломков кости начала образовываться хрящевая ткань, она удаляется хирургически, выполняется пластика концов частей одной кости для их удлинения и последующего сращивания.
В последнее время при несросшихся переломах очень часто применяют эндопротезирование и интрамедуллярный остеосинтез. Это многкратно увеличивает вероятность сращивания кости и восстановление функции конечности.
Это многкратно увеличивает вероятность сращивания кости и восстановление функции конечности.
Если у вас есть вопросы по лечению несросшихся переломов (ложных суставов), вы можете задать их по телефону +7 (905) 640-64-27 или в сообщении из раздела Контакты. Я отвечу в ближайшее время.
Оперативное лечение больных с последствиями переломов плечевой кости
Переломы плечевой кости, по данным разных авторов, составляют 7-12% общего числа всех переломов костей [2]. Оперативное лечение данных переломов является приоритетным, так как прерывает патологическую цепь и создает условия для полноценного восстановления анатомических структур сегмента и функций суставов.
Появление фиксаторов нового поколения расширило показания к оперативному лечению, нивелируя определенный хирургический нигилизм при лечении сложных переломов, особенно в случае остеопороза, околосуставных, многооскольчатых и перипротезных переломов [1]. С одной стороны, это позволяет расширить показания к оперативному вмешательству, с другой — возникают новые дополнительные проблемы в тактике лечения больных с переломами длинных трубчатых костей [3].
До настоящего времени количество неудовлетворительных исходов лечения остается высоким (от 7 до 26%). Среди них несросшиеся и неправильно сросшиеся переломы, ложные суставы, в том числе осложненные хроническим остеомиелитом [6].
Проблема лечения больных с осложнениями переломов плечевой кости имеет не только медицинское, но и социальное значение. Большинство пациентов этой группы составляют лица трудоспособного возраста. Основной задачей лечения данного контингента больных является максимально возможное восстановление трудоспособности. Добиться этого можно только при использовании реконструктивно-восстановительных методов оперативного лечения. Такой радикальный подход к лечению данной категории пациентов с применением оптимальной оперативной методики в каждом конкретном наблюдении считаем оправданным.
Целью нашего исследования было определение причин ошибок и осложнений при лечении переломов плечевой кости и изучение результатов оперативного лечения данного контингента больных.
Материал и методы
Анализ материала показал, что основные причины осложнений при лечении переломов плечевой кости можно разделить на 3 группы:
1. Несостоятельность остеосинтеза:
недостаточная репозиция;
несоблюдение технологии;
использование неадекватного фиксатора.
2. Недооценка характера и локализации повреждения:
нарушение кровоснабжения костных отломков и мягких тканей;
неправильно избранный способ лечения;
нарушение биомеханики сегмента.
3. Неадекватные лечебно-тактические действия:
несоблюдение оптимальных сроков лечения;
необоснованный отказ от оперативного вмешательства;
ранняя отмена иммобилизации или необоснованный отказ от ее применения.
В основу исследования положен анализ результатов лечения 55 больных с последствиями переломов плечевой кости.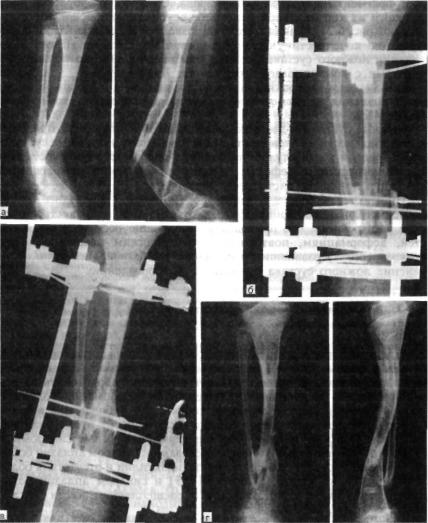 Возраст пациентов варьировал от 19 до 77 лет, большинство (38 человек) составили лица трудоспособного возраста (от 22 до 55 лет). Преобладали пациенты женского пола — 37, мужчин было 18.
Возраст пациентов варьировал от 19 до 77 лет, большинство (38 человек) составили лица трудоспособного возраста (от 22 до 55 лет). Преобладали пациенты женского пола — 37, мужчин было 18.
В зависимости от характера рентгенологических и анатомо-функциональных изменений конечности применяли дифференцированный подход к хирургическому лечению больных с последствиями переломов плечевой кости. Всех больных разделили на
3 группы: 1-я — с несросшимися переломами, 2-я — с неинфицированными ложными суставами; 3-я — с инфицированными ложными суставами. Такое разделение позволяет оценить тяжесть последствий переломов и является основой для планирования лечебного процесса.
У 26 пациентов выявлено несращение или формирование ложного сустава из-за несостоятельности накостного остеосинтеза, у 2 — интрамедуллярного остеосинтеза с блокированием, у 1 пациента — наружного чрескостного остеосинтеза спице-стержневым аппаратом Илизарова.
До поступления 16 больных перенесли две и более операций с применением интрамедуллярного и накостного остеосинтеза. У 21 пациента закрытая репозиция и фиксация перелома гипсовой повязкой оказались несостоятельными.
У 21 пациента закрытая репозиция и фиксация перелома гипсовой повязкой оказались несостоятельными.
В 1-ю группу включено 17 пациентов в возрасте от 19 до 62 лет (средний возраст 41,7 года).
Всем пациентам выполнено реконструктивное оперативное вмешательство. У одного пациента с несостоятельностью наружного чрескостного остеосинтеза аппарат внешней фиксации предварительно удален и проведена подготовка кожных покровов.
У остальных пациентов 1-й группы внутренние фиксаторы и фиброзные ткани между фрагментами удаляли во время операции, производили адаптацию костных фрагментов с восстановлением оси сегмента и выполняли накостный остеосинтез (или реостеосинтез).
Основная концепция реконструктивной операции — хорошая биологическая совместимость имплантата и хирургическая техника, обеспечивающая бережное отношение к мягким тканям и костным фрагментам. Для остеосинтеза (или реостеосинтеза) использовали оригинальные накостные пластины: динамические компрессирующие (DCP), динамические компрессирующие ограниченного контакта (LC-DCP) и пластины с угловой стабильностью (LCP).
В одном наблюдении произошел перелом фиксатора с формированием ложного сустава. У всех остальных пациентов достигнута полная консолидация перелома с хорошим функциональным результатом.
Приводим клинические примеры.
1. Больной Г., 19 лет, поступил через 4 мес после травмы и операции с диагнозом: несрастающийся перелом нижней трети диафиза правой плечевой кости после остеосинтеза пластиной; нестабильность металлофиксатора (рис. 1).Рисунок 1. Рентгенограммы больного Г., 19 лет (I), и функция конечности через 2,5 года после реконструктивной операции (II). I: а — оскольчатый перелом плечевой кости, б — накостный остеосинтез пластиной, в — через 4 мес после травмы (отсутствие консолидации, несостоятельность остеосинтеза), г — после реконструктивной операции, д — через 3 мес после операции, е — удаление имплантата, ж — восстановление структуры плечевой кости в отдаленном периоде; II: з — состояние мягких тканей плеча, и, к — полное восстановление функции конечности.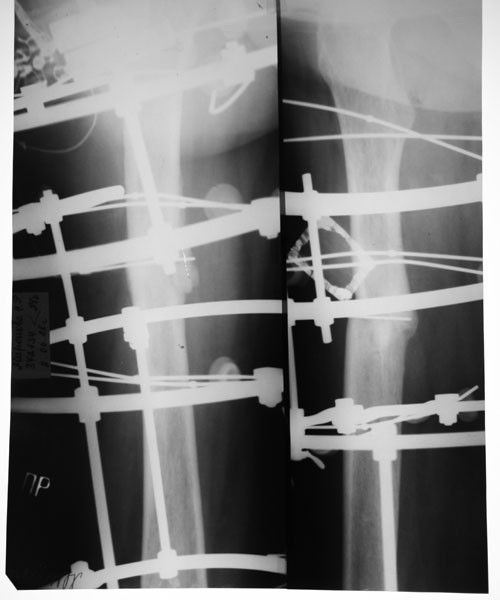
Ко 2-й группе отнесен 31 пациент в возрасте от 34 до 77 лет (средний возраст 53,6 года).
У 17 пациентов наблюдали гипертрофический ложный сустав плечевой кости. В таких ситуациях оперативное лечение имело целью восстановление механической конструкции (жесткости) сегмента.
В ходе операции вскрывали костномозговые каналы, концы фрагментов освежали и фиксировали в анатомически правильном положении без полного удаления фиброзно-хрящевой ткани.
У 14 пациентов отмечали гипотрофический (или атрофический) ложный сустав. Для оптимизации условий процесса сращения таким пациентам выполняли декортикацию или аутотрансплантацию костной ткани в дополнение к стабильной внутренней фиксации.
У 6 пациентов с атрофическими ложными суставами, ранее неоднократно оперированных, наряду со стабильной внутренней фиксацией для поддержки остеогенеза применяли свободные реваскуляризируемые или ротированные на сосудистой ножке надкостнично-кортикальные аутотрансплантаты.
2. Больная В., 47 лет, поступила через 2 года после автотравмы с диагнозом: атрофический ложный сустав правой плечевой кости, перелом фиксатора (рис. 2).Рисунок 2. Рентгенограммы больной В., 47 лет (I), и функция конечности через 2 нед после операции (II). I: а — многооскольчатый перелом правой плечевой кости, б — интрамедуллярный остеосинтез, в — несостоятельность фиксатора через 3 мес, г — реостеосинтез пластиной с угловой стабильностью, д — перелом накостного фиксатора спустя 18 мес, е — реконструкция плечевой кости — накостный остеосинтез метафизарной пластиной с применением ротированного на сосудистой ножке надкостнично-кортикального аутотрансплантата, ж — консолидация ложного сустава через 5 мес; II — функция конечности через 2 нед после операции.
В 3-ю группу вошли 7 пациентов в возрасте от 26 до 70 лет (средний возраст 48 лет).
У 2 пациентов 3-й группы с хроническим остеомиелитом в стадии ремиссии выявлен ложный сустав плечевой кости.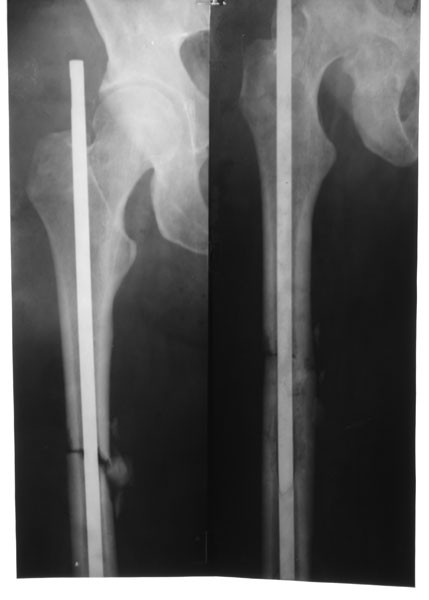 Им выполнена реконструктивная операция с применением ротированных надкостнично-кортикальных аутотрансплантатов для поддержки остеогенеза в условиях наружного чрескостного остеосинтеза по Илизарову.
Им выполнена реконструктивная операция с применением ротированных надкостнично-кортикальных аутотрансплантатов для поддержки остеогенеза в условиях наружного чрескостного остеосинтеза по Илизарову.
В 5 наблюдениях при инфицированных ложных суставах и несросшихся переломах выполнены удаление металлоконструкций, некрэктомия концов костных фрагментов и наружный чрескостный остеосинтез по Илизарову. 3 пациентам операция дополнена пластикой костной раны фрагментами трехглавой (2) и плечелучевой (1) мышц.
Ближайшие результаты лечения изучены у всех больных. Наблюдавшиеся осложнения разделены нами на две группы — ранние и поздние. Из ранних осложнений поверхностное нагноение раны выявлено в 2 наблюдениях, воспаление мягких тканей вокруг спиц аппарата наружной фиксации — в 2 наблюдениях.
Поздние осложнения, потребовавшие повторных операций, распределились следующим образом. Отсутствие консолидации выявлено у 4 больных. Повторное вмешательство у 2 пациентов выполнено с применением ротированных на сосудистой ножке надкостнично-кортикальных аутотрансплантатов.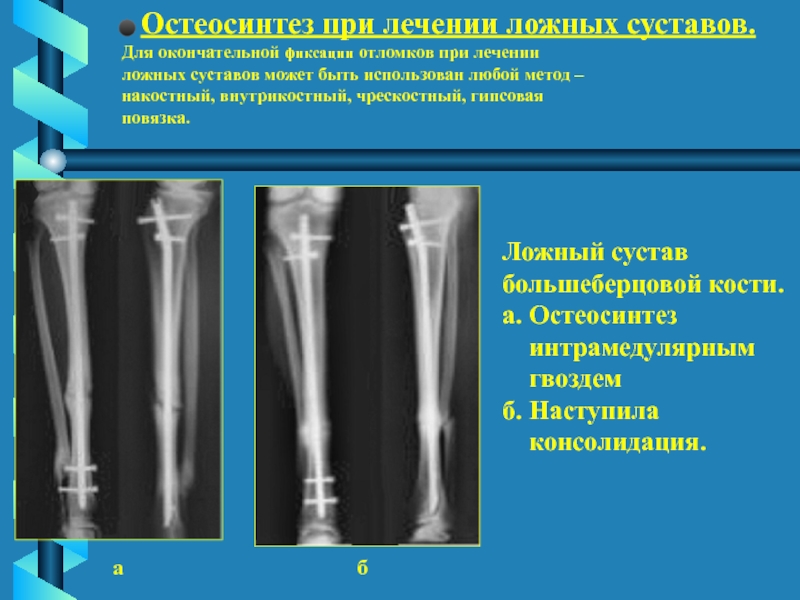
Позднее нагноение (через 2,5 мес после операции), потребовавшее преждевременного удаления накостного фиксатора, наблюдали у одного пациента. Полной консолидации удалось достичь с использованием ортеза.
Раннее снятие аппарата Илизарова из-за нагноения мягких тканей вокруг спиц имело место у одного больного. В последующем сращение достигнуто после повторного наружного остеосинтеза по заживлении ран.
Отдаленные результаты лечения (в сроки от 1 года до 6 лет) прослежены у 38 больных. Оценка результатов проводилась с использованием системы Н.А. Любошица и Э.Р. Маттиса [4], а также И.Л. Шварцберга [5]. Хорошим результат лечения признан в 27 наблюдениях, удовлетворительным — в 7, неудовлетворительным — в 4. Неудовлетворительным результатом считали отсутствие консолидации костных отломков, что требовало повторного оперативного вмешательства.
Лечение последствий переломов длинных трубчатых костей требует индивидуального подхода в каждом наблюдении и должно быть направлено на создание условий для регенерации костной ткани на основе законов биомеханики, физиологии и патофизиологии.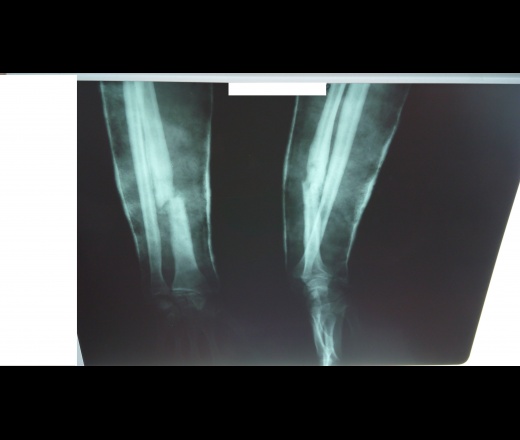
Распределение больных на группы для оценки тяжести последствий способствовало правильному выбору лечебно-тактических действий.
При замедленной консолидации (несростающихся переломах) перелома плечевой кости (1-я группа) своевременно и технически грамотно выполненный остеосинтез (или реостеосинтез) позволяет сохранить условия репаративной регенерации и восстановить функцию конечности в целом.
Гипертрофические ложные суставы (2-я группа) плеча обладали достаточным объемом костной и мягких тканей. Наша задача заключалась в грамотном использовании этого ресурса.
Использование современных методик и фиксаторов позволило добиться положительных результатов.
С увеличением количества предшествующих обращению внутренних фиксаций наблюдали увеличение частоты возникновения гипотрофических (аваскулярных) ложных суставов (2-я группа). Принято считать, что причиной формирования атрофических и гипотрофических ложных суставов у таких пациентов является нарушение кровоснабжения концов фрагментов в результате тяжелых повреждений и хирургических вмешательств.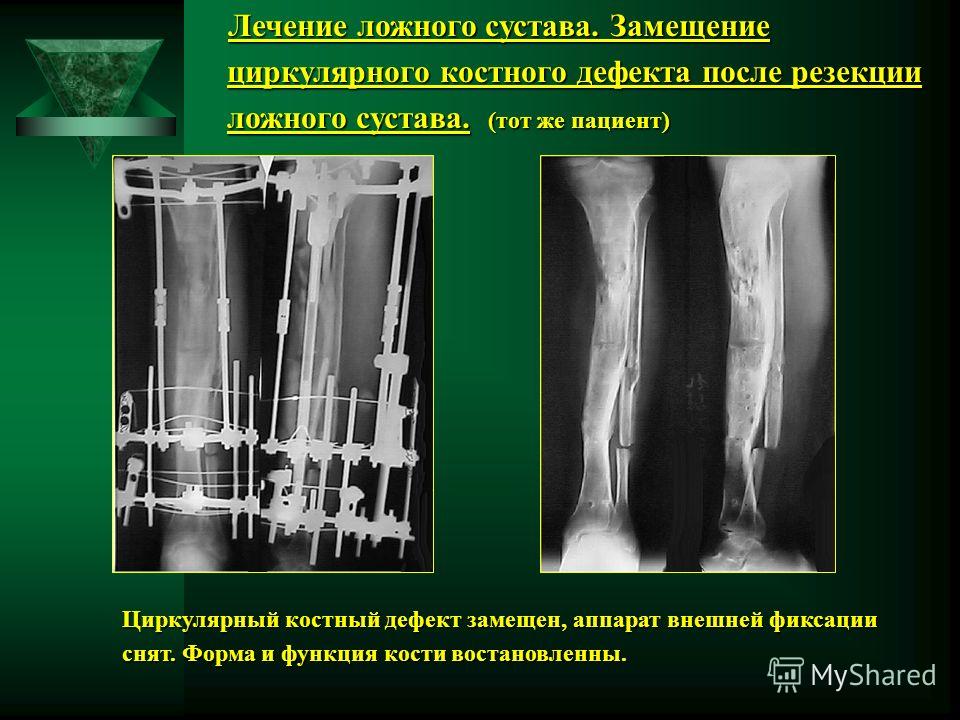
У этих пациентов наряду со стабильной внутренней фиксацией считаем оптимальным применение свободных реваскуляризируемых или ротированных на сосудистой ножке надкостнично-кортикальных аутотрансплантатов для поддержки остеогенеза.
Цели и хирургическая тактика у пациентов c инфицированными ложными суставами (3-я группа) зависели от активности остеомиелитического процесса, сопутствующих анатомических изменений.
Свободные реваскуляризируемые или ротированные на сосудистой ножке надкостнично-кортикальные аутотрансплантаты применяли для поддержки остеогенеза у пациентов с ложными суставами и хроническим остеомиелитом в стадии ремиссии в условиях выраженного фиброза тканей, патологических изменений тканей сегмента конечности, нарушения кровоснабжения концов костных фрагментов.
В стадии обострения или при вялотекущей хронической гнойной инфекции в области ложного сустава выполняли удаление металлофиксаторов, традиционную санацию гнойного очага и остеосинтез аппаратом внешней фиксации. Дополнительное применение ротированных мышечных лоскутов позволило осуществить тампонаду остеомиелитической полости или укрыть костные фрагменты хорошо снабжаемыми кровью, устойчивыми к инфекции тканями, способными создать благоприятные условия для остеорепарации.
Дополнительное применение ротированных мышечных лоскутов позволило осуществить тампонаду остеомиелитической полости или укрыть костные фрагменты хорошо снабжаемыми кровью, устойчивыми к инфекции тканями, способными создать благоприятные условия для остеорепарации.
Таким образом, разделение больных на группы не только позволяет оценить тяжесть последствий переломов плечевой кости, но и отражает необходимость дифференцированного подхода к лечению данного контингента больных.
При замедленной консолидации и гипертрофических ложных суставах плечевой кости правильный выбор метода остеосинтеза ( или реостеосинтеза) и технически грамотное выполнение оперативного вмешательства дают возможность сохранить условия репаративной регенерации и восстановить функцию конечности в целом.
Применение свободных реваскуляризируемых и ротированных на сосудистой ножке надкостнично-кортикальных аутотрансплантатов наряду со стабильной внутренней фиксацией при гипотрофических (аваскулярных) ложных суставах является высокоэффективным методом лечения.
У пациентов с инфицированными ложными суставами плечевой кости создание благоприятных условий для остеорепарации возможно с применением хорошо снабжаемых кровью, устойчивых к инфекции тканей.
Ложный сустав (псевдоартроз): причины, признаки и лечение
Ложным суставом или псевдоартрозом фактически является образованный после травмы в результате некорректного сращивания обломков участок кости с несвойственной ей непрерывностью, который характеризуется появлением в данном отделе патологической подвижности. Ложный сустав после перелома диагностируется примерно в трех процентах клинических случаев. Реже псевдоартроз носит врожденный характер.
Наиболее часто травматологам приходится иметь дело с псевдоартротическими формированиями на лучевой, большой берцовой или локтевой костях. Иногда в клинической практике встречается и ложный сустав бедра (шейки бедра), ложный сустав ребра, других трубчатых костей. Если такое патологическое соединение не поддавать коррекции, со временем оно будет трансформироваться в более сложные патологии и рано или поздно станет причиной инвалидизации человека.
Причины образования ложных суставов
Образование ложного сустава при переломе связано с нарушением процесса нормального сращивания кости, когда дефект между ее обломками замещается соединительной тканью с измененной структурой. Среди наиболее частых причин такого патологического состояния специалисты выделяют:
-
отдаленность костных обломков друг от друга, что препятствует их нормальному сращиванию;
-
попадание между двумя сломанными концами кости костных щепок;
-
оказание на кость в процессе образования костной мозоли нагрузок повышенной интенсивности;
-
нагноение в месте перелома кости или нарушение циркуляции крови.
Частыми причинами псевдоартрозов при консервативном лечении переломов являются решения о преждевременном снятии гипсовой повязки. Иногда причиной формирования псевдоартроза выступает повреждение нервов, заболевания органов эндокринной сферы, ухудшение всасывания кальция, проблемы с метаболизмом, выраженная кровопотеря при переломе или шоковые состояния.
Врожденные ложные суставы
Псевдоартроз может возникать еще на этапе внутриутробного развития плода. В таких случаях при рождении ребенка врачи констатируют наличие у него врожденных ложных суставов. В основе патологии лежит сложный процесс нарушения костеобразования, связанный с влиянием на организм матери токсических факторов, некоторых агрессивных медикаментов, сильного стресса. Кроме этого, врожденные ложные суставы могут передаваться по наследственности.
Признаки ложного сустава
Все виды ложных суставов характеризуются наличием общего признака патологии – несвойственной подвижности на определенном участке кости. Симптоматика при приобретенной форме заболевания является слабо выраженной или вообще может отсутствовать, пока ложный сустав кости не обрастет последствиями.
Помимо патологической подвижности, образование ложного сустава при переломе сопровождается появлением болезненности при осевых нагрузках на поврежденную кость. Врожденный вариант псевдоартроза дает о себе знать, как только ребенок начинает ходить.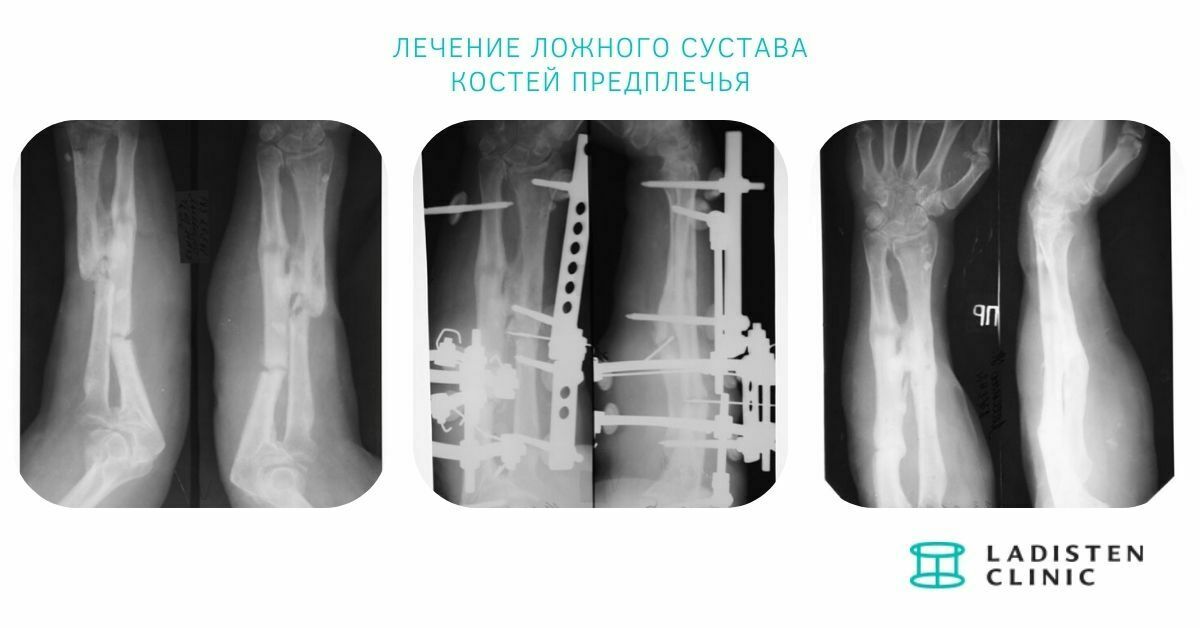 Это патологическое состояние препятствует нормальному развитию малыша и имеет более выраженную клиническую картину, нежели посттравматическое нарушение.
Это патологическое состояние препятствует нормальному развитию малыша и имеет более выраженную клиническую картину, нежели посттравматическое нарушение.
Диагностика
При постановке диагноза врач ориентируется на данные клинического осмотра пациента и наличие у него основных симптомов псевдоартроза или осложнений ложного сустава. Подтвердить патологию позволяет рентгенологическое обследование, в ходе которого определяют:
-
отсутствие костной мозоли, которая должна соединять костные обломки;
-
заращение костномозговой полости;
-
сглаживание концов костных обломков.
В сомнительных клинических случаях специалист может предложить пациенту сделать компьютерную томографию в месте предполагаемого развития ложного сустава.
Лечение псевдоартроза в Набережных Челнах
Лечением ложного сустава должен заниматься исключительно опытный и квалифицированный специалист после проведения грамотной диагностики патологического состояния. Поэтому при подозрении на появление проблемы в месте бывшего перелома необходимо обращаться к грамотному травматологу-ортопеду, способному распознать псевдоартроз и назначить пациенту необходимые обследования для подтверждения диагноза.
Поэтому при подозрении на появление проблемы в месте бывшего перелома необходимо обращаться к грамотному травматологу-ортопеду, способному распознать псевдоартроз и назначить пациенту необходимые обследования для подтверждения диагноза.
Сегодня для эффективного лечения ложных суставов костей применяются оперативные методики с использованием аппаратов Илизарова для интенсивного остеосинтеза поврежденного участка. Если подобная методика не принесет ожидаемого результата, тогда врачи прибегают к костной пластике, как более сложному методу лечения псевдоартроза.
В случае врожденного дефекта малышам назначается оперативная его коррекция или комплекс физиотерапевтических процедур. Более подробную информацию о физиотерапевтическом лечении ложных суставов можно узнать здесь.
Реабилитация
Реабилитацию после оперативного лечения ложных суставов рекомендуют начинать уже через несколько дней после хирургической коррекции. Для предупреждения образования контрактур пациенту назначают индивидуальный комплекс лечебной физкультуры с применением наиболее эффективных в данном случае упражнений. Неплохо влияет на процесс нормального сращивания дефекта и восстановления структуры кости магнитотерапия, УВЧ и другие физиотерапевтические процедуры.
Неплохо влияет на процесс нормального сращивания дефекта и восстановления структуры кости магнитотерапия, УВЧ и другие физиотерапевтические процедуры.
В клинике восстановительной медицины в Набережных Челнах работают профессиональные врачи, которые способны оказать действительно эффективный комплекс услуг, позволяющих устранить нарушения при ложных суставах костей. Наши специалисты известны своим внимательным отношением к пациентам, большим опытом работы в сфере травматологии и реабилитации, применением исключительно современных и действенных методик.
Всю информацию о стоимости лечения можно узнать по ссылке, по телефону +7 (8552) 78-09-35, +7 (953) 482-66-62 или при личном обращении в клинику.
Псевдоартроз: что это такое, симптомы, причины, профилактика и лечение
Что такое псевдоартроз? Псевдоартроз или несращение — это заболевание, которое возникает, когда сломанная кость не заживает после перелома, если не выполняется вмешательство (операция). Перелом структурно напоминает фиброзный сустав и поэтому получил название «ложный сустав», или псевдоартроз. Это чаще встречается у взрослых и обычно возникает после травмы или операции.Дети могут страдать от врожденного псевдоартроза, при котором кость ломается самопроизвольно.
Перелом структурно напоминает фиброзный сустав и поэтому получил название «ложный сустав», или псевдоартроз. Это чаще встречается у взрослых и обычно возникает после травмы или операции.Дети могут страдать от врожденного псевдоартроза, при котором кость ломается самопроизвольно.
Симптомы псевдоартроза аналогичны симптомам остеоартрита и включают: отсутствие подвижности, постоянные боли, щелчки в суставах, а в некоторых случаях покраснение и даже повышение температуры тела.
Каковы причины псевдоартроза?Точная основная причина псевдоартроза неизвестна, однако ученые считают, что генетическая предрасположенность играет важную роль.
Есть несколько факторов риска, связанных с заболеванием:
- Состояние здоровья пациента: Старость, плохое питание, употребление алкоголя, курение и гиперпаратиреоз являются факторами, способствующими развитию болезни, поскольку они замедляют процесс заживления раны.

- Связано с переломом: Псевдоартроз может возникнуть при инфицировании перелома, при повреждении окружающих мышц, при потере костной массы и при нарушении кровоснабжения перелома.Нарушение кровоснабжения может привести к бессосудистому некрозу, то есть отмиранию костной ткани, постепенно приводящей к боли и неподвижности.
- Неадекватное лечение после перелома: Отсутствие отдыха после перелома и неправильное применение фиксирующих устройств, таких как металлические пластины для стабилизации сломанной кости, могут вызвать псевдоартроз.
Если причина связана с лечением перелома, его можно предотвратить, хорошо обработав рану, чтобы предотвратить инфекцию, и, при необходимости, прибегнув к хирургическому вмешательству до того, как она станет осложненной.
Как лечить псевдоартроз?Основные используемые обработки:
- Электростимуляция: Используются электромагнитные или ультразвуковые волны, которые заставляют костные клетки формировать структуру гидроксиапатита, предотвращающую сгибание кости.

- Костная пластика: Кость пациента или донора используется для стимуляции заживления поврежденной кости.
- Фиксация: Металлические пластины, винты, болты или стержни могут быть ввинчены или помещены внутрь сломанной кости для стабилизации фрагментов сломанной кости.
Несоединение — LLRS
Несращение
Ахмед Табет, доктор медицины
Введение
Естественная реакция нашего тела — излечить наши сломанные кости. Этот нормальный ответ случается в большинстве случаев. Однако у некоторых пациентов и при переломах нормальный процесс заживления очень медленный или не происходит вовсе. Хирурги-ортопеды относят незаживающие переломы к несращениям.
Описание:
Когда наши кости сломаны, кровь скапливается в месте перелома из-за повреждения кровеносных сосудов, окружающих кость.Скопившаяся кровь на концах перелома называется гематомой перелома . Гематома перелома вызывает воспалительную реакцию, которая запускает каскад событий, ведущих к заживлению костей. Изначально кость соединяется незрелой костью, называемой каллусом , которая стабилизирует сломанные концы кости. Эта незрелая кость недостаточно сильна для нашей нормальной деятельности и повседневной жизни. С течением времени мозоль укрепляется и со временем становится зрелой костью. Приток крови к сломанным концам кости и стабилизация перелома (с использованием гипсокартона, гвоздей, пластин и винтов, а также внешних фиксаторов) являются критическими факторами для достижения нормального заживления кости.Любые факторы, нарушающие эту нормальную реакцию, могут вызвать несращение перелома (незаживающий перелом). Неадекватная фиксация перелома, плохое кровоснабжение сломанных костных концов и большой разрыв на концах перелома могут привести к несращению. Если концы перелома не соединяются вместе, в месте перелома будет чрезмерное движение, которое будет действовать как ложный сустав (псевдоартроз ).
Гематома перелома вызывает воспалительную реакцию, которая запускает каскад событий, ведущих к заживлению костей. Изначально кость соединяется незрелой костью, называемой каллусом , которая стабилизирует сломанные концы кости. Эта незрелая кость недостаточно сильна для нашей нормальной деятельности и повседневной жизни. С течением времени мозоль укрепляется и со временем становится зрелой костью. Приток крови к сломанным концам кости и стабилизация перелома (с использованием гипсокартона, гвоздей, пластин и винтов, а также внешних фиксаторов) являются критическими факторами для достижения нормального заживления кости.Любые факторы, нарушающие эту нормальную реакцию, могут вызвать несращение перелома (незаживающий перелом). Неадекватная фиксация перелома, плохое кровоснабжение сломанных костных концов и большой разрыв на концах перелома могут привести к несращению. Если концы перелома не соединяются вместе, в месте перелома будет чрезмерное движение, которое будет действовать как ложный сустав (псевдоартроз ). Эта ситуация может осложняться потерей костной массы. Это тяжелые травмы для пациентов, и хирург-ортопед может решить, что такое тяжелое лечение.Они возникают в результате острой травмы или после попытки хирургического лечения.
Эта ситуация может осложняться потерей костной массы. Это тяжелые травмы для пациентов, и хирург-ортопед может решить, что такое тяжелое лечение.Они возникают в результате острой травмы или после попытки хирургического лечения.
Причины:
Факторы, вызывающие несращение перелома, можно разделить на:
- Факторы, влияющие на пациента: Каждый из следующих факторов увеличивает вероятность того, что перелом не заживет. Хотя большинство переломов все равно заживают у пациента с любым из этих факторов, иногда сочетание серьезности перелома с одним из перечисленных ниже факторов затрудняет заживление.
- Сахарный диабет: диабет нарушает питание костей и затрудняет выздоровление. Правильный контроль уровня сахара в крови имеет решающее значение для достижения правильного заживления.
- Пожилые люди: способность к исцелению уменьшается с возрастом.
- Больные раком: химиотерапевтические препараты атакуют опухолевые клетки, которые очень активны.
 К сожалению, это также ослабляет способность организма к заживлению, поскольку клетки, необходимые для заживления, также очень активны и подвержены воздействию лекарств.
К сожалению, это также ослабляет способность организма к заживлению, поскольку клетки, необходимые для заживления, также очень активны и подвержены воздействию лекарств. - Стероидная терапия: стероиды также ослабляют способность организма к исцелению.
II — Факторы разрушения:
- Открытые переломы: кость прорвала кожу, что привело к загрязнению, усиленному повреждению мягких тканей вокруг кости, а иногда и к потере кости
- Оскольчатые переломы: это трещины, содержащие несколько сломанных частей. Это отражает более серьезное повреждение кости
- Инфекция: инфекция подавляет способность кости заживлять
- Определенные переломы, связанные с нарушением кровоснабжения сломанной кости: Примеры включают шейку бедра, ладьевидную кость и шейку таранной кости.При этих переломах кровоснабжение, необходимое для заживления кости, нарушается, и перелом затрудняет заживление.
Симптомы:
Симптомы несращения могут варьироваться от минимальной боли до серьезного ограничения повседневной активности (ADL).
- Осмотр врача (физический осмотр, визуализационные исследования, тесты)
- Ненормальное движение в месте перелома действует как ложный сустав, часто это движение болезненное
- Шрамы от старых травм или хирургических вмешательств будут оценены
- Дренажные раны могут присутствовать из-за инфекции
- Рентгенограмма: на них иногда видна линия перелома, причем концы перелома меньше остальной кости из-за плохого кровотока к сломанным концам кости (атрофическое несращение).Концы кости также могут становиться больше и шире, чем остальная часть кости, когда тело создает большое количество кости в попытке залечить перелом (гипертрофическое несращение). Рентген может показать сломанные имплантаты из-за чрезмерного движения сломанных концов кости.
- Компьютерная топография: КТ очень полезна для подтверждения диагноза, поскольку несращение иногда трудно подтвердить на рентгеновском снимке, а КТ может быть полезна для планирования операции
- Другие анализы: анализы крови важны для исключения инфекции.

Нехирургическое лечение:
Несращение можно лечить без хирургического вмешательства. В консервативный курс лечения включено
- Подтяжка или гипс: Иногда при устойчивости ортезы или гипса тело может в конечном итоге исцелить несращение
- Ультразвук со слабыми сигналами: данные в поддержку этого подхода ограничены, хотя в некоторых случаях ваш хирург может порекомендовать попробовать ультразвуковое лечение
- Электромагнитное поле: Есть также ограниченные данные в поддержку этого подхода, хотя в некоторых случаях ваш хирург может порекомендовать попробовать это лечение
Хирургическое лечение:
- Зараженное несращение: этот тип несращения может быть очень трудно лечить.Можно лечить с помощью одного или двух этапов операции
- Одноэтапное лечение: включает удаление всей нездоровой кости и наложение кругового внешнего фиксатора для стабилизации несращения.
 Внешний фиксатор может сжимать концы перелома вместе. Внешний фиксатор также может заменить отсутствующую кость, отрезав здоровую кость (остеотомия кости) от места несращения. Здоровую кость можно постепенно перемещать, чтобы удлинить ее на удаленном участке, чтобы заменить отсутствующую кость.Этот процесс называется «транспортировка костей» . Этот метод в целом успешен, но требует длительного и сложного курса лечения. Устройство может оставаться на ноге пациента в течение 6-12 месяцев, и часты незапланированные поездки в операционную для лечения осложнений во время лечения.
Внешний фиксатор может сжимать концы перелома вместе. Внешний фиксатор также может заменить отсутствующую кость, отрезав здоровую кость (остеотомия кости) от места несращения. Здоровую кость можно постепенно перемещать, чтобы удлинить ее на удаленном участке, чтобы заменить отсутствующую кость.Этот процесс называется «транспортировка костей» . Этот метод в целом успешен, но требует длительного и сложного курса лечения. Устройство может оставаться на ноге пациента в течение 6-12 месяцев, и часты незапланированные поездки в операционную для лечения осложнений во время лечения. - Двухэтапное лечение: Этот вариант лечения включает сначала лечение инфекции, а затем лечение несращения. Для лечения инфекции необходимы многократные операции по орошению и санации раны с полным удалением оборудования.Также может потребоваться покрытие мягких тканей с помощью лоскутов, когда ткань перемещается из других частей тела. Для искоренения инфекции необходимы шестинедельные или более длительные курсы внутривенного введения антибиотиков.
 Для стабилизации перелома до окончательного лечения можно использовать фиксаторы или временные простые внешние фиксаторы. Окончательное лечение включало открытую репозицию и внутреннюю фиксацию интрамедуллярным стержнем или пластинами и винтами. Костная пластика важна для ускорения заживления костей. В случае потери костной массы необходима массивная костная пластика.
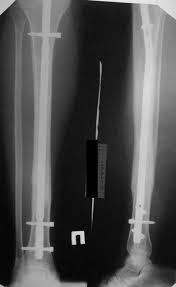
Для стабилизации перелома до окончательного лечения можно использовать фиксаторы или временные простые внешние фиксаторы. Окончательное лечение включало открытую репозицию и внутреннюю фиксацию интрамедуллярным стержнем или пластинами и винтами. Костная пластика важна для ускорения заживления костей. В случае потери костной массы необходима массивная костная пластика. - Несращение без инфекции: Эти переломы можно лечить постепенно с помощью круговых внешних фиксаторов (оправы Илизарова) или все сразу с помощью пластины и винтов. Также можно использовать стержень, который помещают в центр кости. У каждого варианта лечения есть свои плюсы и минусы. Костная пластика часто необходима для заживления костей.
Восстановление / реабилитация:
Восстановление может быть долгим — физиотерапия часто требуется для успешного возвращения на предтравматический или дооперационный функциональный уровень.
Псевдоартроз (несращение) — описание диагноза
Информация для обработки персональных данных
Biomag Medical s. r.o. с зарегистрированным офисом по адресу 1270, Průmyslová, 50601 Jičín, IČO: 06480853 отвечает за защиту личной информации, которую вы нам предоставляете. Важно, чтобы вы знали, что личные данные, которые вы нам предоставляете, обрабатываются ответственно, прозрачно и в соответствии с Регламентом (ЕС) 2016/679 Европейского парламента и Совета.Вы имеете право запросить информацию о записанных личных данных, их исправлении или удалении, если они предоставлены на основании вашего согласия. Если происходит автоматическая обработка, вы имеете право на переносимость данных и не являетесь предметом решения, основанного исключительно на этом решении. В случае возникновения каких-либо вопросов и запросов, касающихся обработки ваших персональных данных, вы можете связаться с нами в письменной форме по адресу зарегистрированного офиса компании.
r.o. с зарегистрированным офисом по адресу 1270, Průmyslová, 50601 Jičín, IČO: 06480853 отвечает за защиту личной информации, которую вы нам предоставляете. Важно, чтобы вы знали, что личные данные, которые вы нам предоставляете, обрабатываются ответственно, прозрачно и в соответствии с Регламентом (ЕС) 2016/679 Европейского парламента и Совета.Вы имеете право запросить информацию о записанных личных данных, их исправлении или удалении, если они предоставлены на основании вашего согласия. Если происходит автоматическая обработка, вы имеете право на переносимость данных и не являетесь предметом решения, основанного исключительно на этом решении. В случае возникновения каких-либо вопросов и запросов, касающихся обработки ваших персональных данных, вы можете связаться с нами в письменной форме по адресу зарегистрированного офиса компании.Защита ваших личных данных
Biomag Medical s.r.o. Он заботится о безопасности личной информации, которую вы нам передаете. Мы приняли соответствующие технические и организационные меры для защиты ваших данных в достаточной степени в отношении серьезности их обработки.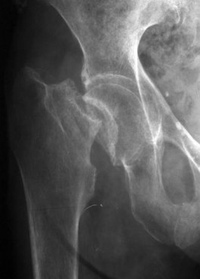 Ваше неавторизованное лицо имеет доступ к вашим личным данным, которые мы получили от вас, и мы не передаем их без вашего согласия другим лицам для дальнейшей обработки, если это не требуется по закону или в целях защиты наших законных интересов.
Ваше неавторизованное лицо имеет доступ к вашим личным данным, которые мы получили от вас, и мы не передаем их без вашего согласия другим лицам для дальнейшей обработки, если это не требуется по закону или в целях защиты наших законных интересов.Право на информацию
Вы имеете право спросить Biomag Medical s.r.o. информация, какие персональные данные, в каком объеме и с какой целью мы обрабатываем вас. Мы предоставим эту информацию бесплатно в течение 30 дней, в чрезвычайное время в течение 90 дней. Мы сообщим вам заранее о замечательных сроках. Если вы запрашиваете раскрытие информации, которую мы регистрируем, нам сначала нужно будет подтвердить, что вы являетесь лицом, которому принадлежит эта информация. Поэтому в вашем заявлении укажите достаточную идентификацию вашей личности. При необходимости мы имеем право запросить дополнительную информацию для вашей идентификации, прежде чем мы предоставим вам персональные данные, которые мы обрабатываем вашему лицу.Мы имеем право разумно отклонять требования к информации, которые являются необоснованными, несоответствующими, необоснованными или трудными для получения (обычно из систем резервного копирования, архивных материалов и т. Д.).
Д.).Право на переносимость данных
Вы имеете право получить личные данные, которые мы записываем о вас, в структурированном, широко используемом и машиночитаемом формате. По вашему запросу эти данные могут быть переданы другому администратору.Обновить данные, право на ремонт
Поскольку личные данные могут со временем меняться (например, изменение фамилии), мы будем рады сообщить вам, что вы внесли какие-либо изменения, чтобы ваши личные данные были актуальными и не было ошибок.Предоставление информации об изменении данных необходимо для того, чтобы мы могли правильно выполнять наши действия Администратора. Это также связано с вашим правом исправлять имеющуюся у нас личную информацию о вас. Если вы обнаружите, что наши данные больше не актуальны, вы имеете право на их исправление.Возражения
Если вы считаете, что мы не обрабатываем ваши персональные данные в соответствии с действующим законодательством Чехии и ЕС, вы имеете право возражать, и мы проверим действительность вашего запроса. На момент подачи возражения обработка ваших личных данных будет ограничена до тех пор, пока не будет доказана обоснованность жалобы. Сообщаем вам, что вы также вправе направить возражение против обработки обрабатываемых вами персональных данных в соответствующий надзорный орган по защите персональных данных.
На момент подачи возражения обработка ваших личных данных будет ограничена до тех пор, пока не будет доказана обоснованность жалобы. Сообщаем вам, что вы также вправе направить возражение против обработки обрабатываемых вами персональных данных в соответствующий надзорный орган по защите персональных данных.Право на ограничение обработки
Вы имеете право ограничить обработку своих личных данных, если считаете, что такие записи неточны или мы обрабатываем их незаконно, и если вы считаете, что они нам больше не нужны для обработки.Право на стирание
Если вы когда-либо разрешали нам обрабатывать нашу личную информацию (например, адрес электронной почты отправленного информационного бюллетеня), вы имеете право отозвать ее в любое время, и мы должны удалить данные, которые мы обрабатываем, исключительно на основании вашего согласия. Право на аннулирование не распространяется на обработанные данные в соответствии с обязательствами по исполнению контракта, законными причинами или законными интересами. Если некоторые из ваших данных хранятся в системах резервного копирования, которые автоматически обеспечивают отказоустойчивость всех наших систем и являются функцией защиты от потери данных в случаях сбоя, мы не виноваты в удалении этих данных из систем резервного копирования, и часто это технически невозможно. .Однако эти данные больше не обрабатываются активно и не будут использоваться для дальнейшей обработки.
Если некоторые из ваших данных хранятся в системах резервного копирования, которые автоматически обеспечивают отказоустойчивость всех наших систем и являются функцией защиты от потери данных в случаях сбоя, мы не виноваты в удалении этих данных из систем резервного копирования, и часто это технически невозможно. .Однако эти данные больше не обрабатываются активно и не будут использоваться для дальнейшей обработки.Свяжитесь с нами
Вы также можете написать письмо о конфиденциальности по адресу [email protected] или в нашу штаб-квартиру: Biomag Medical s.r.o. Průmyslová 1270 50601 JičínВеб-страницы — файлы журналов
Если вы заходите на наш веб-сайт и просматриваете его, мы обрабатываем следующие файлы журналов и сохраняем их на наших серверах. Информация, которую мы храним, включает:- Ваш IP-адрес
- Открытие страницы нашего сайта
- Http код ответа
- Определите ваш браузер
Cookies + Подробности:
На нашем веб-сайте мы используем файлы cookie. Файлы cookie — это небольшие текстовые файлы, которые ваш интернет-браузер сохраняет на жестком диске вашего компьютера. Наши файлы cookie не хранят никаких личных данных и не могут идентифицировать вас как конкретного человека.- Файлы cookie улучшают функциональность нашего сайта
Одна из причин использования файлов cookie — лучше понять, как наши веб-сайты используются для повышения их привлекательности, содержания и функциональности. Например, файлы cookie помогают нам определить, посещаются ли подстраницы нашего сайта, и если да, то какие из них и какие материалы интересны пользователю.В частности, мы подсчитываем количество просмотров страниц, количество отображаемых подстраниц, количество времени, проведенное на нашем веб-сайте, порядок посещенных страниц, которые были введены при поиске, страну, регион. Кроме того, при необходимости, город, из которого был осуществлен доступ, какой браузер вы используете и какой язык вы используете, а также процент мобильных терминалов, которые входят на наш сайт.

- Файлы cookie для целевой интернет-рекламы Мы оставляем за собой право использовать информацию, полученную с помощью файлов cookie и анонимного анализа вашего использования веб-сайтов, на которых отображается соответствующая реклама наших конкретных услуг и продуктов.Мы считаем, что это выгодно вам как пользователю, поскольку мы показываем вам рекламу или контент, который, по нашему мнению, соответствует вашим интересам, исходя из вашего поведения на веб-сайте. Если вы не хотите, чтобы компания Biomag Medical s.r.o. могли использовать файлы cookie, вы можете удалить их со своего компьютера. Пример того, как это сделать, можно найти здесь: https://support.google.com/chrome/answer/95647?co=GENIE.Platform%3DDesktop&hl=en&oco=1
Анализ и статистика
Мы отслеживаем и анализируем сайты с помощью аналитических сервисов.Никакие данные, которые мы проверяем с помощью этой службы, не являются вашими личными данными. С помощью этой службы мы обнаруживаем трафик и географические данные, информацию о браузере и операционную систему, из которой вы заходите на свой веб-сайт. Мы используем всю эту информацию в маркетинговых целях для дальнейшего улучшения веб-сайтов и контента, а также в целях правовой защиты. Детали Google Analytics На нашем веб-сайте используется Google Analytics, служба веб-аналитики Google Analytics, Inc. («Google»).Google Analytics использует отдельные файлы cookie для анализа поведения вашего веб-сайта. Информация о ваших действиях на этом веб-сайте, полученная с помощью файлов cookie, отправляется и хранится Google на серверах в США. Мы хотим подчеркнуть, что Google Analytics, используемый на этом веб-сайте, содержит код анонимизации для вашего IP-адреса (так называемое IP-маскирование). Благодаря анонимизации IP-адресов на этом веб-сайте ваш IP-адрес Google сокращен в пределах ЕС и стран-участниц Европейского экономического сообщества.Только в редких случаях ваш полный IP-адрес доставляется на сервер Google в США и сокращается там. Google использует эту информацию от нашего имени для анализа вашего поведения на этом веб-сайте, для составления отчетов о действиях на веб-сайтах и предоставления других услуг, связанных с деятельностью на веб-сайтах и использованием Интернета операторами веб-сайтов.
Мы используем всю эту информацию в маркетинговых целях для дальнейшего улучшения веб-сайтов и контента, а также в целях правовой защиты. Детали Google Analytics На нашем веб-сайте используется Google Analytics, служба веб-аналитики Google Analytics, Inc. («Google»).Google Analytics использует отдельные файлы cookie для анализа поведения вашего веб-сайта. Информация о ваших действиях на этом веб-сайте, полученная с помощью файлов cookie, отправляется и хранится Google на серверах в США. Мы хотим подчеркнуть, что Google Analytics, используемый на этом веб-сайте, содержит код анонимизации для вашего IP-адреса (так называемое IP-маскирование). Благодаря анонимизации IP-адресов на этом веб-сайте ваш IP-адрес Google сокращен в пределах ЕС и стран-участниц Европейского экономического сообщества.Только в редких случаях ваш полный IP-адрес доставляется на сервер Google в США и сокращается там. Google использует эту информацию от нашего имени для анализа вашего поведения на этом веб-сайте, для составления отчетов о действиях на веб-сайтах и предоставления других услуг, связанных с деятельностью на веб-сайтах и использованием Интернета операторами веб-сайтов. IP-адрес, который передается в Google Analytics с помощью вашего браузера, не связан с другими данными Google. Вы также можете запретить Google регистрировать данные, связанные с вашим поведением на этом веб-сайте, с помощью файлов cookie (включая ваш IP-адрес), а также обрабатывать эти данные, загрузив и установив этот плагин для браузера: https: // tools.Google. com / dl page / gaoptout. Для получения дополнительной информации об условиях использования и конфиденциальности посетите: https://www.google.com/analytics/terms/ или https://www.google.com/analytics/privacyoverview.html. Мы также используем Google Analytics для анализа данных AdWords в статистических целях. Если вы этого не сделаете, вы можете отключить эту функцию с помощью Менеджера рекламных предпочтений (https://www.google.com/settings/ads/onweb). Ремаркетинг / ретаргетинг В целях ремаркетинга Biomag Medical s.r.o. собирает файлы cookie, хранящиеся в браузере посетителя вашего сайта.Ремаркетинг предоставляется Google, Facebook и a.
IP-адрес, который передается в Google Analytics с помощью вашего браузера, не связан с другими данными Google. Вы также можете запретить Google регистрировать данные, связанные с вашим поведением на этом веб-сайте, с помощью файлов cookie (включая ваш IP-адрес), а также обрабатывать эти данные, загрузив и установив этот плагин для браузера: https: // tools.Google. com / dl page / gaoptout. Для получения дополнительной информации об условиях использования и конфиденциальности посетите: https://www.google.com/analytics/terms/ или https://www.google.com/analytics/privacyoverview.html. Мы также используем Google Analytics для анализа данных AdWords в статистических целях. Если вы этого не сделаете, вы можете отключить эту функцию с помощью Менеджера рекламных предпочтений (https://www.google.com/settings/ads/onweb). Ремаркетинг / ретаргетинг В целях ремаркетинга Biomag Medical s.r.o. собирает файлы cookie, хранящиеся в браузере посетителя вашего сайта.Ремаркетинг предоставляется Google, Facebook и a.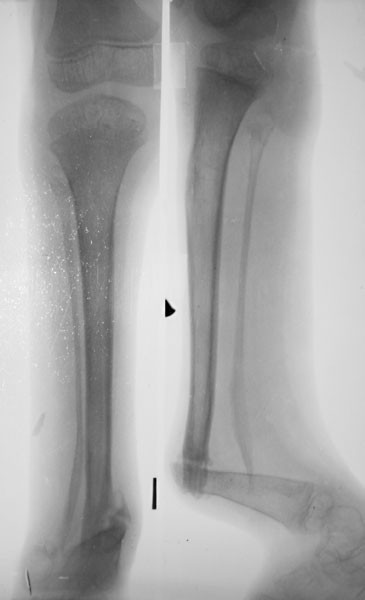 s. для показа рекламы на основе предыдущих посещений. Мы используем данные ремаркетинга только для сегментации посетителей, чтобы показывать более релевантную рекламу. Сегменты создаются на основе нескольких общих моделей поведения посетителей. Коммерческие сообщения отображаются в поиске Google, поисковой сети Google, контекстно-медийной сети Google через сеть Google DoubleClick Ad Exchange и поисковую сеть LIST a.s. также в контекстно-медийной сети через рекламную сеть Sklik. Sociální nets and videos Biomag Medical s.r.o. также разрешить публикацию в социальных сетях в сторонних приложениях, например с помощью кнопки «Нравится» в Facebook, публикации в Twitter, социальных сетях Google+. Мы также используем Youtube для обмена видео. Эти приложения могут собирать и использовать информацию о вашем поведении на Biomag Medical s.r.o. Условия этих компаний регулируют эту обработку, представленную здесь:
s. для показа рекламы на основе предыдущих посещений. Мы используем данные ремаркетинга только для сегментации посетителей, чтобы показывать более релевантную рекламу. Сегменты создаются на основе нескольких общих моделей поведения посетителей. Коммерческие сообщения отображаются в поиске Google, поисковой сети Google, контекстно-медийной сети Google через сеть Google DoubleClick Ad Exchange и поисковую сеть LIST a.s. также в контекстно-медийной сети через рекламную сеть Sklik. Sociální nets and videos Biomag Medical s.r.o. также разрешить публикацию в социальных сетях в сторонних приложениях, например с помощью кнопки «Нравится» в Facebook, публикации в Twitter, социальных сетях Google+. Мы также используем Youtube для обмена видео. Эти приложения могут собирать и использовать информацию о вашем поведении на Biomag Medical s.r.o. Условия этих компаний регулируют эту обработку, представленную здесь:Информационный бюллетень
Если вас интересует компания Biomag Medical s. r.o. получать предложения по продуктам по электронной почте, которую вы отправляете нам и даете согласие на такое использование вашего адреса электронной почты, и мы будем обрабатывать это письмо исключительно для этих целей.Biomag Medical s.r.o. не передает полученный адрес электронной почты какой-либо другой организации. Если в будущем вы решите, что Biomag Medical s.r.o. вы не хотите получать электронные письма с этой целью. Вы можете отозвать свое согласие на обработку указанного адреса электронной почты здесь или в письменной форме на адрес зарегистрированного офиса компании.
r.o. получать предложения по продуктам по электронной почте, которую вы отправляете нам и даете согласие на такое использование вашего адреса электронной почты, и мы будем обрабатывать это письмо исключительно для этих целей.Biomag Medical s.r.o. не передает полученный адрес электронной почты какой-либо другой организации. Если в будущем вы решите, что Biomag Medical s.r.o. вы не хотите получать электронные письма с этой целью. Вы можете отозвать свое согласие на обработку указанного адреса электронной почты здесь или в письменной форме на адрес зарегистрированного офиса компании.Обработка персональных данных
См. Biomag Medical s.r.o. обрабатывает следующие персональные данные / категории персональных данных, включая установленные юридические названия, цели и время обработки для отдельных записей о деятельности по обработке.Категория: Маркетинг
Веб-запрос
| Юридическое название | Явное согласие |
| Персональные данные | Электронная почта (Персональные данные), Запрос ID (Персональные данные), IP-адрес (Персональные данные), Имя (Персональные данные), Город (Персональные данные), Пол (Персональные данные) данные), Тема и сообщение — контактная форма (Конфиденциальная информация — Состояние здоровья), P. O.Box (Персональные данные), Страна (Персональные данные), Телефон (Персональные данные), Улица (Персональные данные), www (Персональные данные) O.Box (Персональные данные), Страна (Персональные данные), Телефон (Персональные данные), Улица (Персональные данные), www (Персональные данные) |
| Цель обработки | Ответ на запрос |
| Обработка доба | 5 лет с момента предоставления согласия |
| Процессоры | Обработчик персональных данных по договору |
 Для этого в контактную форму включен флажок, указывающий, что субъект данных явно соглашается обрабатывать входные данные.Возможно, что эти персональные данные могут быть переданы контрактным обработчикам данных. Передача данных обработчикам персональных данных осуществляется только в том случае, если характер или цель запроса или местная принадлежность субъекта данных всегда и исключительно связаны с услугами или продуктами Biomag Medical s.r.o. Если субъект данных является внешним субъектом данных в Европейском Союзе, данные передаются соответствующему поставщику персональных данных (дистрибьютору) для ответа на запрос, наиболее подходящий для этой цели.Biomag Medical s.r.o передает личные данные для ответов на вопросы только контрактным обработчикам данных в пределах Европейского Союза, которые приняли соответствующие меры GDPR. Если субъект за пределами Европейского Союза отправляет запрос, данные могут быть переданы соответствующему подрядчику вне рамок Общего регламента защиты данных (GDPR).
Для этого в контактную форму включен флажок, указывающий, что субъект данных явно соглашается обрабатывать входные данные.Возможно, что эти персональные данные могут быть переданы контрактным обработчикам данных. Передача данных обработчикам персональных данных осуществляется только в том случае, если характер или цель запроса или местная принадлежность субъекта данных всегда и исключительно связаны с услугами или продуктами Biomag Medical s.r.o. Если субъект данных является внешним субъектом данных в Европейском Союзе, данные передаются соответствующему поставщику персональных данных (дистрибьютору) для ответа на запрос, наиболее подходящий для этой цели.Biomag Medical s.r.o передает личные данные для ответов на вопросы только контрактным обработчикам данных в пределах Европейского Союза, которые приняли соответствующие меры GDPR. Если субъект за пределами Европейского Союза отправляет запрос, данные могут быть переданы соответствующему подрядчику вне рамок Общего регламента защиты данных (GDPR).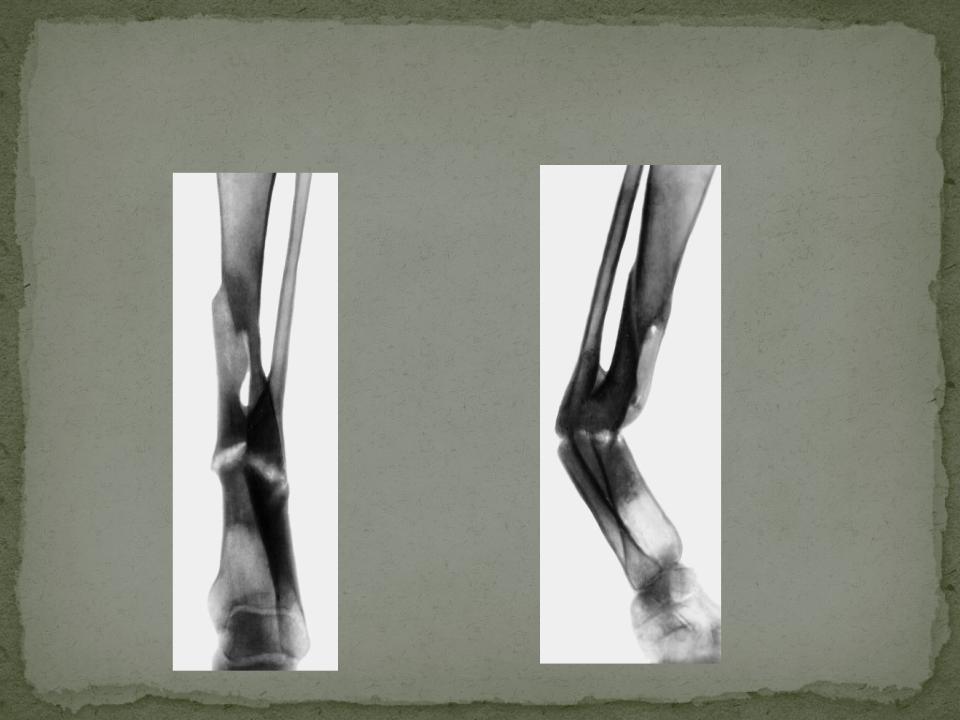 Однако такая передача данных происходит только при соблюдении хотя бы одной из особых ситуаций, предусмотренных статьей 49 (1) Общего регламента по защите персональных данных.Вы имеете право заранее знать конкретного договорного обработчика персональных данных, которому мы будем передавать ваши данные в соответствии с вышеуказанными правилами. Если вы желаете воспользоваться этим правом, мы с радостью проинформируем вас по телефону +420 493 691 697.
Однако такая передача данных происходит только при соблюдении хотя бы одной из особых ситуаций, предусмотренных статьей 49 (1) Общего регламента по защите персональных данных.Вы имеете право заранее знать конкретного договорного обработчика персональных данных, которому мы будем передавать ваши данные в соответствии с вышеуказанными правилами. Если вы желаете воспользоваться этим правом, мы с радостью проинформируем вас по телефону +420 493 691 697.Анкета — Biomag — extra
| Юридическое название | |
| Персональные данные | Электронная почта (Персональные данные), Фото (Персональные данные), Запрос удостоверения личности (Персональные данные), Имя (Персональные данные), Копия чека о покупке (Персональные данные), Город (Персональные данные) , К чему применяется прибор — Biomag extra (Конфиденциальные данные — Состояние здоровья), Домен или профессия (Личные данные), Адрес (Личный), Фамилия (Личный), Компания (Личный), Страна (Личный), Телефон (Персональные) Персональные данные) |
| Цель обработки | Предоставление расширенной гарантии на устройства Biomag и публикация информации об опыте клиентов с Biomag |
| Время обработки | 5 лет с момента предоставления согласия |
Журнал клинических исследований
| Юридическое название | Соглашение |
| Персональные данные | E-mail (Персональные данные) |
| Цель обработки | Представление последних исследований о влиянии магнитотерапии на здоровье человека и другой информации, связанной с Biomag Medical s. r.o. r.o. |
| Время обработки | 5 лет с момента предоставления согласия |
Контактная форма — заинтересованность в работе
| Юридическое название | Соглашение |
| Персональные данные | Электронная почта (личная информация), имя (личная информация), город (личная информация), тема и сообщение — контактная форма Интерес к должности (личная информация), фамилия (личные) данные), улица (личные данные), www (Персональные данные) |
| Цель обработки | Интерес к работе |
| Время обработки | 5 лет после окончания процесса отбора |
| Получатели | Обработчик персональных данных по договору |
Устройство Biomag для заказа
| Юридическое название | Исполнение договора |
| Персональные данные | Адрес (Персональные данные), DIC (Персональные данные), Электронная почта (Персональные данные), Имя (Персональные данные), Город (Персональные данные), Фамилия (Персональные данные) Улица (Персональные данные) |
| Цель обработки | Продажа аппарата |
| Время обработки | На срок действия договора или юридических обязательств |
| Получатели | Обработчик персональных данных по договору |
 05.2018
05.2018Международный центр удлинения конечностей
Что такое несоединение?
Кости, которые не заживают после перелома, называются несращенными или псевдоартрозами.Несращение возникает, когда кость, сломанная в результате остеотомии (хирургического разреза кости) или травмы, не заживает в течение нескольких месяцев. Несращение часто возникает, когда в месте перелома слишком много движения или слишком мало крови для заживления. Эти несращения часто связаны со значительной деформацией, болью, несоответствием длины ног и иногда инфекцией.
Псевдоартроз — это ложный сустав, потому что незажившая часть кости движется как сустав.Обычно они возникают после травмы или хирургического вмешательства и чаще возникают у взрослых. (Особый вид псевдоартроза возникает у детей без травм; кости ломаются спонтанно. Это называется врожденным псевдоартрозом и возникает в основном в большеберцовой кости и предплечье.)
Как относятся к несращению?
Цели лечения несращения — обеспечение стабильной среды для заживления перелома, улучшение биологии заживления кости в месте перелома и исправление любых связанных деформаций. Лечение несращений, связанных с переломами или хирургическим вмешательством, зависит от многих факторов.
Лечение несращений, связанных с переломами или хирургическим вмешательством, зависит от многих факторов.
Зараженный несращение
Если несращение инфицировано, обычно требуется удаление мертвой инфицированной кости и восстановление здоровой кости. Это может быть достигнуто путем резкого (всего сразу) укорачивания конечности для устранения дефекта кости и последующего удлинения кости в альтернативном месте, как описано для удлинения конечности. В качестве альтернативы мы можем использовать специальную технику, называемую транспортировкой кости, при которой дефект укорачивается с той же скоростью, что и конечность, тем самым не изменяя длину конечности в любое время.И укорачивание с повторным удлинением, и транспортировка кости приводят к тому, что конечность восстанавливается до одинаковой длины и нормального положения и полностью заживает. Иногда в рамках этого лечения необходимо вставить костный трансплантат (собственную кость пациента) в место старого несращения.
Неинфицированный Несращение
Если несращение не инфицировано, его можно классифицировать как жесткое или подвижное, а также как гипертрофическое или атрофическое.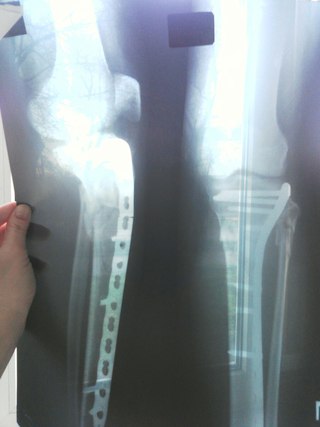 Подвижность несращения оценивается путем осмотра кости и наблюдения за тем, сильно ли перемещается незажившая область в ответ на манипуляции.Это простой и безболезненный тест. Если незажившая область много двигается, она называется подвижной, а если еле-еле двигается — жесткой. Основываясь на рентгенограммах, мы классифицируем несращения в зависимости от того, демонстрируют ли они признаки гипертрофии (попытки заживления) за счет образования новой кости, по сравнению с тем, показывают ли они отсутствие признаков заживления кости и даже показывают признаки атрофии (отмирание концов кости). Обычно гипертрофические несращения жесткие, а атрофические несращения подвижны.
Подвижность несращения оценивается путем осмотра кости и наблюдения за тем, сильно ли перемещается незажившая область в ответ на манипуляции.Это простой и безболезненный тест. Если незажившая область много двигается, она называется подвижной, а если еле-еле двигается — жесткой. Основываясь на рентгенограммах, мы классифицируем несращения в зависимости от того, демонстрируют ли они признаки гипертрофии (попытки заживления) за счет образования новой кости, по сравнению с тем, показывают ли они отсутствие признаков заживления кости и даже показывают признаки атрофии (отмирание концов кости). Обычно гипертрофические несращения жесткие, а атрофические несращения подвижны.
Следует рассмотреть три типа лечения: отвлечение несращения, компрессия несращения и костная пластика несращения.
- Отвлечение несращения включает наложение внешнего фиксатора и постепенное удлинение кости за счет несращения. Это очень успешное лечение, и его преимущество заключается в том, что не требуется никаких открытых операций на участке несращения; 90% достигают сращения без костного трансплантата.

- Сдавливание участка несращения (сжатие концов кости вместе) — другой способ лечения гипертрофического жесткого несращения. Это также хороший метод лечения гипертрофического подвижного несращения.Компрессия несращения достигается применением внешнего фиксатора или внутренней фиксации (пластины, винты и стержни). Атрофические подвижные несращения обычно требуют открытого лечения участка несращения с удалением любой мертвой кости и изменением формы суженных концов кости, чтобы можно было добиться хорошего контакта с костью путем сжатия двух горизонтальных поверхностей. Важно добавить костный трансплантат к месту несращения из губчатой кости (губчатая, пористая костная ткань) одной из других костей пациента.
- Костная пластика участка несращения может сочетаться с внутренней или внешней фиксацией. При активной инфекции обычно избегают костной пластики. Ее можно провести позже как отдельную процедуру после устранения инфекции.
Зачем приходить в Международный центр удлинения конечностей для лечения несращения?
Ваш врач в Международном центре удлинения конечностей найдет время, чтобы убедиться, что вы понимаете все возможные варианты, а затем настроит ваше лечение в соответствии с вашими конкретными потребностями. Наши пациенты получают выгоду от нашего командного подхода с участием всемирно известных хирургов и специализированных фельдшеров, медсестер и физиотерапевтов. Мы помогаем пациентам с несращением достичь наилучшего результата.
Наши пациенты получают выгоду от нашего командного подхода с участием всемирно известных хирургов и специализированных фельдшеров, медсестер и физиотерапевтов. Мы помогаем пациентам с несращением достичь наилучшего результата.
Видео: несращения
Несращение — это кости, которые не заживают. Как выяснил один пациент из Международного центра удлинения конечностей Института продвинутой ортопедии им. Рубина, это может быть болезненным и изнурительным испытанием. Но, как вы увидите в этом видео, его несращение было успешно вылечено благодаря мастерству хирурга-ортопеда д-ра.Джанет Конвей:
Беседа с врачом о несращениях
Наши врачи ежемесячно проводят бесплатные чаты на разные темы, в том числе не связанные с союзами. Для получения дополнительной информации нажмите здесь.
Врачи, занимающиеся лечением несращений
* Пациенты старше 16 лет
† Только дети
Лечение переломов, несращений (псевдоартроз, ложные суставы) и сращений
Лечение переломов, несращений (псевдоартроз, ложные суставы) и сращений
ПЕРЕЛОМЫ Целью современного лечения переломов костей является не только заживление, но и восстановление полноценной функции травмированного сегмента двигательной системы. При хирургическом лечении переломов гипсовая иммобилизация не требуется. Сразу после хирургической процедуры пациент начинает с упражнений, которые поддерживают гибкость суставов и предотвращают разрушение мышечных клеток. При анатомической реконструкции переломов суставов можно полностью избежать поздних последствий переломов — дегенерации (артроза) соседних суставов.
При хирургическом лечении переломов гипсовая иммобилизация не требуется. Сразу после хирургической процедуры пациент начинает с упражнений, которые поддерживают гибкость суставов и предотвращают разрушение мышечных клеток. При анатомической реконструкции переломов суставов можно полностью избежать поздних последствий переломов — дегенерации (артроза) соседних суставов.
Консервативное лечение переломов дает хорошие результаты при некоторых переломах у детей и взрослых, если не наблюдается значительного смещения отломков.Существует два основных метода консервативного лечения переломов: иммобилизация (гипсовая повязка, шины или ортезы) и функциональное лечение (компрессионные или сдавленные переломы) с ранней мобилизацией соседних суставов и снятием давления / веса с помощью костылей или шин. . При лечении перелома путем иммобилизации (гипсовой повязки) в травмированной части тела и прилегающих к ней суставах развивается так называемая «болезнь перелома» — воспаление, которое поражает кости, мышцы и суставы и приводит к дегенерации мышечной ткани.
 и снижают подвижность соседних суставов (контрактуры).После завершения консервативного лечения переломов необходима более длительная физиотерапия, чтобы восстановить функцию пораженных суставов и укрепить мышцы. Лечение в таких случаях может быть продлено от нескольких месяцев до года и более. В большинстве случаев переломов у детей обычно предпочитают консервативное лечение.
и снижают подвижность соседних суставов (контрактуры).После завершения консервативного лечения переломов необходима более длительная физиотерапия, чтобы восстановить функцию пораженных суставов и укрепить мышцы. Лечение в таких случаях может быть продлено от нескольких месяцев до года и более. В большинстве случаев переломов у детей обычно предпочитают консервативное лечение. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПЕРЕЛОМОВ
Хирургическое лечение перелома имеет свои достоинства, а также недостатки. Недостатком является то, что пациенту необходимо хирургическое вмешательство, что подразумевает операционные / послеоперационные риски.Современная медицина значительно снизила операционный риск, поэтому хирургическое лечение переломов может быть предложено пациентам как безопасный метод лечения.
- При хирургическом лечении можно достичь ананатомического (идеального) положения костных отломков, что особенно важно при переломах суставов. Если положение костных отломков в суставном переломе неидеально, возникает необратимое прогрессирующее повреждение суставного хряща — артроз.

- Во время хирургической процедуры костные фрагменты соединяются имплантатами, что обеспечивает раннюю мобилизацию соседних суставов (разминку), мобильность с помощью вспомогательных средств (костылей) и быструю интеграцию в повседневную жизнь движения, соблюдения личной гигиены, выполнения мелких задач, плавание, разминка суставов.
- При хирургическом лечении переломов у них переломы не развиваются.
- Общее время лечения значительно сокращается, поскольку поддержание функции суставов и мышечной силы (RHB) улучшается одновременно с заживлением перелома.
НАРУШЕНИЕ ЗАЖИВАНИЯ КОСТЕЙ
Нарушения заживления костей возможно как при хирургическом, так и при консервативном лечении. Причины их могут быть разными, например: нарушение костных отломков, нарушение кровообращения и / или воспаление.В случаях, когда перелом не заживает за отведенное время, проводится детальный анализ. Требуется проследить курс предыдущего лечения (ранее проведенное рентгеновское обследование), расширить лечение (лабораторные исследования, КТ, МРТ, сцинтиграфия) и определить причину нарушения заживления костей.
 После этого предлагается план лечения, и результаты, которых может ожидать пациент, основаны на предложенном лечении.
После этого предлагается план лечения, и результаты, которых может ожидать пациент, основаны на предложенном лечении. СОЮЗЫ
- Объединенный перелом вызывает не только необратимое функциональное повреждение, но также представляет потенциальную угрозу будущему функционированию суставов пораженной конечности.В случае плохо сросшихся переломов с нарушением оси позвоночника речь идет о развитии посттравматического остеоартроза в соседних суставах. Например, плохо заживающий перелом бедра приводит к прогрессирующему повреждению тазобедренных, коленных и голеностопных суставов и часто вызывает боль в позвоночнике.
- Сращения можно успешно лечить путем хирургической коррекции поврежденной оси, удлинения укороченной кости и увеличения гибкости пораженных суставов.
- С помощью этих процедур, относящихся к реконструктивной хирургии, можно значительно улучшить функцию поврежденных конечностей, снизить инвалидность и замедлить развитие посттравматического остеоартрита.

Перелом без сращения и операция — лучший совет, который вы можете получить
Как наша операция спасла 63-летнего человека от перелома костей вне союза?
63-летний человек из Беллари недавно посетил нас с симптомами сильной боли, отека и мягкости (болезненности) в области кости (плечевой кости) плеча. Изучив причину этой неизвестной боли, мы обнаружили, что у него была полностью сломанная кость, которая превратилась в перелом без сращения.Ранее он перенес 4 операции, которые не принесли ему облегчения. Пятая операция была сделана нашей командой в Холистической больнице Шри Шри под руководством доктора Венката Рам Прасада Валламшетла (MBBS, MS — Ортопедия). Мы успешно вылечили пациента, сейчас он находится в стадии выздоровления.
Если вы или кто-либо из ваших знакомых испытываете похожие симптомы, такие как сильная боль, отек, деформированный вид и мягкость любой костной области, эта статья может помочь вам лучше понять вашу проблему.
Что такое перелом без сращения?
Перелом без сращения — это постоянный перелом, который не заживает без какого-либо внешнего вмешательства. Это очень распространено, особенно в пожилой возрастной группе от 50 лет.
Несрастающийся перелом становится серьезным осложнением и может возникнуть, когда перелом находится в постоянном движении, инфицирован или имеет плохое кровоснабжение. Курение увеличивает вероятность осложненного несращения перелома у пациентов. Замедляется процесс заживления кости, а в некоторых случаях развивается ложный сустав (псевдоартроз).Ложный сустав относится к фрагментам сломанных костей, которые распознаются телом как две разные кости.
Если несращение очевидно в течение 6 месяцев после травмы, оно останется незажившим без какого-либо лечения или какой-либо ортопедической операции.
Несоединение, которое продолжает лечить, называется отложенным объединением.
Что такое отсроченный союз и что его вызывает?
Отсроченное сращение происходит, когда перелом кости заживает дольше, чем в среднем.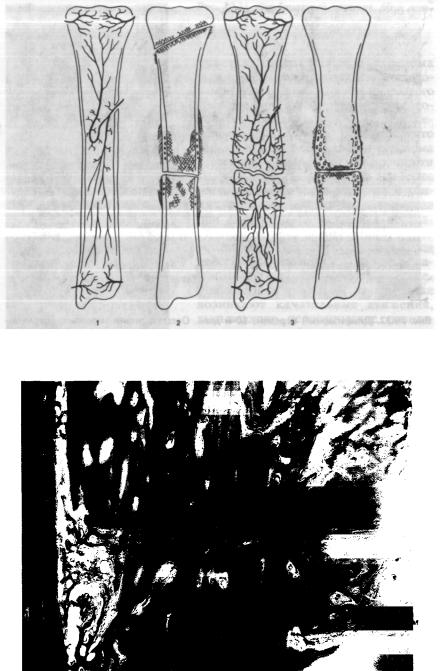 Время заживления переломов зависит от времени, расположения и конфигурации вывихнутых костей. Это также зависит от конкретных костей и возрастных групп.
Время заживления переломов зависит от времени, расположения и конфигурации вывихнутых костей. Это также зависит от конкретных костей и возрастных групп.
Как заживают кости?
Заживление костей — это физиологический процесс, при котором организм восстанавливает переломы / переломы костей. Заживление костей определяется прочностью соединительнотканной мембраны, называемой надкостницей, которая покрывает кость.Надкостница является источником клеток, которые развиваются в ( остеобластов, ), одноядерные клетки и ( хондробластов, ), клетки, образующие хрящ. Эти клетки помогают в заживлении кости. Костный мозг и мелкие кровеносные сосуды — другие источники этих поддерживающих костную ткань клеток.
Факторы, участвующие в процессе заживления кости:
Сломанная кость не нарушена
Основное лечение перелома костей заключается в возвращении сломанных и смещенных костей на место. Полная регенерация кости зависит от угла вывиха кости. Стабилизация положения смещенных костей для их сближения требует абсолютного покоя от движения. Это уменьшение движения приводит к естественному заживлению кости. В некоторых случаях переломы могут потребовать хирургической фиксации. Эта хирургическая процедура включает прикрепление сломанных костей с помощью таких приспособлений, как стержни, пластины, винты и рамы.
Полная регенерация кости зависит от угла вывиха кости. Стабилизация положения смещенных костей для их сближения требует абсолютного покоя от движения. Это уменьшение движения приводит к естественному заживлению кости. В некоторых случаях переломы могут потребовать хирургической фиксации. Эта хирургическая процедура включает прикрепление сломанных костей с помощью таких приспособлений, как стержни, пластины, винты и рамы.
Достаточное кровоснабжение важно для заживления кости
Кровь содержит важные компоненты, необходимые для заживления области перелома.Эти компоненты являются целебными клетками, кислородом и собственными химическими веществами организма, которые являются факторами роста человеческого тела. Кровоснабжение выводит из организма метаболические отходы, такие как углекислый газ и кислота. Это помогает кости получать около 10% свежей и насыщенной кислородом крови, что обеспечивает гораздо более высокую степень восстановления тканей, способствующих восстановлению хряща.
Healthy Nutrition способствует кровотоку, необходимому для заживления переломов костей
Достаточное потребление питательных веществ является важным фактором, влияющим на заживление переломов.Следует соблюдать хорошо сбалансированную диету, богатую белками, кальцием, витамином С и D. В исключительных случаях, когда пациент страдает множеством травм органов или другими осложнениями со здоровьем, врач порекомендует дополнительные диетические добавки.
Теперь, когда мы знаем, как заживает сломанная кость и какие факторы помогают в процессе заживления, давайте посмотрим на симптомы, типы и причины несращения.Симптомы несращения:
- Боль
- Отек
- Деформация
- Нежность
Типы несращения:
- Гипертрофическое несращение : Гипертрофическое несращение, обычно известное как « Слоновья лапа »- это тип несращения, в котором слишком много каллусов.Каллюс — это затвердевшая часть кожи или заживающая ткань, которая образуется вокруг концов сломанной кости.
 Это могло произойти из-за чрезмерного трения или движения.
Это могло произойти из-за чрезмерного трения или движения. - Олиготрофное несращение : Имеет кровоснабжение с незначительным образованием костной мозоли или без него. Обычно это происходит из-за значительного смещения в переломе.
- Атрофическое несращение : Это часто происходит из-за отсутствия кровоснабжения, и концы фрагментированных костей становятся хрупкими и ломкими (остеопоротическими или атрофическими).Метаболические причины, такие как диабет, и такие привычки, как курение, играют важную роль в ослаблении костей. Отсутствие начального заживления, когда костные фрагменты разделены мягкими тканями, также может привести к атрофическому несращению. Атрофическое несращение поддается лечению путем улучшения фиксации фрагментированных костей.
Общие причины несращения:
- Курение
- Диабет
- Ожирение
- Остеопороз
- Нестабильная фиксация перелома
- Инфекция
- Открытый перелом
- Тяжелое смещение перелома
Общие зоны, где нет — может произойти сращение:
Большинство переломов несут риск отсутствия заживления, что приводит к несращению. Несращение может произойти в любых костях и чаще всего встречается в большеберцовой кости (кость ноги), плечевой кости (кость плеча) и пятой плюсневой кости (кости, соединяющей пальцы ног и стопу).
Несращение может произойти в любых костях и чаще всего встречается в большеберцовой кости (кость ноги), плечевой кости (кость плеча) и пятой плюсневой кости (кости, соединяющей пальцы ног и стопу).
Варианты лечения несращения
Лечение несращения у каждого пациента разное. Врач определит причину. Готовится план по устранению или уменьшению причины задержки процесса заживления. Сращения также можно добиться без хирургического вмешательства. Электростимуляция и специальные брекеты — это лишь некоторые из методов.
Лечение
Большинство несращений требуют хирургического вмешательства. Хирургическое лечение несращений включает удаление рубцовой ткани между фрагментами перелома, уменьшение подвижности перелома путем размещения металлических пластин, стержней или штифтов и костного трансплантата. В большинстве случаев заживление очевидно в течение 3 месяцев.
Хирургическое лечение: —
Хирургическое лечение несращения включает:
- Создание здоровой сосудистой области из мягких тканей и костей вокруг места перелома.

- Это достигается путем удаления любой мертвой кости, ткани с плохой кровеносной системой или рубца из области перелома.
- В случае сильно поврежденной ткани необходима пластическая операция, чтобы вывести новую здоровую ткань к месту перелома.
- Для стабилизации трещин.
- Стержни, пластины и винты для крепления. Иногда используется «внешний фиксатор» — внешние штифты для фиксации костей выше и ниже перелома.
- Стимуляция реакции заживления перелома костным трансплантатом.
Риски, связанные с хирургическим вмешательством без сращения
Риски при хирургическом вмешательстве без сращения включают нервно-сосудистое повреждение, инфекцию, кровотечение и жесткость.
Подготовка к операции
- Любые предоперационные анализы, назначенные вашими врачами, должны проводиться немедленно.
- Не принимайте аспирин и противовоспалительные препараты за неделю до операции.
- Не ешьте и не пейте после полуночи, за ночь до операции.

Какие меры предосторожности нужно соблюдать после операции?
Для поддержания общего состояния здоровья необходимо соблюдать питательную диету и тренировать непораженные мышцы.Это также помогает в процессе восстановления. Самое главное — избегать курения. Курение останавливает процесс заживления перелома. Избегайте лучевой терапии и системной химиотерапии, поскольку все эти методы лечения замедляют процесс заживления костей.
Сколько времени нужно для восстановления после операции без сращения?
Продолжительность периода восстановления зависит от заживления перелома. Ваш врач с помощью рентгена определит, полностью ли зажил перелом. Ваш врач также предоставит инструкции по любой физиотерапии и обычным занятиям дома.
О докторе: Доктор Венкат Рам Прасад Валламшетла — один из лучших хирургов-ортопедов в Хайдарабаде. Он прошел MBBS, MS Ortho (OSM), MRCS (Эдин) и FRCS (Trauma & Orth) из Эдинбурга. Он дополнительно прошел обучение и проработал в Бирмингеме более 12 лет, специализируясь на эндопротезировании суставов, артроскопической хирургии, спортивных травмах./88/088.jpg)
Холистическая больница Шри Шри — ведущая многопрофильная больница на 100 коек в Низампете, Кукатпалли, Хайдарабад.Холистическая больница Шри Шри обеспечивает высокие стандарты здравоохранения, сочетая передовые технологии и современный клинический опыт. Имея более 52 опытных врачей со всего мира и более 400 сотрудников, мы обслужили не менее 50 000 пациентов.
Псевдартроз — обзор | Темы ScienceDirect
Несращение
Псевдоартроз — часто сообщаемое осложнение хирургии поясничного отдела позвоночника. Его диагноз основывается на соответствующем клиническом анамнезе и результатах визуализации или отказе имплантата, потере фиксации, деформации или просветлении.Однако клиническая картина непредсказуема и может произойти в течение десяти лет после операции, несмотря на наличие твердых костных образований в более ранние сроки. Операция по коррекции деформации позвоночника в значительной степени зависит от артродеза на нескольких уровнях позвоночника.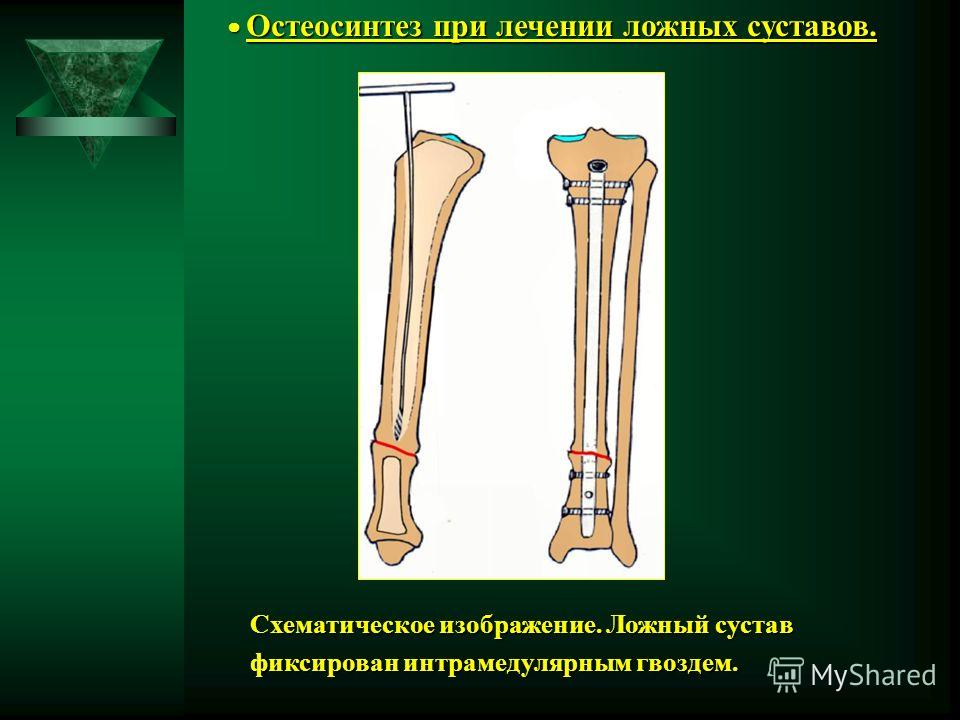 Для достижения прочного сращения используется аутотрансплантат из местной кости вместе с дополнительным аллотрансплантатом. Иногда также используются остеоиндуктивные и остеокондуктивные агенты. Спондилодез у детей и подростков редко вызывает беспокойство из-за высокого качества костей.У взрослых пациентов несращение вызывает серьезную озабоченность и требует тщательного наблюдения. Частота возникновения псевдоартроза после артродеза поясничного отдела позвоночника колеблется от 5% до 35% с более высокой частотой при операциях на трех и более уровнях. 1 Псевдоартроз следует заподозрить, если у пациента возникают повторяющиеся боли и / или неврологические симптомы во время длительного наблюдения после слияния или при отказе инструментов. Механическое обострение симптомов может указывать на нестабильность в месте операции.Диагностика может быть затруднена, потому что симптомы не являются специфическими для псевдоартроза, но могут быть связаны с другими причинами, такими как инфекция или заболевание соседнего сегмента (ASD).
Для достижения прочного сращения используется аутотрансплантат из местной кости вместе с дополнительным аллотрансплантатом. Иногда также используются остеоиндуктивные и остеокондуктивные агенты. Спондилодез у детей и подростков редко вызывает беспокойство из-за высокого качества костей.У взрослых пациентов несращение вызывает серьезную озабоченность и требует тщательного наблюдения. Частота возникновения псевдоартроза после артродеза поясничного отдела позвоночника колеблется от 5% до 35% с более высокой частотой при операциях на трех и более уровнях. 1 Псевдоартроз следует заподозрить, если у пациента возникают повторяющиеся боли и / или неврологические симптомы во время длительного наблюдения после слияния или при отказе инструментов. Механическое обострение симптомов может указывать на нестабильность в месте операции.Диагностика может быть затруднена, потому что симптомы не являются специфическими для псевдоартроза, но могут быть связаны с другими причинами, такими как инфекция или заболевание соседнего сегмента (ASD).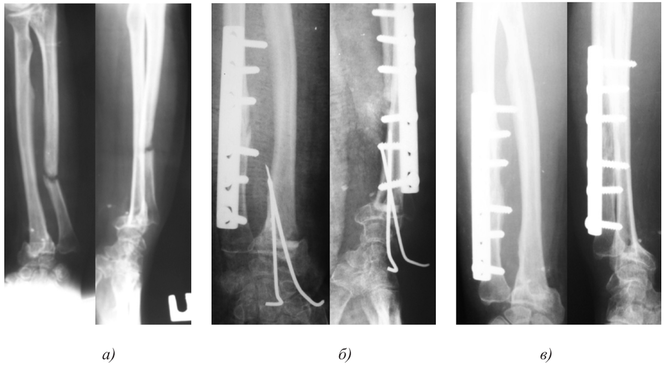 Безболезненный интервал в послеоперационном периоде — полезный ключ к анамнезу. Пациенты, у которых после операции симптомы не купируются, должны быть дополнительно изучены, чтобы исключить дополнительные причины.
Безболезненный интервал в послеоперационном периоде — полезный ключ к анамнезу. Пациенты, у которых после операции симптомы не купируются, должны быть дополнительно изучены, чтобы исключить дополнительные причины.
Часто бывает трудно предсказать, когда или станет ли псевдоартроз симптоматическим для пациентов. DePalma и Rothman ретроспективно проанализировали результаты у пациентов с рентгенологическими признаками псевдоартроза по сравнению с таковыми в контрольной группе с успешным слиянием поясничного отдела позвоночника и не обнаружили существенной разницы между двумя группами с точки зрения субъективного удовлетворения, облегчения симптомов или возвращения к активности. 20 Более поздние исследования, однако, показывают, что прочное слияние коррелирует с улучшенными долгосрочными результатами и уменьшением тяжести симптомов. Kornblum et al. сообщили о пациентах с симптоматическим стенозом позвоночного канала и спондилолистезом, получавших заднебоковой артродез. Восемьдесят шесть процентов пациентов с твердым спондилодезом имели «отличные» или «хорошие» отдаленные результаты по сравнению только с 56% пациентов с псевдоартрозом.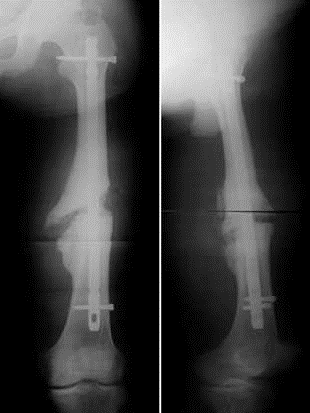 21 Остается неясным, почему некоторые пациенты могут переносить несращение с хорошими долгосрочными клиническими результатами, тогда как другим требуется хирургическое лечение.К местным факторам, которые могут привести к несращению, относятся плохая подготовка или декортикация поверхности сращения, недостаток жизнеспособного трансплантата, сосудистая недостаточность, курение, плохое питание или проблемы с обменом веществ. Тщательная хирургическая подготовка и качественный костный трансплантат сводят к минимуму риск неудачного спондилодеза. Глобальные параметры также могут способствовать развитию псевдоартроза. Неправильное положение позвоночника с плохим сагиттальным балансом, недостаточными силами сжатия и недостаточной стабильностью в месте сращения — все это вносит свой вклад.Эти механические проблемы становятся все более значительными, когда сращения проходят через переходные зоны, такие как пояснично-крестцовый переход. У взрослого населения была отмечена корреляция между плохим послеоперационным сагиттальным выравниванием и псевдоартрозом.
21 Остается неясным, почему некоторые пациенты могут переносить несращение с хорошими долгосрочными клиническими результатами, тогда как другим требуется хирургическое лечение.К местным факторам, которые могут привести к несращению, относятся плохая подготовка или декортикация поверхности сращения, недостаток жизнеспособного трансплантата, сосудистая недостаточность, курение, плохое питание или проблемы с обменом веществ. Тщательная хирургическая подготовка и качественный костный трансплантат сводят к минимуму риск неудачного спондилодеза. Глобальные параметры также могут способствовать развитию псевдоартроза. Неправильное положение позвоночника с плохим сагиттальным балансом, недостаточными силами сжатия и недостаточной стабильностью в месте сращения — все это вносит свой вклад.Эти механические проблемы становятся все более значительными, когда сращения проходят через переходные зоны, такие как пояснично-крестцовый переход. У взрослого населения была отмечена корреляция между плохим послеоперационным сагиттальным выравниванием и псевдоартрозом. 5
5
Оценка слияния может быть затруднена. Обычные рентгенограммы часто являются первоначальной оценкой псевдоартроза и других диагнозов, учитывая их доступность и относительно низкую стоимость, но рентгенографические проявления несращений могут различаться.В исследовании с использованием простых рентгенограмм Kim et al. обнаружено, что в среднем через 3,5 года (диапазон: 12–131 месяц) может быть обнаружен отказ слияния. 22 В аналогичном исследовании Dickson et al. показали, что из 18 пациентов с известным псевдоартрозом только 13 (72%) были обнаружены на рентгенограммах через 2 года после операции. 23 Эти данные вместе с другими результатами предполагают, что следует проводить ежегодное рентгенологическое наблюдение для многоуровневых сращений, даже если костное сращение очевидно в ранние сроки.Компьютерная томография (КТ) имеет самую сильную корреляцию с оценкой сращения и должна быть получена, если имеется сомнение в несращении. Хотя не существует общепринятых критериев псевдоартроза с межтеловым спондилодезом, в большинстве исследований для выявления несращения используются следующие: движение на динамических пленках, отсутствие непрерывной трабекулярной кости между соседними позвонками, газ в межпозвоночном пространстве и радиопрозрачность периимплантата. Текущие рентгенологические рекомендации для успешного поясничного спондилодеза включают менее 3 мм поступательного движения и менее 5 градусов углового движения на рентгенограммах сгибания и разгибания. 24 По мере развития компьютерной томографии увеличивается и наша способность обнаруживать псевдоартроз. Шах и др. сообщили, что перемычка губчатой кости оценивается на 95% тонких срезов КТ по сравнению с 4% простых пленок через 6 месяцев после операции. Эти авторы предполагают, что КТ тонких срезов должна быть методом выбора для выявления псевдоартроза. 25
Дополнительные методы, используемые для обнаружения псевдоартроза, включают сцинтиграфию костей и сканирование с помощью позитронно-эмиссионной томографии (ПЭТ).Сцинтиграфия костей использует радиографический индикатор для определения местоположения ткани с высокой метаболической активностью (указывающей на активные изменения или восстановление тканей). Это чаще всего используется для выявления инфекций, новообразований и скрытых переломов. В настоящее время он остается плохим выбором для обнаружения псевдоартроза из-за низкой чувствительности. Точно так же ПЭТ-сканирование обнаруживает гамма-излучение от излучающих позитроны радиоактивных индикаторов, которые имеют сродство к метаболически активным клеткам. Недавно было высказано предположение, что индикаторы, которые чаще используются для обнаружения инфекций и новообразований, также могут измерять заживление костного трансплантата, коррелируя повышенное поглощение в месте слияния.Хотя исследования показали, что это метод мониторинга активного костеобразования, существует мало данных о клинических применениях и корреляции с частотой несращения.
Лечение псевдоартроза варьируется, но почти всегда хирургическое. 24 В случае бессимптомных пациентов их можно наблюдать и внимательно следить с рентгенограммами и рутинной оценкой. При наличии симптомов пациенты часто испытывают боль в осевом отделе позвоночника с редкими корешковыми симптомами. Отсроченный спондилодез без признаков расшатывания инструментария можно лечить с помощью фиксации, ограничения активности и наблюдения.Основные принципы операции включают стабилизацию существующей задней фиксации и повторную трансплантацию. Для лечения может потребоваться окружной спондилодез с передним поясничным межтеловым спондилодезом (ALIF) или боковой поясничный или задний поясничный межтеловой спондилодез. Межтеловые устройства позволяют увеличить площадь поверхности под действием сжимающих сил, создавая идеальную среду для плавления. Достижения в области биопрепаратов, материалов для аллотрансплантата и увеличения фактора роста улучшили артродез. Идеальный материал демонстрирует остеоиндуктивные, остеокондуктивные и / или остеогенные свойства.Костный трансплантат гребня подвздошной кости был золотым стандартом костного материала аутотрансплантата; однако сложности с урожаем и ограничения поставок привели к разработке дополнительных агентов. Обзор показателей заднебокового спондилодеза показал, что частота сращения гребня подвздошной кости составила 79%, аллотрансплантата — 52%, керамики — 87%, деминерализованных костных матриц — 89%, аутологичного костного мозга — 74% и морфогенетических свойств кости — 94%. 26 Имплантаты должны быть надежно закреплены, а размер винтов при необходимости увеличен. Остеопоротическая кость требует сегментарной фиксации, а когда сращение распространяется до крестца, часто требуется дополнительный инструментарий с подвздошными винтами.
Лучшее лечение псевдоартроза — предотвратить его возникновение при первой операции. Улучшение материалов, инструментов и методов костного трансплантата привело к снижению частоты несращений. Эти достижения также улучшили лечение псевдоартроза. Другой важный аспект профилактики псевдоартроза — оценка предоперационного состояния пациента. Факторы риска, такие как алкоголизм, остеопороз, преклонный возраст, недоедание и употребление табака, объясняются снижением скорости слияния.Во время операции по поводу псевдоартроза особое внимание следует уделять препарированию кости и артродезу. Это включает в себя агрессивное удаление фиброзной ткани, возобновление трансплантации аутологичной кости и ревизию инструментария при необходимости.



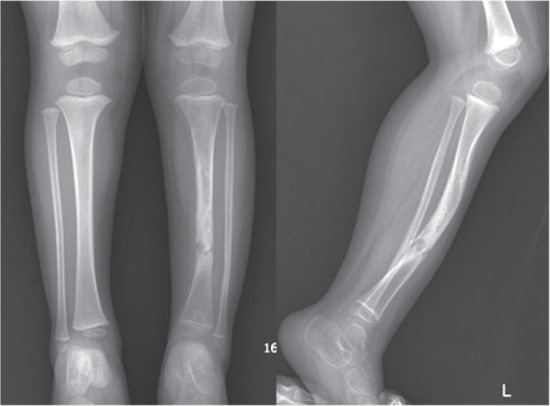
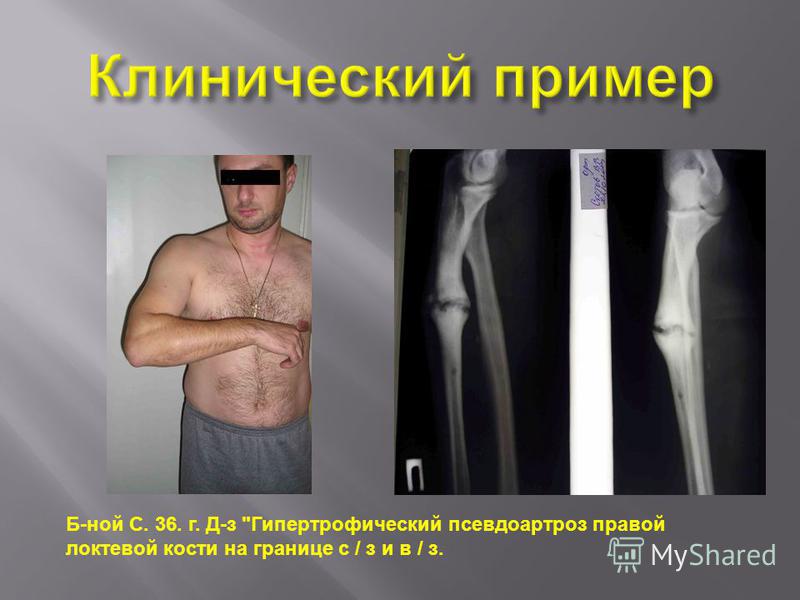


 К сожалению, это также ослабляет способность организма к заживлению, поскольку клетки, необходимые для заживления, также очень активны и подвержены воздействию лекарств.
К сожалению, это также ослабляет способность организма к заживлению, поскольку клетки, необходимые для заживления, также очень активны и подвержены воздействию лекарств.
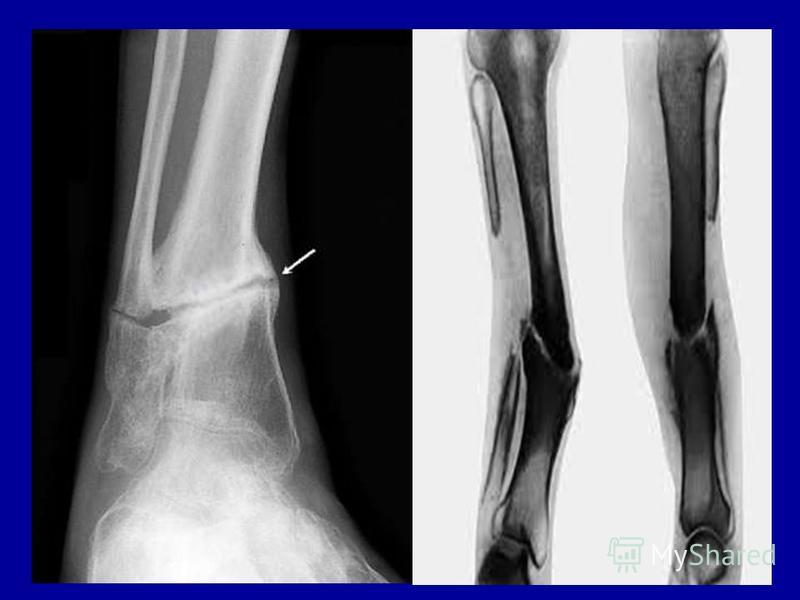 Внешний фиксатор может сжимать концы перелома вместе. Внешний фиксатор также может заменить отсутствующую кость, отрезав здоровую кость (остеотомия кости) от места несращения. Здоровую кость можно постепенно перемещать, чтобы удлинить ее на удаленном участке, чтобы заменить отсутствующую кость.Этот процесс называется «транспортировка костей» . Этот метод в целом успешен, но требует длительного и сложного курса лечения. Устройство может оставаться на ноге пациента в течение 6-12 месяцев, и часты незапланированные поездки в операционную для лечения осложнений во время лечения.
Внешний фиксатор может сжимать концы перелома вместе. Внешний фиксатор также может заменить отсутствующую кость, отрезав здоровую кость (остеотомия кости) от места несращения. Здоровую кость можно постепенно перемещать, чтобы удлинить ее на удаленном участке, чтобы заменить отсутствующую кость.Этот процесс называется «транспортировка костей» . Этот метод в целом успешен, но требует длительного и сложного курса лечения. Устройство может оставаться на ноге пациента в течение 6-12 месяцев, и часты незапланированные поездки в операционную для лечения осложнений во время лечения.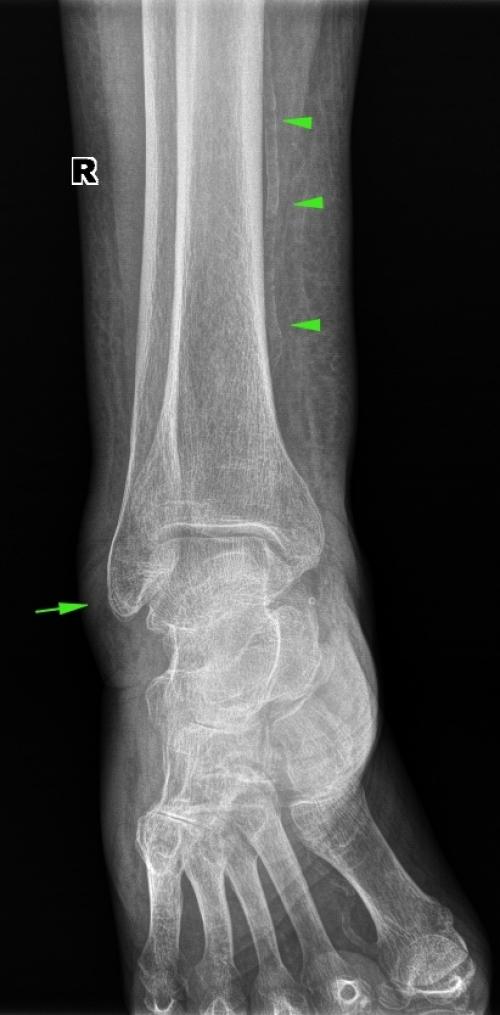 Для стабилизации перелома до окончательного лечения можно использовать фиксаторы или временные простые внешние фиксаторы. Окончательное лечение включало открытую репозицию и внутреннюю фиксацию интрамедуллярным стержнем или пластинами и винтами. Костная пластика важна для ускорения заживления костей. В случае потери костной массы необходима массивная костная пластика.
Для стабилизации перелома до окончательного лечения можно использовать фиксаторы или временные простые внешние фиксаторы. Окончательное лечение включало открытую репозицию и внутреннюю фиксацию интрамедуллярным стержнем или пластинами и винтами. Костная пластика важна для ускорения заживления костей. В случае потери костной массы необходима массивная костная пластика./122/122.jpg)

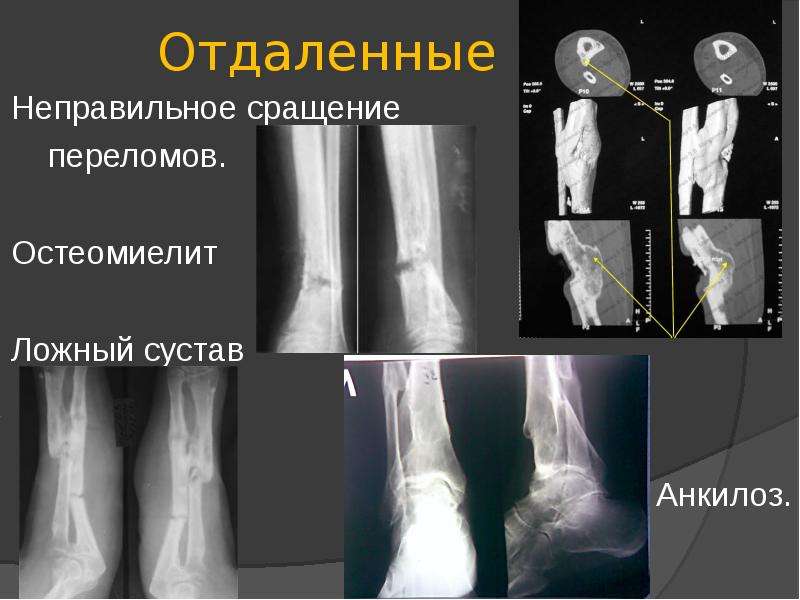

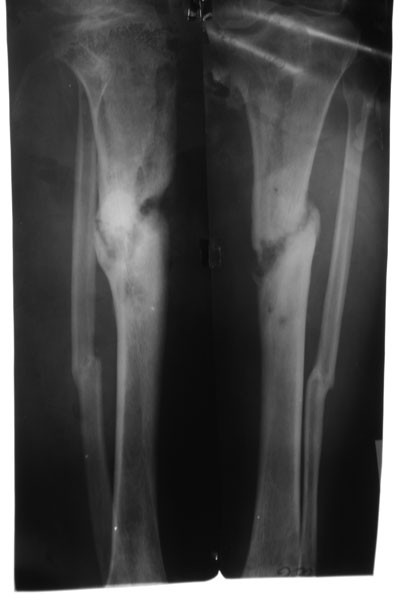 Это могло произойти из-за чрезмерного трения или движения.
Это могло произойти из-за чрезмерного трения или движения.