Почему ломит кости? причины и лечение боли
Каждый из нас хотя бы раз в жизни сталкивался с таким неприятным ощущением, как боль в костях, однако для некоторых людей данный симптом может стать весьма проблематичным, так как носит постоянный характер. Состояние, при котором ломит кости может быть как симптомом, входящим в клиническую картину какого-либо заболевания, так и отдельным независимым состоянием. Давайте более подробно разберем почему ломит кости, какие на это есть причины и как с такой болью бороться.
Почему болят кости?
Боль в костях может иметь совершенно разный характер и зачастую проявляется сугубо индивидуально у каждого отдельно взятого человека, однако по характеру болевых ощущений уже можно сделать предположение в том или ином направлении, чтобы более эффективно начать полноценную диагностику.
Боль в костях на медицинском языке называется оссалгия и характеризует большое количество состояний и заболеваний.
Не связанные с заболеваниями
Порой боль в костях и мышцах всего тела не связана с каким-либо заболеванием и носит транзиторный характер, т.е. проходит, если устранить фактор, который повлиял на возникновение таких болевых ощущений. К таким факторам можно отнести:
- Большую физическую активность. Нагрузка, связанная с перенапряжением опорно-двигательного аппарата может вызвать большое количество микротравм мышечных волокон, перерастяжение мышечных сухожилий и соответственно болевые ощущения в костях конечностей. Такая боль носит непостоянный характер и проходит самостоятельно без применения медикаментозной терапии в течение нескольких дней. Боль в костях ног и рук в данном случае носит острый характер.
- Избыточная масса тела. Лишний вес или даже ожирение неменуемо приводит к повышенной нагрузке на костно-суставной аппарат организма человека, что приводит к изменениям в клеточном и химическом составе костной ткани, а также может вызвать деформацию при высоких степенях ожирения.
 Чаще всего пациенты страдающие ожирением предъявляют жалобы на боль в костях ног.
Чаще всего пациенты страдающие ожирением предъявляют жалобы на боль в костях ног. - Возрастные изменения. В пожилом возрасте происходят необратимые медленные дегенеративные изменения во всём организме, в том числе страдает и опорно-двигательная система. Костная ткань подвергается процессу деминерализации, что приводит к истончению костей и снижению их гибкости. Ухудшение питания костной ткани и замедление метаболических процессов вполне может привести к появлению периодических болевых ощущений в костях самой различной локализации.
Связанные с определёнными болезнями
Намного чаще боль в костях возникает как отдельный характерный симптом какого-либо заболевания, что значительно ухудшает положение дел, так как в таком случает требуется лечение, а лечение в свою очередь далеко не всегда быстрое и лёгкое. Оссалгия может возникать при большом количествен заболеваний, так что давайте рассмотрим те из них, которые встречаются чаще всего и имеют определённую актуальность.
Травматические повреждения
Травмы опорно-двигательного аппарата всегда были актуальной проблемой, а в реалиях современного мира при высоком количестве технических средств проблема высокого травматизма приобрела еще более выраженный характер. Травмы полученные в результате различных происшествий и аварий могут повлечь не только стойкую утрату трудоспособности, но и проблемы связанные с формированием хронического болевого синдрома. У многих людей перенёсших переломы возникают посттравматические расстройства нервной системы, которые проявляются в виде периодического возникновения болей в проекции сросшегося перелома. Больные часто характеризуют такую боль выражением – ломит кости. Боль ноющая с самой различной интенсивностью. К сожалению, в настоящее время данная проблема изучена не достаточно глубоко, так что эффективного купирования таких приступов на данный момент не создано.
Ревматизм
Ревматизм или более правильное название острая ревматоидная лихорадка – заболевание системного характера и аутоиммунной природы. При котором происходит поражение соединительной ткани больного, в том числе происходит поражение опорно-двигательного аппарата. Ревматоидная лихорадка проявляется поражением эндокарда сердца, однако при этом заболевании зачастую страдают еще и суставы с костями. Основным симптомом ревматоидной лихорадки уже на ранних стадиях как раз и становится чувство ломоты костей ног из-за развития воспаления в крупных суставах нижних конечностей. Заболевание может возникнуть после перенесённого в прошлом тонзиллита или ангины, причём сам больной зачастую самостоятельно не может связать два этих заболевания, что затрудняет своевременное лечение. В появлении таких симптомов виноват бета гемолитический стрептококк, который у некоторых людей может вызвать извращённую иммунную реакцию, в ходе которой собственный иммунитет начинает воспринимать ткани организма как чужеродные и вырабатывает на них иммунные комплексы и разрушающие их биологически активные вещества. Ревматоидный артрит серьёзное заболевание, которое требует грамотной и длительной консервативной терапии.
При котором происходит поражение соединительной ткани больного, в том числе происходит поражение опорно-двигательного аппарата. Ревматоидная лихорадка проявляется поражением эндокарда сердца, однако при этом заболевании зачастую страдают еще и суставы с костями. Основным симптомом ревматоидной лихорадки уже на ранних стадиях как раз и становится чувство ломоты костей ног из-за развития воспаления в крупных суставах нижних конечностей. Заболевание может возникнуть после перенесённого в прошлом тонзиллита или ангины, причём сам больной зачастую самостоятельно не может связать два этих заболевания, что затрудняет своевременное лечение. В появлении таких симптомов виноват бета гемолитический стрептококк, который у некоторых людей может вызвать извращённую иммунную реакцию, в ходе которой собственный иммунитет начинает воспринимать ткани организма как чужеродные и вырабатывает на них иммунные комплексы и разрушающие их биологически активные вещества. Ревматоидный артрит серьёзное заболевание, которое требует грамотной и длительной консервативной терапии.
Артроз
Артроз – ещё одно широко распространённое среди населения заболевание опорно-двигательного аппарата, одним из самых частых симптомов которого является боль в костях и суставах. Артроз – заболевание дистрофического характера, которое можно охарактеризовать медленным повреждением соединительной и костной ткани в организме больного артрозом человека. Дегенеративные изменения в архитектонике костной ткани приводят к медленной деформации концевых отделов длинных трубчатых костей конечностей, что в медицинской практике называется деформирующим артрозом. После 30 лет риск возникновения артроза увеличивается вдвое каждые 10 лет, так что у людей старше 60 лет артроз встречается очень часто. Главной причиной развития артроза и связанного с ним болевого синдрома в костях является снижение трофики тканей опорно-двигательного аппарата за счёт ухудшения кровотока в данной области. Из-за разрушения суставных хрящей больные часто жалуются на острые или ломящие боли в костях ног.
Инфекционно-воспалительные заболевания
Инфекционные заболевания могут поражать костную ткань, что приводит к возникновению сильного болевого синдрома с болью в поражённых костях. Инфекционные заболевания с поражением костной ткани встречаются довольно редко в сравнении с другими формами, однако отличаются тяжёлым течением заболевания. Часто при инфекционной природе заболевания поражается область коленного сустава и кости голени, что приводит к возникновению боли в берцовой кости. Одним из самых тяжёлых воспалительных заболеваний, при которых поражается костная ткань является остеомиелит. При данном заболевании происходит гнойное повреждение костной ткани в результате распространения инфекционного агента внутри кости. Остеомиелит может стать последствием открытого перелома с загрязнением раны или операции выполненной с нарушением правил асептики и антисептики. Так как остеомиелит чаще всего затрагивает только одну анатомическую область, то и болевые ощущения соответственно проявляются в проекции места воспаления.
Подагра
Довольно редкое заболевание, связанное с нарушением обмена пуриновых оснований. При подагре в суставах происходит отложение кристаллов мочевой кислоты, что приводит к их быстрому повреждению и деформации. Подагрические приступы сопровождаются возникновением сильных болей в мелких суставах и костях, что приводит к скованности в движениях.
Остеопороз
Еще одно дегенеративное заболевание, которое возникает вследствие нарушения метаболических и обменных процессов в организме, зачастую связанных с возрастными изменениями в биохимических процессах организма. Развитие остеопороза напрямую связано с обменом ионов микроэлемента – кальция витамина Д из группы жирорастворимых витаминов. Остеопороз развивается при недостаточной концентрации ионов кальция в остеокластах костной ткани, что приводит к снижению упругости костей и повышенной их хрупкости. Несмотря на то, что в большинстве случаев остеопороз развивается в старческом возрасте, заболевание может возникнуть в любом возрастном промежутке из-за патологии со стороны эндокринной системы.
Онкологические заболевания
Отдельно стоит поговорить об онкологических доброкачественных и злокачественных новообразованиях, которые могут поражать опорно-двигательный аппарат как первично, так и вторично – путём метастазирования опухолевых клеток. Костная ткань относится к тканям соединительнотканного типа и в состав включает большое количество фиброзной соединительной ткани. Соединительная ткань обладает наибольшим потенциалом к формированию онкологических процессов. Как правило, болевой синдром при поражении костной ткани имеет весьма выраженный характер, который в тяжёлых случаях может привести к формированию суицидальных мыслей у онкологического больного.
Саркома
Злокачественные опухоли поражающие костную ткань первично объединяют под общим названием – саркома. Под термином саркома объединены все злокачественные новообразования, происходящие из костной ткани, мышц, адипоцитов и фиброзных соединений. В зависимости от поражённой кости и будет формироваться локализация болевых ощущений.
Онкопатология гемопоэтической ткани
К группе таких заболеваний относят лейкозы, лейкемии и множественную миелому. Все эти заболевания характеризуются повреждением красного костного мозга, который выполняет кроветворную функцию. Зачастую злокачественные опухоля связанные с повреждением костного мозга обладают выраженным клеточным атипизмом, что негативно влияет на течение заболевания. Быстрый рост и сопутствующее повреждение костей вызывают выраженные боли в костях имеющих губчатую структуру строения, например в костях черепа, рёбрах и телах позвонков. Часто онкологические больные отмечают боль в тазовых костях.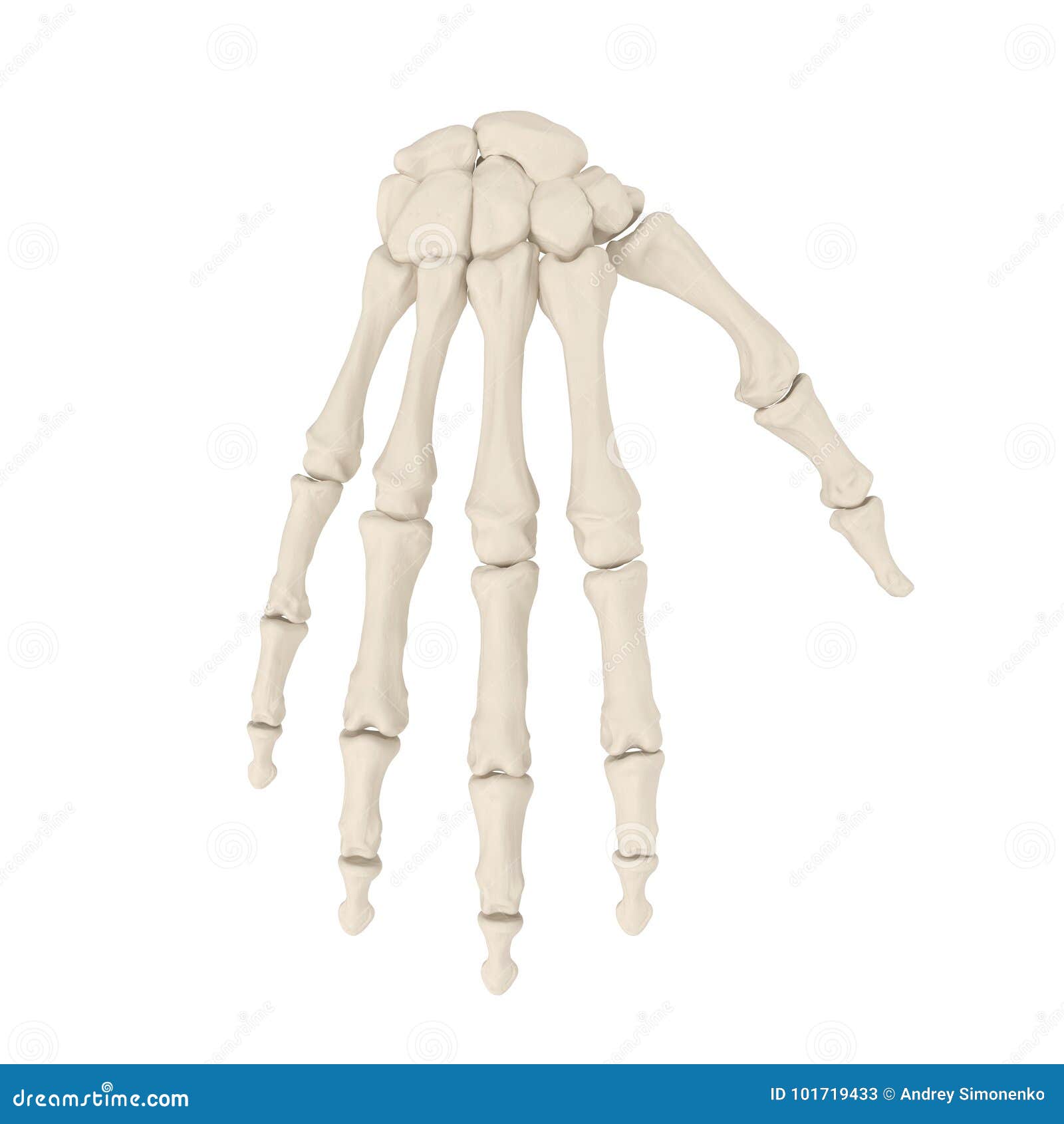
Вторичное поражение костной ткани
Может произойти при любых видах злокачественных новообразований в результате метастазирования опухоли. Так как костная ткань богато кровоснабжается, то и риск формирования метастазов в костную ткань крайне высок.
Доброкачественные опухолевые процессы
Доброкачественные опухоли костей, такие как:
- Остеобластома;
- Остеоид-остеома;
- Хондромиксоидная фиброма;
- Остеохондрома.
Вышеперечисленные доброкачественные новообразования также могут вызывать выраженный болевой синдром в костях при крупных размерах опухоли.
Причины боли в зависимости от локализации
Важно иметь представление о топической диагностики болевых ощущений в костях, так как при правильной их интерпретации результаты могут ускорить дифференциально-диагностический поиск болезни вызвавшей болевой синдром.
- Боли костей черепа – могут возникать в результате поражения костного мозна онкологическим процессом.
 Часто болевой синдром с локализацией болей в черепе характеризует миеломную болезнь и может стать ориентиром в правильном назначении диагностических исследований.
Часто болевой синдром с локализацией болей в черепе характеризует миеломную болезнь и может стать ориентиром в правильном назначении диагностических исследований. - Боли в костях ног могут иметь причины совершенно разнообразные, от посттравматического болевого синдрома, до воспалительных и дегенеративных изменений в костной ткани.
- Боль в пяточной кости причины: травма пяточной области с формированием трещины или перелома пяточной кости, пяточная шпора.
- Боль над лобковой костью – может возникнуть в результате травмы одной из ветвей лобковой кости при переломах таза или же может ошибочно расцениваться, как боль в костях, однако будет связана с заболеваниями органов малого таза.
- Боль в бедренной кости может быть связана с травматическим повреждением в результате остеопороза, или сильного удара в область повреждённой нижней конечности. Боль в бедре также может возникнуть из-за онкологического процесса.
- Боль в костях рук и ног причины: деформирующий остеоартроз, ревматизм, остеопрозоз.

Лечебная тактика
Важный вопрос, что делать если ломит кости? Первым делом незамедлительно обратитесь к лечащему врачу за консультацией или одному из следующих специалистов: ревматолог. травматолог ортопед, хирург, онколог. Практически все заболевания симптомом которых является ломота в костях относятся к профилю заболеваний входящих в компетенцию данных специалистов. Своевременное обращение за консультацией и квалифицированной помощью поможет Вам избежать развития серьёзных осложнений и других последствий основного заболевания спровоцировавшего болевой синдром в костях. В зависимости от причин и локализации болевого синдрома лечение будет сильно различаться.
- Ломит кости рук – скорее всего причина данного недуга артроз – лечение данного заболевания входит в компетенцию специалиста травматолога. Лечение заключается в назначении системных глюкокортикостероидов и других противовоспалительных препаратов, а также проведение консервативных мероприятий по улучшению трофики костной и фиброзной тканей путём витаминотерапии, применения хондропротекторов и курсовых физиопроцедур.

- Ломит кости ног – одна из самых частых причин ревматизм или тот же артроз. При артрозе лечение будет аналогично вышеописанному, а при ревматизме лечением будет заниматься специалист ревматолог.
- Боли в рёбрах или черепе, а также боли с высокой интенсивностью – частый симптом онкологических заболеваний протекающих с поражением костной ткани. В данном случае необходимо исключить или подтвердить наличие онкологического процесса. Лечением новообразований занимаются специалисты – онкологи совместно с травматологами.
Подводя итог важно еще раз отметить, что занятие самолечением крайне не рекомендуется, так как симптом боли и ломоты в костях может быть признаком серьёзного поражения организма, требующего незамедлительного и сложного лечения. Провести правильную диагностику и установить клинический диагноз, после чего будет проведено максимально эффективное лечение может только высококвалифицированный специалист, так что внимательно относитесь к своему организму и будьте здоровы.
Рейтинг: 4/5 — 83 голосов
Поделиться статьей в социальных сетяхПрограммы:
Другие статьи по теме:
- Комплексные программы обследования
- Выездные консультации и исследования
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Клинический Институт Мозга не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте neuro-ural.ru.
«Кости ломит».
 Чем опасен ревматизм и почему он угрожает молодым | Здоровая жизнь | Здоровье
Чем опасен ревматизм и почему он угрожает молодым | Здоровая жизнь | ЗдоровьеПо сути своей ревматизм — это воспалительная патология соединительной ткани. Поражать он может любые органы и системы, но основное влияние оказывает на сердечно-сосудистую. Чаще всего развивается он на фоне носоглоточных инфекций, протекающих из-за стрептококка. Повреждение тканей напрямую связано с разрушительным действием компонентов и токсинов возбудителя на организм, когда параллельно развивается иммунное воспаление. Патология хоть и не кажется опасной, но при неправильном или несвоевременном лечении вполне может привести к летальному исходу. Как распознать ревматизм и что следует делать, чтобы не запустить его — в материале АиФ.ru.
Скарлатина и простуда
Как правило, проблемы начинаются, если на фоне ревматизма человек перенёс следующие заболевания:
- Тонзиллит (ангина)
- Хронический фарингит
- Скарлатина
- ОРЗ
Нередко активизация ревматизма происходит через несколько недель после перенесённого заболевания. При этом недуг характеризуется различными вариантами проявлений и абсолютной непредсказуемостью течения. Чаще всего, как ни странно, ревматизм отмечается у детей в школьном возрасте. Взрослые и малыши в возрасте до 7 лет страдают им крайне редко. В числе симптомов, которые всё же могут характеризовать ревматизм, врачи называют:
При этом недуг характеризуется различными вариантами проявлений и абсолютной непредсказуемостью течения. Чаще всего, как ни странно, ревматизм отмечается у детей в школьном возрасте. Взрослые и малыши в возрасте до 7 лет страдают им крайне редко. В числе симптомов, которые всё же могут характеризовать ревматизм, врачи называют:
- Лихорадку, быструю утомляемость и симптомы интоксикации (головная боль, слабость). Правда, появляются такие признаки только через 2-3 недели после прошедшего фарингита или ангины.
- Ранними признаками ревматизма нередко называют боли в суставах, которые определяются почти у 100% заболевших: чаще всего боль возникает остро и локализуется в основном в области коленей, локтей и голеностопа.
- В 80% случаев отмечаются признаки поражения сердца: боли, учащённое сердцебиение, развитие одышки.
- Нередка и астения: вялость, недомогание и т.д.
Ревматизм проходит несколько стадий развития, каждая из которых занимает от 1 до 2 месяцев. Весь же цикл заболевания, отмечают медики, может занимать до полугода. Стоит учитывать и тот факт, что ревматизм нередко рецидивирует, причём приводит к повторным тканевым поражениям. В результате могут развиваться достаточно серьёзные поражения тканей, являющиеся причиной приобретённого порока сердца.
Весь же цикл заболевания, отмечают медики, может занимать до полугода. Стоит учитывать и тот факт, что ревматизм нередко рецидивирует, причём приводит к повторным тканевым поражениям. В результате могут развиваться достаточно серьёзные поражения тканей, являющиеся причиной приобретённого порока сердца.
Способы лечения
Диагностика ревматизма должна быть комплексной. Констатируется патология на основе проведенных ЭКГ, рентгена, УЗИ сердца и исследования плазмы крови. Все эти обследования дают представление о состоянии сердца, его размерах, наличии каких-либо патологических изменений в сердечно-сосудистой системе и т.д.
Лечение ревматизма также должно быть системным. Оно включает в себя как симптоматическую терапию, направленную на уменьшение болезненных симптомов, так и на прекращение прогрессирования проявлений болезни. Кроме того, отдельное внимание надо уделять и профилактике.
Чаще всего лечить ревматизм советуют в стационаре, для улучшения терапии рекомендуется постельный режим и сбалансированное питание. Причём стоит учитывать, что постельный режим из-за возможности развития тяжёлых осложнений будет длительным, иногда до 1 месяца. А в рацион больного стоит включить больше продуктов, богатых калием: чернослив, курагу, изюм и т.д.
Причём стоит учитывать, что постельный режим из-за возможности развития тяжёлых осложнений будет длительным, иногда до 1 месяца. А в рацион больного стоит включить больше продуктов, богатых калием: чернослив, курагу, изюм и т.д.
Терапия включает в себя использование антибиотиков, которые справятся с возбудителем патологии. Какие именно препараты и сколько, должен решать только врач. Нередко параллельно с ними назначают и нестероидные противовоспалительные средства. Для поддержания сердечной мышцы могут назначаться различные специализированные лекарства. Кроме того, рекомендуется подключить и витаминотерапию, позволяющую улучшить и укрепить защитные силы организма.
Профилактические меры
Конечно же, не стоит забывать и о профилактике. Ведь предупредить легче, чем лечить. Так, в рамках профилактических мер рекомендуется использовать различные методы, способствующие повышению иммунитета: закаливание, полноценное питание, правильный распорядок дня. Также следует регулярно проходить диспансеризацию, чтобы выявить наличие стрептококков. И, конечно же, следует сразу же обращаться к специалисту, если отмечаются нарушения здоровья, схожие по симптомам с ревматизмом.
И, конечно же, следует сразу же обращаться к специалисту, если отмечаются нарушения здоровья, схожие по симптомам с ревматизмом.
Ревматоидный артрит ног: лечение и симптомы
Ревматоидный артрит – системное ревматическое заболевание, способное привести к хроническому воспалению и тяжким необратимым эрозивно-деструктивным повреждениям суставов, а также к поражению внутренних органов.
Симптомы
Ревматоидный артрит имеет аутоиммунное происхождение, то есть, в сущности, является неадекватной реакцией организма на какие-либо раздражающие факторы, когда иммунные клетки (лимфоциты) воспринимают собственные клетки организма как инородные и атакуют их.
Болезни свойственен хронический синовит (эрозивное воспаление суставов), в результате которого разрушается соединительная ткань и другие суставные элементы.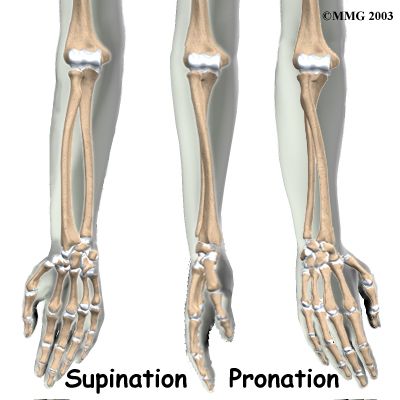 Обычно поначалу поражаются синовиальные оболочки мелких суставов пальцев ног.
Обычно поначалу поражаются синовиальные оболочки мелких суставов пальцев ног.
Ревматоидная форма артрита может возникать у пациентов разных возрастов (обычно 30+, хотя болеют и дети). При этом отмечается, что женщины страдают ревматоидным артритом практически в 5 раз чаще, хотя переносят несколько легче, нежели мужской пол. При отсутствии адекватной терапии есть высокий риск инвалидизации пациента в первые 5 лет болезни.
Этиология ревматоидного артрита считается до конца невыясненной, но исследователи полагают, что наследственная предрасположенность зачастую является решающей. Патологический процесс при этом носит инфекционный характер и влияет на увеличение СОЭ и числа лейкоцитов, что связано с внедрением в организм инфекционных агентов, провоцирующих сбой иммунитета, и создающий иммунные комплексы антител, которые скапливаются в области сустава, вызывая заболевание.
Выявлено, что, как правило, дебюту ревматоидного артрита практически в половине случаев предшествуют грипп, ангина или другие острые респираторные заболевания, а также переохлаждение, травма, стресс, гормональная перестройка и прочие негативные факторы-провокаторы.
Ревматоидный артрит ног чрезвычайно опасен не только утратой двигательный функций, но и риском летального исхода вследствие осложнений, в том числе почечной недостаточности. Это действительно коварная болезнь, так как может практически бессимптомно разрушать организм многие месяцы, пока не проявится в полную силу, когда лечение будет уже не столь эффективным. Поэтому жизненно важно приступать к обследованию и качественному лечению суставов с первых признаков заболевания, не дожидаясь прогрессирования артрита ног.
Ревматоидный артрит ног – симптомы
Ревматоидный артрит ног трудно спутать с каким-либо иным заболеванием, поскольку он имеет достаточно своеобразную и выраженную симптоматическую картину. Основные симптомы:
- Боли в суставах ног. Чаще боли беспокоят пациента в первой половине дня, затем могут исчезать и вновь возникать ночью, постепенно усиливаясь к утру
- Утренняя скованность в суставах, напоминающая «сжатие» ног тесными сапогами.
 Когда человек «расхаживается», скованность ослабляется или вовсе проходит.
Когда человек «расхаживается», скованность ослабляется или вовсе проходит. - Отёчность, опухлость, краснота в ноге, в месте воспаления и деформации.
- Жесткость мышц и ограниченность в движении суставов ног.
- Поражение суставов ног, как правило, симметричное. Подушечки пальцев болезненно реагируют на нажатие.
- Стартует артрит ног обычно с мелких суставов пальцев, по мере прогрессирования заболевания воспаление переходит на крупные суставы – коленный сустав, голеностоп). Иногда случается наоборот – ревматоидный артрит начинается в больших суставах, а с развитием болезни артрит поражает пальцы ног (у пациентов преклонного возраста).
- В месте сгибов ноги при ревматоидном артрите обнаруживаются так называемые ревматоидные узелки размером примерно с горошину. Могут расти или уменьшаться, исчезать и появляться вновь. Видны сквозь кожу, больного не беспокоят, болей нет.
- Ревматоидный артрит сопровождается признаками общей интоксикации организма.
 Пациент продолжительное время испытывает потерю энергии, слабость, утомляемость, ухудшение аппетита. Температура тела может скакать, лимфоузлы – увеличиваться. Зачастую больной теряет килограммы. В целом плохое самочувствие нередко напоминает грипп.
Пациент продолжительное время испытывает потерю энергии, слабость, утомляемость, ухудшение аппетита. Температура тела может скакать, лимфоузлы – увеличиваться. Зачастую больной теряет килограммы. В целом плохое самочувствие нередко напоминает грипп. - С постепенным прогрессированием артрита происходит устойчивая деформация суставов ног, в том числе стопы. В ногах ухудшается кровообращение, ослабляется связь нервов с центральной нервной системой, кожные покровы приобретают бледность, мышцы ног могут атрофироваться.
- У маленьких детей нужно обратить внимание на прихрамывание, раздражительность, плаксивость, отказ от еды. Все это может свидетельствовать об артрите, поражающем ноги. Лечение артрита нужно начинать незамедлительно. Но ему должна предшествовать профессиональная диагностика ревматоидного артрита.
Диагностика ревматоидного артрита и её методы
Отличие ревматоидного артрита от артритов других разновидностей заключается в том, что это системное заболевание, затрагивающее не только опорно-двигательный аппарат, но и другие органы. Зачастую многообразие проявлений ревматоидного артрита и отсутствие специфических признаков на начальном этапе болезни затрудняет диагностику.
Зачастую многообразие проявлений ревматоидного артрита и отсутствие специфических признаков на начальном этапе болезни затрудняет диагностику.
Яркая клиническая картина ревматоидного артрита ног порой становится видна лишь по истечении 1-2 лет после старта заболевания. При этом опытный специалист обязательно рассмотрит состояние пациента комплексно и сделает правильные выводы, чтобы начать лечение ревматоидного артрита ног как можно раньше, когда шансы на благополучный результат несравнимо выше.
На какие диагностические критерии обращает внимание врач?
- Длительная утренняя скованность в ногах. Примерно час после вставания с постели при ревматоидном артрите в ногах чувствуется неловкость и ухудшается подвижность.
- Как правило, ревматоидный артрит поражает суставы обеих ног, то есть проявляется симметрично. Это отличительный признак именно ревматоидной формы воспаления суставов.
- Воспалительный процесс охватывает более трёх групп суставов.
 Чаще первыми воспаляются и начинают болеть мелкие суставы – то есть пальцы ног, затем воспаление ширится и поднимается до крупных суставов ног: голеностопа, коленей. В некоторых случаях при артрите могут сразу заболевать большие суставы.
Чаще первыми воспаляются и начинают болеть мелкие суставы – то есть пальцы ног, затем воспаление ширится и поднимается до крупных суставов ног: голеностопа, коленей. В некоторых случаях при артрите могут сразу заболевать большие суставы. - Наличие симптомов реактивного воспаления: боль в суставах ног, опухание, отек мягких тканей возле больного сустава, покраснение. В костной ткани при исследованиях обнаруживаются патологические изменения, в полости крупных суставах – скопление жидкости (экссудата).
- В месте сгибания-разгибания суставов объективно видны ревматоидные узелки – шишечки, уплотнения, свойственные ревматоидному артриту ног и других суставов.
- Биохимический, иммунологический, общий анализ крови. Может показать анемию (при этом отмечается, что количество железа в костной ткани, наоборот, увеличивается), повышение СОЭ (РОЭ), говорящее о воспалительном процессе. Кроме того, при подозрении на ревматоидный артрит определяется уровень лейкоцитов, тромбоцитов, фибриногена, серомукоида, криоглобулинов, присутствие и активность С-реактивного белка.

- Анализ крови на ревматоидный фактор – положительный. Производится забор крови из вены. При этом положительная ревматоидная проба может выявиться и при других болезнях: сердца, печени и других. Также и отрицательный результат не доказывает стопроцентного отсутствия заболевания – к примеру, на начальной стадии ревматоидный артрит может течь незаметно, не показывая клинической картины. В один момент состояние при артрите может резко ухудшиться, и тогда ревматоидный фактор сделается положительным. Поэтому анализ не может быть единственным основанием для диагностики ревматоидного артрита, требуется комплексная проверка.
- Рентгеновский снимок демонстрирует остеопороз (пористость) и эрозии костей, что свидетельствует о правильности диагноза «ревматоидный артрит ног».
- Артроскопия помогает обнаружить неравномерные изменения в элементах сустава при артритах, увидеть разрастания синовиальной оболочки и выявить меру сужения суставной щели. Процедура позволяет удалить патологическую суставную жидкость, в которой находятся частички хрящевой ткани, пленки и фибрина (белка, формирующего спайки).

- МРТ суставов ног при артрите (магнитно-резонансная томография) даёт возможность безошибочно поставить диагноз «ревматоидный артрит ног» уже на ранней стадии.
- АЦЦП – специфичный лабораторно-клинический маркер ревматоидного артрита, в том числе ног. Признан достоверным и точным показателем. Представляет собой выявление в крови антител к циклическому цитрулинизированному полипептиду (ЦЦП), который участвует в поддержании здорового состояния суставных тканей. Если происходит сбой в иммунной системе, организм начинает относиться к ЦЦП как к чужеродному опасному элементу и в срочном порядке производит для борьбы с ним особые антитела, в сущности, действуя против самого себя, недаром заболевание относится к аутоиммунным. Антитела к ЦЦП обнаруживаются даже на самой ранней стадии артрита и даже у пациентов с отрицательным ревматоидным фактором. Пожалуй, это важнейший и самый информативный критерий диагностики ревматоидного артрита суставов ног.
У пациента не обязательно должны присутствовать все указанные признаки заболевания артритом, достаточно четырех, чтобы врач предположил ревматоидный артрит суставов ног. При этом наличествовать данные симптомы должны хотя бы 6 недель. Далее врач назначает дополнительные лабораторные пробы, инструментальные исследования, консультации других специалистов – пульмонолога, кардиолога, гастроэнтеролога. И только после всестороннего обследования на предмет артрита и выявления симптомов диагноз может быть поставлен окончательно.
При этом наличествовать данные симптомы должны хотя бы 6 недель. Далее врач назначает дополнительные лабораторные пробы, инструментальные исследования, консультации других специалистов – пульмонолога, кардиолога, гастроэнтеролога. И только после всестороннего обследования на предмет артрита и выявления симптомов диагноз может быть поставлен окончательно.
Лечение
Если ревматоидный артрит имеет хронический характер, то совсем вылечить его не представляется возможным. Это означает, что всю жизнь придётся выполнять множество назначений, периодически проходить терапевтические курсы лекарствами и физиотерапевтическими средствами, вести здоровый образ жизни. Если диагноз подтвердился, необходимо набраться терпения и четко настроиться на добросовестное и регулярное лечение артрита и следование рекомендациям. Верно составленная программа лечения суставов позволит снизить интенсивность боли в ногах, уменьшить воспаление, улучшить подвижность. При этом главной целью является приведение ревматоидного артрита ног в состояние устойчивой и продолжительной ремиссии.
При этом главной целью является приведение ревматоидного артрита ног в состояние устойчивой и продолжительной ремиссии.
Лечение артрита ни в коем случае не должно быть бесконтрольным – слишком тяжёлыми и непредсказуемыми могут быть последствия. Необходимо постоянное наблюдение лечащего врача!
Ревматоидный артрит требует комплексного многокомпонентного лечебного подхода. Ключевыми элементами терапии артрита являются медикаментозные средства различных групп – противовоспалительные, цитостатики. Большое значение придается и физиотерапии. Действенными свойствами при артрите обладают лечебная физкультура и массаж больной ноги.
Если артрит пришёл в крайне запущенное состояние, разрушения и деформации катастрофические – тогда консервативное лечение представляется неэффективным и может быть сделан выбор в пользу оперативного вмешательства и замены сустава на протез.
Лекарства
НПВС – нестероидные противовоспалительные средства. Направлены на устранение воспаления, хорошо снимают болевые ощущения, но не ликвидируют причины артрита. Это симптоматические препараты, которыми злоупотреблять опасно. Длительный прием может вызвать побочные проблемы не только с суставами. Следует точно соблюдать дозировку, установленную специалистом. Внимание: лекарства группы НПВС не сочетаемы друг с другом! Нельзя принимать несколько средств разом!
Направлены на устранение воспаления, хорошо снимают болевые ощущения, но не ликвидируют причины артрита. Это симптоматические препараты, которыми злоупотреблять опасно. Длительный прием может вызвать побочные проблемы не только с суставами. Следует точно соблюдать дозировку, установленную специалистом. Внимание: лекарства группы НПВС не сочетаемы друг с другом! Нельзя принимать несколько средств разом!
Базисные препараты – лекарства, помогающие пациенту с артритом вести относительно нормальное существование, наладить жизнедеятельность, уменьшив патологические проявления болезни суставов – воспаление, болевой синдром, возвратив пораженным областям сустава целостность и замедлив разрушение.
Биологическая группа препаратов (модификаторы биологического отклика в виде инъекций). Снижают степень воспаления, действуют быстро, обычно результат виден через 2 недели – месяц. Их минус – способны угнетать иммунитет и, к сожалению, весьма дорогостоящи. Лечение ими назначается в случае неэффективности или непереносимости базисных средств.
Лечение ими назначается в случае неэффективности или непереносимости базисных средств.
Глюкокортикоидные гормоны. Обладают мощным противовоспалительным действием при артрите. Довольно быстро возвращают работоспособность и устраняют симптомы ревматоидного артрита ног: боль, тугоподвижность суставов, отёк на ноге, опухлость. Используются в крайнем случае, когда больной практически утратил двигательные возможности и у него очень плохое самочувствие. Принимаются краткосрочно, чтобы потом вновь перейти к более безопасным препаратам длительного применения с более медленным накопительным действием. Долгий приём глюкокортикоидов чреват разносторонним побочным вредом: остеопорозом, катарактой, набором веса, снижением иммунных сил организма.
Анальгетики. Оказывают обезболивающий и антивоспалительный эффект при артритах. В основном назначаются ненаркотические препараты (таблетки, инъекции, мази), однако в исключительных случаях прибегают к наркотическим средствам – экстренно, разово, под суровым врачебным контролем, чтоб не сформировалась зависимость.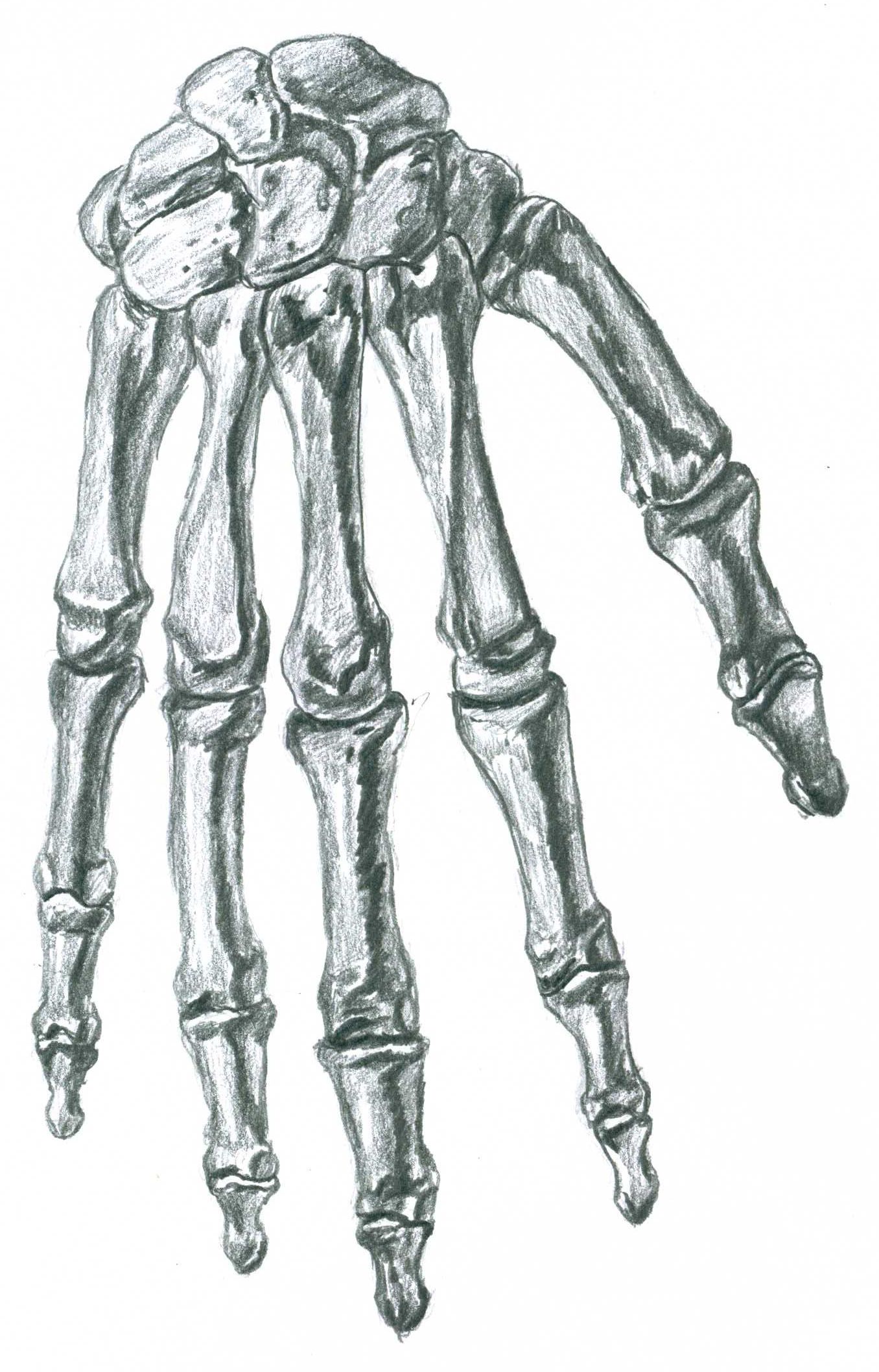
Физиотерапия при артрите
При ревматоидном артрите ног физиотерапевтические процедуры обязательно вписываются в план лечения суставов. Лечить суставы физиотерапией – просто и безопасно. В зависимости от особенностей протекания болезни специалист назначает методы лечения из следующего списка:
- электрофорез,
- магнитотерапия,
- лазерная терапия,
- УВЧ,
- ультразвук,
- ультрафиолет,
- бальнеотерапия,
- грязелечение,
- массаж.
Электрофорез заключается в использовании при лечении постоянного тока в качестве проводника лекарственных веществ (например, новокаина, преднизолона) вглубь сустава. Метод помогает устранить болевые ощущения в ногах, уменьшить отек вокруг сустава, активизировать кровообращение и лимфообращение, ускорить отток продуктов распада, помогает в рассасывании скопившегося экссудата, усиливает всасывание препаратов, полезных элементов.
Магнитотерапия– лечение магнитным полем, популярный и доступный метод физиолечения артрита ног с минимумом противопоказаний. Широко применим не только в клинических, но и в домашних условиях благодаря портативным аппаратам на основе магнитного поля. Лечение магнитными импульсными полями стимулирует кровоток и обменные процессы в суставах, расширяет сосуды в ногах, помогает доставить к суставу питание, кислород и лекарства, вывести вредные метаболиты, убрать неприятные симптомы, способствует ремиссии и восстановлению.
Лазерная терапия оказывает регенерирующее воздействие, способствует улучшению локального иммунитета и снятию воспаления в области сустава. Запрещена при диабете.
УВЧ – воздействие ультравысокочастного электромагнитного поля на больной сустав. При лечении помогает в снятии боли, отека, воспалительного процесса при артрите, нормализует сосудистую проницаемость.
Ультразвук снимает воспаление, красноту, отёк, боль в суставе. Влияет на регенерацию поврежденных тканей. Усиливает кровообращение. Помогает расширить объём движений в суставе ноги.
Влияет на регенерацию поврежденных тканей. Усиливает кровообращение. Помогает расширить объём движений в суставе ноги.
Ультрафиолет. Излучение способствует снижению болевых ощущений и воспаления, активно помогает в синтезе витамина D, важного для костно-суставного баланса.
Массаж. Значительно стимулирует местное кровообращение в суставе при артритах, снимает мышечное напряжение, участвует в налаживании обмена веществ, предотвращает спайки, анкилозы. Разрешен только в период ремиссии, когда воспаление отсутствует!
Лечение грязями. Это вид прогревания, при котором в зону воздействия доставляются биоактивные вещества, содержащиеся в лечебных грязях. Процедура способна оказать антиболевой, антивоспалительный и восстановительный эффекты при заболевании суставов.
Бальнеотерапия. Лечебные ванны (йодо-бромные, радоновые, хвойные) улучшают общее самочувствие, содействуют процессам восстановления при ревматоидном артрите ног, способствует быстрейшему восстановлению суставных тканей, удаляют токсичные вещества из области сустава, улучшают кровоснабжение и подвижность суставов.
Любое хроническое заболевание суставов, в том числе ревматоидный артрит ног, требует серьёзного пересмотра и корректировки образа жизни – активности, питания, поведения.
Разумеется, отказ от вредных привычек (приёма алкоголя и табакокурения) должен произойти по умолчанию. Кроме того, следует перестать пить кофе и перейти на специальное диетическое питание, подразумевающее отказ от жирного мяса, картофеля, цитрусовых, ряда круп. Желательно увеличить количество кисломолочных продуктов и каротинсодержащих (моркови, тыквы).
Это первичные общие рекомендации по приему пищи при артрите, а более подробные правила установит лечащий врач, который учтет все нюансы протекания болезни суставов, сопутствующие диагнозы, возраст и другие особенности конкретного пациента.
Важно снизить нагрузку на воспаленные суставы ног, для чего потребуется избавиться от лишнего веса. В этом поможет как диета, так и сбалансированные, тщательно подобранные физические упражнения.
Правильный образ жизни и соблюдение всех врачебных предписаний по комплексному лечению суставов ног призваны помочь избежать быстрого прогрессирования и осложнений ревматоидного артрита и дать возможность пациенту поддерживать качество жизни на приемлемом уровне. Но заниматься лечением ревматоидного артрита придется долго и упорно.
Соблюдайте все рекомендации лечащего доктора и будьте здоровы!
Вернуться в разделврач рассказал, о чем могут свидетельствовать боли в кистях рук
О чем может свидетельствовать боль в суставах пальцев и кистей рук? Из-за чего воспаляются суставы? На эти и другие вопросы в эфире телеканала «Россия 1» ответил врач Александр Мясников.
Боль в кистях рук и распухшие суставы могут свидетельствовать о подагре, рассказал он. При этом заболевании врачи назначают препараты, снижающие содержание в организме мочевой кислоты.
Уберечься от подагры помогает диета.
«Хотя раньше говорили: баклажаны нельзя, консервированную рыбу нельзя, водку нельзя, сегодня говорят: ну, это преувеличено, – отметил Мясников. – Единственное, что провоцирует подагру, это просто избыточный вес. Избыточное питание подагру провоцирует».
Пальцы могут болеть от некоторых видов нагрузок.
«Если вы вяжете, если вы долго сидите за компьютером (синдром компьютерной мыши), если вы дальнобойщик и долго сидите за рулем – все вот это у вас может вызвать набухание мягких тканей вокруг и вызывать защемление двух нервов», – пояснил Мясников. Защемление нервов – так называемый туннельный синдром, когда образуется узкий туннель, образованный костями запястья и широкой связкой, которая его замыкает. Он может проявляться в виде онемения руки во сне.
Боль может быть связана с артритом.
«Мы уже по кисти можем понять, какой артрит. Потому что ревматоидный артрит, воспалительный – это, как правило, болезнь кисти, это как правило, три больных сустава, симметричных, сопровождающихся утренней скованностью, – рассказал врач.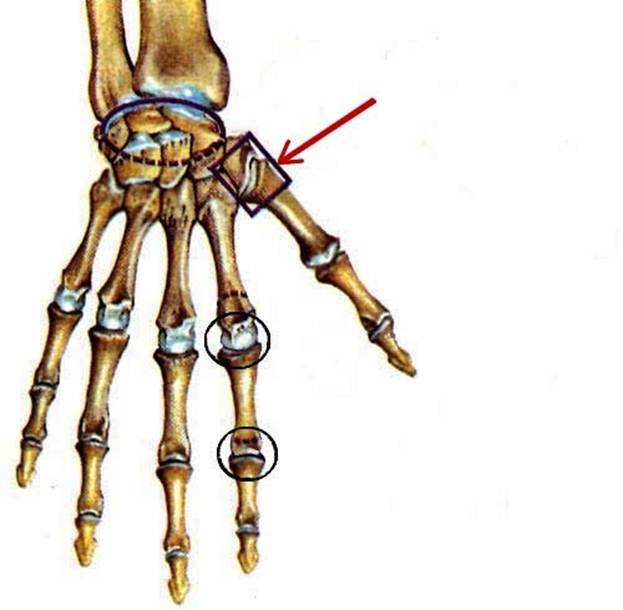 – Диагностический критерий – скованность полчаса или 40 минут по утрам, ты не можешь стакан взять».
– Диагностический критерий – скованность полчаса или 40 минут по утрам, ты не можешь стакан взять».
Ревматоидный артрит – это серьезная болезнь, которая поражает и внутренние органы. Ее лечат в том числе при помощи гормональных препаратов. Поэтому, ощущая скованность в запястьях и пальцах, следует выяснить, не артрит ли это.
«На самом деле, надо начинать не с ревматоидного артрита, не с подагры, а с вируса. Если у вас боль не больше чем 6 недель, то это вирус. Если это уже больше, (…) это вполне может быть начальное проявление острого артрита», – добавил Мясников.
Ранее Мясников рассказывал, что боли в суставах имеет каждый третий больной с гепатитом С и почти столько же людей с хроническим гепатитом.
Ученые объяснили «странные» симптомы ковида
https://ria.ru/20210217/kovid-1597854619.html
Ученые объяснили «странные» симптомы ковида
Ученые объяснили «странные» симптомы ковида — РИА Новости, 17.02.2021
Ученые объяснили «странные» симптомы ковида
Американские ученые-медики впервые обосновали причины болей в суставах и мышцах, возникающих у некоторых пациентов с COVID-19, и проиллюстрировали эти случаи с. .. РИА Новости, 17.02.2021
.. РИА Новости, 17.02.2021
2021-02-17T17:00
2021-02-17T17:00
2021-02-17T17:10
наука
сша
северо-западный университет
здоровье
коронавирус covid-19
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn22.img.ria.ru/images/07e5/02/11/1597843059_0:171:470:435_1920x0_80_0_0_54bd88cb5e26aa5dd3e092fdcf6f1dcc.jpg
МОСКВА, 17 фев — РИА Новости. Американские ученые-медики впервые обосновали причины болей в суставах и мышцах, возникающих у некоторых пациентов с COVID-19, и проиллюстрировали эти случаи с помощью радиологических изображений. Результаты исследования опубликованы в журнале Skeletal Radiology.Многие больные COVID-19 жалуются на боли в суставах и мышцах, а у некоторых на фоне новой коронавирусной инфекции развиваются и более серьезные осложнения, такие как ревматоидный артрит, аутоиммунный миозит или воспаление фаланг пальцев ног, известное как «ковид-пальцы».Ученые из Северо-Западного университета вместе с медиками из сети клиник Northwestern Medicine провели ретроспективное исследование среди пациентов, поступивших в Северо-западную мемориальную больницу в Чикаго в период с мая 2020 года по декабрь 2020 года, у которых во время или после заболевания COVID-19 проявились «странные» симптомы, которые побудили их обратиться к ревматологу или дерматологу. Авторы обследовали этих пациентов с помощью комплекса радиологических методов — КТ, МРТ, УЗИ — и установили, что постковидные скелетно-мышечные симптомы часто связаны с аутоиммунной реакцией организма.»Мы поняли, что коронавирус заставляет организм атаковать сам себя, что может привести к ревматологическим проблемам, требующим длительного лечения, — приводятся в пресс-релизе университета слова одного из авторов исследования Свати Дешмука (Swati Deshmukh), доцента костно-мышечной радиологии в Школе медицины Файнберга Северо-Западного университета. — Большинство пациентов с нарушениями опорно-двигательной системы после COVID-19 восстанавливаются, но для некоторых симптомы становятся настолько серьезными, что могут повлиять на их качество жизни».В этих случаях для более точной диагностики необходимо задействовать современные методы визуализации, считают авторы. «Изображение позволяет нам отличить простую боль в теле, наблюдаемую, например, при гриппе, от боли в мышцах и суставах, вызванной COVID-19.
Авторы обследовали этих пациентов с помощью комплекса радиологических методов — КТ, МРТ, УЗИ — и установили, что постковидные скелетно-мышечные симптомы часто связаны с аутоиммунной реакцией организма.»Мы поняли, что коронавирус заставляет организм атаковать сам себя, что может привести к ревматологическим проблемам, требующим длительного лечения, — приводятся в пресс-релизе университета слова одного из авторов исследования Свати Дешмука (Swati Deshmukh), доцента костно-мышечной радиологии в Школе медицины Файнберга Северо-Западного университета. — Большинство пациентов с нарушениями опорно-двигательной системы после COVID-19 восстанавливаются, но для некоторых симптомы становятся настолько серьезными, что могут повлиять на их качество жизни».В этих случаях для более точной диагностики необходимо задействовать современные методы визуализации, считают авторы. «Изображение позволяет нам отличить простую боль в теле, наблюдаемую, например, при гриппе, от боли в мышцах и суставах, вызванной COVID-19. В некоторых случаях радиологи могут даже поставить на основе опорно-двигательный томографии диагноз пациентам, которые не подозревают, что они заразились коронавирусом», — объясняет Дешмук. Авторы отмечают, что радиологические методы позволяют увидеть различные образования: отеки и воспалительные изменения тканей — наличие жидкости и опухолей; гематомы — скопления крови; омертвевшие ткани, свидетельствующие о начале гангрены.»У некоторых пациентов повреждены нервы, а у других проблема заключается в нарушении кровотока и образовании сгустков, — продолжает ученый. — Важно различать, что из этого вирус вызывает напрямую, а что связано с ответной реакцией организма. Для правильного лечения врачам нужно знать, что происходит. Например, если у пациента после заражения COVID-19 началась постоянная боль в плече, лечащий врач может направить его на МРТ или УЗИ, а радиолог, зная, что коронавирусная инфекция иногда вызывает воспалительный артрит, отправит пациента к ревматологу для дальнейшего обследования».
В некоторых случаях радиологи могут даже поставить на основе опорно-двигательный томографии диагноз пациентам, которые не подозревают, что они заразились коронавирусом», — объясняет Дешмук. Авторы отмечают, что радиологические методы позволяют увидеть различные образования: отеки и воспалительные изменения тканей — наличие жидкости и опухолей; гематомы — скопления крови; омертвевшие ткани, свидетельствующие о начале гангрены.»У некоторых пациентов повреждены нервы, а у других проблема заключается в нарушении кровотока и образовании сгустков, — продолжает ученый. — Важно различать, что из этого вирус вызывает напрямую, а что связано с ответной реакцией организма. Для правильного лечения врачам нужно знать, что происходит. Например, если у пациента после заражения COVID-19 началась постоянная боль в плече, лечащий врач может направить его на МРТ или УЗИ, а радиолог, зная, что коронавирусная инфекция иногда вызывает воспалительный артрит, отправит пациента к ревматологу для дальнейшего обследования». В своей статье исследователи рассматривают различные типы скелетно-мышечных нарушений при COVID-19 и приводят примеры их визуализации.
В своей статье исследователи рассматривают различные типы скелетно-мышечных нарушений при COVID-19 и приводят примеры их визуализации.
https://ria.ru/20210216/kovid-1597693333.html
https://ria.ru/20210215/koronavirus-1597534236.html
сша
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn21.img.ria.ru/images/07e5/02/11/1597843059_0:82:470:435_1920x0_80_0_0_e807185e9089c06020aa802f0a6512ed. jpg
jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
сша, северо-западный университет, здоровье, коронавирус covid-19
МОСКВА, 17 фев — РИА Новости. Американские ученые-медики впервые обосновали причины болей в суставах и мышцах, возникающих у некоторых пациентов с COVID-19, и проиллюстрировали эти случаи с помощью радиологических изображений. Результаты исследования опубликованы в журнале Skeletal Radiology.Многие больные COVID-19 жалуются на боли в суставах и мышцах, а у некоторых на фоне новой коронавирусной инфекции развиваются и более серьезные осложнения, такие как ревматоидный артрит, аутоиммунный миозит или воспаление фаланг пальцев ног, известное как «ковид-пальцы».
Ученые из Северо-Западного университета вместе с медиками из сети клиник Northwestern Medicine провели ретроспективное исследование среди пациентов, поступивших в Северо-западную мемориальную больницу в Чикаго в период с мая 2020 года по декабрь 2020 года, у которых во время или после заболевания COVID-19 проявились «странные» симптомы, которые побудили их обратиться к ревматологу или дерматологу.
Авторы обследовали этих пациентов с помощью комплекса радиологических методов — КТ, МРТ, УЗИ — и установили, что постковидные скелетно-мышечные симптомы часто связаны с аутоиммунной реакцией организма.
«Мы поняли, что коронавирус заставляет организм атаковать сам себя, что может привести к ревматологическим проблемам, требующим длительного лечения, — приводятся в пресс-релизе университета слова одного из авторов исследования Свати Дешмука (Swati Deshmukh), доцента костно-мышечной радиологии в Школе медицины Файнберга Северо-Западного университета. — Большинство пациентов с нарушениями опорно-двигательной системы после COVID-19 восстанавливаются, но для некоторых симптомы становятся настолько серьезными, что могут повлиять на их качество жизни».
16 февраля, 18:00НаукаОбнаружено новое осложнение при тяжелой форме COVID-19В этих случаях для более точной диагностики необходимо задействовать современные методы визуализации, считают авторы.
«Изображение позволяет нам отличить простую боль в теле, наблюдаемую, например, при гриппе, от боли в мышцах и суставах, вызванной COVID-19. В некоторых случаях радиологи могут даже поставить на основе опорно-двигательный томографии диагноз пациентам, которые не подозревают, что они заразились коронавирусом», — объясняет Дешмук.
В некоторых случаях радиологи могут даже поставить на основе опорно-двигательный томографии диагноз пациентам, которые не подозревают, что они заразились коронавирусом», — объясняет Дешмук.
Авторы отмечают, что радиологические методы позволяют увидеть различные образования: отеки и воспалительные изменения тканей — наличие жидкости и опухолей; гематомы — скопления крови; омертвевшие ткани, свидетельствующие о начале гангрены.
«У некоторых пациентов повреждены нервы, а у других проблема заключается в нарушении кровотока и образовании сгустков, — продолжает ученый. — Важно различать, что из этого вирус вызывает напрямую, а что связано с ответной реакцией организма. Для правильного лечения врачам нужно знать, что происходит. Например, если у пациента после заражения COVID-19 началась постоянная боль в плече, лечащий врач может направить его на МРТ или УЗИ, а радиолог, зная, что коронавирусная инфекция иногда вызывает воспалительный артрит, отправит пациента к ревматологу для дальнейшего обследования».
В своей статье исследователи рассматривают различные типы скелетно-мышечных нарушений при COVID-19 и приводят примеры их визуализации.
15 февраля, 14:35НаукаУченые предупредили об опасности новых штаммов коронавирусаБританские ученые установили, что погода действительно влияет на самочувствие
Автор фото, Getty Images
Люди с хроническими заболеваниями — например, с артритом, — чаще ощущают боль во время влажной погоды.
Исследователи Манчестерского университета изучили данные, собранные со смартфонов 2500 человек, и обнаружили, что чувство боли в разных частях тела усиливается в относительно теплые, но при этом дождливые дни.
Ученые надеются понять, почему так происходит и не связано ли это с индивидуальным ощущением боли.
Многие люди нередко жалуются, что у них болят суставы, когда меняется погода. Некоторые даже утверждают, что могут предсказать грядущие изменения погоды на основании того, как «чувствуют» себя их колени, суставы пальцев и так далее.
Но исследовать связь между погодой и чувством боли чрезвычайно сложно.
Манчестерские ученые изучили данные жителей разных районов Великобритании, которые страдают от артрита, фибромиалгии, мигреней и нейропатической боли.
В течение от одного до 15 месяцев исследователи регистрировали уровень боли, о которой сообщали волонтеры, а их смартфоны отмечали местные погодные условия.
Судя по результатам, сочетание низкого атмосферного давления с ветреной и сырой погодой увеличивает ощущение боли на 20%. В такую погоду люди также чаще сообщали, что у них «ломит кости».
При этом не было найдено корреляции с одной лишь температурой воздуха или же только уровнем влажности воздуха.
Прогноз погоды и боли
Автор фото, Getty Images
Профессор Уилл Диксон из Манчестерского университета, возглавлявший это исследование, говорит, что со времен античности считается, что погодные условия влияют на самочувствие людей с артритом.
«Около 75% людей с артритом считают, что погода влияет на уровень их ощущения боли», — говорит он.
По словам профессора Диксона, если будет установлено, как именно влажная погода влияет на чувство боли, это может привести к разработке новой терапии для пациентов, а им самим поможет быть готовыми к тому, что их ожидает.
В Британии около 10 миллионов человек страдает от артрита, и большинство испытывает боль, которая влияет на их качество жизни.
Ученые назвали новые симптомы коронавируса :: Общество :: РБК
Специалисты считают, что боли в мышцах, утомляемость и волдыри на ногах могут указывать на то, что человек заразился COVID-19. Эти симптомы проявляются по-разному в зависимости от возраста и особенностей организма
Эти симптомы проявляются по-разному в зависимости от возраста и особенностей организма
Фото: Hannah McKay / Getty Images
Еще несколько симптомов могут указывать на то, что человек заразился коронавирусом COVID-19. Об этом говорится в материалах, переданных британскими учеными в Научную консультативную группу по чрезвычайным ситуациям (SAGE), которая, в свою очередь, представила результаты правительству.
По словам ученых, речь идет о болях в мышцах, утомляемости и волдырях на ногах. Они отметили, что симптомы могут проявляться по-разному в зависимости от возраста инфицированных и особенностей организма.
Ученые назвали главных распространителей коронавирусаНесмотря на то что эти симптомы служат очевидными индикаторами коронавирусного заболевания, они не будут добавлены к определению болезни, которое дает Национальная служба здравоохранения Великобритании, пишет Daily Mail.
Пока, как отмечает издание, три официально признанных симптома COVID-19 — это температура, постоянный кашель и потеря обоняния и вкуса.
Кости, мышцы и суставы (для подростков)
Что такое кости и для чего они нужны?
Кости поддерживают наше тело и помогают формировать форму. Хотя они очень легкие, кости достаточно крепкие, чтобы выдержать весь наш вес.
Кости также защищают наши органы. Череп защищает мозг и формирует форму лица. Спинной мозг, путь передачи сообщений между мозгом и телом, защищен позвоночником.Ребра образуют клетку, защищающую сердце и легкие, а таз помогает защитить мочевой пузырь, часть кишечника, а у женщин — репродуктивные органы.
Кости состоят из каркаса белка под названием
. коллаген с минералом, называемым фосфатом кальция, который делает каркас твердым и прочным. Кости накапливают кальций и выделяют его в кровоток, когда он нужен другим частям тела. Количество определенных витаминов и минералов, которые вы едите, особенно витамина D и кальция, напрямую влияет на то, сколько кальция хранится в костях.Кости состоят из двух типов костной ткани:
- Компактная кость — это твердая твердая внешняя часть кости.
 Он выглядит как слоновая кость и очень прочен. В нем проходят отверстия и каналы, по которым проходят кровеносные сосуды и нервы.
Он выглядит как слоновая кость и очень прочен. В нем проходят отверстия и каналы, по которым проходят кровеносные сосуды и нервы. - Губчатая (произносится: KAN-suh-lus) кость , которая выглядит как губка, находится внутри компактной кости. Он состоит из сетчатой сети крошечных кусочков кости, называемых трабекулами (произносится: трух-БЕ-кё-ли).Здесь находится костный мозг.
В этой мягкой кости вырабатывается большая часть клеток крови. Костный мозг содержит стволовые клетки, которые производят красные кровяные тельца и тромбоциты, а также некоторые типы белых кровяных телец. Красные кровяные тельца несут кислород к тканям организма, а тромбоциты помогают свертыванию крови, когда у кого-то есть порез или рана. Лейкоциты помогают организму бороться с инфекцией.
Кости прикреплены к другим костям длинными волокнистыми ремнями, называемыми связками (произносится: LIG-uh-mentz).Хрящ (произносится: КАР-тул-иж), гибкое эластичное вещество в наших суставах, поддерживает кости и защищает их там, где они трутся друг о друга.
Как растут кости?
Кости детей и подростков меньше, чем у взрослых, и содержат «зоны роста», называемые пластинами роста. Эти пластинки состоят из размножающихся клеток хряща, которые увеличиваются в длину, а затем превращаются в твердую минерализованную кость. Эти пластинки роста легко обнаружить на рентгеновском снимке. Поскольку девочки созревают в более раннем возрасте, чем мальчики, их пластинки роста превращаются в твердые кости в более раннем возрасте.
Костеобразование продолжается на протяжении всей жизни, поскольку тело постоянно обновляет и меняет живую ткань костей. Кость содержит три типа клеток:
- остеобласты (произносится: AHS-tee-uh-blastz), которые создают новую кость и помогают восстанавливать повреждения
- остеоциты (произносится: AHS-tee-o-sites), зрелые костные клетки, которые помогают продолжать формирование новорожденных
- Остеокласты (произносится: AHS-tee-o-klasts), которые разрушают кость и помогают формировать ее и придавать ей форму
Что такое мышцы и что они делают?
Мышцы растягивают суставы, позволяя нам двигаться. Они также помогают организму пережевывать пищу, а затем перемещать ее по пищеварительной системе.
Они также помогают организму пережевывать пищу, а затем перемещать ее по пищеварительной системе.
Даже когда мы сидим совершенно неподвижно, все мышцы тела постоянно находятся в движении. Мышцы помогают сердцу биться, грудь поднимается и опускается во время дыхания, а кровеносные сосуды регулируют давление и поток крови. Когда мы улыбаемся и разговариваем, мышцы помогают нам общаться, а когда мы тренируемся, они помогают нам оставаться в хорошей физической форме и оставаться здоровыми.
У людей есть три типа мышц:
- Скелетная мышца прикреплена к кости с помощью шнуровидных сухожилий, например, в ногах, руках и лице.Скелетные мышцы называются поперечно-полосатыми (произносится: STRY-ay-ted), потому что они состоят из волокон, которые имеют горизонтальные полосы при просмотре под микроскопом. Эти мышцы помогают удерживать скелет вместе, придают форму телу и помогают ему в повседневных движениях (называемых произвольными мышцами, потому что вы можете контролировать их движения).
 Они могут быстро и сильно сжиматься (укорачиваться или стягиваться), но легко утомляются.
Они могут быстро и сильно сжиматься (укорачиваться или стягиваться), но легко утомляются. - Гладкая или непроизвольная мышца также состоит из волокон, но этот тип мышц выглядит гладким, а не полосатым.Мы не можем сознательно контролировать свои гладкие мышцы; скорее, они автоматически контролируются нервной системой (поэтому их также называют непроизвольными). Примеры гладких мышц — стенки желудка и кишечника, которые помогают расщеплять пищу и перемещать ее по пищеварительной системе. Гладкие мышцы также находятся в стенках кровеносных сосудов, где они сжимают поток крови, текущий по сосудам, чтобы поддерживать кровяное давление. Гладким мышцам требуется больше времени для сокращения, чем скелетным мышцам, но они могут оставаться сокращенными в течение длительного времени, потому что они не так быстро устают.
- Сердечная мышца находится в сердце. Стенки камер сердца почти полностью состоят из мышечных волокон. Сердечная мышца также является непроизвольным типом мышц.
 Его ритмичные и мощные сокращения вытесняют кровь из сердца во время его биения.
Его ритмичные и мощные сокращения вытесняют кровь из сердца во время его биения.
Как работают мышцы?
Движения ваших мышц координируются и контролируются мозгом и нервной системой. Непроизвольные мышцы контролируются структурами глубоко в головном мозге и верхней части спинного мозга, называемой стволом головного мозга.Произвольные мышцы регулируются частями мозга, известными как моторная кора головного мозга и мозжечок (произносится: сер-э-э-бэ-ум).
Когда вы решаете двигаться, моторная кора посылает электрический сигнал через спинной мозг и периферические нервы к мышцам, заставляя их сокращаться. Моторная кора в правой части мозга контролирует мышцы левой части тела и наоборот.
Мозжечок координирует движения мышц, управляемые моторной корой.Датчики в мышцах и суставах отправляют сообщения обратно через периферические нервы, чтобы сообщить мозжечку и другим частям мозга, где и как движется рука или нога и в каком положении они находятся. Эта обратная связь приводит к плавному, скоординированному движению. Если вы хотите поднять руку, ваш мозг посылает сообщение мышцам руки, и вы двигаете ею. Когда вы бежите, сообщения в мозг задействованы сильнее, потому что многие мышцы должны работать в ритме.
Эта обратная связь приводит к плавному, скоординированному движению. Если вы хотите поднять руку, ваш мозг посылает сообщение мышцам руки, и вы двигаете ею. Когда вы бежите, сообщения в мозг задействованы сильнее, потому что многие мышцы должны работать в ритме.
Мышцы перемещают части тела, сокращаясь, а затем расслабляясь.Мышцы могут тянуть кости, но не могут вернуть их в исходное положение. Таким образом, они работают парами сгибателей и разгибателей. Сгибатель сокращается, чтобы согнуть конечность в суставе. Затем, когда движение завершено, сгибатель расслабляется, а разгибатель сокращается, чтобы разогнуть или выпрямить конечность в том же суставе. Например, двуглавая мышца в передней части плеча является сгибателем, а трицепс в задней части плеча — разгибателем. Когда вы сгибаете локоть, бицепс сокращается.Затем бицепс расслабляется, а трицепс сокращается, чтобы выпрямить локоть.
Что такое суставы и для чего они нужны?
В суставах встречаются две кости. Они делают скелет гибким — без них движение было бы невозможно.
Они делают скелет гибким — без них движение было бы невозможно.
Суставы позволяют нашему телу двигаться разными способами. Некоторые суставы открываются и закрываются, как шарниры (например, колени и локти), тогда как другие допускают более сложные движения — например, плечевой или тазобедренный сустав допускает движение назад, вперед, в стороны и вращение.
Суставы классифицируются по диапазону движения:
- Неподвижные или волокнистые суставы не двигаются. Например, купол черепа состоит из костных пластин, которые слегка перемещаются во время рождения, а затем сливаются вместе, когда череп заканчивает рост. Между краями этих пластин находятся звенья или сочленения фиброзной ткани. Фиброзные суставы также удерживают зубы в челюстной кости.
- Частично подвижный или хрящевой (произносится: кар-тух-ЛАХ-юх-нус), суставы немного двигаются.Они связаны хрящом, как в позвоночнике. Каждый позвонок в позвоночнике движется по отношению к позвонку, расположенному выше и ниже него, и вместе эти движения придают позвоночнику гибкость.

- Свободно подвижные, или синовиальные (произносится: sih-NO-vee-ul), суставы движутся во многих направлениях. Основные суставы тела, такие как бедра, плечи, локти, колени, запястья и лодыжки, подвижны. Они наполнены синовиальной жидкостью, которая действует как смазка, помогая суставам легко двигаться.
Три вида свободно подвижных суставов играют большую роль в произвольном движении:
- Шарнирные соединения позволяют движение в одном направлении, как видно в коленях и локтях.
- Шарнирные соединения допускают вращательное или скручивающее движение, подобное движению головы из стороны в сторону.
- Шаровые шарниры обеспечивают максимальную свободу движений. Бедра и плечи имеют такой тип сустава, при котором круглый конец длинной кости входит в полость другой кости.
Your Bones (для детей) — Nemours Kidshealth
Вспомните на минутку прошлый Хэллоуин.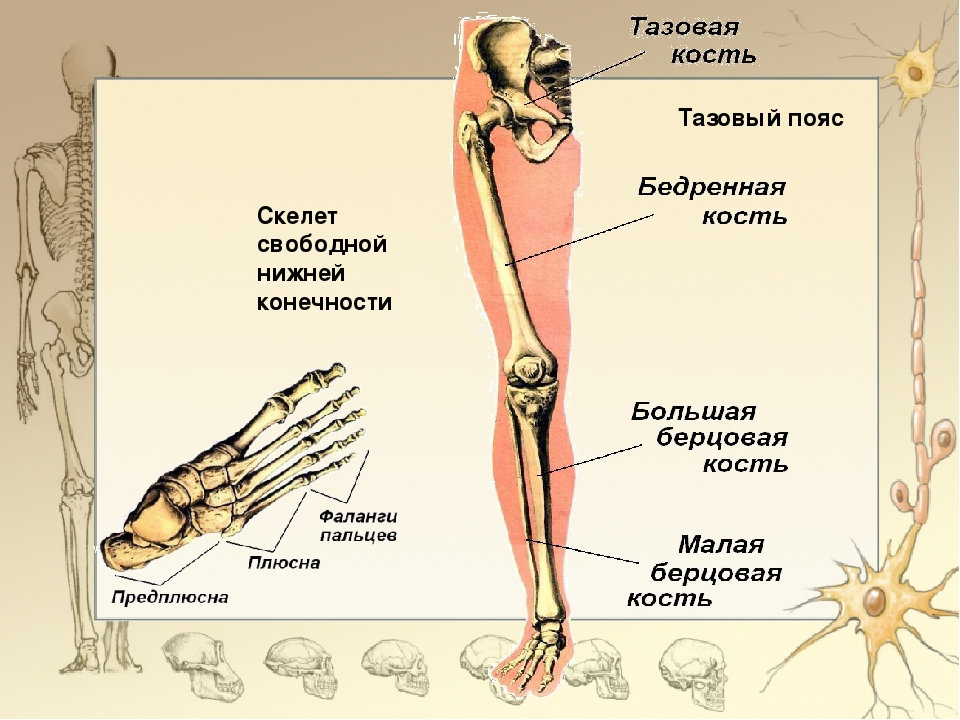 Куда бы вы ни посмотрели, вампиры, призраки или костлявые скелеты улыбались вам в ответ. Вампиры и призраки на самом деле не существуют, но скелеты точно существуют!
Куда бы вы ни посмотрели, вампиры, призраки или костлявые скелеты улыбались вам в ответ. Вампиры и призраки на самом деле не существуют, но скелеты точно существуют!
У каждого человека есть скелет, состоящий из множества костей. Эти кости придают структуру вашего тела, позволяют двигаться разными способами, защищают внутренние органы и многое другое.
Пора взглянуть на все свои кости — в теле взрослого человека их 206 штук!
Из чего сделаны кости?
Если вы когда-нибудь видели настоящий скелет или окаменелость в музее, вы можете подумать, что все кости мертвы.Хотя кости в музеях сухие, твердые или рассыпчатые, кости в вашем теле разные. Кости, из которых состоит ваш скелет, очень живы, постоянно растут и изменяются, как и другие части вашего тела.
Почти все кости в вашем теле сделаны из одного и того же материала:
- Наружная поверхность кости называется надкостницей (скажем: pare-ee-OSS-tee-um).
 Это тонкая плотная мембрана, которая содержит нервы и кровеносные сосуды, питающие кость.
Это тонкая плотная мембрана, которая содержит нервы и кровеносные сосуды, питающие кость. - Следующий слой состоит из компактной кости .Эта часть гладкая и очень твердая. Это та часть, которую вы видите, когда смотрите на скелет.
- Внутри компактной кости много слоев губчатой кости (скажем: KAN-sell-us), которая немного похожа на губку. Губчатая кость не такая твердая, как компактная, но все же очень прочная.
- Во многих костях губчатая кость защищает самую внутреннюю часть кости, костный мозг (скажем: MAIR-oh). Костный мозг похож на густое желе, и его работа — производить клетки крови.
п.
Как растут кости
Когда вы были младенцем, у вас были крошечные ручки, крошечные ножки и все крошечное! Постепенно, когда вы стали старше, все стало немного больше, включая ваши кости.
В теле ребенка при рождении около 300 костей. В конечном итоге они сливаются (срастаются), образуя 206 костей, которые есть у взрослых.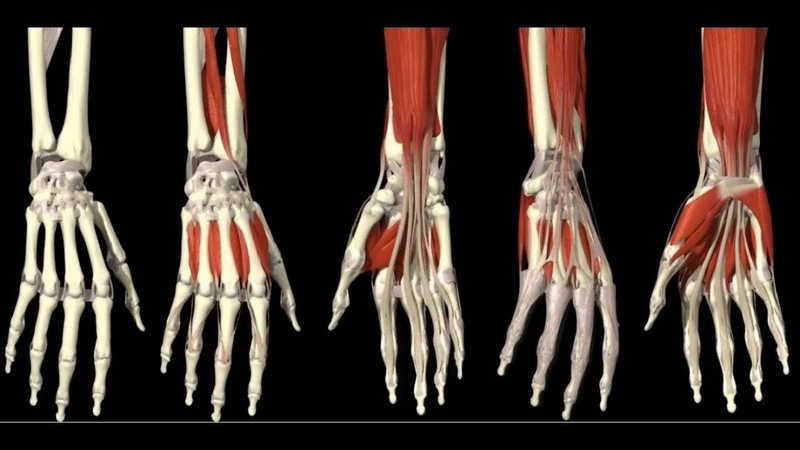 Некоторые кости ребенка целиком состоят из особого материала под названием хрящ (скажем: KAR-tel-ij). Другие кости у ребенка частично состоят из хряща.Этот хрящ мягкий и гибкий. В детстве, когда вы растете, хрящ растет и медленно заменяется костью с помощью кальция.
Некоторые кости ребенка целиком состоят из особого материала под названием хрящ (скажем: KAR-tel-ij). Другие кости у ребенка частично состоят из хряща.Этот хрящ мягкий и гибкий. В детстве, когда вы растете, хрящ растет и медленно заменяется костью с помощью кальция.
К 25 годам этот процесс будет завершен. После того, как это произойдет, рост больше не может быть — кости будут такими большими, как когда-либо. Все эти кости составляют очень прочный и легкий скелет.
Ваш позвоночник — это одна из частей скелета, которую легко проверить: потянитесь к центру спины, и вы почувствуете шишки под пальцами.
Позвоночник позволяет скручиваться и сгибаться, а также удерживает ваше тело в вертикальном положении. Он также защищает спинной мозг, большой пучок нервов, который передает информацию от вашего мозга к остальному телу. Позвоночник особенный, потому что он состоит не из одной или даже двух костей: всего он состоит из 33 костей! Эти кости называются позвонками (скажем: VER-tuh-bray), и каждая из них имеет форму кольца.
Позвоночник особенный, потому что он состоит не из одной или даже двух костей: всего он состоит из 33 костей! Эти кости называются позвонками (скажем: VER-tuh-bray), и каждая из них имеет форму кольца.
В позвоночнике есть разные типы позвонков, и каждый выполняет свою работу:
- Первые семь верхних позвонков называются шейными и (скажем: SIR-vih-kul) позвонками.Эти кости находятся в задней части шеи, чуть ниже мозга, и поддерживают голову и шею. Голова у тебя довольно тяжелая, поэтому тебе повезло, что тебе помогли шейные позвонки!
- Ниже шейных позвонков находятся грудных и (скажем: thuh-RAS-ik) позвонков, а всего их 12. Эти парни закрепляют твои ребра на месте. Ниже грудных позвонков находятся пять поясничных и (например, LUM-bar) позвонков. Под поясничными позвонками находится крестец (скажем: SAY-krum), который состоит из пяти позвонков, которые срослись вместе, образуя одну единую кость.

- Наконец, в нижней части позвоночника находится копчик (скажем: COK-siks), одна кость, состоящая из четырех сросшихся позвонков. Нижние отделы позвоночника важны, когда речь идет о том, чтобы выдерживать вес и обеспечивать хороший центр тяжести. Поэтому, когда вы берете тяжелый рюкзак, поясничные позвонки, крестец и копчик дают вам силу. Когда вы танцуете, прыгаете и даже идете, эти части помогают вам сохранять равновесие.
Между каждым позвонком (название только одного из позвонков) маленькие диски , сделанные из хряща.Эти диски предохраняют позвонки от трения друг о друга, а также действуют как естественные амортизаторы вашего позвоночника. Когда вы подпрыгиваете в воздухе или вращаетесь во время данка, диски дают вашим позвонкам необходимую им амортизацию.
-п.
Ваши ребра
Ваше сердце, легкие и печень очень важны, и, к счастью, у вас есть ребра, чтобы их обезопасить. Ребра действуют как клетка из костей вокруг груди. Легко почувствовать дно этой клетки, проведя пальцами по бокам и передней части тела на несколько дюймов ниже уровня сердца. Если вы глубоко вдохнете, вы также легко почувствуете ребра прямо перед собой. Некоторые худые дети могут даже видеть несколько ребер сквозь кожу.
Ребра действуют как клетка из костей вокруг груди. Легко почувствовать дно этой клетки, проведя пальцами по бокам и передней части тела на несколько дюймов ниже уровня сердца. Если вы глубоко вдохнете, вы также легко почувствуете ребра прямо перед собой. Некоторые худые дети могут даже видеть несколько ребер сквозь кожу.
Ребра идут парами, и левая и правая стороны каждой пары абсолютно одинаковы. У большинства людей есть 12 пар ребер, но некоторые люди рождаются с одним или несколькими дополнительными ребрами, а некоторые люди могут иметь на одну пару меньше.
Все 12 пар ребер прикрепляются сзади к позвоночнику, где они удерживаются на месте грудными позвонками. Первые семь пар ребер прикрепляются спереди к грудины (скажем: STUR-num), прочной кости в центре груди, которая удерживает эти ребра на месте. Остальные ребра не прикрепляются непосредственно к грудины. Следующие три пары прикрепляются хрящом к ребрам над ними.
Последние два набора ребер называются плавающими ребрами, потому что они не связаны с грудиной или ребрами над ними.Но не волнуйтесь, эти ребра никогда не уплывут. Как и остальные ребра, они надежно прикреплены к позвоночнику сзади.
Ваш череп
Ваш череп защищает самую важную часть — мозг. Вы можете почувствовать свой череп, надавив на голову, особенно сзади, на несколько дюймов выше шеи. Череп на самом деле состоит из разных костей. Некоторые из этих костей защищают ваш мозг, а другие составляют структуру вашего лица. Если вы коснетесь под глазами, вы почувствуете гребень кости, образующий отверстие, в котором находится ваш глаз.
И хотя вы этого не видите, самая маленькая кость во всем вашем теле тоже находится в вашей голове. Длина стремени за барабанной перепонкой составляет всего от 0,1 до 0,13 дюйма (от 2,5 до 3,3 миллиметра)! Хотите узнать что-нибудь еще? Ваша нижняя челюсть — единственная кость в вашей голове, которую вы можете двигать. Он открывается и закрывается, чтобы вы могли разговаривать и пережевывать пищу.
У тебя довольно крутой череп, но он изменился с тех пор, как ты был младенцем. Все дети рождаются с промежутками между костями в черепе. Это позволяет костям двигаться, сближаться и даже перекрываться, когда ребенок проходит через родовые пути.По мере роста ребенка пространство между костями постепенно сужается и исчезает, и специальные суставы, называемые швами (скажем: SOO-churs), соединяют кости.
с.
Ваши руки
Когда вы сидите и печатаете на клавиатуре, пока вы качаетесь на качелях, даже когда вы берете обед, вы задействуете кости пальцев, кисти, запястья и руки.
Каждая рука прикреплена к лопатке или лопатке (скажем: SKA-pyuh-luh), большой треугольной кости в верхнем заднем углу каждой стороны грудной клетки. Рука состоит из трех костей: плечевой кости (скажем: HYOO-muh-rus), которая находится выше вашего локтя, и радиуса (скажем: RAY-dee-us) и локтевой кости (скажем: УЛ-нух), которые ниже локтя.
Каждая из этих костей шире на концах и тоньше посередине, чтобы придать ей силу там, где она встречается с другой костью.На конце лучевой кости и локтевой кости находятся восемь меньших костей, составляющих ваше запястье. Хотя эти кости маленькие, они действительно могут двигаться! Поверните запястье или помашите, и вы увидите, как запястье может двигаться.
Центральная часть вашей руки состоит из пяти отдельных костей. У каждого пальца руки есть три кости, кроме большого пальца, у которого две. Итак, между вашими запястьями, руками и всеми пальцами у вас в общей сложности 54 кости — все они готовы помочь вам схватить вещи, написать свое имя, поднять трубку или бросить мяч!
Ваши ноги
Конечно, ваша рука, запястье, ладонь и кости пальцев отлично подходят для того, чтобы взять трубку, но как вы должны бежать, чтобы ответить на звонок? Ну с костями ног и ступней!
Ваши ноги прикреплены к круглой группе костей, называемой таз .Таз — это чашеобразная конструкция, поддерживающая позвоночник. Он состоит из двух больших тазобедренных костей спереди, а сзади — крестца и копчика. Таз действует как жесткое защитное кольцо вокруг частей пищеварительной системы, частей мочевыделительной системы и частей репродуктивной системы.
Кости ваших ног очень большие и прочные, чтобы выдерживать вес вашего тела. Кость, которая идет от таза до колена, называется бедренной костью (скажем: FEE-mur), и это самая длинная кость в вашем теле.В колене есть кость треугольной формы, называемая patella (скажем: puh-TEL-luh), или коленная чашечка, которая защищает коленный сустав. Ниже колена находятся две другие кости ноги: большеберцовая кость (скажем: TIH-bee-uh) и малоберцовая кость (скажем: FIH-byuh-luh). Как и три кости в руке, три кости в ноге шире на концах, чем в середине, что придает им силы.
Лодыжка немного отличается от запястья; это место, где кости голени соединяются с большой костью стопы, называемой таранной костью (скажем: TAL-iss).Рядом с осыпью находятся еще шесть костей. Но основная часть стопы похожа на руку, с пятью костями. На каждом пальце ноги есть три крошечные косточки, за исключением большого пальца, у которого их всего две. Таким образом, общее количество костей в обеих стопах и лодыжках достигает 52!
Большинство людей не используют пальцы ног и ног для хватания вещей или письма, но они используют их для двух очень важных вещей: стоя и ходьбы. Если бы все кости стопы не работали вместе, было бы невозможно правильно сбалансировать.Кости стопы расположены так, что стопа почти плоская и немного широкая, что помогает вам оставаться в вертикальном положении. Так что в следующий раз, когда вы идете, обязательно посмотрите вниз и поблагодарите эти пальцы ног!
-п.
Ваши суставы
Место, где встречаются две кости, называется суставом. Некоторые суставы двигаются, а другие — нет.
Фиксированные шарниры зафиксированы на месте и совсем не двигаются. В вашем черепе есть некоторые из этих суставов (называемых швами, помните?), Которые закрывают кости черепа в голове молодого человека.Один из этих суставов называется теменно-височной нитью (скажем: par-EYE-ih-toh TEM-puh-rul) — это тот, который проходит вдоль черепа.
Подвижные суставы — это те суставы, которые позволяют вам кататься на велосипеде, есть хлопья и играть в видеоигры, те, которые позволяют вам крутить, сгибаться и перемещать различные части вашего тела. Некоторые подвижные суставы, например, позвоночник, двигаются лишь немного. Другие суставы много двигаются. Одним из основных типов подвижных соединений является шарнир , шарнир .У ваших локтей и коленей есть шарнирные соединения, которые позволяют вам сгибать, а затем выпрямлять руки и ноги. Эти соединения подобны дверным петлям. Так же, как большинство дверей могут открываться только в одну сторону, вы можете сгибать руки и ноги только в одном направлении. У вас также есть много меньших шарниров пальцев рук и ног.
Другой важный тип подвижного шарнира — шаровой шарнир . Вы можете найти эти суставы на плечах и бедрах. Они состоят из круглого конца одной кости, который входит в небольшой чашеобразный участок другой кости.Шаровые шарниры и шарниры допускают множество движений во всех направлениях. Убедитесь, что у вас много места, и попробуйте размахивать руками.
Вы когда-нибудь видели, чтобы кто-нибудь смазывал петли маслом, чтобы облегчить их работу или перестать скрипеть? Что ж, в ваши суставы поступает собственная особая жидкость, называемая синовиальной жидкостью , (скажем: SIH-no-vee-ul), которая помогает им двигаться свободно. Кости скреплены в суставах связками (скажем: LIH-guh-mints), которые похожи на очень прочные резиновые ленты.
Уход за костями
Ваши кости помогают вам каждый день, поэтому позаботьтесь о них. Вот несколько советов:
Защитите кости черепа (и свой мозг внутри!), Надев шлем во время езды на велосипеде и других видов спорта. Если вы используете скейтборд, роликовые коньки или самокат, не забудьте добавить опоры для запястий, а также налокотники и наколенники. Ваши кости в этих местах будут вам благодарны, если вы упадете!
Если вы занимаетесь такими видами спорта, как футбол, футбол, лакросс или хоккей, всегда носите подходящее оборудование. И никогда не играйте на батуте. Многие дети в конечном итоге ломают кости, прыгая на них. Сломанные кости в конечном итоге могут зажить, но это занимает много времени и не приносит большого удовольствия, пока вы ждете.
Укрепите свой скелет, употребляя молоко и другие молочные продукты (например, нежирный сыр или замороженный йогурт). Все они содержат кальций, который помогает костям укрепляться и укрепляться.
Будьте активны! Еще один способ укрепить кости — это упражнения, такие как бег, прыжки, танцы и занятия спортом.
Сделайте эти шаги, чтобы ваши кости были хороши, и они будут относиться к вам правильно!
Болезнь Педжета — симптомы и причины
Обзор
Болезнь Педжета (PAJ-it) костей мешает нормальному процессу рециркуляции в организме, при котором новая костная ткань постепенно замещает старую костную ткань. Со временем кости могут стать хрупкими и деформироваться. Чаще всего поражаются таз, череп, позвоночник и ноги.
Риск костной болезни Педжета увеличивается с возрастом и при наличии этого заболевания у членов семьи.Однако по причинам, неизвестным врачам, за последние несколько лет заболевание стало менее распространенным и менее тяжелым, когда оно действительно развивается. Осложнения могут включать переломы костей, потерю слуха и защемление нервов в позвоночнике.
Бисфосфонаты — препараты, используемые для укрепления костей, ослабленных остеопорозом, — являются основой лечения. При возникновении осложнений может потребоваться хирургическое вмешательство.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
У большинства людей с костной болезнью Педжета симптомы отсутствуют.При появлении симптомов наиболее частой жалобой является боль в костях.
Поскольку это заболевание заставляет ваше тело генерировать новую кость быстрее, чем обычно, быстрое ремоделирование приводит к образованию менее организованной и более слабой кости, чем нормальная кость, что может привести к боли в костях, деформациям и переломам.
Заболевание может поражать только одну или две части вашего тела или может иметь широкое распространение. Ваши признаки и симптомы, если таковые имеются, будут зависеть от пораженной части вашего тела.
- Таз. Болезнь Педжета костей таза может вызывать боль в бедре.
- Череп. Разрастание кости в черепе может вызвать потерю слуха или головные боли.
- Позвоночник. Если поражен позвоночник, нервные корешки могут сдавиться. Это может вызвать боль, покалывание и онемение в руке или ноге.
- Нога. По мере того, как кости слабеют, они могут сгибаться, в результате чего вы искривляетесь. Увеличенные и деформированные кости ног могут вызвать дополнительную нагрузку на близлежащие суставы, что может вызвать остеоартрит колена или бедра.
Когда обращаться к врачу
Поговорите со своим врачом, если у вас есть:
- Боль в костях и суставах
- Покалывание и слабость в конечности
- Деформации костей
- Необъяснимая потеря слуха, особенно с одной стороны
Причины
Причина костной болезни Педжета неизвестна. Ученые подозревают, что заболеванию способствует сочетание факторов окружающей среды и генетических факторов.Несколько генов, по-видимому, связаны с заболеванием.
Некоторые ученые считают, что костная болезнь Педжета связана с вирусной инфекцией ваших костных клеток, но эта теория противоречива.
Факторы риска
Факторы, которые могут увеличить риск костной болезни Педжета, включают:
- Возраст. С наибольшей вероятностью заболеют люди старше 50 лет.
- Пол. Мужчины болеют чаще, чем женщины.
- Национальное происхождение. Болезнь костей Педжета чаще встречается в Англии, Шотландии, Центральной Европе и Греции, а также в странах, населенных европейскими иммигрантами. Это необычно для Скандинавии и Азии.
- Семейная история. Если у вас есть родственник, страдающий костной болезнью Педжета, у вас больше шансов заболеть этим заболеванием.
Осложнения
В большинстве случаев костная болезнь Педжета прогрессирует медленно. Заболевание можно эффективно лечить почти у всех людей.Возможные осложнения включают:
- Переломы и деформации. Пораженные кости легче ломаются, а лишние кровеносные сосуды в этих деформированных костях заставляют их кровоточить сильнее во время операций по восстановлению. Кости ног могут прогибаться, что может повлиять на вашу способность ходить.
- Остеоартроз. Деформация костей может увеличить нагрузку на близлежащие суставы, что может вызвать остеоартрит.
- Неврологические проблемы. Когда костная болезнь Педжета возникает в области, где нервы проходят через кость, например, в позвоночнике и черепе, разрастание кости может сдавливать и повреждать нерв, вызывая боль, слабость или покалывание в руке или ноге или потерю слуха.
- Сердечная недостаточность. В тяжелых случаях вашему сердцу, возможно, придется усерднее работать, чтобы перекачивать кровь к пораженным участкам вашего тела. Иногда такая повышенная нагрузка может привести к сердечной недостаточности.
- Рак кости. Рак костей встречается у 1% людей с костной болезнью Педжета.
3 февраля 2021 г.
Синдром Вейсмана-Неттера-Штуля — NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Самара AM, Fernandes SR.Синдром Вейсмана-Неттера-Штуля. В: Справочник НОРД по редким заболеваниям. Липпинкотт Уильямс и Уилкинс. Филадельфия, Пенсильвания. 2003: 268.
Козловски К., Бейтон П., ред. Синдром Вейсмана-Неттера-Штуля (Toxopachyosteose Diaphysaire Tibio-peroniere). В: Индекс гаммы скелетных дисплазий: помощь в лучевой диагностике. 4-е изд. Спрингер-Верлаг, Нью-Йорк, штат Нью-Йорк; 1984: 177.
СТАТЬИ ИЗ ЖУРНАЛА
Гупта П., Миттал Р., Миттал С., Шанкар В. Синдром Вейсманна-Неттера-Штуля: отчет о двух случаях и лечении.Отчет BMJ по делу. 2014; 2014. https://www.ncbi.nlm.nih.gov/pubmed/24496066
Хайрулла А., Атабек М.Е., Пиргон О. Синдром Вейсманна-Неттера-Штуля: семейный отчет. J Clin Res Pediatr Endocrinol. 2009; 1: 194-196. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3005653/
Peippo M, Valanne L, Perhoma M, Toivanen L, Ignatius J. Синдром Вейсмана-Неттера и умственная отсталость: новый пациент и обзор литературы. Am J Med Genet. 2009; 149A: 2593-2601. https://www.ncbi.nlm.nih.gov/pubmed/19839038
Yekeler E, Ozdemir C, Gokalp S, et al.Синдром Вейсмана-Неттера-Штуля у двух братьев и сестер. Skeletal Radiol. 2005; 34: 176-179. https://www.ncbi.nlm.nih.gov/pubmed/15538562
Cheema JI, Grissom LE, Harcke HT. Рентгенологические характеристики искривления нижних конечностей у детей. Рентгенография. 2003; 23: 871-880. https://www.ncbi.nlm.nih.gov/pubmed/12853662
Коимбра А.В., Филарди С., Фернандес С.Р., Маркес-Нето Дж. Ф., Самара AM. Синдром Вейсмана-Неттера-Штуля: первые сообщения о случаях заболевания в Бразилии. Костный сустав позвоночника. 2000; 67: 539-43. https: // www.ncbi.nlm.nih.gov/pubmed/11195318
Куртоглу С., Дундар М., Кумандас С. и др. Пациент с синдромом Вейсмана-Неттера и Штуля (токсопахиостеоз) с коммуникативной гидроцефалией и арахноидальной кистой. J Pediatr Endocrinol Metab. 2000; 13: 211-15. https://www.ncbi.nlm.nih.gov/pubmed/10711669
Nores JM, Monsegu SH, de Masfraud V, et al. Тибиоперонеальный диафизарный токсопахиостеоз или синдром Вейсмана-Неттера-Штуля: трудности, возникающие при классификации этого синдрома и дифференциации от рахита.Clin Exp Rheumatol. 19997; 15: 105-09. https://www.ncbi.nlm.nih.gov/pubmed/9093784
Nores JM, Monsegu SH, de Masfraud V, et al. Идентификация и классификация большеберцового диафизарного токсопахиостеоза (синдром Вейсмана-Неттера-Штуля): на основе двух новых случаев и обзора литературы. Eur J Radiol. 1997; 24: 71-76. https://www.ncbi.nlm.nih.gov/pubmed/
54
Tieder M, Manor H, Peshin J, Alon US. Синдром Вейсмана-Неттера, Штуля: редкая педиатрическая дисплазия скелета.Pediatr Radiol. 1995; 25: 37-40. https://www.ncbi.nlm.nih.gov/pubmed/7761160
Hary S, Houvenagel E, Vincent G, Reiner JC. Токсопахиостеоз Вейсмана-Неттера и Штуля. По поводу 30 случаев. Rev Rheum Mal Osteoartic. 1992; 59: 65-71. https://www.ncbi.nlm.nih.gov/pubmed/1579848
Hary S, Houvenagel E, Vincent G. Случай токсопахиостеоза Weismann-Netter и Stuhl с новыми костными участками. Преподобный Рум Мал Остеоартик. 1992; 59: 73-75. https://www.ncbi.nlm.nih.gov/pubmed/1579849
Робиноу М., Джонсон Г.Ф.Синдром Вейсмана-Неттера. Am J Med Genet. 1988; 29: 573-79. https://www.ncbi.nlm.nih.gov/pubmed/3377000
ИНТЕРНЕТ
МакКусик В.А., изд. Интернет-Менделирующее наследование в человеке (OMIM). Балтимор. MD: Университет Джона Хопкинса; Запись №: 112350; Последнее обновление: 13.10.2016. Доступно по адресу: http://www.omim.org/entry/112350 По состоянию на 21 марта 2017 г.
NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Kasper, DL, Fauci AS, Longo DL, et al., ред. Принципы внутренней медицины Харрисона.16-е изд. Компании McGraw-Hill. Нью-Йорк, штат Нью-Йорк; 2005: 2283.
Джеймс В.Д., Бергер Т., Элстон Д.М., ред. Болезни кожи Андрея: Клиническая дерматология. 10-е изд. Saunders Elsevier. Филадельфия, Пенсильвания. 2006: 171.
Бейтон П., изд. Наследственные заболевания соединительной ткани Маккусика. 5-е изд. Сент-Луис, Миссури: Ежегодник Мосби, Инк; 1993: 657.
СТАТЬИ В ЖУРНАЛЕ
Слимани С., Неззар А., Махлуфи Х. Успешное лечение боли при мелореостозе золедронатом с улучшением результатов сцинтиграфии костей.BMJ Case Rep.2013, 21 июня; 2013.
Motimaya AM, Meyers SP. Мелореостоз шейного и верхнегрудного отделов позвоночника: результаты рентгенографии, КТ и МРТ. AJNR Am J Neuroradiol. 2006; 27: 1198-1200.
Zeiler SC, Vaccaro AR, Wimberley DW, Albert TJ, Harrop JS, Hilibrand AS. Тяжелая миелопатия в результате мелореостоза шейно-грудного отдела позвоночника. Отчет о болезни. J Bone Joint Surg Am. 2005; 87: 2759-62.
Wollridge B, Stone NC, Denic N. Мелореостоз, выделенный до пяточной кости: описание случая и обзор литературы.Foot Ankle Int. 2005; 26: 660-63.
Резник М, Фрид Г.В. Миелопатия, связанная с мелореостозом: описание случая. Arch Phys Med Rehabil. 2005; 86: 1495-97.
Schreck MA. Мелореостоз у педиатрического больного. J Am Podiatr Med Assoc. 2005; 95: 167-70.
Этунандан М., Хосла Н., Тилли Э., Уэбб А. Мелореостоз с поражением черепно-лицевого скелета. J Craniofac Surg. 2004; 11: 1062-65.
Шивананд Г. Шривастава DN. Мелореостоз со склеродермией. Clin Imaging. 2004; 28: 214-15.
Hellemans J, Преображенская O, Willaert A, et al. Мутации потери функции в LEMD3 приводят к остеопойкилозу, синдрому Бушке-Оллендорфа и мелореостозу. Нат Жене. 2004; 36: 1213-18.
Happle R. Мелореостоз может возникать как сегментарное проявление 2 типа остеопойкилоза. Ам Дж. Мед Генет А. 2004; 15: 221-23.
ИНТЕРНЕТ
МакКусик В.А., изд. Интернет-Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Мелореостоз. Регистрационный номер: 155950. Последнее обновление 22.06.2020.Доступно по адресу: http://omim.org/entry/155950 По состоянию на 25 марта 2021 г.
Azouz EM, Greenspan A. Melorhesostosis. Энциклопедия Орфанет. Февраль 2005 г. Доступно по адресу: https://www.orpha.net/data/patho/GB/uk-Melorheostosis.pdf Проверено 25 марта 2021 г.
Костная болезнь Педжета — Симптомы
Симптомы костной болезни Педжета включают боль в костях, суставах и проблемы, вызванные сдавлением или повреждением нерва.
Но во многих случаях явных симптомов нет, и это состояние обнаруживается только во время тестов, проводимых по другой причине.
Может быть поражена 1 кость или несколько костей. Обычно затрагиваются следующие области:
- таз
- позвоночник
- череп
- плечи
- ножки
Боль в костях
Боль в костях, вызванная болезнью Педжета, обычно составляет:
- тупой или ноющий
- глубоко в пораженной части тела
- постоянная
- ночью хуже
Пораженная область также может быть теплой.
Боль в суставах
Аномальный рост костей может повредить близлежащий хрящ — губчатую ткань, смягчающую ваши суставы.
Это может привести к «износу» пораженных суставов (также известному как остеоартрит), что может вызвать:
Симптомы обычно усиливаются, когда вы просыпаетесь, и немного улучшаются, когда вы начинаете двигаться.
Проблемы с нервами
Аномальный рост кости может привести к раздавливанию (сжатию) кости или повреждению близлежащего нерва.
Возможные признаки этого могут включать:
Другие проблемы
Костная болезнь Педжета может также вызывать ряд других проблем, в том числе:
- хрупкие кости, которые с большей вероятностью сломаются
- Деформации пораженных костей, такие как искривленные ноги (кривые ноги) или искривленный позвоночник (сколиоз)
- Потеря слуха, головные боли, головокружение (ощущение вращения) и шум в ушах (шум в ушах) — они могут возникать при поражении черепа
- слишком много кальция в крови
- проблемы с сердцем
Подробнее об осложнениях костной болезни Педжета.
Когда обращаться к GP
Обратитесь к терапевту, если у вас есть:
- стойкая боль в костях или суставах
- деформации любой из ваших костей
- симптомы проблемы с нервом, такие как онемение, покалывание или потеря движения
Врач общей практики может организовать тесты для проверки ваших костей и выявления таких проблем, как костная болезнь Педжета.
Подробнее о диагностике костной болезни Педжета.
Последняя проверка страницы: 31 октября 2019 г.
Срок следующей проверки: 31 октября 2022 г.
Старение — мышцы, кости и суставы
Некоторые возрастные изменения, такие как морщины и седина, неизбежны.Когда-то считалось, что изменения в мышцах, костях и суставах тоже неизбежны. Однако теперь исследователи предполагают, что многие факторы, связанные со старением, связаны с бездействием, и что выполнение физических упражнений может помочь снизить или обратить вспять риск инвалидности и хронических заболеваний.
Состояние мышц и костей в пожилом возрасте
Почти половина всех австралийцев старше 75 лет имеют какую-либо инвалидность. Общие состояния, поражающие мышцы и скелет или опорно-двигательный аппарат у пожилых людей, включают:
- остеоартрит — хрящ в суставе разрушается, вызывая боль и скованность
- остеомаляция — кости становятся мягкими из-за проблем с обменом веществ витамина D
- остеопороз — кости теряют массу и становятся ломкими.Более вероятны переломы
- ревматоидный артрит — воспаление суставов
- мышечная слабость и боль — любое из вышеперечисленных состояний может повлиять на правильное функционирование связанных мышц.
Мышцы теряют размер и силу с возрастом, что может способствовать утомляемости, слабости и снижению толерантности к упражнениям. Это вызвано сочетанием нескольких факторов, в том числе:
- Мышечные волокна уменьшаются в количестве и уменьшаются в размерах.
- Мышечная ткань заменяется медленнее, а утраченная мышечная ткань заменяется жесткой фиброзной тканью.
- Изменения в нервной системе приводят к снижению тонуса мышц и снижению их способности сокращаться.
Кость — это живая ткань. С возрастом структура костей изменяется, что приводит к потере костной ткани. Низкая костная масса означает, что кости слабее, и люди рискуют получить переломы при внезапном ударе или падении.
Кости становятся менее плотными с возрастом по ряду причин, в том числе:
- Малоподвижный образ жизни вызывает разрушение костной ткани.
- Гормональные изменения — у женщин менопауза вызывает потерю минералов в костной ткани. У мужчин постепенное снижение половых гормонов приводит к более позднему развитию остеопороза.
- Кости теряют кальций и другие минералы.
В суставе кости не контактируют напрямую. Они смягчены хрящом, выстилающим ваши суставы (суставной хрящ), синовиальными оболочками вокруг сустава и смазывающей жидкостью внутри ваших суставов (синовиальной жидкостью).С возрастом движения в суставах становятся более жесткими и менее гибкими, поскольку количество смазывающей жидкости внутри суставов уменьшается, а хрящи становятся тоньше. Связки также имеют тенденцию укорачиваться и терять некоторую гибкость, из-за чего суставы становятся жесткими.
Многие из этих возрастных изменений суставов вызваны недостатком физических упражнений. Движение сустава и связанное с ним «напряжение» движения помогают жидкости двигаться. При бездействии хрящ сокращается и становится жестким, что снижает подвижность суставов.
Физическая активность может помочь
Физические упражнения могут предотвратить многие возрастные изменения в мышцах, костях и суставах, а также обратить эти изменения вспять. Никогда не поздно начать вести активный образ жизни и пользоваться преимуществами.
Исследования показывают, что:
- Упражнения укрепляют кости и помогают замедлить скорость потери костной массы.
- Пожилые люди могут увеличить мышечную массу и силу с помощью упражнений по укреплению мышц.
- Упражнения на равновесие и координацию, такие как тай-чи, могут помочь снизить риск падений.
- Физическая активность в более старшем возрасте может замедлить прогрессирование остеопороза, поскольку она замедляет скорость снижения минеральной плотности костной ткани.
- Упражнения с отягощением, такие как ходьба или силовые тренировки, являются лучшим видом упражнений для поддержания костной массы. Есть предположение, что скручивающие или вращательные движения, когда прикрепленные мышцы тянут кость, также полезны.
- Пожилые люди, которые тренируются в воде (что не является весовой нагрузкой), могут по-прежнему испытывать увеличение костной и мышечной массы по сравнению с сидячими пожилыми людьми.
- Растяжка — еще один отличный способ сохранить гибкость суставов.
Обратитесь к врачу перед началом любой новой программы физической активности. Если вы давно не занимаетесь спортом, в пожилом возрасте или страдаете хроническим заболеванием (например, артритом), ваш врач, физиотерапевт или физиотерапевт могут помочь вам составить для вас подходящую и безопасную программу упражнений.


 Чаще всего пациенты страдающие ожирением предъявляют жалобы на боль в костях ног.
Чаще всего пациенты страдающие ожирением предъявляют жалобы на боль в костях ног. Часто болевой синдром с локализацией болей в черепе характеризует миеломную болезнь и может стать ориентиром в правильном назначении диагностических исследований.
Часто болевой синдром с локализацией болей в черепе характеризует миеломную болезнь и может стать ориентиром в правильном назначении диагностических исследований.

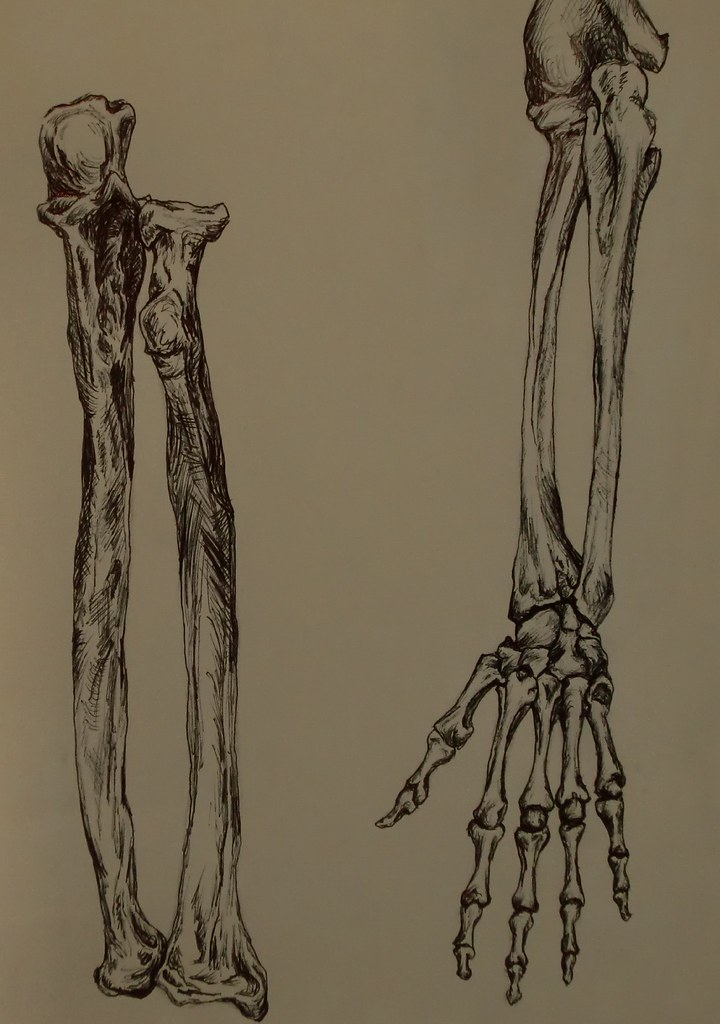 Когда человек «расхаживается», скованность ослабляется или вовсе проходит.
Когда человек «расхаживается», скованность ослабляется или вовсе проходит. Пациент продолжительное время испытывает потерю энергии, слабость, утомляемость, ухудшение аппетита. Температура тела может скакать, лимфоузлы – увеличиваться. Зачастую больной теряет килограммы. В целом плохое самочувствие нередко напоминает грипп.
Пациент продолжительное время испытывает потерю энергии, слабость, утомляемость, ухудшение аппетита. Температура тела может скакать, лимфоузлы – увеличиваться. Зачастую больной теряет килограммы. В целом плохое самочувствие нередко напоминает грипп.
 Он выглядит как слоновая кость и очень прочен. В нем проходят отверстия и каналы, по которым проходят кровеносные сосуды и нервы.
Он выглядит как слоновая кость и очень прочен. В нем проходят отверстия и каналы, по которым проходят кровеносные сосуды и нервы. Они могут быстро и сильно сжиматься (укорачиваться или стягиваться), но легко утомляются.
Они могут быстро и сильно сжиматься (укорачиваться или стягиваться), но легко утомляются. Его ритмичные и мощные сокращения вытесняют кровь из сердца во время его биения.
Его ритмичные и мощные сокращения вытесняют кровь из сердца во время его биения.
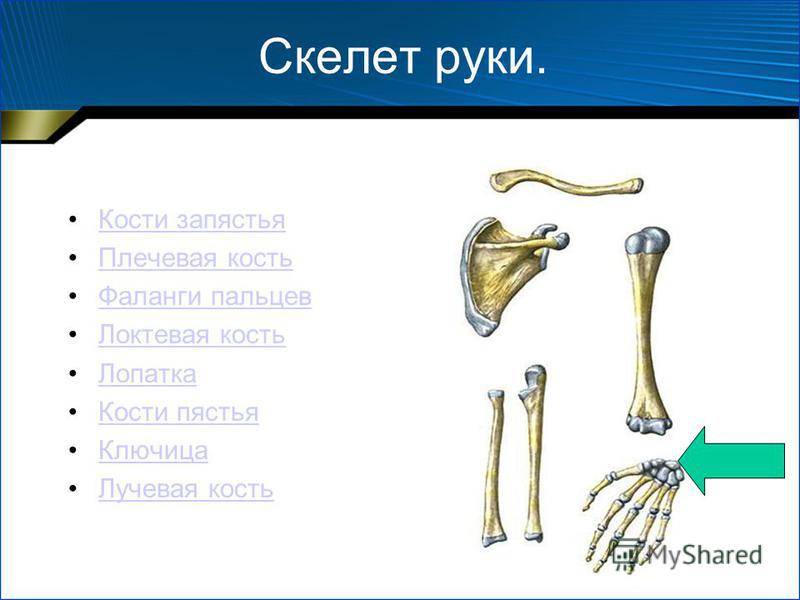 Это тонкая плотная мембрана, которая содержит нервы и кровеносные сосуды, питающие кость.
Это тонкая плотная мембрана, которая содержит нервы и кровеносные сосуды, питающие кость.