MEDISON.RU — ТРУЗИ предстательной железы — эхографические признаки кист предстательной железы и перипростатических кист
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Кисты предстательной железы и окружающей клетчатки клинически и рентгенологически сложно обнаружить. Симптомы, вызываемые этими кистами, неспецифичны, и пальцевое исследование не разрешает проблему, если какие-либо специфические симптомы не обнаружены. Как обычная рентгенография не позволяет оценить отношение кисты к окружающим тканям, в частности, семявыбрасывающему протоку, сосудам семявыносящего протока, семенным пузырькам, так и КТ не способна различить образование менее 10 мм в диаметре.
Разработка ультразвукового метода с использованием трансректального датчика высокого разрешения (ТРУЗИ) на основе высокочастотного ультразвука повысила разрешающую способность метода в дополнение к присущей эхографии способности дифференцировать мягкие ткани. Серьезное преимущество высокого разрешения в распознавании мелких узелковых или кистозных поражений вместе с хорошим качеством изображения, позволяющим установить взаимоотношения соседних структур, обеспечивает замечательные диагностические возможности которые могут быть использованы в повседневной практике. В этой статье авторы представляют картину ТРУЗИ при кистах предстательной железы и окружающей клетчатки из их собственной клинической практики.
Материалы и методы
ТРУЗИ было последовательно проведено у 631 больного в период январь 1993 — июнь 1996 гг. Различные кисты предстательной железы и окружающей клетчатки выявлены у 73 больных, средний возраст которых составил 64,5 лет (25-79 лет). У девятерых из 73 пациентов имела место клиническая симптоматика, им была проведена трансректальная биопсия предстательной железы под контролем ТРУЗИ, аспирация содержимого кисты, которая подтвердила диагноз. У остальных 64 больных найденные изменения явились случайной находкой при ТРУЗИ.
Различные кисты предстательной железы и окружающей клетчатки выявлены у 73 больных, средний возраст которых составил 64,5 лет (25-79 лет). У девятерых из 73 пациентов имела место клиническая симптоматика, им была проведена трансректальная биопсия предстательной железы под контролем ТРУЗИ, аспирация содержимого кисты, которая подтвердила диагноз. У остальных 64 больных найденные изменения явились случайной находкой при ТРУЗИ.
Все больные исходно осматривались в положении лежа на левом боку с применением различного эндоректального оборудования. Больным всегда проводилось аксиальное, сагиттальное и косое исследование. Изображение записывалось на видео и 135-мм пленку.
Таблица. Классификация 118 кист предстательной железы и перипростатических кист у 73 пациентов.
| Кисты | Число кист (больных) | % |
|---|---|---|
| Врожденные: | 10(10) | 8,47 |
| — предстательной маточки | 5(5) | 4,24 |
| — парамезонефрического (мюллерова) протока | 3(3) | 2,53 |
| — семенного пузырька | 1(1) | 0,85 |
| — семявыбрасывающего протока | 1(1) | 0,85 |
| Приобретенные: | 108(63) | 91,53 |
| — доброкачественные кистозные гиперплазии | 99(54) | 83,90 |
| — ретенционные | 8(8) | 6,78 |
| — кистозный рак | 1(1) | 0,85 |
| Всего | 118(73) | 100 |
Результаты исследования
С помощью ТРУЗИ у 73 больных было обнаружено 118 кист (см.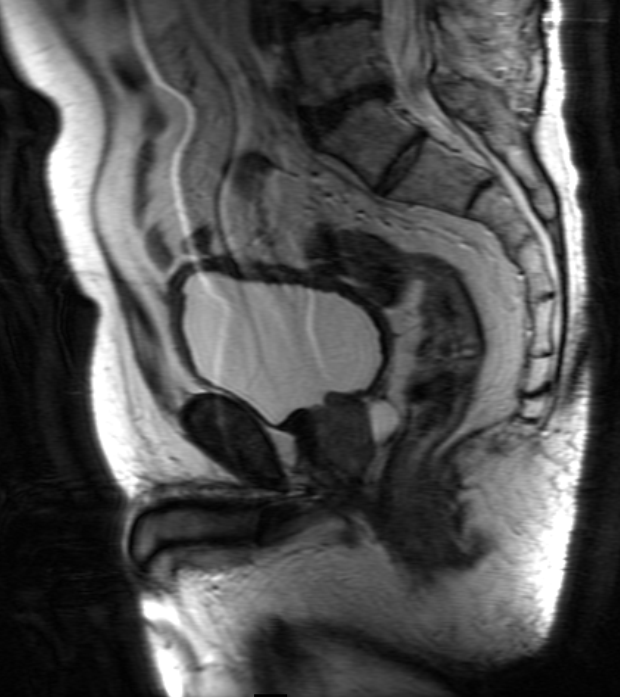
Рис. 1. Мужчина 38 лет, страдающий гипоспермией и болезненной эякуляцией. Киста предстательной маточки установлена на основании характерной локализации в сочетании данными клинической картины.
На поперечном (а) и сагиттальном (б) срезах видна маленькая киста срединной линии.
BL — мочевой пузырь, С — киста, * — мочеиспускательный канал.
Рис. 2. Мужчина 22 лет, страдающий гипоспермией. Киста мюллерова протока выявлена по данным ТРУЗИ и подтверждена с помощью трансректальной аспирационной биопсии под контролем ТРУЗИ.
б) На сагиттальном срезе по срединной линии обнаружено анэхогенное кистозное образование конической формы с вершиной, обращенной в сторону семенного бугорка, основание которого выходит за пределы основания предстательной железы.
С — киста, BL — мочевой пузырь, TZ — переходная зона, АР — верхушка предстательной железы.
Рис. 3. Мужчина 40 лет, страдающий гипоспермией. С помощью ТРУЗИ выявлена киста мюллерова протока, диагноз подтвержден при аспирации содержимого кисты.
На поперечном (а) и продольном (б) ультразвуковых срезах через основание предстательной железы справа видны множественные эхогенные очаги на внутренней поверхности стенки кисты. На сагиттальном срезе (в), полученном более латерально, по сравнению с (б), стенка кисты видна более ясно, она утолщена.
RSV — правый семенной пузырек, RCZ — правая центральная зона, BL — мочевой пузырь, стрелками отмечена киста мюллерова протока.
а)Трансабдоминальное исследование выявляет очень большую кисту левого семенного пузырька, расположенную позади мочевого пузыря.
б) Сагиттальный срез ТРУЗИ, проходящий через левый семенной пузырек, позволяет выявить слева большую анэхогенную кисту семенного пузырька, пролабирующую в просвет мочевого пузыря и эхогенный камень на передней стенке кисты.
в) Аспирация под контролем сагиттального сканирования ТРУЗИ. Острие иглы видно как эхогенный участок между направляющими линиями.
г) Во время введения антибиотиков в просвет кисты видны множественные эхогенные тени в полости анэхогенного кистозного образования.
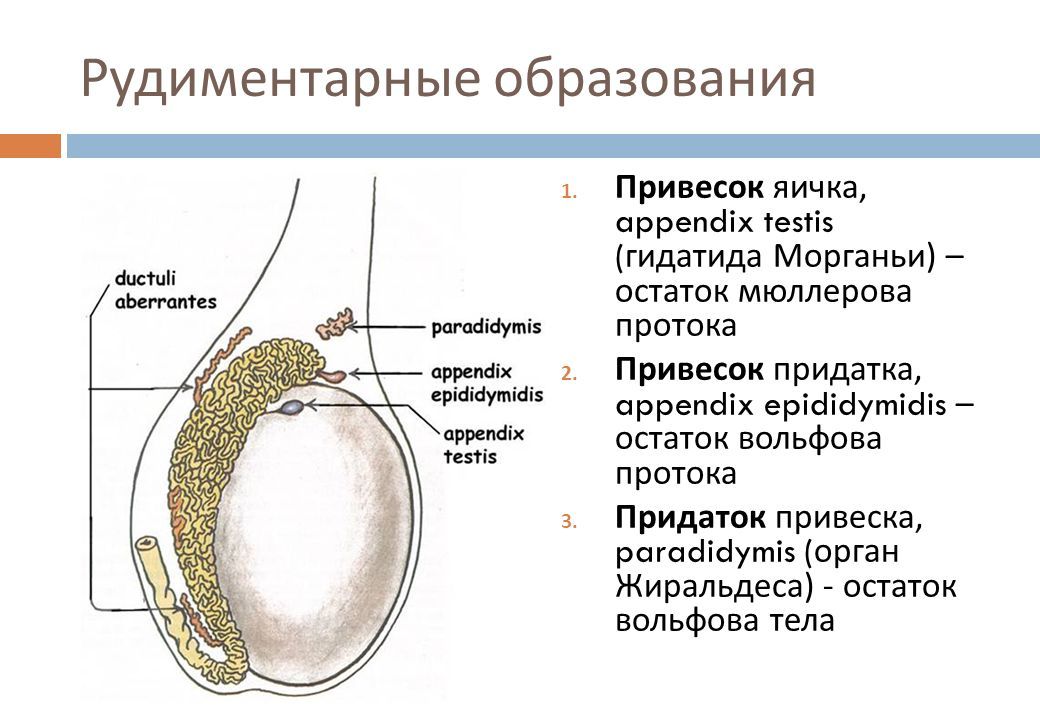
Рис. 5. Мужчина 61 года — доброкачественная кистозная гиперплазия предстательной железы.
Поперечный срез ТРУЗИ позволяет обнаружить маленькие мультикисты в расширенной переходной зоне и сдавление периферической зоны.
TZ — переходная зона, PZ — периферическая зона, BL — мочевой пузырь, С — киста.
Рис. 6. Мужчина 57 лет — доброкачественная кистозная гиперплазия предстательной железы, подтвержденная биопсией предстательной железы под контролем ТРУЗИ.
На поперечном ультразвуковом срезе видна маленькая киста в увеличенной переходной зоне справа, которая сдавливает периферическую зону.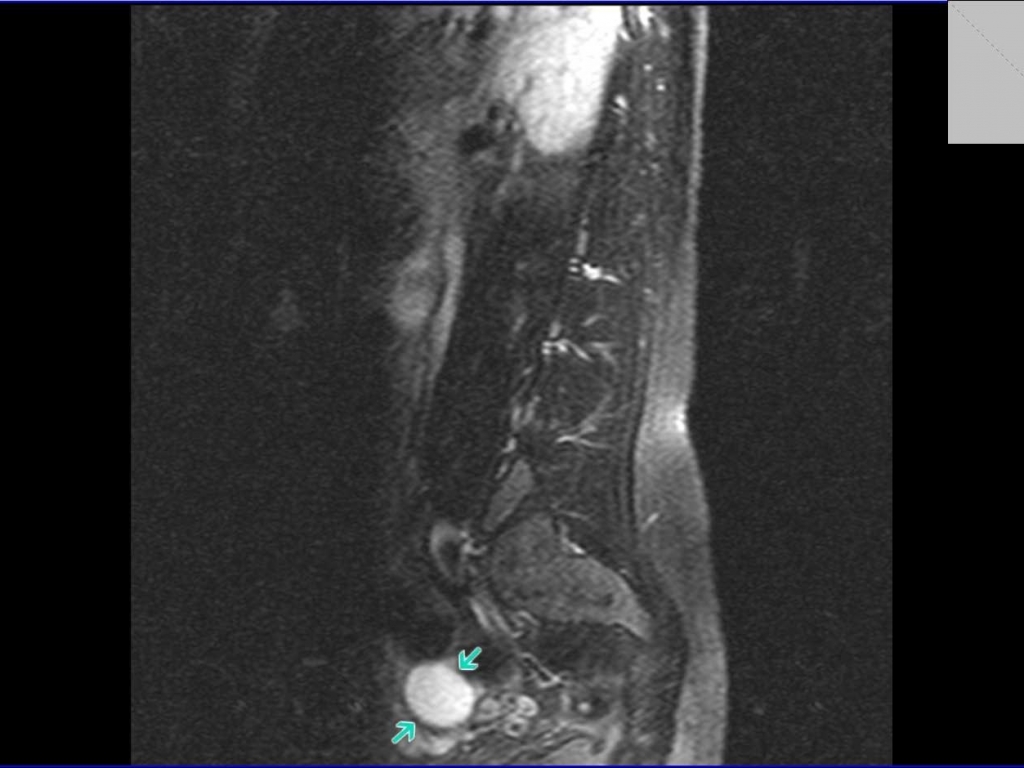
TZ — переходная зона, PZ — периферическая зона, BL — мочевой пузырь, С — киста.
Рис. 7. Мультикисты предстательной железы.
На поперечной (а) и сагиттальной (б) трансректальных ультразвуковых сканограммах видны мультикисты предстательной железы.
BL — мочевой пузырь, С — кисты.
Обсуждение
Кисты предстательной железы и окружающей клетчатки встречаются нечасто. Диагноз кист не может быть установлен на основании клинических или рентгенологических данных [1].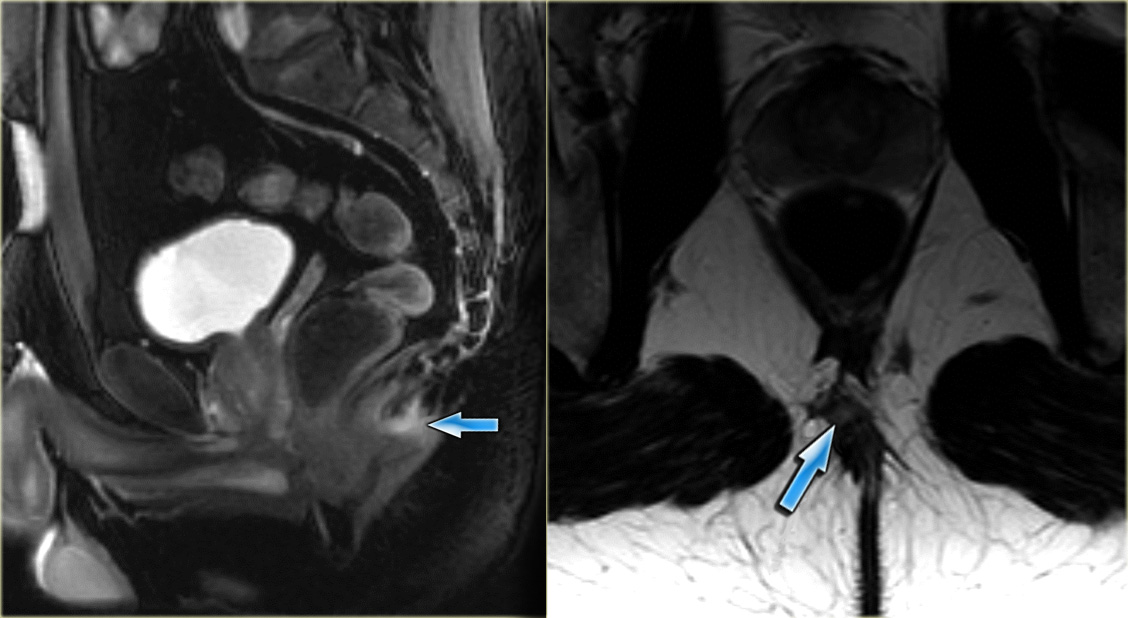 По сведениям McDermott и соавт., кисты предстательной железы легко можно обнаружить с помощью магнитно-резонансного исследования благодаря их типичной локализации [2]. В настоящей работе показано, что ТРУЗИ является надежным методом диагностики данной патологии.
По сведениям McDermott и соавт., кисты предстательной железы легко можно обнаружить с помощью магнитно-резонансного исследования благодаря их типичной локализации [2]. В настоящей работе показано, что ТРУЗИ является надежным методом диагностики данной патологии.
Рис. 8. Ретенционная киста предстательной железы у 69-летнего мужчины.
На косой поперечной сканограмме видна киста с гладкими стенками в периферической зоне.
Рис. 9. У мужчины 66 лет обнаружены гематурия и повышение специфического антигена предстательной железы. Кистозный рак простаты был подтвержден с помощью биопсии под контролем трансректального ультразвукового исследования.
а) На сагиттальном срезе через предстательную железу слева видно кистозное образование неправильной формы с неровными стенками и гипоэхогенным участком в нижнем полюсе этого образования.
б) Косой поперечный срез показывает, что гипоэхогенный участок образования расположен в области нижней стенки кисты слева.
в) Сагиттальный срез, полученный во время проведения биопсии позволяет увидеть направляющие и эхогенное острие иглы.
М — объемное образование, BL — мочевой пузырь, RSV — правый семенной пузырек, APEX — верхушка предстательной железы.
Простатические и перипростатические кисты могут быть врожденными и приобретенными. Врожденные включают в себя кисты предстательной маточки, мюллерова протока, семявыбрасывающего протока, ампулы сосудов семявыносящего протока, кисты семенных пузырьков и врожденные кисты предстательной железы, тогда как к приобретенным относят кисты семявыбрасывающего протока, доброкачественную кистозную гиперплазию, ретенционные кисты, кистозный рак, абсцесс и паразитарные кисты. Диагноз устанавливается прежде всего на основании типичной локализации и характерных очертаний при проведении ТРУЗИ высокого разрешения. Диагноз при некоторых видах кист может быть подтвержден с помощью трансректальной биопсии предстательной железы под контролем ТРУЗИ.
Врожденные кисты
Кисты предстательной маточки — наиболее частый вид врожденных кист предстательной железы. Киста маточки возникает в результате растяжения маточки предстательной железы и располагается по срединной линии позади верхней половины простатический части мочеиспускательного канала. Она происходит из семенного бугорка и соединяется с задней частью уретры. Обычно на сканограммах ТРУЗИ высокого разрешения она имеет гладкие стенки, грушевидную или каплевидную форму с вершиной, обращенной к семенному бугорку, не выступает за основание предстательной железы. Жидкость, аспирированная из кисты, имеет соломенный цвет и не содержит спермы.
Киста маточки возникает в результате растяжения маточки предстательной железы и располагается по срединной линии позади верхней половины простатический части мочеиспускательного канала. Она происходит из семенного бугорка и соединяется с задней частью уретры. Обычно на сканограммах ТРУЗИ высокого разрешения она имеет гладкие стенки, грушевидную или каплевидную форму с вершиной, обращенной к семенному бугорку, не выступает за основание предстательной железы. Жидкость, аспирированная из кисты, имеет соломенный цвет и не содержит спермы.
Киста мюллерова протока возникает из эмбриональных остатков этого протока, которые в норме должны были редуцироваться в ходе развития плода. Она также располагается по срединной линии позади верхней половины простатической части мочеиспускательного канала и соединена с семенным бугорком с помощью стебелька, однако не соединятся с задней частью уретры. При проведении ТРУЗИ ее также можно обнаружить как грушевидную или каплевидную кисту, вершина которой обращена к семенному бугорку и обычно вызывает растяжение капсулы простаты. Камни и мелкие конкременты мюллеровых кист хорошо видны при ТРУЗИ. Конкременты могут вызывать развитие кровотечений в полость кисты, что приводит к повышению эхогенности содержимого кисты. Врожденные кисты ампулы сосудов семявыносящего протока и семявыбрасывающего протока наблюдаются редко и обычно располагаются латерально, вблизи от срединной линии и кзади от простатической части уретры. Эти парамедиальные кисты на сканограммах ТРУЗИ бывает сложно отличить от медиальных кист.
Камни и мелкие конкременты мюллеровых кист хорошо видны при ТРУЗИ. Конкременты могут вызывать развитие кровотечений в полость кисты, что приводит к повышению эхогенности содержимого кисты. Врожденные кисты ампулы сосудов семявыносящего протока и семявыбрасывающего протока наблюдаются редко и обычно располагаются латерально, вблизи от срединной линии и кзади от простатической части уретры. Эти парамедиальные кисты на сканограммах ТРУЗИ бывает сложно отличить от медиальных кист.
Врожденные кисты семенных пузырьков возникают вследствие врожденной атрезии семявыбрасывающего протока. Обычно они проявляются к третьему десятилетию жизни. Симптомами заболевания являются гематурия, гипоспермия, нарушения эякуляции, дискомфорт в промежности после эякуляции и односторонний эпидидимит. Обычно это односторонние кисты и нередко они пролабируют в мочевой пузырь. Кисты располагаются выше предстательной железы на некотором расстоянии от срединной линии. Кистозная жидкость нередко имеет геморрагический характер и содержит неактивные сперматозоиды. На сканограммах ТРУЗИ кисты семенного пузырька обычно располагаются на некотором расстоянии от срединной линии, выше предстательной железы и позади мочевого пузыря. Как правило, киста имеет большие размеры. Всегда можно обнаружить внутренние эхосигналы. Кальцификация стенки кисты выглядит как четко различимый, небольших размеров гиперэхогенный участок.
На сканограммах ТРУЗИ кисты семенного пузырька обычно располагаются на некотором расстоянии от срединной линии, выше предстательной железы и позади мочевого пузыря. Как правило, киста имеет большие размеры. Всегда можно обнаружить внутренние эхосигналы. Кальцификация стенки кисты выглядит как четко различимый, небольших размеров гиперэхогенный участок.
Врожденные кисты предстательной железы располагаются в латеральной доле. Они встречаются редко, сочетаются с другими аномалиями. Признаки таких кист при ТРУЗИ напоминают признаки ретенционных кист. Таким образом визуализировать их сложно, если вообще возможно.
Приобретенные кисты
Доброкачественная кистозная гиперплазия предстательной железы — частое кистозное поражение простаты. Это изменение можно обнаружить в переходной зоне в качестве случайной находки, в большинстве же случаев находят множественные мелкие кисты. Увеличение переходной зоны всегда вызывает сдавление центральной и периферической зон и может создаться впечатление, что киста располагается в этих двух зонах.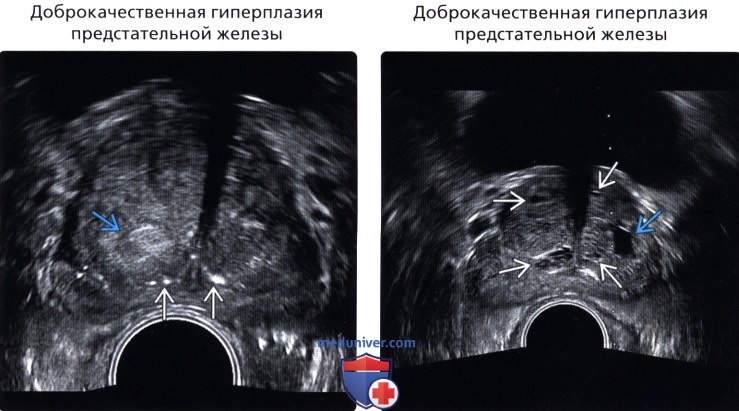 Помимо собственно кистозных изменений с помощью ТРУЗИ можно выявить увеличение переходной зоны, истончение центральной и периферической зон и множественные камни в хирургической капсуле предстательной железы.
Помимо собственно кистозных изменений с помощью ТРУЗИ можно выявить увеличение переходной зоны, истончение центральной и периферической зон и множественные камни в хирургической капсуле предстательной железы.
Большая часть кист семявыбрасывающего протока возникает вследствие его обструкции. Обычно они лежат в месте ожидаемого прохождения семявыбрасывающего протока в предстательной железе. Кистозная дилатация семенного пузырька на той же стороне может быть ключом к диагностике. Вследствие одинаковых ультразвуковых признаков, при проведении ТРУЗИ сложно различить кисты мюллерова протока и кисты предстательной маточки. Помочь в дифференциальной диагностике может игольная аспирация под контролем ТРУЗИ.
Ретенционные кисты предстательной железы развиваются вследствие дилатации железистых долек при приобретенной обструкции мелких протоков. Они могут появиться в любой зоне предстательной железы, но наиболее часто — в периферической. В основе диагностики лежит локализация кист в периферической зоне простаты и отсутствие данных за наличие доброкачественной гиперплазии.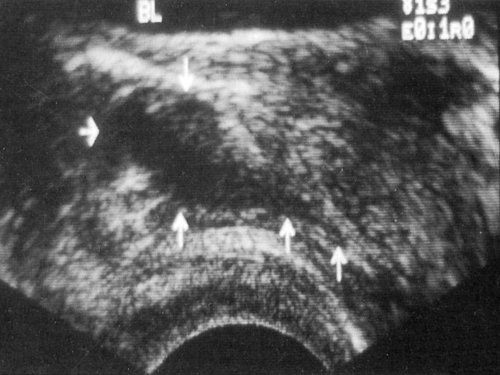
Несмотря на то, что рак предстательной железы — частое заболевание, кистозный рак наблюдается редко. Образование, как правило, характеризуется быстрым ростом, имеет неровные стенки, при ТРУЗИ в полости кисты определяется гипоэхогенный участок неправильной формы. Поэтому, если кисты предстательной железы имеют неровные стенки или гипоэхогенный участок, то необходимо обязательное проведение тонкоигольной биопсии под контролем ТРУЗИ.
Литература
- Nghiem HT, Kellman CM and Sandberg SA, et al. Cystic lesions of the prostate. Radiographics 1990; 10: pp. 635-650.
- McDermott VG, Meakem III TJ and Stolpen AH, et al. Prostatic and peripro-static cysts: findings on MR imaging. AJR 1995; 164: pp. 123-127.
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Киста простаты — причины, симптомы, диагностика и лечение
Киста простаты — это врожденное или приобретенное образование предстательной железы, представляющее собой инкапсулированную полость с жидкостью. Часто небольшие кисты не имеют клинических проявлений, и только у 5% пациентов симптомы включают боль в тазовой области, гемоспермию, болезненное семяизвержение, дизурические расстройства. Золотой стандарт диагностики — ТРУЗИ. Для исключения злокачественного опухолевого процесса выполняют МРТ простаты, исследование крови на уровень ПСА. Тактика ведения варьирует от динамического наблюдения до оперативного вмешательства: ТУР, лазерная марсупиализация, пункция со склерозированием, открытая хирургия.
Общие сведения
Киста простаты встречается менее чем у 1% мужчин. С доступностью способов визуализации, как полагают некоторые исследователи, эта цифра может быть увеличена до 5-8,6%. Врожденная кистозная полость диагностируются в 10% случаев, приобретенная — в 90%.С возрастом вероятность появления данной патологии возрастает. Наибольший риск имеют мужчины, практикующие случайный секс без презерватива. Описаны паразитарные кисты в простате, они встречаются в эндемичных районах и вторичны по отношению к инфекционному заболеванию. Размеры кистозных полостей вариативны и в среднем составляют 0,5-1,2 см. Встречаются гигантские кисты до 7 см, они преимущественно врожденные.
Киста простаты
Причины
Причины появления врожденных и приобретенных кист простаты различаются. В первом случае патология обуславливается аномалиями развития в период эмбриогенеза, во втором — рядом состояний, оказывающих негативное влияние на функционирование предстательной железы:
- Урологические заболевания.
 Длительно существующий хронический простатит с частыми обострениями, фиброз, простатолитиаз приводят к формированию кистозного новообразования. Кисты в железе образуются при некоторых формах рака простаты. У мужчин с ДГПЖ и фоновой атрофией на ультразвуковом исследовании также могут визуализироваться небольшие кистозные полости.
Длительно существующий хронический простатит с частыми обострениями, фиброз, простатолитиаз приводят к формированию кистозного новообразования. Кисты в железе образуются при некоторых формах рака простаты. У мужчин с ДГПЖ и фоновой атрофией на ультразвуковом исследовании также могут визуализироваться небольшие кистозные полости. - Поведенческие факторы. Все, что создает застой крови в органах малого таза (малоподвижный образ жизни, склонность к запорам, отсутствие регулярного семяизвержения) нарушает работу железистых структур органа. Сок предстательной железы сгущается и остается в ацинусах. Дальнейшая секреция приводит к образованию кисты.
- Травматизация. Любые операции на простате могут осложняться воспалительным процессом с разрастанием фиброзной ткани, что негативно влияет на выработку секрета. Предстательную железу можно травмировать при медицинских манипуляциях: цистоскопии, бужировании уретры, катетеризации, при выполнении трансректальной биопсии.
 Полость такой кисты заполнена кровью.
Полость такой кисты заполнена кровью.
Патогенез
Киста простаты может локализоваться в любой ее зоне. Механизм образования зависит от патогенетического фактора. При выраженном воспалении в содержимом кисты присутствуют бактерии, лейкоциты, в этом случае кистозное новообразование — стремление организма отграничить инфекционный процесс.
Неинфекционная киста простаты образуется под воздействием повреждения и сопутствующих процессов пролиферации, направленных на восстановление ткани. Рубцовые изменения не дают выйти секрету наружу, он скапливается в железистых дольках, а затем инкапсулируется. Развивающаяся опухоль сдавливает ацинусы, что приводит к неадекватному дренированию железы.
К врожденной патологии приводит нарушение дифференцировки Мюллеровых протоков на фоне дефицита антимюллерова гормона, вырабатываемого семенниками. Возможными негативными факторами, влияющими на отсутствие редукции этих протоков и низкий уровень АМГ, рассматривают воздействие алкоголя, наркотиков, радиации, некоторых перенесенных заболеваний на ранних сроках беременности. Если образуется несколько многокамерных кист, вероятно формирование сочетанных пороков мочеполовой системы.
Если образуется несколько многокамерных кист, вероятно формирование сочетанных пороков мочеполовой системы.
Классификация
Единой классификации, которая учитывала бы все аспекты, в современной андрологии не разработано. Киста простаты бывает истинной (первичной, врожденной) и ложной (вторичной, приобретенной, ретенционной). Выделяют следующие виды образований:
- Киста срединной линии (Мюллерова протока). Образование располагается по медианной линии над семенным бугорком. Сообщение с мочеиспускательным каналом отсутствует. К срединным кистам также относят кисту предстательной маточки (утрикулярную кисту, расположена ближе к уретре), эякуляторного протока.
- Киста паренхимы. Простая киста простаты, выявляется в виде изолированного поражения в толще железы. Является приобретенной за счет нарушения оттока сока простаты. Сопровождается воспалительными изменениями. Могут быть множественные кисты паренхимы предстательной железы.
 Чаще они локализованы в переходной или периферической зоне.
Чаще они локализованы в переходной или периферической зоне. - Сложные кисты. В эту группу входят инфекционные кисты, в том числе, туберкулезной этиологии, осложненные (гнойные) формы и геморрагические образования (вследствие некроза, инфаркта железы, кровотечения после выполнения биопсии). Локализация любая.
- Кистозная опухоль. Кистозная карцинома — сложная злокачественная опухоль больших размеров, расположена чаще по срединной линии, с вовлечением семенных пузырьков. Цистаденома — редкая доброкачественная опухоль, также происходит из железистого эпителия, в процессе развития образует кистозную полость. Сюда же относят дермоидную простатическую кисту, содержащую элементы кератинизации.
- Киста простаты, вторичная к некоторым заболеваниям. Полость формируется при инфекционных паразитарных заболеваниях (эхинококкоз, шистосомоз). Размеры зависят от длительности инфицирования. Расположение любое.

Симптомы кисты простаты
Клиническая картина зависит от размеров кисты: если она меньше 5 мм, симптомы отсутствуют. Месторасположение кистозного новообразования также оказывает влияние на проявления патологии. При срединной кисте больше 5 см появляются обструктивные и ирритативные симптомы со стороны мочевыводящих путей: частое мочеиспускание малыми порциями, невозможность сразу начать мочевыделение, дискомфорт, чувство неполного опорожнения мочевого пузыря. У некоторых пациентов присутствует гематурия, боли внизу живота, в прямой кишке.
Для кисты эякуляторного протока типичны дизурия, примесь крови в сперме. Если кистозное образование паренхимы простаты давит на шейку мочевого пузыря, появляются расстройства мочеиспускания, при этом киста имеет размер менее 3 см. При всех больших кистах возможны боли при семяизвержении, болезненность в области промежности при сексуальном контакте. У пациентов с сопутствующей патологией, влияющей на ослабление иммунной системы (ВИЧ, сахарный диабет, состояние после химиолучевой терапии), киста простаты способна нагнаиваться с трансформацией в абсцесс. При этом повышается температура до 38-39°С с ознобом, страдает общее самочувствие (слабость, утомляемость), значительно выражены боли в промежности и при акте мочеиспускания.
При этом повышается температура до 38-39°С с ознобом, страдает общее самочувствие (слабость, утомляемость), значительно выражены боли в промежности и при акте мочеиспускания.
Осложнения
Киста простаты поддерживает синдром хронической тазовой боли, что ухудшает качество жизни. При присоединении инфекции у ослабленных пациентов происходит гнойное расплавление тканей. Полость больших размеров сдавливает ткани предстательной железы, что проявляется деформацией органа с диспареунией. У некоторых мужчин происходит разрыв кисты с кровотечением.
Новообразования больших размеров могут приводить к острой и хронической задержке мочи с частыми рецидивирующими инфекциями урогенитального тракта. Кисты предстательной железы рассматривают в качестве причин обструктивной азооспермии при 2-х стороннем поражении. При этом в семявыбрасывающем протоке также формируется кистозная полость.
Диагностика
В большинстве наблюдений киста простаты диагностируется случайно при выполнении исследования по другому поводу, например, при повышении уровня ПСА.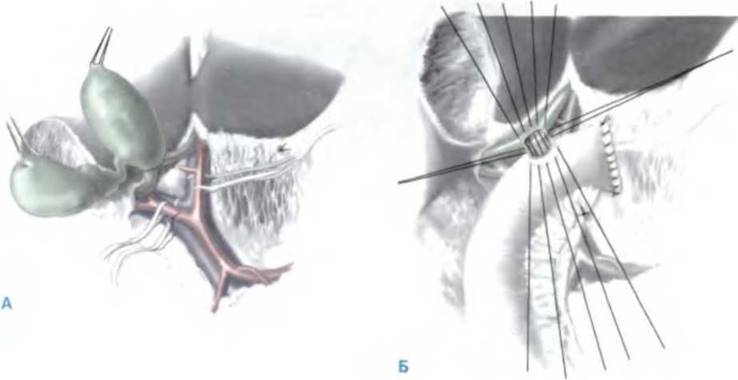 При пальпации кистозная полость округлой формы, эластична, но не всегда пальцевое ректальное исследование обнаруживает кисту. Алгоритм диагностики включает:
При пальпации кистозная полость округлой формы, эластична, но не всегда пальцевое ректальное исследование обнаруживает кисту. Алгоритм диагностики включает:
- Способы визуализации. ТРУЗИ с высокой точностью позволяет установить диагноз; показывает размеры, контуры, плотность содержимого, перегородки. МРТ простаты проводят при подозрении на опухолевую форму заболевания, томограммы демонстрируют взаимоотношение образования с окружающими тканями.
- Лабораторная диагностика. Для определения сопутствующего воспалительного процесса и его причины исследуют секрет предстательной железы. Если в нем повышено количество лейкоцитов, назначают ПЦР-анализы на ЗППП. При кисте эякуляторного протока в спермограмме может выявляться олигоспермия. Посев биоматериала обоснован для определения микрофлоры и ее чувствительности к антибиотикам.
Дифференциальную диагностику проводят с раком предстательной железы. Для этого оценивают кровь на простатспецифический антиген в динамике, при повышении его уровня выполняют трансректальную биопсию. Киста в простате подозрительна на озлокачествление, если ее содержимое неоднородное, есть кальцификация, перегородки.
Киста в простате подозрительна на озлокачествление, если ее содержимое неоднородное, есть кальцификация, перегородки.
Лечение кисты простаты
Маленькие бессимптомные кисты не требуют активной тактики, за ними наблюдают с помощью ультразвукового исследования. Пациентов ведет уролог, но может потребоваться консультация андролога, генетика. Оперативное лечение показано при больших размерах новообразования, при осложнениях, включая ожидаемые. Открытые операции ввиду высокой травматичности редки. Вмешательства, которые могут быть выполнены при кисте простаты:
- Дренирование. Трансректальная или чрезпромежностная пункция выполняется для эвакуации экссудата. С целью предотвращения рецидива по завершении манипуляции вводится склерозант, вызывающий «склеивание» стенок. Полученная жидкость направляется на морфологическое исследование.
- ТУР (TURED). Трансуретральная резекция эякуляторных протоков — один из способов лечения срединных кист простаты при обструктивном виде мужского бесплодия.
 К недостаткам относят вероятность развития повторного стеноза устьев, снижение интенсивности оргазма.
К недостаткам относят вероятность развития повторного стеноза устьев, снижение интенсивности оргазма. - Лазерная марсупиализация. Вскрытие кисты осуществляют гольмиевым лазером с формированием широкого соустья. Доступ — через мочеиспускательный канал, под контролем трансректального ультразвука. Операция малотравматична, имеет меньший процент осложнений, не нарушает оргастические ощущения, так как не затрагивает семенной бугорок.
Прогноз и профилактика
Прогноз для жизни благоприятный при правильной тактике ведения. Профилактика включает здоровый образ жизни, регулярный секс, отказ от случайных половых связей. Посещение уролога, своевременное, адекватное лечение воспалительных заболеваний простаты — важные аспекты в профилактике образования кист. Специалисты рекомендуют избегать ситуаций, провоцирующих конгестивные явления в малом тазу: следить за регулярностью стула, не использовать прерванный половой акт как способ контрацепции, заниматься спортом.
Киста простаты — причины, симптомы, диагностика и лечение
Киста простаты — это врожденное или приобретенное образование предстательной железы, представляющее собой инкапсулированную полость с жидкостью. Часто небольшие кисты не имеют клинических проявлений, и только у 5% пациентов симптомы включают боль в тазовой области, гемоспермию, болезненное семяизвержение, дизурические расстройства. Золотой стандарт диагностики — ТРУЗИ. Для исключения злокачественного опухолевого процесса выполняют МРТ простаты, исследование крови на уровень ПСА. Тактика ведения варьирует от динамического наблюдения до оперативного вмешательства: ТУР, лазерная марсупиализация, пункция со склерозированием, открытая хирургия.
Общие сведения
Киста простаты встречается менее чем у 1% мужчин. С доступностью способов визуализации, как полагают некоторые исследователи, эта цифра может быть увеличена до 5-8,6%. Врожденная кистозная полость диагностируются в 10% случаев, приобретенная — в 90%.С возрастом вероятность появления данной патологии возрастает. Наибольший риск имеют мужчины, практикующие случайный секс без презерватива. Описаны паразитарные кисты в простате, они встречаются в эндемичных районах и вторичны по отношению к инфекционному заболеванию. Размеры кистозных полостей вариативны и в среднем составляют 0,5-1,2 см. Встречаются гигантские кисты до 7 см, они преимущественно врожденные.
Врожденная кистозная полость диагностируются в 10% случаев, приобретенная — в 90%.С возрастом вероятность появления данной патологии возрастает. Наибольший риск имеют мужчины, практикующие случайный секс без презерватива. Описаны паразитарные кисты в простате, они встречаются в эндемичных районах и вторичны по отношению к инфекционному заболеванию. Размеры кистозных полостей вариативны и в среднем составляют 0,5-1,2 см. Встречаются гигантские кисты до 7 см, они преимущественно врожденные.
Киста простаты
Причины
Причины появления врожденных и приобретенных кист простаты различаются. В первом случае патология обуславливается аномалиями развития в период эмбриогенеза, во втором — рядом состояний, оказывающих негативное влияние на функционирование предстательной железы:
- Урологические заболевания. Длительно существующий хронический простатит с частыми обострениями, фиброз, простатолитиаз приводят к формированию кистозного новообразования.
 Кисты в железе образуются при некоторых формах рака простаты. У мужчин с ДГПЖ и фоновой атрофией на ультразвуковом исследовании также могут визуализироваться небольшие кистозные полости.
Кисты в железе образуются при некоторых формах рака простаты. У мужчин с ДГПЖ и фоновой атрофией на ультразвуковом исследовании также могут визуализироваться небольшие кистозные полости. - Поведенческие факторы. Все, что создает застой крови в органах малого таза (малоподвижный образ жизни, склонность к запорам, отсутствие регулярного семяизвержения) нарушает работу железистых структур органа. Сок предстательной железы сгущается и остается в ацинусах. Дальнейшая секреция приводит к образованию кисты.
- Травматизация. Любые операции на простате могут осложняться воспалительным процессом с разрастанием фиброзной ткани, что негативно влияет на выработку секрета. Предстательную железу можно травмировать при медицинских манипуляциях: цистоскопии, бужировании уретры, катетеризации, при выполнении трансректальной биопсии. Полость такой кисты заполнена кровью.
Патогенез
Киста простаты может локализоваться в любой ее зоне. Механизм образования зависит от патогенетического фактора. При выраженном воспалении в содержимом кисты присутствуют бактерии, лейкоциты, в этом случае кистозное новообразование — стремление организма отграничить инфекционный процесс.
Механизм образования зависит от патогенетического фактора. При выраженном воспалении в содержимом кисты присутствуют бактерии, лейкоциты, в этом случае кистозное новообразование — стремление организма отграничить инфекционный процесс.
Неинфекционная киста простаты образуется под воздействием повреждения и сопутствующих процессов пролиферации, направленных на восстановление ткани. Рубцовые изменения не дают выйти секрету наружу, он скапливается в железистых дольках, а затем инкапсулируется. Развивающаяся опухоль сдавливает ацинусы, что приводит к неадекватному дренированию железы.
К врожденной патологии приводит нарушение дифференцировки Мюллеровых протоков на фоне дефицита антимюллерова гормона, вырабатываемого семенниками. Возможными негативными факторами, влияющими на отсутствие редукции этих протоков и низкий уровень АМГ, рассматривают воздействие алкоголя, наркотиков, радиации, некоторых перенесенных заболеваний на ранних сроках беременности. Если образуется несколько многокамерных кист, вероятно формирование сочетанных пороков мочеполовой системы.
Если образуется несколько многокамерных кист, вероятно формирование сочетанных пороков мочеполовой системы.
Классификация
Единой классификации, которая учитывала бы все аспекты, в современной андрологии не разработано. Киста простаты бывает истинной (первичной, врожденной) и ложной (вторичной, приобретенной, ретенционной). Выделяют следующие виды образований:
- Киста срединной линии (Мюллерова протока). Образование располагается по медианной линии над семенным бугорком. Сообщение с мочеиспускательным каналом отсутствует. К срединным кистам также относят кисту предстательной маточки (утрикулярную кисту, расположена ближе к уретре), эякуляторного протока.
- Киста паренхимы. Простая киста простаты, выявляется в виде изолированного поражения в толще железы. Является приобретенной за счет нарушения оттока сока простаты. Сопровождается воспалительными изменениями. Могут быть множественные кисты паренхимы предстательной железы.
 Чаще они локализованы в переходной или периферической зоне.
Чаще они локализованы в переходной или периферической зоне. - Сложные кисты. В эту группу входят инфекционные кисты, в том числе, туберкулезной этиологии, осложненные (гнойные) формы и геморрагические образования (вследствие некроза, инфаркта железы, кровотечения после выполнения биопсии). Локализация любая.
- Кистозная опухоль. Кистозная карцинома — сложная злокачественная опухоль больших размеров, расположена чаще по срединной линии, с вовлечением семенных пузырьков. Цистаденома — редкая доброкачественная опухоль, также происходит из железистого эпителия, в процессе развития образует кистозную полость. Сюда же относят дермоидную простатическую кисту, содержащую элементы кератинизации.
- Киста простаты, вторичная к некоторым заболеваниям. Полость формируется при инфекционных паразитарных заболеваниях (эхинококкоз, шистосомоз). Размеры зависят от длительности инфицирования. Расположение любое.

Симптомы кисты простаты
Клиническая картина зависит от размеров кисты: если она меньше 5 мм, симптомы отсутствуют. Месторасположение кистозного новообразования также оказывает влияние на проявления патологии. При срединной кисте больше 5 см появляются обструктивные и ирритативные симптомы со стороны мочевыводящих путей: частое мочеиспускание малыми порциями, невозможность сразу начать мочевыделение, дискомфорт, чувство неполного опорожнения мочевого пузыря. У некоторых пациентов присутствует гематурия, боли внизу живота, в прямой кишке.
Для кисты эякуляторного протока типичны дизурия, примесь крови в сперме. Если кистозное образование паренхимы простаты давит на шейку мочевого пузыря, появляются расстройства мочеиспускания, при этом киста имеет размер менее 3 см. При всех больших кистах возможны боли при семяизвержении, болезненность в области промежности при сексуальном контакте. У пациентов с сопутствующей патологией, влияющей на ослабление иммунной системы (ВИЧ, сахарный диабет, состояние после химиолучевой терапии), киста простаты способна нагнаиваться с трансформацией в абсцесс.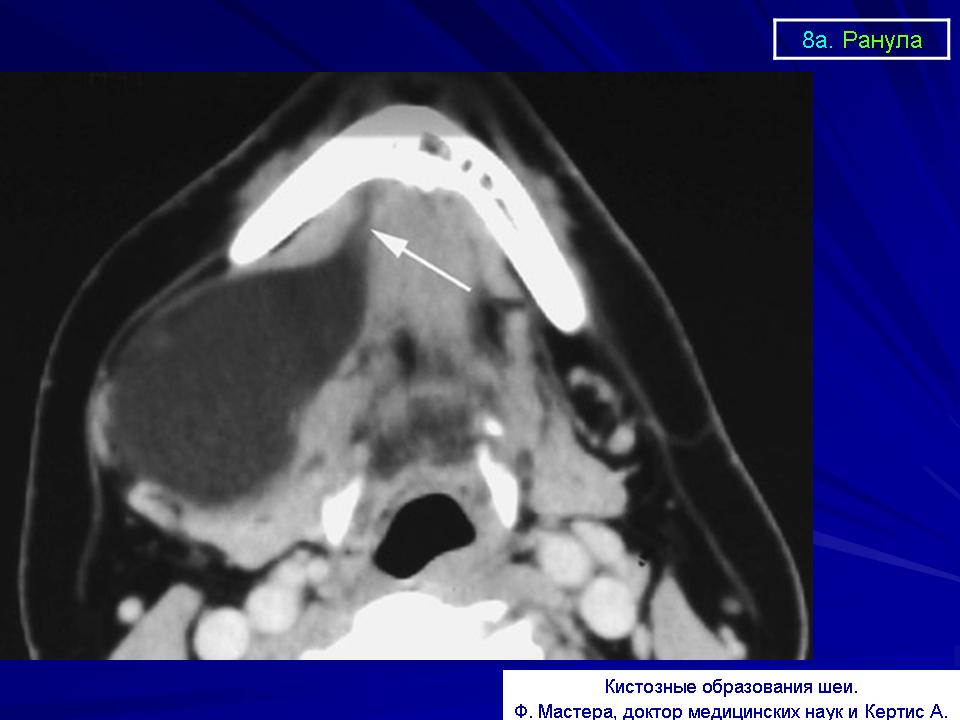 При этом повышается температура до 38-39°С с ознобом, страдает общее самочувствие (слабость, утомляемость), значительно выражены боли в промежности и при акте мочеиспускания.
При этом повышается температура до 38-39°С с ознобом, страдает общее самочувствие (слабость, утомляемость), значительно выражены боли в промежности и при акте мочеиспускания.
Осложнения
Киста простаты поддерживает синдром хронической тазовой боли, что ухудшает качество жизни. При присоединении инфекции у ослабленных пациентов происходит гнойное расплавление тканей. Полость больших размеров сдавливает ткани предстательной железы, что проявляется деформацией органа с диспареунией. У некоторых мужчин происходит разрыв кисты с кровотечением.
Новообразования больших размеров могут приводить к острой и хронической задержке мочи с частыми рецидивирующими инфекциями урогенитального тракта. Кисты предстательной железы рассматривают в качестве причин обструктивной азооспермии при 2-х стороннем поражении. При этом в семявыбрасывающем протоке также формируется кистозная полость.
Диагностика
В большинстве наблюдений киста простаты диагностируется случайно при выполнении исследования по другому поводу, например, при повышении уровня ПСА. При пальпации кистозная полость округлой формы, эластична, но не всегда пальцевое ректальное исследование обнаруживает кисту. Алгоритм диагностики включает:
При пальпации кистозная полость округлой формы, эластична, но не всегда пальцевое ректальное исследование обнаруживает кисту. Алгоритм диагностики включает:
- Способы визуализации. ТРУЗИ с высокой точностью позволяет установить диагноз; показывает размеры, контуры, плотность содержимого, перегородки. МРТ простаты проводят при подозрении на опухолевую форму заболевания, томограммы демонстрируют взаимоотношение образования с окружающими тканями.
- Лабораторная диагностика. Для определения сопутствующего воспалительного процесса и его причины исследуют секрет предстательной железы. Если в нем повышено количество лейкоцитов, назначают ПЦР-анализы на ЗППП. При кисте эякуляторного протока в спермограмме может выявляться олигоспермия. Посев биоматериала обоснован для определения микрофлоры и ее чувствительности к антибиотикам.
Дифференциальную диагностику проводят с раком предстательной железы. Для этого оценивают кровь на простатспецифический антиген в динамике, при повышении его уровня выполняют трансректальную биопсию. Киста в простате подозрительна на озлокачествление, если ее содержимое неоднородное, есть кальцификация, перегородки.
Киста в простате подозрительна на озлокачествление, если ее содержимое неоднородное, есть кальцификация, перегородки.
Лечение кисты простаты
Маленькие бессимптомные кисты не требуют активной тактики, за ними наблюдают с помощью ультразвукового исследования. Пациентов ведет уролог, но может потребоваться консультация андролога, генетика. Оперативное лечение показано при больших размерах новообразования, при осложнениях, включая ожидаемые. Открытые операции ввиду высокой травматичности редки. Вмешательства, которые могут быть выполнены при кисте простаты:
- Дренирование. Трансректальная или чрезпромежностная пункция выполняется для эвакуации экссудата. С целью предотвращения рецидива по завершении манипуляции вводится склерозант, вызывающий «склеивание» стенок. Полученная жидкость направляется на морфологическое исследование.
- ТУР (TURED). Трансуретральная резекция эякуляторных протоков — один из способов лечения срединных кист простаты при обструктивном виде мужского бесплодия.
 К недостаткам относят вероятность развития повторного стеноза устьев, снижение интенсивности оргазма.
К недостаткам относят вероятность развития повторного стеноза устьев, снижение интенсивности оргазма. - Лазерная марсупиализация. Вскрытие кисты осуществляют гольмиевым лазером с формированием широкого соустья. Доступ — через мочеиспускательный канал, под контролем трансректального ультразвука. Операция малотравматична, имеет меньший процент осложнений, не нарушает оргастические ощущения, так как не затрагивает семенной бугорок.
Прогноз и профилактика
Прогноз для жизни благоприятный при правильной тактике ведения. Профилактика включает здоровый образ жизни, регулярный секс, отказ от случайных половых связей. Посещение уролога, своевременное, адекватное лечение воспалительных заболеваний простаты — важные аспекты в профилактике образования кист. Специалисты рекомендуют избегать ситуаций, провоцирующих конгестивные явления в малом тазу: следить за регулярностью стула, не использовать прерванный половой акт как способ контрацепции, заниматься спортом.
Киста простаты — причины, симптомы, диагностика и лечение
Киста простаты — это врожденное или приобретенное образование предстательной железы, представляющее собой инкапсулированную полость с жидкостью. Часто небольшие кисты не имеют клинических проявлений, и только у 5% пациентов симптомы включают боль в тазовой области, гемоспермию, болезненное семяизвержение, дизурические расстройства. Золотой стандарт диагностики — ТРУЗИ. Для исключения злокачественного опухолевого процесса выполняют МРТ простаты, исследование крови на уровень ПСА. Тактика ведения варьирует от динамического наблюдения до оперативного вмешательства: ТУР, лазерная марсупиализация, пункция со склерозированием, открытая хирургия.
Общие сведения
Киста простаты встречается менее чем у 1% мужчин. С доступностью способов визуализации, как полагают некоторые исследователи, эта цифра может быть увеличена до 5-8,6%. Врожденная кистозная полость диагностируются в 10% случаев, приобретенная — в 90%.С возрастом вероятность появления данной патологии возрастает. Наибольший риск имеют мужчины, практикующие случайный секс без презерватива. Описаны паразитарные кисты в простате, они встречаются в эндемичных районах и вторичны по отношению к инфекционному заболеванию. Размеры кистозных полостей вариативны и в среднем составляют 0,5-1,2 см. Встречаются гигантские кисты до 7 см, они преимущественно врожденные.
Врожденная кистозная полость диагностируются в 10% случаев, приобретенная — в 90%.С возрастом вероятность появления данной патологии возрастает. Наибольший риск имеют мужчины, практикующие случайный секс без презерватива. Описаны паразитарные кисты в простате, они встречаются в эндемичных районах и вторичны по отношению к инфекционному заболеванию. Размеры кистозных полостей вариативны и в среднем составляют 0,5-1,2 см. Встречаются гигантские кисты до 7 см, они преимущественно врожденные.
Киста простаты
Причины
Причины появления врожденных и приобретенных кист простаты различаются. В первом случае патология обуславливается аномалиями развития в период эмбриогенеза, во втором — рядом состояний, оказывающих негативное влияние на функционирование предстательной железы:
- Урологические заболевания. Длительно существующий хронический простатит с частыми обострениями, фиброз, простатолитиаз приводят к формированию кистозного новообразования. Кисты в железе образуются при некоторых формах рака простаты. У мужчин с ДГПЖ и фоновой атрофией на ультразвуковом исследовании также могут визуализироваться небольшие кистозные полости.
- Поведенческие факторы. Все, что создает застой крови в органах малого таза (малоподвижный образ жизни, склонность к запорам, отсутствие регулярного семяизвержения) нарушает работу железистых структур органа. Сок предстательной железы сгущается и остается в ацинусах. Дальнейшая секреция приводит к образованию кисты.
- Травматизация. Любые операции на простате могут осложняться воспалительным процессом с разрастанием фиброзной ткани, что негативно влияет на выработку секрета. Предстательную железу можно травмировать при медицинских манипуляциях: цистоскопии, бужировании уретры, катетеризации, при выполнении трансректальной биопсии. Полость такой кисты заполнена кровью.
Патогенез
Киста простаты может локализоваться в любой ее зоне. Механизм образования зависит от патогенетического фактора. При выраженном воспалении в содержимом кисты присутствуют бактерии, лейкоциты, в этом случае кистозное новообразование — стремление организма отграничить инфекционный процесс.
Неинфекционная киста простаты образуется под воздействием повреждения и сопутствующих процессов пролиферации, направленных на восстановление ткани. Рубцовые изменения не дают выйти секрету наружу, он скапливается в железистых дольках, а затем инкапсулируется. Развивающаяся опухоль сдавливает ацинусы, что приводит к неадекватному дренированию железы.
К врожденной патологии приводит нарушение дифференцировки Мюллеровых протоков на фоне дефицита антимюллерова гормона, вырабатываемого семенниками. Возможными негативными факторами, влияющими на отсутствие редукции этих протоков и низкий уровень АМГ, рассматривают воздействие алкоголя, наркотиков, радиации, некоторых перенесенных заболеваний на ранних сроках беременности. Если образуется несколько многокамерных кист, вероятно формирование сочетанных пороков мочеполовой системы.
Классификация
Единой классификации, которая учитывала бы все аспекты, в современной андрологии не разработано. Киста простаты бывает истинной (первичной, врожденной) и ложной (вторичной, приобретенной, ретенционной). Выделяют следующие виды образований:
- Киста срединной линии (Мюллерова протока). Образование располагается по медианной линии над семенным бугорком. Сообщение с мочеиспускательным каналом отсутствует. К срединным кистам также относят кисту предстательной маточки (утрикулярную кисту, расположена ближе к уретре), эякуляторного протока.
- Киста паренхимы. Простая киста простаты, выявляется в виде изолированного поражения в толще железы. Является приобретенной за счет нарушения оттока сока простаты. Сопровождается воспалительными изменениями. Могут быть множественные кисты паренхимы предстательной железы. Чаще они локализованы в переходной или периферической зоне.
- Сложные кисты. В эту группу входят инфекционные кисты, в том числе, туберкулезной этиологии, осложненные (гнойные) формы и геморрагические образования (вследствие некроза, инфаркта железы, кровотечения после выполнения биопсии). Локализация любая.
- Кистозная опухоль. Кистозная карцинома — сложная злокачественная опухоль больших размеров, расположена чаще по срединной линии, с вовлечением семенных пузырьков. Цистаденома — редкая доброкачественная опухоль, также происходит из железистого эпителия, в процессе развития образует кистозную полость. Сюда же относят дермоидную простатическую кисту, содержащую элементы кератинизации.
- Киста простаты, вторичная к некоторым заболеваниям. Полость формируется при инфекционных паразитарных заболеваниях (эхинококкоз, шистосомоз). Размеры зависят от длительности инфицирования. Расположение любое.
Симптомы кисты простаты
Клиническая картина зависит от размеров кисты: если она меньше 5 мм, симптомы отсутствуют. Месторасположение кистозного новообразования также оказывает влияние на проявления патологии. При срединной кисте больше 5 см появляются обструктивные и ирритативные симптомы со стороны мочевыводящих путей: частое мочеиспускание малыми порциями, невозможность сразу начать мочевыделение, дискомфорт, чувство неполного опорожнения мочевого пузыря. У некоторых пациентов присутствует гематурия, боли внизу живота, в прямой кишке.
Для кисты эякуляторного протока типичны дизурия, примесь крови в сперме. Если кистозное образование паренхимы простаты давит на шейку мочевого пузыря, появляются расстройства мочеиспускания, при этом киста имеет размер менее 3 см. При всех больших кистах возможны боли при семяизвержении, болезненность в области промежности при сексуальном контакте. У пациентов с сопутствующей патологией, влияющей на ослабление иммунной системы (ВИЧ, сахарный диабет, состояние после химиолучевой терапии), киста простаты способна нагнаиваться с трансформацией в абсцесс. При этом повышается температура до 38-39°С с ознобом, страдает общее самочувствие (слабость, утомляемость), значительно выражены боли в промежности и при акте мочеиспускания.
Осложнения
Киста простаты поддерживает синдром хронической тазовой боли, что ухудшает качество жизни. При присоединении инфекции у ослабленных пациентов происходит гнойное расплавление тканей. Полость больших размеров сдавливает ткани предстательной железы, что проявляется деформацией органа с диспареунией. У некоторых мужчин происходит разрыв кисты с кровотечением.
Новообразования больших размеров могут приводить к острой и хронической задержке мочи с частыми рецидивирующими инфекциями урогенитального тракта. Кисты предстательной железы рассматривают в качестве причин обструктивной азооспермии при 2-х стороннем поражении. При этом в семявыбрасывающем протоке также формируется кистозная полость.
Диагностика
В большинстве наблюдений киста простаты диагностируется случайно при выполнении исследования по другому поводу, например, при повышении уровня ПСА. При пальпации кистозная полость округлой формы, эластична, но не всегда пальцевое ректальное исследование обнаруживает кисту. Алгоритм диагностики включает:
- Способы визуализации. ТРУЗИ с высокой точностью позволяет установить диагноз; показывает размеры, контуры, плотность содержимого, перегородки. МРТ простаты проводят при подозрении на опухолевую форму заболевания, томограммы демонстрируют взаимоотношение образования с окружающими тканями.
- Лабораторная диагностика. Для определения сопутствующего воспалительного процесса и его причины исследуют секрет предстательной железы. Если в нем повышено количество лейкоцитов, назначают ПЦР-анализы на ЗППП. При кисте эякуляторного протока в спермограмме может выявляться олигоспермия. Посев биоматериала обоснован для определения микрофлоры и ее чувствительности к антибиотикам.
Дифференциальную диагностику проводят с раком предстательной железы. Для этого оценивают кровь на простатспецифический антиген в динамике, при повышении его уровня выполняют трансректальную биопсию. Киста в простате подозрительна на озлокачествление, если ее содержимое неоднородное, есть кальцификация, перегородки.
Лечение кисты простаты
Маленькие бессимптомные кисты не требуют активной тактики, за ними наблюдают с помощью ультразвукового исследования. Пациентов ведет уролог, но может потребоваться консультация андролога, генетика. Оперативное лечение показано при больших размерах новообразования, при осложнениях, включая ожидаемые. Открытые операции ввиду высокой травматичности редки. Вмешательства, которые могут быть выполнены при кисте простаты:
- Дренирование. Трансректальная или чрезпромежностная пункция выполняется для эвакуации экссудата. С целью предотвращения рецидива по завершении манипуляции вводится склерозант, вызывающий «склеивание» стенок. Полученная жидкость направляется на морфологическое исследование.
- ТУР (TURED). Трансуретральная резекция эякуляторных протоков — один из способов лечения срединных кист простаты при обструктивном виде мужского бесплодия. К недостаткам относят вероятность развития повторного стеноза устьев, снижение интенсивности оргазма.
- Лазерная марсупиализация. Вскрытие кисты осуществляют гольмиевым лазером с формированием широкого соустья. Доступ — через мочеиспускательный канал, под контролем трансректального ультразвука. Операция малотравматична, имеет меньший процент осложнений, не нарушает оргастические ощущения, так как не затрагивает семенной бугорок.
Прогноз и профилактика
Прогноз для жизни благоприятный при правильной тактике ведения. Профилактика включает здоровый образ жизни, регулярный секс, отказ от случайных половых связей. Посещение уролога, своевременное, адекватное лечение воспалительных заболеваний простаты — важные аспекты в профилактике образования кист. Специалисты рекомендуют избегать ситуаций, провоцирующих конгестивные явления в малом тазу: следить за регулярностью стула, не использовать прерванный половой акт как способ контрацепции, заниматься спортом.
Киста простаты — причины, симптомы, диагностика и лечение
Киста простаты — это врожденное или приобретенное образование предстательной железы, представляющее собой инкапсулированную полость с жидкостью. Часто небольшие кисты не имеют клинических проявлений, и только у 5% пациентов симптомы включают боль в тазовой области, гемоспермию, болезненное семяизвержение, дизурические расстройства. Золотой стандарт диагностики — ТРУЗИ. Для исключения злокачественного опухолевого процесса выполняют МРТ простаты, исследование крови на уровень ПСА. Тактика ведения варьирует от динамического наблюдения до оперативного вмешательства: ТУР, лазерная марсупиализация, пункция со склерозированием, открытая хирургия.
Общие сведения
Киста простаты встречается менее чем у 1% мужчин. С доступностью способов визуализации, как полагают некоторые исследователи, эта цифра может быть увеличена до 5-8,6%. Врожденная кистозная полость диагностируются в 10% случаев, приобретенная — в 90%.С возрастом вероятность появления данной патологии возрастает. Наибольший риск имеют мужчины, практикующие случайный секс без презерватива. Описаны паразитарные кисты в простате, они встречаются в эндемичных районах и вторичны по отношению к инфекционному заболеванию. Размеры кистозных полостей вариативны и в среднем составляют 0,5-1,2 см. Встречаются гигантские кисты до 7 см, они преимущественно врожденные.
Киста простаты
Причины
Причины появления врожденных и приобретенных кист простаты различаются. В первом случае патология обуславливается аномалиями развития в период эмбриогенеза, во втором — рядом состояний, оказывающих негативное влияние на функционирование предстательной железы:
- Урологические заболевания. Длительно существующий хронический простатит с частыми обострениями, фиброз, простатолитиаз приводят к формированию кистозного новообразования. Кисты в железе образуются при некоторых формах рака простаты. У мужчин с ДГПЖ и фоновой атрофией на ультразвуковом исследовании также могут визуализироваться небольшие кистозные полости.
- Поведенческие факторы. Все, что создает застой крови в органах малого таза (малоподвижный образ жизни, склонность к запорам, отсутствие регулярного семяизвержения) нарушает работу железистых структур органа. Сок предстательной железы сгущается и остается в ацинусах. Дальнейшая секреция приводит к образованию кисты.
- Травматизация. Любые операции на простате могут осложняться воспалительным процессом с разрастанием фиброзной ткани, что негативно влияет на выработку секрета. Предстательную железу можно травмировать при медицинских манипуляциях: цистоскопии, бужировании уретры, катетеризации, при выполнении трансректальной биопсии. Полость такой кисты заполнена кровью.
Патогенез
Киста простаты может локализоваться в любой ее зоне. Механизм образования зависит от патогенетического фактора. При выраженном воспалении в содержимом кисты присутствуют бактерии, лейкоциты, в этом случае кистозное новообразование — стремление организма отграничить инфекционный процесс.
Неинфекционная киста простаты образуется под воздействием повреждения и сопутствующих процессов пролиферации, направленных на восстановление ткани. Рубцовые изменения не дают выйти секрету наружу, он скапливается в железистых дольках, а затем инкапсулируется. Развивающаяся опухоль сдавливает ацинусы, что приводит к неадекватному дренированию железы.
К врожденной патологии приводит нарушение дифференцировки Мюллеровых протоков на фоне дефицита антимюллерова гормона, вырабатываемого семенниками. Возможными негативными факторами, влияющими на отсутствие редукции этих протоков и низкий уровень АМГ, рассматривают воздействие алкоголя, наркотиков, радиации, некоторых перенесенных заболеваний на ранних сроках беременности. Если образуется несколько многокамерных кист, вероятно формирование сочетанных пороков мочеполовой системы.
Классификация
Единой классификации, которая учитывала бы все аспекты, в современной андрологии не разработано. Киста простаты бывает истинной (первичной, врожденной) и ложной (вторичной, приобретенной, ретенционной). Выделяют следующие виды образований:
- Киста срединной линии (Мюллерова протока). Образование располагается по медианной линии над семенным бугорком. Сообщение с мочеиспускательным каналом отсутствует. К срединным кистам также относят кисту предстательной маточки (утрикулярную кисту, расположена ближе к уретре), эякуляторного протока.
- Киста паренхимы. Простая киста простаты, выявляется в виде изолированного поражения в толще железы. Является приобретенной за счет нарушения оттока сока простаты. Сопровождается воспалительными изменениями. Могут быть множественные кисты паренхимы предстательной железы. Чаще они локализованы в переходной или периферической зоне.
- Сложные кисты. В эту группу входят инфекционные кисты, в том числе, туберкулезной этиологии, осложненные (гнойные) формы и геморрагические образования (вследствие некроза, инфаркта железы, кровотечения после выполнения биопсии). Локализация любая.
- Кистозная опухоль. Кистозная карцинома — сложная злокачественная опухоль больших размеров, расположена чаще по срединной линии, с вовлечением семенных пузырьков. Цистаденома — редкая доброкачественная опухоль, также происходит из железистого эпителия, в процессе развития образует кистозную полость. Сюда же относят дермоидную простатическую кисту, содержащую элементы кератинизации.
- Киста простаты, вторичная к некоторым заболеваниям. Полость формируется при инфекционных паразитарных заболеваниях (эхинококкоз, шистосомоз). Размеры зависят от длительности инфицирования. Расположение любое.
Симптомы кисты простаты
Клиническая картина зависит от размеров кисты: если она меньше 5 мм, симптомы отсутствуют. Месторасположение кистозного новообразования также оказывает влияние на проявления патологии. При срединной кисте больше 5 см появляются обструктивные и ирритативные симптомы со стороны мочевыводящих путей: частое мочеиспускание малыми порциями, невозможность сразу начать мочевыделение, дискомфорт, чувство неполного опорожнения мочевого пузыря. У некоторых пациентов присутствует гематурия, боли внизу живота, в прямой кишке.
Для кисты эякуляторного протока типичны дизурия, примесь крови в сперме. Если кистозное образование паренхимы простаты давит на шейку мочевого пузыря, появляются расстройства мочеиспускания, при этом киста имеет размер менее 3 см. При всех больших кистах возможны боли при семяизвержении, болезненность в области промежности при сексуальном контакте. У пациентов с сопутствующей патологией, влияющей на ослабление иммунной системы (ВИЧ, сахарный диабет, состояние после химиолучевой терапии), киста простаты способна нагнаиваться с трансформацией в абсцесс. При этом повышается температура до 38-39°С с ознобом, страдает общее самочувствие (слабость, утомляемость), значительно выражены боли в промежности и при акте мочеиспускания.
Осложнения
Киста простаты поддерживает синдром хронической тазовой боли, что ухудшает качество жизни. При присоединении инфекции у ослабленных пациентов происходит гнойное расплавление тканей. Полость больших размеров сдавливает ткани предстательной железы, что проявляется деформацией органа с диспареунией. У некоторых мужчин происходит разрыв кисты с кровотечением.
Новообразования больших размеров могут приводить к острой и хронической задержке мочи с частыми рецидивирующими инфекциями урогенитального тракта. Кисты предстательной железы рассматривают в качестве причин обструктивной азооспермии при 2-х стороннем поражении. При этом в семявыбрасывающем протоке также формируется кистозная полость.
Диагностика
В большинстве наблюдений киста простаты диагностируется случайно при выполнении исследования по другому поводу, например, при повышении уровня ПСА. При пальпации кистозная полость округлой формы, эластична, но не всегда пальцевое ректальное исследование обнаруживает кисту. Алгоритм диагностики включает:
- Способы визуализации. ТРУЗИ с высокой точностью позволяет установить диагноз; показывает размеры, контуры, плотность содержимого, перегородки. МРТ простаты проводят при подозрении на опухолевую форму заболевания, томограммы демонстрируют взаимоотношение образования с окружающими тканями.
- Лабораторная диагностика. Для определения сопутствующего воспалительного процесса и его причины исследуют секрет предстательной железы. Если в нем повышено количество лейкоцитов, назначают ПЦР-анализы на ЗППП. При кисте эякуляторного протока в спермограмме может выявляться олигоспермия. Посев биоматериала обоснован для определения микрофлоры и ее чувствительности к антибиотикам.
Дифференциальную диагностику проводят с раком предстательной железы. Для этого оценивают кровь на простатспецифический антиген в динамике, при повышении его уровня выполняют трансректальную биопсию. Киста в простате подозрительна на озлокачествление, если ее содержимое неоднородное, есть кальцификация, перегородки.
Лечение кисты простаты
Маленькие бессимптомные кисты не требуют активной тактики, за ними наблюдают с помощью ультразвукового исследования. Пациентов ведет уролог, но может потребоваться консультация андролога, генетика. Оперативное лечение показано при больших размерах новообразования, при осложнениях, включая ожидаемые. Открытые операции ввиду высокой травматичности редки. Вмешательства, которые могут быть выполнены при кисте простаты:
- Дренирование. Трансректальная или чрезпромежностная пункция выполняется для эвакуации экссудата. С целью предотвращения рецидива по завершении манипуляции вводится склерозант, вызывающий «склеивание» стенок. Полученная жидкость направляется на морфологическое исследование.
- ТУР (TURED). Трансуретральная резекция эякуляторных протоков — один из способов лечения срединных кист простаты при обструктивном виде мужского бесплодия. К недостаткам относят вероятность развития повторного стеноза устьев, снижение интенсивности оргазма.
- Лазерная марсупиализация. Вскрытие кисты осуществляют гольмиевым лазером с формированием широкого соустья. Доступ — через мочеиспускательный канал, под контролем трансректального ультразвука. Операция малотравматична, имеет меньший процент осложнений, не нарушает оргастические ощущения, так как не затрагивает семенной бугорок.
Прогноз и профилактика
Прогноз для жизни благоприятный при правильной тактике ведения. Профилактика включает здоровый образ жизни, регулярный секс, отказ от случайных половых связей. Посещение уролога, своевременное, адекватное лечение воспалительных заболеваний простаты — важные аспекты в профилактике образования кист. Специалисты рекомендуют избегать ситуаций, провоцирующих конгестивные явления в малом тазу: следить за регулярностью стула, не использовать прерванный половой акт как способ контрацепции, заниматься спортом.
Киста простаты — причины, симптомы, диагностика и лечение
Киста простаты — это врожденное или приобретенное образование предстательной железы, представляющее собой инкапсулированную полость с жидкостью. Часто небольшие кисты не имеют клинических проявлений, и только у 5% пациентов симптомы включают боль в тазовой области, гемоспермию, болезненное семяизвержение, дизурические расстройства. Золотой стандарт диагностики — ТРУЗИ. Для исключения злокачественного опухолевого процесса выполняют МРТ простаты, исследование крови на уровень ПСА. Тактика ведения варьирует от динамического наблюдения до оперативного вмешательства: ТУР, лазерная марсупиализация, пункция со склерозированием, открытая хирургия.
Общие сведения
Киста простаты встречается менее чем у 1% мужчин. С доступностью способов визуализации, как полагают некоторые исследователи, эта цифра может быть увеличена до 5-8,6%. Врожденная кистозная полость диагностируются в 10% случаев, приобретенная — в 90%.С возрастом вероятность появления данной патологии возрастает. Наибольший риск имеют мужчины, практикующие случайный секс без презерватива. Описаны паразитарные кисты в простате, они встречаются в эндемичных районах и вторичны по отношению к инфекционному заболеванию. Размеры кистозных полостей вариативны и в среднем составляют 0,5-1,2 см. Встречаются гигантские кисты до 7 см, они преимущественно врожденные.
Киста простаты
Причины
Причины появления врожденных и приобретенных кист простаты различаются. В первом случае патология обуславливается аномалиями развития в период эмбриогенеза, во втором — рядом состояний, оказывающих негативное влияние на функционирование предстательной железы:
- Урологические заболевания. Длительно существующий хронический простатит с частыми обострениями, фиброз, простатолитиаз приводят к формированию кистозного новообразования. Кисты в железе образуются при некоторых формах рака простаты. У мужчин с ДГПЖ и фоновой атрофией на ультразвуковом исследовании также могут визуализироваться небольшие кистозные полости.
- Поведенческие факторы. Все, что создает застой крови в органах малого таза (малоподвижный образ жизни, склонность к запорам, отсутствие регулярного семяизвержения) нарушает работу железистых структур органа. Сок предстательной железы сгущается и остается в ацинусах. Дальнейшая секреция приводит к образованию кисты.
- Травматизация. Любые операции на простате могут осложняться воспалительным процессом с разрастанием фиброзной ткани, что негативно влияет на выработку секрета. Предстательную железу можно травмировать при медицинских манипуляциях: цистоскопии, бужировании уретры, катетеризации, при выполнении трансректальной биопсии. Полость такой кисты заполнена кровью.
Патогенез
Киста простаты может локализоваться в любой ее зоне. Механизм образования зависит от патогенетического фактора. При выраженном воспалении в содержимом кисты присутствуют бактерии, лейкоциты, в этом случае кистозное новообразование — стремление организма отграничить инфекционный процесс.
Неинфекционная киста простаты образуется под воздействием повреждения и сопутствующих процессов пролиферации, направленных на восстановление ткани. Рубцовые изменения не дают выйти секрету наружу, он скапливается в железистых дольках, а затем инкапсулируется. Развивающаяся опухоль сдавливает ацинусы, что приводит к неадекватному дренированию железы.
К врожденной патологии приводит нарушение дифференцировки Мюллеровых протоков на фоне дефицита антимюллерова гормона, вырабатываемого семенниками. Возможными негативными факторами, влияющими на отсутствие редукции этих протоков и низкий уровень АМГ, рассматривают воздействие алкоголя, наркотиков, радиации, некоторых перенесенных заболеваний на ранних сроках беременности. Если образуется несколько многокамерных кист, вероятно формирование сочетанных пороков мочеполовой системы.
Классификация
Единой классификации, которая учитывала бы все аспекты, в современной андрологии не разработано. Киста простаты бывает истинной (первичной, врожденной) и ложной (вторичной, приобретенной, ретенционной). Выделяют следующие виды образований:
- Киста срединной линии (Мюллерова протока). Образование располагается по медианной линии над семенным бугорком. Сообщение с мочеиспускательным каналом отсутствует. К срединным кистам также относят кисту предстательной маточки (утрикулярную кисту, расположена ближе к уретре), эякуляторного протока.
- Киста паренхимы. Простая киста простаты, выявляется в виде изолированного поражения в толще железы. Является приобретенной за счет нарушения оттока сока простаты. Сопровождается воспалительными изменениями. Могут быть множественные кисты паренхимы предстательной железы. Чаще они локализованы в переходной или периферической зоне.
- Сложные кисты. В эту группу входят инфекционные кисты, в том числе, туберкулезной этиологии, осложненные (гнойные) формы и геморрагические образования (вследствие некроза, инфаркта железы, кровотечения после выполнения биопсии). Локализация любая.
- Кистозная опухоль. Кистозная карцинома — сложная злокачественная опухоль больших размеров, расположена чаще по срединной линии, с вовлечением семенных пузырьков. Цистаденома — редкая доброкачественная опухоль, также происходит из железистого эпителия, в процессе развития образует кистозную полость. Сюда же относят дермоидную простатическую кисту, содержащую элементы кератинизации.
- Киста простаты, вторичная к некоторым заболеваниям. Полость формируется при инфекционных паразитарных заболеваниях (эхинококкоз, шистосомоз). Размеры зависят от длительности инфицирования. Расположение любое.
Симптомы кисты простаты
Клиническая картина зависит от размеров кисты: если она меньше 5 мм, симптомы отсутствуют. Месторасположение кистозного новообразования также оказывает влияние на проявления патологии. При срединной кисте больше 5 см появляются обструктивные и ирритативные симптомы со стороны мочевыводящих путей: частое мочеиспускание малыми порциями, невозможность сразу начать мочевыделение, дискомфорт, чувство неполного опорожнения мочевого пузыря. У некоторых пациентов присутствует гематурия, боли внизу живота, в прямой кишке.
Для кисты эякуляторного протока типичны дизурия, примесь крови в сперме. Если кистозное образование паренхимы простаты давит на шейку мочевого пузыря, появляются расстройства мочеиспускания, при этом киста имеет размер менее 3 см. При всех больших кистах возможны боли при семяизвержении, болезненность в области промежности при сексуальном контакте. У пациентов с сопутствующей патологией, влияющей на ослабление иммунной системы (ВИЧ, сахарный диабет, состояние после химиолучевой терапии), киста простаты способна нагнаиваться с трансформацией в абсцесс. При этом повышается температура до 38-39°С с ознобом, страдает общее самочувствие (слабость, утомляемость), значительно выражены боли в промежности и при акте мочеиспускания.
Осложнения
Киста простаты поддерживает синдром хронической тазовой боли, что ухудшает качество жизни. При присоединении инфекции у ослабленных пациентов происходит гнойное расплавление тканей. Полость больших размеров сдавливает ткани предстательной железы, что проявляется деформацией органа с диспареунией. У некоторых мужчин происходит разрыв кисты с кровотечением.
Новообразования больших размеров могут приводить к острой и хронической задержке мочи с частыми рецидивирующими инфекциями урогенитального тракта. Кисты предстательной железы рассматривают в качестве причин обструктивной азооспермии при 2-х стороннем поражении. При этом в семявыбрасывающем протоке также формируется кистозная полость.
Диагностика
В большинстве наблюдений киста простаты диагностируется случайно при выполнении исследования по другому поводу, например, при повышении уровня ПСА. При пальпации кистозная полость округлой формы, эластична, но не всегда пальцевое ректальное исследование обнаруживает кисту. Алгоритм диагностики включает:
- Способы визуализации. ТРУЗИ с высокой точностью позволяет установить диагноз; показывает размеры, контуры, плотность содержимого, перегородки. МРТ простаты проводят при подозрении на опухолевую форму заболевания, томограммы демонстрируют взаимоотношение образования с окружающими тканями.
- Лабораторная диагностика. Для определения сопутствующего воспалительного процесса и его причины исследуют секрет предстательной железы. Если в нем повышено количество лейкоцитов, назначают ПЦР-анализы на ЗППП. При кисте эякуляторного протока в спермограмме может выявляться олигоспермия. Посев биоматериала обоснован для определения микрофлоры и ее чувствительности к антибиотикам.
Дифференциальную диагностику проводят с раком предстательной железы. Для этого оценивают кровь на простатспецифический антиген в динамике, при повышении его уровня выполняют трансректальную биопсию. Киста в простате подозрительна на озлокачествление, если ее содержимое неоднородное, есть кальцификация, перегородки.
Лечение кисты простаты
Маленькие бессимптомные кисты не требуют активной тактики, за ними наблюдают с помощью ультразвукового исследования. Пациентов ведет уролог, но может потребоваться консультация андролога, генетика. Оперативное лечение показано при больших размерах новообразования, при осложнениях, включая ожидаемые. Открытые операции ввиду высокой травматичности редки. Вмешательства, которые могут быть выполнены при кисте простаты:
- Дренирование. Трансректальная или чрезпромежностная пункция выполняется для эвакуации экссудата. С целью предотвращения рецидива по завершении манипуляции вводится склерозант, вызывающий «склеивание» стенок. Полученная жидкость направляется на морфологическое исследование.
- ТУР (TURED). Трансуретральная резекция эякуляторных протоков — один из способов лечения срединных кист простаты при обструктивном виде мужского бесплодия. К недостаткам относят вероятность развития повторного стеноза устьев, снижение интенсивности оргазма.
- Лазерная марсупиализация. Вскрытие кисты осуществляют гольмиевым лазером с формированием широкого соустья. Доступ — через мочеиспускательный канал, под контролем трансректального ультразвука. Операция малотравматична, имеет меньший процент осложнений, не нарушает оргастические ощущения, так как не затрагивает семенной бугорок.
Прогноз и профилактика
Прогноз для жизни благоприятный при правильной тактике ведения. Профилактика включает здоровый образ жизни, регулярный секс, отказ от случайных половых связей. Посещение уролога, своевременное, адекватное лечение воспалительных заболеваний простаты — важные аспекты в профилактике образования кист. Специалисты рекомендуют избегать ситуаций, провоцирующих конгестивные явления в малом тазу: следить за регулярностью стула, не использовать прерванный половой акт как способ контрацепции, заниматься спортом.
МРТ малого таза у мужчин в диагностике болезней предстательной железы
МРТ малого таза в диагностике заболеваний предстательной железы
В диагностике заболеваний предстательной железы роль МРТ особенно велика. В экономически развитых странах рак простаты в структуре онкологических заболеваний занимает одно из первых мест, поэтому интерес к методикам его раннего выявления особенно велик.
МРТ метод чаще всего используется для выявления и дифференциальной диагностики рака простаты, а также для диагностики других заболеваний предстательной железы и семенных пузырьков.
Рассмотрим некоторые заболевания предстательной железы и семенных пузырьков, выявляемые при МРТ исследовании малого таза:
1. Доброкачественная гиперплазия предстательной железы
Это аденоматозное увеличение переходной зоны предстательной железы. Как правило встречается у мужчин старше 50 лет, наиболее часто прогрессирует с течением времени. Клинически проявляется дизурическими явлениями, ослаблением струи мочи, хронической задержкой мочи.
Редко является причиной развития рака простаты.
а) Т2-tra б) Т2-sag
Хорошо визуализируется зональная анатомия простаты, выраженная гиперплазия переходной зоны неоднородной структуры, компрессия периферической зоны на этом фоне. Переходная зона вдается в просвет мочевого пузыря (б).
2. Рак предстательной железы.
Аденокарцинома — наиболее частая злокачественная опухоль простаты, возникающая обычно в периферической зоне. У мужчин это самая распространенная злокачественная опухоль.
Клинически на протяжении длительного времени характерно бессимптомное течение; пальпаторно, как правило, определяются только крупные, периферически расположенные опухоли. Задержка мочи, инфравезикальная обструкция – поздние осложнения аденокарциномы. Ухудшение общего состояния у пациентов возникает при метастатическом РПЖ.
Частота встречаемости увеличивается с возрастом. Скрининг, включающий определение уровня PSA и пальцевое ректальное исследование предстательной железы необходимо начинать с 50 лет.
а) Т2-аксиальное изображение б) Т2-корональное изображение.
Муж., 62 лет. Верифицированный рак простаты. В заднее-латеральных отделах периферической зоны левой доли железы (на границе центральной и апикальной частей простаты) визуализируется участок патологически пониженного МР-сигнала. Целостной капсулы железы сохранена (стадия Т2а).
Т2-ВИ, аксиальная плоскость. Са (саncer)-мелкий очаг патологически пониженного МР-сигнала.
Т2-аксиальная плоскость.
Определяется участок патологически пониженного МР-сигнала в периферической зоне левой доли простаты (центральная часть железы). При этом визуализируется нарушение целостности капсулы предстательной железы (Т3а стадия).
а)Т2-cor б)Т2-tra в) Т1FS din+С
Определяется больших размеров опухоль правой доли предстательной железы с инвазией ее капсулы, распространением на парапростатическую клетчатку (стрелки). При внутривенном динамическом контрастировании (в) в артериальную фазу определяется выраженное, диффузно неоднородное усиление ткани опухоли.
а) Т2-аксиальное изображение б) Т2-корональное изображение
Определяется опухоль левой доли предстательное железы с признаками распространение на основание левого семенного пузырька (стрелки, б).
3. Острый простатит.
Острый простатит представляет собой острый воспалительный процесс в предстательной железе, характеризующийся признаками общей интоксикации, болями в промежности и паховой области, а также болезненными ощущениями при опорожнении мочевого пузыря и частыми позывами к мочеиспусканию (особенно в ночное время). Болевой синдром ведет к затруднению мочеиспускания, иногда до острой задержки мочи.
В отдельных случаях возможны беловатые или бесцветные гнойные выделения из уретры.
а) б)
Муж., 45 лет. Острый простатит. На представленных томограммах в Т2-ВИ аксиальная плоскость (а) и Т2 с жироподавлением в корональной плоскости определяется увеличение в объеме периферической зоны, ее отечность.
4. Абсцесс простаты.
Причиной формирования абсцесса предстательной железы являются патогенные бактерии, вызвавшие развитие простатита, а в случае гематогенного абсцесса – бактерии, способствовавшие развитию основного очага инфекции в организме.
Выделяют следующие формы абсцесса предстательной железы:
- Первичная – при наличии инфекционного процесса за пределами мочеполовой системы;
- Вторичная – в виде осложнения простатита.
Для абсцесса предстательной железы характерны все симптомы простатита, но в большей степени выраженности. Общее состояние тяжелое, температура высокая с ознобом, тахикардия, обильное потоотделение. Характерна резкая, пульсирующая, односторонняя (т.к. абсцесс чаще поражает изолированно одну из сторон органа), иррадиирующая в прямую кишку боль. Болевой синдром приводит к затруднению дефекации и мочеиспускания, в том числе острой задержке мочи. В случае прорыва абсцесса отмечается помутнение мочи, либо наличие гноя в кале.
а) Т2-tra б) T1-tra+С в)DW
На Т2-аксиальном изображении (а) определятся неправильно округлой формы очаг повышенной интенсивности МР-сигнала в центральной зоне левой доли предстательной железы. При внутривенном контрастировании (б) отмечается периферическое усиление данного очага (капсулы), с неконтрастирующимися центральными отделами. На диффузионно-взвешенном изображении определяются признаки ограничения диффузии от данного полостного образования (абсцесс).
5. Агенезия семенного пузырька.
Рис. 35. Мужчина, 31 год с бесплодием. На Т2-аксиальном изображении определяется отсутствие левого семенного пузырька при наличии левого семявыносящего протока (стрелки).
6. Аутосомно-доминантный поликистоз почек и семенных пузырьков.
Наличие кист в семенных пузырьках при аутосомно-доминантном поликистозе почек имеет большую клиническую значимость. При УЗИ данная патология может быть ошибочно интерпретирована как кисты простаты.
Клиническая картина поликистоза может включать в себя гемоспермию.
Рис. 41. а) б)
На представленных Т2-ВИ с жироподавлением определяются билатеральные кисты семенных пузырьков (а, аксиальная плоскость) и увеличение почек за счет множественных кист (б, фронтальная плоскость).
Рис. 37. а)Т1-tra FS б) Т2-tra в) T1-tra+контраст
Мужчина, 31 год. Гематурия. Определяется полостное включение неправильно овальной формы в проекции левого семенного пузырька, имеющее сигнальные характеристики отличные от жидкости (гиперинтенсивный МР-сигнал в Т1-ВИ, а – признак кровоизлияния). При внутривенном контрастировании (с) не отмечается периферического усиления, что говорит об отсутствии инфицирования кисты.
7. Нагноившаяся киста левого семенного пузырька.
Рис. 38 а) Т1-tra+С б) Т1-cor+С
Мужчина, 78 лет. В проекции левого семенного пузырька определяется кистозное включение не бугристыми контурами и признаками периферического контрастирования капсулы (нагноившаяся киста-абсцесс).
8. Киста Мюллерова протока.
Киста Мюллерова протока чаще встречается у мальчков с гипоспадией и у интерсексуалов. Размеры значительно варьируют. Клинически зачастую никак себя не проявляют, но в некоторых случаях могут возникать неприятные ощущения в промежности, дизурия, гематурия, задержка мочи, инфекции мочевых путей, эпидидимит, олигоспермия.
Рис. 38. Мужчина, 72 лет с раком простаты. Больших размеров киста Мюллерова протока. Видно жидкостное включение между прямой кишкой и простатой по средней линии. Для такой кисты типична локализация по средней линии, что позволяет дифференцировать ее от кисты семенных пузырьков.
9. Везикулит.
Везикулит — это воспаление семенных пузырьков. Клинически характерно появление болей над лобком и в промежности, которые отдают в поясницу, пах или крестец. Боли усиливаются при дефекации и позывах на мочеиспускание. При дефекации бывает также выделение из уретры слизистого содержимого, иногда с прожилками крови — это секрет пузырьков. Кроме того, при везикулите становится болезненной эякуляция и в сперме появляются следы крови. Наблюдается расстройство эрекции. Страдает и общее состояние: характерны слабость, головная боль, повышенная утомляемость и температура. Часто обостряются и сопутствующие симптомы простатита.
Рис. 40 а)Т2-tra б) Т1-tra +контраст
Мужчина, 34 лет с гематоспермией. Преконтрастные Т2-ВИ (а) и постконтрастные Т1-ВИ изображения (б) в аксиальной плоскости демонстрируют диффузное утолщение стенок семенных пузырьков, неоднородность их внутренней структуры.
излечимое заболевание мужского бесплодия. Два клинических случая
Reprod Med Biol. 2010 Dec; 9 (4): 223–224.
, 1 , 1 , 1 , 1 , 1 , 1 , 1 и 2Ёситомо Кобори
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Рио Сато
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Йошио Ашизава
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Хироши Яги
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Шигехиро Со
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Гаку Араи
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Хироши Окада
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Такаши Окуяма
2 Отделение хирургии, Больница Кошигая, Медицинский университет Докке, Кошигая, Япония,
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
2 Отделение хирургии, Больница Кошигая, Медицинский университет Докке, Кошигая, Япония,
Автор, ответственный за переписку.Поступило 28 сентября 2009 г .; Принято 23 июля 2010 г.
Авторские права © Японское общество репродуктивной медициныАннотация
Назначение
Киста мюллерова протока — это рудимент мюллерова протока во внутриутробном периоде, который вызывает обструкцию семявыбрасывающего протока и мужское бесплодие.
История болезни
Мы сообщаем о двух пациентах с кистой мюллерова протока с низким объемом эякулята, олигоастенотератозооспермией и синдромом азооспермии. Трансректальное ультразвуковое исследование (ТРУЗИ) и магнитно-резонансное изображение (МРТ) выявили кистозную структуру простаты по средней линии.В каждом случае мы выполняли трансперинеальную аспирацию кисты под контролем ТРУЗИ. Семинограммы пациенток улучшились, одна из их жен через 3 месяца после операции спонтанно забеременела.
Заключение
Предполагается аспирация кисты мюллерова протока под контролем ТРУЗИ.
Ключевые слова: Киста Мюллерова протока, Мужское бесплодие
Введение
Обструкция семявыбрасывающего протока считается причиной азооспермии у 5% пациентов [ 1 ].Сообщается, что кисты мюллерова протока вызывают обструкцию семявыбрасывающего протока, тяжелую олигозооспермию и нарушение моторики [ 2 ]. Мы сообщаем о двух случаях пациентов с олигоастенозооспермией и азооспермией, каждый с кистой мюллерова протока, семинограмма которой нормализовалась после аспирации под контролем ТРУЗИ.
История болезни
Случай 1 Мужчина 31 года обратился в нашу клинику по лечению мужского бесплодия с основной жалобой на бесплодие. Медицинские осмотры не выявили примечательных изменений, эндокринологические тесты (уровни тестостерона, фолликулостимулирующего гормона и лютеинизирующего гормона в сыворотке) не выявили отклонений; однако анализ спермы показал низкий объем эякулята и мало подвижных сперматозоидов (объем спермы 0.4–1,0 мл, концентрация сперматозоидов 0–10 × 10 6 / мл, подвижность сперматозоидов 0–1%). ТРУЗИ и МРТ выявили кистозную массу по средней линии, которая была диагностирована как киста мюллерова протока (рис.). Мы провели трансперинеальную аспирацию кисты под контролем ТРУЗИ под местной анестезией (рис.). Аспирированная жидкость была желтоватой, серозной и не содержала сперматозоидов. Послеоперационный анализ спермы показал улучшение семинограмм: объем спермы 1,4 мл, концентрация сперматозоидов 78 × 10 6 / мл, подвижность сперматозоидов 67%.Спонтанная беременность супруги подтвердилась через 3 месяца после операции.
Магнитно-резонансное изображение показало круглую кистозную массу в простате ( стрелка )
Трансперинеальная сонограмма показала кисту мюллерова протока ( стрелка ) со вставленной иглой ( стрелка ) для аспирации
Случай 2 В нашу клинику обратился мужчина 35 лет с основной жалобой на обструктивную азооспермию. Объем его спермы был очень низким (0,5–1,0 мл). Ему был поставлен диагноз киста мюллерова протока с помощью ТРУЗИ и проведено МРТ.Ему была проведена трансперинеальная аспирационная терапия под контролем ТРУЗИ. После операции у него была сперма в сперме. Его анализ спермы показал улучшение (объем спермы 1,5–3,0 мл, концентрация сперматозоидов 10–30 × 10 6 / мл, подвижность сперматозоидов 30–50%).
Обсуждение
Обычно кисты мюллерова протока имеют округлую форму, не сообщаются с простатической уретрой и обнаруживаются позже у взрослых с нормальными гениталиями в виде зачатков парамезонефрального протока. Распространенность кисты мюллерова широко не известна.Большинство кист мюллерова протока являются латентными и вызывают гематоспермию и другие нарушения эякуляции, боль в яичках или промежности, симптомы нижних мочевыводящих путей, инфекцию мочевыводящих путей и бесплодие [ 3 ].
У бесплодных мужчин обструкция семенных путей на уровне предстательной железы является одним из основных течений низкообъемной азооспермии или тяжелой олигозооспермии. Низкий объем эякулята [ 3 ], низкий уровень pH эякулята и низкий уровень фруктозы в семенной плазме или ее отсутствие [ 4 , 5 ] предполагают закупорку семенных путей на уровне предстательной железы при аплазии сосудов и нарушении эякуляции. исключены.Эти симптомы часто уменьшаются при вскрытии или аспирации кисты мюллерова протока.
При симптоматической кисте Мюллера трансуретральный разрез и резекция являются стандартной процедурой [ 6 ]. Однако эта процедура имеет потенциальный риск регургитации мочи через семявыносящие протоки к семенному пузырьку и придатку яичка, что вызывает боль в промежности при мочеиспускании или эпидидимит, ведущий к обструкции семенных путей. Таким образом, мы должны предположить, что аспирация кисты под контролем ТРУЗИ является методом выбора у пациентов с бесплодием мужского пола [ 7 ].Кроме того, эту операцию можно проводить под местной анестезией. Трансперинеальная аспирация под контролем ТРУЗИ может быть более привлекательной в качестве первого выбора по сравнению с трансуретральным разрезом / резекцией семявыбрасывающих протоков.
Частота рецидивов после трансперинеальной аспирации кисты мюллерова протока под контролем ТРУЗИ у пациентов с мужским бесплодием неизвестна. Сообщалось, что полное и стойкое излечение было отмечено у половины пациентов, получавших только аспирацию кисты, хотя эхографический рецидив был правилом [ 3 ].Тем не менее, трансперинеальная аспирация под контролем ТРУЗИ является полезным вариантом в качестве первого шага в отдельных случаях кисты мюллерова протока. Чтобы прояснить твердый вывод этих вопросов, необходимо накопление пролеченных случаев.
Список литературы
1. Турек П.Дж., Магана Д.О., Липшульц Л.И. Параметры спермы до и после трансуретральной операции по поводу обструкции семявыбрасывающего протока. Дж. Урол, 1996, 155, 1291–1293. 10.1016 / S0022-5347 (01) 66246-3 [PubMed] [Google Scholar] 2. Мичем РБ, Хеллерстайн Д.К., Липшульц Л.И.Оценка и лечение обструкции семявыбрасывающего протока у бесплодных мужчин. Fertil Steril, 1993, 59, 393–397. [PubMed] [Google Scholar] 3. Коппенс Л., Бонне П., Андрианн Р., Леваль Дж. Мюллерова протока или киста маточного пузыря у взрослых: клиническое значение и терапевтическое ведение 65 случаев. Журнал Урол, 2002, 167, 1740–1744 10.1016 / S0022-5347 (05) 65190-7 [PubMed] [Google Scholar] 4. Шредер-Принцен И., Людвиг М., Кон Ф., Вайднер В. Хирургическое лечение бесплодных мужчин с обструкцией семяизвержения: техника и результат стандартного хирургического подхода.Hum Reprod, 2000, 15, 1364–1368. 10.1093 / humrep / 15.6.1364 [PubMed] [Google Scholar] 5. Гилберт BR Гольдштейн М. Трансуретральная резекция по поводу обструкции семявыбрасывающего протока. Хирургия мужского бесплодия, 1995. Филадельфия: W.B. Сондерс; 220–238 [Google Scholar] 6. Голубов Е.Т., Каплан С.А., Фиш Х. Рефлюкс мочи в семенных пузырьках как осложнение трансуретральной резекции семявыбрасывающих протоков. Дж. Урол, 1995, 153, 1234–1235 10.1016 / S0022-5347 (01) 67564-5 [PubMed] [Google Scholar] 7. Хендри У.Ф., Прайор JP.Киста мюллерова протока (предстательной железы): диагностика и лечение у субфертильных мужчин. Br J Urol, 1992, 69, 79–82. 10.1111 / j.1464-410X.1992.tb15464.x [PubMed] [Google Scholar]излечимое заболевание мужского бесплодия. Два клинических случая
Reprod Med Biol. 2010 Dec; 9 (4): 223–224.
, 1 , 1 , 1 , 1 , 1 , 1 , 1 и 2Ёситомо Кобори
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Рио Сато
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Йошио Ашизава
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Хироши Яги
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Шигехиро Со
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Гаку Араи
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Хироши Окада
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Такаши Окуяма
2 Отделение хирургии, Больница Кошигая, Медицинский университет Докке, Кошигая, Япония,
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
2 Отделение хирургии, Больница Кошигая, Медицинский университет Докке, Кошигая, Япония,
Автор, ответственный за переписку.Поступило 28 сентября 2009 г .; Принято 23 июля 2010 г.
Авторские права © Японское общество репродуктивной медициныАннотация
Назначение
Киста мюллерова протока — это рудимент мюллерова протока во внутриутробном периоде, который вызывает обструкцию семявыбрасывающего протока и мужское бесплодие.
История болезни
Мы сообщаем о двух пациентах с кистой мюллерова протока с низким объемом эякулята, олигоастенотератозооспермией и синдромом азооспермии. Трансректальное ультразвуковое исследование (ТРУЗИ) и магнитно-резонансное изображение (МРТ) выявили кистозную структуру простаты по средней линии.В каждом случае мы выполняли трансперинеальную аспирацию кисты под контролем ТРУЗИ. Семинограммы пациенток улучшились, одна из их жен через 3 месяца после операции спонтанно забеременела.
Заключение
Предполагается аспирация кисты мюллерова протока под контролем ТРУЗИ.
Ключевые слова: Киста Мюллерова протока, Мужское бесплодие
Введение
Обструкция семявыбрасывающего протока считается причиной азооспермии у 5% пациентов [ 1 ].Сообщается, что кисты мюллерова протока вызывают обструкцию семявыбрасывающего протока, тяжелую олигозооспермию и нарушение моторики [ 2 ]. Мы сообщаем о двух случаях пациентов с олигоастенозооспермией и азооспермией, каждый с кистой мюллерова протока, семинограмма которой нормализовалась после аспирации под контролем ТРУЗИ.
История болезни
Случай 1 Мужчина 31 года обратился в нашу клинику по лечению мужского бесплодия с основной жалобой на бесплодие. Медицинские осмотры не выявили примечательных изменений, эндокринологические тесты (уровни тестостерона, фолликулостимулирующего гормона и лютеинизирующего гормона в сыворотке) не выявили отклонений; однако анализ спермы показал низкий объем эякулята и мало подвижных сперматозоидов (объем спермы 0.4–1,0 мл, концентрация сперматозоидов 0–10 × 10 6 / мл, подвижность сперматозоидов 0–1%). ТРУЗИ и МРТ выявили кистозную массу по средней линии, которая была диагностирована как киста мюллерова протока (рис.). Мы провели трансперинеальную аспирацию кисты под контролем ТРУЗИ под местной анестезией (рис.). Аспирированная жидкость была желтоватой, серозной и не содержала сперматозоидов. Послеоперационный анализ спермы показал улучшение семинограмм: объем спермы 1,4 мл, концентрация сперматозоидов 78 × 10 6 / мл, подвижность сперматозоидов 67%.Спонтанная беременность супруги подтвердилась через 3 месяца после операции.
Магнитно-резонансное изображение показало круглую кистозную массу в простате ( стрелка )
Трансперинеальная сонограмма показала кисту мюллерова протока ( стрелка ) со вставленной иглой ( стрелка ) для аспирации
Случай 2 В нашу клинику обратился мужчина 35 лет с основной жалобой на обструктивную азооспермию. Объем его спермы был очень низким (0,5–1,0 мл). Ему был поставлен диагноз киста мюллерова протока с помощью ТРУЗИ и проведено МРТ.Ему была проведена трансперинеальная аспирационная терапия под контролем ТРУЗИ. После операции у него была сперма в сперме. Его анализ спермы показал улучшение (объем спермы 1,5–3,0 мл, концентрация сперматозоидов 10–30 × 10 6 / мл, подвижность сперматозоидов 30–50%).
Обсуждение
Обычно кисты мюллерова протока имеют округлую форму, не сообщаются с простатической уретрой и обнаруживаются позже у взрослых с нормальными гениталиями в виде зачатков парамезонефрального протока. Распространенность кисты мюллерова широко не известна.Большинство кист мюллерова протока являются латентными и вызывают гематоспермию и другие нарушения эякуляции, боль в яичках или промежности, симптомы нижних мочевыводящих путей, инфекцию мочевыводящих путей и бесплодие [ 3 ].
У бесплодных мужчин обструкция семенных путей на уровне предстательной железы является одним из основных течений низкообъемной азооспермии или тяжелой олигозооспермии. Низкий объем эякулята [ 3 ], низкий уровень pH эякулята и низкий уровень фруктозы в семенной плазме или ее отсутствие [ 4 , 5 ] предполагают закупорку семенных путей на уровне предстательной железы при аплазии сосудов и нарушении эякуляции. исключены.Эти симптомы часто уменьшаются при вскрытии или аспирации кисты мюллерова протока.
При симптоматической кисте Мюллера трансуретральный разрез и резекция являются стандартной процедурой [ 6 ]. Однако эта процедура имеет потенциальный риск регургитации мочи через семявыносящие протоки к семенному пузырьку и придатку яичка, что вызывает боль в промежности при мочеиспускании или эпидидимит, ведущий к обструкции семенных путей. Таким образом, мы должны предположить, что аспирация кисты под контролем ТРУЗИ является методом выбора у пациентов с бесплодием мужского пола [ 7 ].Кроме того, эту операцию можно проводить под местной анестезией. Трансперинеальная аспирация под контролем ТРУЗИ может быть более привлекательной в качестве первого выбора по сравнению с трансуретральным разрезом / резекцией семявыбрасывающих протоков.
Частота рецидивов после трансперинеальной аспирации кисты мюллерова протока под контролем ТРУЗИ у пациентов с мужским бесплодием неизвестна. Сообщалось, что полное и стойкое излечение было отмечено у половины пациентов, получавших только аспирацию кисты, хотя эхографический рецидив был правилом [ 3 ].Тем не менее, трансперинеальная аспирация под контролем ТРУЗИ является полезным вариантом в качестве первого шага в отдельных случаях кисты мюллерова протока. Чтобы прояснить твердый вывод этих вопросов, необходимо накопление пролеченных случаев.
Список литературы
1. Турек П.Дж., Магана Д.О., Липшульц Л.И. Параметры спермы до и после трансуретральной операции по поводу обструкции семявыбрасывающего протока. Дж. Урол, 1996, 155, 1291–1293. 10.1016 / S0022-5347 (01) 66246-3 [PubMed] [Google Scholar] 2. Мичем РБ, Хеллерстайн Д.К., Липшульц Л.И.Оценка и лечение обструкции семявыбрасывающего протока у бесплодных мужчин. Fertil Steril, 1993, 59, 393–397. [PubMed] [Google Scholar] 3. Коппенс Л., Бонне П., Андрианн Р., Леваль Дж. Мюллерова протока или киста маточного пузыря у взрослых: клиническое значение и терапевтическое ведение 65 случаев. Журнал Урол, 2002, 167, 1740–1744 10.1016 / S0022-5347 (05) 65190-7 [PubMed] [Google Scholar] 4. Шредер-Принцен И., Людвиг М., Кон Ф., Вайднер В. Хирургическое лечение бесплодных мужчин с обструкцией семяизвержения: техника и результат стандартного хирургического подхода.Hum Reprod, 2000, 15, 1364–1368. 10.1093 / humrep / 15.6.1364 [PubMed] [Google Scholar] 5. Гилберт BR Гольдштейн М. Трансуретральная резекция по поводу обструкции семявыбрасывающего протока. Хирургия мужского бесплодия, 1995. Филадельфия: W.B. Сондерс; 220–238 [Google Scholar] 6. Голубов Е.Т., Каплан С.А., Фиш Х. Рефлюкс мочи в семенных пузырьках как осложнение трансуретральной резекции семявыбрасывающих протоков. Дж. Урол, 1995, 153, 1234–1235 10.1016 / S0022-5347 (01) 67564-5 [PubMed] [Google Scholar] 7. Хендри У.Ф., Прайор JP.Киста мюллерова протока (предстательной железы): диагностика и лечение у субфертильных мужчин. Br J Urol, 1992, 69, 79–82. 10.1111 / j.1464-410X.1992.tb15464.x [PubMed] [Google Scholar]излечимое заболевание мужского бесплодия. Два клинических случая
Reprod Med Biol. 2010 Dec; 9 (4): 223–224.
, 1 , 1 , 1 , 1 , 1 , 1 , 1 и 2Ёситомо Кобори
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Рио Сато
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Йошио Ашизава
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Хироши Яги
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Шигехиро Со
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Гаку Араи
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Хироши Окада
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
Такаши Окуяма
2 Отделение хирургии, Больница Кошигая, Медицинский университет Докке, Кошигая, Япония,
1 Отделение урологии, Больница Кошигая, Медицинский университет Докке, 2-1-50, Минамикошигая, 343-8555, г. Кошигая, Япония,
2 Отделение хирургии, Больница Кошигая, Медицинский университет Докке, Кошигая, Япония,
Автор, ответственный за переписку.Поступило 28 сентября 2009 г .; Принято 23 июля 2010 г.
Авторские права © Японское общество репродуктивной медициныАннотация
Назначение
Киста мюллерова протока — это рудимент мюллерова протока во внутриутробном периоде, который вызывает обструкцию семявыбрасывающего протока и мужское бесплодие.
История болезни
Мы сообщаем о двух пациентах с кистой мюллерова протока с низким объемом эякулята, олигоастенотератозооспермией и синдромом азооспермии. Трансректальное ультразвуковое исследование (ТРУЗИ) и магнитно-резонансное изображение (МРТ) выявили кистозную структуру простаты по средней линии.В каждом случае мы выполняли трансперинеальную аспирацию кисты под контролем ТРУЗИ. Семинограммы пациенток улучшились, одна из их жен через 3 месяца после операции спонтанно забеременела.
Заключение
Предполагается аспирация кисты мюллерова протока под контролем ТРУЗИ.
Ключевые слова: Киста Мюллерова протока, Мужское бесплодие
Введение
Обструкция семявыбрасывающего протока считается причиной азооспермии у 5% пациентов [ 1 ].Сообщается, что кисты мюллерова протока вызывают обструкцию семявыбрасывающего протока, тяжелую олигозооспермию и нарушение моторики [ 2 ]. Мы сообщаем о двух случаях пациентов с олигоастенозооспермией и азооспермией, каждый с кистой мюллерова протока, семинограмма которой нормализовалась после аспирации под контролем ТРУЗИ.
История болезни
Случай 1 Мужчина 31 года обратился в нашу клинику по лечению мужского бесплодия с основной жалобой на бесплодие. Медицинские осмотры не выявили примечательных изменений, эндокринологические тесты (уровни тестостерона, фолликулостимулирующего гормона и лютеинизирующего гормона в сыворотке) не выявили отклонений; однако анализ спермы показал низкий объем эякулята и мало подвижных сперматозоидов (объем спермы 0.4–1,0 мл, концентрация сперматозоидов 0–10 × 10 6 / мл, подвижность сперматозоидов 0–1%). ТРУЗИ и МРТ выявили кистозную массу по средней линии, которая была диагностирована как киста мюллерова протока (рис.). Мы провели трансперинеальную аспирацию кисты под контролем ТРУЗИ под местной анестезией (рис.). Аспирированная жидкость была желтоватой, серозной и не содержала сперматозоидов. Послеоперационный анализ спермы показал улучшение семинограмм: объем спермы 1,4 мл, концентрация сперматозоидов 78 × 10 6 / мл, подвижность сперматозоидов 67%.Спонтанная беременность супруги подтвердилась через 3 месяца после операции.
Магнитно-резонансное изображение показало круглую кистозную массу в простате ( стрелка )
Трансперинеальная сонограмма показала кисту мюллерова протока ( стрелка ) со вставленной иглой ( стрелка ) для аспирации
Случай 2 В нашу клинику обратился мужчина 35 лет с основной жалобой на обструктивную азооспермию. Объем его спермы был очень низким (0,5–1,0 мл). Ему был поставлен диагноз киста мюллерова протока с помощью ТРУЗИ и проведено МРТ.Ему была проведена трансперинеальная аспирационная терапия под контролем ТРУЗИ. После операции у него была сперма в сперме. Его анализ спермы показал улучшение (объем спермы 1,5–3,0 мл, концентрация сперматозоидов 10–30 × 10 6 / мл, подвижность сперматозоидов 30–50%).
Обсуждение
Обычно кисты мюллерова протока имеют округлую форму, не сообщаются с простатической уретрой и обнаруживаются позже у взрослых с нормальными гениталиями в виде зачатков парамезонефрального протока. Распространенность кисты мюллерова широко не известна.Большинство кист мюллерова протока являются латентными и вызывают гематоспермию и другие нарушения эякуляции, боль в яичках или промежности, симптомы нижних мочевыводящих путей, инфекцию мочевыводящих путей и бесплодие [ 3 ].
У бесплодных мужчин обструкция семенных путей на уровне предстательной железы является одним из основных течений низкообъемной азооспермии или тяжелой олигозооспермии. Низкий объем эякулята [ 3 ], низкий уровень pH эякулята и низкий уровень фруктозы в семенной плазме или ее отсутствие [ 4 , 5 ] предполагают закупорку семенных путей на уровне предстательной железы при аплазии сосудов и нарушении эякуляции. исключены.Эти симптомы часто уменьшаются при вскрытии или аспирации кисты мюллерова протока.
При симптоматической кисте Мюллера трансуретральный разрез и резекция являются стандартной процедурой [ 6 ]. Однако эта процедура имеет потенциальный риск регургитации мочи через семявыносящие протоки к семенному пузырьку и придатку яичка, что вызывает боль в промежности при мочеиспускании или эпидидимит, ведущий к обструкции семенных путей. Таким образом, мы должны предположить, что аспирация кисты под контролем ТРУЗИ является методом выбора у пациентов с бесплодием мужского пола [ 7 ].Кроме того, эту операцию можно проводить под местной анестезией. Трансперинеальная аспирация под контролем ТРУЗИ может быть более привлекательной в качестве первого выбора по сравнению с трансуретральным разрезом / резекцией семявыбрасывающих протоков.
Частота рецидивов после трансперинеальной аспирации кисты мюллерова протока под контролем ТРУЗИ у пациентов с мужским бесплодием неизвестна. Сообщалось, что полное и стойкое излечение было отмечено у половины пациентов, получавших только аспирацию кисты, хотя эхографический рецидив был правилом [ 3 ].Тем не менее, трансперинеальная аспирация под контролем ТРУЗИ является полезным вариантом в качестве первого шага в отдельных случаях кисты мюллерова протока. Чтобы прояснить твердый вывод этих вопросов, необходимо накопление пролеченных случаев.
Список литературы
1. Турек П.Дж., Магана Д.О., Липшульц Л.И. Параметры спермы до и после трансуретральной операции по поводу обструкции семявыбрасывающего протока. Дж. Урол, 1996, 155, 1291–1293. 10.1016 / S0022-5347 (01) 66246-3 [PubMed] [Google Scholar] 2. Мичем РБ, Хеллерстайн Д.К., Липшульц Л.И.Оценка и лечение обструкции семявыбрасывающего протока у бесплодных мужчин. Fertil Steril, 1993, 59, 393–397. [PubMed] [Google Scholar] 3. Коппенс Л., Бонне П., Андрианн Р., Леваль Дж. Мюллерова протока или киста маточного пузыря у взрослых: клиническое значение и терапевтическое ведение 65 случаев. Журнал Урол, 2002, 167, 1740–1744 10.1016 / S0022-5347 (05) 65190-7 [PubMed] [Google Scholar] 4. Шредер-Принцен И., Людвиг М., Кон Ф., Вайднер В. Хирургическое лечение бесплодных мужчин с обструкцией семяизвержения: техника и результат стандартного хирургического подхода.Hum Reprod, 2000, 15, 1364–1368. 10.1093 / humrep / 15.6.1364 [PubMed] [Google Scholar] 5. Гилберт BR Гольдштейн М. Трансуретральная резекция по поводу обструкции семявыбрасывающего протока. Хирургия мужского бесплодия, 1995. Филадельфия: W.B. Сондерс; 220–238 [Google Scholar] 6. Голубов Е.Т., Каплан С.А., Фиш Х. Рефлюкс мочи в семенных пузырьках как осложнение трансуретральной резекции семявыбрасывающих протоков. Дж. Урол, 1995, 153, 1234–1235 10.1016 / S0022-5347 (01) 67564-5 [PubMed] [Google Scholar] 7. Хендри У.Ф., Прайор JP.Киста мюллерова протока (предстательной железы): диагностика и лечение у субфертильных мужчин. Br J Urol, 1992, 69, 79–82. 10.1111 / j.1464-410X.1992.tb15464.x [PubMed] [Google Scholar]Лечение кисты мюллерова протока сочетанием трансуретральной резекции и семенной везикулоскопии: первый опыт
Введение
Причина обструкции эякуляции может различаться, и можно разделить на врожденные и приобретенные причины. Врожденный причины включают отсутствие или атрезию семявыносящего протока, рудиментарный или отсутствие семенных пузырьков, киста мюллерова протока или вольфова протока кисты.Приобретенные причины включают мочеполовую инфекцию, травмы и сдавление опухоли (1). Среди этих Причины, киста мюллерова протока в клинике встречается относительно редко. В большинство больных получают лечение по поводу бесплодия. А Мюллерова киста — это остаток вторичной почечной трубки, которая была не полностью дегенерировал в процессе эмбрионального разработка. Тонкослойный эпителий, выделяющий кистозную жидкость, выстилает мюллерову кисту (2). В в настоящее время больные пациенты в основном лечатся из-за простатита симптомы, в то время как симптомы воспаления, гемоспермия или мужской бесплодие, вызванное кистой Мюллера, недостаточно внимание в клинике.
Сообщалось, что трансуретральная эякуляция разрез применялся для лечения обструктивной аспермии, что повысило осведомленность врачей о компрессии кистами семявыбрасывающего протока как разновидность обструктивной аспермии; следовательно, обструкция семенного протока стала более заметной и исправимо (3). В настоящее время нет был достигнут консенсус относительно оптимального лечения Кисты Мюллера с обструкцией эякуляционной трубки. Следовательно В настоящем исследовании ретроспективно проанализировано 20 пациентов с мюллеровской кистой с аспермией, связанной с обструкцией, которые лечили трансуретральная резекция в сочетании с семенной везикулоскопией (4).Это первый опыт лечение этого состояния в Первой аффилированной больнице Нанкина Медицинский университет (Нанкин, Китай). Клиническая эффективность и терапевтические преимущества этой процедуры были оценены в течение Срок наблюдения 12 мес.
Пациенты и методы
Пациенты и до операции экзамен
Всего 20 пациентов с диагнозом Мюллеров проток. кисты, подвергшиеся хирургическому лечению в период с марта 2009 г. по март 2016 г. в Первой дочерней больнице Нанкинского медицинского университета. были включены в настоящее исследование.Количество набранных пациентов было 20. Все пациенты страдали бесплодием более 2 лет. после замужества. Пациенты были набраны, если они были связаны с супругом. факторы могли быть исключены, и если не было обнаружено сперматозоидов в три последовательных рутинных исследования спермы. Образцы спермы все пациенты были получены мастурбацией или сборщиком спермы и были диагностированы как аспермия с помощью анализа спермы (включая оценка количества сперматозоидов, объема спермы, плотности спермы, pH и уровень фруктозы). Возраст пациентов составлял от 22 до 38 лет (медиана возраст, 29.5 лет). Ни у одного из пациентов не было особых симптомов. Размер яичек и гениталий в норме, семявыносящий проток. пальпировались у всех пациентов. Уровни половых гормонов, в том числе фолликулостимулирующий гормон, лютеинизирующий гормон, тестостерон, эстрадиол и пролактин были в пределах нормы диапазоны. Производство зрелой спермы в яичках было подтверждено биопсия яичка и наличие серьезной инфекции, патогенные факторы и аномальные тестовые показатели были исключены. Цистоскопия с окрашиванием метиленовым синим и трансректально ультразвуковое исследование (ТРУЗИ) применялось для диагностики предстательной железы. киста средней линии у подходящих пациентов (рис.1А). Магнитно-резонансная томография (МРТ) также выявила Киста мюллерова протока в непосредственной близости от центральной части или отклонена от нее. линия verumontanum, указывающая на совокупность семенных пузырьков с расширением семявыбрасывающего протока (рис. 1Б).
Хирургическая процедура
Все 20 пациентов были помещены в дорсальный Положение литотомии под общей или спинальной анестезией. Плазма резектоскоп F24 (Olympus Corporation, Токио, Япония) выбран для выполнения операции, так как он наносит меньший ущерб уретра из-за того, что она тоньше резектоскопа 26F.С использованием с помощью этого инструмента оператор может резектировать кисту и остановить кровотечение более точно и минимизировать повреждение прилегающих ткани с меньшим электрическим режущим кольцом по сравнению с 26F. Затем анатомический ориентир был четко распознан под прямое зрение (рис. 2А). В положение verumontanum, наружного сфинктера уретры и шейка мочевого пузыря также была тщательно исследована. Впоследствии киста стенки были тщательно резецированы с помощью тонкослойной электрической резки в окрестности verumontanum и отчетливые молочные или Наблюдался отток желтовато-коричневой жидкости (рис.2Б). Трансуретральный семенной везикулоскопия выполнялась с использованием жесткого уретероскопа 7-F или 8-F. (Корпорация Olympus). Сначала уретероскоп был вставлен в простатическая уретра для начального наблюдения verumontanum, анатомический ориентир которого обычно находится в непосредственной близости от вход в семенной пузырек (рис. 2С). Под контролем проволочного проводника двусторонний эякуляторный проток отверстия были обнаружены в предстательной железе (рис. 2D). Впоследствии уретероскоп был вставлены в семявыбрасывающие протоки, и семенные пузырьки были подвергнуты периодической перфузионной дилатации с использованием 0.90% (мас. / Об.) натрия хлорид (физиологический раствор). Двусторонние семявыбрасывающие протоки семенные пузырьки тщательно наблюдались на эндоскопическом монитор. Семенные пузырьки в это время были хорошо видны, обнаруживая, что они содержат несколько отсеков с многочисленными складки в его стенке и многочисленные небольшие полости с балками, а также в виде молочной семенной плазмы в семенных пузырьках (рис. 3A и B). Кровавое вещество было наблюдается у пациентов с гематоспермией (рис. 3C). Кроме того, чистая область воспаление промывали физиологическим раствором до кровянистого жидкость смывалась, а затем полость семенного пузырька промывают физиологическим раствором, содержащим антибиотики (левофлоксацин, 5 мг / мл; Инжир.3D). Если бы полипы были в настоящее время они были удалены с помощью лазера (VersaPulse® PowerSuite ™ 80 Вт; Lumenis, Inc., Сан-Хосе, Калифорния, США) и отправлен на патологическое обследование. Затем уретероскоп был удален и оставлен катетер с воздушным мешком F18. Катетер был удаляется через 1-2 дня после операции. После операции антибиотики (левофлоксацин, 5 мг / мл) вводили внутривенно в течение 3 дня для предотвращения заражения. Все пациенты были проинструктированы воздерживаться от эякуляции в течение 3 недель и наблюдались через 3, 9 и через 12 месяцев после операции с помощью стандартного анализа спермы в течение 12 месяцы.
Статистический анализ
Значения выражены как среднее ± стандартное отклонение или среднее значение (диапазон) и статистические расчеты были выполняется с использованием программного обеспечения SPSS (версия 13.0; SPSS, Inc., Чикаго, Иллинойс, США). Различия между двумя группами сравнивали с T-критерий Стьюдента. P <0,05 считалось показателем статистически значимая разница.
Результаты
Клинические характеристики пациента
Все 20 пациентов успешно прошли операция, сочетающая трансуретральную резекцию и семенную везикулоскопия без каких-либо осложнений, включая сильное кровотечение, недержание мочи, придаток яичка или свищ прямой кишки уретры.Вовремя интраоперационный период, резецированные кисты и семявыбрасывающие протоки были тщательно идентифицированы. Продолжительность операции 19–55 мин. (в среднем 35 мин), объем кровотечения составил 5–12 мл (в среднем 7 мл) и продолжительность пребывания в стационаре составляла 3–6 дней (в среднем 4 дня). Все случаи наблюдались в течение 12 месяцев для оценки эффективности лечение. Клиническая характеристика пациентов зарегистрированы и представлены подробные сведения о хирургической процедуре в таблице I.
Таблица I.Клинические характеристики зачисленных пациенты (n = 20) и данные о хирургическом вмешательстве. |
Таблица I.
Клинические характеристики включенных пациенты (n = 20) и данные о хирургическом вмешательстве.
| Клинический характеристика | Значение |
|---|---|
| Возраст (лет) | 30 (22–38) |
| Период наблюдения (мес) | 12 |
| Продолжительность операции (мин) | 35 (19–55) |
| Кровотечение a (мл) | 7 (5–12) |
| Продолжительность пребывания в больнице пребывание (дни) | 4 (3–6) |
Качество спермы улучшается после хирургия
После операции контрольное обследование сперма показала, что объем спермы пациентов увеличился постоянно, и в образцах спермы также наблюдались сперматозоиды.Кроме того, качество спермы заметно улучшилось после 3 последовательных измерения в течение 12 месяцев. Всего из 8 пациентов достигли нормального стандарта к концу периода наблюдения. Среди 20 пациентов наличие спермы было выявлено в сперма у 9 пациентов через 3 месяца, у 7 пациентов через 9 месяцев и оставшиеся 4 случая через 12 месяцев после операции. Кроме того, супруги 8 пациентов успешно забеременели через 12–15 месяцев после хирургия. У 6 пациентов объем семенных пузырьков значительно уменьшился после операции.Послеоперационный объем спермы и уровень фруктозы в семенной плазме были значительно выше, чем на дооперационном этапе (P <0,05). Сравнение до- и послеоперационного характеристики приведены в таблице II.
Таблица II.Сравнение до- и послеоперационные параметры спермы. |
Таблица II.
Сравнение до и послеоперационные параметры спермы.
| Параметр | Подготовка к работе | После операции | Значение P | Нормальное диапазон a |
|---|---|---|---|---|
| Объем спермы (мл) | 1,3 ± 0,6 | 2,8 ± 1,2 | <0,05 | ≥1,5 |
| Количество сперматозоидов | 0 | 41,5 ± 1,54 | <0,05 | ≥39 × 10 6 |
| Плотность сперматозоидов (г / мл) | 0 | 15.2 ± 2,90 | <0,05 | ≥15 × 10 6 |
| α-глюкозидаза спермы (Ед / л) | 13,7 ± 5,3 | 30,4 ± 6,9 | <0,05 | ≥20 |
| Семенная плазма фруктоза (ммоль / л) | 11,5 ± 3,2 | 16,2 ± 5,4 | <0,05 | ≥13 |
Обсуждение
Клиническое проявление кисты мюллерова протока. в основном зависит от размера кисты, сопутствующей инфекции и вторичные поражения или деформация.В клинической практике объем большинство кист простатического мюллерова протока находится на низком уровне, и пациенты обычно не имеете никаких жалоб и не испытываете дискомфорта. Мюллеров киста протока способна вызвать обструкцию канала семяизвержения, тем самым уменьшая объем эякулята. Кроме того, пациенты с менее тяжелое предлежание может возникнуть дискомфорт в промежности, в то время как тяжелые случаи могут проявляться стойкой гематоспермией и бесплодие, вызванное обструктивной аспермией (5–7). Следовательно, увеличение семенных пузырьков может быть объясняется задержкой выделенной спермы из-за закупорки.
В настоящем исследовании все пациенты имели уменьшение объема спермы и мужское бесплодие. ТРУЗИ умеет четко отображать кистозные изменения в нижнем течении простата. Кроме того, через уретру и семявыбрасывающего протока, удалось точно диагностировать Киста мюллерова протока. Набухание семенного пузырька, вызванное: Одновременно визуализировалась окклюзия семявыбрасывающего протока. МРТ также может помочь диагностировать кисту мюллерова протока и указать на расширение семявыбрасывающего протока и семенных пузырьков (8–10).В лечение кист мюллерова протока в основном определяется клиническими симптомы и осложнения, связанные с этим. Текущее терапевтическое варианты включают пункцию под контролем ТРУЗИ и склерозирование агенты (11–13). Хирургическое лечение состоит из: трансуретральное дренирование разреза кисты, открытая резекция кисты и лапароскопическая цистэктомия (14–16). Coppens et al (17) предложили что лечение кист мюллерова протока наиболее подходит для пациенты с симптомами или бесплодие. Может наблюдаться киста меньшего размера регулярно без дополнительного лечения.Кроме того, для больших кисты, ограниченные простатой или мочевым пузырем, Трансуретральный разрез кисты — жизнеспособный хирургический вариант. Однако, этот метод может повредить verumontanum и вызвать уретральный стриктура, приводящая к острому или хроническому воспалению семявыносящих протоков семявыносящий проток, семенной пузырь и придаток яичка или даже окклюзия. Полная непроходимость может возникнуть после трансуретральной резекции семявыбрасывающий проток у пациентов с олигоспермией или астеноспермия.
Применение трансуретральной резекции комбинированное с расширением семявыбрасывающего протока для лечения Киста мюллерова протока описывается редко.В настоящее время исследование, сочетание трансуретральной резекции и семенной везикулоскопия использовалась, чтобы эффективно избежать возможности возможные нежелательные явления во время операции, включая не только непроходимость семявыносящего протока, но также и соответствующие осложнения. Во время хирургической процедуры относительная связь между киста и простата требуют тщательного обследования. Диапазон резекция не должна выходить за пределы семенных бугорков и внимания следует обращать внимание на глубину электрической резекции, а также ориентиры наружного сфинктера уретры и шейки мочевого пузыря.Как малоинвазивная процедура, проводимая в урогенитальном тракте, ее применение может свести к минимуму повреждение уретры до определенного степень. Однако осторожная и продуманная операция все же требуется. из-за ограниченного пространства в уретре и простате.
В заключение, настоящее исследование дает рациональное хирургический доступ трансуретральной резекции в сочетании с семенным везикулоскопия для лечения кисты мюллерова протока. В сравнении с дооперационным состоянием, пациенты, проходящие хирургическое лечение получили улучшение качества спермы.Хирургический подход представленные в настоящем исследовании, очень эффективны при лечении Киста мюллерова протока при мужском бесплодии, заслуживающая рекомендации клиническая практика.
Благодарности
Не применимо.
Финансирование
Настоящее исследование поддержано Национальным Фонд естественных наук Китая (гранты № 81270685 и 81771640), Проект Six Talent Peak для талантов высокого уровня в Провинция Цзянсу (грант № WSW-017), финансируемый проект 333 Проект развития талантов высокого уровня в провинции Цзянсу, Цин Лань Финансирование проектов высших учебных заведений Цзянсу (грант №JX2161015100), проект, финансируемый приоритетной академической программой Развитие высших учебных заведений Цзянсу (грант № JX10231802), Пятая группа выдающихся молодых и средних лет План поддержки учителей Нанкинского медицинского университета, Цзянсу Программа развития ключевых талантов провинции (грант № ZD RCA2016012) и проект Нанкинского комитета по науке и технологиям (грант № 201605001).
Наличие данных и материалов
Все данные, созданные и / или проанализированные во время Настоящее исследование включено в эту опубликованную статью.
Авторские работы
ZW и BL разработали настоящее исследование. CM, SL и KZ проанализировали данные и написали рукопись. JZ, YT и YW собрали данные о пациентах. Все авторы прочитаны и одобрены окончательный вариант рукописи.
Утверждение этических норм и согласие на участвовать
Это исследование было одобрено отделом этики. Комитет Нанкинского медицинского университета (Нанкин, Китай) и письменное информированное согласие было получено от всех зачисленных участников.
Согласие пациента на публикацию
Не применимо.
Конкурирующие интересы
Авторы заявляют, что у них нет конкурирующих личные или финансовые интересы.
Список литературы
1 | Фиш Х., Ламберт С.М. и Голубофф Э.Т.: Лечение обструкции семявыбрасывающего протока: этиология, диагностика, и лечение. Мир Дж Урол. 24: 604–610. 2006. Просмотр статьи: Google Scholar: PubMed / NCBI |
2 | Конди-Пафити А, Грапса Д, Папаконстантину K, Kairi-Vassilatou E и Xasiakos D: Кисты влагалища: часто встречающиеся повторное посещение патологического объекта.Clin Exp Obstet Gynecol. 35: 41–44. 2008 г., PubMed / NCBI |
3 | Цзян Х.Т., Юань Цюй, Лю И, Лю Цзюй, Чжоу Цзы, Сяо К.Ф. и Ян Дж.Г.: Множественные передовые хирургические методы лечения приобретенная непроходимость семенных протоков. Азиат Дж. Андрол. 16: 912–916. 2014. Просмотреть статью: Google Scholar: PubMed / NCBI |
4 | Лю Б, Ли Дж, Ли П, Чжан Дж, Сон Н, Ван З и Инь C: Трансуретральная семенная везикулоскопия в диагностике и лечение трудноизлечимого семенного везикулита.J Int Med Res. 42: 236–242. 2014. Просмотреть статью: Google Scholar: PubMed / NCBI |
5 | Чжао Х, Ло Дж, Ван Д, Лу Дж, Чжун В, Вэй Дж. И Чен В. Значение трансректального УЗИ в диагностике гематоспермии у большой группы пациентов. Дж. Андрол. 33: 897–903. 2012. Просмотр статьи: Google Scholar: PubMed / NCBI |
6 | Paick JS: Трансуретральная резекция семявыбрасывающий проток.Int J Urol. 7 Дополнение: S42 – S47. 2000. Просмотр статьи: Google Scholar: PubMed / NCBI |
7 | Мукаддам Х.А., Хаддад М.С., Эль-Сайед К. и Wazzan W: Диагностика и лечение кист простаты средней линии. Clin Визуализация. 27: 44–46. 2003. Просмотр статьи: Google Scholar: PubMed / NCBI |
8 | Pastore AL, Palleschi G, Fuschi A, Porta N, Cerbelli B, Di Cristofano C, Petrozza V и Carbone A: Гематоспермия и ксантогранулематозный простатит: необычное начало редкого диагноза.Кан Урол Асс Дж. 7: E820 – E822. 2013. Просмотр статьи: Google Scholar: PubMed / NCBI |
9 | Фуруя Р., Фуруя С., Като Х., Сайто Н., Такахаш С. и Цукамото Т. Новая классификация кист средней линии простата у взрослых с помощью трансректального ультразвукового исследования исследование помутнения и инъекции красителя. BJU Int. 102: 475–478. 2008 г. Просмотр статьи: Google Scholar: PubMed / NCBI |
10 | Го И, Лю Г, Ян Д, Сунь Х, Ван Х, Дэн C, Zhang Y и Feng ST: Роль МРТ в оценке эякуляции закупорка протока.J Xray Sci Technol. 21: 141–146. 2013.PubMed / NCBI |
11 | Фиш Х., Кан Ю. М., Джонсон К. В. и Голубофф ET: Обструкция семявыбрасывающего протока. Curr Opin Urol. 12: 509–515. 2002 г. Просмотр статьи: Google Scholar: PubMed / NCBI |
12 | Ченг Джи, Лю Би, Сон З., Сюй А, Сон Н. и Ван З .: Новое хирургическое лечение вторичного мужского бесплодия до средней линии кисты простаты. BMC Urol.15: 182015. Просмотр статьи: Google Scholar: PubMed / NCBI |
13 | Хан CH, Liang Q, Dong BZ, Hao L, Fan T, Чжан Дж.Дж., Чжан В.Д., Чен Би, Цю КсЗ, Чжоу СиДжей и Пей. трансуретральная семенная везикулоскопия в диагностике и лечении болезни семенных пузырьков. Cell Biochem Biophys. 66: 851–853. 2013. Просмотр статьи: Google Scholar: PubMed / NCBI |
14 | Манохар Т., Ганпуле А. и Десаи М.: Трансректальное ультразвуковое и рентгеноскопическое трансуретральное разрез семявыбрасывающих протоков: подход к решению проблем доброкачественная гематоспермия из-за обструкции семявыбрасывающего протока.J Endourol. 22: 1531–1535. 2008. Просмотр статьи: Google Scholar: PubMed / NCBI |
15 | Ван Х, Е Х, Сюй Ц, Лю З, Гао Х, Хоу Дж, Wang L, Piao S и Sun Y: Трансуретральная семенная везикулоскопия с использованием везикулоскоп 6F для обструкции семявыбрасывающего протока: начальный опыт. Дж. Андрол. 33: 637–643. 2012. Просмотр статьи: Google Scholar: PubMed / NCBI |
16 | Чжан Д.X., Ли КсГ, Гао Ю., Лю Ю.С., Ван Дж.К., Chen J, Chen L, Wang K, Cui XG и Xu DF: Трансперитонеально лапароскопическое иссечение кисты семенного пузырька: одноцентровое опыт.J Endourol. 26: 1153–1158. 2012. Просмотр статьи: Google Scholar: PubMed / NCBI |
17 | Coppens L, Bonnet P, Andrianne R and de Леваль J: мюллерова протока или киста мочеиспускательного канала у взрослых: клинические проявления значение и терапевтическое ведение 65 случаев. J Urol. 167: 1740–1744. 2002. Просмотр статьи: Google Scholar: PubMed / NCBI |
Большая киста мюллерова протока в виде образования в брюшной полости с ипсилатеральным почечным агенезом: необычное проявление | Ежемесячно по нефроурологии
У мужских эмбрионов половая дифференциация начинается на 7-й неделе беременности.Белок области Y (SRY), определяющий пол, активирует факторы мужской транскрипции, которые заставляют бипотенциальные клетки дифференцироваться и пролиферировать в семенники. Клетки Сертоли яичка продуцируют мюллерово-ингибирующее вещество (MIS), которое вызывает регрессию мюллерова протоков к 10-й неделе беременности. Следовательно, снижение продукции MIS, несоответствующее время продукции и дефект рецептора MIS могут привести к сохранению мюллерова протока. Краниальный конец мюллерова протока остается отростком яичка, а каудальный конец — как простатический пузырек у нормальных мужчин (1).Некоторые авторы использовали термины «остаток мюллерова протока» (MDR) и «киста мюллерова протока» как синонимы. Однако, несмотря на то, что они имеют схожее эмбриологическое происхождение, клинические проявления часто различаются.
Кисты мюллерова протока появляются на 3-4-й декаде, в то время как простатические пузыри часто встречаются в 1-2-е десятилетия жизни. Кисты мюллерова протока не сообщаются с простатической уретрой, но соединяются с верумонтаном тонкой ножкой. В отличие от кисты матки, киста мюллерова протока обычно не связана с другими врожденными аномалиями мочевыводящих путей.Очень редко они могут быть связаны с ипсилатеральной агенезией почек (2). > 90% утрикулярных кист связаны с гипоспадией или нарушениями половой дифференциации, а 60-70% — с двусторонним крипторхизмом. Кисты мочеиспускательного канала небольшие, трубчатые и не выступают над основанием простаты. кисты мюллерова протока имеют округлую или овальную форму, часто большие и простираются значительно выше основания простаты (3-5).
Распространенность кист мюллерова протока составляет 1-5% (3), но симптоматические проявления встречаются очень редко.Клинические проявления разнообразны, включая частое мочеиспускание, срочность мочеиспускания, дизурию, непроходимость мочеиспускания, гематурию и тазовую боль. Сообщается о случае злокачественной трансформации у 15-летнего мальчика5. Другой дифференциальный диагноз глубоких кист таза у мужчин включает кисту семенного пузырька (синдром Зиннера, триада аномалии мюллерова протока, включающую одностороннюю агенезию почек, ипсилатеральную кисту семенного пузырька и обструкцию семявыбрасывающего протока), кисту семявыбрасывающего протока, кисту или абсцесс предстательной железы, киста ураха, дивертикул мочевого пузыря, эхинококкоз и внутритазовое новообразование.Наличие большого кистозного поражения и короткого зачатка мочеточника с агенезом почек привело нас к подозрению на ПЯС в эктопической тазовой почке у нашего пациента. Сообщалось, что МРТ полезна при диагностике кисты мюллерова протока, показывая характеристику сигнала слизи или геморрагического кистозного компонента. МРТ у этого пациента помогла бы поставить правильный предоперационный диагноз.
Лечение показано лицам с симптомами и для предотвращения долгосрочных осложнений. Описаны как открытые хирургические методы, так и минимально инвазивные подходы для лечения остатков мюллерова протока.Хирургическое лечение маток предстательной железы является сложной задачей из-за их глубокого расположения в тазу и тесной связи с важными окружающими структурами. Эндоскопическое лечение ограничивалось удалением инфицированных и закупоренных кист. Описано множество различных открытых хирургических доступов для удаления остатков мюллерова протока, включая трансперитонеальный, позадилонный или надлобковый экстравазикальный, трансвезикальный транстригональный, задний сагиттальный трансаноректальный, передний сагиттальный трансаноректальный, промежностный и задний параректальный доступы.В последнее время для удаления кист и остатков мюллерова протока стали применять лапароскопическое и роботизированное удаление. Он предлагает преимущество четкого и увеличенного изображения глубоких структур таза, которое невозможно получить с помощью открытого доступа, что позволяет проводить точное рассечение с меньшей кровопотерей и снижением риска повреждения окружающих структур (семявыносящие протоки, мочеточники, нервы и уретра) ( 6, 7). Однако установка порта и манипуляции с инструментами могут быть проблематичными при больших кистах, которые имеют тенденцию заполнять таз и распространяться в нижнюю часть живота, как в данном случае.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера на прием файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Киста Мюллерова протока, вызывающая обструкцию выходного отверстия мочевого пузыря у пациента с делецией гена HNF-1β — FullText — Current Urology 2015, Vol. 9, № 2
Абстрактные
24-летний мужчина был направлен в третичную больницу из-за возможного абсцесса предстательной железы.У пациента острая задержка мочи. Выполнено трансуретральное дренирование. МРТ малого таза через три дня после операции определила кистозную структуру простаты как кисту мюллерова протока. При обследовании были отмечены некоторые другие фенотипические особенности, а также результаты исследований. На основании этого диагноза делеция гена ядерного фактора гепатоцитов-1β (HNF-1β) была сделана.
© 2016 S. Karger AG, Базель
Описание клинического случая
24-летний мужчина был направлен в третичную больницу из-за возможного абсцесса предстательной железы.Первоначально у него была рвота и летаргия с диагнозом диабетический кетоацидоз. Впоследствии у него поднялась температура и возникла острая задержка мочи. Была проведена магнитно-резонансная томография малого таза, показавшая толстостенную кистозную структуру по средней линии, связанную с простатой (рис. 1).
Рис. 1
Аксиальный и сагиттальный вид магнитно-резонансных изображений (взвешенных по T2). Белые стрелки обозначают кисту мюллерова протока.
Больной начато лечение антибиотиками широкого спектра действия.Из-за размера и расположения абсцесса было сочтено, что чрескожное дренирование затруднено. Пациенту выполнено трансуретральное дренирование. Предоперационное пальцевое ректальное исследование показало большую мягкую флуктуационную массу. Интраоперационно очевидной связи уретры не было. Простатическая уретра была рассечена ножом Colins на 10 мм латеральнее вертумонтана и вскрыта обширная кистозная структура. Внутри была прозрачная жидкость со стенками структуры, покрытыми приставшей белой фиброзной слизистой тканью (рис.2). Резекционная петля 26 Fr использовалась для тупой энуклеации содержимого кисты, которое включало несколько небольших желатиновых камней простаты. Гистопатология показала фиброзную ткань, инфильтрованную нейтрофилами и гистиоцитами. Никаких сперматозоидов не обнаружено. Культура кистозной жидкости выросла Staphylococcus aureus .
Рис. 2
A Эндоскопическая фотография кисты. Белые стрелки, обозначающие кисту слизистой оболочки (слева) и verumontanum (справа), латеральнее которой был сделан небольшой разрез.
Дальнейшее изучение истории болезни и обследование показало, что у пациента был диагностирован инсулинозависимый диабет 5 лет назад. Отмечено, что с детства у него двусторонняя катаракта. Он также испытал оргазмическую анэякуляцию в течение последних 2 лет. Не было значительного семейного анамнеза, когда оба родителя были живы и здоровы.
Рентгенологическое исследование выявило множественные кортикальные и мозговые кисты почек с обеих сторон до 15 мм в диаметре. Был очевиден легкий двусторонний гидронефроз и гидроуретер.Также была выявлена спленомегалия. Магнитно-резонансная холангиопанкреатография показала нормальную поджелудочную железу с расширением протока поджелудочной железы. Повторная магнитно-резонансная томография таза через три дня после операции определила кистозную структуру предстательной железы как кисту мюллерова протока. Примечательные анализы крови продемонстрировали нормальную функцию почек, повышенные показатели функции печени, гипомагниемию и гипоальбуминемию.
Был поставлен диагноз делеции гена ядерного фактора гепатоцитов-1β (HNF-1β).
Обсуждение
Мутация HNF-1β
HNF-1β участвует в регуляции развития почек, поджелудочной железы, мочеполовых путей и билиарной системы.Эту мутацию обычно называют почечными кистами и диабетическим синдромом, поскольку они являются преобладающими признаками [1]. По мере того, как анализируется больше случаев, становится очевидным, что существует широкий спектр фенотипических признаков. Спонтанные делеции HNF-1β достигают 50% [1]. Такая высокая частота мутаций de novo объясняет, почему родители часто не страдают от этого.
Заболевание почек
Наиболее частая находка почек при аномалиях HNF-1β — множественные двусторонние кисты почек, которые часто ошибочно диагностируются как аутосомно-доминантная поликистозная болезнь почек.Другие находки включают одностороннюю агенезию почек и гипоплазию почек [1]. Почечная функция может быть разной у разных пациентов. У некоторых пациентов наблюдается нормальная функция почек с клинически бессимптомной протеинурией, в то время как у других наблюдается быстрое ухудшение функции и хроническое заболевание почек [1].
Было проведено новое наблюдение развития хромофобной почечно-клеточной карциномы у пациента с известной аномалией HNF-1β [2].
Диабет
Диабет зрелого возраста у молодых 5 является наиболее частым внепочечным фенотипом, связанным с аномалиями HNF-1β.Возраст диагноза может варьироваться от неонатального периода до позднего среднего возраста со средним возрастом 24 года. Анализ когорты с известной мутацией HNF-1β показал, что 48% страдали диабетом [1].
Пороки развития мочеполовой системы
Большинство пороков развития мочеполовых органов, связанных с HNF-1β, было описано у женщин. Они обычно связаны с аномалией развития мюллерова протока и включают двустворчатую матку, двурогую матку и одиночные яичники [1]. Возникновение мальформации мочеполовой системы у мужчин встречается гораздо реже, и о очень немногих случаях сообщалось.Были отмечены крипторхизм, гипоспадия и эпидидимальная киста, но из-за нормальной распространенности в популяции их наличие не имеет достоверного значения [1].
Гематология
Повышенные функциональные пробы печени часто встречаются у пациентов с аномалиями HNF-1β. Обычно они проявляются как повышение уровня аланинаминотрансферазы и γ-глутамилтранспептидазы. Это увеличение обычно не связано с желтухой или печеночной недостаточностью [1]. Напротив, в нескольких исследованиях представлены пациенты с тяжелым неонатальным холестазом, требующим хирургического вмешательства, а также с поздним началом холестаза у взрослых среднего возраста [3].
Гипомагниемия, наблюдаемая у пациентов с аномалиями гена HNF-1β, возникает из-за потери субъединицы γ Na + / K + АТФазы. Нарушение функции приводит к снижению реабсорбции магния в дистальных извитых канальцах [1].
Другие клинические особенности
Недавнее исследование показало некоторые ранее нераспознанные фенотипические ассоциации аномалии HNF-1β в одной семейной группе. Это двусторонняя детская катаракта и спленомегалия [1]. Pectus excatum также считается частью клинического спектра [1].
Релевантность случая
Идентификация кисты мюллерова протока у пациента с аномалией гена HNF-1β, по-видимому, ранее не сообщалась. Другие аномалии мюллерова протока наблюдались у женщин. Существует несколько типов кистозных структур, связанных с нижними половыми путями мужчин, и в этом случае необходимо рассмотреть их в качестве дифференциального диагноза. В общих чертах их можно разделить на интрапростатические и экстрапростатические кисты. Интрапростатические кисты включают кисты мочеиспускания предстательной железы, кисты мюллерова протока, кисты семявыбрасывающего протока и абсцессы предстательной железы.Дополнительные кисты простаты включают кисты семенных пузырьков и кисты семявыносящего протока [6].
В этом случае у пациента была интрапростатическая кистозная структура средней линии, не сообщающаяся с простатической уретрой и простирающаяся над простатой. При вскрытии он содержал прозрачную жидкость и два студенистых камня простаты. Никаких сперматозоидов не обнаружено. Все эти особенности соответствуют кисте мюллерова протока. Были сообщения о случаях кисты мюллерова протока, вызывающей нарушение эякуляции, а также инфицирование и маскирование под абсцесс предстательной железы [1].Однако это первый зарегистрированный случай, когда у пациента с делецией гена HNF-1β была обнаружена непроходимость кисты мюллерова протока.
Список литературы
- Clissold RL, Hamilton AJ, Hattersley AT, Ellard S, Bingham C: HNF1B-ассоциированные почечные и внепочечные заболевания — расширяющийся клинический спектр.Нат Рев Нефрол 2015; 11: 102-112.
- Bellanne-Chantelot C, Chauveau D, Gautier JF, Dubois-Laforgue D, Clauin S, Beaufils S, Wilhelm JM, Boitard C, Noël LH, Velho G, Timsit J. Клинический спектр, связанный с мутациями ядерного фактора гепатоцитов-1beta. Энн Интерн Мед 2004; 140: 510-517.
- Коталова Р., Дусаткова П., Цинек О., Дусаткова Л., Дедик Т., Симан Т., Лебл Дж., Прухова С.: Печеночные фенотипы мутаций гена HNF1B: случай неонатального холестаза, требующий портоэнтеростомии и обзора литературы. Всемирный журнал J Gastroenterol 2015; 21: 2550-2557.
- Dubois-Laforgue D, Bellanne-Chantelot C, Subra JF, Timsit J: Pectus excatum является частью клинического спектра HNF1B MODY5.Уход за диабетом 2014; 37: e72-73.
- Hogendorf A, Kosinska-Urbanska M, Borowiec M, Antosik K, Wyka K, Mlynarski W. Атипичные фенотипические особенности среди носителей новой бессмысленной мутации Q248X в гене HNF1B. Эндокринол Пол 2015; 66: 15-21.
- Shebel HM, Farg HM, Kolokythas O, El-Diasty T: Кисты нижних отделов мужских мочеполовых путей: эмбриологические и анатомические аспекты и дифференциальный диагноз.Радио-графика 2013; 33: 1125-1143.
Автор Контакты
Мэтью Оноре
Royal Brisbane and Women’s Hospital
5 Callum Close, Pelican Waters, Queensland 4551
Herston (Australia)
Электронная почта [email protected]
Подробности статьи / публикации
Предварительный просмотр первой страницы
Получено: 7 октября 2015 г.
Принято: 24 ноября 2015 г.
Опубликовано онлайн: 20 мая 2016 г.
Дата выпуска: май 2016 г.
Количество страниц для печати: 3
Количество рисунков: 2
Количество столов: 0
ISSN: 1661-7649 (печатный)
eISSN: 1661-7657 (онлайн)
Для дополнительной информации: https: // www.karger.com/CUR
Авторские права / Дозировка препарата / Заявление об ограничении ответственности
Авторские права: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме или любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование, или с помощью какой-либо системы хранения и поиска информации, без письменного разрешения издателя. .
Дозировка лекарства: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарства, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Однако ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю настоятельно рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным агентом является новое и / или редко применяемое лекарство.
Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности.


 Длительно существующий хронический простатит с частыми обострениями, фиброз, простатолитиаз приводят к формированию кистозного новообразования. Кисты в железе образуются при некоторых формах рака простаты. У мужчин с ДГПЖ и фоновой атрофией на ультразвуковом исследовании также могут визуализироваться небольшие кистозные полости.
Длительно существующий хронический простатит с частыми обострениями, фиброз, простатолитиаз приводят к формированию кистозного новообразования. Кисты в железе образуются при некоторых формах рака простаты. У мужчин с ДГПЖ и фоновой атрофией на ультразвуковом исследовании также могут визуализироваться небольшие кистозные полости. Полость такой кисты заполнена кровью.
Полость такой кисты заполнена кровью. Чаще они локализованы в переходной или периферической зоне.
Чаще они локализованы в переходной или периферической зоне.
 К недостаткам относят вероятность развития повторного стеноза устьев, снижение интенсивности оргазма.
К недостаткам относят вероятность развития повторного стеноза устьев, снижение интенсивности оргазма. Кисты в железе образуются при некоторых формах рака простаты. У мужчин с ДГПЖ и фоновой атрофией на ультразвуковом исследовании также могут визуализироваться небольшие кистозные полости.
Кисты в железе образуются при некоторых формах рака простаты. У мужчин с ДГПЖ и фоновой атрофией на ультразвуковом исследовании также могут визуализироваться небольшие кистозные полости.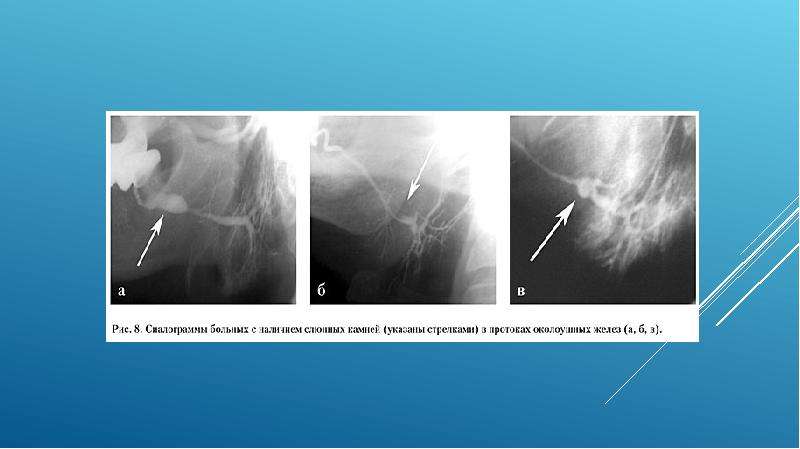 Чаще они локализованы в переходной или периферической зоне.
Чаще они локализованы в переходной или периферической зоне.
 К недостаткам относят вероятность развития повторного стеноза устьев, снижение интенсивности оргазма.
К недостаткам относят вероятность развития повторного стеноза устьев, снижение интенсивности оргазма.