кашель до рвоты комаровский — 25 рекомендаций на Babyblog.ru
Т.к. я люблю почитывать Комаровского, то недавно как раз читала (перечитывала) о таких заболеваниях как менингит, пневмония и в том числе подробно о кашле. Хочу поделиться кое-какими мыслями.
В частности, очень часто родители не знают, что такое кашель, его механизм, зачем он нужен и как его лечить (и лечить ли вообще). А т.Комаровский очень доступно все это нам рассказывает.
А, например, о менингите многие знают, но без подробностей, но кое-что о нем надо знать всем обязательно! Дай Бог, чтобы никому не пригодилось!!!
Ну и пневмония. Основная мысль — 90% случаев заболевания детей — вина родителей…
Так же разъяснена бесполезность приема антибиотиков для профилактики бактериальных осложений при ОРВИ.
Далее авторский текст (кое что я пометила или выделила цветом).
Пост большой, но рекомендую все таки почитать…
ПНЕВМОНИЯ (и тут же подробно про КАШЕЛЬ)
Словосочетание «воспаление легких» придумано врачами специально для «неврачей».
Воспаление легких — одна из наиболее распространенных человеческих болезней. Для некоторых, особенно в детском возрасте, это просто наказание какое-то, для других — редкость; третьи, таких, к сожалению, немного, сами воспалением легких не болели. Но переболевших родственников и знакомых имеют в достаточном количестве все!
Система дыхания вообще и легкие в частности весьма уязвимы для инфекционных болезней. При всем разнообразии способов заражения воздушно-капельный путь передачи встречается наиболее часто. Неудивительно, что передовым отрядом борьбы с множеством вирусов и бактерий являются верхние дыхательные пути.
Описанный путь возникновения пневмонии — наиболее частый, но не единственный. Еще в школе все мы получили ответ на вопрос о том, для чего легкие нужны человеку в принципе. Ответ конкретный и однозначный — чтоб дышать. Отличники даже могут сообщить, что в легких происходит газообмен — в кровь поступает кислород, а из крови удаляется углекислый газ. Все, в общем-то, правильно, но, оказывается,
Легкие регулируют обмен жидкости и солей в организме (например, увлажняют вдыхаемый воздух).
Легкие защищают организм от проникновения огромного количества «нехороших» веществ, в достаточном количестве присутствующих во вдыхаемом воздухе.
Легкие регулируют температуру тела (обогрев воздуха, во-первых, «сброс» лишнего тепла учащением дыхания, во-вторых).
В легких синтезируются и разрушаются некоторые белки и жиры, а вырабатывая эти вещества, легкие регулируют, например, систему свертывания крови.
При любом воспалительном процесс в организме, при любой операции, при любом переломе костей, при любом ожоге, при любом пищевом отравлении в кровь выбрасывается или в крови образуется огромное количество вредных веществ — токсинов, тромбов, продуктов распада поврежденных тканей. Все эти частицы легкие улавливают, некоторые из них нейтрализуют (растворяют), другие удаляют посредством кашля. Упрощенно говоря, легкие — это как бы своеобразная губка, через которую постоянно происходит фильтрация крови.
С фильтрами в технике и быту мы все встречаемся постоянно. Меняем фильтры в автомобилях, включаем их на кухне, пьем фильтрованную воду. Фильтры эпизодически засоряются, их выбрасывают или промывают. С главнейшим нашим биологическим фильтром — с легкими — посложнее. Промыть трудно, заменить нельзя.
Меняем фильтры в автомобилях, включаем их на кухне, пьем фильтрованную воду. Фильтры эпизодически засоряются, их выбрасывают или промывают. С главнейшим нашим биологическим фильтром — с легкими — посложнее. Промыть трудно, заменить нельзя.
Неудивительно, что повышение нагрузки на легочный фильтр (упомянутые нами болезни, травмы, операции) не всегда заканчивается благополучно. И чем тяжелее любая болезнь, чем опаснее травма, чем обширнее ожог, чем сложнее операция — тем больше вероятность того, что легочный фильтр не выдержит, определенный участок фильтра «засорится» и в нем начнется воспалительный процесс.
С учетом всего вышеописанного становится легко объяснимой частота, с которой возникает воспаление легких после травм и операций. Поэтому, если Иван Иванович поломал ногу, а через три дня у него началось воспаление легких, если у девочки Наташи сильный понос, а на второй день обнаружили пневмонию — то это не в больнице простудили (вариант — заразили). Это, к сожалению, совсем не редкий и вполне естественный путь развития событий.
Практически любой микроорганизм может стать причиной возникновения пневмонии. Какой конкретно — зависит от целого ряда факторов. От возраста больного, от того места, где воспаление легких началось — дома или в больнице, если в больнице, то в каком отделении — в хирургии одни микробы, в терапии другие, в реанимации третьи. Огромную роль играет состояния здоровья организма в целом и состояние иммунитета в частности.
В то же время воспаление легких довольно редко бывает первичным, т. е. жил да был здоровый мальчик Вася, вдруг — раз — и заболел пневмонией. Воспаление легких, как правило, вторично и представляет собой осложнение другого заболевания.
Все эти «другие заболевания» можно с уверенностью разделить на две группы — острые респираторные вирусные инфекции (ОРВИ) и все остальное. При этом воспаление легких как осложнение обычной ОРВИ (насморка, фарингита, ларингита, бронхита) встречается намного чаще, чем пневмония при всех других инфекциях, травмах и операциях. Это вовсе не удивительно и объясняется не какой-то особой «страшностью» респираторных вирусных инфекций, а их широчайшей распространенностью — «подцепить» ОРВИ среднему человеку 1-2 раза в год удается наверняка, а все остальное встречается от случая к случаю.
Это вовсе не удивительно и объясняется не какой-то особой «страшностью» респираторных вирусных инфекций, а их широчайшей распространенностью — «подцепить» ОРВИ среднему человеку 1-2 раза в год удается наверняка, а все остальное встречается от случая к случаю.
Исключительно важно подчеркнуть следующее: вне зависимости от тяжести ОРВИ или другой инфекции, вне зависимости от объема и сложности операции (ожога, травмы и т. п.) и конкретный взрослый человек, и конкретные мамы-папы имеют реальные возможности для того, чтобы значительно уменьшить риск возникновения воспаления легких у себя любимого и у своих детей. Медики тоже многое могут. Короче говоря, на вопрос «что делать?» ответы есть. Главное — это, во-первых, ответы выслушать (вариант — прочитать), во-вторых, понять и в-третьих, реализовать на практике.
Дальнейшие разъяснения могут показаться читателю чересчур умными. Но очень все-таки хотелось бы добиться понимания! Отсюда настоятельная просьба прочитать, а при непонимании — перечитать! Актуальность знаний исключительно велика: автор видел по меньшей мере пять тысяч воспалений легких у детей и в 90% случаев своим заболеванием дети были целиком и полностью обязаны родителям, которые прекрасно знают, как делать ребенка, но понятия не имеют о том, чего надо и чего не надо делать с ребенком!
тут как раз все про кашель!!!
Для начала обратим внимание на очень важный физиологический механизм, присущий нормальному функционированию легких.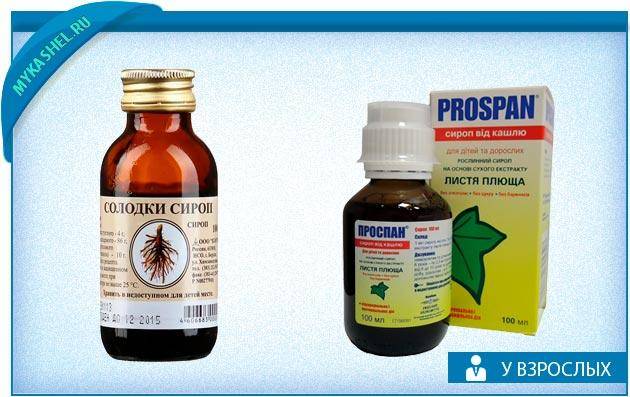 Слизистая оболочка бронхов постоянно выделяет слизь, которая называется мокротой. Значение мокроты исключительно велико. В ней содержатся вещества, поддерживающие эластичность легочной ткани. Мокрота обволакивает пылевые частицы, попадающие в легкие. Высокая концентрация в мокроте противомикробных веществ (иммуноглобулинов, лизоцима) — один из главнейших способов борьбы с возбудителями инфекций, попадающих в дыхательные пути.
Слизистая оболочка бронхов постоянно выделяет слизь, которая называется мокротой. Значение мокроты исключительно велико. В ней содержатся вещества, поддерживающие эластичность легочной ткани. Мокрота обволакивает пылевые частицы, попадающие в легкие. Высокая концентрация в мокроте противомикробных веществ (иммуноглобулинов, лизоцима) — один из главнейших способов борьбы с возбудителями инфекций, попадающих в дыхательные пути.
Как и любой другой жидкости, мокроте присущи определенные физико-химические характеристики — плотность, вязкость, текучесть и т. п. Совокупность всех этих параметров реализуется в таком понятии, как реология мокроты, — т. е. мокрота с нормальной реологией выполняет описанные выше функции, а с ненормальной реологией, разумеется, не выполняет. Кабы просто не выполняла — так это полбеды! Другая половина беды следующая: потеря мокротой своих нормальных свойств приводит к тому, что густая слизь нарушает вентиляцию легких (закупориваются, перекрываются бронхи), в плохо вентилируемых участках нарушается кровообращение, оседают микробы, и, как вполне логичное следствие, начинается воспалительный процесс — та самая пневмония.
Таким образом, основная причина пневмонии — нарушение реологии мокроты, а важность самого понятия «мокрота» становится очевидной. На повестку дня выступает потребность в четком знании факторов, влияющих на свойства мокроты.
Образование мокроты напрямую связано с циркуляцией крови в легочной ткани (т. е. с реологией самой крови: реология крови = реология мокроты). Ведущий фактор, способствующий нарушению реологии крови, — повышенная потеря организмом жидкости. Причины: перегрев, потливость, понос, рвота, недостаточное поступление воды, высокая температура тела.
Интенсивность образования и качество мокроты во многом определяются составом вдыхаемого воздуха. Чем воздух суше, чем больше в нем пылевых частиц или химических агентов (факторов бытовой химии, например) — тем хуже.
Образующаяся мокрота все время удаляется, а удаление это происходит двумя путями. Первый путь общеизвестный — это кашель. Второй же состоит в следующем: внутренняя поверхность бронхов выстлана клетками, которые, в свою очередь, имеют особые выросты — реснички.
Полученные нами знания о том, что такое мокрота и для чего она нужна, позволяют сделать два очень важных вывода:
1) без нормальной мокроты невозможно нормальное выполнение легкими своих функций;
2) вышеупомянутая нормальная мокрота должна вовремя удаляться из легких.
Кашель — а именно кашель удаляет мокроту — бывает разным, и это каждый испытывал на себе. Кашель может быть сухим, болезненным, но может быть и влажным, когда после эпизода кашля человек испытывает облегчение, поскольку отходит мокрота и становится заметно легче. Такой кашель — влажный, с отхождением мокроты — медики называют продуктивным.
В отношении кашля заметим, что частота пневмоний после оперативных вмешательств, особенно на органах брюшной полости и грудной клетке, во многом объясняется не только нагрузкой на легочный фильтр, но и тем, что человеку очень больно кашлять, мокрота скапливается в легких и пневмония не заставляет себя ждать.
Итак, важнейшие пути профилактики пневмонии — поддержание адекватной реологии мокроты и кашель.
Теперь рассмотрим «классическую» ситуацию — типичную ОРВИ. Симптомы — насморк, кашель, повышение температуры тела. Воспалительный процесс в верхних дыхательных путях сопровождается повышенной выработкой мокроты.
Главные наши задачи — не дать мокроте потерять свои нормальные свойства и иметь продуктивный кашель.
Как этого добиться?
Основное правило: чистый прохладный влажный воздух в помещении, где находится больной. Оптимальная температура около 18 °С, влажность — не ниже 50%. Любые источники пыли в комнате увеличивают вероятность высыхания слизи, поскольку при обилии ковров и мягкой мебели увлажнить воздух довольно сложно, а без этих самых пылевых источников вполне достаточно 1-2 раза в день делать влажную уборку.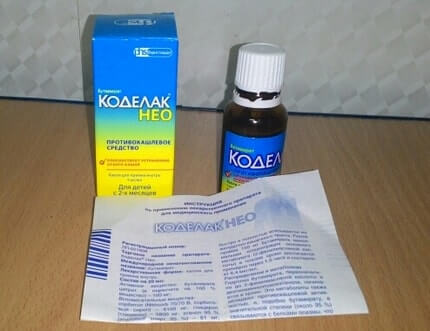 При проведении влажной уборки ни в коем случае не добавлять в воду хлорамин, хлорную известь и другие дезинфицирующие хлорсодержащие препараты. Запах хлора вполне способен вызвать поражение дыхательных путей у абсолютно здорового человека (химический ожог).
При проведении влажной уборки ни в коем случае не добавлять в воду хлорамин, хлорную известь и другие дезинфицирующие хлорсодержащие препараты. Запах хлора вполне способен вызвать поражение дыхательных путей у абсолютно здорового человека (химический ожог).
Исключительно опасны любые обогреватели, поскольку высушивают воздух. Еще раз подчеркну: оптимально 18 °С, но лучше 15 °С, чем 20 °С.
Помимо сухого и теплого воздуха высыханию мокроты способствует высокая температура тела. С высокой температурой бороться можно, но чем активнее ее «сбивать», тем меньше вырабатывается в организме интерферона, нейтрализующего вирусы. Что же делать? Стараться как можно больше пить — помните о связи реологии крови и реологии мокроты. Много пьем, значит, «разжижаем» кровь, значит, облегчаем удаление жидкой мокроты.
Если в комнате жарко и душно (живем в общежитии, пять человек в одной комнате) или на улице лето, а больной пить отказывается (ребенок не хочет, взрослый не понимает), высокая температура тела становится исключительно опасной — однозначно следует использовать жаропонижающие средства.
Теперь о кашле. В принципе, продуктивный кашель вторичен — т. е. если имеется достаточное количество жидкой (не засохшей) мокроты, то и кашель, разумеется, будет продуктивным. Но это в принципе. Люди очень любят разнообразные лекарства «от кашля» и очень часто активно «помогают» сами себе кашлять перестать. Это, в свою очередь, способствует накоплению мокроты и развитию воспаления легких.
Следует четко понимать, что как кашель бывает разным, так и лекарства от кашля бывают разными. Многие препараты якобы «от кашля» на самом деле кашель не прекращают, а делают его продуктивным — это очень важно и очень нужно. Составные компоненты таких лекарств воздействуют либо на эпителий бронхов, способствуя образованию мокроты и улучшая работу ресничек эпителия, либо непосредственно на саму мокроту — разжижая ее. Названия этих лекарств хорошо известны. Получают их в основном из растений (типичные представители — мукалтин, бронхикум), а вариантов таблеток, сиропов и микстур — тысячи. Имеется также небольшое количество (не более 10) весьма эффективных химических веществ (нерастительного происхождения), обладающих влиянием на мокроту, например, бромгексин, амброксол, ацетилцистеин, карбоцистеин.
Имеется также небольшое количество (не более 10) весьма эффективных химических веществ (нерастительного происхождения), обладающих влиянием на мокроту, например, бромгексин, амброксол, ацетилцистеин, карбоцистеин.
Упомянутые лекарства называют «отхаркивающими средствами» и их использование при ОРВИ заметно уменьшает вероятность воспаления легких, но (!) при обязательном выполнении двух предварительных условий — обильное питье и чистый прохладный воздух (один хороший обогреватель легко победит 1 кг бромгексина).
Очень важный момент применительно к тактике использования отхаркивающих средств. Все эффективные препараты не только разжижают слизь, но и стимулируют кашель. Если жидкости не хватает, препарат не может проявить свой разжижающий эффект, но кашель он усиливает (учащает). Поэтому если вы дали ребенку на ночь тот же амброксол, а напоить дитя и проветрить комнату забыли — бессонная ночь с частым и совершенно неэффективным кашлем вам почти гарантирована.
В то же время помимо отхаркивающих средств существует достаточно большая группа препаратов, способствующих исчезновению или ослаблению кашля. Действуют они по-разному, влияют, к примеру, непосредственно на кашлевой центр в головном мозге, уменьшая его активность. Их используют в ситуациях, когда кашель, по большому счету, организму не нужен, он, в силу особенностей самой болезни, не приносит облегчения, а лишь причиняет страдания больному. Какие это болезни? Например, коклюш или хронический бронхит. Какие это препараты? Например, бронхолитин, глауцин, стоптуссин, синекод, пакселадин. Используя эти лекарства при ОРВИ и уменьшая таким образом кашлевую активность, очень легко добиться скопления мокроты в легких и самых разнообразных осложнений — прежде всего все той же пневмонии.
Действуют они по-разному, влияют, к примеру, непосредственно на кашлевой центр в головном мозге, уменьшая его активность. Их используют в ситуациях, когда кашель, по большому счету, организму не нужен, он, в силу особенностей самой болезни, не приносит облегчения, а лишь причиняет страдания больному. Какие это болезни? Например, коклюш или хронический бронхит. Какие это препараты? Например, бронхолитин, глауцин, стоптуссин, синекод, пакселадин. Используя эти лекарства при ОРВИ и уменьшая таким образом кашлевую активность, очень легко добиться скопления мокроты в легких и самых разнообразных осложнений — прежде всего все той же пневмонии.
Потеря мокротой своих свойств не является единственной причиной пневмонии. Ведь не мокрота сама по себе вызывает воспалительный процесс в легочной ткани. Необходимо еще и присутствие конкретного микроба (стрептококка, пневмококка, стафилококка и т. д.). Эти микробы у большинства людей (неважно, взрослый это или ребенок) мирно обитают в носоглотке, а их размножение сдерживается факторами местного и общего иммунитета. Любая ОРВИ приводит к активизации бактерий, а если этот фактор сочетается с потерей мокротой своих защитных свойств, то подобная ситуация является вполне достаточной для возникновения осложнений.
Любая ОРВИ приводит к активизации бактерий, а если этот фактор сочетается с потерей мокротой своих защитных свойств, то подобная ситуация является вполне достаточной для возникновения осложнений.
Информация о том, что ОРВИ сопровождается активизацией бактерий, приводит к очень неправильным действиям — к назначению антибактериальных препаратов, прежде всего антибиотиков или сульфаниламидов (называется это профилактическая антибиотикотерапия). На вирусы эти препараты вообще не действуют, но ведь бактерии-то активизируются! Вот и чешутся руки эти самые бактерии задавить. Но задавить все не получается!
Среди десятка бактерий всегда найдутся такие, на которые проглоченный антибиотик не действует. Они и вызовут воспаление легких, и это будет не просто пневмония, а пневмония, вызванная микробом, устойчивым к антибиотикам.
Но главное даже не в этом. Бактерии, населяющие носоглотку, образуют некое сообщество, члены которого мирно сосуществуют друг с другом и сдерживают размножение друг друга. Принимая при вирусных инфекциях антибиотики, мы способствуем тому, что одни члены микробного сообщества погибают, а другие, лишившись своих естественных соперников, начинают размножаться. Вот и получается, что профилактическая антибиотикотерапия при ОРВИ в 9 раз увеличивает вероятность возникновения пневмонии!
Принимая при вирусных инфекциях антибиотики, мы способствуем тому, что одни члены микробного сообщества погибают, а другие, лишившись своих естественных соперников, начинают размножаться. Вот и получается, что профилактическая антибиотикотерапия при ОРВИ в 9 раз увеличивает вероятность возникновения пневмонии!
Вы уже поняли, как «организовать» собственному ребенку воспаление легких?
Положите его в теплой сухой комнате, поближе к ковру, помойте пол с хлоркой и включите обогреватель. Если скажет, что пить не хочет, — не приставайте. Дайте бронхолитин, чтоб поменьше кашлял, и очень хорошо ампициллин! Этот антибиотик на стафилококк не действует, так что есть шанс заработать не просто пневмонию, а стафилококковую пневмонию! Да, чуть не забыл! Если увидите сопли — побыстрее закапайте нафтизин, чтоб вирус в носу долго не задерживался, а сразу в легкие попадал.
Полученная информация позволяет нам, во-первых, определиться в главных направлениях профилактики, а во-вторых, понять, что некоторые действия способствуют развитию пневмонии в большей степени, чем абсолютное бездействие.
В то же время самые правильные и самые решительные профилактические мероприятия иногда не помогают и воспаление легких все-таки возникает — снижение иммунитета, неудовлетворительные социально-бытовые факторы, особая активность возбудителя инфекции.
Отсюда следует знать некоторые признаки, позволяющие заподозрить развитие воспаления легких:
- Кашель стал главным симптомом болезни.
- Ухудшение после улучшения или любая «простудная болезнь», длящаяся более 7 дней.
- Невозможно глубоко вдохнуть — такая попытка приводит к приступу кашля.
- Выраженная бледность кожи на фоне других симптомов ОРВИ (температура, насморк, кашель).
- Одышка при невысокой температуре тела.
- При высокой температуре совсем не помогает парацетамол (панадол, эффералган, тайленол).
Подчеркну, что знание этих признаков необходимо не для того, чтобы вы ставили себе диагноз, а для того, чтобы не тянули с обращением за медицинской помощью.
У врача имеются достаточно совершенные методы выявления пневмонии. Помимо прослушивания и выстукивания, в сомнительных случаях используют клинический анализ крови и рентгенологическое обследование — это почти всегда позволяет расставить все точки над i.
Выбор места лечения — дом или больница — определяется целым рядом факторов, начиная от возраста пациента и заканчивая квалификацией врача и его желанием бегать к вам домой каждый день (притом, что зарплата от этого не изменится). Весьма существенный и наиболее принципиальный момент — реальная тяжесть самой пневмонии. Осложненные формы заболевания, протекающие с дыхательной или сердечной недостаточностью, с обструктивным синдромом (обструкция — это как раз и есть закупорка бронхов густой мокротой), с плевритом[1] — лечатся исключительно в больнице. Неосложненную пневмонию вполне можно лечить дома.
Как лечат пневмонию?
Все, что было важно на этапе профилактики, становится еще более важным при развитии пневмонии.
Без использования фармакологических средств не обойтись, а главным, и это однозначно, становится выбор антибиотика, его дозы и способа попадания в организм. Касательно способа, следует отметить, что введение антибиотика посредством «втыкания» игл в ягодицы вовсе не является абсолютно обязательным — не менее 80% всех пневмоний благополучно излечиваются при помощи таблеток и сиропов.
Помимо антибиотиков используют препараты, расширяющие бронхи, например, эуфиллин, противовоспалительные средства, витамины, ну и, разумеется, комплекс отхаркивающих средств. Как только состояние начинает улучшаться, по крайней мере, сразу же после нормализации температуры тела, активно используют разнообразные физиопроцедуры и массаж. Эти мероприятия заметно ускоряют процесс выздоровления. Иногда необходимо повторное рентгенологическое обследование — дабы убедиться, что все окончательно «рассосалось».
Ни одного конкретного антибиотика я принципиально называть не буду, чтобы не возникало у широких народных масс нездорового желания лечить пневмонии самостоятельно. Да и вообще, честно говоря, рассказывать о лечении пневмонии дело не только неблагодарное, но и рискованное.
Да и вообще, честно говоря, рассказывать о лечении пневмонии дело не только неблагодарное, но и рискованное.
Главное для нас как раз не в лечении — пусть об этом доктора думают. Уже сам тот факт, что вы или ваш ребенок перенесли воспаление легких, является основанием для серьезных размышлений.
О чем?
О нехватке свежего воздуха, о воскресенье перед телевизором, о пачке сигарет в день, о приданом в виде двух ковров, с коими нет никаких сил расстаться, о лечении всем, что попадается под руку, о лени человеческой, в конце концов… Обидно только, что размышления эти приходят в головы наших соотечественников либо после серьезной болезни, либо не приходят вообще. Вдвойне обидна перевернутая система ценностей, когда дети систематически расплачиваются за отсутствие у родителей знаний о том, «что такое хорошо и что такое плохо?» Крошке сыну просто некуда идти…
[1] Легкие покрыты тонкой оболочкой — плеврой. Плеврит — воспаление плевры, он часто сопровождается скоплением жидкости, которую необходимо удалять с помощью прокола.
МЕНИНГИТ
Среди многочисленных человеческих болезней менингит — одна из самых опасных. Можно перенести «на ногах» воспаление легких, можно годами ходить с туберкулезом, можно с помощью «целителей» в течение длительного времени пытаться вылечиться от венерических болезней. С менингитом подобные «номера» не проходят — или в больницу, или…
Менингит — болезнь известная. По крайней мере, средний человек, без какого-либо специального медицинского образования, слово «менингит» знает и, хотя особенности самой болезни не очень понятны, менингита боятся все. Врач «скорой помощи» может сказать: «У вашего ребенка ангина (грипп, пневмония, энтероколит, гайморит и т. д.). Быстренько собирайтесь в больницу». В ответ он обязательно услышит: «Доктор, а дома полечиться никак нельзя?». Но если будет произнесено слово «менингит», пусть даже не категорично: «У вас менингит!», а с сомнением: «Похоже на менингит», — можно с уверенностью заявить: ни о каком лечении дома нормальный человек даже не заикнется.
Такое отношение к менингиту в целом понятно — с того времени, как появились возможности его (менингит) лечить, не прошло и 70-ти лет. Но если смертность от большинства детских болезней уменьшилась за это время в 10-20 и более раз, то при менингите — лишь в 2 раза.
Так что же это за болезнь такая, менингит?
Прежде всего, следует отметить, что менингит — болезнь инфекционная. Т. е. непосредственной причиной заболевания являются определенные микробы. Большинство человеческих инфекций позволяет установить четкую взаимосвязь между названием болезни и именем конкретного ее возбудителя. Сифилис — бледная спирохета, скарлатина — стрептококк, сальмонеллез — сальмонелла, туберкулез — палочка Коха, СПИД — вирус иммунодефицита и т. п. В то же время конкретной связи «менингит — возбудитель менингита» нет.
Под самим словом «менингит» подразумевается воспаление оболочек головного мозга, а причиной этого воспаления может быть огромное число микроорганизмов — бактерий, вирусов, грибков. Инфекционисты не без уверенности заявляют, что при определенных условиях любой микроорганизм может вызвать менингит у человека любого возраста. Отсюда понятно, что менингиты бывают разными — и по скорости развития, и по тяжести состояния, и по частоте возникновения, и, что особенно важно, по способам лечения. Объединяет все менингиты одно — реальная угроза жизни и высокая вероятность осложнений.
Инфекционисты не без уверенности заявляют, что при определенных условиях любой микроорганизм может вызвать менингит у человека любого возраста. Отсюда понятно, что менингиты бывают разными — и по скорости развития, и по тяжести состояния, и по частоте возникновения, и, что особенно важно, по способам лечения. Объединяет все менингиты одно — реальная угроза жизни и высокая вероятность осложнений.
Для развития менингита конкретный возбудитель должен попасть в полость черепа и вызвать воспаление оболочек головного мозга. Иногда это происходит при возникновении очагов инфекции в непосредственной близости от оболочек мозга — при гнойном отите, например, или при гайморитах. Нередко, причиной менингита является черепно-мозговая травма. Но чаще всего в полость черепа микробы попадают с током крови. Очевидно, что сам факт попадания микроба в кровь, сама возможность его «заноса» и последующего размножения на мозговых оболочках обусловлены состоянием иммунитета.
Следует заметить, что имеется целый ряд, как правило, врожденных дефектов иммунной системы, предрасполагающий к заболеванию менингитом. Неудивительно, что в некоторых семьях все дети болеют менингитом, — хотя болезнь эта не такая уж и частая, в сравнении, например, с ангиной, коклюшем, ветрянкой или краснухой. Но если роль иммунитета в целом понятна, то до настоящего времени не удается найти убедительного объяснения тому факту, что мальчики болеют менингитом в 2-4 раза чаще, чем девочки.
В зависимости от вида возбудителя менингиты бывают вирусными, бактериальными, грибковыми. Некоторые простейшие (например, амеба и токсоплазма) тоже могут вызвать менингит.
Развитие вирусного менингита может сопровождать течение широко известных инфекций — ветряной оспы, кори, краснухи, эпидемического паротита, поражение мозговых оболочек встречается при гриппе, при инфекциях, вызванных вирусами герпеса. У ослабленных больных, у стариков, у младенцев встречаются менингиты, вызванные грибками (понятно, что в этих ситуациях именно недостаточность иммунитета играет ведущую роль в возникновении болезни).
Особое значение имеют менингиты бактериальные. Любой гнойный очаг в организме — пневмония, инфицированный ожог, ангина, разнообразные абсцессы и т. п. — может стать причиной менингита, при условии, что возбудитель попадет в кровь и с током крови достигнет мозговых оболочек. Понятно, что всем известные возбудители гнойных процессов (стафилококки, стрептококки, синегнойные палочки и т. д.) и будут в этом случае возбудителем менингита. Одним из самых страшных является менингит туберкулезный — почти забытый, сегодня он встречается все чаще и чаще.
В то же время существует микроорганизм, вызывающий менингиты наиболее часто (60-70% всех бактериальных менингитов). Неудивительно, что он так и называется — менингококк. Заражение происходит воздушно-капельным путем, менингококк оседает на слизистых оболочках носоглотки и может вызвать состояние, очень сходное с обычной респираторной вирусной инфекцией — небольшой насморк, покраснение горла — менингококковый назофарингит. Я не зря употребил словосочетание «может вызвать» — дело в том, что попадание менингококка в организм довольно редко приводит к возникновению болезни — ведущая роль здесь принадлежит совершенно особым индивидуальным сдвигам в иммунитете. Легко объяснимы, в этой связи, два факта: первый — опасность развития менингита при контактах, например, в детских учреждениях составляет 1/1000 и второй — частое обнаружение менингококка в носоглотке у совершенно здоровых лиц (от 2 до 5% детей являются здоровыми носителями).
Легко объяснимы, в этой связи, два факта: первый — опасность развития менингита при контактах, например, в детских учреждениях составляет 1/1000 и второй — частое обнаружение менингококка в носоглотке у совершенно здоровых лиц (от 2 до 5% детей являются здоровыми носителями).
Неспособность организма локализовать микроб в носоглотке сопровождается проникновением менингококка через слизистую оболочку в кровь. С током крови он попадает в мозговые оболочки, глаза, уши, суставы, легкие, надпочечники, и в каждом из этих органов может возникнуть очень опасный воспалительный процесс. Очевидно, что поражение мозговых оболочек сопровождается развитием менингококкового менингита.
Иногда менингококк попадает в кровь быстро и в огромных количествах. Возникает менингококковый сепсис или менингококкемия — самая, пожалуй, страшная из всех детских инфекционных болезней. Микроб выделяет токсины, под их воздействием происходит множественная закупорка мелких сосудов, нарушается свертываемость крови, на теле появляются множественные кровоизлияния. Иногда уже через несколько часов после начала болезни происходит кровоизлияние в надпочечники, резко падает артериальное давление и человек погибает.
Иногда уже через несколько часов после начала болезни происходит кровоизлияние в надпочечники, резко падает артериальное давление и человек погибает.
Существует удивительная по своему драматизму закономерность в возникновении менингококкемии, которая состоит в следующем. Дело в том, что при проникновении микроба в кровь он начинает реагировать с определенными антителами, пытающимися менингококк уничтожить. Доказано, что существует перекрестная активность ряда антител, — т. е. если в большом количестве имеются антитела, например, к стрептококку, пневмококку, стафилококку, то эти антитела способны оказывать тормозящее воздействие на менингококк. Вот и получается, что дети болезненные, имеющие хронические очаги инфекций, перенесшие воспаление легких и множество других болячек, менингококкемией не болеют почти никогда. «Страшность» менингококкемии как раз и состоит в том, что в течение 10-12 часов может погибнуть абсолютно здоровый и никогда ранее не болевший ребенок!
Вся приведенная выше информация не имеет своей целью запугать читателя.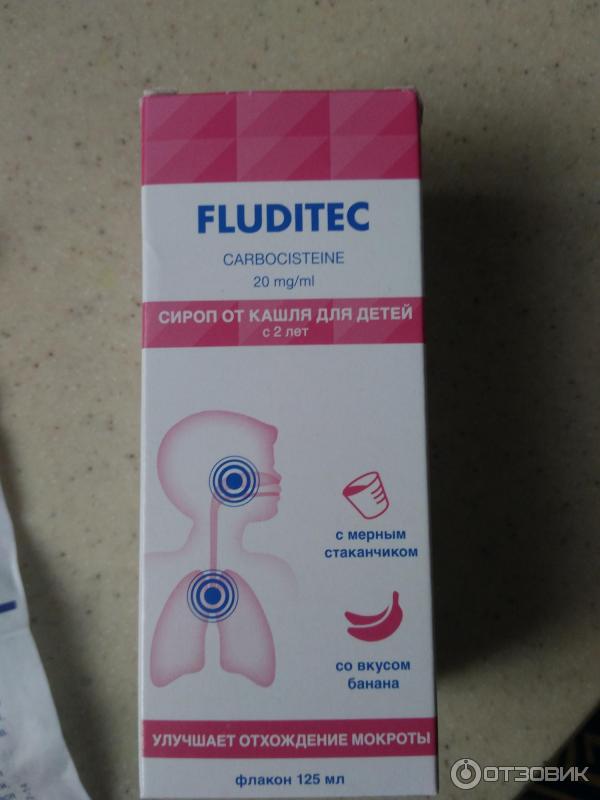 Менингиты лечатся. Но результаты (продолжительность и тяжесть болезни, вероятность осложнений) теснейшим образом связаны со временем, которое будет потеряно до начала адекватной терапии.
Менингиты лечатся. Но результаты (продолжительность и тяжесть болезни, вероятность осложнений) теснейшим образом связаны со временем, которое будет потеряно до начала адекватной терапии.
Очевидно, что вышеупомянутые «сроки начала адекватной терапии» зависят от того, когда люди-человеки обратятся за медицинской помощью. Отсюда настоятельная необходимость конкретных знаний, чтобы потом «не было мучительно больно»…
Воспалению мозговых оболочек присущ целый ряд симптомов, но многие из них не являются специфичными, — т. е. их (симптомов) возникновение возможно и при других болезнях, значительно менее опасных. Чаще всего так оно и случается, но малейшее подозрение на развитие менингита не позволяет рисковать, требует немедленной госпитализации и тщательного врачебного наблюдения.
Рассмотрим теперь наиболее типичные ситуации, каждая из которых не позволяет исключить развития менингита.
- Если на фоне любой инфекционной болезни — ОРЗ, ветрянки, кори, свинки, краснухи, «лихорадки» на губах и т.
 п. — возможно не в начале заболевания (даже чаще именно не в начале) появляется интенсивная головная боль, настолько сильная, что она волнует больше, чем все остальные симптомы, если головная боль сопровождается тошнотой и рвотой.
п. — возможно не в начале заболевания (даже чаще именно не в начале) появляется интенсивная головная боль, настолько сильная, что она волнует больше, чем все остальные симптомы, если головная боль сопровождается тошнотой и рвотой. - Во всех случаях, когда на фоне повышенной температуры тела имеются боли в спине и шее, усиливающиеся при движении головы.
- Сонливость, спутанное сознание, тошнота, рвота.
- Судороги любой интенсивности и любой продолжительности.
- У детей первого года жизни: лихорадка + монотонный плач + выбухание родничка.
- Любая (!!!) сыпь на фоне повышенной температуры.
Помимо вышеописанных симптомов совершенно определенным образом изменяются некоторые рефлексы, и это обнаружить может только врач.
Еще раз повторяю: важно помнить и понимать, что такие нередкие симптомы, как рвота, тошнота и головная боль, в обязательном порядке требуют врачебного осмотра — береженого Бог бережет.
Любая сыпь на фоне повышенной температуры может оказаться менингококкемией. Вы (или ваши умные соседи) можете пребывать в уверенности, что это краснуха, корь или «диатез». Но врач должен сыпь увидеть, и чем быстрее, тем лучше. Если же элементы сыпи имеют вид кровоизлияний, если новые высыпания появляются быстро, если это сопровождается рвотой и высокой температурой — следует использовать любой шанс для того, чтобы больной немедленно оказался в больнице, желательно сразу в инфекционной. Помните: при менингококкемии счет идет не на часы, а на минуты.
Следует отметить, что врач даже самой высочайшей квалификации может диагностировать менингит с абсолютной уверенностью только в одном случае: когда симптомы раздражения мозговых оболочек сочетаются с типичной сыпью, которая описана выше. Во всех остальных случаях диагноз можно лишь заподозрить с разной степенью вероятности.
Единственным способом подтверждения или исключения менингита является спинномозговая (поясничная) пункция. Дело в том, что в головном и спинном мозге циркулирует особая спинномозговая жидкость — ликвор. При любом воспалении мозга и (или) его оболочек в ликворе накапливаются воспалительные клетки, вид ликвора (в норме бесцветный и прозрачный) часто меняется — он становит мутным. Исследование ликвора позволяет не только установить диагноз менингита, но и ответить на вопрос о том, какой это менингит — бактериальный (гнойный) или вирусный, что имеет решающее значение в выборе варианта лечения.
Дело в том, что в головном и спинном мозге циркулирует особая спинномозговая жидкость — ликвор. При любом воспалении мозга и (или) его оболочек в ликворе накапливаются воспалительные клетки, вид ликвора (в норме бесцветный и прозрачный) часто меняется — он становит мутным. Исследование ликвора позволяет не только установить диагноз менингита, но и ответить на вопрос о том, какой это менингит — бактериальный (гнойный) или вирусный, что имеет решающее значение в выборе варианта лечения.
К сожалению, на чисто обывательском уровне очень распространено мнение об огромных опасностях, которые таит в себе спинномозговая пункция. На самом деле эти страхи абсолютно не обоснованы — прокол спинномозгового канала проводится между поясничными позвонками на том уровне, где от спинного мозга уже не отходят никакие нервные стволы, поэтому никаких мифических параличей после этой манипуляции не бывает. С юридической точки зрения врач обязан провести спинномозговую пункцию при реальном подозрении на менингит. Следует отметить, что пункция имеет не только диагностическую, но и лечебную целесообразность. При любом менингите, как правило, имеет место повышение внутричерепного давления, следствием последнего и является сильнейшая головная боль. Взятие небольшого количества ликвора позволяет снизить давление и существенно облегчает состояние больного. Во время пункции в спинномозговой канал нередко вводят антибиотики. Так, например, при туберкулезном менингите единственный шанс спасти больного — частые (нередко ежедневные) пункции, во время которых в спинномозговой канал вводится противотуберкулезный антибиотик — особый вариант стрептомицина.
Следует отметить, что пункция имеет не только диагностическую, но и лечебную целесообразность. При любом менингите, как правило, имеет место повышение внутричерепного давления, следствием последнего и является сильнейшая головная боль. Взятие небольшого количества ликвора позволяет снизить давление и существенно облегчает состояние больного. Во время пункции в спинномозговой канал нередко вводят антибиотики. Так, например, при туберкулезном менингите единственный шанс спасти больного — частые (нередко ежедневные) пункции, во время которых в спинномозговой канал вводится противотуберкулезный антибиотик — особый вариант стрептомицина.
С учетом приведенной выше информации становится понятным, что лечение менингита зависит от вида возбудителя. Главное в терапии бактериальных менингитов — использование антибиотиков. Выбор конкретного лекарства зависит от чувствительности конкретной бактерии и от того, способен ли антибиотик проникать в спинномозговую жидкость. При своевременном использовании антибактериальных препаратов шансы на успех очень велики.
С вирусными менингитами ситуация принципиально иная — противовирусных препаратов практически нет, исключение — ацикловир, но используется он лишь при герпетической инфекции (напомню, что ветряная оспа — один из вариантов герпеса). К счастью, вирусные менингиты имеют более благоприятное течение, в сравнении с бактериальными.
Но помощь больному не ограничивается лишь воздействием на возбудителя. Врач имеет возможность нормализовать внутричерепное давление, устранить токсикоз, улучшить работу нервных клеток и сосудов головного мозга, применить мощные противовоспалительные средства.
Своевременно начатое лечение менингита в течение двух-трех дней приводит к значительному улучшению состояния, а в дальнейшем почти всегда к полному излечению без каких-либо последствий.
Еще раз подчеркиваю: своевременно начатое лечение…
**************************
И еще ссылочка на мой пост про ОРВИ (тоже по Комаровскому), частенько к нему обращаюсь, т.к. все хорошо разъяснено про насморк, температуру и кашель.
http://www.babyblog.ru/user/nokee1202/3021788
Кашель до рвоты у взрослого
Болезнь всегда приходит нежданно и выбивает человека «из колеи», особенно если она сопровождается тяжелыми симптомами. Одним из таких ее проявлений является сухой кашель до рвоты у взрослого. Он частый спутник заболеваний, который встречается не только при респираторных инфекциях. Сам по себе кашель не несет опасности больному, а наоборот: являясь защитной реакцией организма, он освобождает дыхательные пути от слизи и инородных предметов. Однако, когда кашель имеет «навязчивый» приступообразный характер, является изнуряющим и в большинстве случаев сухим, это значительно осложняет ситуацию. Во время, или в конце такого приступа может даже наблюдаться рвота. Именно о таких проявлениях заболеваний пойдет речь, а также о методах лечения недуга и первой помощи.
Причины и особенности заболеваний с кашлем до рвоты
Основной причиной появления кашля до рвоты является раздражение нервных окончаний блуждающего и языкоглоточного нервов, которые находятся в слизистой трахеи и крупных бронхах, в глотке и гортани. Рефлекторные импульсы могут проводиться и из других областей: носовой полости, некоторых внутренних органов и даже коры головного мозга. Все эти явления могут возникать в результате развившегося воспаления и отека соответствующих зон аллергического (пыль, пыльца растений), токсического (химические реагенты), паразитарного (аскариды) или инфекционного характера (бактерии, вирусы).
Раздражителями могут служить инородные тела, попавшие в дыхательные пути. Кашель до рвоты, может быть вызван сдавлением извне трахеи и бронхов, опухолью или увеличенными щитовидкой и лимфоузлами средостения.
Множество заболеваний различной природы может сопровождаться сильным кашлем, доходящим до рвоты. Они бывают с температурной реакцией, если ярко выражены признаки воспаления. Некоторые заболевания протекают с нормальной температурой тела, однако нет прямой зависимости между фебрилитетом и тяжестью состояния больного. Все зависит от того, чем вызваны приступы кашля до рвоты у взрослого.
Без температуры
Без температуры у взрослых может протекать острый, чаще – хронический бронхит. Это заболевание сопровождается сильным приступообразным кашлем, на высоте которого может наблюдаться рвотный рефлекс.
Аллергический сухой кашель до рвоты обычно носит сезонный характер и проявляется в период цветения, однако бывает реакция на парфюмерию, пыль, пух и шерсть животных, лаки и др.
Встречаются случаи протекания бронхиальной астмы с данной патологией. При этом приступы удушья сопровождаются кашлевым рефлексом, в конце приступа может подступать рвота. Характерны ночные приступы кашля с удушьем.
Если при трахеите в процессе болезни не присоединяется вторичная инфекция, то болезнь также может не сопровождаться повышением температуры. На первый план выступает сильный сухой кашель, нередко со рвотой.
Важно! Курение часто приводит к осложнениям со стороны дыхательной системы. Лица с большим стажем, очень часто становятся пациентами пульмонологических отделений с диагнозами ХОЗЛ, бронхиальная астма и даже онкология.
У заядлых курильщиков, кашель, вызывающий рвоту, не является редкостью.
Аскаридоз. При локализации гельминтов в дыхательных путях идет раздражение рецепторов в стенках трахеи и бронхов, что приводит к приступам сильного кашля. Температура отсутствует, однако не исключены аллергические проявления в виде различного рода высыпаний или в более тяжелых случаях – общей реакции организма.
Больной может кашлять при легочно-сердечной недостаточности. Происходит застой в малом круге кровообращения, что часто сопровождается этим симптомом, при котором не исключены приступы рвоты.
Раковые заболевания легких с продолжительным сильным кашлем, протекающие у взрослых без температуры.
Болезни желчного пузыря, которые могут спровоцировать кашлевой приступ, нередко сопровождающийся тошнотой и рвотой.
С температурой
Трахеит и бронхит в острой форме, а также хронические течения этих заболеваний могут сопровождаться повышением температуры. Ситуация осложняется, если приступы кашля возобновляются ночью.
Разновидности пневмоний и бронхопневмонии в периоде разгара вызывают сильные спазмы бронхов, при этом у взрослого очень сильный кашель с небольшим выделением слизи может заканчиваться рвотой. Сопутствующим симптомом служит сильная пекущая боль за грудиной.
Онкологические болезни органов дыхания, при развитии так называемой параканкрозной пневмонии, либо присоединении бактериальной инфекции на фоне сниженного иммунитета, дадут температурную реакцию, и, возможно, сильный кашель с рвотой.
В редких случаях туберкулез бронхов может сопровождаться сильным кашлем и вызвать рвотный рефлекс. При этом заболевании обычно температура субфебрильная (показатель воспалительных процессов, температура от 37,1 до 38 градусов).
При ОРЗ, ОРВИ с развитием бронхитов и воспалительных поражений трахеи может возникать сильный сухой кашель до рвоты. Как и все инфекционные болезни, они протекают с повышенной температурой.
Коклюш является детской инфекцией. Но если инфицировался взрослый человек, то он может болеть довольно тяжело, с симптомами интоксикации, в том числе и температурой. На высоте кашлевых приступов обычно возникает рвотный рефлекс. Очень сильный кашель возникает в любое время, в том числе и утром. Температура субфебрильная (обычно не превышает 38 градусов).
Почему кашель провоцирует рвотный рефлекс?
Рвота при сильном кашле и в конце кашлевого приступа у взрослых наблюдается довольно редко. Такое явление чаще наблюдается в детском возрасте. Это связано с особенностями иммунной системы взрослого и ребенка, которая крепче у лиц старшего возраста. Однако если этот симптом возникает, то он предоставляет немало хлопот и неприятностей.
Ключевые моменты возникновения рвотного рефлекса при кашле до конца еще не выяснены. Важную роль здесь играют периферические рецепторы, находящиеся в стенке горла. При сильном кашле происходит раздражение этих зон, сигналы передаются в головной мозг. Важные структуры, отвечающие за рвотную реакцию, через волокна блуждающего нерва передают информацию на периферию, вызывая спазм диафрагмы и мускулатуры мышц глотки. На пике кашлевого рефлекса возникает рвота.
Лечение и первая помощь
Что делать, если при кашле взрослого человека рвет?
Прежде чем приступать к лечению, необходимо оказать помощь. Вначале приступа сильного рефлекторного кашля больной должен находиться в вертикальном положении, во избежание попадания рвотных масс в дыхательные пути и возникновения асфиксии.
Следующим этапом будет выяснение причины возникновения патологического симптома. Для этого нужен вызов врача на дом, при необходимости – вызов машины «Скорой помощи». Специалист должен провести осмотр, по возможности – опрос пациента, далее – обследование его в условиях поликлиники или стационара.
Обильное питье и полноценный рацион питания обеспечат более эффективное и быстрое излечение. Здесь подойдут теплое молоко с добавлением меда утром и вечером, чай с отваром отхаркивающих трав, имбирем. Также можно использовать калину, липу, ветки и плоды смородины черной, малины.
Если причина такого кашля ясна и это – острое респираторное заболевание, то при отсутствии температуры могут быть применены ингаляции с отваром отхаркивающих трав, содой, различные растирания.
Хорошее проветривание помещения, поддержание температуры воздуха в пределах 20-22 градусов и оптимальной влажности воздуха в пределах 40-60 % также пойдут на пользу.
Необходим покой и полноценный отдых с полным исключением каких-либо нагрузок.
Внимание! Не стоит подбирать медикаменты самостоятельно, при появлении симптомов кашля с рвотой необходимо обратиться за медицинской помощью. Самолечение может быть опасно для вашей жизни и здоровья!
Лечить кашель необходимо сразу же, тем более, если он длится более двух недель. Сильный кашлевой рефлекс, в конце которого наступает рвота, приносит немало проблем больному человеку. Чтобы избавиться от него, следует получить комплексную терапию, в зависимости от причины, вызвавшей заболевание.
Купировать кашель необходимо следующими средствами:
- Противокашлевые препараты. Центральным действием обладают Кодеин, Этилморфин. Они подавляют кашлевой рефлекс в головном мозге, вызывают привыкание. Отпускаются только по рецепту врача. Чаще применяются средства ненаркотического действия: Глауцина гидрохлорид, Бутамират, Окселадин.
- Препараты муколитического действия: Амброксол, Бромгексин, АЦЦ, Солутан. Они смягчают кашель и способствуют разжижению и лучшему выведению мокроты из бронхов.
- Из комбинированных препаратов подойдет Доктор МОМ. Он содержит 10 ингредиентов растительного происхождения, является доступным и удобным в применении. Выпускается в форме сиропа и пастилок. Обладает комплексным действием: оказывает противовоспалительное действие, слабый болеутоляющий эффект, а также очищает бронхи от мокроты. Бронхолитин обладает антисептическим действием, смягчает и уменьшает кашель, расширяет бронхи.
- Если кашель сухой, то перевести его в продуктивный помогут корень Солодки, Проспан.
Не стоит забывать о лечении растительными средствами, такими как чаи из отваров трав, ингаляции, растирания. Если кашель вызван заболеванием инфекционной природы, то уместно будет назначить антибиотики, если аллергической – антигистаминные препараты. Но это должен сделать только врач.
К какому врачу обратиться при приступе сильного кашля до рвоты?
Если утром у вас возник сильный кашель до рвоты, состояние ухудшается, нарастают температура, слабость, временами подступает тошнота – стоит вызвать врачей «Скорой помощи». Они введут необходимые лекарства для купирования приступа, если необходимо – доставят в стационар для дальнейшего лечения. В более легких случаях можно обойтись вызовом врача на дом или явкой на прием к участковому терапевту. Он произведет необходимое обследование и направит к нужному специалисту (пульмонологу, невропатологу, аллергологу и др.).
Заключение
В заключение хочется сказать, что лучше вообще не провоцировать возникновение болезни. Для этого следует вести здоровый образ жизни, избегать переохлаждений, заниматься закаливанием, гимнастикой и спортом. Сбалансированное питание и необходимый комплекс витаминов помогут избежать неприятностей. Но если недуг все-таки внезапно настиг вас, необходимо обратиться к врачу за медицинской помощью. Вовремя начатое лечение избавит вас от нежелательных последствий и сохранит здоровье.
Можно ли узнать COVID-19 по первым симптомам?
С приближением осени и зимы, а с ними холодной погоды и периода простуд и гриппа, и в то время, когда коронавирусная пандемия снова наступает во многих странах мира, становится все более актуальным вопрос: «Как различить симптомы этих вирусных респираторных заболеваний?». Ответ на этот вопрос искали исследователи в США, показавшие: хотя симптомы этих заболеваний частично совпадают, решающей в определении с большой вероятностью может стать последовательность, в которой эти симптомы наступают, пишет Радiо Свобода.
Как показывает это исследование, в частности, грипп чаще всего начинается с кашля, тогда как первый симптом COVID-19 ‒ повышенная температура. Но и исследователи, и другие врачи обращают внимание, что это наиболее вероятный ход ‒ но не единственно возможный, бывают и другие случаи.
Исследование, опубликованное еще в середине августа на имеющихся на то время данных, приходит к выводу, что, со статистической точки зрения, наиболее типичная последовательность наступления симптомов, которые легче всего распознать, при коронавирусном заболевании COVID-19 иная, чем при других значительных вирусных респираторных заболеваниях ‒ в частности при гриппе или при ОРВИ.
Ведь симптомы COVID-19, такие, как лихорадка или кашель, очень похожи на симптомы ряда других привычных болезней, таких, как сезонный грипп ли простуда.
Теперь исследование Университета Южной Калифорнии в США смогло определить, что симптомы этих болезней чаще всего наступают в определенной последовательности ‒ в каждой иначе, сообщает интернет-издание Healthline.
Это может помочь людям, заболевшим COVID-19, скорее уйти на самоизоляцию и получить нужное лечение, что важно и для самих больных, и для их окружения.
COVID-19 и грипп
Исследователи изучили данные около 57 тысяч случаев этого коронавирусного заболевания из Китая, а также данные почти 2500 случаев гриппа из разных частей света.
И, по результатам исследования, наиболее вероятная последовательность наступления синдромов при COVID-19 такова:
- высокая температура,
- кашель и боль в мышцах,
- тошнота или рвота,
- диарея (сильное расстройство желудка).
А в случае с сезонным гриппом кашель обычно наступает прежде чем горячка.
Подробнее исследователи подают последовательность симптомов при коронавирусном заболевании так:
- лихорадка,
- лихорадка и кашель;
- лихорадка, кашель, боль в горле, головная боль, боль в мышцах;
- лихорадка, кашель, боль в горле, головная боль, боль в мышцах, тошнота и рвота;
- лихорадка, кашель, боль в горле, головная боль, боль в мышцах, тошнота и рвота, диарея.
При этом, по словам исследователей, такой ход наиболее вероятен, независимо от тяжести заболевания.
В случае же сезонного гриппа наиболее частая последовательность такова:
- кашель и боль в мышцах;
- кашель, боль в мышцах и головная боль;
- кашель, боль в мышцах, головная боль и боль в горле;
- кашель, боль в мышцах, головная боль, боль в горле и лихорадка;
- кашель, боль в мышцах, головная боль, боль в горле, лихорадка, диарея, тошнота и рвота.
При этом медики обращают внимание, что при COVID-19 кашель чаще сухой.
Возможны другие варианты
Как комментирует это исследование для издания Healthline врач скорой помощи из Нью-Йорка Роберт Глаттер, его результаты могут быть полезны при оценке состояния пациентов, поступающих в больницу в больших количествах.
Но, замечает он, грипп нередко начинается резко сразу с трех симптомов ‒ таких, как боль в спине, ощущение мороза и сухой кашель. Так же, предостерег он, и новое коронавирусное заболевание может начинаться с других симптомов.
По словам врача, повышенную температуру действительно обычно называют наиболее распространенным первым симптомом COVID-19 ‒ но, по опыту его больницы, реальность гораздо разнообразнее: люди, у которых обнаруживали эту болезнь, поступали, бывало, и вообще без горячки, кашля или иных симптомов респираторных заболеваний.
Как говорит специалист, среди важных клинических признаков, по которым COVID-19 можно отличить от сезонного гриппа, является неожиданная потеря ощущения запаха и вкуса, а также кожные реакции, такие, как зуд или распухание и покраснение пальцев ног.
Другие исследователи также сравнивают симптомы COVID-19 и гриппа с симптомами обычных простуд, то есть острых респираторных вирусных инфекций, а также с симптомами аллергий, которые тоже могут быть похожими. Но, обращают внимание эксперты, они все-таки несколько разные.
В частности, самая важная разница между COVID-19 и гриппом ‒ это то, что при гриппе, как правило, не возникает такого сильного ощущения недостатка дыхания, как при коронавирусной инфекции, пишет Healthline.
А насморк или раздражение глаз ‒ это частые симптомы аллергии или обычной простуды, но они нетипичны для COVID-19 ‒ там это в первую очередь лихорадка, общая усталость и сухой кашель.
Также при аллергиях такие симптомы, как, например, чихание или кашель, больше хронические.
Симптомы у кого-то есть, у кого-то нет
Американские Центры контроля и предотвращения заболеваний перечисляют 11 главных признаков коронавирусной инфекции:
- лихорадка или ощущение мороза,
- кашель,
- ощущение нехватки воздуха или затрудненное дыхание,
- усталость,
- боли в мышцах или теле,
- головная боль,
- боль в горле,
- потеря ощущения запаха и вкуса,
- заложенный нос или насморк,
- тошнота или рвота,
- диарея.
Но, обращают внимание во Всемирной организации здравоохранения, некоторые заражаются новым коронавирусом без возникновения вообще каких-либо симптомов и не чувствует себя при этом плохо. Но такие люди все равно могут передавать вирус всем окружающим, хотя сами и не чувствуют себя больными.
Симптомы коронавирусного заболевания не проявляются сразу после заражения: в разных случаях они становятся заметными через 2-14 дней после попадания вируса в организм.
Будьте осмотрительны!
При этом, по словам медиков, некоторые признаки COVID-19 означают, что надо обращаться за помощью немедленно. В частности, это (но список не исчерпывающий):
- трудности с дыханием,
- непрерывная боль или давление в груди,
- потеря ментальной ориентации,
- неспособность проснуться и встать с постели либо оставаться, не смыкая глаз,
- посинение губ или лица.
И еще очень важно осознавать, говорят специалисты, появление каких-либо симптомов коронавирусного заболевания означает, что человек с этими симптомами должен принять все меры, чтобы не допустить распространения болезни. Это ‒ прежде всего самоизоляция или хотя бы соблюдение достаточной физической дистанции, ношение маски и усиленные гигиенические мероприятия, частое и тщательное мытье рук.
Как отметил врач Роберт Глаттер, важно помнить, что новый коронавирус вдвое или втрое заразнее, чем вирус гриппа.
Коронавирусная инфекция COVID-19
Коронавирус SARS-CoV-2, ранее известный как 2019-nCoV, обнаружили в Китае в конце 2019 года.
Он вызывает заболевания COVID-19. В некоторых случаях течение болезни легкое, в других – с симптомами простуды и гриппа, в том числе с высокой температурой и кашлем. Это может перерасти в пневмонию, которая может быть смертельной. Большинство больных выздоравливает; умирают преимущественно люди с ослабленной иммунной системой, в частности пожилые.
11 марта 2020 года Всемирная организация здравоохранения признала вспышку заболевания, вызываемого новым коронавирусом, пандемией.
Кашель с мокротой
Медицинские специалисты применяют к такому понятию, как кашель с мокротой, термин «продуктивный». Это означает, что во время кашлевого приступа выделяется продукция бронхов – слизистые выделения, которые выводятся с кашлевыми движениями наружу.
Считается, что такие выделения – это признак очищения легочной системы, а значит, один из симптомов скорого выздоровления. Тем не менее, не следует забывать, что наличие слизистого секрета может указывать также на развитие серьезных болезней, например, бронхиальной астмы, воспаления легких, онкологии органов дыхания, ишемической болезни сердца.
Причины кашля с мокротой
Выделения при отхаркивании могут появиться исключительно при болезнях дыхательных путей, представляя собой результат повышенной продукции и секреции бронхов (во время бронхита или астмы), выпота кровяной плазмы из сосудистой сети в легочную полость (во время отека легких), выхода гноя из полостей (при абсцессе, туберкулезных кавернах, бронхоэктазах).
Наиболее распространенными причинами считаются:
Точную причину срабатывания кашлевого рефлекса можно определить только диагностическим путем, при этом огромное значение имеет характеристика бронхиальных выделений, а также наличие других сопутствующих симптомов.
Заразен ли кашель с мокротой?
Заразен ли человек, если он кашляет продуктивно? Этот вопрос часто интересует многих пациентов, особенно мамочек маленьких детей, которые сомневаются насчет того, можно ли вести ребенка в садик, если приступы стали продуктивными и стала откашливаться слизь.
Стоит заметить, что кашлевой синдром бывает заразным независимо от того, влажный он или сухой, если он вызван вирусной инфекцией. В среднем период «заразности» (в медицине – контагиозности) вирусного заболевания колеблется от 5 до 10 суток с момента появления первых симптомов. Однако некоторые болезни могут представлять опасность для окружающих более длительный период:
- дифтерия – до 2-х недель;
- коклюш – до 18 суток от начала болезни. Как правило, после 28 дней пациент, переболевший коклюшем, точно не будет представлять опасности, даже если кашлевые приступы продолжают беспокоить больного.
Поэтому не совсем правильно полагать, что если у ребенка стабилизировалась температура, и появился слизистый секрет, то риск заразить других детей аннулирован. Вирус зачастую все ещё продолжает существовать в организме и выделяется пациентом при выдыхании и чихании.
Симптомы кашля с мокротой
По мере прогрессирования симптомов болезни с накоплением выделений бронхиального дерева возникает необходимость в очищении дыхательных путей от скопившегося секрета. В таком случае срабатывает кашлевой рефлекс – позыв к резкому выдыханию воздуха, вследствие раздражения стенок бронхов слизистым секретом.
Когда появляется обилие слизи, важно отличить очистительный процесс от перехода воспалительной патологии к хронической форме.
Обычно кашлевое движение берет свое начало с резкого и глубокого вдоха, который длится не более 2-х секунд. После этого гортанная мускулатура, прикрывающая голосовую щель, так же резко сокращается. Бронхиальные мышцы моментально приходят к тонусу, брюшные мышцы сокращаются – такое действие мышечных волокон направлено на преодоление сопротивления сомкнутой голосовой щели. В этот момент значение давления внутри полости грудной клетки составляет около 100 мм рт. ст. Далее наблюдается внезапное открытие голосовой щели и усиленный выдох. В основном, если бронхи накопили выделения, кашлевой рефлекс срабатывает непроизвольно, однако сам пациент способен вызвать его и самостоятельно.
Как правило, сам по себе кашлевой приступ и слизистые выделения бронхов болезнью не являются – это лишь симптомы другого заболевания, которое важно обнаружить и вылечить. Не следует игнорировать и другие признаки, указывающие на наличие болезни:
- затруднение дыхания, одышка;
- повышение температуры;
- потеря аппетита;
- боли внутри грудной клетки;
- хрипы при дыхании;
- изменение цвета и других свойств мокроты.
Кашель с мокротой при беременности
При беременности любое заболевание воспринимается крайне негативно: ещё бы, неизвестно как болезнь повлияет на плод, а также на саму беременность, да и лекарства на протяжении этого периода нужно принимать очень избирательно. Однако существует неоспоримый факт, что у беременных женщин иммунитет заведомо ослаблен, поэтому ОРЗ с ОРВИ во время вынашивания, к сожалению, не редкость.
Кашлевой синдром при беременности тоже встречается часто: лечить его не только можно, но и нужно. Неграмотное или несвоевременное лечение может представлять серьезную угрозу для беременности. В первую очередь, кашлевые толчки могут спровоцировать повышенный тонус матки, что может привести к болезненным спазмам и даже отслойке. Одновременно повышается артериальное и внутрибрюшное давление, что может спровоцировать выкидыш на ранних сроках или преждевременные роды на более поздних этапах вынашивания.
При респираторных заболеваниях необходимо обязательно показаться врачу акушеру-гинекологу, да и не только: будет лучше, если женщина будет вспоминать о докторе при любых тревожных или подозрительных симптомах. Необходимо учитывать, что кашлевые приступы и выделение слизи из бронхов может сопровождать не только простуду, а также заболевания желудка, щитовидной железы, сердца. Не следует приступать к лечению самостоятельно, пусть этим займется медицинский специалист.
Виды мокроты при кашле
Бронхиальные слизистые накопления – это патологические выделения, которые выходят в процессе кашлевых толчков из дыхательных путей. У здоровых людей тоже вырабатывается слизь внутри бронхов: такая слизь выполняет защитную функцию, не позволяя пыли, химическим веществам и бактериям проникать к легким. Если количество этой слизи увеличивается, к ней прибавляется гной с прочими примесями, то обычно говорят о появлении влажных выделений. Выделения подразделяют на несколько видов, что зависит от их количества, цвета, запаха, плотности, многослойности.
Поговорим о разновидностях слизистых выделений при респираторных заболеваниях.
- Зеленая мокрота при кашле обыкновенно является спутником многих воспалительных патологий с вовлечением в процесс бронхов и легких. Такие заболевания могут провоцироваться бактериальной и вирусной инфекцией, либо иметь аллергическую природу. К перечисленным болезням относят затяжной бронхит, крупозную пневмонию, бронхиальную астму, туберкулез, онкологию, пр. Как правило, зеленая плотная слизь – это признак застойного гнойного процесса в легких.
- Кашель с трудноотделяемой мокротой появляется чаще всего как следствие ОРВИ или ОРЗ, а ещё может быть результатом застойных явлений в легких. Если слизистый секрет имеет слишком плотную консистенцию и вязкость, то ему сложно выйти из дыхательных путей, она накапливается внутри бронхов, провоцируя постоянные кашлевые толчки, не приносящие облегчения.
- Кровь в мокроте при кашле способна появиться как вследствие небольшого и безобидного кровотечения из капиллярных сосудов бронхиального дерева, которые могли лопнуть во время кашлевого приступа, так и вследствие серьезной болезни. Поэтому наличие крови должно насторожить, особенно если такой признак присутствует на протяжении нескольких дней, либо если выделения содержат большое количество крови. Не следует забывать, что примесь крови может попасть к секрету из больных миндалин, носоглотки, кровоточащих десен.
- Желтая мокрота при кашле – это следствие появления гноя в выделениях. Чаще всего это признак недолеченного бронхита, либо его перехода к хронической форме. Если и дальше пренебрегать лечением, то со временем такой секрет может изменять цвет от соломенно-желтого до ржавого или зеленого (явный признак гнойного процесса).
- Кашель с гнойной мокротой часто указывает на развитие застоя внутри легких, особенно если выделения становятся значительно гуще. Бронхам становится сложно выводить гнойный секрет, который накапливается и может приобрести неприятный запах и вкус. Как правило, без терапии антибиотиками при такой ситуации не обойтись.
- Белая мокрота при кашле потенциально способна появляться при воспалении лёгких. Если белый секрет выделяется комками, либо напоминает творог, то это однозначно означает, что возбудителем пневмонии является грибковая инфекция. При такой ситуации антибиотики не помогут: понадобится специальная антигрибковая терапия.
- Черная мокрота при кашле в большинстве случаев является профессиональным признаком – такие выделения характерны для шахтеров, каменщиков, землекопов. Чтобы подробнее узнать о наличии или отсутствии заболевания, придется сдать отделяемый секрет на анализ.
- Серая мокрота при кашле, так же как черная, зачастую сопровождает респираторные заболевания у представителей некоторых профессий, чья работа связана с присутствием в воздухе и вдыхании большого количества пыли со взвешенными частицами. К этой же категории относят заядлых курильщиков, внутри органов дыхания которых откладываются никотиновые смолы, придающие секретируемым выделениям серый оттенок.
- Розовая мокрота при кашле – признак присутствия небольшого количества крови внутри слизи. Чаще всего это результат кровоточивости лопнувших капилляров, что может произойти при слишком агрессивных кашлевых приступах. Однако за такими розовыми выделениями необходимо наблюдать: если они продолжаются более 3-х дней, либо изменяют цвет на интенсивно-красный, то следует немедленно обратиться к специалисту.
- Красная мокрота при кашле говорит о появлении в выделениях кровяной примеси. Это может рассматриваться как кровохаркание при туберкулезе, актиномикозе, онкологии органов дыхания, при абсцессе, легочном инфаркте, сердечной недостаточности или отеке легких. Такое состояние считается очень опасным и требует немедленной помощи врача. В редких случаях покраснение секрета может быть вызвано приемом некоторых лекарственных препаратов.
- Прозрачная мокрота при кашле – наиболее безобидный вид слизистых выделений. Обычно такой признак сопровождает начало респираторных болезней, когда еще отсутствуют осложнения, а заболевание можно вылечить без каких-либо негативных последствий. Тем не менее, если слизь вязкая, «стекловидная», то это может быть признаком бронхиальной астмы.
- Пенистая мокрота при кашле появляется при сибирской язве или отеке легких. И то, и другое заболевание считаются очень серьезными, что требует немедленного обращения к врачу.
- Густая мокрота при кашле обычно появляется на начальных стадиях перехода сухого процесса во влажный, либо при застойных явлениях. Чтобы слизистый секрет не был густой, используют разжижающие медикаменты, массаж грудной клетки. Также рекомендовано употребление большого количества щелочной теплой жидкости.
Как видите, характеристика выделений имеет важнейшее диагностическое значение. Не менее важную роль играет и описание кашлевых приступов, поэтому далее остановимся подробно и на этом симптоме.
Разновидности кашлевого синдрома
Влажный кашлевой синдром считается природным физиологическим явлением, при помощи которого происходит выведение скопившейся слизи из трахеобронхиального дерева. Однако многих настораживает, что такой симптом не всегда бывает одинаков. Может ли это о чем-нибудь свидетельствовать? В некоторых случаях действительно может, ведь проявления кашлевого рефлекса – ценный информативный момент при постановке правильного диагноза.
- Болезненный кашель с мокротой способен указывать на то, что слизь является слишком вязкой для того, чтобы беспрепятственно выйти наружу. Поэтому для того чтобы вытолкнуть густые выделения, дыхательным путям требуется приложить намного больше усилий, что вызывает болезненность или даже тяжесть по ходу бронхов. Чтобы облегчить выход слизи, применяют медикаменты, разжижающие её.
- Кашель с вязкой мокротой зачастую характерен для крупозной пневмонии, воспалительной реакции в органах дыхания. При правильно назначенном лечении через короткое время такая слизь становится жидкой, начинает хорошо отхаркиваться.
- Приступы кашля с мокротой могут наблюдаться при большом скоплении слизи в бронхах. Если выделений много, они постепенно начинают раздражать бронхиальные стенки, что провоцирует кашлевой приступ. Такой приступ продолжается до тех пор, пока все выделения не покинут дыхательные пути. Далее накопление происходит заново, а процесс повторяется. Для того чтобы слизь не накапливалась в больших количествах, рекомендуется периодически двигаться, ходить по комнате, делать легкую гимнастику. Полезен массаж грудной клетки.
- Кашель после еды с мокротой чаще всего не является признаком респираторных заболеваний. Он имеет другие причины, связанные с патологией органов пищеварения. Данный симптом характерен для язвенной болезни желудка, гастроэзофагеального рефлюкса, а также других заболеваний ЖКТ. Для уточнения диагноза лучше обратиться к гастроэнтерологу.
- Кашель с мокротой без температуры – характерный симптом ОРЗ или вирусной инфекции у пациентов с ослабленным иммунитетом. Отсутствие повышенной температуры на данном этапе не является поводом к игнорированию болезни. Лечение назначают соответственно с другими имеющимися симптомами.
- Кашель с мокротой и температурой 37°C считается одним из типичных признаков ОРЗ. Данная температура не является опасной, она не требует назначения жаропонижающих препаратов. Более того, применение таблеток и микстур, «сбивающих» температуру, при такой ситуации крайне не рекомендуется. Температурные значения около 37-37,8°C означают, что иммунитет работает, а организм борется с заболеванием собственными силами. Мешать ему в данном случае не нужно.
- Аллергический кашель с мокротой бывает реже, чем без неё. Обычно не сопровождается повышением температуры, возможно появление насморка. Если бронхиальный секрет выделяется, то он, как правило, не содержит примеси гноя или крови – на вид выделения прозрачные. Приступы случаются чаще ночью или после контакта с аллергеном: шерстью
Кашель и рвота у взрослого – при каких заболеваниях возникает этот симптом
На фоне высокой температуры кашель и рвота у детей никого не удивляют. У малышей быстро наступает и тяжело протекает интоксикация, воспалительные процессы – за счет высокой скорости обменных процессов – распространяются быстро, состояние при заболеваниях ухудшается мгновенно.
Рвота при кашле возникает у взрослых редко – иммунитет у них более сильный, с большинством вирусов организм уже встречался, поэтому антитела вырабатываются не так бурно. Однако эта симптоматика встречается и у взрослых – ее вызывают не только сами заболевания, но и побочный эффект от лечения какими-либо фармацевтическими средствами. То есть причина приступов – тоже интоксикация, только проявляется она намного реже.
Рвотный рефлекс при кашле – это естественная реакция организма.
Он старается избавиться от раздражения дыхательных путей или скопившегося в дыхательных органах секрета, приступ стимулирует сокращение не только дыхательной мускулатуры, но и иннервирует сокращение мышц желудка. При его сжатии часть содержимого забрасывается в пищевод, и – соответственно – извергается.
Какие заболевания могут вызвать приступы кашля до рвоты у взрослого и можно ли их вылечить самостоятельно?
Причины неприятного симптома и признаки заболеваний, его вызывающих
Сильная интоксикация возникает при ОРВИ, ОРЗ и гриппе – инфекциях, которые вызываются вирусной или бактериальной флорой. Патогенные микроорганизмы внедряются из внешней среды или находятся в очагах в организме и начинают активироваться при снижении иммунитета.
Симптомы этих заболеваний:
- высокая температура;
- отек носоглотки;
- насморк;
- першение в горле, вызывающее сухой кашель;
- слабость;
- ломота в мышцах.
Симптоматика может появиться на фоне осложнений, которые возникают после вышеперечисленных заболеваний – трахеита и ларинготрахеита. Эти болезни вызывают изматывающие приступы – грудной или сухой кашель, боль за грудиной, общую слабость, головную боль, рвоту, ухудшение аппетита. После сильного приступа при трахеите может отделяться мокрота с примесью гноя, если ее много, это вызывает рвоту.
При остром и хроническом бронхите приступы сильные и длительные, они сопровождаются отторжением мокроты – слизистой или вязкой. Заболевание в хронической форме может протекать с приглушенной симптоматикой, сильный кашель чаще появляется по утрам или под влиянием раздражающих факторов – запыленного воздуха, повышенной сухости или влажности, при контакте с резким запахом или во время еды.
Рвота может появляться при бронхиальной астме, так как ее основной симптом – изматывающие кашлевые приступы – может возникнуть в любое время, в том числе и за едой, если неудачно проглотили крошку или утром, когда мокрота накопилась в бронхах и организм ее отторгает.
Какие еще болезни могут быть причиной сильного кашля, вызывающего рвоту?
- Пневмония. Это заболевание может иметь довольно противоречивую симптоматику – протекать на фоне высокой температуры или без нее, приступов с обильным отделением мокроты или с невыраженным отхаркиванием в утреннее время. Часто во время заболевания чувствуется боль за грудиной и общая слабость, повышенная утомляемость.
- Туберкулез. В начальной стадии кашель сухой, избавиться от него не получается в течение долгого времени. Со временем характер приступов меняется, начинает отхаркиваться мокрота – с примесью гноя и крови, температура держится на уровне субфебрильной. Опасность болезни в том, что диагностировать ее с помощью аскультации (прослушивания) невозможно, необходимо сделать рентгенографию. Дополнительные симптомы – повышенное потоотделение и озноб в ночное время.
- Заболевания желчного пузыря вызывают сильную рвоту при выбросе желчи. В этом случае кашель скорее последствие, чем первопричина. Признаки заболеваний желчного пузыря: горечь во рту, воспаление слизистой пищевода, боль в правом подреберье – очень сильная или тянущая, желтоватый цвет белков глаз и лица.
Рефлекторные кашлевые приступы с рвотой могут возникать при эндокринных расстройствах и нарушении работы гормональной и иммунной систем.
Сильный кашель до рвоты у взрослого – лечение
Нельзя по комплексу из 2 симптомов поставить диагноз и назначить лечение. Для устранения каждого заболевания требуется своя терапевтическая схема и индивидуальный подход.
Для лечения туберкулеза больному придется сначала длительное время провести в стационаре, а затем еще долго принимать специальные средства, среди которых будут очень сильные антибиотики. Одновременно назначаются витамины, лекарства, стимулирующие иммунитет, гепатопротекторы, защищающие печень.
Заболеваниями желчного пузыря занимаются гастроэнтерологи и терапевты.
Проблемами кашля, вызывающего рвоту при заболеваниях простудного характера и лечением вызванных им осложнений тоже занимаются терапевты.
Сухие рефлекторные приступы сменятся влажными, а интоксикация исчезнет, как только больной начнет выздоравливать. В этом случае применяют стандартную терапевтическую схему для устранения ОРВИ.
При осложнениях вирусных инфекций и внедрении бактериальной флоры, когда сухой кашель уже сменился влажным, стандартная терапия муколитическими средствами уже не подходит. Это спровоцирует только увеличение выработки бронхиального секрета, в связи с чем рвота усилится. Терапевтическую схему будет необходимо скорректировать – оставить отхаркивающие препараты и убрать те, которые стимулируют выделение мокроты.
Большинство фармацевтических препаратов имеют комплексное действие, и очень небольшая группа только выводит бронхиальный секрет. К ним относятся «Собрерол» или «Летостеин», которые облегчают выведение мокроты, уменьшают вязкость, но не влияют на количество бронхиального секрета.
Однако и эти средства следует назначать с осторожностью, так как жидкая мокрота сама по себе может вызвать чувство переполнения в области диафрагмы и увеличить количество приступов.
Поэтому больному рекомендуется находиться в состоянии покоя и обратить внимание на рецепты народной медицины, которые имеют щадящее действие.
Для облегчения состояния используют теплые напитки: молоко с медом, грудной сбор, зеленый чай из растительного сырья с успокаивающим действием. Першение горла лучше устранять леденцами или конфетами для рассасывания.
Чтобы рвота не беспокоила и не усиливалась, при лечении простудных заболеваний и осложнений, ими вызванных, нужно постараться выбирать лекарственные препараты и средства, которые оказывают наименьшее раздражающее действие. То есть их легко проглотить, они имеют приятный вкус и не провоцируют рвотный рефлекс.
Лекарственные средства не следует давать сразу после еды – когда желудок переполнен. Если в инструкции написано, что нельзя принимать лекарство на голодный желудок, необходимо подождать хотя бы 30-40 минут, чтобы пища уже начала перевариваться.
Чтобы рвота не последовала за приступом кашля, его необходимо постараться остановить или ослабить – полностью успокоиться, выпить теплый напиток – обязательно мелкими глотками, глубоко подышать носом.
Одновременно требуется провести обследование – то, что у взрослого человека приступы кашля сменяются рвотой, может оказаться признаком иного заболевания, более опасного, которое проявилось на фоне сезонного ОРВИ.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
«Каковы причины рвоты желчью, что делать в таком случае?» – Яндекс.Кью
Боли в желудке представляют собой достаточно частый симптом, указывающий на наличие патологического процесса в желудке, а также смежных органах (пищеводе, поджелудочной железе, печени и желчном пузыре).
Они могут быть острыми и хроническими, иметь различную интенсивность, продолжительность и характер. Локализация в эпигастральной области нередко связана с приемом пищи, а также ее характером (острая, сладкая и т.д.).
Если вы хотите знать, почему болит желудок, в первую очередь необходимо охарактеризовать боль: описать ее интенсивность, характер и локализацию. Это поможет выявить более точные причины боли в желудке, а также назначить адекватное лечение.
Причины боли в области желудка
Боль в желудке могут вызывать заболевания непосредственно самого желудка, а также патологии других органов и систем человеческого организма. Главный вопрос при этом – нарушения какого именно органа вызвали болевые ощущения в надчревной области.
Причины болей в желудке, вызванных непосредственно его патологией:
- гастрит;
- язвенная болезнь желудка;
- вирусные и бактериальные инфекции;
- функциональные нарушения работы желудка;
- повреждения слизистой оболочки желудка;
- индивидуальная непереносимость некоторых пищевых продуктов и аллергии;
- пищевые отравления;
- эмоциональные и физические стрессы;
- полипы желудка;
- рак желудка.
Причины болей в области желудка, возникающих по причине поражений других органов:
- панкреатит;
- заболевания сердечно-сосудистой системы;
- патологии тонкого кишечника;
- патологии толстого кишечника;
- воспаление аппендикса ;
- спазм диафрагмы.
Полную диагностику может провести только профессиональный врач. Поэтому, если вы ощущаете боль в животе, будет неразумным, а иногда даже опасным выставлять диагноз самому себе, и начинать самолечение.
Характер боли
Острая колющая, режущая, спазматическая, ноющая боль в области желудка часто появляется при обострении хронического дуоденита или при заболевании язвенной болезнью двенадцатиперстной кишки. «Кинжальная» боль сопровождает перфорацию язвы.
Ощущение распирания в эпигастрии (в верхней срединной область живота) и тяжести возникает при заболевании хроническим гастритом со сниженной секретной функцией. Тоже чувство распирания в эпигастрии сопровождает и стеноз привратника, а увеличение интенсивности такой боли, часто, говорит о появлении колита, панкреатита или холецистита.
Жгучая, назойливая боль, возникающая при заболевании язвенной болезнью или гастритом, свидетельствует о появлении солярита. Ноющая, тупая боль сопутствует хроническому гастриту с сохраненной секрецией или язвенной болезни желудка. Реже, язвенная болезнь сопровождается резкой, спазматической болью.
Диагностика
Известными методами диагностирования ряда болезней ЖКТ являются эндоскопия и рентген, а также УЗИ желудка. Перед УЗИ органов пищеварения проводят подготовку, рекомендуется 72 часа соблюдать диету. Важны и функциональные пробы, изучение желудочного сока, анализ содержимого желудка, анализ мочи, анализ кала, анализы крови и желчи.
Гастрит: самая распространенная причина боли в желудке
Самой распространенной болезнью, которая сопровождается болью в желудке, является гастрит, который, в свою очередь, разделяют на следующие основные виды.
- Бактериальный. развивается в связи с появлением в организме бактерии Helicobacter pylari, которая вызывает воспаление слизистой оболочки.
- Острый. Его симптомы могут появиться из-за химического или механического повреждения слизистой, а также на нервной почве.
- Атрофический. проявляется в связи с большим утончением слизистых оболочек стенок желудка.
- Вирусный. начинается в связи с ослаблением иммунитета.
- Эозинофильный. может начаться из-за аллергической реакции.
Самыми характерными симптомами острого гастрита являются:
- боли в эпигастральной области;
- изжога;
- тошнота;
- рвота;
- отрыжка;
- метеоризм.
Наиболее важный, указывающий на гастрит симптом – боли в области солнечного сплетения, имеет свойство усиливаться после приема определенных видов пищи или лекарств. Часто желудочные боли усиливаются в промежутках между едой. Принятие незадолго до болевого приступа каких-либо агрессивных жидкостей, лекарственных средств, пищи служит признаком гастрита.
Хроническая форма гастрита протекает без заметных проявлений либо проявления ее стерты. Это могут быть: отрыжка, неприятный запах изо рта, едва заметная боль в области желудка, на которую больные обычно не обращают внимания, чувство тяжести в животе. Нарушение пищеварения, частое расстройство стула, запоры также могут быть свидетельством воспалительного процесса слизистой желудка.
Язва желудка
Язвенная болезнь тоже может быть причиной того, что человек испытывает боль в желудке. Боль в таком случае обычно появляется в первые полчаса или час после еды. Сначала боль не сильно выражена, но как только пища начинает перевариваться, боль усиливается и становится нестерпимой. Как только пища переварится и попадет в двенадцатиперстную кишку, боль уйдет до следующего приема пищи.
Прободение язвы
Патология выражается в появлении сквозного отверстия в стенках желудка или 12-перстной кишки, через которое содержимое из этих органов попадает в брюшную полость. Боль при этом резкая, по описанию как «удар кинжалом», иногда вызывает обморок. Мышцы живота напрягаются, общее состояние страдает. Прободение в основном возникает на фоне язвы желудка и кишечника.
Полипы желудка
Подавляющее большинство полипов желудка, к сожалению, являются бессимптомными. Крайне редко пациентов могут волновать боли в поджелудочной зоне. Тупые болевые ощущения обычно объясняются эрозированием и воспалением полипа. Интенсивные боли могут оказаться признаком ущемления полипа на длинной подвижной ножке.
Кроме того, крупные и/или множественные полипы, образовавшиеся около привратника, могут нарушить проходимость выходного отдела желудка. Она проявляется тошнотой и рвотой вчерашней пищей, ранним насыщением, неприятным запахом, исходящим изо рта.
Пищевые отравления
Выделяется ряд типичных признаков отравления:
- температура, от невысокой в 37-37.5 до 39-40 градусов,
- потеря аппетита, недомогание,
- расстройство стула и боли в животе схваткообразного характера,
- вздутие живота,
- тошнота и рвота,
- холодный пот, снижение давления.
Особенности клинических проявлений зависят от многих условий – вида микроба или токсина, количества принятой пищи, состояния организма и прочих факторов.
Панкреатит
В период острой стадии заболевания признаки панкреатита напоминают симптомы сильного отравления.
Ниже приведена основная симптоматика:
- Боль. Это самый выраженный симптом, боль при панкреатите обычно очень интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой. При несвоевременном оказании медицинской помощи и снятию боли у пациента может произойти болевой шок. Локализуется боль под ложечкой, подреберье либо справа, либо слева, в зависимости от места поражения железы, в случае, когда воспаляется весь орган, то боль носит опоясывающий характер.
- Тошнота, икота, отрыжка, сухость во рту.
- Рвота с желчью.
- Запор или диарея.
- Одышка.
- Высокая температура.
- Повышение или снижение давления.
- Изменение цвета лица. Кожа лица сначала бледнеет, затем приобретает землистый оттенок.
- Вздутие живота.
- Появление на пояснице или вокруг пупка синюшных пятен.
При появлении подобных симптомов необходимо немедленно вызвать «скорую помощь», так как состояние пациента постоянно ухудшается, что может привести даже к летальному исходу.
Лечение болей в желудке
Что делать в таком случае? При гастрите и язве, сопровождающейся изжогой, кислой отрыжкой и болями, можно принять следующие препараты:
- Гастал;
- Алмагель;
- Анацид;
- Гастрофарм;
- Маалокс;
- Де-нол;
- Флакарбин.
При болях, вызванных погрешностями в питании:
- Гастромакс;
- Циметидин;
- Омепразол.
При спазмах желудка могут помочь следующие препараты:
- Бесалол;
- Бускопан;
- Но-шпа.
При болях, вызванных перееданием, особенно на фоне пониженной кислотности желудочного сока, а также при несварении желудка:
- Креон;
- Мезим форте;
- Панзинорм;
- Панкреатин;
- Плантекс;
- Энзистал;
- Фестал;
- Трифермент.
При воспалении поджелудочной железы, пищевода, при язвенной болезни:
- Омез;
- Эпикур;
- Контролок.
Помните: если препараты не оказали положительного эффекта, и боль не утихает, немедленно обратитесь к специалисту.
Материал предоставлен simptomy-lechenie.net10 причин опасного кашля
Причины кашля могут быть самыми неприятными – от воспаления легких до бронхиальной астмы. Если вы кашляете несколько недель, это верный знак, что нужно идти к врачу. Можно к терапевту, но лучше сразу к пульмонологу. Хотя, возможно, к кардиологу или даже гастроэнтерологу.
1. Вирусная инфекция верхних дыхательных путей
Вызывают эти болезни вирусы, передающиеся воздушно-капельным путем от больных людей. Впрочем, если взяться за дверную ручку, на которой осел вирус, и не помыть руки, тоже можно заразиться. Боль в горле, насморк и кашель – вот основные симптомы вирусной инфекции. Стоит насторожиться, если кашель сильный и к тому же длится больше двух недель: возможно, начались осложнения.
2. Бронхит
Бронхитом называют воспаление бронхов – трубок, которые доставляют воздух в легкие и обратно. В большинстве случаев он возникает в результате инфекции бронхов, но может быть спровоцирован и неифекционными агентами, таков, например, бронхит курильщиков. Если у вас сильный кашель с мокротой, лучше его не запускать, иначе острый бронхит может перерасти в хронический. А при длительном кашле могут начаться структурные изменения в легких.
3. Пневмония, или воспаление легких
Пневмонию могут вызывать самые разные причины – от бактериальной или вирусной инфекции до спор плесневых грибов. Из-за воздействия агентов легочная ткань воспаляется, а альвеолы – легочные структуры в виде пузырьков – наполняются жидкостью или гноем. В результате начинается кашель с выделением густой слизи. Другие симптомы пневмонии – высокая температура, озноб, затрудненное дыхание.
4. Коклюш
Это воздушно-капельная бактериальная инфекция, для которой характерен приступообразный спастический кашель. Коклюш очень опасен для детей младше 2 лет и стариков. От него делают прививку, но с возрастом вакцинацию надо повторить.
5. Бронхиальная астма
Астма – заболевание аллергическое. Аллерген (пыльца, пыль, споры плесневых и дрожжевых грибов) вызывает воспаление бронхов – они распухают и сужаются, поэтому при астме трудно дышать и сложно откашляться: и воздух и мокрота с трудом проходят через узкие просветы бронхов. Кашель у астматика помимо аллергенов могут спровоцировать дым, как сигаретный, так и печной, холодный воздух, вирусная инфекция и стресс.
6. Аллергический бронхолегочный аспергиллез
В этом тяжелом заболевании соединились аллергия на споры плесневых грибов рода аспергилл, чаще всего Aspergillus fumigatus, и вызванный тем же грибком микоз. Споры попадают в дыхательные пути, оседают на слизистой оболочке бронхов, прорастают и начинают жить своей жизнью. Болезнь проявляется кашлем с мокротой, болями в груди, приступами удушья. В 90% случаев болезнь возникает у больных атопической бронхиальной астмой.
7. Хроническая обструктивная болезнь легких (ХОБЛ)
ХОБЛ – это воспаление бронхов, бронхиол (конечные ветви бронхиального дерева, переходящие в альвеолярные ходы легких) и альвеол как реакция на раздражение всевозможными патогенными частицами и газами. В результате возникают кашель, одышка. Болезнь быстро прогрессирует, вызывая необратимые изменения в легких, поэтому тянуть с лечением нельзя. Если ХОБЛ возникает на фоне курения, нужно как можно скорее бросить курить.
8. Рак легких
Признаком это болезни может быть кашель, особенно с кровью, а может – заметное усиление застарелого «кашля курильщика», сопровождающееся болью в груди, головной болью, свистящим или затрудненным дыханием. Впрочем, любой кашель – это знак, что нужно срочно обратиться к врачу.
9. Сердечная недостаточность
Это снижение насосной функции сердца, когда оно доставляет недостаточно крови к тканям. Правый желудочек заполняет легкие кровью, а левый не успевает ее откачивать. В результате в легких скапливается жидкость, которая раздражает нервные окончания в бронхах, – отсюда и кашель. Он похож на кашель при бронхите, только без мокроты, зато с кровянистыми выделениями в виде розовой пены. Если это состояние не лечить, возможны тяжелые осложнения вплоть до отека легких.
10. Гастроэзофагеальная (желудочно-пищеводная) рефлюксная болезнь (ГЭРБ)
Рефлюкс – это движение недопереваренной пищи из желудка обратно к горлу. Рефлюксная болезнь вызывает симптомы, которые меньше всего похожи на желудочные: першение в горле, кашель с усилением ночью, одышку, хрипы, затруднение дыхания. Причин у кашля при ГЭРБ могут быть две: попадание мельчайших частиц желудочного содержимого в дыхательные пути или в пищевод, – все это активирует кашлевой центр. Чтобы избавиться от рефлюкса, порой достаточно изменить рацион. Хотя иногда приходится принимать лекарства или даже соглашаться на операцию.
Источник: webmd.com
Синдром циклической рвоты — NORD (Национальная организация редких заболеваний)
УЧЕБНИКИ
Rudolph CR, Rudolph AM, Lister GE, First LR и Gershon AA. Педиатрия Рудольфа. 22-е изд. Нью-Йорк, штат Нью-Йорк: Макгроу Хилл; 2011: 1372-1375.
Ли БУК, Адамс К., Ховард Дж. Синдром циклической рвоты. Руководство NORD по редким заболеваниям. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2003: 525-526.
СТАТЬИ ИЗ ЖУРНАЛА
Hejazi RA, McCallum RW. Синдром циклической рвоты: варианты лечения.Exp Brain Res. 2014 Август; 232 (8): 2549-52. DOI: 10.1007 / s00221-014-3989-7. Epub 2014 28 мая.
Хиджази Р.А., МакКаллум Р.В. Обзорная статья: синдром циклической рвоты у взрослых — новое открытие и новое определение старой сущности. Алимент Pharmacol Ther. 2011 Август; 34 (3): 263-73. DOI: 10.1111 / j.1365-2036.2011.04721.x. Epub 2011 12 июня.
Болес Р.Г. (2011): Высокая степень эффективности при лечении синдрома циклической рвоты комбинированным коферментом Q10, L-карнитином и амитриптилином, серия случаев. BMC Neurol.2011; 11: 102.
Болес Р.Г., Ловетт-Барр М.Р., Престон А., Ли БУ, Адамс К. Лечение синдрома циклической рвоты коферментом Q10 и амитриптилином, ретроспективное исследование. BMC Neurol. 2010; 10: 10.
Хиджази Р.А., Реддимасу СК, Намин Ф., Лавенбарг Т., Форан П., МакКаллум Р.В. Эффективность терапии трициклическими антидепрессантами у взрослых с синдромом циклической рвоты: двухлетнее наблюдение. J Clin Gastroenterol. 2010 Янв; 44 (1): 18-21. DOI: 10.1097 / MCG.0b013e3181ac6489.
Венкатесан Т., Тарбелл С., Адамс К., Макканри Дж., Баррибо Т., Бекманн К., Хоган В.Дж., Кумар Н., Ли БУК.Обзор использования отделения неотложной помощи у пациентов с синдромом циклической рвоты. BMC Emergency Medicine. 2010 24 февраля; 10: 4.
Абелл Т., Адамс К., Болес Р.Г.… Ли БУК… Вакиль Н. Синдром циклической рвоты у взрослых. Нейрогастроэнтерология и моторика 2008; 20: 269-84.
Ли БУК, ЛеФевр Ф., Челимский Г.Г. и др. Заявление о консенсусе NASPGHAN по диагностике и лечению синдрома циклической рвоты. Журнал Педиатр Гастроэнтерол Нутр 2008; 47: 379.
Тарбелл С, Ли БУК. Психиатрические симптомы у детей и подростков с синдромом циклической рвоты и их родителей.Головная боль 2008; 48: 259-66. Epub 2007 12 декабря.
Челимский ТЦ, Челимский Г.Г. Вегетативные нарушения при синдроме циклической рвоты. J Pediatr Gastroenterol Nutr. 2007; 44: 326-30.
Болес Р.Г., Адамс К., Ли БУ. Материнская наследственность при синдроме циклической рвоты. Ам Дж. Мед Генет А. 2005; 133; 71-77.
Судель Б, Ли БУ. Варианты лечения синдрома циклической рвоты. Варианты лечения Curr Gastroenterol. 2005; 8: 387-395.
Fleisher DR, Gornowicz B, Adams K, Burch R, Feldman EJ.Синдром циклической рвоты у 41 взрослого: болезнь, пациенты и проблемы ведения. BMC Med. 2005; 3:20.
Ли БУК, Мисевич Л. Синдром циклической рвоты: заболевание головного мозга и кишечника. Гастроэнтерол Clin N Am. 2003; 32: 997-1019.
Болес Р.Г., Адамс К., Ито М, Ли БУ. Материнская наследственность при синдроме циклической рвоты с нервно-мышечными заболеваниями. Am J Med Genet A. 2003; 120: 474-482.
ИНТЕРНЕТ
Синдром циклической рвоты. Информация о здоровье клиники Мэйо. https: //www.mayoclinic.org / заболевания-состояния / синдром-циклической-рвоты / симптомы-причины / syc-20352161. По состоянию на 5 мая 2021 г.
Cyclic Vomiting Syndrome. Национальный институт диабета, болезней органов пищеварения и почек. https://www.niddk.nih.gov/health-information/digestive-diseases/cyclic-vomiting-syndrome. По состоянию на 5 мая 2021 г.
Venkatesan T, Li B UK, Marcus S, Sundaram S, Pandey A. Cyclic Vomiting Syndrome. Medscape. Последнее обновление: 31 октября 2018 г. http://emedicine.medscape.com/article/933135-overview.По состоянию на 5 мая 2021 г.
Рвота с кровью (рвота с кровью) — NHS
Рвота кровью (рвота с кровью) может быть признаком серьезной проблемы .
Вам следует обратиться к терапевту или в ближайшее отделение скорой помощи.
Количество и цвет крови может быть разным. Например:
- Возможно, вас вырвало большое количество ярко-красной крови
- в вашей рвоте могут быть полосы крови, смешанной с пищей
- в вашей рвоте может быть что-то похожее на кофейную гущу, что означает, что кровь была в вашем желудке в течение нескольких часов
Сохраните небольшой образец рвоты, чтобы показать его терапевту или лечащему врачу.Это даст им лучшее представление о том, что не так.
Чего ожидать при обращении к врачу
Если вы в целом здоровы и причина не очевидна для врача — например, вы проглотили кровь из носового кровотечения, — вас следует немедленно госпитализировать для сдачи анализов.
Сюда входят анализы крови и эндоскопия. Эндоскопия — это когда длинная, тонкая и гибкая трубка с лампой и камерой на одном конце используется для осмотра пищеварительного тракта.
Важно подтвердить, поступила ли кровь из желудка или пищевода (пищевода), откашлялась ли она из дыхательных путей или легких.
Узнайте больше о кашле с кровью.
Распространенные причины рвоты кровью
Если вас рвет кровью, это означает, что кровотечение может быть где-то в пищевом тракте, желудке или первой части тонкой кишки (двенадцатиперстной кишки).
Это краткое изложение наиболее вероятных причин появления крови при рвоте.Не используйте этот список для постановки диагноза — всегда обращайтесь к терапевту или в отделение неотложной помощи.
Язва желудка или тяжелый гастрит
Если у вас рвота кровью, а также жгучая или грызущая боль в животе (желудке), наиболее вероятными причинами являются язва желудка или сильное воспаление слизистой оболочки желудка (гастрит).
Кровотечение возникает, когда язва или воспаление повреждают артерию.
Варикозное расширение вен пищевода
Варикозное расширение вен пищевода — это расширенные вены в нижней части пищевода (пищевод).Они кровоточат, но обычно не вызывают боли.
Они часто вызваны заболеванием печени, связанным с алкоголем. Если врач общей практики или скорой помощи подозревает, что варикозное расширение вен пищевода является причиной появления крови в вашей рвоте, вас необходимо немедленно госпитализировать.
Тяжелая гастроэзофагеальная рефлюксная болезнь
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это утечка кислоты из желудка в пищевод (пищевод).
Если у вас тяжелая форма ГЭРБ, кислота может раздражать слизистую оболочку пищевода и вызывать кровотечение.
Разрыв пищевода (пищевода)
Продолжительная рвота может привести к разрыву слизистой оболочки пищевода, что также может привести к кровотечению.
Проглотила кровь
При определенных обстоятельствах можно проглотить кровь — например, после сильного кровотечения из носа.
Эти условия также могут привести к попаданию крови в фекалии, из-за чего они будут выглядеть черными и похожими на смолу.
Менее частые причины рвоты кровью
Реже кровь в рвоте может быть вызвана:
Последняя проверка страницы: 4 октября 2019 г.
Срок следующей проверки: 4 октября 2022 г.
Тошнота и рвота, 11 лет и младше
У вашего ребенка тошнота или рвота?
Тошнота означает, что вас тошнит, как будто вас вот-вот вырвет.
Сколько тебе лет?
Менее 3 месяцев
Менее 3 месяцев
От 3 до 5 месяцев
От 3 до 5 месяцев
От 6 до 11 месяцев
От 6 до 11 месяцев
От 12 месяцев до 3 лет
От 12 месяцев до 3 лет
От 4 до 11 лет
От 4 до 11 лет
От 12 лет и старше
От 12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
Медицинская оценка симптомов основана на имеющихся у вас частях тела.
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас есть симптомы .
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Есть ли у вашего ребенка умеренная или сильная боль в животе?
Получал ли ваш ребенок травму головы за последние 24 часа?
Да
Травма головы за последние 24 часа
Нет
Травма головы за последние 24 часа
Ваш ребенок проглотил или вдохнул что-то, что может быть ядовитым?
Да
Проглотил известный или предполагаемый яд
Нет
Проглотил известный или предполагаемый яд
Ваш ребенок кажется больным?
Больной ребенок, вероятно, не будет вести себя нормально.Например, ребенок может быть намного суетливее, чем обычно, или не хотеть есть.
Как вы думаете, насколько болен ваш ребенок?Сильно болен
Ребенок очень болен (хромает и не реагирует)
Болен
Ребенок болен (сонливее, чем обычно, не ест и не пьет, как обычно)
Есть ли у вашего ребенка проблемы с питьем, достаточным для восполнения жидкости, которую он или она проиграла?
Маленьких глотков жидкости обычно недостаточно. Ребенку необходимо иметь возможность принимать и удерживать большое количество жидкости.
Да
Не может пить достаточно жидкости
Нет
Может пить достаточно жидкости
Как вы думаете, у вашего ребенка температура?
Вы измеряли температуру вашего ребенка?
Это единственный способ убедиться, что у ребенка этого возраста нет температуры. Если вы не знаете температуру, безопаснее всего предположить, что у ребенка высокая температура, и его нужно осмотреть врачу. Любая проблема, вызывающая жар в этом возрасте, может быть серьезной. Ректальная температура является наиболее точной.Также можно измерить температуру в подмышечных впадинах.
Это 38 ° C (100,4 ° F) или выше при ректальном приеме?
Это подмышечная температура 37,5 ° C (99,5 ° F) или выше.
Да
При ректальном приеме не менее 38 ° C (100,4 ° F)
Нет
При ректальном приеме не менее 38 ° C (100,4 ° F)
Были ли у вашего ребенка травмы живот, как удар в живот или сильное падение?
Да
Травма живота за последнюю неделю
Нет
Травма живота за последнюю неделю
Как вы думаете, тошнота или рвота могут быть вызваны травмой или жестоким обращением?
Да
Тошнота или рвота могут быть вызваны травмой или жестоким обращением
Нет
Тошнота или рвота могут быть вызваны травмой или жестоким обращением
Как вы думаете, у вашего ребенка жар?
Вы измеряли температуру вашего ребенка?
Насколько высока температура? Ответ может зависеть от того, как вы измерили температуру.Высокая: 40 ° C (104 ° F) или выше, орально
Высокая температура: 40 ° C (104 ° F) или выше, орально
Умеренная: от 38 ° C (100,4 ° F) до 39,9 ° C (103,9 ° F), перорально
Умеренная лихорадка: от 38 ° C (100,4 ° F) до 39,9 ° C (103,9 ° F), перорально
Легкая: 37,9 ° C (100,3 ° F) или ниже, перорально
Легкая лихорадка: 37,9 ° C (100,3 ° F) или ниже, орально
Как вы думаете, насколько высока температура?Умеренная
По ощущениям лихорадка умеренная
Легкая или низкая
По ощущениям лихорадка легкая
Как долго у вашего ребенка была лихорадка?
Менее 2 дней (48 часов)
Лихорадка менее 2 дней
От 2 дней до менее 1 недели
Лихорадка более 2 дней и менее 1 недели
1 неделя или дольше
Лихорадка в течение 1 недели и более
Есть ли у вашего ребенка проблемы со здоровьем или принимает ли он лекарства, ослабляющие его или ее иммунную систему?Да
Заболевание или лекарство, вызывающее проблемы с иммунной системой
Нет
Заболевание или лекарство, вызывающее проблемы с иммунной системой
Есть ли у вашего ребенка дрожащий озноб или очень сильное потоотделение?
Озноб — тяжелая, сильная форма дрожи.Сильное потоотделение означает, что пот льется с ребенка или пропитывается его одеждой.
Да
Озноб или сильное потоотделение
Нет
Озноб или сильное потоотделение
Была ли в рвотных массах кровь, желтая или зеленая жидкость (желчь) или что-то похожее на кофейную гущу?
Иногда пища (например, желтый кабачок или зеленый горошек) может быть причиной цвета рвоты. Но если очевидной причиной не является еда, желтая, зеленая или кровавая рвота может быть признаком серьезной проблемы со здоровьем.
Да
Кровь или желтая или зеленая жидкость (желчь) в рвотных массах
Нет
Кровь или желтая или зеленая жидкость (желчь) в рвоте
Вырвало ли вашего ребенка после двух кормлений подряд?
.
Да
Рвота после 2 кормлений подряд
Нет
Рвота после 2 кормлений подряд
Была ли в рвоте кровь, желтая или зеленая жидкость (желчь) или что-то похожее на кофейную гущу?
Иногда пища (например, желтый кабачок или зеленый горошек) может быть причиной цвета рвоты.Но если очевидной причиной не является еда, желтая, зеленая или кровавая рвота может быть признаком серьезной проблемы со здоровьем.
Да
Кровь или желтая или зеленая жидкость (желчь) в рвоте
Нет
Кровь или желтая или зеленая жидкость (желчь) в рвоте
Сколько крови или желчи вырвало вашего ребенка?
Рвота в основном состоит из крови или желчи или содержит то, что похоже на кофейную гущу
Рвота в основном состоит из крови или желчи, или содержит материал, похожий на кофейную гущу
Полоски крови или небольшое количество желчи
Полоски крови или небольшое количество желчи в рвоте
Ваш ребенок рвет все время, снова и снова, или ваш ребенок рвет только время от времени?
Важно, как часто ребенок рвет.Повторяющаяся рвота более серьезна, чем то, что случается время от времени.Постоянно
Повторяющаяся рвота
Время от времени
Периодическая рвота
Рвота у вашего ребенка длилась более 4 часов?
Да
Рвота более 4 часов
Нет
Рвота более 4 часов
Рвота у вашего ребенка более 8 часов?
Да
Рвота более 8 часов
Нет
Рвота более 8 часов
Продолжалась ли рвота более 3 дней?
Да
Рвота более 3 дней
Нет
Рвота более 3 дней
Продолжалась ли рвота более 1 недели?
Да
Рвота более 1 недели
Нет
Рвота более 1 недели
Ваш ребенок начинает рвать чаще или рвота усиливается?
Да
Периодическая рвота становится более частой или сильной
Нет
Периодическая рвота становится более частой или тяжелой
У вашего ребенка диабет?
Диабет вашего ребенка выходит из-под контроля, потому что ваш ребенок болен?Да
На диабет влияет болезнь
Нет
На диабет влияет болезнь
Помогает ли план контролировать уровень сахара в крови вашего ребенка?
Да
План лечения диабета работает
Нет
План лечения диабета не работает
Как быстро он выходит из-под контроля?
Быстро (в течение нескольких часов)
Уровень сахара в крови быстро снижается
Медленно (в течение нескольких дней)
Уровень сахара в крови медленно снижается
Рвота у вашего ребенка длилась более 2 дней?
Да
Рвота более 2 дней
Нет
Рвота более 2 дней
Рвота у вашего ребенка после 2 или более кормлений или приемов пищи подряд?
Да
Рвота после двух или более кормлений / приемов пищи подряд
Нет
Рвота после двух или более кормлений / приемов пищи подряд
Часто ли ваш ребенок срыгивает?
Рвота — это не то же самое, что рвота.Обычно это происходит сразу после еды, легко происходит без каких-либо усилий со стороны ребенка и не является сильным или болезненным, как может быть рвота.
Ваш ребенок срыгивает больше, чем обычно?
Это может означать чаще, чем обычно, или большие суммы, чем обычно.
Да
Срыгивание усиливается или чаще
Нет
Срыгивание усиливается или чаще
Происходит ли срыгивание с другими симптомами, такими как диарея, запор или суетливость?
Да
Срыгивание сопровождается другими симптомами
Нет
Срыгивание сопровождается другими симптомами
Срыгивает ли ваш ребенок более 1 месяца?
Да
Срыгивание более 1 месяца
Нет
Срыгивание более 1 месяца
Считаете ли вы, что лекарство может вызывать тошноту или рвоту?Подумайте, началась ли тошнота или рвота после того, как вы начали принимать новое лекарство или более высокую дозу лекарства.
Да
Лекарство может вызывать тошноту или рвоту
Нет
Лекарство может вызывать тошноту или рвоту
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какая помощь вам может понадобиться. К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Общее состояние вашего здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства и натуральные продукты для здоровья могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Повторяющаяся рвота : Ребенка рвет почти каждый раз, когда он пытается что-то выпить.Этот тип рвоты делает невозможным подавление жидкости или твердой пищи, что значительно увеличивает вероятность обезвоживания. Вероятность обезвоживания у ребенка еще выше, если он или она страдает диареей.
Периодическая рвота : Некоторых маленьких детей время от времени рвет без ясной причины. Обычно это не увеличивает риск обезвоживания или других проблем, если ребенок может удерживать жидкость между рвотой. Чем больше времени проходит между эпизодами рвоты, тем она, вероятно, менее серьезна.Но если рвота продолжается, может быть важно найти причину.
Колики — это крайний тип плача у ребенка в возрасте от 3 недель до 3 месяцев. Все младенцы плачут, но ребенок с коликами будет плакать часами, что бы вы ни делали.
Во время приступа плача ребенок с коликами может плакать громко и непрерывно, и его трудно утешить. Ребенок может покраснеть, сжать кулаки, выгнуть спину или подтянуть ноги к животу.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями.Вот некоторые примеры у детей:
- Заболевания, такие как диабет, муковисцидоз, серповидно-клеточная анемия и врожденные пороки сердца.
- Стероидные лекарства, которые используются для лечения различных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Химиотерапия и лучевая терапия рака.
- Отсутствие селезенки.
Если вы не уверены, высокая ли температура у ребенка, средняя или легкая, подумайте об этих проблемах:
С высокой температурой :
- Ребенку очень жарко.
- Это, вероятно, одна из самых высоких температур, которые когда-либо были у ребенка.
При средней температуре :
- Ребенку тепло или жарко.
- Вы уверены, что у ребенка высокая температура.
с легкой лихорадкой :
- Ребенку может стать немного тепло.
- Вы думаете, что у ребенка жар, но не уверены.
младенцы могут быстро обезвоживаться , когда они теряют жидкость из-за таких проблем, как рвота или жар.
Симптомы обезвоживания могут варьироваться от легких до тяжелых. Например:
- Ребенок может быть суетливым или капризным (легкое обезвоживание), или ребенок может быть очень сонным и трудно просыпаться (сильное обезвоживание).
- У ребенка может быть немного меньше мочи, чем обычно (легкое обезвоживание), или ребенок может вообще не мочиться (сильное обезвоживание).
Вы можете получить обезвоживание , когда теряете много жидкости из-за таких проблем, как рвота или жар.
Симптомы обезвоживания могут варьироваться от легких до тяжелых. Например:
- Вы можете чувствовать усталость и раздражительность (легкое обезвоживание) или слабость, отсутствие внимания и неспособности ясно мыслить (сильное обезвоживание).
- У вас может быть меньше мочи, чем обычно (легкое обезвоживание), или вы можете вообще не мочиться (сильное обезвоживание).
Сильное обезвоживание означает:
- Ребенок может быть очень сонным, и его трудно просыпаться.
- У ребенка может быть очень сухость во рту и очень сухие глаза (без слез).
- У ребенка могут не быть мокрые подгузники в течение 12 и более часов.
Умеренное обезвоживание означает:
- У ребенка могут не быть мокрые подгузники в течение 6 часов.
- У ребенка может быть сухость во рту и сухость глаз (меньше слез, чем обычно).
Легкое обезвоживание означает:
- Ребенок может выделять немного меньше мочи, чем обычно.
Сильное обезвоживание означает:
- Рот и глаза ребенка могут быть очень сухими.
- Ребенок может мало или совсем не мочиться в течение 12 и более часов.
- Ребенок может казаться не внимательным или неспособным ясно мыслить.
- Ребенок может быть слишком слабым или у него кружится голова, чтобы стоять.
- Ребенок может потерять сознание.
Умеренное обезвоживание означает:
- Ребенок может испытывать большую жажду, чем обычно.
- Рот и глаза ребенка могут быть суше, чем обычно.
- Ребенок может мало или совсем не мочиться в течение 8 и более часов.
- У ребенка может кружиться голова, когда он или она встает или садится.
Легкое обезвоживание означает:
- Ребенок может испытывать большую жажду, чем обычно.
- Ребенок может выделять меньше мочи, чем обычно.
Когда вы больны, ваш диабет легко выходит из-под контроля.Из-за болезни:
- Возможно, у вас слишком высокий или слишком низкий уровень сахара в крови.
- Возможно, вы не сможете принимать лекарство от диабета (если у вас рвота или у вас проблемы с приемом пищи или жидкости).
- Возможно, вы не знаете, как изменить время или дозу лекарства от диабета.
- Возможно, вы недостаточно едите или пьете недостаточно жидкости.
План болезни для людей с диабетом обычно включает такие вещи, как:
- Как часто проверять уровень сахара в крови и каков целевой диапазон.
- Следует ли и как корректировать дозу и время приема инсулина или других лекарств от диабета.
- Что делать, если у вас проблемы с приемом пищи или жидкости.
- Когда звонить врачу.
План разработан для того, чтобы помочь контролировать диабет, даже если вы больны. Когда у вас диабет, проблемы могут возникнуть даже из-за небольшого заболевания.
Симптомы серьезного заболевания у ребенка могут включать следующее:
- Ребенок вялый и гибкий, как тряпичная кукла.
- Младенец вообще не реагирует на то, что его держат, трогают или разговаривают.
- Младенца трудно разбудить.
Симптомы серьезного заболевания могут включать:
- Сильная головная боль.
- Жесткая шея.
- Психические изменения, например чувство растерянности или снижение бдительности.
- Сильная усталость (до такой степени, что вам становится трудно функционировать).
- Трясущийся озноб.
Температура немного меняется в зависимости от того, как вы ее измеряете. Для детей до 11 лет, вот диапазоны высокой, средней и легкой в зависимости от того, как вы измерили температуру.
Перорально (внутрь) температура
- Высокая: 40 ° C (104 ° F) и выше
- Умеренная: от 38 ° C (100,4 ° F) до 39,9 ° C (103,9 ° F)
- Легкая: 37,9 ° C (100,3 ° F) и ниже
Сканер лба (височный) обычно имеет температуру 0,3 ° C (0.От 5 ° F) до 0,6 ° C (1 ° F) ниже, чем температура в полости рта.
Ухо или ректальная температура
- Высокая: 40,5 ° C (104,9 ° F) и выше
- Умеренная: от 38,5 ° C (101,3 ° F) до 40,4 ° C (104,7 ° F)
- Легкая: 38,4 ° C (101,1 ° F) и ниже
Подмышечная (подмышечная) температура
- Высокая: 39,8 ° C (103,6 ° F) и выше
- Умеренная: от 37,8 ° C (100 ° F) до 39,7 ° C ( 103,5 ° F)
- Легкая: 37,7 ° C (99,9 ° F) и ниже
Примечание: для детей младше 5 лет ректальная температура является наиболее точной.
Ребенок, который сильно болен :
- Может быть вялым и гибким, как тряпичная кукла.
- Может вообще не реагировать на то, что вас обнимают, трогают или разговаривают.
- Может быть, трудно проснуться.
Ребенок, который болен (но не очень болен):
- Может быть более сонным, чем обычно.
- Запрещается есть и пить в обычном количестве.
Многие лекарства, отпускаемые без рецепта или по рецепту, могут вызывать тошноту или рвоту.Вот несколько примеров:
- Антибиотики.
- Антидепрессанты.
- Аспирин, ибупрофен (например, Адвил или Мотрин) и напроксен (например, Алив).
- Лекарства, применяемые для лечения рака (химиотерапия).
- Опиоидные обезболивающие.
- Витамины и минеральные добавки, например железо.
Начало приема нового лекарства или увеличение дозы может вызвать тошноту и рвоту. Тошнота и рвота также могут означать, что в вашем теле слишком много лекарства, даже если вы приняли его должным образом.
Обратитесь за помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-то другого отвезти вас.
- Вы находитесь в районе, где интенсивное движение или другие проблемы могут замедлить вас.
Записаться на прием
Судя по вашим ответам, проблема не может быть улучшена без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может потребоваться помощь раньше.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может скоро потребоваться медицинская помощь . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за помощью.
Позвоните по телефону 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другую службу экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Тошнота и рвота, возраст 12 и старше
Травма головы, возраст 4 и старше
Боль в животе, возраст 11 лет и младше
Отравление
Травма головы, возраст 3 и младше
Ваш ребенок простудится, повысится температура и расстройство желудка.Узнайте о симптомах и узнайте, как с ними бороться
Если у вашего ребенка впервые простуда, жар или расстройство желудка, это нормально. Но знание симптомов распространенных детских болезней и умение с ними бороться может помочь вам дышать легче. Вот несколько советов, упорядоченных по симптомам.
Кашель и чихание
Новорожденные дети часто кашляют или чихают, чтобы очистить заложенные носовые ходы. Это не значит, что они простужены.На самом деле, у новорожденного редко бывает простуда в течение первых шести недель.
Если вас беспокоит кашель или чихание, обратитесь к своему врачу или позвоните в HealthLink BC по телефону 8-1-1. Не давайте ребенку лекарства от кашля или простуды, если они не рекомендованы врачом. Многие лекарства, отпускаемые без рецепта, небезопасны для детей младше шести лет.
Диарея
Диарея часто вызывается инфекцией, болезнью или раздражением. Стул вашего ребенка будет водянистым и иметь неприятный запах.Диарея — это серьезное заболевание, потому что она может вызвать обезвоживание, в результате чего младенцы могут очень быстро заболеть.
В большинстве случаев легкую диарею можно вылечить дома. Ваш ребенок должен получать достаточное количество жидкости и питательных веществ, мочиться в нормальном количестве и, по всей видимости, улучшаться.
Если у вашего ребенка есть признаки обезвоживания, немедленно обратитесь к своему врачу или позвоните по телефону HealthLink BC по телефону 8-1-1 . Признаки обезвоживания включают:
- уменьшение мочеиспускания (менее четырех влажных подгузников за 24 часа для ребенка старше четырех или пяти дней)
- Повышенная жажда
- без слез
- Сухость кожи, рта и языка
- учащенное сердцебиение
- запавшие глаза
- кожа сероватая
- Запавшее мягкое пятно (родничок) на голове ребенка
- раздражительный или очень сонный, трудно просыпаться
Рвота
Рвота вызывает сильную рвоту большого количества жидкости.Рвота обычно вызывается вирусом или бактериями и, как и диарея, может привести к обезвоживанию. Обратитесь к врачу, если ваш ребенок не может удерживать жидкость или выглядит обезвоженным (см. Признаки обезвоживания выше).
Лихорадка
Высокая температура или лихорадка обычно вызваны инфекцией. Источником инфекции могут быть бактерии или вирус. Младенцам младше 3 месяцев с высокой температурой необходимо обратиться к врачу. Если вашему ребенку 3–6 месяцев и у него высокая температура, позвоните своему врачу или в Healthlink BC по номеру 8 1 1, чтобы получить совет о том, что делать.
Имейте в виду, что температура вашего ребенка меняется в течение дня. Он самый низкий ранним утром и самый высокий ранним вечером.
«Нормальная» температура зависит от того, какой термометр вы используете.
| Метод | Нормальный диапазон температур |
|---|---|
| Подмышка | 36,5 ° C — 37,5 ° C (97,8 ° F — 99,5 ° F) |
| Рот (не рекомендуется детям младше 2 лет) | 35.5 ° C — 37,5 ° C (95,9 ° F — 99,5 ° F) |
| Ухо (не рекомендуется детям младше 2 лет) | 35,8 ° C — 38 ° C (96,4 ° F — 100,4 ° F) |
| Ректальный (задница) | 36,6 ° C — 38 ° C (97,9 ° F — 100,4 ° F) |
Если у вашего ребенка высокая температура, не предлагайте аспирин или другие препараты с ацетилсалициловой кислотой (АСК). АСК может вызвать синдром Рея — серьезное заболевание, поражающее мозг и печень.
Признаки лихорадки у вашего ребенка:
- Задняя часть шеи кажется горячей, даже когда снята лишняя одежда
- , не интересующийся обычными вещами
- выглядит больным или слишком сонным
- покрасневший или бледный
- может быть потным
- может испытывать сильную жажду
Самый распространенный способ измерения температуры ребенка — под мышкой.Самый точный способ измерить температуру — это задница (ректальный метод), но используйте ректальный термометр только в том случае, если вам это удобно, и врач показал вам, как это делать безопасно. При измерении температуры вашего ребенка используйте легко читаемый термометр, например цифровой прибор.
Вот как измерить температуру у ребенка в подмышечной впадине:
- Поместите кончик термометра в центр подмышки.
- Плотно прижмите руку к телу, чтобы успокоить и отвлечь ребенка.
- Примерно через минуту термометр издаст звуковой сигнал, если он цифровой. Если не цифровой, подождите минут пять. Осторожно снимите термометр и снимите показания температуры.
- Если при проверке под мышкой вы обнаружите, что у вашего ребенка жар, проверьте еще раз, чтобы убедиться.
Дрозд
Молочница — распространенная инфекция у младенцев. Он выглядит как беловато-серый налет на языке, внутренней стороне щек и десен, который трудно стереть. У младенцев также может развиться молочница в области подгузников.Большинство младенцев не испытывают боли или осложнений при молочнице, однако молочница может передаваться матери при грудном вскармливании. Если вы считаете, что у вашего ребенка молочница, как можно скорее обратитесь к врачу.
Ресурсы и ссылки:
HealthLink BC: симптомы кашля у детей
HealthLink BC: диарея, возраст 11 и младше
HealthLink BC: тошнота и рвота, возраст 11 лет и младше
HealthLink BC: лихорадка или озноб, возраст 11 лет и младше
HealthLink BC: Thrush
Кашель у кошек — стоит ли вам беспокоиться?
Кашель у кошек — это симптом проблемы, а не проблема сама по себе.Когда кашлевые рецепторы в гортани (область задней стенки глотки), трахее (дыхательное горло) или бронхиальное дерево (меньшие дыхательные пути) стимулируются или раздражаются, возникает кашель. Это может происходить по многим причинам, и если вы заметили, что кошка кашляет, вам следует показать кошку ветеринару, чтобы убедиться, что проблема выявлена и лечится соответствующим образом.
У кошек очень часто за кашлем следует рвота из-за силы кашля. Если вы сможете описать происходящее как можно подробнее, это поможет вашему ветеринару отличить респираторную проблему от проблемы с пищеварительной системой.
Общие причины кашля у кошек
Ниже приводится краткий, но не исчерпывающий список некоторых причин кашля у кошек.
Кошачья астма — распространенное аллергическое респираторное заболевание у кошек, более тяжелая форма которого может сопровождаться хрипом. Это хроническое прогрессирующее заболевание, от которого нет лекарства, но с симптомами можно хорошо справиться (как и у людей, страдающих астмой).
Раздражение дыхательных путей в основном возникает из-за вдыхания жидкостей, раздражающих газов или инородных тел.
Воспаление дыхательных путей — частый результат раздражения. Также наблюдается связь с вирусными (кошачий грипп), бактериальными, грибковыми и паразитарными (легочные черви) инфекциями.
Опухоли могут развиваться в верхних дыхательных путях (ротовая полость и / или горло) или нижних дыхательных путях (легкие). Клинические признаки будут зависеть от того, где находится новообразование и является ли оно изолированным или диффузно распространяется по легким.
Полипы носоглотки — это доброкачественные новообразования, которые растут в задней части глотки.Они могут заблокировать нос и заставить кошку кашлять или неохотно дышать через рот.
Что спросит ваш ветеринар?
Первое, что должен будет сделать ваш ветеринар, — это различить респираторную и пищеварительную проблемы, так как это поможет определить направление расследования. Обычно кошки не идут в очередь, не кашляют и не рвут в ветеринарной клинике, поэтому подробное описание поможет сузить круг возможных вариантов.
Вот список вопросов, которые следует рассмотреть перед тем, как обратиться к ветеринару:
- Что на самом деле происходит? Опишите кашель, продолжительность, частоту и общие характеристики кашля вашей кошки.
- Что-то поднимается, когда ваша кошка кашляет? Например. белая пенистая жидкость / слизь / комки шерсти или еда?
- Есть ли время суток, когда это более распространено? Ночью или утром?
- Как долго это продолжается?
- У вашей кошки повышенный или пониженный аппетит?
- Ваша кошка похудела, несмотря на то, что ела много еды?
- Изменилось ли дыхание вашей кошки (стало более частым или шумным)?
- Они начали храпеть во сне?
- Изменилось ли поведение? Например.больше спать, изменение голоса.
- Была ли ваша кошка в питомнике / имела доступ или дралась с другими кошками в последнее время?
Если ваша кошка кашляет, рекомендуется записаться на прием к ветеринару. После постановки диагноза ветеринар предоставит вам более подробную информацию о проблеме вашей кошки и о том, что можно сделать, чтобы обеспечить наилучший результат для вашей кошки.
Тошнота и рвота — пациент с ACAAI
Признаки аллергии
Пищевая аллергия — это наиболее вероятная аллергия, вызывающая тошноту и / или рвоту.Реакция возникает, когда ваша иммунная система чрезмерно реагирует на пищу или вещество в пище, неправильно определяя их как опасность и вызывая защитную реакцию.
Обычно сезонная аллергия не ассоциируется с тошнотой — не зря. Тошнота и рвота редко бывают симптомами сезонной аллергии на . Типичные симптомы сезонной аллергии включают чихание, насморк, зуд в глазах и, возможно, сыпь.
Если вы сталкиваетесь с чем-то, на что у вас аллергия, ваша иммунная система считает это вещество опасным и выделяет химическое вещество под названием гистамин , чтобы противодействовать ему.Гистамин может вызывать различные симптомы, включая сыпь, головную боль, чихание, насморк и отек, а в случае пищевой аллергии — тошноту, рвоту и диарею. Если вы вдыхаете аллерген, ваша реакция, вероятно, повлияет на ваши глаза, нос и легкие. Если вы съедите аллерген, у вас с большей вероятностью появятся симптомы во рту, желудке и кишечнике.
Другие симптомы пищевой аллергии включают:
- Крапивница
- Одышка
- Свистящее дыхание
- Повторяющийся кашель
- Шок или коллапс системы кровообращения
- Плотное охрипшее горло; проблемы с глотанием
- Отек языка, влияющий на способность говорить или дышать
- Слабый пульс
- Бледная или синяя кожа
- Головокружение или слабость
Самая тяжелая реакция, известная как анафилаксия, может быть опасной для жизни и требуется немедленная обработка с помощью автоинжектора адреналина с последующим неотложным лечением.
Кашель питомника у собак и щенков
Обзор
Кашель питомника или трахеобронхит — это инфекционный бронхит, который можно сравнить с простудой с першение в горле у людей. Наиболее частым признаком кашля в собачьих питомниках является резкий, отрывистый кашель, который звучит так, как будто что-то застряло в горле вашей собаки. Хотя это может звучать так, как будто ваша собака может откашлять легкое, в целом кашель в питомнике не является серьезным и обычно проходит сам по себе, как и обычная простуда у людей.К сожалению для обеспокоенного владельца домашнего животного, это может занять от нескольких дней до недель. В большинстве случаев, несмотря на отрывистый кашель, вы заметите, что ваша собака будет нормально есть, пить и играть.
Этот раздражающий кашель чаще всего вызывается очень заразными бактериями; в других случаях причина может быть вирусной. Собаки в густонаселенных местах, таких как интернаты, детские сады и собачьи парки, наиболее подвержены коническому кашлю, который может передаваться по воздуху или при контакте с инфицированными поверхностями.Щенки и более молодые собаки подвергаются наибольшему риску, но и пожилые собаки также могут заразиться.
Симптомы
Признаки питомникового кашля могут сильно различаться. Самый частый симптом — отрывистый кашель. Может показаться, что ваша собака пытается что-то прочистить из горла. Иногда кашель вызывает рвоту или рвоту жидкостью, и часто усиливается, когда ваш пес становится возбужденным или активным.
Дополнительные симптомы могут включать:
- Раздражение глаз
- Насморк
- Чихание собаки
- Потеря аппетита
- Депрессия
- Лихорадка
- Затруднение дыхания
Диагностика / лечение
Можно диагностировать множество случаев питомникового кашля с полным медицинским осмотром и историей болезни.Ваш ветеринар захочет узнать, контактировала ли ваша собака с другими собаками в последнее время. Они могут осмотреть шею вашей собаки, чтобы убедиться, что она чувствительна, возможно, вызывает кашель. В некоторых ситуациях ваш ветеринар может порекомендовать другие методы диагностики, чтобы исключить другие заболевания. Это могут быть анализы крови и рентген.
Лечение питомникового кашля зависит от тяжести и причины. Ваш ветеринар может прописать средство от кашля, чтобы контролировать кашель. В некоторых случаях также назначают антибиотики.
Профилактика
Есть несколько вещей, которые вы можете сделать, чтобы помочь вашему четвероногому другу не заразиться коническим кашлем. Ограничьте контакт вашего питомца с другими собаками, вакцинация которых неизвестна, особенно в молодом возрасте; это поможет уберечь его от многих болезней, а не только от собачьего кашля. Вам следует серьезно подумать о вакцинации вашей собаки от питомникового кашля, особенно если вы планируете привезти ее в детский сад или посадить на нее в любой момент.


 п. — возможно не в начале заболевания (даже чаще именно не в начале) появляется интенсивная головная боль, настолько сильная, что она волнует больше, чем все остальные симптомы, если головная боль сопровождается тошнотой и рвотой.
п. — возможно не в начале заболевания (даже чаще именно не в начале) появляется интенсивная головная боль, настолько сильная, что она волнует больше, чем все остальные симптомы, если головная боль сопровождается тошнотой и рвотой.