Вопрос врачу: как избежать хронического мастита
По наблюдениям специалистов, в последнее время нелактационный мастит встречается все чаще. Как ясно уже из названия, с грудным вскармливанием это состояние не связано (лактационный мастит требует отдельного разговора). Почему же возникает острый мастит? По каким причинам переходит в хронический гнойный? Можно ли этого избежать? И какой подход к лечению острого и хронического мастита принят в Центре хирургии имени Вишневского?
Об этом — кандидат медицинских наук, хирург, маммолог-онколог хирургического торакального отделения НМИЦ хирургии им. А.В. Вишневского Наталья Юрьевна Германович.
Почему возникает нелактационный мастит?
Нелактационный мастит — воспалительный процесс в молочной железе. Что может его спровоцировать? Факторов много. Гормональный сбой, механическая травма, фиброзно-кистозная болезнь (кисты молочной железы), трещины сосков, инфекционное заболевание (возбудители в 90% случаев — стафилококки, стрептококки), хроническая инфекция (на коже, в ротовой полости и носоглотке, в урогенитальной системе).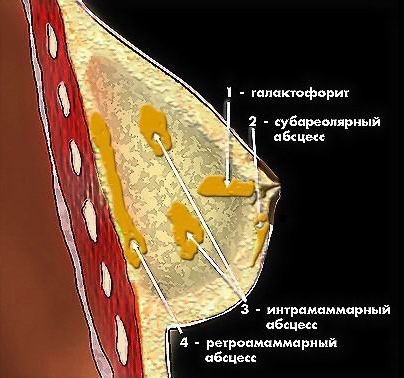
Нередко причина кроется в кариозных зубах, и после санации полости рта проблема разрешается. Пациенток это удивляет («зубы и грудь — какая тут связь?»), однако ничего удивительного здесь нет. Нужно понимать, что по кровеносному и лимфогенному руслу инфекция — из любой зоны — способна разнестись по всему организму. Особенно это актуально при ослаблении иммунитета, когда органом-мишенью для инфекции становятся молочные железы.
Фактически в группе риска оказывается каждая женщина в возрасте от 20 до 45 лет.
Почему острый мастит может стать хроническим?
Хронический мастит часто развивается из-за позднего обращения к врачу и/или становится следствием длительного, неверно проведенного лечения острого мастита.
Для хронического мастита характерно образование фиброзных капсул и рубцовой соединительной ткани, — с их помощью организм изолирует очаг гнойного воспаления от здоровой ткани. Этот очаг может располагаться в любой зоне молочной железы под кожей, в области ареолы (субареолярный), в дольках молочной железы (интрамаммарный), между молочной железой и грудной мышцей (ретромаммарный).
Как мы лечим хронический гнойный мастит
Мы убеждены, что современный подход к лечению хронического мастита должен складываться (если не вдаваться в медицинские нюансы) из двух ключевых моментов.
Первый. Совершенно недостаточно вскрыть и дренировать основной гнойный очаг. Коварство хронического мастита в том, что от основного очага «отрываются» и рассеиваются по тканям молочной железы маленькие гнойнички (секвестры), и их может быть довольно много. Во время хирургического вмешательства принципиально важно найти и ликвидировать все секвестры. Если этого не сделать, воспалительный процесс будет продолжаться, и пациентке придется оперироваться снова и снова. Известны случаи, когда число операций по поводу хронического мастита доходило до 20!
Наш принцип состоит в радикальной резекции, которая устранила бы риск развития и рецидива заболевания.
Надо также учитывать, что внешний вид груди для любой женщины (даже старшего возраста, не говоря уже о совсем молодых девушках) чрезвычайно важен. Поэтому, проводя операцию, мы не забываем об эстетической стороне вопроса и выполняем разрезы — в зависимости от конкретной клинической ситуации — так, чтобы впоследствии признаки хирургического вмешательства не бросались в глаза.
Поэтому, проводя операцию, мы не забываем об эстетической стороне вопроса и выполняем разрезы — в зависимости от конкретной клинической ситуации — так, чтобы впоследствии признаки хирургического вмешательства не бросались в глаза.
Другой ключевой момент современного комплексного подхода к лечению хронического мастита состоит в следующем. Мы считаем, что вторым этапом обязательно должно быть применение современных методов реабилитации, включая вакуум-терапию. По нашему опыту, это улучшает заживление, ускоряет восстановление и минимизирует риск рецидива.
Истории двух пациенток, которые я хочу рассказать, являются яркими примерами того, насколько важно вовремя и радикально лечить острый мастит, чтобы ситуация не обострилась еще больше, и он не перешел в хроническую форму.
История первая. Пациентка 37 лет
Жалобы: боль в области правой молочной железы, повышение температуры тела до 39-39,7, сильная слабость и утомляемость. Врач в поликлинике по месту жительства заподозрил мастит.
УЗИ молочных желез свидетельствовало о локальном гнойном процессе в области верхне-наружного квадранта до 1,5 х 1,7 см. (Молочная железа условно делится на четыре квадранта — это позволяет точнее обозначить локализацию патологического очага.) Была назначена антибактериальная и противовоспалительная терапия.
Сначала все складывалось неплохо: пациентка почувствовала себя лучше, температура тела снизилась до субфебрильной, отек уменьшился. Но прошло две недели, и она снова обратилась в поликлинику.
УЗИ показало отек кожи правой молочной железы, параареолярно (в зоне ареолы) — гнойный очаг размером до 1,5 см с признаками абсцедирования.
На этот раз врач направил пациентку к хирургу, который вскрыл и дренировал абсцесс.
К сожалению, это вмешательство не решило проблему, потому что спустя месяц пациентка стала отмечать боль в правой молочной железе, отек и повышение температуры тела до 38-39. Ей еще раз назначили антибактериальную терапию, которая опять же дала временный эффект. Через полгода больная поступила в наш Центр не только с жалобами на увеличение правой молочной железы, отек и температуру, но и свищ в области послеоперационного рубца с гнойным отделяемым, а также сильную слабость.
Через полгода больная поступила в наш Центр не только с жалобами на увеличение правой молочной железы, отек и температуру, но и свищ в области послеоперационного рубца с гнойным отделяемым, а также сильную слабость.
Мы провели осмотр: молочные железы асимметричные за счет увеличения правой, кожа отечная, в области верхне-наружного квадранта имеет темно-фиолетовый цвет, уплотнена в области верхне-наружного и нижне-наружного квадрантов с участками размягчения, в области послеоперационного рубца — свищ с гнойным отделяемым.
УЗИ молочных желез выявило разлитой ретромаммарный абсцесс, множественные секвестры в области верхне-наружного и нижне-наружного квадрантов, абсцесс в области верхне-наружного квадранта 5х6 см. После биопсии этого абсцесса было получено гнойное содержимое в объеме 50 мл, и материал отправлен на цитологическое исследование и бакпосев, учитывая длительный анамнез хронической инфекции (6 месяцев).
Диагноз: хронический нелактационный гнойный ретромаммарный гангренозный мастит справа.
Этот случай показывает, как агрессивно может вести себя гнойный мастит без своевременного радикального лечения. Из-за длительного течения заболевания и большого объема тканей, которые подверглись гнойному сплавлению, мы были вынуждены иссечь значительную часть молочной железы (проведена ее субтотальная резекция).
При этом мы не могли оставить без внимания эстетическую сторону вопроса и выполнили разрезы по субмаммарной складке (под грудью) и параареолярно (в зоне ареолы), для того чтобы после заживления рубцы были практически незаметными.
При этом мы не могли оставить без внимания эстетическую сторону вопроса и выполнили разрезы по субмаммарной складке (под грудью) и параареолярно (в зоне ареолы), для того чтобы после заживления рубцы были практически незаметными.
В послеоперационном периоде выполнялись перевязки через день, были предписаны современные методы реабилитации. Несмотря на обширный гнойный процесс и длительность его течения, удалось добиться удовлетворительного косметического эффекта.
История вторая. Пациентка 46 лет
Жалобы: боль в левой молочной железе, уплотнение, кожная гиперемия (покраснение) в области границ наружных квадрантов, повышение температуры тела до 37,5, выделения из сосков светло-серого цвета. Маммография выявила очаговое образование до 3 см, расположенное на границе наружных квадрантов, без четких границ. УЗИ молочных желез – образование до 2,7 х 3,5 х 2,5 см в области границ наружных квадрантов с достаточно четкими границами. Мазок из левого соска показал картину, характерную для фиброзно-кистозной мастопатии.
Был заподозрен мастит и назначена антибактериальная терапия. Положительный эффект, который она обеспечила, был только временным, и когда стало понятно, что хирургического лечения не избежать, пациентка обратилась к нам в Центр.
Была проведена серия обследований и поставлен диагноз: хронический гнойный нелактационный абсцедирующий интрамаммарный мастит слева (последующее гистологическое исследование его подтвердило).
Поскольку гнойный процесс к этому моменту имел уже большую площадь распространения, а воспалительный процесс был давним, мы выполнили широкую резекцию молочной железы. Во время операции были обнаружены и удалены множественные секвестры с гнойным содержимым.
После хирургического вмешательства пациентка также прошла курс реабилитационных процедур.
Хотелось бы еще раз повторить: хронический гнойный мастит становится следствием несвоевременного радикального лечения острого мастита, и это очень важно понимать как врачам, так и пациентам.
Что нужно делать, если вы заподозрили у себя мастит?
Из-за пандемии пациентки откладывают посещение маммолога, чего делать не следует. Рекомендация может быть только одна: соблюдая все меры эпидемиологической безопасности — срочно к врачу!
Послеродовый мастит — VMC Verte medical clinic
Послеродовый мастит
Автор статьи
Ильина Ирина Юрьевна
Врач акушер-гинеколог, кандидат медицинских наук, доцент кафедры акушерства и гинекологии московского факультета РГМУ, главный врач медицинской клиники «Здоровая семья».
ПОСЛЕРОДОВЫЙ МАСТИТ
Мастит (воспаление молочной железы) – частое проявление послеродовой инфекции. Возбудителем мастита в большинстве случаев является золотистый стафилококк, устойчивый ко многим антибиотикам.
Воспалительный процесс в молочной железе может обостряться и рецидивировать, причем иногда поражаются и новые железистые дольки. В большинстве случаев мастит бывает односторонним.
Послеродовый мастит чаще всего характеризуется острым началом, подъемом температуры до 39С и выше, нередко ознобом. Общее состояние больных заметно нарушается (чувство разбитости, головная боль), беспокоят боли в молочной железе (часто резкие). Молочная железа увеличивается в объеме, пораженный участок болезнен, нередко плотновато–эластической консистенции, контуры его нерезко очерчены; иногда над ним имеется покраснение кожи. Подмышечные лимфатические узлы обычно увеличены и умеренно болезненны.
Воспаление молочной железы может закончиться в начальной стадии. Нередко процесс развивается дальше: спустя 1 – 2 дня в пораженном участке молочной железы отчетливо определяется инфильтрат. С его образованием все явления стихают, температура снижается. При лечении инфильтрат вскоре рассасывается. Стадия инфильтрации часто продолжается 6 – 8 дней. Иногда отмечается длительное течение этой стадии – температура становится субфебрильной, инфильтрат плохо рассасывается. Обычно это связано с неправильным лечением антибиотиками, продолжительным применением льда и т.д. При нагноении инфильтрата состояние больной ухудшается, температура повышается до 38 – 39С, появляется познабливание.
При гнойном мастите сначала образуются отдельные мелкие абсцессы, которые в дальнейшем сливаются. Нередко на поверхности инфильтрата обнаруживается щелевидное углубление. Для уточнения диагноза рекомендуется пункция. Далее инфильтрат быстро увеличивается, происходит его размягчение. Имеется покраснение кожи молочной железы над пораженным участком, отек. Подмышечные лимфатические узлы увеличены и болезненны.
Для уточнения диагноза рекомендуется пункция. Далее инфильтрат быстро увеличивается, происходит его размягчение. Имеется покраснение кожи молочной железы над пораженным участком, отек. Подмышечные лимфатические узлы увеличены и болезненны.
В последние годы наряду с типичной клинической картиной серозного, инфильтративного и гнойного мастита встречаются стертые формы заболевания. Они характеризуются невыраженностью и даже отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью патологических изменений в молочной железе. Характерной особенностью послеродового мастита в современных условиях является его более позднее начало, преимущественно после выписки женщины из родильного дома (конец 2-й и начало 3-й недели после родов).
Лечение мастита следует начинать как можно раньше, при появлении первых признаков заболевания. Оно должно быть направлено на устранение причины, комплексным и активным. Больная должна сохранять постельный режим, пища должна быть достаточно калорийной и содержать достаточное количество витаминов, Существенно ограничивать жидкость не следует.
Основным компонентом комплексного лечения мастита являются антибиотики, которые должны быть назначены врачом с учетом стадии заболевания. Всем больным с инфильтративным и гнойным маститом, а также при серозном с выраженными явлениями интоксикации, проводится инфузионная терапия. При гнойном мастите показано оперативное лечение (вскрытие абсцесса).
В начальной стадии заболевания (в разгар острых явлений) рекомендуется прекратить кормление больной грудью на 1 – 2 дня, в дальнейшем ограничить число кормлений до 1 – 2 в сутки. Если ребенок не берет грудь или не отсасывает молоко, следует бережно сцеживать его 1 – 2 раза в сутки. В случаях гнойного мастита необходим тщательный контроль (бактериологический) за качеством молока. При тяжелом течении мастита, а также при обширном нагноении нужно прекратить кормление грудью.
Вернуться
Нелактационный мастит молочной железы: причины, симптомы, лечение
Нелактационный мастит молочной железы – воспалительное заболевание, возникающее вне периода грудного вскармливания у женщин в результате проникновения бактериальной инфекции в млечные протоки или железистую ткань.
Причины и симптомы нелактационного мастита
Болезнетворные микроорганизмы проникают в молочную железу из других органов с током крови или через повреждения на коже. Они могут поражать имеющуюся кисту и со временем провоцировать острый гнойный процесс.
Изначально заболевание протекает слабо выражено и проявляется повышением температуры тела до субфебрильных значений, легким дискомфортом, незначительным покраснением кожи и образованием уплотнений (часто в области ареолы и соска). По мере его прогрессирования симптомы усиливаются.
Острый нелактационный мастит вызывает:
- лихорадку;
- симптомы интоксикации;
- тянущую боль в груди;
- сильное покраснение кожных покровов;
- резкую боль при пальпации уплотнений;
- увеличение молочной железы в размерах.

При невмешательстве может развиваться гнойный процесс. В результате возникает абсцесс, некроз тканей и сепсис.
Также встречается хроническая форма. При ней присутствует уплотнение в груди, не вызывающее сильного дискомфорта. Она опасна обострениями, образованиями свищей и созданием предпосылок для развития рака.
Диагностика и лечение
Пациенткам для установления причины заболевания назначается ОАК, ОАМ, а также бакпосев отделяемого из соска. Для дифференциации с другими заболеваниями проводится УЗИ, редко биопсия.
Как и при лактационном мастите, лечение неосложненных форм выполняют консервативным путем с применением антибиотиков. Для выздоровления требуется 2–3 месяца, иногда больше. В тяжелых случаях, сопровождающихся выраженным гнойным процессом, образованием абсцесса, показано хирургическое вмешательство.
Своевременное начало терапии – залог благоприятного исхода заболевания. Пройти диагностику и лечение нелактационного мастита под контролем опытного маммолога можно в медицинском центре «Медика».
симптомы и диагностика мастита молочных желез, причины появления
Статью подготовила О.Н. Асадчикова
Мастит – воспаление ткани молочной железы. Мастит чаще всего развивается на фоне лактации. Причиной лактационного мастита является затруднение оттока молока (лактостаз) и присоединение инфекции, которая активно размножается в присутствии большого количества питательных веществ. Микробы могут попасть внутрь молочной железы с поверхности кожи через трещину соска и т.д.
Симптомы мастита
Симптомами мастита является наличие уплотнения в молочной железе, выраженных болей, покраснение кожи молочной железы, повышение температуры тела. Эти же симптомы характерны и для лактостаза. Однако, если вовремя не ликвидировать лактостаз, он очень быстро переходит в серозный мастит.
Виды мастита
В зависимости от вида воспаления можно выделить:
— серозный мастит – когда есть воспаление, но еще нет гнойной полости и возможно консервативное лечение;
— гнойный мастит – когда обязательным методом лечения является экстренная операция – вскрытие и дренирование полости, заполненной гноем.
Диагностика и лечение
Для диагностики и определения вида мастита, а также выбора тактики лечения требуется проведение УЗИ молочных желез, исследование крови, посев молока на флору.
Лечение серозного мастита консервативное – назначаются противовоспалительные средства и антибиотики. Также может назначаться физиотерапия с целью ускорения рассасывания очага воспаления. Иногда приходится прерывать грудное вскармливание, так как молоко инфицировано, и прием антибиотиков не всегда благоприятно сказывается на состоянии ребенка.
Профилактика заболевания
Профилактика мастита – это профилактика, в первую очередь, лактостаза. Что необходимо делать?
- правильно прикладывать ребёнка к груди и соблюдать технику вскармливания
- не носить тесное нижнее бельё, чтобы не передавить грудь и не нарушить кровообращение
- менять позу ребёнка во время кормления
- чередовать левую и правую грудь при каждом сеансе кормления
- увеличить по необходимости количество сцеживаний (если молока стало вырабатываться больше, а также, когда кормящая мама находится дольше 4 часов вдали от ребёнка)
- беречь грудь и подмышечные впадины от травмирования
- избегать перегрева молочных желез
- не ограничивать своё питьё
Если появились первые признаки застоя молока, не нужно прекращать процедуру кормления. Рекомендуется прикладывать ребёнка к этой молочной железе.
Рекомендуется прикладывать ребёнка к этой молочной железе.
При первых признаках мастита необходимо как можно скорее обратиться к доктору, который проведёт обследование и назначит лечение.
Приём ведёт врач маммолог-онколог Ольга Николаевна Асадчикова
ЛАКТОСТАЗ: причины, механизм развития, лечение и профилактика
Главная > Статьи > ЛАКТОСТАЗ: причины, механизм развития, лечение и профилактикаЛактостаз является следствием дисфункции молочных желез у женщин при грудном вскармливании между выработкой и выделением молока, приводящей к застою молока.
Лактостаз многими специалистами рассматривается как количественное несоответствие между повышенной или часто нормальной выработкой молока и его недостаточным оттоком.
Записаться на прием к маммологу.
ПРИЧИНЫ ЛАКТОСТАЗА
I. Повышенная секреция молока
Избыточная выработка молока заключается в том, что вырабатывается больше молока, чем это требуется для ребенка. Обычно нормализация между выработкой молока и его оттоком наступает в течение первых 2 недель после рождения ребенка.
Обычно нормализация между выработкой молока и его оттоком наступает в течение первых 2 недель после рождения ребенка.
II. Анатомо-физиологические факторы возникновения лактостаза
1. Варианты строения молочных желез. Это касается, прежде всего, женщин с большой, провисающей грудью. Ребенок не может полностью опустошить молочные протоки, что приводит к формированию застоя молока.
2. Аномальное строение соска молочной железы. Невыраженные, особенно плоские соски не позволяют ребенку правильно захватывать и держать сосок. В этом случае, молочные железы кормящей матери недостаточно опорожняются, что в конечном результате может привести к лактостазу.
3. Анатомическое строение протоков молочных желез. При узких и извилистых молочных протоках, особенно их сочетании, резко повышается вероятность развития лактостаза.
4. «Молочная пробка». Закупорка «молочной пробкой» одного или нескольких млечных протоков приводит к механическому прекращению оттока молока и является причиной лактостаза на фоне проводимого грудного вскармливания.
5. Трещины соска и ареолы. Повреждение целостности кожи на сосках молочных желез приводит к затруднению грудного вскармливания, вплоть до отказа от него, повышается вероятность развития не только лактостаза.
6. Диффузная фиброзно-кистозная мастопатия. Отмечено, что при мастопатии в молочных железах разрастается фиброзная ткань, которая имеет очень плотную структуру и может сдавливать протоки молочных желез, нарушая отток молока при грудном вскармливании.
7. Травмы молочных желез. Различные виды травм (ушибы, удары в результате падений и т.д.) молочной железы ведут к нарушению морфологии и функционированию проточно-дольковой системы и формированию застоя молока.
8. Переохлаждение молочных желез. Сильное переохлаждение ведет к тому, что молочные протоки сильно сужаются, что резко затрудняет отток молока и может способствовать развитию лактостаза.
III. Поведенческие факторы возникновения лактостаза
1. Неправильное прикладывание ребёнка к груди, когда не все дольки находятся в равном «физиологическом положении» может привести к передавливанию молочных протоков. Это ведёт к быстрому развитию не только лактостаза, то и к травмированию соска с появлением трещин.
Это ведёт к быстрому развитию не только лактостаза, то и к травмированию соска с появлением трещин.
2. Недостаточное опорожнение груди, как и нерегулярное опорожнение груди с высокой вероятностью может закончиться застоем молока.
Слишком большие временные промежутки во время грудного вскармливания, превышающие 3 часа, часто ведут к застойным явлениям.
3. Дополнительное сцеживание молока может привести к дополнительной его выработке, которую ребенок не осилит, что может привести к возникновению лактостаза.
IV. Другие факторы
1. Тесное нижнее белье. Ношение тесного нижнего белья, в особенности бюстгальтера, приводит к пережатию молочных протоков и к застою молока.
2. Стресс и недосыпание могут привести к физиологическому сужению протоков, нарушению оттока, в результате чего появляются очаги застоя молока в молочных железах.
3. Тяжелый физический труд может привести к пережатию молочных протоков, к затруднению оттока молока у кормящей матери, результатом чего может стать лактостаз.
4. Сон на животе также может привести к пережатию молочных протоков и к застою молока.
МЕХАНИЗМ РАЗВИТИЯ ЛАКТОСТАЗА
Формирование лактостаза характерно для первородящих женщин в первые недели и месяцы после родов. Причем лактостаз в первые дни после родов патогенетически отличается от застоя молока при проводимом регулярном грудном вскармливании.
В первые дни после родов быстрое снижение уровня плацентарных стероидов на фоне резкого повышения секреции пролактина приводит с одной стороны к накоплению молока в альвеолах молочной железы, с другой стороны вызывает отек тканей молочной железы и сдавление её протоков. Ситуация осложняется отсутствием стимуляции сосково-ареолярной зоны, ранним прикладыванием ребенка в первые часы после родов и сцеживания молочных желез, что в сумме отражается в низкой продукции окситоцина и парезе млечных протоков. В результате недостатка окситоцина молоко застаивается в альвеолах и не поступает в молочные протоки. Все эти явления в итоге приводят к отеку, нагрубанию и болезненности молочных желез.
Установлено, что независимо от причины возникновения, некупированный лактостаз патогенетически протекает по стандартной схеме и, как правило, завершается маститом.
ЛЕЧЕНИЕ ЛАКТОСТАЗА
Терапия лактостаза комплексная и включает в себя изменение режима и кратности кормления, проведение консервативной терапии.
Режим и методика грудного вскармливания при лактостазе.
Следует отказаться на время от попеременного кормления грудью в пользу кормления двумя грудями через каждые 1,5–2 часа, при необходимости интервал кормления следует сократить до часа. Обязательными являются ночные кормления.
Роль, техника сцеживания.
Сцеживание остается важным звеном борьбы и при лактостазе должно проводиться не только аккуратно, но и технически правильно.
С этой целью для преодоления лактостаза показал свою эффективность молокоотсос, перед применением которого необходимо провести мягкий и нежный массаж проблемных участков, тепловые процедуры.
При лактостазе сцеживание проводится до состояния комфорта, а не до «последней капли», чтобы не усилить выработку и приток молока.
Правила сцеживания при лактостазе. Следует обхватить молочную железу с уплотнением одноименной рукой так, чтобы она лежала на ладони, большой палец сверху, остальные поддерживают и приподнимают её. При этом молоко будет оттекать безболезненно, сосок не будет травмироваться. Одновременно другой свободной рукой проводится массаж области уплотнения в направлении от периферии к центру молочной железы, освобождая её от молока.
Облегчает сцеживание прием таблетки но-шпы за 20–30 минут до кормления, теплая грелка, приложенная к груди и сцеживание после кормления ребенка. Можно проводить эти мероприятия и делать это под тёплым душем.
Следует отметить, что сильное сдавливание молочных желез при грубом сцеживании может привести к травматизации дольково-протоковой системы молочных желез и может привести к развитию мастита.
Изменение позы ребенка и матери во время кормления при лактостазе
При лактостазе нужно использовать позы, способствующие освобождению молочной железы от молока в тех областях, где оно застоялось. В таких случаях часто эффективным оказывается кормление из-под руки.
В таких случаях часто эффективным оказывается кормление из-под руки.
Массаж молочных желез
При проведении массажа молочных желез все движения должны быть мягкими, плавными, по направлению от основания груди к соскам.
Тепловые и холодовые процедуры
Для достижения эффекта перед кормлением и сцеживанием рекомендуется принимать теплый душ, либо прикладывать на молочные железы влажные теплые салфетки, что способствует улучшению оттока молока. После кормления используют холодовые аппликации на 10–15 минут, что позволяет уменьшить выработку молока.
Мази и компрессы
Задача всех мазей и компрессов уменьшить отек молочной железы и улучшить отток молока, снимая спазм млечных протоков. Используются сульфат магнезии, мази: траумель С, малавит.
Применение ультразвука
Для купирования лактостаза применяется ультразвук, обычно назначается 3–4 процедуры, датчиком ультразвукового аппарата для физиотерапии делается массаж молочной железы над уплотнением, после этого необходимо молоко сразу сцедить.
Медикаментозное уменьшение секреции молока
Схема лечения лактостаза 1. Назначается бромокриптин (парлодел) по 2,5 мг 2 раза в сут. в течение 2–3 дней. Добавляется бережное сцеживание молочных желез через 2–3 часа после начала приема препарата в течение 1–2 дней, грудное вскармливание – через 1 час.
Схема лечения лактостаза 2. Назначается достинекс 1 мг по ? табл. 1 раз в день в течение 1–2 дней, грудное вскармливание – через 1 час.
Схема лечения лактостаза 3. Накожные аппликации 2,5 г 1% прожестожель гель 1 раз в день в течение 2 дней, дополнительно проводится сцеживание молочных желез – через 15–20 мин после аппликации, грудное вскармливание – через 1 час.
Оптимальное сочетание: бромокриптин + прожестожель, достинекс + окситоцин.
Окситоцин при лактостазе
При выраженном лактостазе можно использовать сублингвальное введение препарата по 2 капли за 15 мин. до кормления. В редких случаях используют внутримышечное введение окситоцина однократнов дозировке 0,2–0,3 мл.
Антибиотики при лактостазе не показаны.
НПВС. Прием парацетамола и других препаратов нестероидных противовоспалительных средств (НПВС) возможен, особенно при выраженном болевом синдроме и на грудное вскармливание не влияет.
Медикаментозное подавление лактации
При отсутствии ожидаемого эффекта в течение 1,5–2 суток следует проводить тщательную дифференциально-диагностическую процедуру для исключения лактационного мастита. С этой целью обязательно повторное проведение УЗИ молочных желез с пункционной биопсией проблемного участка молочной железы толстой иглой.
Если применение всех мероприятий при лактостазе неэффективно, более того имеется угроза развития или развился мастит, встает вопрос о полном прекращении лактации.
Более известно и наиболее часто на практике с этой целью применяется бромокриптин по схеме: по 2,5 мг 2–3 раза в сутки в течение 3–5 дней. Лактация прекращается за пару дней при приеме таблеток по схеме.
Из современных препаратов с этой целью применяется достинекс в дозировке 1 табл. 1 раз в день в течение 2-х дней. Лактация обычно прекращается за 1 сутки. Редко из-за неэффективного подавления лактации приходится продлевать курс лечения до 3-х дней.
1 раз в день в течение 2-х дней. Лактация обычно прекращается за 1 сутки. Редко из-за неэффективного подавления лактации приходится продлевать курс лечения до 3-х дней.
ПРОФИЛАКТИКА ЛАКТОСТАЗА
1. Правильное положение ребенка у груди позволяет кормящей женщине избежать многих проблем и осложнений.
Признаки правильного прикладывания:
- Тишина во время кормления (за исключением звуков, сопровождающих глотание ребенком порции молока). Другие звуки, в частности «цоканье» или «чмоканье» свидетельствуют о нарушенном вакууме и недостаточно эффективном сосании.
- Рот ребенка широко раскрыт (угол не менее 130–140?), подбородок плотно прижат к груди матери, нижняя губа полностью вывернута, язык прикрывает нижнюю десну и виден в углу рта.
- Матери не больно кормить, сосок по окончании кормления равномерно вытянут, имеет форму цилиндра. Деформированный сосок говорит о нарушенной технике прикладывания.
2. Критерии правильного сосания:
- Ребенок сосет медленно, ритмично, глубоко.

- Нет втягивания воздуха (со звуком) и раздувания щек.
- У ребенка во время сосания ритмично двигаются уши.
3. Признаки неправильного сосания:
- Ребенок сосет («жует») только сосок; язык новорожденного взаимодействует только с кончиком соска.
- Губы (десны) надавливают только на сосок, а не на всю ареолу.
- Губы всасываются внутрь ротовой полости.
4. Кормление по требованию ребенка. Необходимо прикладывать его к груди по любому поводу, предоставив возможность сосать грудь, когда он хочет и сколько хочет. Это очень важно не только для насыщения ребенка, но и для его ощущения комфорта и защищенности.
5. Продолжительность кормления регулирует ребенок. Не следует отрывать ребенка от груди раньше, чем он сам отпустит сосок. Это может привести к недостаточному опорожнению молочной железы.
6. Ночные кормления ребенка обеспечивают устойчивую лактацию и предохраняют женщину от застоя молока. Кроме того, ночное молоко считается наиболее полноценным.
7. При раздельном грудном вскармливании по очереди двумя грудями промежуток времени между кормлениями не должен превышать 3 часа, включая ночной период. При появлении застойных явлений промежуток нужно сокращать до 2 часов, или вовсе перейти на грудное вскармливание двумя грудями.
8. При склонности к развитию лактостаза каждое кормление надо проводить из обеих молочных желез, при этом заканчивают кормление той же грудью, с которой начинали. Такая техника кормления способствует лучшему опорожнению и дренированию молочных желез, исключает травмирование сосков, а также препятствует заглатыванию ребенком воздуха.
9. Не следует перекладывать ребенка ко второй груди раньше, чем он высосет первую грудь, это может привести к застою молока.
10. При наличии трещин следует применять средства, способствующие скорейшему заживлению (бепантен, пурелан 100, авент и др.)
11. Для профилактики образования трещин следует исключить частое мытье грудей до и после кормления.
Частое мытье груди приводит к удалению защитного слоя жиров ареолы и соска, что приводит к образованию трещин. Молочные железы следует мыть не чаще 1 раза в день во время гигиенического душа. Если женщина принимает душ реже, то и в этом случае следует протирать перед кормлением влажной салфеткой без использования мыла.
12. Дополнительное сцеживание молока. При правильно организованном грудном вскармливании молока вырабатывается ровно столько, сколько нужно ребенку, поэтому необходимости в сцеживании после каждого кормления не возникает. Необходимость сцеживания появляется при недостаточном отсасывании его ребенком и/или застое молока.
Как долго рассасывается шишка после мастита — 4 ответов на Babyblog
Здравствуйте!
Начну с самого начала.
Родила 13 сентября. Димочка мой второй ребенок. Первая девочка Марго, я ее кормила грудью 1год и 10 месяцев. проблем никаких не было.
Димочку в род зале сразу после рождения не приложили к груди, он полежал у меня на животе, а потом спустя минут 15 его запеленали и попытались приложить, Дима не взял грудь, все 2 часа в род зале он проспал. Затем меня перевели в палату, Диму мне принесли только спустя часа четыре наверно или больше, выяснилось, что ему дали прикорм зачем не знаю,я свего согласия не давала. В итоге принесли его сытого, ни инструктор по ГВ ни я не смогли его приложить к груди. Спустя часа два моих попыток, я все же буквально впихнула ему грудь. и процес пошел))) в итоге к выписке у меня были жуткие трещины на обеих грудях. мазала пантенолом, но он мало помогал. Кормила сквозь слезы, по приезду домой каждое кормление было каторгой, боль была не только во время кормления, она сохранялась и после…я не могла нормально кормить ребенка..потому что терпеть боль было невозможно, я давала сначала одну грудь, терпела сколько могла, затем давала другую опять терпела, и потом опять первую, и так пока могла терпеть, но дите все равно не наедался…постоянно кричал, пришлось давать ему соску, чтб хоть как-то успокоить. где-то на 10-й день у меня появилась маленькое уплотнение под мышкой, размером с желудь, пыталась чаще давать эту грудь для кормления, но так как боль при кормлении была жуткая,рассосать мне Дима ее не смог.
Затем меня перевели в палату, Диму мне принесли только спустя часа четыре наверно или больше, выяснилось, что ему дали прикорм зачем не знаю,я свего согласия не давала. В итоге принесли его сытого, ни инструктор по ГВ ни я не смогли его приложить к груди. Спустя часа два моих попыток, я все же буквально впихнула ему грудь. и процес пошел))) в итоге к выписке у меня были жуткие трещины на обеих грудях. мазала пантенолом, но он мало помогал. Кормила сквозь слезы, по приезду домой каждое кормление было каторгой, боль была не только во время кормления, она сохранялась и после…я не могла нормально кормить ребенка..потому что терпеть боль было невозможно, я давала сначала одну грудь, терпела сколько могла, затем давала другую опять терпела, и потом опять первую, и так пока могла терпеть, но дите все равно не наедался…постоянно кричал, пришлось давать ему соску, чтб хоть как-то успокоить. где-то на 10-й день у меня появилась маленькое уплотнение под мышкой, размером с желудь, пыталась чаще давать эту грудь для кормления, но так как боль при кормлении была жуткая,рассосать мне Дима ее не смог. на 3 день я пришла к гинекологу, она похвалила что я вовремя обратилась, назначила физио терапию УЛЬТРАЗВУК. Я в этот же день начала лечение, но мне никто не сказал, что нужно сцеживаться.
на 3 день я пришла к гинекологу, она похвалила что я вовремя обратилась, назначила физио терапию УЛЬТРАЗВУК. Я в этот же день начала лечение, но мне никто не сказал, что нужно сцеживаться.
Это я уже поняла потом перечитав кучу форумов. в общем шишка моя стала не рассасываться а расти, я думала что у Димы неправильный захват, поэтому он не может рассосать уплотнение, боль становилась все сильнее, дотрагиваться до груди было невозможно дите стал отворачиваться от груди, капризничить (консультант по ГВ сказала что это из-за соски и бутылочки, я ввела прикорм так как у нас прибавка в весе была нулевая в 20 дней мы взвешивались),я нашла в нете консультанта по ГВ в надежде, что она мне поможет расцедиться, так как сама я не могла ни руками ни молокоотсосом, а так же чтоб она помогла исправить захват груди Димочке. пригласила ее домой, оказалось она не имеет большого опыта в расцеживании, поэтому смогла мне помочь только ркомендациями как правильно прикладывать ребенка,. все это время я сцеживалась молокоотсосом, грудь была мягкая, кроме того места где уплотнение.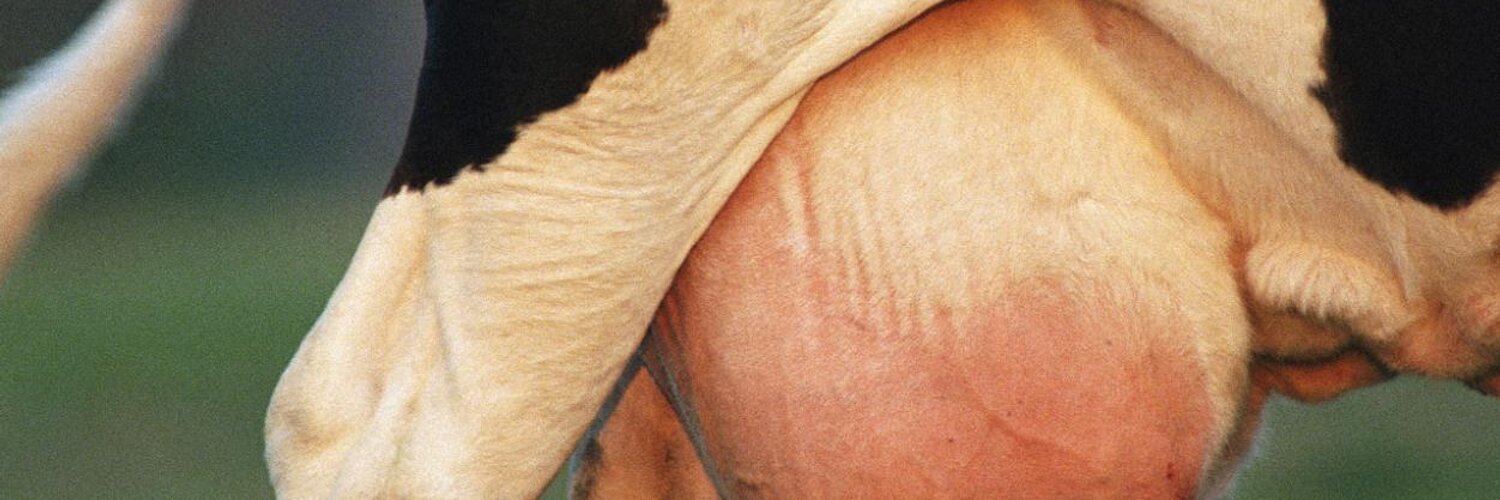 Я уже не могла спать по ночам, так как грудь стреляла, тянула, горела… забыла сказать, что с самого начала я лечилась народными средствами, прикладывала купусту с медом, когда улучшений не последовало я попросилась к физиотерапевту на прием, она мне порекомендовала прикладывать водочный компресс, я делала-не помогло, затем свекровь приехала, делала компрессы из водки и камфорного масла-эффекта ноль, компрессы с магнезией, диоксидином тоже не помогли. Купила мазь траумель С, втирала, массажировала, тоже не помогло. В общем промучилась я так до 22 октября, пришла к гинекологу со словами, что не уйду пока она меня не расцедит, все вокруг включая и гинеколога твердили мне заканчивать ГВ, но я боролась изо всех сил. В общем 22 числа меня гинеколог отправила к специалисту которая ведет обучение беременных, она же является инструктором по ГВ для того чтоб меня расцедили. Она конечно попыталась, но сказала за один день это сделать невозможно, а в это время у меня уже третий день температура была, и грудь покраснела ближе к ареоле.
Я уже не могла спать по ночам, так как грудь стреляла, тянула, горела… забыла сказать, что с самого начала я лечилась народными средствами, прикладывала купусту с медом, когда улучшений не последовало я попросилась к физиотерапевту на прием, она мне порекомендовала прикладывать водочный компресс, я делала-не помогло, затем свекровь приехала, делала компрессы из водки и камфорного масла-эффекта ноль, компрессы с магнезией, диоксидином тоже не помогли. Купила мазь траумель С, втирала, массажировала, тоже не помогло. В общем промучилась я так до 22 октября, пришла к гинекологу со словами, что не уйду пока она меня не расцедит, все вокруг включая и гинеколога твердили мне заканчивать ГВ, но я боролась изо всех сил. В общем 22 числа меня гинеколог отправила к специалисту которая ведет обучение беременных, она же является инструктором по ГВ для того чтоб меня расцедили. Она конечно попыталась, но сказала за один день это сделать невозможно, а в это время у меня уже третий день температура была, и грудь покраснела ближе к ареоле. Мы договорились что я на след день приду с дитем, чтоб сцеживаться и одновременно Дима помогал рассасывать. На второй день опять не удалось расцедить шишку. Температура не падала. Я повторно пришла к гинекологу, она направила меня к хирургу, так как краснота стала сильнее и вроде как образовывался инфильтрат. Хирург мне сказал что вскрывать не нужно, и чтоб муж мне с силой выдавливал содержимое этой шишки, вечером была каторга, муж мне все так давил, что у меня синяки образовались, но удалось только сцедить молоко, а шишка как была так и осталась.
Мы договорились что я на след день приду с дитем, чтоб сцеживаться и одновременно Дима помогал рассасывать. На второй день опять не удалось расцедить шишку. Температура не падала. Я повторно пришла к гинекологу, она направила меня к хирургу, так как краснота стала сильнее и вроде как образовывался инфильтрат. Хирург мне сказал что вскрывать не нужно, и чтоб муж мне с силой выдавливал содержимое этой шишки, вечером была каторга, муж мне все так давил, что у меня синяки образовались, но удалось только сцедить молоко, а шишка как была так и осталась.
поход наутро к консультанту по ГВ тоже закончился ничем. 24 октябряя я опять терроризировала гинеколога и настояла на УЗИ…. чтоб уже точно знать что же со мной происходит.
Гинеколог с узисткой ахали, охали рассматривая что-то в мониторе, и в заключении сказали срочно сворачивать ГВ иначе «пойду под нож» как они выразились.
Назначили ампицилин, верошпирон и достинекс для подавления лактации. Сегодня четвертый день, а шишка в груди так и не проходит.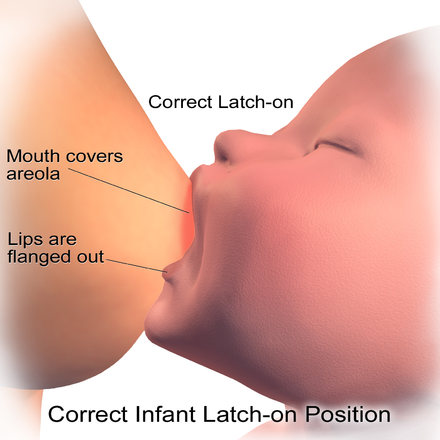 Я не знаю…может так и должно быть и шишка величиной в кулак так быстро не рассасется, но дело в том что она не становится менее болезненной, то есть я без обезболивающих не могу(((((
Я не знаю…может так и должно быть и шишка величиной в кулак так быстро не рассасется, но дело в том что она не становится менее болезненной, то есть я без обезболивающих не могу(((((
Я пишу это все к тому, что моя надежда на ГВ все еще жива….просто я не знаю с какого момента можно опять начинать прикладывать к груди ребенка. Не знаю как долго должна рассасываться шишка после мастита-лактостаза. Я хочу кормить грудью очень очень, но в то же время боюсь осложнений. помогите пожалуйста решить мне проблему.
простите что все так сумбурно написано, просто очень нервничаю и тороплюсь.
ПС-я из Волгограда.
Лечение мастита у собак и кошек
Мастит у кошки (собаки) — воспаление одной или нескольких долей молочной железы. Бывает лактационным и фиброзно-кистозным.
Причины мастита у собак и кошек
Лактостаз — послеродовой лактационный мастит у кормящей кошки (собаки) возникает в следующих случаях:
- Слишком маленькое количество детёнышей.

- Ранний отъём щенков (котят) от груди.
- Рождение мёртвых щенков или гибель всего помёта.
При этом молоко продолжает вырабатываться, а опорожнения молочных желёз не происходит.
У нерожавшей, или неоплодотворённой, самки при развитии ложной беременности также наблюдаются застойные явления и, как следствие, воспалительный процесс.
Фиброзно-кистозный мастит — мастопатия — обычно возникает у сук возрастом от шести лет. Является следствием гормональных нарушений или частых лактостазов.
Симптомы мастита у животных
Первые симптомы:
- отёчность и уплотнение доли молочной железы;
- покраснение кожи;
- болезненность.
При прогрессировании заболевания повышается температура тела, железа становится напряжённой и горячей, появляются кровянисто-гнойные выделения. Кормление настолько болезненно, что самка не подпускает детёнышей к соскам, не даёт до них дотронуться.
Дальнейший процесс приобретает гнойный характер, плотный инфильтрат размягчается — происходит расплавление тканей, возникает абсцесс.
Отсутствие лечения приводит к образованию флегмоны и гангрены с некрозом отдельных участков.
Лечение мастита у собак и кошек
Что делать в домашних условиях, если вы заметили вышеуказанные признаки у своей собаки (кошки)?
- В начальной стадии хорошо помогает прикладывание холода. Для этого надо завернуть в полотенце пакет с кубиками льда или кусок замороженного мяса, приложить его к воспалённой железе на 15–20 минут.
Это важно! Не прикладывайте лёд непосредственно к коже!
- Если молоко идёт чистое, без примесей, не торопитесь переводить новорождённых на искусственное вскармливание. Подкладывайте наиболее сильных щенков (котят) к воспалённым, уплотнённым соскам.
- При отёчности во время ложной беременности хорошо помогают компрессы с камфарным маслом. Однако они противопоказаны, если самка — кормящая.
- При сильной болезненности, повышении температуры, выделении из сосков крови или гноя необходима ветеринарная помощь. Иногда удаётся решить проблему консервативными методами — новокаиновыми блокадами, антибиотикотерапией. В случае гнойного мастита показано оперативное лечение, состоящее в удалении абсцедирующих или гангренозных долей.
- Лечение фиброзно-кистозного мастита у кошек (собак) иногда проводится при помощи гормонов. Это не всегда целесообразно, поскольку велика вероятность рецидивов и злокачественного перерождения. В этом случае терапия выбора — мастэктомия.
Внимание! Примите необходимые доврачебные меры и затем обязательно покажите животное ветеринарному специалисту. Только врач знает, как лечить мастит у собаки или кошки.
Чего не стоит делать
- Не грейте поражённую долю — прогревание усиливает кровоток в застойной области, ускоряет и усугубляет воспалительные процессы.
- Не сцеживайте молоко у самки после отнятия детёнышей или во время ложной беременности — его количество должно постепенно уменьшаться самостоятельно.
- Не отнимайте щенков, если молоко идёт чистое, без всяких примесей.
Профилактика
- Соблюдайте гигиену, содержите в чистоте роженицу и новорождённых.
- После родов ежедневно осматривайте и осторожно пальпируйте молочные железы.
- Следите за тем, чтобы детёныши сосали молоко из всех сосков. Подкладывайте самых сильных и активных к наиболее плотным соскам.
- Обрабатывайте антисептиками любые повреждения молочных желёз. Регулярно обстригайте деткам коготки.
- При ложной беременности ограничьте самку в воде, исключите из рациона молочные продукты.
Международный центр грудного вскармливания | Заблокированный проток и мастит
Пузырьки / закупорка протоков / мастит, а затем абсцесс обычно возникают, когда у кормящего родителя имеется обильное количество молока, но ребенок не имеет хорошего захвата. Плохой захват и, как следствие, плохое опорожнение груди настраивают кормящего родителя на закупорку протоков и мастит. И почему малыш плохо захватывает грудь?
из-за:
- «Техника» постановки и захвата ребенка.См. Наш информационный листок «Управление отловами и кормлением». Также в нашем блоге асимметричная защелка
- Использование искусственных сосков, таких как бутылочки и заглушки для сосков.
- У ребенка косынка. Некоторые языковые узлы очевидны, но многие из них более тонкие и требуют оценки, которая выходит за рамки простого взгляда, но включает в себя ощущение под языком ребенка, а также знание того, что чувствовать. К сожалению, немногие медицинские работники, в том числе консультанты по грудному вскармливанию, знают, как оценить, есть ли у ребенка уздечка языка.См. Наш информационный бюллетень «Привязка к языку, завязка для губ и средства для снятия макияжа».
- Отмечено уменьшение количества молока. Позднее начало недостаточной выработки молока очень распространено и приводит к тому, что ребенок поскользнулся на соске и потянул за грудь. См. Нашу информационную брошюру «Снижение подачи или потока молока с поздним началом».
Заблокированные воздуховоды
Закупорка протока — это закупорка или закупорка молока внутри молочного протока, в результате чего в груди образуется болезненная или болезненная припухлость или твердый участок.Кожа вокруг шишки может быть красной и теплой. В целом лихорадки нет. Иногда может наблюдаться низкая температура (обычно менее 38,4 ° C / 101 ° F). В целом самочувствие хорошее.
Заблокированные протоки почти всегда проходят без специального лечения в течение 24–48 часов после начала. В то время, пока присутствует блок, ребенок может быть беспокойным при кормлении грудью с этой стороны, потому что поток молока будет медленнее, чем обычно. Вероятно, это происходит из-за давления комка, разрушающего другие протоки.Заблокированный воздуховод можно разрешить быстрее, если вы:
Продолжайте кормить грудью с этой стороны и лучше опорожняйте грудь . Это можно сделать по:
- Использование сжатия для поддержания потока молока (см. Информационный лист «Сжатие груди», а также наши видеоклипы). Обхватите рукой закупоренный проток и сожмите его, пока ребенок кормит грудью, если это не слишком болезненно.
- Кормление ребенка в таком положении, чтобы подбородок ребенка «указывал» на закупоренный проток. Таким образом, если закупоренный проток находится в нижней части груди (7 часов), то кормление ребенка в футбольном положении может быть полезным.
Также попробуйте:
- Тепло к пораженному участку . Вы можете сделать это с помощью грелки или бутылки с горячей водой, но будьте осторожны, чтобы не обжечь кожу, слишком долго нагревая ее.
- Отдых . Конечно, с новорожденным не всегда просто отдыхать.Попробуйте лечь спать. Возьмите ребенка с собой в постель и кормите его грудью.
Другие методы лечения стойкой или рецидивирующей закупорки протоков:
Большинство забитых воздуховодов исчезнет в течение 48 часов. Если закупорка протока не прошла через 48 часов или около того, терапевтический ультразвук часто помогает. Большинство местных клиник физиотерапии или спортивной медицины могут сделать это за вас. Однако очень немногие знают об этом использовании ультразвука для лечения закупорки протоков.У ультразвукового терапевта с опытом работы в этой технике более успешные результаты.
Если две процедуры в течение двух дней подряд не помогли устранить закупорку протока, нет смысла проводить дополнительные процедуры. Ваш закупоренный проток должен быть повторно осмотрен вашим врачом или в нашей клинике. Однако обычно достаточно одного лечения. Ультразвук также может предотвратить повторную закупорку протоков, которые всегда возникают в одной и той же части груди. Доза ультразвука составляет 2 Вт / см² непрерывно в течение пяти минут на пораженный участок, один раз в день до двух сеансов .
Некоторые использовали плоский конец электрической зубной щетки, чтобы лечить себя «ультразвуком». И, видимо, добились хороших результатов.
Лецитин — пищевая добавка, которая помогает предотвратить закупорку протоков. Это может быть сделано за счет уменьшения вязкости (липкости) молока за счет увеличения процентного содержания полиненасыщенных жирных кислот в молоке. Это безопасно, относительно недорого, и, кажется, работает по крайней мере у некоторых кормящих родителей.Доза составляет 1200 мг четыре раза в сутки.
Пузырь или блистер
Иногда, но не всегда, закупорка протока связана с пузырем или пузырем на конце соска. Плоское белое пятно на соске — это не пузырек или волдырь. Если в груди нет болезненной припухлости, сложно называть пузырек или волдырь на соске закупоренным протоком. Пузырь или волдырь обычно болезненны и являются одной из причин боли в сосках, которая возникает позже, чем в первые несколько дней.У некоторых появляются волдыри в первые несколько дней из-за плохого захвата.
Волдырь часто присутствует без закупорки протока.
Если волдырь довольно болезненный (обычно бывает), его полезно открыть, так как это должно немного облегчить боль. Вы можете открыть его сами, но сделайте это только один раз. Однако, если вам нужно повторить процесс или если вы не можете заставить себя сделать это самостоятельно, лучше всего обратиться к врачу или в нашу клинику.
- Подожгите швейную иглу или булавку, дайте остыть, и проткните волдырь.
- Не копаться; просто вытолкните верхнюю или боковую часть волдыря.
- Попробуйте сжать сразу за волдырем; Возможно, вы сможете выдавить немного материала, похожего на зубную пасту, через открывшийся волдырь. Если у вас заблокирован воздуховод одновременно с пузырем, это может привести к разблокированию воздуховода. Прикладывание ребенка к груди также может привести к тому, что ребенок разблокирует проток.
После прокола пузыря или пузыря начните наносить «универсальную мазь для сосков» после каждого кормления в течение недели или около того. Это необходимо для предотвращения инфекции, а также для снижения риска возврата пузыря или пузыря. См. Информационный лист «Универсальная мазь для сосков». Вам нужен рецепт на мазь
Мастит
Мастит возникает из-за инфекции (почти всегда вызываемой бактериями, а не другими типами микробов), которая обычно возникает у кормящих родителей.Однако это может произойти у любой женщины, даже если она не кормит грудью, и даже у новорожденных любого пола. Бактерии могут попасть в грудь через трещину или язву в соске, но те, у кого нет воспаленных сосков, также заболевают маститом, а большинство, у кого есть трещины или язвы, нет.
Мастит отличается от закупорки протока, потому что закупорка протока не считается инфекцией и, следовательно, не требует лечения антибиотиками. При закупорке протока в груди возникает болезненная опухшая плотная масса.Кожа над закупоренным протоком часто бывает красной, но менее интенсивно, чем краснота при мастите. В отличие от мастита, закупорка протока обычно не связана с лихорадкой, хотя может быть. Мастит обычно более болезнен, чем закупорка протока, но и то, и другое может быть довольно болезненным. Таким образом, увидеть разницу между «легким» маститом и «тяжелым» закупоренным протоком может быть непросто — на самом деле, разницы нет. Также возможно, что закупорка протока перерастет в мастит, что усложняет ситуацию. Однако без уплотнения в груди нет мастита или закупорки протока. . Во Франции врачи распознают то, что они называют лимфангитом , когда у кормящего ребенка болезненное, горячее покраснение кожи груди, связанное с лихорадкой, но при этом в груди нет болезненного уплотнения. По-видимому, большинство не считает, что этот лимфангит требует лечения антибиотиками. Я видел несколько случаев, которые соответствовали этому описанию, и да, на самом деле проблема исчезла, если кормящий родитель не принимал антибиотики.Но зачастую и полноценный мастит проходит без антибиотиков.
Если у вас появились симптомы мастита (болезненная припухлость в груди, покраснение и боль в груди, лихорадка), следуйте рекомендациям по закупорке протоков (выше).
Прочие виды лечения:
- Если вы испытываете такую сильную боль, что не можете приложить ребенка к пораженной груди, продолжайте лечение с другой стороны и, как только ваша грудь станет менее болезненной, приложите ребенка к груди с маститом.Иногда сцеживание молока может быть менее болезненным, но не всегда, поэтому по возможности продолжайте кормление грудью на пораженной стороне. Кормящие родители и младенцы разделяют все свои микробы, поэтому по возможности не останавливайтесь на пораженной стороне. Ваш ребенок будет защищен грудным вскармливанием.
- Лихорадка помогает бороться с инфекцией. Взрослые обычно чувствуют себя ужасно, когда у них поднимается температура, и по этой причине вы можете снизить температуру. Но не нужно сбивать температуру только потому, что она есть.Из-за температуры молоко не портится!
- Лекарства от боли / лихорадки (ибупрофен, парацетамол и другие) могут помочь вам пройти через это. Количество, которое попадает в молоко, как и почти все лекарства, ничтожно. Ацетаминофен, вероятно, менее полезен, чем те препараты (например, ибупрофен), которые обладают противовоспалительным действием.
- Картофель (адаптировано из книги Бриджит Линч, RM, Общественные акушерки Торонто).В течение первых 24 часов с момента появления симптомов вы можете обнаружить, что прикладывание ломтиков сырого картофеля к груди уменьшит боль, отек и покраснение при мастите.
- Нарежьте 6–8 мытых сырых картофелей продольно тонкими ломтиками.
- Поместите в большую миску с водой комнатной температуры и оставьте на 15–20 минут.
- Приложите влажные ломтики картофеля к пораженному участку груди и оставьте на 15-20 минут.
- Удалите и выбросьте через 15-20 минут и выложите новые ломтики из миски.
- Повторите этот процесс еще два раза, чтобы за час положить ломтики картофеля 3 раза.
- Сделайте перерыв на 20 или 30 минут, а затем повторите процедуру.
Мастит и антибиотики
Как правило, по возможности лучше избегать приема антибиотиков, поскольку мастит может улучшиться сам по себе, а антибиотики могут привести к заражению сосков и / или груди Candida (дрожжевой грибок, молочница).Наш подход следующий:
Если у вас были симптомы мастита в течение менее 24 часов , мы выпишем вам рецепт на антибиотик, но рекомендуем вам подождать, прежде чем начинать прием лекарства.
- Если в течение следующих 8–12 часов ваши симптомы ухудшатся (усиление боли, более сильное распространение покраснения или увеличение болезненного уплотнения), начните прием антибиотиков.
- Если в течение следующих 24 часов ваши симптомы не ухудшатся, , но не улучшатся, начните прием антибиотиков.
- Если в течение следующих 24 часов, , ваши симптомы уменьшатся, , то они почти всегда будут продолжать уменьшаться и исчезать без необходимости приема антибиотиков. В этом случае симптомы продолжат уменьшаться и исчезнут в течение следующих 2-7 дней. Лихорадка часто проходит через 24 часа, боль — в течение 24–72 часов, а уплотнение в груди исчезает в течение следующих 5–7 дней. Иногда для полного исчезновения шишки требуется больше 7 дней, но пока она становится маленькой, это хорошо.
- Если у вас были симптомы мастита в течение более 24 часов и симптомы не улучшились, вам следует немедленно начать лечение антибиотиками.
Если вы собираетесь принимать антибиотик, вам нужно принять правильный. Амоксициллин, простой пенициллин и некоторые другие антибиотики, часто используемые при мастите, не убивают бактерии, которые почти всегда вызывают мастит ( Staphylococcus aureus ). Некоторые антибиотики, убивающие Staphylococcus aureus , включают: цефалексин (наш обычный выбор), клоксациллин, диклоксациллин, флуклоксациллин, амоксициллин в сочетании с клавулиновой кислотой, клиндамицин и ципрофлоксацин.Антибиотики, которые можно использовать при метициллин-резистентном Staphylococcus aureus (MRSA): котримоксазол и тетрациклин.
Все эти антибиотики могут использоваться кормящими родителями и не требуют прерывания грудного вскармливания . Не следует прерывать грудное вскармливание, если вы инфицированы MRSA! Действительно, грудное вскармливание снижает риск заражения ребенка .
Абсцесс груди
Абсцесс груди может образоваться при длительной отсрочке лечения мастита или если мастит не лечится / лечится неэффективно.Абсцесс — это гнойный карман, образовавшийся в инфицированной области, потому что организм не может полностью бороться с инфекцией самостоятельно. Это способ организма предотвратить распространение инфекции.
Симптомы часто включают опухшее уплотнение, обычно непосредственно под кожей (обычно болезненное при прикосновении или сдавливании), а также опухоль или покраснение в окружающей области. У вас может подняться температура.
Если у вас мастит, который не разрешился полностью или, по крайней мере, значительно улучшился в течение 5–7 дней после начала приема антибиотиков, вас следует обследовать на наличие абсцесса.
В настоящее время предпочтительное лечение абсцесса груди больше не хирургическое . У нас были намного лучшие результаты с помощью ультразвука, чтобы определить местонахождение абсцесса, и катетера, вставленного в абсцесс для его дренирования. Кормящие родители, проходящие эту процедуру, не прекращают кормление грудью даже на пораженной стороне, а полное заживление часто наступает в течение недели. Эта процедура выполняется интервенционным радиологом, а не хирургом. Попросите вашего врача проверить это исследование: Дитер Улитч, доктор медицины, Маргарета К.Дж. Найман, доктор медицины, Ричард А. Карлсон, доктор медицины. Абсцесс груди у кормящих женщин: лечение под контролем США. Радиология 2004; 232: 904–909
При небольших абсцессах часто требуется аспирация с помощью иглы и шприца плюс антибиотики, хотя может потребоваться повторить аспирацию более одного раза.
Уплотнение в груди, которое не проходит.
Если у вас шишка, которая не проходит или не уменьшается в течение более чем пары недель, вам следует обратиться к врачу или хирургу, доброжелательному к грудному вскармливанию.Вам не нужно прерывать или прекращать грудное вскармливание, чтобы исследовать уплотнение в груди (УЗИ, маммография, компьютерная томография, МРТ и даже биопсия не требуют прекращения грудного вскармливания даже на пораженной стороне). Хирург, доброжелательный к грудному вскармливанию, не скажет вам, что вы должны прекратить грудное вскармливание, прежде чем он / она сможет сделать тесты для исследования уплотнения в груди.
Информация, представленная здесь, носит общий характер и не заменяет индивидуальное лечение со стороны сертифицированного международного совета консультанта по грудному вскармливанию (IBCLC) или других квалифицированных медицинских специалистов.
Этот информационный лист может копироваться и распространяться без дополнительного разрешения при условии, что вы укажете Международному центру грудного вскармливания, что он не используется ни в каком контексте, нарушающем Международный кодекс ВОЗ по маркетингу заменителей грудного молока (1981 г.) и последующие резолюции Всемирной ассамблеи здравоохранения. . Если вы не знаете, что это значит, напишите нам, чтобы спросить!
© IBC, обновлено: июль 2009 г., июнь 2017 г.
Вопросы или проблемы? Напишите докторуДжек Ньюман (внимательно прочтите страницу и ответьте на перечисленные вопросы).
Запишитесь на прием в клинику грудного вскармливания Newman.
Рецидивирующий мастит или закупорка протоков • KellyMom.com
Автор: Kelly Bonyata, BS, IBCLC
Факторы риска повторной закупорки протоков или мастита
У большинства матерей нет повторных приступов мастита или закупорки протоков, но при наличии анамнеза всегда полезно изучить дополнительные факторы риска. Убедитесь, что вы знаете о симптомах закупорки протоков и мастита, чтобы вы могли немедленно начать лечение.См. Раздел Мастит и закупорка протоков для получения дополнительной информации.
Фактор риска: неадекватное лечение перенесенного мастита
- Основным фактором риска повторного мастита является невозможность полностью вылечиться от предыдущего приступа мастита из-за медленного лечения, неправильного лечения (например, неправильного антибиотика) или недостаточно длительного лечения. Было ли лечение предыдущих приступов мастита отложенным, неадекватным или неполным? Если вы лечились от предыдущего приступа мастита, прошли ли вы полный курс антибиотиков? Были ли у вас повторные рецепты на один и тот же антибиотик? Амоксициллин часто неэффективен против бактерий, вызывающих мастит.Некоторые из препаратов «выбора» для лечения этого — Кефлекс, Диклоксациллин и Эритромицин. Лечение следует продолжать 10-14 дней. См. Ссылки ниже для получения дополнительной информации.
- Кроме того, у некоторых мам периодически возникают закупорки протоков из-за воспаления из-за продолжающегося субклинического случая мастита.
- Связанный с этим фактор риска — ранее забитый воздуховод. Воздуховод может быть деформирован (немного «растянут») на месте предыдущей пробки, что может подвергнуть эту конкретную область большему риску закупорки в будущем.Чтобы снизить этот риск, следите за тем, чтобы молоко текло хорошо после устранения закупорки протока.
Фактор риска: плохой дренаж молока
- Оптимальные ли фиксация и позиционирование? Проблемы с любым из них могут повлиять на отток молока, и всякий раз, когда поток молока затруднен, вы подвергаетесь риску закупорки протоков и мастита. Всегда возвращайтесь к основам, когда у вас возникают проблемы.
- Поддерживаете ли вы грудь снизу? Это не всегда необходимо, особенно после первых нескольких недель.Однако, если у вас есть проблемы с закупоркой протоков или маститом, поднятие груди снизу может улучшить отток молока.
- Вы прерываете кормление или прерываете его (из-за устаревших рекомендаций по ограничению продолжительности кормления, загруженного графика, ухода за другими детьми или членами семьи и т. Д.)? Это может привести к накоплению молока в груди и, таким образом, увеличить риск нагрубания, закупорки протоков или мастита.
- Надавливаете ли вы сверху или сбоку на грудь, чтобы дать ребенку дополнительное пространство для дыхания? В этом нет необходимости (нос ребенка устроен таким образом, чтобы ребенок мог дышать во время кормления) и может вызвать закупорку протоков и / или болезненность сосков.
- Ищите все, что приводит к постоянному давлению на ткань груди — это может блокировать поток молока и привести к закупорке протоков. Посмотрите, можете ли вы связать что-либо из следующего с расположением вилки (ей): вы много спите на боку или на животе? Вы носите на одной стороне тяжелую сумочку или сумку? Вы носите ребенка в переноске или слинге? Вы носите бюстгальтер на косточках, который давит в одной области? Вы носите бюстгальтер, который вам не подходит? Вы носите бюстгальтер для сна, который большую часть времени остается раздвинутым вверх или на бок? Вы носите строгую одежду?
- У вас проблемы с избытком или нагрубанием? Вы чувствуете, что у вас слишком много молока? Ваш ребенок давится, давится, душит во время кормления из-за быстрого потока молока? У вас много утечек? Устранение переизбытка пищи поможет снизить риск закупорки протоков и мастита.
- Вы используете щиток для сосков? Использование щитка для сосков может привести к плохому оттоку молока из груди.
- Иногда мамы, которые часто сцеживают молоко (для замены пропущенных кормлений), более склонны к закупорке протоков, потому что молокоотсос просто не может дренировать грудь так же эффективно, как ребенок. Вы можете попробовать слегка переместить щитки для груди в разные квадранты груди, чтобы эти области смягчились более эффективно.
- Любой вид упражнений, включающий повторяющиеся движения плеча, может привести к закупорке протоков или маститу.
- Была ли ваша грудь прооперирована, покрыта шрамами, ударами, грубым обращением или другими травмами? Любая операция на груди может вызвать рубцевание и / или давление на молочные протоки. Другие факторы, которые могут вызвать закупорку протоков / мастит, — это анатомическая проблема или изменение конкретного протока, уплотнения или кисты груди, прошлые травмы. В любом из этих случаев мастит будет повторяться в той же области груди. Повторяющийся мастит в одном и том же месте — один из предупреждающих признаков опухоли груди (но это редкая причина рецидива мастита).
Фактор риска: проблемы сосков
- Обратите внимание на выделения сухого молока на соске. Если вы заметили это, приложите теплую ткань к соску, пока сухое молоко не отслоится, а затем попробуйте сцеживать немного молока. Иногда это может вызвать закупорку воздуховода, потому что воздуховод не может хорошо опорожняться через ниппель.
- Были ли у вас повреждения сосков? Больные, потрескавшиеся или кровоточащие соски могут стать местом проникновения бактерий. Вторичные стафилококковые инфекции могут быть причиной замедленного заживления.
- Молочные пузыри могут стать причиной повторной закупорки протоков.
- Вторичные инфекции, такие как молочница (дрожжевая / грибковая инфекция), могут вызывать воспаление молочных протоков, что увеличивает риск закупорки протоков или мастита. Мамы, у которых периодически возникают закупорки протоков или мастит из-за молочницы, могут быть полезны противовоспалительные препараты (например, ибупрофен) для уменьшения воспаления.
Фактор риска: общее состояние здоровья матери
- Вы очень устали или были заняты, беспокоились или нервничали? Часто матери, у которых повторяются приступы мастита, недостаточно отдыхают или стараются делать слишком много.Мастит часто говорит маме, чтобы она «притормозила».
- Вы заболели? У вас может быть анемия? Пониженная устойчивость к инфекции или анемии может вызывать или способствовать повторной закупорке протоков. Анализ крови на анемию — хорошая идея, когда в анамнезе есть повторный мастит. Может быть полезным увеличение количества продуктов, содержащих естественные источники железа (или дополнительных витаминов с железом) и добавки с витамином С.
- Приступы связаны с гормональными изменениями (овуляция или менструация)?
- Есть ли у вас пищевая аллергия? Согласно справочнику по грудному вскармливанию La Leche League , пищевая аллергия иногда приводит к закупорке протоков, которая возникает либо перед менструацией, либо перед овуляцией:
В своей книге Breastfeeding Matters, Морин Минчин теоретизирует, что если у мамы есть аллергия, повторяющийся мастит / закупорка протоков может быть вызвана «сложными иммунными реакциями», которые возникают при контакте с аллергеном.В группе женщин с пищевой непереносимостью Минчин заметила, что их закупоренные протоки, «которые редко прогрессировали до явной инфекции и которые часто повторялись либо перед менструацией, либо перед овуляцией», «часто сопровождались другими симптомами непереносимости аллергии».
- Вы курите? Курение может снизить вашу сопротивляемость инфекциям.
Фактор риска: диета матери
- Вы регулярно едите и едите много свежих продуктов и овощей? Это поможет повысить вашу сопротивляемость инфекциям.
- Вы пьете, чтобы утолить жажду? Недостаток жидкости может способствовать закупорке каналов. Убедитесь, что вы что-нибудь пьете каждый раз, когда садитесь кормить грудью или сцеживать молоко.
- Слишком много насыщенных жиров в рационе может стать проблемой. Уменьшите количество животных жиров / ограничьте количество полиненасыщенных жиров и принимайте одну столовую ложку лецитина (пищевая добавка, доступная в большинстве аптек, магазинов здорового питания и т. Д.). Добавление лецитина в рацион мам с периодически повторяющимися закупорками протоков оказалось очень эффективным. .
- С этой проблемой связано либо слишком много соли, либо слишком мало соли в рационе.
Фактор риска: здоровье ребенка
- Ваш ребенок заболел? Иногда у ребенка могут быть бактерии в задней части глотки, и он снова заражает маму маститом. Это можно определить, взяв мазок из горла ребенка. Если посев положительный, то лечить малыша нужно вместе с мамой. Культура вашего молока также может помочь вашему врачу лучше определить лучшее лечение (с точки зрения антибиотиков).
Лечение рецидивирующей закупорки протоков или мастита
Эти методы лечения следует использовать в дополнение к вашим усилиям по поиску и устранению источника проблемы. Имейте в виду, что если источник ваших повторяющихся закупорок протоков или мастита — это что-то излечимое (например, переизбыток, нечастое кормление грудью, слишком узкий бюстгальтер и т. Д.), То решает основную проблему — самое эффективное, что вы можете сделать.
Лечение: пищевые добавки и диета
Добавка с витамином С может быть полезна любой маме, страдающей хронической закупоркой протоков или маститом.
Многие мамы обнаружили, что прием лецитина (биологически активной добавки) может помочь устранить и предотвратить повторную закупорку протоков.
Несколько исследований показали, что добавки с пробиотиками (некоторые штаммы Lactobacillus) эффективны при лечении инфекционного мастита, а также снижают частоту повторного мастита.
Также полезно убедиться, что вы получаете достаточно жидкости, и уменьшить количество насыщенных жиров в своем рационе.
Процедуры: Лечебный массаж груди
Ежедневный массаж груди может улучшить отток молока и предотвратить закупорку протоков и мастит.Посмотрите видео грудного вскармливания на северо-востоке Огайо, где демонстрируются основы терапевтического массажа груди.
Лечение: долгосрочное лечение низкими дозами антибиотиков
Если после полного курса лечения подходящим антибиотиком мастит продолжает рецидивировать, д-р Рут Лоуренс ( Грудное вскармливание: Руководство для медицинской профессии, , стр. 281) предлагает долгосрочные антибиотики в низких дозах для 2 пациентов. -3 месяца или даже продолжительность лактации. У некоторых женщин этот вид лечения прервал цикл повторного мастита.Если выбрано это лечение, также неплохо было бы назначить противогрибковый препарат вместе с антибиотиком и / или дополнить рацион матери ацидофилином, чтобы снизить риск молочницы.
Обработки: время
Если у вас относительно ранний послеродовой период и ваши повторяющиеся пробки / мастит, похоже, связаны с переизбытком молока, лучшим лекарством может быть немного больше времени. Гормональные изменения происходят примерно к 12 неделям (плюс-минус немного), что делает выработку молока более стабильной, и вы можете заметить меньшую склонность к пробкам.
Ссылки и дополнительная информация
Мастит и закупорка протоков @
Лецитин для лечения рецидивирующих закупорок протоков @
Грудное вскармливание и абсцесс груди @
LLL FAQ: Повторные случаи мастита
Как лечить волдыри на молоке? • KellyMom.com
Келли Боньята, BS, IBCLC
Что такое блистер для молока?Молочный пузырек или закупоренная пора на соске также называется пузырем или пузырем на соске, или просто «молоком под кожей».Это происходит, когда крошечный кусочек кожи перерастает отверстие молочного протока, и молоко скапливается за ним. Молочный пузырек обычно проявляется в виде болезненной белой, прозрачной или желтой точки на соске или ареоле (см. Фото), и боль, как правило, сосредоточена в этом месте и сразу за ним. Если сжать грудь так, чтобы молоко вытеснялось по протокам, волдырь обычно выпирает наружу. Молочные пузыри могут быть стойкими и очень болезненными во время кормления и могут оставаться в течение нескольких дней или недель, а затем спонтанно заживают, когда кожа отслаивается от пораженного участка.
Это не то же самое, что волдырь на соске от трения. Этот тип волдырей, который иногда может быть красным или коричневым «кровяным пузырем», может быть вызван трением ребенка из-за неправильного захвата или сосания ребенка, а также из-за использования плохо подогнанного кожуха для сосков или помпы. В этом типе пузырей проблема заключается в повреждении сосков из-за трения, а не в блокировании отверстия молочного протока. Вот информация о заживлении сломанной кожи в области сосков. Еще одна потенциальная причина появления волдырей на сосках или груди — герпес.
Белое пятно на соске также может быть вызвано закупоркой молочного протока (в отличие от кожи, покрывающей молочный проток). Препятствием может быть крошечный сухой комок затвердевшего молока или «нить» более жирного полутвердого молока. Первый тип непроходимости молочного протока часто возникает из-за давления грудного вскармливания или ручного сцеживания, или его можно аккуратно соскрести с поверхности молочного протока ногтем. Второй тип часто можно сцеживать вручную из молочного протока; сокращение насыщенных жиров может помочь предотвратить повторение этого типа непроходимости.Оба этих типа обструкции молочных протоков связаны с рецидивирующим маститом.
Что вызывает волдыри на молоке?Считается, что молочные пузыри вызваны молоком в молочном протоке, который был закрыт эпидермисом и вызвал воспалительную реакцию. Основная причина появления молочных пузырей может заключаться в переизбытке молока, давлении на эту область груди или других обычных причинах закупорки протоков. Проблемы с защемлением, сосанием или языком могут способствовать образованию волдырей из-за трения кончика соска.
Молочница (дрожжи), также может вызывать образование пузырей на молоке. Молочница иногда проявляется в виде крошечных белых пятен на соске, но может также проявляться в виде более крупных белых пятен, которые блокируют один или несколько молочных протоков. Если у вас одновременно образуется несколько волдырей, подозревайте, что причиной является молочница. Дрожжи часто сопровождаются «жгучей» болью, которая обычно усиливается после кормления грудью или сцеживания (тогда как закупоренный проток обычно лучше после опорожнения груди).
ЛечениеИзображение предоставлено: flickr Kazuhiro Keiro CC BY 2.0
Рекомендуемое лечение молочного пузыря обычно состоит из четырех этапов: нанесение влажного тепла перед кормлением грудью, очистка кожи от молочного протока, медсестра или помпа с помощью помпы для больниц, а затем последующее лечение лекарствами для ускорения заживления. Возможно, вам придется повторять это в течение нескольких дней (или дольше), пока забитое отверстие воздуховода не станет чистым. Ниже приведены более подробные предложения.
1. Приложите влажным теплом , чтобы смягчить волдырь перед кормлением. Несколько раз в день добавляйте солевой раствор перед применением влажного тепла.
- Пропитка английской солью перед кормлением грудью помогает открыть отверстие молочного протока, а также способствует заживлению. Используйте раствор английской соли — 2 чайные ложки на 1 стакан воды. Соль Эпсома сначала растворяется в небольшом количестве очень горячей воды, затем добавляется еще вода, чтобы она остыла и впиталась. Постарайтесь добавлять эту смесь с солью Эпсома в свой распорядок дня, по крайней мере, 4 раза в день.
- Перед кормлением грудью (и сразу после замачивания с эпсом-солью) приложите очень горячий влажный компресс к молочному пузырю непосредственно перед кормлением грудью или сцеживанием.Будьте осторожны, чтобы не обжечься. Вместо влажного компресса для смягчения кожи можно использовать ватный диск, смоченный оливковым маслом.
2. Очистите молочный проток от кожицы.
Это может быть , а не , поскольку сочетание тепла и кормления / сцеживания должно вызвать расширение кожи и раскрытие волдыря. Однако может быть полезно делать одно из следующих действий хотя бы один раз в день, пока кожа над протоком не перестанет расти.
- Протрите место волдыря влажной тряпкой для мытья посуды.
- Если заглушка выступает из соска, вы можете осторожно потянуть за нее чистыми пальцами.
- Ослабьте край волдыря, осторожно соскоблив ногтем.
- Если вышеуказанные методы не работают, можно также использовать стерильную иглу для вскрытия блистера. Чтобы свести к минимуму риск заражения, попросите вашего поставщика медицинских услуг сделать это (не , а сделайте это самостоятельно). Риск заражения гораздо выше, если вы сделаете это самостоятельно.Сначала хорошо промойте пораженный участок водой с мылом; промокните насухо. С помощью стерильной иглы приподнимите кожу у края волдыря. Если стерильная игла недоступна, простерилизуйте иглу автоклавом или имеющимся в продаже стерилизующим раствором, подержав в пламени спички, пока она не станет докрасна (остудите перед использованием), или вымачивая 10-15 минут в медицинском спирте. Используйте подъемное усилие на краю пузыря, а не протыкающее действие. Не проталкивайте в пузырек , так как это может привести к проникновению бактерий глубже в сосок.Если есть какая-либо дряблая кожа, похожая на волдыри, вашему врачу может потребоваться удалить и ее, используя стерильный пинцет и маленькие острые ножницы, чтобы полностью удалить лишнюю кожу. Затем промойте его водой с мылом (и обязательно используйте мазь с антибиотиком после кормления грудью). См. Раздел «Исцеление сломанной кожи в области сосков».
3. Медсестра или помпа с помпой для больниц. Медсестра сначала на груди с молочным пузырем, сразу после применения тепла.
Перед тем, как кормить грудью, может быть полезно сжать грудь и попытаться вручную сцедить молоко за спину и вниз по направлению к соску, чтобы выпустить загустевшее молоко, скопившееся в протоке.Иногда из этого протока могут выделяться сгустки или полоски затвердевшего молока (часто консистенции зубной пасты).
4. Обработайте волдыри от молока после кормления, чтобы ускорить заживление.
См. Заживление сломанной кожи в области сосков
Дополнительные методы лечения повторяющихся пузырей на молоке
Добавки лецитина могут помочь излечить и предотвратить повторную закупорку протоков
Массаж груди, ареолы и соска массажным маслом, содержащим экстракт семян грейпфрута (GSE), может помочь излечить повторяющиеся молочные волдыри.Для приготовления массажного масла: смешайте несколько капель экстракта семян грейпфрута или цитрусовых с оливковым маслом.
Другой способ лечения стойких молочных волдырей: один раз в день опрыскивать грудь и область сосков раствором, состоящим из 5 капель экстракта семян грейпфрута, 1/4 стакана уксуса и 2 стаканов воды.
Мазь с витамином Е — наносится очень экономно и вытирается перед кормлением (слишком много витамина Е может быть токсичным для ребенка) — также может помочь.
Дальнейшие предложения по исцелению
- Некоторые предлагают продолжить ежедневное замачивание солевым раствором и быстрое растирание тряпкой для мытья посуды в течение нескольких недель после исчезновения пузыря, чтобы предотвратить рецидив.
- Позвоните своему врачу, если произойдет одно из следующих событий: лихорадка, воспаление (покраснение), отек, мокнутие, гной и т. Д.
- Между кормлениями вы можете использовать пакеты со льдом и / или обезболивающие (например, ибупрофен или тиленол), чтобы уменьшить дискомфорт. Ношение накладок на грудь, которые снимут давление со стороны одежды, также может уменьшить боль и, возможно, способствовать заживлению.
- Не забудьте лечить первопричину (если вы ее знаете) молочного пузыря — избыток молока, дрожжи, давление на область груди и т. Д.
Дополнительная информация
Мастит и закупорка протоков @
Рецидивирующий мастит или закупорка протоков @
Пузырьки / пузыри на сосках от Кэтрин Уотсон Дженна, BS, IBCLC (в этой статье есть фотография)
Мастит, грудное вскармливание и закупорка протоков — Momzelle
Мастит возникает из-за инфекции (почти всегда вызываемой бактериями, а не другими типами микробов), которая обычно возникает у кормящих матерей. Однако это может произойти у любой женщины, даже если она не кормит грудью, и даже у новорожденных любого пола.Никто точно не знает, почему одни женщины болеют маститом, а другие нет. Бактерии могут попасть в грудь через трещину или язву в соске, но женщины без болезненных сосков также заболевают маститом, а большинство женщин с трещинами или язвами — нет.
Мастит отличается от закупорки протока, потому что закупорка протока не считается инфекцией и, следовательно, не требует лечения антибиотиками. При закупорке протока у матери появляется болезненная опухшая плотная масса в груди. Кожа над закупоренным протоком часто бывает красной, но менее интенсивно, чем краснота при мастите.В отличие от мастита, закупорка протока обычно не связана с лихорадкой, хотя может быть. Мастит обычно более болезнен, чем закупорка протока, но и то, и другое может быть довольно болезненным. Таким образом, увидеть разницу между «легким» маститом и «тяжелым» закупоренным протоком может быть непросто. Также возможно, что закупорка протока перерастет в мастит, что усложняет ситуацию. Однако без уплотнения в груди нет мастита или закупорки протока. . Во Франции врачи распознают то, что они называют лимфангитом, когда у матери наблюдается болезненное, горячее покраснение кожи груди, связанное с лихорадкой, но при этом в груди нет болезненного уплотнения.По-видимому, большинство не считает, что этот лимфангит требует лечения антибиотиками. Я видел несколько случаев, которые подходят под это описание, и да, на самом деле проблема исчезает, если мать не принимает антибиотики. Но затем часто полномасштабный мастит проходит и без антибиотиков.
Как и почти все проблемы с грудным вскармливанием, плохой захват и, следовательно, плохое опорожнение груди настраивают мать на закупорку протоков и мастит.
Заблокированные воздуховоды Заблокированные протоки почти всегда проходят без специального лечения в течение 24-48 часов после начала.В то время, пока присутствует блок, ребенок может быть беспокойным при кормлении грудью с этой стороны, потому что поток молока будет медленнее, чем обычно. Вероятно, это происходит из-за давления комка, разрушающего другие протоки. Заблокированный воздуховод можно разрешить быстрее, если вы:- Продолжайте кормить грудью с этой стороны и лучше опорожняйте грудь . Это можно сделать по:
- Как можно лучше захватить грудь (см. Информационный лист При захвате груди , а также видеоролики о том, как захватить ребенка грудью, на веб-сайте nbci.ок).
- Использование сжатия для поддержания потока молока (см. Информационный лист Сжатие груди , где представлены видеоролики о том, как прикладывать грудь к ребенку на веб-сайте nbci.ca). Обхватите рукой закупоренный проток и сожмите его, пока ребенок кормит грудью, если это не слишком болезненно.
- Кормит ребенка в таком положении, чтобы подбородок ребенка «указывал» на закупоренный проток. Таким образом, если закупоренный проток находится в нижней части груди (7 часов), то кормление ребенка в футбольном положении может быть полезным.
- Приложите тепло к пораженному участку . Вы можете сделать это с помощью грелки или бутылки с горячей водой, но будьте осторожны, чтобы не обжечь кожу, слишком долго нагревая ее.
- Попробуйте отдохнуть . Конечно, с новорожденным не всегда просто отдыхать. Попробуйте лечь спать. Возьмите ребенка с собой в постель и кормите его грудью.
Волдырь часто присутствует без закупорки протока у матери.
Если волдырь довольно болезненный (обычно это так), полезно открыть его, так как это должно немного облегчить боль. Вы можете открыть его сами, но сделайте это только один раз. Однако, если вам нужно повторить процесс или если вы не можете заставить себя сделать это самостоятельно, лучше всего обратиться к врачу или в нашу клинику.
- Подожгите швейную иглу или булавку, дайте остыть, и проткните волдырь.
- Не копаться; просто вытолкните верхнюю или боковую часть волдыря.
- Попробуйте сжать сразу за волдырем; Возможно, вы сможете выдавить немного материала, похожего на зубную пасту, через открывшийся волдырь. Если у вас заблокирован воздуховод одновременно с пузырем, это может привести к разблокированию воздуховода. Прикладывание ребенка к груди также может привести к тому, что ребенок разблокирует проток.
Некоторые матери использовали плоский конец электрической зубной щетки, чтобы лечить себя «ультразвуком». И, видимо, добились хороших результатов.
Если две процедуры в течение двух дней подряд не помогли устранить закупорку протока, нет смысла проводить дополнительные процедуры. Ваш закупоренный проток должен быть повторно осмотрен вашим врачом или в нашей клинике. Однако обычно достаточно одного лечения. Ультразвук также может предотвратить повторную закупорку протоков, которые всегда возникают в одной и той же части груди.
Доза ультразвука составляет 2 Вт / см² непрерывно в течение пяти минут на пораженный участок, один раз в день до двух сеансов .
Лецитин — пищевая добавка, которая помогает некоторым матерям предотвратить закупорку протоков. Это может быть сделано за счет уменьшения вязкости (липкости) молока за счет увеличения процентного содержания полиненасыщенных жирных кислот в молоке. Это безопасно, относительно недорого и, кажется, работает, по крайней мере, у некоторых матерей. Доза составляет 1200 мг четыре раза в сутки.
Продолжить грудное вскармливание на стороне поражения. Само собой разумеется, что вы должны продолжить и другую грудь . Конечно, если вы испытываете такую сильную боль, что не можете приложить ребенка к пораженной груди, продолжайте лечение с другой стороны и, как только ваша грудь станет менее болезненной, приложите ребенка к груди с маститом.Иногда сцеживание молока может быть менее болезненным, но не всегда, поэтому по возможности продолжайте кормление грудью на пораженной стороне. Матери и младенцы разделяют все свои микробы.
Heat помогает бороться с инфекцией. Это также может помочь при дренировании груди. Используйте бутылку с горячей водой или грелку, но будьте осторожны, чтобы не обжечь кожу.
Лихорадка помогает бороться с инфекцией. Взрослые обычно чувствуют себя ужасно, когда у них поднимается температура, и по этой причине вы можете снизить температуру.Но не нужно сбивать температуру только потому, что она есть. Из-за температуры молоко не портится!
Картофель (адаптировано из Бриджит Линч, RM, Общественные акушерки Торонто). В течение первых 24 часов с момента появления симптомов вы можете обнаружить, что прикладывание ломтиков сырого картофеля к груди уменьшит боль, отек и покраснение при мастите.
- Нарежьте 6–8 промытых сырых картофелей продольно тонкими ломтиками.
- Поместите в большую миску с водой комнатной температуры и оставьте на 15–20 минут.
- Приложите влажные ломтики картофеля к пораженному участку груди и оставьте на 15-20 минут.
- Удалите и выбросьте через 15-20 минут и выложите новые ломтики из миски.
- Повторите этот процесс еще два раза, чтобы за час положить ломтики картофеля 3 раза.
- Сделайте перерыв на 20 или 30 минут, а затем повторите процедуру.
Если у вас были симптомы мастита в течение менее 24 часов , мы выписываем вам рецепт на антибиотик, но предлагаем вам подождать, прежде чем начинать прием лекарства.
- Если в течение следующих 8–12 часов ваши симптомы ухудшатся (усиление боли, более сильное распространение покраснения или увеличение болезненной опухоли), начните прием антибиотиков.
- Если в течение следующих 24 часов ваши симптомы не ухудшатся, , но не улучшатся, начните прием антибиотиков.
- Если в течение следующих 24 часов, , ваши симптомы уменьшатся, , то они почти всегда будут продолжать уменьшаться и исчезать без необходимости приема антибиотиков. В этом случае симптомы продолжат уменьшаться и исчезнут в течение следующих 2-7 дней. Лихорадка часто проходит через 24 часа, боль — в течение 24–72 часов, а уплотнение в груди исчезает в течение следующих 5–7 дней. Иногда для полного исчезновения шишки требуется больше 7 дней, но пока она становится маленькой, это хорошо.
Если вы собираетесь принимать антибиотик, вам нужно принять правильный. Амоксициллин, простой пенициллин и некоторые другие антибиотики, часто используемые при мастите, не убивают бактерии, которые почти всегда вызывают мастит ( Staphylococcus aureus ). Некоторые антибиотики, убивающие Staphylococcus aureus , включают: цефалексин (наш обычный выбор), клоксациллин, диклоксациллин, флуклоксациллин, амоксициллин в сочетании с клавулиновой кислотой, клиндамицин и ципрофлоксацин.Антибиотики, которые можно использовать при внебольничном лечении метициллин-резистентных Staphylococcus aureus (CA-MRSA): котримоксазол и тетрациклин.
Все эти антибиотики можно использовать, когда мать кормит грудью и не требует от нее прерывания грудного вскармливания .
Не следует прерывать грудное вскармливание, если вы инфицированы MRSA! Действительно, грудное вскармливание снижает риск заражения ребенка .
Лекарства от боли / лихорадки (ибупрофен, парацетамол и другие) могут помочь вам пройти через это.Количество, которое попадает в молоко, как и почти все лекарства, ничтожно. Ацетаминофен, вероятно, менее полезен, чем те препараты (например, ибупрофен), которые обладают противовоспалительным действием.
При небольших абсцессах часто требуется аспирация с помощью иглы и шприца плюс антибиотики, хотя может потребоваться повторить аспирацию более одного раза.
Заблокированный проток и мастит, февраль 2009 г. ©
Написано и отредактировано (под другими названиями) Джеком Ньюманом, доктором медицины, FRCPC, 1995-2005 гг. ©
Отредактировано Джеком Ньюманом, доктором медицины, FRCPC и Эдит Кернерман, IBCLC, 2008, 2009 © Все наши информационные листы могут копироваться и распространяться без дополнительного разрешения при условии, что они не используются в ЛЮБОМ контексте , который нарушает Международный кодекс ВОЗ по маркетингу заменителей грудного молока
(1981),
и последующие Всемирная ассамблея здравоохранения. резолюции.
Если вы не знаете, что это значит, напишите нам, чтобы задать вопрос!
Заблокированные протоки и мастит
Мастит — это бактериальная инфекция груди, которая обычно возникает у кормящих матерей. Однако это может произойти даже у женщин, которые не кормят грудью и не беременны, и даже у маленьких детей. Никто точно не знает, почему одни женщины болеют маститом, а другие нет. Бактерии могут проникнуть в грудь через трещину или язву в соске, но женщины без воспаленных сосков также заболевают маститом.
Мастит необходимо дифференцировать от закупорки или закупорки протока, поскольку последний не требует лечения антибиотиками, тогда как мастит часто , но не всегда, требует лечения антибиотиками. Забитый проток представляет собой болезненное, опухшее, твердое образование в груди, часто с покраснением кожи, похожим на мастит, хотя обычно не столь интенсивным. Однако мастит обычно сопровождается повышением температуры тела, более сильной болью и покраснением груди.Как вы понимаете, не всегда легко отличить легкий мастит от тяжелой закупорки протока. Закупорка протока может привести к маститу.
Для постановки диагноза мастита в груди должна быть зона твердости, боли, покраснения и припухлости. Отсутствие такого участка на груди означает, что у матери нет мастита. Гриппоподобных симптомов или одной только лихорадки недостаточно для постановки диагноза мастита. Стреляющие боли в груди без зоны твердости не мастит. Скорее всего, они вызваны дрожжевой инфекцией, и поэтому следует лечить , а не антибиотиками.
Как и почти все проблемы с грудным вскармливанием, плохой захват и, таким образом, плохое дренирование груди создают ситуацию, при которой может возникнуть мастит.
Заблокированные протоки
Забитые протоки почти всегда проходят спонтанно в течение 24–48 часов после начала.Во время блокады ребенок может быть беспокойным при кормлении с этой стороны, так как поток молока может быть медленнее, чем обычно. Заблокированные протоки могут исчезнуть быстрее, если:
- Продолжая грудное вскармливание на пораженной стороне.
- Лучше дренировать пораженный участок. Один из способов сделать это — расположить ребенка так, чтобы его подбородок «указывал» на твердую поверхность. Таким образом, если закупоренный проток находится снаружи, в нижней части груди (около 4 часов), лучше всего подойдет футбольная позиция.
- Использование сжатия груди во время кормления ребенка (Раздаточный материал № 15 Сжатие груди ).
- Тепло на пораженный участок (грелка) тоже помогает.
- Мать пытается отдохнуть. (Не всегда легко, но возьмите ребенка с собой в постель).
- Иногда закупорка протока связана с небольшим волдырем на конце соска. Если он у вас есть, вы можете открыть блистер стерильной иглой и выдавить материал зубной пасты в протоке (не всегда возможно).Это облегчает боль в сосках и может привести к немедленному рассасыванию закупоренного протока. Обратитесь в поликлинику, если не можете открыть блистер самостоятельно.
Если закупорка протока не осела в течение 48 часов (необычно), терапевтический ультразвук часто работает. Это можно сделать в ближайшем физиотерапевтическом кабинете или в клинике спортивной медицины. Многие ультразвуковые терапевты не знают об этом использовании ультразвука. Доза ультразвука составляет:
2 Вт / см2, непрерывно, в течение пяти минут на пораженный участок, один раз в день до двух доз.
Если две процедуры в течение двух дней не дали результата, нет смысла продолжать ультразвуковое исследование. Оцените закупорку протока в клинике или у врача. Однако обычно, если ультразвук помогает, одно лечение помогает. Ультразвук также предотвращает повторную закупорку протока, которая всегда возникает в одном и том же месте. Лецитин по одной капсуле (1200 мг) три или четыре раза в день, по-видимому, также помогает предотвратить повторную закупорку протоков, по крайней мере, для некоторых матерей.
Мастит: Вот мой подход к лечению мастита.
Если у матери наблюдаются симптомы более 24 часов , ей следует начать прием антибиотиков. Если у матери есть симптомы менее 24 часов , я пропишу антибиотик, но предлагаю матери подождать, прежде чем начинать прием лекарства. Если, в течение следующих 8-12 часов , ее симптомы ухудшаются (усиление боли, распространение покраснения, увеличение уплотненной области), то матери следует начать лечение антибиотиками.Если через 24 часа состояние матери не ухудшилось, но не улучшилось, ей следует начать лечение антибиотиками. Однако, если симптомы начинают уменьшаться, нет необходимости начинать прием антибиотиков. Симптомы обычно продолжают исчезать и исчезнут в течение следующих 2–5 дней. Лихорадка обычно проходит в течение 24 часов, боль — в течение 24-48 часов, твердость груди — в течение следующих нескольких дней.Покраснение может сохраняться неделю или дольше.
Как только начнется улучшение, независимо от того, принимают или прекращают прием антибиотиков, оно должно продолжаться. Если вам станет хуже или симптомы не продолжат улучшаться в течение 24 или 48 часов, позвоните в клинику.
Помните:
- Продолжайте кормить грудью, , если это не слишком болезненно. Если вы не можете продолжать грудное вскармливание, сцедите молоко как можно лучше и возобновите грудное вскармливание как можно скорее.Продолжение грудного вскармливания помогает быстрее разрешить мастит, еще . Опасности для малыша нет.
- Тепло (бутылка с горячей водой), приложенное к пораженному участку, помогает бороться с инфекцией.
- Отдых помогает бороться с инфекцией.
- Лихорадка помогает бороться с инфекцией. Лечите лихорадку, если вам плохо, а не только потому, что она у вас есть.
- Принимайте парацетамол, ибупрофен или другие обезболивающие по мере необходимости.Вы почувствуете себя лучше, и ничто не угрожает ребенку, которому достанется всего лишь крошечная сумма.
Примечание: Амоксициллин, простой пенициллин и другие антибиотики часто неэффективны при мастите. Если вам нужен антибиотик, вам нужен тот, который эффективен против золотистого стафилококка . Эффективны цефалексин, цефаклор, клоксациллин, флуклоксациллин, амоксициллин-клавулиновая кислота, клиндамицин и ципрофлоксацин.Последние два эффективны для матерей с аллергией на пенициллин. Вы можете и должны продолжать кормить грудью всеми этими лекарствами.
Абсцесс: Абсцесс иногда осложняет мастит. Вам не нужно прекратить грудное вскармливание, даже на пораженной стороне. Обычно абсцесс необходимо дренировать хирургическим путем, но грудное вскармливание следует продолжать. Обратитесь в клинику.
Ссылки:
Об авторе :
ДЖЕК НЬЮМАН, MD, FRCPC, педиатр, выпускник медицинской школы Университета Торонто.Он основал первую клинику грудного вскармливания на базе больницы в Канаде в 1984 году. Он был консультантом ЮНИСЕФ в рамках инициативы «Больница, доброжелательная к ребенку» в Африке. Доктор Ньюман работал врачом в Канаде, Новой Зеландии и Южной Африке.
Можно копировать и распространять без дополнительного разрешения.
Мастит при грудном вскармливании: причины, симптомы и лечение
Ваша грудь, несомненно, будет болезненной и опухшей, когда вы впервые начнете кормить грудью. В конце концов, они заливаются молоком! Но если вы заметили, что либо одна из них становится очень болезненной, либо у вас внезапно появляется ощущение гриппа, возможно, вы имеете дело с маститом.
Мастит требует внимания как можно скорее, но как только вы знаете, с чем вы имеете дело, инфекцию относительно легко вылечить. Вот более подробная информация о том, что вызывает мастит, как определить, есть ли он у вас, и что делать, чтобы быстро почувствовать себя лучше.
Что такое мастит?
Мастит — это инфекция тканей молочной железы, характеризующаяся болезненными, опухшими грудями и симптомами, напоминающими грипп. Подсчитано, что до 10 процентов кормящих мам будут иметь дело с приступом мастита в течение медсестринского путешествия.
Риск мастита наиболее высок в течение первых шести недель после родов, но он может возникнуть в любой момент во время кормления грудью. Инфекция обычно поражает только одну грудь, хотя потенциально возможен мастит сразу на обеих молочных железах.
Что вызывает мастит?
Мастит возникает, когда вредные бактерии попадают в ткань груди, вызывая инфекцию. Чаще всего это происходит, когда молочный проток в груди закупоривается и не дренируется.
Мастит также может развиться, когда микробы (с поверхности кожи или изо рта ребенка) попадают в грудь через трещину в соске или через один из молочных протоков. Затем бактерии размножаются, вызывая инфекцию.
Более того, это может коснуться любой кормящей женщины. Но есть некоторые факторы, которые могут сделать вас более предрасположенными к маститу, например:
- Слишком длительные перерывы между кормлением или сцеживанием. Отсутствие обычного времени кормления может вызвать нагрубание, которое может привести к закупорке протока.
- Плохая фиксация или установка. И то, и другое может затруднить адекватное осушение вашей груди вашему малышу, что может привести к засорению.
- Треснувшие ниппели. Трещины, язвы или открытая кожа облегчают проникновение бактерий в ткани груди.
- Ношение облегающих бюстгальтеров. Они оказывают дополнительное давление на вашу грудь, повышая риск засорения.
- Страдала маститом в прошлом. Эксперты не понимают, почему, но однажды перенесенный мастит заставляет вас снова заболеть маститом.
Каковы симптомы мастита?
Помимо очевидного отека, боли и покраснения, которые являются стандартной проблемой при инфекции груди, ваша грудь может быть теплой на ощупь. У вас также может развиться лихорадка (обычно 101 ° F или выше) и другие симптомы гриппа (например, озноб), которые иногда могут возникать внезапно. Вы также можете чувствовать себя истощенным (даже больше, чем обычная усталость мамы-новичка), усталостью и в целом слабостью. Также во время кормления грудью часто возникают болезненные ощущения или жжение.
Иногда мастит можно обнаружить и снаружи. Инфицированная грудь может казаться опухшей или красной, а покраснение может иметь форму клина. Вы также можете почувствовать твердую или толстую шишку — вероятно, забитый проток, который является источником инфекции.
Как лечить мастит?
Перво-наперво: немедленно позвоните своему практикующему. При раннем выявлении мастита легко вылечить, но более длительное ожидание может привести к образованию гноя вокруг инфицированной ткани, который, возможно, потребуется удалить хирургическим путем.
Ваш врач сможет поставить диагноз и назначить правильное лечение. Пероральные антибиотики обычно помогают избавиться от инфекции и довольно быстро заставят вас почувствовать себя лучше (если вы не почувствуете улучшение в течение дня или двух после начала приема антибиотиков, позвоните еще раз). Спросите также об ацетаминофене или других мягких болеутоляющих средствах от боли.
После начала приема антибиотиков (или пока вы ждете своего рецепта) примите меры дома, чтобы облегчить дискомфорт и помочь быстрее вылечить инфекцию.Первый? Продолжайте кормить грудью как можно дольше, начиная с инфицированной груди. Это безопасно (даже если вы принимаете антибиотики), помогает разблокировать засорение и избавиться от инфекции. Обязательно завершите полный курс приема антибиотиков в соответствии с предписаниями и не прекращайте их прием, даже если почувствуете себя лучше.
Если кормить грудью из инфицированной груди слишком больно или ребенок не полностью опорожняет грудь, используйте молокоотсос или сцеживайте молоко вручную. Теплые компрессы перед кормлением могут способствовать выделению молока, равно как и нежный массаж груди во время кормления грудью.Обязательно осушите инфицированную грудь как можно лучше, чтобы избежать повторного приступа.
Также подумайте о том, чтобы носить бюстгальтер без бюстгальтера или свободный бюстгальтер без косточек. Это избавит вашу грудь от лишнего давления, поможет вам чувствовать себя более комфортно и позволит груди лучше стекать.
Мастит или забитый проток: в чем разница?
Мастит часто развивается из-за закупорки протоков, поэтому симптомы мастита, как правило, более выражены.
Забитые протоки и мастит могут вызвать твердую, болезненную или болезненную опухоль в груди.Если у вас забит проток, боль будет ограничиваться вокруг опухоли. Но при мастите вся грудь, скорее всего, будет болезненной и опухшей. Он также будет выглядеть красным и теплым на ощупь.
И, в отличие от закупоренных протоков, мастит обычно поражает все ваше тело. У вас появятся симптомы, похожие на грипп, включая жар, озноб и общее чувство слабости или истощения.
Можно ли продолжать грудное вскармливание, если у вас мастит?
Вы не только можете, но и должны.Частое кормление грудью — от восьми до 12 раз в сутки — истощает вашу грудь, устраняет инфекцию и ускоряет процесс заживления. И антибиотики не вредны для вашего ребенка.
Приложите теплый компресс к груди перед кормлением, чтобы стимулировать выделение молока. Если кормление больно, кормите ребенка из другой груди и позвольте молоку из инфицированной груди стечь на полотенце или ткань.
И если ваш ребенок не полностью сосет грудь или если вы будете находиться далеко от ребенка более чем на несколько часов, сцеживайте молоко, чтобы молоко продолжало течь.
Как предотвратить мастит?
Плохая новость в том, что не существует надежного способа гарантировать, что вы не заболеете маститом. Хорошие новости? Есть множество шагов, которые вы можете предпринять, чтобы максимально снизить риск.
- Убедитесь, что у вашего ребенка хорошие захваты и положение. Если вы столкнулись с проблемами захвата или не можете найти подходящую позу, консультант по грудному вскармливанию может помочь вам устранить неполадки и найти наилучшие решения.
- Уход за больными сосками. Уход за больными и потрескавшимися сосками с помощью натурального ланолинового крема может помочь снизить риск мастита.
- Медсестра часто. В первые месяцы вы должны кормить ребенка грудью от 8 до 12 раз в сутки. Убедитесь, что она полностью осушает первую грудь, прежде чем предлагать другую сторону. Если вы находитесь вдали от ребенка дольше или он спит во время кормления, регулярно сцеживайте молоко, чтобы не допустить подкрепления. (Однако будьте осторожны, чтобы не перекачать — это может создать проблему с избытком, а также способствовать развитию мастита.)
- Адресация забитых воздуховодов как можно скорее. Сабо может перерасти в мастит, если его не лечить.
- Если вы курите, бросьте. Курение, похоже, увеличивает риск мастита — еще одна причина отказаться от своей привычки.
- Спросите своего врача о приеме лецитина при рецидивирующем мастите. Считается, что жирное вещество, полученное из соевых бобов или яичных желтков, делает молоко более жидким и менее «липким», поэтому оно менее склонно к засорению. Хотя исследований, подтверждающих это, не так много, многие кормящие мамы, склонные к закупорке протоков и маститу, говорят, что это помогает, а лецитин считается безопасным для приема во время грудного вскармливания.Конечно, вы всегда должны получать зеленый свет от врача, прежде чем принимать какие-либо новые добавки.
- Поговорите со своим врачом. Рецидив мастита иногда может произойти, если антибиотики, которые вы принимаете, не излечивают инфекцию. Ваш врач может проверить ваше молоко, чтобы выяснить, какие микробы вызывают мастит и какой антибиотик лучше всего избавит от них.
Забитые протоки или мастит? — Сеть кормления грудью
Автор: TLN
Вот что IBCLC должен сказать об общих симптомах мастита и способах их лечения
Мама знает, что когда кормить грудью или сцеживать молоко — это нехорошо. Для матерей-новичков это чувство и связанные с ним симптомы могут нервировать, и может быть не совсем понятно, что именно не так. Вы чувствуете закупорку протока или мастит? Или что-то еще происходит? Чтобы дать вам наилучшие ответы и возможные советы, мы попросили нашего партнера Кэти МакГи, RN, IBCLC из Special Care Lactation Services, ответить на ваши вопросы о закупорке молочных протоков и мастите, о том, как определить разницу между ними и когда это происходит. пора идти к врачу.
Спросите IBCLC: признаки и симптомы мастита и закупорки протоков
В чем разница между закупоркой молочных протоков и маститом?
Забитый (или забитый) проток возникает, когда часть кормящей груди не отводит молоко должным образом, что приводит к затруднению оттока молока . Это может быть похоже на небольшой узелок или набухший участок груди. Закупорка протоков развивается постепенно и обычно поражает только одну грудь.
Мамы с закупоренным протоком могут испытывать симптомы, в том числе:
- Небольшая или большая шишка — может оставить участок нагрубания в области пробки.
- Ощущение болезненности и припухлости в области, которая не дренирует.
- Более тонкая область нежности или боли
- Больше боли перед кормлением
- Дискомфорт при кормлении грудью на стороне поражения
- Снижение выработки молока и / или откачки из пораженной груди
Мастит , с другой стороны, представляет собой воспаление груди, обычно вызываемое непроходимостью или инфекцией груди.Обычно это происходит в первые две-три недели кормления грудью, но может произойти на любой стадии лактации. По сравнению с закупоркой протока мастит возникает быстро и вызывает более распространенные системные симптомы. Мастит обычно поражает только одну грудь, хотя может случиться и на обеих.
Хотя местные симптомы обычно такие же, как при закупорке молочного протока, есть некоторые уникальные симптомы мастита, в том числе:
- Температура 101,3 или выше с ознобом и гриппоподобными симптомами, такими как боли и недомогание
- Жар, отек и боль в пораженной груди обычно более сильны, чем при закупорке протока
- На участке груди могут появиться красные полосы или могут быть красные полосы
- На сломанной коже соска могут быть явные признаки инфекции
- В молоке присутствует кровь, слизь или гной
- Сгущенное молоко кажется комковатым, комковатым, студенистым или вязким (ваш ребенок все еще может пить это молоко, или вы можете процедить комочки).
- Молоко имеет более высокое содержание натрия, чем обычно, что приводит к соленому вкусу.
Как узнать, забит ли молочный проток?
Основной причиной закупорки протоков и мастита является наличие молока или когда молоко остается в соске или груди вместо того, чтобы выделяться при кормлении грудью или сцеживании.
Другие предшественники забитых воздуховодов включают:
- Заражение
- Проблемы с защелкиванием
- Неэффективное сосание или уздечка языка
- Боль в сосках
- Сонный или рассеянный ребенок
- Переполнение
- Поспешное кормление или ограничение времени, которое ребенок находится у груди
- Закупорка пор в соске
- Давление на проток пальцами, тесным бюстгальтером или одеждой, лежа на животе или мешком для пеленок
- Воспаление от травмы, бактериальной или дрожжевой инфекции
Это основные причины, но есть и другие потенциально способствующие:
- Изменение характера выведения грудного молока из-за боли
- Прорезывание зубов
- Соску использовать
- Изменения образа жизни, такие как возвращение к работе или внезапное увеличение продолжительности сна ребенка
- Плановые кормления
- Резкое отлучение от груди
Стресс, утомляемость, анемия и ослабленный иммунитет часто предшествуют закупорке протоков и маститу, а неразрешенная закупорка протока может легко перерасти в мастит.Больные, потрескавшиеся или кровоточащие соски могут стать источником инфекции, а пребывание в больнице увеличивает подверженность матери инфекционным организмам. Наличие в анамнезе мастита также является сопутствующим фактором.
Как лечить закупорку протоков или мастит?
Лечение одинаково для обоих, но лучше агрессивно устранить закупорку протока, чтобы избежать мастита. Не уменьшайте и не прекращайте кормление грудью или сцеживание, так как это увеличивает потенциальные осложнения. Дополнительное кормление или сцеживание, как правило, быстрее восстанавливает нормальное состояние, поэтому кормите грудью чаще и тщательно опорожняйте грудь.Перед кормлением грудью используйте тепло, теплый компресс или легкий массаж и ослабьте бюстгальтер и стесняющую одежду, чтобы молоко текло. Отдыхайте так, чтобы ваш ребенок находился в удобном месте для облегчения кормления, а когда вы не можете кормить грудью, часто и тщательно сцеживайте молоко.
Принимать антибиотики во время грудного вскармливания безопасно, но они не всегда нужны для лечения мастита. Большинство врачей рекомендуют 10–14-дневный прием пероральных антибиотиков для предотвращения рецидива. Не прекращайте лечение раньше, чем предписано.Некоторые мамы выбирают исключительно натуральные методы лечения. Ощущение ушиба может оставаться в этой области от нескольких дней до недели после того, как закупоренный проток или мастит разрешились, поэтому обратитесь за дополнительной помощью по дому и расслабьтесь в течение нескольких дней. Жирное или загустевшее молоко может быть заметно по мере прояснения закупорки протока или мастита.
Как предотвратить мастит?
Лучшее, что вы можете сделать, — это активно избегать ситуаций, когда грудное молоко может застрять в вашей груди.Есть и другие меры предосторожности, которые мама может предпринять, и просто быть в гармонии со своим телом и своим самочувствием — одна из них. Однако некоторые женщины кажутся более склонными к закупорке протоков и маститу, чем другие.
Как молокоотсос может помочь при закупорке протоков и мастите?
Отсасывание груди может помочь по-разному, особенно когда речь идет о предотвращении превращения закупоренных протоков в мастит. Когда ваш ребенок не голоден, но в вашей груди осталось молоко, используйте молокоотсос, чтобы избавиться от лишнего молока и избежать его дальнейшего засорения.
Что еще я могу сделать, чтобы избежать закупорки протоков или мастита и вылечить их?
Обсудите свои симптомы с консультантом по грудному вскармливанию. Они могут помочь выяснить, что могло привести к этому осложнению и как лучше всего избежать этого в будущем. Сеть Lactation Network объединяет мам с 90-минутными визитами на дом или в офис, покрываемыми страховкой. Эти консультанты по грудному вскармливанию смогут предоставить вам обширную информацию и понимание того, как избежать мастита, а также решить любые другие проблемы грудного вскармливания, с которыми вы можете столкнуться.Они также могут оценить ваш молокоотсос на предмет потенциальных факторов, способствующих закупорке протоков или мастита, таких как защита груди неподходящего размера, а также проверить частоту, продолжительность и эффективность ваших сеансов сцеживания.
Мамы, у которых были закупорки протоков или мастит, знают, насколько они могут быть неудобными и тревожными. Если вы испытываете какие-либо из вышеперечисленных симптомов или что-то не так, позвоните своему врачу. Лучше исчерпать все возможности, чем допустить ухудшение.И если вы считаете, что вам может понадобиться новый насос или дополнительные аксессуары, чтобы ваш насос работал лучше, мы можем помочь.
Обновлено сентябрь 2020 г.
.



