Пять простых правил применения антибиотиков — Российская газета
Примерно месяц назад посетители российских аптек обратили внимание: купить антибиотик без назначения врача стало сложнее. В каких-то аптеках сразу требуют оформленный по всем правилам рецепт, в других, как и раньше, довольствуются врачебным указанием на обычном листке, но строго предупреждают, что «отпускают» лекарство в последний раз, а в следующий — «только по рецепту». Но в общем и целом «картина маслом» налицо, и многих покупателей, привыкших к вольнице, такое ограничение их «прав и свобод» сильно возмущает.
И напрасно. Ужесточение контроля за соблюдением правил продажи рецептурных лекарств (а антибиотики все без исключения должны продаваться только по рецепту) — шаг необходимый. В последние годы медики все активнее бьют тревогу: во всем мире усиливается явление антимикробной резистентности. Появляются штаммы возбудителей всевозможных инфекционных заболеваний, так называемые «супербактерии», не чувствительные ни к одному из известных антибиотиков.
В начале года ВОЗ даже опубликовала список из 12 таких самых «неподдающихся» возбудителей и призвала ученых, микробиологов и фармакологов сосредоточить усилия в поиске новых антибактериальных препаратов, которые бы могли справиться с этими инфекциями. На самом деле перечень больше 12, в него, например, не попали новые агрессивные штаммы возбудителя туберкулеза. Но только потому, что поиски новых противотуберкулезных препаратов уже активно ведутся.
Не нужно думать, что все эти проблемы где-то далеко от нас. Они в полной мере касаются и нашей страны. Не случайно в начале октября правительство утвердило Стратегию по борьбе с устойчивостью к антибиотикам. Среди многочисленных мер и шагов в документе говорится о более жестком контроле за назначением и продажей таких препаратов. Отсюда — и строгости в аптеках.
Но очень многое зависит и от врачей. На международном симпозиуме «Борьба с инфекциями во имя спасения жизни» специалисты делились самой актуальной информацией по применению антибиотиков, рассматривали другие способы лечения, действия врачей и меры воздействия на пациентов. Форум был учебным: выступления экспертов смотрели в трансляции врачи в 10 российских городах, а также в 14 странах Европы, Азии и Ближнего Востока, всего более 1000 специалистов.
Форум был учебным: выступления экспертов смотрели в трансляции врачи в 10 российских городах, а также в 14 странах Европы, Азии и Ближнего Востока, всего более 1000 специалистов.
Назначать и принимать антибиотики «на всякий случай» нельзя
«К сожалению, даже в случае корректного приема антибиотиков всегда есть риск возникновения резистентности, — рассказал заведующий отделением пульмонологии Университета Витватерсранда в ЮАР, профессор Чарльз Фелдман. — Главный негативный фактор — это когда антибактериальные препараты используются не по назначению. Классика: попытка лечить ими вирусные инфекции, например, простудные заболевания».
Главное правило, которого должны придерживаться врачи и пациенты: «на всякий случай» антибиотики назначать нельзя. Кроме того, крайне важно «долечивать» пациента, назначая оптимальную дозу и длительность курса приема препарата.
В Северной Европе — Норвегии, Швеции, Дании — благодаря решениям, принятым на уровне государства, антибиотики назначают весьма ограниченно и очень осторожно, рассказал профессор Фельдман..gif) И благодаря такой политике с резистентностью там сталкиваются намного реже, чем в других европейских странах.
И благодаря такой политике с резистентностью там сталкиваются намного реже, чем в других европейских странах.
Еще один важный «двигатель» распространения нечувствительности к антибиотикам — повсеместное и избыточное их использование в животноводстве. Причем не только для лечения животных, но и в качестве одного из стимуляторов быстрого набора веса.
«Сегодняшняя тема, без ложного пафоса, это тема национальной безопасности, — отметил главный внештатный специалист минздрава по клинической микробиологии и антимикробной резистентности, член-корреспондент РАН, профессор Роман Козлов. — У нас к 14 годам подросток уже в среднем 6-8, а иногда и до 18 раз принимал курс антибиотиков. Поэтому так важно, чтобы врачи назначали их правильно. А пациенты не занимались самолечением».
В России уже несколько лет создается уникальный регистр антибиотикорезистентности. Нечто подобное сделано еще только в двух странах: Нидерландах и Великобритании. В регистре собраны данные более чем о 50 тысячах микроорганизмов и их чувствительности к известным антибиотикам в привязке к тому или иному региону. Фактически речь идет о карте, на которой наглядно представлена ситуация с антибиотикорезистентностью в разных регионах. Пользуясь этим регистром, врач получает информацию, которая поможет ему принять правильное решение: в каких случаях нужно использовать антибиотики и какие именно и когда от их применения стоит воздержаться.
Фактически речь идет о карте, на которой наглядно представлена ситуация с антибиотикорезистентностью в разных регионах. Пользуясь этим регистром, врач получает информацию, которая поможет ему принять правильное решение: в каких случаях нужно использовать антибиотики и какие именно и когда от их применения стоит воздержаться.
«Сейчас появились экспресс-методики, позволяющие за 5-10 минут определить тип микроорганизмов, вызвавших заболевание, чтобы лечить не вслепую и назначить наиболее эффективный препарат. И еще 48-72 часа понадобится, чтобы был готов тест на чувствительность возбудителя к антибактериальным препаратам, и врач при необходимости сможет скорректировать терапию. Только тут есть очень важный момент: взятие материала на посев должно быть проведено до начала приема антибиотиков», — пояснил Роман Козлов.
Не менее важна и роль аптек, говорили участники форума. Ответственная аптека должна стать тем «барьером», который не позволит пациенту самовольно заменять назначенный врачом препарат на другой или вообще заниматься самолечением.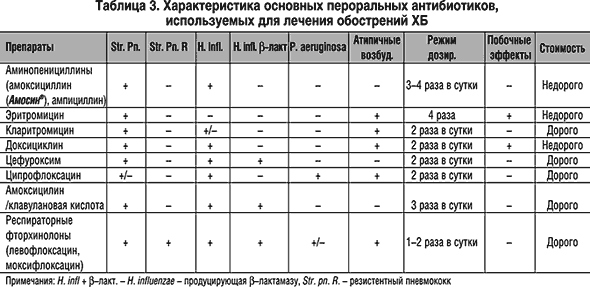
Вопрос ребром
Иногда диетологи рекомендуют проваривать мясо дважды, сливая первый бульон. Это может снизить содержание антибиотиков в еде?
Роман Козлов, главный внештатный специалист минздрава по клинической микробиологии и антимикробной резистентности:
— В России действуют очень строгие нормы по применению антибиотиков в сельском хозяйстве, намного строже, чем, например, в США. Поэтому, отдавая предпочтение российскому куску мяса или курице, мы выигрываем дважды: едим более чистый продукт и вносим скромный вклад в борьбу с антибиотикорезистентностью.
Что касается каких-то особых предосторожностей при приготовлении мяса и птицы, с точки зрения снижения концентрации антибиотиков в готовой еде они излишни. Потому что при соблюдении всех требований к выращиванию и содержанию животных при употреблении в пищу их мяса попадание в наш организм антибиотиков ничтожно. Оно не идет ни в какое сравнение с тем количеством, которое человек получает во время лечения.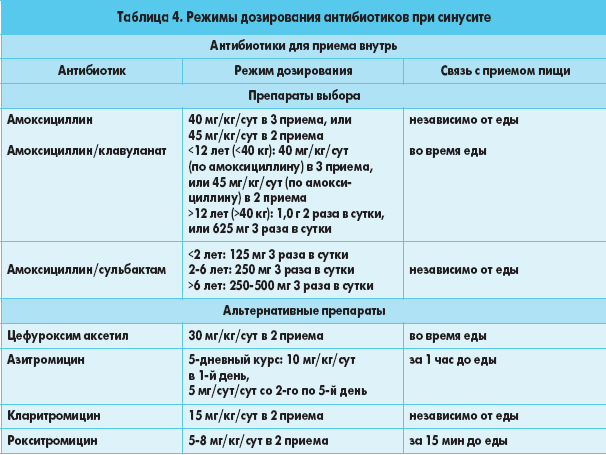
Что надо знать пациенту?
1 Не все инфекции можно вылечить антибиотиками. Их, например, бесполезно (и даже вредно) принимать в случае заражения вирусной инфекцией, например, простудой или гриппом.
2 Принимайте антибиотики только тогда, когда их назначил врач. Если вы заболели повторно, даже если вам кажется, что болеете тем же самым, не «назначайте» себе лекарство самостоятельно. Не лечите назначенными вам антибиотиками членов семьи, не советуйте принимать их друзьям и знакомым.
3 Не просите назначать вам антибиотики, если ваш доктор говорит, что вам они не нужны.
4 Не отказывайтесь от проведения теста на чувствительность — несложный анализ поможет уточнить, каким именно микроорганизмом вызвано ваше заболевание. Это поможет врачу выбрать правильный антибиотик.
5 Если же назначение сделано, строго придерживайтесь указанной доктором дозы и графика приема. Очень важно закончить курс лечения полностью, не прерывать его, даже если самочувствие уже улучшилось и симптомы болезни исчезли.
Инфографика «РГ»: Михаил Шипов/Ирина Невинная
Азитромицин — важный препарат
Как известно, распространение COVID-19 застало систему здравоохранения врасплох. Специфического и определенного лечения этого заболевания не существует, недаром опасный вирус парализовал весь мир. Неэффективным в его лечении оказались традиционные противовирусные препараты и всем известный антибиотик — азитромицин. Этому есть объяснение: это препарат, который является не только антибиотиком, но и обладает выраженным противовоспалительным эффектом, благодаря чему вошел в протокол лечения коронавируса. Подробнее о препарате нам рассказал Ералиев Саттар Молыбекович — пульмонолог, член Европейского респираторного общества (ЕRS).
— И почему азитромицин включили в протокол лечения COVID-19?
— COVID-19 пришел неожиданно, поэтому вначале врачи пробовали использовать разные препараты: противомалярийные средства, препараты для лечения ВИЧ (ведь тоже вирусное заболевание).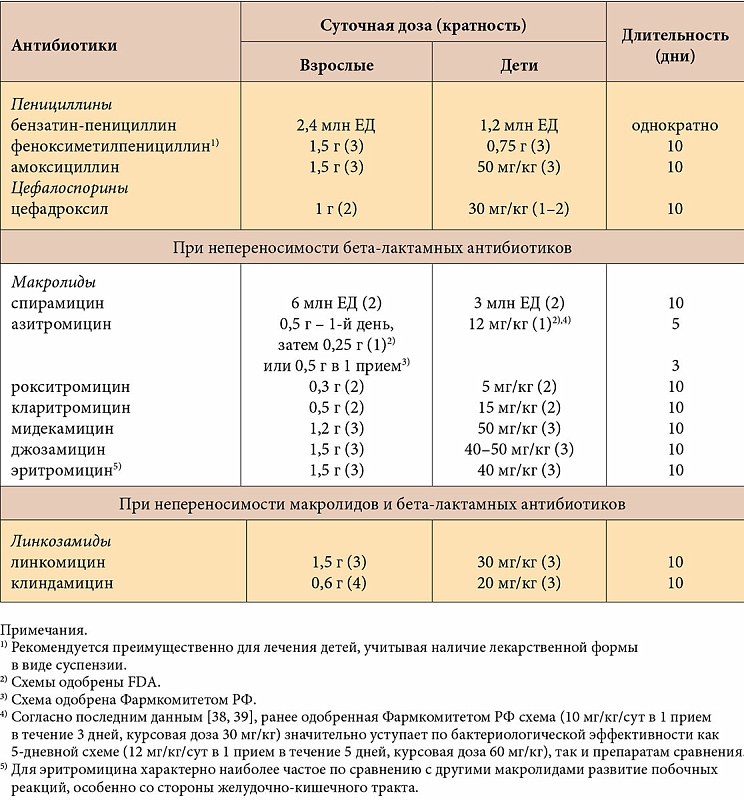 Как известно, антибиотики на вирусы не действуют, но азитромицин, который мы знаем как антибактериальный препарат, был включен в первоначальный протокол лечения COVID-19, потому что он, как его ближайший родственник кларитромицин, обладает еще и противовоспалительными свойствами.
Как известно, антибиотики на вирусы не действуют, но азитромицин, который мы знаем как антибактериальный препарат, был включен в первоначальный протокол лечения COVID-19, потому что он, как его ближайший родственник кларитромицин, обладает еще и противовоспалительными свойствами.
Есть редкое заболевание — так называемый диффузный панбронхиолит, когда бронхи беспрерывно выделяют огромное количество слизи, которая забивает их, и человек постепенно умирает. Им болеют в основном жители Юго-Восточной Азии, и он до недавнего времени считался неизлечимым заболеванием. Японские врачи, которые впервые открыли противовоспалительное свойство азитромицина, применили его для лечения этого заболевания и получили прекрасный результат у большинства пациентов. Или есть такая пульмонологическая проблема — хроническая обструктивная болезнь легких (ХОБЛ). Иногда у ряда пациентов эта болезнь не поддается лечению т. н. базисными препаратами, по решению экспертного совета этим пациентам назначают азитромицин в течение года.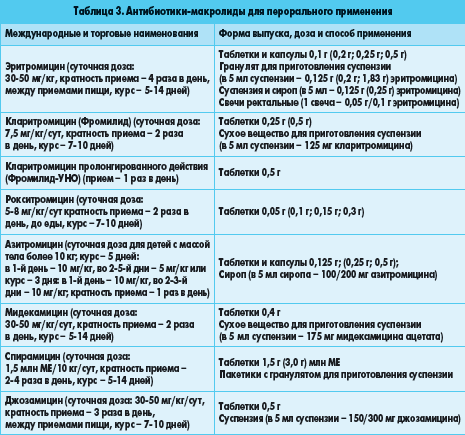
Поэтому азитромицин и оказался в протоколе лечения COVID-19, но, к сожалению, при ковиде он оказался неэффективным, как все остальные средства. Но тем не менее антибиотики, в т. ч. тот же азитромицин, при ковиде показаны при проявлении признаков вторичной бактериальной инфекции, которая наслаивается на вирусную инфекцию. Но хочу отметить, что биомаркеры бактериальной пневмонии (С-реактивный белок, прокальцитонин), оказывается, могут повышаться при COVID-19. В этом заключается коварство коронавирусной инфекции, когда традиционные маркеры определения, где вирус, где бактерии, перестали работать. Поэтому, вопреки бесконтрольному применению антибиотиков, с чем мы, пульмонологи, не перестаем бороться, важно своевременное обращение к врачам. Только их профессиональный подход к терапии больных ковидом определяет благоприятный исход лечения.
Важно отметить, что азитромицин наряду с другими классами антибиотиков является препаратом первого выбора при эмпирической терапии бактериальных пневмоний..gif) Его используют в стартовой терапии атипичных пневмоний, вызванных внутриклеточными возбудителями, такими как хламидии, микоплазмы. Потому что азитромицин, в отличие от многих антибиотиков, проникает внутрь клетки, где «спрятался» возбудитель заболевания.
Его используют в стартовой терапии атипичных пневмоний, вызванных внутриклеточными возбудителями, такими как хламидии, микоплазмы. Потому что азитромицин, в отличие от многих антибиотиков, проникает внутрь клетки, где «спрятался» возбудитель заболевания.
— Какие противопоказания для применения азитромицина вы выделили бы?
— Однозначно это непереносимость препарата, а также тяжелые нарушения функции печени и почек, которые зачастую и выводят лекарственные препараты из организма.
— Можно ли назвать азитромицин более безопасным для человека, в отличие от других антибиотиков?
В целом да. Антибактериальные препараты разделяются на более и менее безопасные условно. Но тем менее есть специально утвержденные группы антибиотиков первого ряда и второго ряда выбора для врача. Есть также препараты резерва (обычно более токсичные), которые используются при неэффективности или непереносимости антибиотиков выбора, что чаще случается при тяжелых стационарных инфекциях. Азитромицин и ряд его родственников — макролидные антибиотики — наряду c амоксициллином являются препаратами выбора первого ряда при лечении бактериальных пульмонологических заболеваний. А вот антибиотики фторхинолоновой группы, хотя очень эффективны, относятся ко второму ряду из-за своей относительной токсичности. Они категорически противопоказаны при беременности, так как обладают тератогенным эффектом, и кормящим матерям.
Азитромицин и ряд его родственников — макролидные антибиотики — наряду c амоксициллином являются препаратами выбора первого ряда при лечении бактериальных пульмонологических заболеваний. А вот антибиотики фторхинолоновой группы, хотя очень эффективны, относятся ко второму ряду из-за своей относительной токсичности. Они категорически противопоказаны при беременности, так как обладают тератогенным эффектом, и кормящим матерям.
Поэтому еще раз хочу подчеркнуть, как опасно бесконтрольное применение антибиотиков, проще говоря, направо и налево. К сожалению, у нас еще со времен СССР антибиотики можно было купить в аптеке свободно без рецепта. Именно с этим связано, что мы безвозвратно потеряли ряд антибиотиков и антибактериальных препаратов. И сейчас в постсоветском пространстве антибиотикорезистентность, хотя это и мировая проблема, стоит очень остро. Слабой стороной макролидных антибиотиков, куда и входит азитромицин, является как раз развитие быстрой резистентности к ним, поэтому крайне важно, чтобы азитромицин, как и все макролиды, использовали строго по назначению.
— Можно подробнее о побочных эффектах препарата?
— Возможна реакция со стороны печени и нервной системы, правда, проявляется редко. В принципе, побочное действие свойственно любому лекарственному средству. И не всегда это приводит к отмене препарата. Если, скажем, это легкая тошнота, то можно продолжать лечение, держа симптомы под контролем. Если это рвота — то, конечно, отменяем препарат. Для нас более опасным проявлением могут быть аллергические реакции, чем побочные эффекты, и в первую очередь анафилактический шок. Поэтому перед применением препарата обязательно проведение биологической пробы.
Хотя побочные эффекты тоже бывают опасными для пациента. Вы, наверное, наслышаны о воздействии азитромицина на сердце, вызывающем нарушение ритма. Почему-то об этом широко писали наши СМИ. Да, в 2011 году вышла статья американских исследователей, что при применении азитромицина могут возникнуть тяжелые аритмии, которые теоретически могут приводит к фатальным последствиям. Последующие исследования, проведенные в Канаде и скандинавских странах, эти выводы не подтвердили. Тем не менее Американская организация по контролю за пищевыми и лекарственными продуктами (FDA) рекомендовала производителям азитромицина включить в инструкцию по применению предостережение: осторожно, у кого аритмия. Но подтверждающих фактов, что лекарство вызывает смерть, нет, иначе препарат сразу запретили бы к выпуску.
Последующие исследования, проведенные в Канаде и скандинавских странах, эти выводы не подтвердили. Тем не менее Американская организация по контролю за пищевыми и лекарственными продуктами (FDA) рекомендовала производителям азитромицина включить в инструкцию по применению предостережение: осторожно, у кого аритмия. Но подтверждающих фактов, что лекарство вызывает смерть, нет, иначе препарат сразу запретили бы к выпуску.
— Многие врачи вместе с антибиотиками назначают пробиотики для предотвращения дисбактериоза. А после азитромицина нужно ли восстанавливать микрофлору кишечника?
— При применении азитромицина возможно нарушение микробиома кишечника. С целью профилактики подобной ситуации мы назначаем пробиотики. Хотя нет четкой доказательной базы, что пробиотики защищают микрофлору кишечника от пагубного воздействия антибиотиков, это же лучше, чем прием противогрибковых антибиотиков. Возникновение грибкового поражения кишечника после приема антибиотиков не описано. Самое грозное последствие нарушения микрофлоры кишечника — это псевдомембранозный колит, когда мы порою теряем пациентов. Слава Богу, это редкое осложнение и, как ни странно, лечится тоже антибиотиком — ванкомицином.
Самое грозное последствие нарушения микрофлоры кишечника — это псевдомембранозный колит, когда мы порою теряем пациентов. Слава Богу, это редкое осложнение и, как ни странно, лечится тоже антибиотиком — ванкомицином.
— Как азитромицин сочетается с другими препаратами?
— Да практически со всеми антибиотиками, хотя необходимо соблюдать осторожность с антибиотиками, которые тоже выделяются через печень (желчь), как и азитромицин. У нас в пульмонологии есть неофициальный золотой стандарт — сочетание азитромицина с антибиотиками цефалоспоринового ряда. Этим мы достигаем охвата как можно большего спектра патогенных микробов, в частности при тяжелой пневмонии. Во-вторых, когда при терапии приходится сочетать 2 препарата — снижаем дозу каждого, а проявление побочных эффектов иногда зависит от дозы вводимого препарата. При этом исключаем сочетание с лекарствами, которые могут провоцировать аритмию.
— На что необходимо обратить внимание, чтобы выяснить, не повлияло ли лечение азитромицином на работу сердца?
— Нарушение ритма сердца имеет свою клинику, поэтому ориентируемся на жалобы пациента..gif) Если есть подозрение, что у пациента аритмия, рекомендуем снять ЭКГ или холтер-мониторирование.
Если есть подозрение, что у пациента аритмия, рекомендуем снять ЭКГ или холтер-мониторирование.
— А состояние печени надо проверять?
— Разумеется. Самый хороший показатель — это уровень печеночных ферментов.
— Можно ли применять азитромицин беременным и кормящим грудью, несовершеннолетним?
— Можно кормящим и беременным женщинам, но при этом каждый врач должен учитывать — только тогда, когда польза от лекарства превышает риск побочных эффектов. Детям разрешен с 12 лет, есть специальная, отличная от взрослых дозировка. Но я опять хочу заметить, что дети, да и взрослые часто болеют ОРВИ, и, как ни прискорбно сознавать, многие самостоятельно начинают применять антибиотики, что категорически недопустимо. Антибиотики — это продукты, которые вырабатывают для уничтожения других бактерий, отвоевывая себе место в окружающей среде. А вирус — это не бактерия, это совсем другой класс микроорганизмов, и на них антибиотики не действуют!
— В постковидном периоде азитромицин применяется?
— Да, применяется. Коронавирус после выздоровления человека оставляет след, резко снижая иммунитет у многих переболевших. Поэтому в постковидном периоде какие-то бактериальные острые инфекции или обострение хронических инфекций, в частности дыхательных путей. Здесь как раз показание для применения азитромицина.
Коронавирус после выздоровления человека оставляет след, резко снижая иммунитет у многих переболевших. Поэтому в постковидном периоде какие-то бактериальные острые инфекции или обострение хронических инфекций, в частности дыхательных путей. Здесь как раз показание для применения азитромицина.
— Существенна ли разница между оригиналом и дженериком данного препарата?
— Дженерики практически не уступают оригиналу, это касается и других антибиотиков. Эксперты ВОЗ в 2016 году выпустили бюллетень о рациональном использовании антибиотиков, где подчеркнули, что антибиотики-дженерики являются решением проблемы для развивающихся стран, так как широким слоям населения оригинальный препарат не по карману. Проблемой медицины являются так называемые псевдодженерики, которые содержат неоптимальную дозу лекарства. Поэтому любой антибиотик-дженерик должен иметь международный сертификат качества и регистрационное удостоверение, подтверждающее эффективность, безопасность и допустимость использования препарата на территории Республики Казахстан. Например, отечественная компания SANTO имеют эти сертификаты и регистрационные удостоверения.
Например, отечественная компания SANTO имеют эти сертификаты и регистрационные удостоверения.
В целом все вышесказанное говорит о том, что государство должно регулировать лекарственную сферу. Без предписания врача пациент не должен принимать антибиотики.
Нужно ли ангину лечить антибиотиками?
Ангина, хронический тонзиллит — с этими диагнозами знакомы тысячи людей. Можно ли избавиться от ангины навсегда? Сколько нужно пить антибиотики? Можно ли предупредить эту болезнь?
На эти и другие вопросы читателей «Комсомолки» на прямой линии отвечал ассистент кафедры инфекционных болезней БГМУ, кандидат медицинских наук Никита Соловей.
— У меня хронический тонзиллит. Последний год ангины у меня проходят без температуры, но со стоматитом. Может быть, можно какую-нибудь профилактику провести?
— А как проявляется стоматит?
— Появляются в ротовой полости язвочки очень болезненные.
— Возможно, эта проблема не связана с вашим хроническим тонзиллитом. Стоматит могут вызывать другие причины, вам нужно пройти обследование у специалистов, занимающихся слизистыми полости рта, например, у стоматологов.
— И еще у меня постоянные пробки.
— Если у вас при этом нет лихорадки и сильных болей в горле, может быть эффективно применение местных лекарственных средств с противовоспалительным и антимикробным эффектами, например, доказательства эффективности в исследованиях получены для наноколлоидного серебра, экстрактов некоторых водорослей и трав. Данные средства могут быть полезны и при стоматите.
— А отчего вообще возникает хронический тонзиллит? Это все из-за сниженного иммунитета?
— Нет, это особенность воспаления миндалин, которое развивается в ответ на воздействие определенных микроорганизмов часто при не совсем правильном лечении повторяющихся эпизодов ангины.
— Если ангины случаются два-три раза в год, является ли это показанием к удалению миндалин?
— На сегодняшний день результаты исследований показывают, что у взрослых удаление миндалин часто не приводит к уменьшению числа повторных воспалений ротоглотки. На самом деле окончательное решение о показаниях принимают отоларингологи при длительном наблюдении за пациентом.
На самом деле окончательное решение о показаниях принимают отоларингологи при длительном наблюдении за пациентом.
Антибиотики нужно принимать минимум 10 дней
— Сын учится уже в 8-м классе, и с 5-го класса его мучают ангины. Сейчас они буквально каждые две недели, он практически в школу не ходит. Ангина проявляется только высокой, до 38 градусов, температурой. Он уже и в больнице лежал. Постоянно пьет антибиотики. Анализ показал, что у него стафилококк. Что нам делать?
— Рецидивирующий тонзиллит — распространенная ситуация. Крайне важно адекватно лечить каждое обострение правильным курсом антибиотиков. Не обязательно использовать инъекции, сегодня большинство антибиотиков обладает высокой эффективностью при приеме внутрь. Принципиально проведение 10-дневных курсов антибактериальной терапии. Иначе вы получаете клинический эффект — боли в горле проходят, температура спадает, но возбудитель на миндалинах сохраняется.
— Можно ли пройти еще какое-нибудь обследование кроме того мазка, который выявил стафилококк?
— К сожалению, большинство исследований не показывают реальной картины, так как мы можем исследовать микрофлору только с поверхности миндалин. А у пациентов с хроническим тонзиллитом, как показывают исследования, в глубине миндалин может быть совершенно другая микрофлора. Поэтому более важно адекватно лечить каждый эпизод обострения.
— Я уже в отчаянии. Так часто принимать антибиотики тоже ведь вредно.
— Никаких долгосрочных последствий даже частый прием антибиотиков, используемых в современной амбулаторной практике, не несет. Это заблуждение. Они могут иметь, безусловно, побочные эффекты во время лечения, как и любые другие лекарства. Но серьезных отдаленных последствий те препараты, которые разрешены в наше время, не имеют.
— Мне 40 лет. Горло постоянно в воспаленном состоянии. Может быть, мне стоит удалить миндалины? Мой врач говорит, что могут начаться проблемы с сердцем, суставами.
— В вашем возрасте удаление миндалин пользы не принесет. Проблемы с сердцем и суставами может вызвать часто повторяющаяся ангина, вызванная пиогенным стрептококком. Данный возбудитель характерен больше для детей и подростков и редко встречается в старшем возрасте. В случае хронического фарингита во время обострений можно применять препараты с местным противомикробным и противовоспалительным действием, например, содержащие наноколлоидное серебро или экстракты лекарственных растений.
Ангину может вызвать и вирус
— Можно ли обойтись без антибиотиков при ангине?
— Все зависит от того, какая ангина развивается у пациента. Есть ангины, которые вызываются бактериальными возбудителями, чаще всего пиогенным стрептококком. Но есть ангины, которые вызываются респираторными вирусами, и тогда антибактериальная терапия не нужна. Существуют симптомы, которые практически исключают бактериальную природу ангины: если кроме жалоб на боли в горле, налетов на миндалинах, температуры есть еще конъюнктивит, или кашель, или диарея, или сыпь. Это с большой вероятностью указывает на вирусную природу заболевания и требует применения только средств с местным противовоспалительным действием.
— Мне в детстве удалили миндалины. А сейчас, я так понимаю, врачи не спешат назначать такую операцию.
— Сначала всегда нужно адекватно пролечить ангину. Если этого не сделать, острый часто повторяющийся процесс может перейти в хронический.
— Слышала, миндалины не удаляют полностью, а только подрезают.
— Научных доказательств эффективности данной процедуры нет. Мы должны понимать, что, удаляя миндалины, мы предотвращаем частые рецидивы ангины, но открываем путь инфекции к верхним дыхательным путям. Миндалины — барьерный орган иммунной системы. Последние исследования показывают, что частота рецидивов острых респираторных вирусных инфекций у детей, у которых удалили миндалины, в два с половиной раза больше, чем у тех детей, которых не оперировали. Поэтому миндалины стоит удалять, когда реальна угроза формирования острой ревматической лихорадки с последствиями в виде поражения сердца, суставов, либо когда ангина часто рецидивирует, а проводимая антибактериальная терапия становится неэффективной. Кроме того, не у всех пациентов имеется предрасположенность к ревматическим осложнениям. Поэтому если обобщать мировой опыт, четких указаний, при которых однозначно нужно удалять миндалины, не существует. Все решается индивидуально.
Делайте зарядку и не переохлаждайтесь
— Мне 46 лет, и с детства у меня хронический тонзиллит. Может быть, вы посоветуете какой-нибудь препарат, который нужно принимать постоянно?
— А чем проявляется ваш тонзиллит?
— Бывают сезонные обострения, когда горло першит, пробки появляются.
— А температура повышается?
— Сейчас уже нет.
— Если обострение протекает с высокой температурой, сильными болями в горле, важно пролечиться 10-дневным курсом антибиотиков внутрь. Сокращать этот курс нельзя, даже если больной начинает себя хорошо чувствовать. Вместе с антибиотиком можно применять местные средства с антимикробным действием. В случае стертых обострений допустимо использование только местных средств.
— Существуют ли методы профилактики ангины или ее предотвращения?
— Из методов, которые имеют доказанную эффективность при частых ангинах, единственно эффективным является длительное применение антибиотиков с продленным действием. Инъекции таких антибиотиков делаются пациенту один раз в месяц на протяжении долгого времени. Но такая профилактика назначается при очень серьезных основаниях, когда в год у человека бывает больше шести ангин либо есть угроза ревматических осложнений.
В остальных случаях нужно просто проводить общепрофилактические мероприятия: соблюдать рациональный режим труда и отдыха, правильно питаться, развиваться физически, принимать поливитамины.
— А влияет ли переохлаждение на возникновение ангины?
— Конечно. Переохлаждение может привести к возникновению острого либо обострению хронического процесса. В нашей ротовой полости возбудители тонзиллита живут и так, но часто они не могут реализовать свой патогенный потенциал до возникновения какого-нибудь предрасполагающего фактора. И переохлаждение как раз им и является.
— А помогают полоскания травами?
— Возможно, только на самой начальной стадии и при вирусных ангинах. Если развилась настоящая бактериальная ангина, без антибиотиков не обойтись.
Комсомольская правда, 24 ноября 2015
Поделитесь
Когда пить антибиотики, а когда нет
Что такое антибиотики
Это препараты, который борются с бактериальными инфекциями. Они могут уничтожать микробов или затруднять их рост и размножение. Первый антибиотик — пенициллин — выделил из плесневого гриба Александр Флеминг в 1928 году. А к началу 1940‑х пенициллин научились применять на практике.
С тех пор открыли и синтезировали множество классов антибиотиков.
Чем они отличаются от антисептиков и противомикробных препаратов
Противомикробные средства — это более широкое понятие, которое включает в себя всё, что убивает бактерии. Это могут быть бактериофаги, вирусы, которые проникают в микробов, эфирные масла и различные химические соединения.
Антисептики — это препараты, которые уничтожают микроорганизмы на поверхностях, например на столе, коже рук. Обычно для этого используют хлоргексидин, этиловый спирт, растворы йода.
Антибиотики действуют только на бактерии и внутри организма, куда антисептикам не добраться.
Как работают антибиотики
Цель антибиотика — проникнуть в организм, прицепиться к бактерии и либо разрушить её, либо не дать ей размножиться: тогда она умрёт, а новая не появится.
Для этого антибиотики находят мишень. Как правило, это белок, фермент или часть ДНК бактерии. Действуя на такую цель, антибиотик ломает процессы, происходящие в микроорганизме.
У каждого препарата — свои мишень и механизм действия, поэтому для разных возбудителей применяют разные лекарства. Есть и антибиотики широкого спектра: они уничтожают сразу много видов бактерий.
Почему антибиотики уничтожают бактерии, но не трогают нас
Это не совсем так. Существуют антибиотики, которые могут навредить человеку, но по понятным причинам их используют крайне редко, если других вариантов не осталось.
В качестве лекарств выбирают вещества, которые прицельно бьют по бактериям и не задевают наши клетки.
Когда нужно пить антибиотики
Они эффективны только в случае, если инфекция, которой вы болеете, вызвана бактериями. Например , грипп, бронхит появляются из‑за вируса. Обычная простуда — тоже.
Поэтому грипп и ОРВИ не лечат антибиотиками.
Вирусы атакуют не только верхние дыхательные пути (то есть нос и горло), но и бронхи, лёгкие, кишечник (ротавирус или энтеровирус), слизистые других органов, кожу (герпес, ветрянка, корь) и даже мозг (клещевой энцефалит). Во всех этих случаях антибиотики будут неэффективными.
Чем опасны антибиотики
У них есть побочные эффекты . Самые распространённые:
- тошнота;
- головокружение;
- диарея;
- вздутие живота и несварение;
- боль в животе;
- потеря аппетита.
Это общий список, но антибиотиков очень много, и у каждого свои особенности приёма. Например, некоторые группы противомикробных лекарств нельзя давать детям и беременным. Одни таблетки надо пить три раза в день, а другие — только один. Какие‑то антибиотики принимают до еды и не смешивают с молоком, какие‑то — после и смешивают с чем угодно. Поэтому обязательно читайте инструкцию и консультируйтесь с врачом перед тем, как купить препарат.
Надо ли после антибиотиков восстанавливать иммунитет и печень
Нет необходимости принимать какие‑то особенные меры по спасению организма после действия антибиотиков. Достаточно вести здоровый образ жизни, чтобы восстановиться после болезни, из‑за которой и пришлось пить лекарства. Ни иммуномодуляторы (средства для повышения иммунитета), ни гепатопротекторы(препараты, которые защищают печень) не имеют доказанной эффективности.
Может ли бактериальная инфекция пройти без антибиотиков
Да. Если бы наш иммунитет не умел справляться с бактериями, человечество проиграло бы битву за выживание. Многие бактериальные инфекции не требуют антибиотикотерапии, если проходят в лёгкой форме. Например, синуситы, отиты могут исчезнуть сами собой.
Антибиотики нужны , если:
- Без них инфекция не пройдёт и станет хронической.
- Могут развиться осложнения.
- Антибиотики значительно ускорят и облегчат выздоровление.
- Существует вероятность заразить других.
Как правильно пить антибиотики
Строго по назначению врача и по инструкции.
Надо сдать анализы, чтобы определить, какой микроб вызвал заболевание и какой антибиотик будет эффективен против него.
Нельзя самостоятельно назначать себе антибиотик, потому что можно:
- Ошибиться и перепутать бактериальную инфекцию с вирусной.
- Купить антибиотик, который не будет работать именно с той бактерией, что атаковала нас.
- Неправильно рассчитать дозу.
Правда ли бактерии становятся устойчивыми к антибиотикам
Правда. Бактерии мутируют, их новые поколения больше не боятся антибиотиков.
Эти маленькие и довольно простые организмы живут недолго и быстро меняются, поэтому успевают приспособиться к новым для них условиям.
Чем больше антибиотиков мы применяем, тем изобретательнее и крепче становятся микробы.
В больницах, например, живут самые неубиваемые бактерии, которые научились выживать после всех обработок.
Опасна ли устойчивость бактерий к антибиотикам
Да, очень. Уже сейчас врачи сталкиваются с болезнями, которые вызвали микробы, устойчивые ко всем антибиотикам. Их называют супербактериями . Например, от лекарственно‑устойчивого туберкулёза ежегодно умирают около 250 000 человек.
Как принимать антибиотики и не сделать хуже
Есть шесть основных правил, которые стоит соблюдать:
- Не лечить вирусные заболевания антибиотиками.
- Не принимать антибиотики без рецепта, чтобы не «тренировать» бактерии.
- Не использовать антибиотики, которые вы когда‑то оставили на потом или получили от другого человека.
- Не бросать лечение раньше назначенного времени. Если отказаться от препаратов, как только стало лучше, в организме могут остаться микробы, причём наиболее стойкие.
- Соблюдать правила гигиены. Это поможет избежать заражения опасными микробами.
- Делать прививки детям. Вакцины, например, могут защитить от коклюша и дифтерии.
Эта статья была опубликована 5 октября 2017 года. В августе 2021‑го мы обновили текст.
Читайте также 💊💊💊
Как часто можно пить антибиотики: спросили у врача
ЛизаЗдоровье
«Антибиотики» — само это слово состоит из двух: «анти», то есть «против» и «био», то есть «жизнь». Как часто можно принимать антибиотики и что будет, если пить их постоянно
Источник: Sharon McCutcheon on Unsplash.comЗа свою более чем полувековую историю антибиотикам удалось совершить переворот в медицине. Болезни, от которых люди когда-то массово умирали, благодаря этим препаратам стали излечиваться за несколько дней.
Назад, в Средневековье
В последнее время антибиотики стали стремительно терять эффективность. Антибактериальные препараты, еще недавно бывшие почти всемогущими, вдруг массово стали сдавать позиции.
Сначала свою силу утратили многие лекарства из группы пенициллина и ампициллина, затем дошла очередь до тетрациклинов, макролидов и прочих, большинство из которых уже не эффективны.
В то же время растет число супер-бактерий, выработавших устойчивость к большинству антибиотиков. В 2015 году ВОЗ опубликовала список из 12 таких бактерий. По мнению ученых, такими темпами мы рискуем снова оказаться чуть ли не в Античности, когда главными причинами смертей были не «болезни цивилизации», а инфекции.
На данный момент ежегодно от антимикробной резистентности в мире умирает 700 тысяч человек, а по прогнозам ВОЗ к 2050 году мы можем недосчитаться 300 миллионов человек! Как ни прискорбно сознавать, виноваты в этом мы сами, так как порой необоснованно и неправильно принимаем антибиотики. И если во всем цивилизованном мире эти лекарства невозможно купить без рецепта, у нас такое правило действует только на бумаге.
Выбор только за врачом
Антибиотики изначально имели природное происхождение (первый антибиотик пенициллин, Александр Флеминг, как известно, выделил из плесени), а их сегодня синтезируют химическим способом. Все эти препараты могут иметь два механизма действия.
Есть антибиотики бактериостатические (например, тетрациклины, макролиды) — они не уничтожают болезнетворные микробы, а только подавляют их рост и тем самым останавливают воспаление.
Источник: Pixabay.comЕсть антибиотики бактерицидные (скажем, полимиксины, гликопептиды) — они уничтожают возбудителей заболеваний полностью.
Самостоятельно выбирать тот или иной антибиотик и вообще решать, начинать или нет антибиотикотерапию, пациент самостоятельно не должен ни в коем случае. Неадекватное и неправильное применение антибактериальных лекарств очень опасно. Оно ведет к развитию антибиотикорезистентности, угрожающей не только безответственному пациенту, на которого эти лекарства со временем перестанут действовать, но и всему человечеству.
Принимая антибиотики не по делу, или выбирая не те препараты, что нужно, или в недостаточных дозировках, мы просто «учим» бактерии вырабатывать к ним устойчивость и мутировать. В результате этого «обучения» выживают самые сильные из них, справиться с которыми лекарства уже не в состоянии. Кроме того, неправильный режим приема антибиотиков чреват и серьезными побочными эффектами, поскольку многие из этих лекарств, особенно если принимать их в повышенных дозах, обладают токсическим эффектом на печень, почки и другие жизненно важные органы.
Когда и как пить антибиотики? Самые распространенные заблуждения » UDF
Андрей Витушко
Кандидат медицинских наук и врач отделения анестезиологии-реанимации РНЦП «Мать и дитя» Андрей Витушко — о самых распространенных мифах, которые касаются приема антибиотиков.— Количество микробов, живущих рядом с человеком, равно количеству клеток в нашем организме, — рассказал врач на встрече с родителями в рамках социального проекта «Рождественские встречи «Ты не одна». — Более того, если взять все микробы, которые у нас есть, они будут весить около двух килограммов. Это больше, чем весит печень взрослого человека. Микробы вокруг нас выполняют очень важные функции — они синтезируют витамины, помогают в обмене веществ, перерабатывают билирубин. Важную роль выполняют в иммунной функции организма: доказано, что у людей с аллергиями намного менее разнообразный пейзаж микробов, чем у людей без аллергии.
Антибиотик, вирусы и бактерии
Андрей продемонстрировал на экране, что разница между вирусами и бактериями визуально колоссальная. Кишечная палочка приблизительно в 10 раз меньше, чем эритроцит. Вирусы в сотни раз меньше бактерий.
— Большинство респираторных заболеваний у детей, то, что называется ОРВИ — это вирусы. А антибиотики на вирусы не действуют.
Антибиотик — это лекарственный препарат, который воздействует на бактерии.
Антибиотики помогли увеличить продолжительность жизни людей минимум на 20 лет. Это огромное достижение медицины 20 века, а может быть, главное за всю историю ее развития.
Вирусные инфекции иногда осложняются бактериальными. Как правило, это выглядит так: у ребенка была температура и насморк 3-5 дней, температура снизилась. Кажется, ребенок пошел на поправку, а потом снова появляется температура, может быть не такая большая, как была, появляется кашель или боль в ушах, начинает развиваться пневмония или отит.
Такая ситуация особенно актуальна для некоторых вирусов, например, для вируса гриппа. После перенесенного гриппа у 30% невакцинированных детей проявляются бактериальные осложнения — пневмония, бактериальный бронхит или отит. Это специфика вируса и специфика реакции организма на этот вирус.
При этом, если брать другие вирусы, риск развития бактериальной инфекции обычно намного меньше — 5-10%. То есть если мы возьмем 10 детей с соплями, то приблизительно у одного из этих 10 детей разовьется отит, и его придется лечить антибиотиками.
Невозможно сказать, у кого конкретно из этих 10 детей будет болеть ухо, нет способов это выяснить. Можно было бы предположить, что с первого дня вирусной инфекции всем детям давать антибактериальный препарат в профилактических целях, мы остановим развитие бактериальной инфекции. И ни у кого из этих детей не будет болеть ушко. Но, к сожалению, это не работает.
Профилактическое принятие антибиотиков с первого дня вирусной инфекции никак не влияет на процент развития бактериальных осложнений. Применение антибиотиков при вирусной инфекции не имеет никакого смысла.
Самые распространенные заблуждения об антибиотиках
1. Температура три дня – сразу антибиотик.
Действительно, при вирусной респираторной инфекции после 3 дней ситуация начинает улучшаться и температура должна снижаться, но так бывает не всегда. Температура может длиться и 5, и 6 дней, при этом антибиотики в этой ситуации не показаны. Если у ребенка температура держится три дня — обратитесь повторно к врачу.
2. Боль в ушах – это отит и лечиться нужно антибиотиками.
Это неправда. Большинство отитов являются вирусными, но есть и бактериальные отиты, которые требуют антибактериального лечения, но это далеко не 100%.
3. Боль в горле – это ангина и показан антибиотик.
В большинстве ситуаций, когда болит горло — это вирусная инфекция. Если болит горло и нет насморка, боль в горле настолько сильная, что ребенок не может есть, лимфоузлы увеличены, то это действительно может развиваться ангина, но такое бывает не так часто.
4. Хрипы в легких – это бронхит (в том числе обструктивный) и всегда нужно пить антибиотики.
Это тоже миф. Такое бывает на фоне вирусной инфекции или на фоне аллергии. Аллергия может быть без вирусной инфекции на разные другие факторы, не связанные с инфекцией. Если эта ситуация повторяется постоянно, потом ребенку могут диагностировать бронхиальную астму. И с применением антибиотиков это никак не коррелирует.
5. Желто-зеленые сопли – это синусит и показан антибиотик.
Есть такое высказывание: насморк лечится за неделю, а если не лечить – проходит за 7 дней. Это про взрослых, не про детей. У детей насморк до 14 дней не считается проблемой. На 4-5 день выделения из носа становятся желто-зелеными, это не всегда значит, что начинает развиваться какая-то условно патогенная флора, которая стремится нам навредить и убить наш организм. Это проявление деятельности лейкоцитов.
Многие из вас видели детей, которые ходят в детский сад с зелеными соплями, это не значит, что у них хронический синусит. У них просто не прошел еще насморк, а они пошли в сад. Потом организм подцепил новую вирусную инфекцию, и зеленые сопли идут и идут. Поэтому желто-зеленые выделения из носа — это не всегда синусит и не всегда нужно лечение антибиотиком. За 10 дней сопли уже должны поменяться. Если так не происходит, можно предположить, что что-то пошло не так, и повторно обратиться к врачу.
Антибиотики всем для профилактики?
В амбулаторной практике профилактически антибиотики применяются очень редко. Если применять антибиотики направо и налево, бактерии очень быстро адаптируются к этим антибактериальным препаратам, и препараты перестают работать.
Первые устойчивые бактерии к пенициллину появились уже через год после того, как стали применять пенициллин. Сразу была такая эйфория: люди считали, что победили все инфекции на свете. Эффект был невероятный: тяжелым пациентам, которые умирали, давали пенициллин, и они поправлялись. Через год эйфория прошла, потому что появились бактерии, на которые пенициллин не действовал.
Когда мы бесконтрольно применяем антибиотики, то растет количество бактерий, устойчивых ко многим антибактериальным препаратам, и возникает проблема антибиотикорезистентности. Растет количество бактерий, которые вызывают инфекции, и которые лечатся все более и более сильными препаратами. Это глобальная проблема.
Кроме того, на фоне бесконтрольного применения антибиотиков возникают грибковые инфекции. Бывает такое, что после применения антибиотиков развивается молочница. Это происходит из-за того, что антибиотики уничтожают не только вредные бактерии, которые могут нанести вред нашему организму, но и полезные. А на грибы они не действуют. И грибы начинают размножаться.
Когда антибиотики нужны?
При бактериальной ангине (особенно стрептококковой).
При мочевых инфекциях.
При бактериальной пневмонии.
В некоторых других случаях (а в каких — решает врач).
Врач назначает антибиотики в каждом случае индивидуально. Не надо просить врача, чтобы он назначал антибиотики или чтобы выписал более сильные препараты. Врач лучше знает, какой препарат в этой ситуации показан и почему правильнее назначать препарат более узкого спектра воздействия. Если мы будем применять его правильно, не будет развиваться устойчивость.
Антибиотики, которые помогли соседке/подружке, необязательно помогут вашему ребенку.
Антибиотики, которые помогли в прошлый раз, необязательно помогут в этот раз, и вообще необязательно нужны сейчас.
Большая проблема Беларуси в том, что антибиотики продаются без рецепта. Таким образом мы провоцируем людей на бесконтрольное применение антибиотиков. В Японии есть люди, которым по 40-50 лет, и они ни разу в жизни не употребляли антибиотики. Таких людей очень много. В этой стране с 50-х годов введены ограничения на применение антибиотиков, и японцы не вымерли.
Как правильно принимать антибиотики?
Так, как вам рекомендовали!
Три раза в сутки, а не три раза в день! Антибиотики должны дозироваться не три раза в день, а через равные интервалы времени в сутки, чтобы концентрация антибиотика в крови была одинаковая. В нашем отделении вводят антибиотики в 6, 14 и 22 часа. И очень важно не отступать от графика, иначе концентрация антибиотика в крови будет снижаться, и действие препарата ухудшается.
Если препарат нужно давать 3 раза в сутки, мы сталкиваемся с проблемой, что в 6 часов ребенок еще спит, а в 22 уже спит. Тогда нужно спросить у доктора, есть ли подходящие препараты с меньшей кратностью применения, например, 2 раза в сутки, чтобы давать в 9 утра и 9 вечера, например.
Так долго, как рекомендовал врач! На фоне приема препарата на 2-3 сутки пациенту должно стать легче. Если лучше не стало, пациент вялый, появляются новые симптомы, значит, можно подумать, что антибиотик не работает. Надо снова показаться врачу.
Бывают такие ситуации, когда пациенту стало лучше, и антибиотик бросили пить. Это неправильно. Так мы тренируем бактерии, и в следующий раз антибиотик может не подействовать на эту инфекцию, придется применять более серьезный препарат.
Нет таких ситуаций, когда показан антибиотик внутримышечно. Это форма насилия. Когда ребенок может пить, может есть, применяются эффективные оральные препараты — суспензии и таблетки.
Если человек не может пить и есть, ему надо ехать в больницу. Дети могут легко обезвоживаться, это очень серьезно. В больнице можно поставить катетер и вводить антибиотики внутривенно. Внутримышечно же вводятся сразу несколько препаратов – антибиотик и препарат для обезболивания. Это два препарата с высокой аллергенностью. Нет причин для ввода антибиотика внутримышечно.
Побочные эффекты антибактериальной терапии
Когда врач принимает решение лечить антибиотиком, есть вероятность развития побочных эффектов. Они встречаются часто – у 10% пациентов.
Аллергические реакции (антибиотики — чемпионы по аллергенности среди всех медикаментов).
Сыпь.
Тошнота, рвота, диарея.
Развитие грибковой инфекции.
Боль в животе и др.
Вопросы из зала
Несмотря на подробный рассказ, после окончания лекции молодые мамы задали наболевшие вопросы Андрею Витушко.
— Когда показан антибиотик?
— Я не могу в короткой форме рассказать, когда назначаются антибиотики, этому учатся годами.
— Почему врачи часто назначают антибиотик?
— Это пережиток советской педиатрии, когда за здоровье пациента отвечал врач. Считается, что врач виноват в том, что у одного из 10 детей с соплями развилась бактериальная инфекция — это доктор не досмотрел. Поэтому врачу проще назначить антибиотик сразу.
На основании того, что у врача 1,5 участка детей, и он не может гарантировать, что этот человек снова придет на прием и врач повторно сможет оценить ситуацию. На основании того, что он не может гарантировать, что эта мама, выписавшись из больницы, не пойдет и не напишет на него жалобу. Эта проблема не в плоскости педиатрии, а проблема системы. В такой ситуации я советую искать более адекватных педиатров, кто более спокойно относятся к ситуации.
— Может ли анализ крови дать ответ, нужен ли антибиотик?
— Анализ крови — это хорошая вещь, но не в первый день. Бывает явная ангина или пневмония, тогда однозначно показан антибиотик и не нужен анализ крови. Если ситуация больше похожа на вирусную инфекцию, кровь сдают на 3-5 сутки.
— Когда нужно пить полезные бактерии? Одни врачи рекомендуют принимать их вместе с антибиотиками, другие — после курса антибиотиков, а кто-то говорит, что вообще не нужно их пить.
— Вашему организму в принципе они не нужны. Если после окончания курса терапии антибиотиками имеются проблемы со стулом, тогда можно подумать. Но с научной базой, что это действительно необходимо, пока слабовато.
Заметили ошибку? Пожалуйста, выделите её и нажмите Ctrl+Enter
Пострадать не по-детски. Все, что нужно знать про корь
Пострадать не по-детски. Все, что нужно знать про корь
В 28 странах Европы и на всём Американском континенте от Канады до Мексики сложилась неблагополучная эпидемиологическая ситуация по кори. В Европе за год заболеваемость выросла в 4 раза. А в соседней с нами Украине – в десятки раз! Лишь в первом полугодии 2018‑го там было зарегистрировано более 20 тыс. заболевших, а от осложнений умерли 11 человек.
Существует масса заблуждений по поводу этой инфекции.
№ 1. Чтобы защититься от кори, достаточно мыть руки и обходить стороной тех, кто чихает, кашляет, а тем более покрыт сыпью.
На самом деле. Заболевший корью опасен для окружающих задолго до возникновения у него проявлений болезни. В последние дни инкубационного периода, когда больной активно выделяет в атмосферу вирус, никаких симптомов у него нет. Соответственно на этом этапе выявить корь практически невозможно. Да и в первые несколько дней заболевания корь протекает как банальная простуда: повышенная температура, кашель, насморк, иногда конъюнктивит. Сыпь появляется лишь на 5–6‑й день заболевания, и к этому моменту все вокруг, кто не имел прививок, уже наверняка заразились.
Тем не менее и в это время ещё есть шанс уберечься от болезни. Для этого людям, оказавшимся в контакте с заболевшим, нужно в течение 2–3 дней ввести живую вакцину от кори или готовый внутривенный иммуноглобулин, содержащий донорские антитела. Этот препарат получают из сыворотки крови людей, переболевших корью. Его действия хватит на 2–3 месяца, а потом для защиты от кори необходимо сделать прививку.
№ 2. Прививать детей от кори не нужно. Во‑первых, привитые тоже болеют. А во‑вторых, уж лучше перенести эту инфекцию легко в детстве, чем болеть гораздо тяжелее уже будучи взрослыми.
На самом деле. Да, корью болеют и привитые. Но крайне редко. Практически это происходит лишь в двух случаях: либо если в атмосфере была очень высокая концентрация вируса, либо у привитого человека плохо сформировался иммунитет. Так бывает, если есть какие-то нарушения в работе иммунной системы или если прививка была проведена неправильно. Например, препарат был просрочен или хранился с нарушением температурного режима (поэтому важно вакцинироваться в надёжном месте), а также если не была соблюдена кратность введения вакцины. К слову, детей от кори прививают дважды: в 1 год и в 6 лет (хотя тех, кто родился до 2000 года, раньше прививали однократно).
Взрослые, а тем более пожилые люди, переносят корь, как правило, хуже, чем дети. Но всё же не стоит ради выработки естественного пожизненного иммунитета заражать ребёнка корью. Ведь трудно предсказать, как в конкретном случае будет протекать болезнь. Часто инфекцию сопровождают высокая температура, светобоязнь, боль, явления интоксикации и другие симптомы. Но самая главная опасность кори – это риск грозных осложнений, среди которых: энцефалит, менингит, пневмония. Именно от них, а не от самой кори погибают люди. Так стоит ли играть с болезнью в русскую рулетку?
Есть и ещё одна важная причина сделать прививку от кори. Особенно девочкам и женщинам. Ведь вакцина помогает защитить от болезни не только их самих, но и их будущих детей. Согласно нашему Национальному календарю, от кори у нас прививают годовалых малышей, тогда как заболевание наиболее опасно для младенцев. Хороший способ защитить кроху – кормить его грудным молоком, в котором содержатся материнские антитела к этой инфекции.
№ 3. Прививка вызывает у детей аутизм и другие нарушения. К тому же может спровоцировать заболевание корью. А вот естественным образом переболев этой инфекцией, можно укрепить иммунитет и стать невосприимчивым к аллергии, астме, экземе и даже к развитию опухолей.
На самом деле. Вакцина содержит живой, но ослабленный вирус кори. Её введение приводит к выработке антител, которые будут защищать от заболевания, а не провоцировать его развитие. Постпрививочные осложнения крайне редки. Обычно бывают лишь повышение температуры, слабость, незначительная сыпь.
Что касается аутизма и прочих заболеваний, то нет ни одного научного исследования, которое бы могло подтвердить эти домыслы. Как и нет объективных данных о защитной роли кори. А вот вред от таких мифов существует. И вполне объективный. Именно антипрививочными настроениями, широко распространёнными в Европе да и у нас, можно объяснить рост заболеваемости корью и другими опасными инфекциями в мире в последнее время.
№ 4. Корь крайне сложно отличить от других заболеваний, например, от скарлатины.
На самом деле. Корь, которая протекает типично, достаточно легко опознать. Для этого не надо ждать появления сыпи на теле, которая возникает лишь на 5–6‑е сутки болезни. Нужно заглянуть больному в рот – на внутренней поверхности щёк должны быть серо-белые пятна с алой каймой (пятна Бельского – Филатова – Коплика). После их исчезновения появляется сыпь на теле. Она всегда идёт сверху вниз: начинается с головы, через 2–3 дня спускается на туловище, а затем ещё через 2–3 дня – на ноги.
№ 5. При первых признаках кори нужно как можно быстрее принимать противовирусные и антибиотики.
На самом деле. Корь – вирусное заболевание, поэтому антибиотики принимать в этом случае не просто бессмысленно, но и вредно (лишний удар по ослабленному организму). Специфического лечения кори нет, борьба должна идти только с симптомами: жаром, кашлем, конъюнктивитом и другими. Антибиотики нужны, только если присоединилась бактериальная инфекция.
№ 6. Взрослые и дети, страдающие дефицитом витамина A, гораздо больше подвержены кори, чем те, у кого он в достатке.
На самом деле. Корь очень заразна. Вирус передаётся воздушно-капельным путём. И если рядом находится больной, то шанс заразиться для непривитого человека практически 100%, не важно, пьёт он витамины или нет. А вот приём витамина A для заболевшего полезен. Назначение высоких доз этого вещества (200 000 международных единиц) в первые дни кори достоверно снижает тяжесть болезни и риск осложнений.
Важно!
Плановая бесплатная вакцинация против кори проводится:
- Детям дважды – в возрасте 12 мес. и в 6 лет.
- Подросткам в 15–17 лет и взрослым до 35 лет: не привитым ранее и не болевшим корью – двукратно с интервалом не менее 3 месяцев между прививками.
По эпидемическим показаниям прививки бесплатно делают:
- независимо от возраста лицам из очагов заболевания корью;
- не болевшим и не привитым;
- привитым однократно.
Ввести ограничение на менее девяти доз антибиотиков на человека в год, чтобы помочь предотвратить супербактерии, говорят эксперты | Эксперты в области здравоохранения предупреждают, что количество антибиотиков Independent
должно быть ограничено в среднем менее чем девятью ежедневными дозами в год на человека, чтобы предотвратить рост неизлечимых супербактерий.
В престижном журнале Science они призвали мировых лидеров, собравшихся на специальную встречу Организации Объединенных Наций по этому вопросу в следующем месяце, принять меры по снижению устойчивости к противомикробным препаратам.
Это грозит вернуть лекарство в те дни, когда еще не было открытия первого антибиотика, пенициллина, когда люди могли умереть от простой царапины в саду.
Супербактерий, устойчивый к антибиотику «последней инстанции», колистину, был обнаружен в Великобритании в декабре у людей и на трех фермах.
Под руководством Дэвида Кэмерона Великобритания возглавила призывы к глобальным действиям для решения этой проблемы. Г-н Кэмерон предупредил о потенциально «катастрофических последствиях» невыполнения этого требования, поскольку он объявил о планах сократить вдвое количество лекарственно-устойчивых инфекций в Великобритании к 2020 году.
По оценкам, к 2050 году 10 миллионов человек во всем мире могут ежегодно умирать от бактерий, устойчивых к антибиотикам.
В документе эксперты из Великобритании, США и Китая написали: «Мы предлагаем, чтобы ни одна страна не потребляла больше, чем текущий медианный глобальный уровень — 8,54 установленных дневных доз на душу населения в год. По нашим оценкам, это снизит общее использование на 17,5% во всем мире ».
Это среднее значение для каждого члена населения, поэтому люди, остро нуждающиеся в жизненно важных антибиотиках, например, пациенты с ослабленной иммунной системой или хирургические пациенты, все равно могут иметь значительно больше, чем это число.
Эксперты добавили: «Дальнейшее сокращение может быть достигнуто за счет публичных кампаний, нацеленных на врачей и пациентов, чтобы воспрепятствовать ненадлежащему использованию антибиотиков, особенно в ответ на сезонный грипп».
Грипп — это вирус, поэтому антибиотики не действуют, но многие люди все равно требуют лекарства у своих терапевтов. Они также не действуют против большинства простуд, кашля и боли в горле.
Наша иммунная система также может справляться с легкими бактериальными инфекциями без посторонней помощи.
Инфекции, устойчивые к антибиотикам, распространяются по Европе
Показать все 41/4 Инфекции, устойчивые к антибиотикам, распространяются по Европе
Устойчивые к антибиотикам инфекции распространяются по Европе
K. pneumoniae является одной из самых тяжелых суперинфекций
Alamy
Устойчивые к антибиотикам инфекции распространяются по Европе
Амоксициллин, наиболее распространенный антибиотик, назначаемый врачами общей практики
Инфекции, устойчивые к антибиотикам, распространяются через Европа
Цикл устойчивости к антибиотикам
Инфекции, устойчивые к антибиотикам, распространяются по Европе
Инфекции, устойчивые к антибиотикам, в Европе
В документе говорится, что существует «значительный потенциал» для сокращения использования антибиотиков в сельском хозяйстве.
Лекарства животным дают не потому, что они больны, а для того, чтобы они быстрее росли.
Регулярное введение низких доз антибиотиков таким способом было описано как «идеальный» способ получения устойчивых бактерий, поскольку оно создает эволюционное давление для развития устойчивости без фактического уничтожения бактерий.
«Мы предлагаем полностью отказаться от использования противомикробных стимуляторов роста во всем мире», — говорится в документе.
«Срок в пять лет будет уместным, учитывая срочность проблемы.
«Это может предотвратить значительную часть прогнозируемого 67-процентного увеличения использования сельскохозяйственных животных в период с 2010 по 2030 год».
Эксперты также заявили, что установление ограничений на сточные воды антибиотиков — от фармацевтического производства, сельскохозяйственных предприятий и больничных отходов — должно быть «неотложным приоритетом».
Они могут попадать в реки и способствовать накоплению устойчивых генов в воде и почве.
Антибиотики, по сути, являются продуктом химической войны, которую ведут грибы, плесень и некоторые формы бактерий.
Таким образом, с бактериями, вызывающими заболевание людей, можно бороться с помощью полусинтетического лекарства, созданного из других бактерий, которые убивают их.
Бактерии размножаются — и, следовательно, эволюционируют — быстро и огромным количеством особей. Таким образом, лекарство, убивающее 99 процентов из них, вскоре приведет к появлению новой популяции бактерий, происходящей от одного процента, способного выжить.
Доктор Дэвид Браун, председатель научного комитета благотворительной организации Antibiotic Research UK, сказал, что распространение устойчивости к антибиотикам представляет собой глобальную угрозу.
«Нам нужно знать, что потребности пациентов сильно различаются», — сказал он.
«Людям с муковисцидозом, людям с подавлением иммунитета или людям, перенесшим сложную инвазивную операцию, потребуется больше [предложенного среднего предела].
« Важно, чтобы эти люди получали антибиотики, в которых они нуждаются, но в равной степени это важно, чтобы мы уменьшили ненужное использование в менее тяжелых условиях ».
Министерство здравоохранения заявило, что правительство« возглавляет борьбу с лекарственно-устойчивыми инфекциями », работая с ООН и группами стран G7 и G20.
«Инфекции, устойчивые к лекарствам, обладают разрушительным потенциалом, и мы ясно дали понять, что миру необходимо действовать сейчас, чтобы спасти миллионы жизней», — говорится в заявлении.
«Мы уже взяли на себя обязательство сократить вдвое неправильное назначение лекарств. антибиотики у человека к 2020 году. Мы уже добились значительных успехов.
«Национальная служба здравоохранения уже приняла меры по сокращению числа выписанных рецептов более чем на 2,6 миллиона в 2015–16 годах. Это сокращение более чем на семь процентов по сравнению с 2014 годом».
Правительство также учредило «Фонд Флеминга» стоимостью 268 млн фунтов стерлингов, названный в честь сэра Александра Флеминга, открывшего пенициллин, чтобы помочь другим странам улучшить мониторинг использования антибиотиков.
Опасность чрезмерного употребления антибиотиков (для родителей)
Что такое чрезмерное употребление антибиотиков?
Чрезмерное употребление антибиотиков — это когда антибиотики используются, когда они не нужны. Антибиотики — одно из величайших достижений медицины. Но чрезмерное их назначение привело к появлению устойчивых бактерий и (бактерий, которые сложнее лечить).
Некоторые микробы, которые когда-то были очень чувствительны к антибиотикам, становятся все более и более устойчивыми. Это может вызвать более серьезные инфекции, такие как пневмококковые инфекции (пневмония, инфекции уха, инфекции носовых пазух и менингит), кожные инфекции и туберкулез.
Что лечат антибиотики?
Два основных типа микробов могут вызвать заболевание: бактерии и вируса . Они могут вызывать заболевания с похожими симптомами, но по-разному размножаются и распространяют болезнь:
Почему антибиотики назначают слишком часто?
Врачи назначают антибиотики по разным причинам. Иногда они назначают их, когда не уверены, вызвана ли болезнь бактериями или вирусом, или ждут результатов анализов.Таким образом, некоторые пациенты могут ожидать рецепта на антибитое средство и даже спрашивать его у врача.
Например, ангина — это бактериальная инфекция, но большая часть ангины возникает из-за вирусов, аллергии или других факторов, которые не поддаются лечению антибиотиками. Но многие люди с болью в горле будут обращаться к врачу, ожидая — и получая — рецепт на антибиотики, которые им не нужны.
Что происходит при чрезмерном использовании антибиотиков?
Прием антибиотиков от простуды и других вирусных заболеваний не работает — и может создавать бактерии, которые труднее убить.
Слишком частый прием антибиотиков или по неправильным причинам может настолько изменить бактерии, что антибиотики не действуют против них. Это называется устойчивостью бактерий или устойчивостью к антибиотикам . Некоторые бактерии теперь устойчивы даже к самым сильным антибиотикам.
Устойчивость к антибиотикам — растущая проблема. Центры по контролю и профилактике заболеваний (CDC) называют это «одной из самых серьезных проблем общественного здравоохранения в мире». Это особенно важно в странах с низким доходом и развивающихся странах.Это потому, что:
- Медицинским работникам там часто не хватает быстрых и полезных диагностических инструментов, которые могли бы определить, какие заболевания вызваны бактериями, а какие нет.
- Многие регионы только недавно получили широкий доступ к антибиотикам.
- Отсутствие чистой воды, плохие санитарные условия и ограниченные программы вакцинации способствуют инфекциям и болезням, от которых назначают антибиотики.
Что могут сделать родители?
Каждая семья сталкивается со своей долей простуды, ангины и вирусов.Когда вы приводите своего ребенка к врачу по поводу этих заболеваний, важно, чтобы , а не , ожидали рецепта на антибиотики.
Для снижения риска резистентности бактерий и предотвращения чрезмерного использования антибиотиков:
- Спросите своего врача, является ли заболевание вашего ребенка бактериальным или вирусным. Обсудите риски и преимущества антибиотиков. Если это вирус, спросите, как лечить симптомы. Не заставляйте врача прописывать антибиотики.
- Позвольте более легким болезням (особенно тем, которые вызваны вирусами) идти своим чередом.Это помогает предотвратить развитие устойчивости микробов к антибиотикам.
- Антибиотики необходимо принимать в течение всего времени, назначенного врачом. В противном случае инфекция может вернуться.
- Не позволяйте ребенку принимать антибиотики дольше, чем предписано.
- Не используйте оставшиеся антибиотики и не сохраняйте дополнительные антибиотики «на всякий случай».
- Не давайте ребенку антибиотики, прописанные другому члену семьи или взрослому.
Также важно убедиться, что ваши дети:
антибиотиков: злоупотребляете ли вы ими?
Антибиотики: Вы злоупотребляете ими?
Узнайте, как чрезмерное употребление антибиотиков привело к увеличению числа устойчивых к лекарствам микробов, и что вы можете сделать, чтобы предотвратить эту угрозу для здоровья.
Персонал клиники МэйоАнтибиотики — важные лекарства. Трудно переоценить преимущества пенициллина и других антибиотиков при лечении бактериальных инфекций, предотвращении распространения болезни и уменьшении серьезных осложнений.
Но некоторые лекарства, которые раньше были стандартными средствами лечения бактериальных инфекций, теперь менее эффективны или вообще не работают. Когда антибиотик больше не действует на определенный штамм бактерий, эти бактерии считаются устойчивыми к антибиотикам.Устойчивость к антибиотикам — одна из самых серьезных проблем со здоровьем в мире.
Чрезмерное и неправильное использование антибиотиков — ключевые факторы, способствующие устойчивости к антибиотикам. Общественность, врачи и больницы — все играют важную роль в обеспечении правильного использования лекарств и минимизации развития устойчивости к антибиотикам.
Что вызывает устойчивость к антибиотикам?
Бактерия сопротивляется лекарству, когда бактерия каким-то образом изменилась. Изменение либо защищает бактерии от действия лекарства, либо нейтрализует лекарство.
Любая бактерия, выжившая после лечения антибиотиками, может размножаться и передавать свои свойства устойчивости. Кроме того, некоторые бактерии могут передавать свои свойства устойчивости к лекарствам другим бактериям — как если бы они рассказывали друг другу о шпаргалке, чтобы помочь друг другу выжить.
Тот факт, что бактерии развивают устойчивость к лекарствам, является нормальным и ожидаемым. Но то, как используются лекарства, влияет на то, как быстро и в какой степени возникает сопротивление.
Чрезмерное употребление антибиотиков
Чрезмерное использование антибиотиков — особенно прием антибиотиков, даже если они не подходят для лечения — способствует устойчивости к антибиотикам.По данным Центров по контролю и профилактике заболеваний, от одной трети до половины использования антибиотиков у людей является ненужным или нецелесообразным.
Антибиотики лечат бактериальные, но не вирусные инфекции. Например, антибиотик является подходящим средством для лечения ангины, вызываемой бактерией Streptococcus pyogenes. Но это неправильное лечение большинства болей в горле, вызванных вирусами.
Другие распространенные вирусные инфекции, при которых лечение антибиотиками не помогает, включают:
- Холодный
- Грипп (грипп)
- Бронхит
- Чаще всего кашляет
- Некоторые инфекции уха
- Некоторые инфекции носовых пазух
- Желудочный грипп
Прием антибиотика от вирусной инфекции:
- Не вылечит инфекцию
- Не удержит других от болезней
- Не поможет вам или вашему ребенку почувствовать себя лучше
- Может вызывать ненужные и вредные побочные эффекты
- Повышает устойчивость к антибиотикам
Если вы принимаете антибиотик, когда у вас действительно вирусная инфекция, антибиотик атакует бактерии в вашем организме — бактерии, которые либо полезны, либо, по крайней мере, не вызывают заболевания.Это неверно направленное лечение может затем способствовать развитию устойчивости к антибиотикам у безвредных бактерий, которые могут быть переданы другим бактериям, или создать возможность для потенциально вредных бактерий заменить безвредные.
Ответственный прием антибиотиков
Заманчиво прекратить прием антибиотиков, как только вы почувствуете себя лучше. Но полное лечение необходимо, чтобы убить болезнетворные бактерии. Отказ от приема антибиотиков в соответствии с предписаниями может привести к необходимости возобновить лечение позже и может способствовать распространению свойств устойчивости к антибиотикам среди вредных бактерий.
Последствия устойчивости к антибиотикам
В течение многих лет появление новых антибиотиков опережало развитие устойчивости к антибиотикам. Однако в последние годы рост устойчивости к лекарствам привел к увеличению числа проблем со здоровьем.
Ежегодно в США происходит около 2 миллионов случаев заражения устойчивыми к антибиотикам бактериями, в результате которых умирает 23 000 человек.
Другие последствия инфекций, устойчивых к лекарствам, включают:
- Болезнь более тяжелая
- Более длительное восстановление
- Более частые или более длительные госпитализации
- Больше посещений врача
- Более дорогие процедуры
Управление антибиотиками
Надлежащее использование антибиотиков — часто называемое рациональным использованием антибиотиков — может помочь:
- Сохранить эффективность существующих антибиотиков
- Продлить срок службы существующих антибиотиков
- Защитите людей от инфекций, устойчивых к антибиотикам
- Избегайте побочных эффектов от ненадлежащего использования антибиотиков
Многие больницы и медицинские ассоциации внедрили новые руководства по диагностике и лечению, чтобы обеспечить эффективное лечение бактериальных инфекций и сократить ненадлежащее использование антибиотиков.
Общественность также играет роль в рациональном использовании антибиотиков. Вы можете помочь снизить развитие устойчивости к антибиотикам, если вы:
- Избегайте давления на врача, чтобы он выписал вам рецепт на антибиотик. Обратитесь к врачу за советом о том, как лечить симптомы.
- Соблюдайте правила гигиены, чтобы избежать бактериальных инфекций, требующих лечения антибиотиками.
- Убедитесь, что вы и ваши дети получили рекомендованные прививки. Некоторые рекомендуемые вакцины защищают от бактериальных инфекций, таких как дифтерия и коклюш.
- Снизьте риск заражения бактериальной инфекцией пищевого происхождения. Не пейте сырое молоко, не мойте руки и не готовьте пищу до безопасной внутренней температуры.
- Используйте антибиотики только по назначению врача. Примите предписанную суточную дозу и завершите весь курс лечения.
- Никогда не принимайте антибиотики, оставшиеся после перенесенной болезни. Они могут быть неподходящими антибиотиками и не будут полноценным курсом лечения.
- Никогда не принимайте антибиотики, прописанные другому человеку.
Получите самые свежие советы по здоровью от клиники Мэйо. в ваш почтовый ящик.
Зарегистрируйтесь бесплатно и будьте в курсе новостей достижения, советы по здоровью и актуальные темы здоровья, например, COVID-19, плюс советы экспертов по поддержанию здоровья.
Узнайте больше о нашем использовании данныхЧтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие Информация выгодно, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другими информация, которая у нас есть о вас.Если вы пациент клиники Мэйо, это может включать защищенную медицинскую информацию (PHI). Если мы объединим эту информацию с вашей PHI, мы будем рассматривать всю эту информацию как PHI, и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о конфиденциальности. практики. Вы можете отказаться от рассылки по электронной почте. в любое время, нажав ссылку «Отказаться от подписки» в электронном письме.
Подписывайся!
Спасибо за подписку
Наша электронная рассылка Housecall будет держать вас в курсе на последней информации о здоровье.
Сожалеем! Наша система не работает. Пожалуйста, попробуйте еще раз.
Что-то пошло не так на нашей стороне, попробуйте еще раз.
Пожалуйста, попробуйте еще раз
15 февраля 2020 г. Показать ссылки- Watkins RR, et al. Обзор: глобальное и локальное влияние устойчивости к антибиотикам. Клиники инфекционных болезней Северной Америки. 2016; 30: 313.
- Об устойчивости к противомикробным препаратам.Центры по контролю и профилактике заболеваний. https://www.cdc.gov/drugresistance/about.html. По состоянию на 29 ноября 2017 г.
- Устойчивость к антибиотикам. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/narms/faq.html#aranimals. По состоянию на 11 сентября 2017 г.
- Holubar M, et al. Антимикробное управление в амбулаторных условиях. https://www.uptodate.com/contents/search. По состоянию на 17 ноября 2017 г.
- Антибиотики — не всегда ответ. Центры по контролю и профилактике заболеваний.https://www.cdc.gov/features/getsmart/index.html. По состоянию на 11 сентября 2017 г.
- Что ты умеешь. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/antibiotic-use/community/about/can-do.html. По состоянию на 29 ноября 2017 г.
Продукты и услуги
- The Mayo Clinic Diet Online
- Книга: The Mayo Clinic Diet
.
Амоксициллин | Навигатор здоровья NZ
Амоксициллин — это антибиотик, используемый для лечения различных инфекций, вызываемых бактериями.Узнайте, как принимать его безопасно, и о возможных побочных эффектах. Амоксициллин еще называют Альфамоксом.
| Вид лекарства | Также называется |
|---|---|
|
|
Что такое амоксициллин?
Амоксициллин — это антибиотик, используемый для лечения различных инфекций, вызванных бактериями, таких как инфекции грудной клетки, зубные инфекции и инфекции горла, ушей и носовых пазух.Он работает, убивая или останавливая рост бактерий (насекомых) и избавляясь от инфекции. Амоксициллин иногда используется для избавления от Helicobacter pylori, инфекции, часто встречающейся у людей с язвой желудка. Он не эффективен против инфекций, вызванных вирусами. Амоксициллин принадлежит к группе антибиотиков, называемых пенициллинами. В Новой Зеландии амоксициллин доступен в виде капсул и жидкости и может вводиться в виде инъекций в больнице.
Доза
- Доза амоксициллина будет разной для разных людей в зависимости от типа инфекции и вашего возраста.
- Взрослые : обычная доза для взрослых составляет 250 или 500 миллиграммов 3 раза в день.
- Дети : доза для детей будет зависеть от их массы тела. Обычно его дают 3 раза в день.
- Ваш врач посоветует вам, как долго следует принимать амоксициллин (обычно от 3 до 7 дней).
- Всегда принимайте амоксициллин в точном соответствии с предписаниями врача. На этикетке аптеки будет указано, сколько и как часто нужно принимать, а также указаны особые инструкции.
Как принимать амоксициллин
- Амоксициллин можно принимать независимо от еды.
- Капсулы : капсулы проглатывают, запивая стаканом воды или молока. Не разжевывайте их.
- Жидкость : хорошо встряхните лекарство. Отмерьте нужное количество с помощью орального шприца или ложки для лекарств. Вы можете получить их в своей аптеке. Не используйте кухонную ложку, так как она не даст вам нужного количества. Подробнее: Советы, как давать лекарства младенцам и детям.
- Время: Амоксициллин обычно назначают 3 раза в день. Постарайтесь распределять дозы равномерно в течение дня, например, первым делом утром, днем и перед сном. В идеале разница между этими временами должна составлять не менее 4 часов.
- Пропущенная доза: Если вы забыли принять дозу в нужное время, примите ее, как только вспомните. Старайтесь принимать правильное количество доз каждый день, оставляя не менее 4 часов между дозами. Не принимайте 2 дозы одновременно, чтобы восполнить пропущенную дозу.
- Если вы заболели: Если вы заболели (рвота) менее чем через 30 минут после приема дозы амоксициллина, примите ту же дозу еще раз. Но если вы заболели (рвота) и прошло более 30 минут после приема дозы амоксициллина, вам не нужно принимать еще одну дозу. Подождите, пока не придет следующая нормальная доза.
- Закончить курс. Лучше всего пройти полный курс антибиотиков в течение того количества дней, которое вам прописал врач. Не прекращайте прием, даже если чувствуете, что инфекция прошла.
Меры предосторожности при приеме амоксициллина
Перед началом приема амоксициллина
- У вас железистая лихорадка?
- Были ли когда-нибудь аллергические реакции на лекарство, особенно на антибиотик пенициллина?
- Вы беременны или кормите грудью?
- Есть ли у вас проблемы с работой почек?
- Принимаете ли вы другие лекарства? Сюда входят любые принимаемые вами лекарства, которые можно купить без рецепта, а также лекарственные травы и дополнительные лекарства.
Если да, то перед началом приема амоксициллина важно сообщить об этом своему врачу или фармацевту. Иногда лекарство не подходит для человека с определенными заболеваниями или его можно использовать только с особой осторожностью.
При приеме амоксициллина
Храните капсулы в прохладном, сухом месте, вдали от прямых источников тепла и света. Если вам дали жидкое лекарство, оно будет приготовлено в аптеке, и вам, возможно, придется хранить его в холодильнике — проверьте инструкции на упаковке.Следите, чтобы лекарство не замерзло.
Побочные эффекты
Как и все лекарства, амоксициллин может вызывать побочные эффекты, но не у всех. Часто побочные эффекты улучшаются по мере того, как ваше тело привыкает к новому лекарству.
| Побочные эффекты | Что делать? * |
|---|---|
|
|
|
|
|
|
|
|
| * Знаете ли вы, что вы можете сообщить о побочном эффекте лекарства в CARM (Центр мониторинга побочных реакций)? Сообщить о побочном эффекте продукта | |
Взаимодействия
Амоксициллин может взаимодействовать с некоторыми лекарствами и растительными добавками, поэтому посоветуйтесь со своим врачом или фармацевтом, прежде чем начинать прием амоксициллина. Если вы принимаете противозачаточные таблетки, их эффективность может быть снижена, если у вас приступ тошноты (рвота) или диарея, которая длится более 24 часов.В этом случае посоветуйтесь со своим врачом или фармацевтом по поводу контрацепции в течение следующих нескольких дней.
Узнать больше
По следующим ссылкам можно получить дополнительную информацию об амоксициллине.
Новозеландский фармакологический справочник для пациентов:
Список литературы
- Амоксициллин Новозеландский фармакологический справочник
- Антибиотики — выбор при распространенных инфекциях BPAC, NZ, 2017
Как это происходит и как с этим бороться
Представьте, что у вас развивается инфекция — от типичной инфекции мочевыводящих путей до туберкулеза.А теперь представьте, что врачи ничего не могут сделать.
Открытие антибиотиков изменило медицину 20 века. Сегодня они широко используются для лечения инфекций, вызванных бактериями. Ежегодно в США выписывается более 150 миллионов рецептов на антибиотики. Но бактерии начинают приспосабливаться к лекарствам, и их становится все труднее убить. Это называется устойчивостью к антибиотикам.
Некоторые бактерии обладают естественной сопротивляемостью определенным видам антибиотиков. Другие могут стать устойчивыми, если их гены изменятся или они получат гены устойчивости к лекарствам от других бактерий.Чем дольше и чаще используются антибиотики, тем менее эффективны они против этих бактерий.
Почему следует проявлять осторожность
Устойчивость к антибиотикам распространилась по всему миру, и это затрудняет лечение некоторых заболеваний, таких как менингит или пневмония. Возможно, вам понадобятся более сильные и дорогие лекарства. Или вам может потребоваться больше времени. Вы также можете не поправиться так быстро или у вас могут развиться другие проблемы со здоровьем.
Ежегодно около 2 миллионов человек в США.У S. развиваются инфекции, устойчивые к антибиотикам. В некоторых случаях эти инфекции приводят к смерти.
Устойчивость также затрудняет уход за людьми с хроническими заболеваниями. Некоторым людям требуется лечение, такое как химиотерапия, операция или диализ, и иногда они принимают антибиотики, чтобы снизить риск заражения.
Решения
В 2015 году Белый дом разработал Национальный план действий по борьбе с устойчивостью к антибиотикам. Его рекомендации включают:
- Ученые должны активизировать разработку новых антибиотиков и вакцин, а также диагностических тестов для выявления устойчивых к лекарствам бактерий.
- Должностные лица общественного здравоохранения должны контролировать устойчивость к антибиотикам и отслеживать ее распространение.
- Врачи должны помочь прекратить ненужное использование антибиотиков и разработать более безопасные методы работы в больницах и клиниках.
- Фермеры должны прекратить давать животным антибиотики, необходимые для лечения людей.
Что вы можете сделать
Чтобы помочь бороться с устойчивостью к антибиотикам и защитить себя от инфекции:
- Не принимайте антибиотики, если вы не уверены, что они вам нужны. Приблизительно 30% из миллионов выписываемых каждый год рецептов не нужны. Всегда спрашивайте своего врача, действительно ли помогут антибиотики. В отношении болезней, вызванных вирусами — простуды, бронхита и многих инфекций ушей и носовых пазух — они не будут.
- Готовь свои таблетки . Принимайте весь рецепт точно так, как указано. Сделайте это, даже если почувствуете себя лучше. Если вы остановитесь до того, как инфекция будет полностью уничтожена, эти бактерии с большей вероятностью станут устойчивыми к лекарствам.
- Сделайте прививку . Иммунизация может защитить вас от некоторых заболеваний, которые лечат антибиотиками. К ним относятся столбняк и коклюш.
- Оставайтесь в безопасности в больнице. Бактерии, устойчивые к антибиотикам, обычно встречаются в больницах. Убедитесь, что ваши опекуны тщательно моют руки. Также спросите, как защитить хирургические раны от инфекции.
Почему совет принимать все антибиотики может быть неправильным
Вы уже много раз слышали это от своего врача: если вы принимаете антибиотики, не прекращайте их прием, пока не закончится флакон с таблетками. даже если тебе станет лучше.
Обоснование этой заповеди всегда заключалось в том, что слишком быстрое прекращение лечения будет способствовать развитию устойчивости к антибиотикам — способности насекомых уклоняться от приема этих препаратов. Информационные кампании, направленные на то, чтобы побудить население принимать антибиотики должным образом, на протяжении десятилетий приводили к этому посланию.
Но это предупреждение, по мнению все большего числа экспертов, ошибочно и на самом деле может усугублять устойчивость к антибиотикам.
объявление
Причина проста: воздействие антибиотиков — это то, что заставляет бактерии развивать резистентность.Прием лекарств, когда вы больше не болеете, просто дает толпам бактерий в вашем теле и на нем дополнительный стимул эволюционировать, чтобы избежать приема лекарств, поэтому в следующий раз, когда у вас появится инфекция, они могут не сработать.
Традиционные рассуждения врачей «никогда не имели смысла. Сегодня в этом нет никакого смысла, — сказал STAT доктор Луи Райс, заведующий кафедрой медицины Медицинской школы Уоррена Альперта при Университете Брауна.
объявление
Связанный:
Удивительная история войны с супербактериями — и что это значит для современного мира
Некоторые коллеги считают, что Райс первым заявил, что император был голым, и это правда, что он бросил вызов этой догме в лекциях на крупных собраниях врачей-инфекционистов и исследователей в 2007 и 2008 годах.Ряд исследователей теперь разделяют его скептицизм в отношении рекомендаций по здоровью, которые ранее были общепризнанными.
Вопрос о том, уместен ли этот совет, будет поднят на встрече Всемирной организации здравоохранения в следующем месяце в Женеве. В отчете, подготовленном для этой встречи — экспертный комитет агентства по отбору и использованию основных лекарств — уже отмечается, что рекомендация не подтверждена наукой.
Во многих случаях «можно привести аргумент в пользу прекращения курса антибиотиков сразу же после исключения бактериальной инфекции … или когда исчезнут признаки и симптомы легкой инфекции», — говорится в отчете, в котором анализируются информационные кампании, направленные на то, чтобы привлечь внимание общественности к усилиям по борьбе с устойчивостью к антибиотикам.
Никто не сомневается в важности антибиотиков для спасения жизни. Они убивают бактерии. Но чем больше насекомые подвергаются воздействию лекарств, тем больше уловок выживания приобретают бактерии. И чем более устойчивыми становятся бактерии, тем сложнее их лечить.
Обеспокоенность заключается в том, что растущее число бактерий, устойчивых к нескольким антибиотикам, приведет к более неизлечимым инфекциям, которые поставят под угрозу способность медицины проводить рутинные процедуры, такие как замена тазобедренного сустава или операции на открытом сердце, не подвергая опасности жизни.
Так как же эта ошибочная парадигма закрепилась в медицинской практике? Ответ кроется в 1940-х годах, на заре использования антибиотиков.
Чашка Петри с пенициллином, демонстрирующая его ингибирующее действие на одни бактерии, но не на другие. Keystone Features / Getty ImagesВ то время сопротивление не было проблемой. После того, как был открыт первый антибиотик, пенициллин, все больше и больше хлынуло из конвейера фармацевтических продуктов.
Врачи были сосредоточены только на том, чтобы выяснить, как эффективно использовать лекарства для спасения жизней.Возникла идея: лечить пациентов, пока им не станет лучше, а затем еще немного, чтобы обезопасить себя. Примерно в то же время исследования того, как вылечить туберкулез, показали, что пациенты с недостаточной дозировкой опасны — инфекция может вернуться.
Идея о том, что слишком быстрое прекращение лечения антибиотиками после исчезновения симптомов может способствовать развитию сопротивления, прижилась.
«Проблема в том, что если это внедряется в культуру, очень трудно избавиться от этого», — сказал д-р Брэд Спеллберг, который также является сторонником изменения этого совета.Спеллберг — специалист по инфекционным заболеваниям и главный врач Медицинского центра Университета Южной Калифорнии округа Лос-Анджелес в Лос-Анджелесе.
Связанный:
Женщина из Невады умирает от супербактерии, устойчивой ко всем антибиотикам, доступным в США.
Мы думаем о медицине как о науке, которой руководят горы исследований. Но врачи иногда назначают антибиотики, основываясь на своем опыте и интуиции, а не на чем-либо еще.Есть рекомендации по лечению различных инфекций, но в некоторых дается скудный совет о том, как долго продолжать лечение, признала Райс. И реакция на лечение будет отличаться от пациента к пациенту, в зависимости, среди прочего, от того, сколько им лет, насколько сильна их иммунная система или насколько хорошо они усваивают лекарства.
У фармацевтических компаний мало стимулов для проведения дорогостоящих исследований, направленных на поиск кратчайшей продолжительности лечения различных состояний.Но за годы, прошедшие с тех пор, как Райс впервые выразил обеспокоенность, Национальные институты здравоохранения финансировали такие исследования, и почти всегда последующие исследования показали, что многие инфекции можно вылечить быстрее, чем предполагалось. Процедуры, которые проводились один раз за две недели, были сокращены до одной, 10 дней — до семи и так далее.
Были редкие исключения. Незадолго до Рождества ученые из Питтсбургского университета сообщили, что 10 дней лечения отита — инфекций среднего уха — лучше, чем пять дней для детей в возрасте до 2 лет.
Число и сила супербактерий растут. Гиацинт Эмпинадо / STAT«Это было неожиданностью», — сказал Спеллберг, отметив, что исследования, посвященные аналогичному заболеванию у детей от 2 лет и старше, показывают, что более короткое лечение работает.
«Нужна дополнительная работа», — сказала Райс. «Я не говорю, что каждую инфекцию можно вылечить за два или три дня. Я просто говорю: давайте разберемся ».
Тем временем врачи и органы здравоохранения пребывают в затруднительном положении.Как вы применяете новое мышление на практике? А что вы посоветуете публике? Врачам хорошо известно, что какая-то часть людей в одностороннем порядке решает прекратить прием антибиотиков, потому что чувствует себя лучше. Но такой подход небезопасен при любых обстоятельствах — например, при туберкулезе или костных инфекциях. И это не тот подход, который многие врачи предпочитают.
«Это очень сложный вопрос. Нелегко сделать однозначное заявление по этому поводу, и нет простого ответа », — сказал доктор.Лаури Хикс, директор отдела по контролю за антибиотиками Центров по контролю и профилактике заболеваний, сообщил STAT по электронной почте.
«Есть определенные диагнозы, при которых сокращение курса антибактериальной терапии не рекомендуется и / или потенциально опасно. … С другой стороны, вероятно, существует много ситуаций, в которых антибактериальная терапия часто назначается дольше, чем это необходимо, и оптимальной продолжительностью, вероятно, является «до тех пор, пока пациенту не станет лучше» ».
Связанный:
Почти треть антибиотиков назначается без надобности
Кампания CDC Get Smart, посвященная правильному использованию антибиотиков, призывает людей никогда не пропускать дозы или прекращать прием лекарств, потому что они чувствуют себя лучше.Но Хикс отметил, что CDC недавно пересмотрел его, добавив к этому совету «если только ваш лечащий врач не скажет вам об этом».
И это один из способов справиться с ситуацией, — сказал доктор Джеймс Джонсон, профессор медицины инфекционных заболеваний в Университете Миннесоты и специалист Медицинского центра Миннесоты, штат Вирджиния.
«На самом деле, иногда некоторые из нас дают такое наставление пациентам. «Вот, я тебе неделю выпишу. Думаю, вам это не понадобится больше, чем, скажем, трех дней.Если через три дня у вас все хорошо, тогда остановитесь. Если вы не совсем здоровы, подождите немного дольше. Но как только почувствуешь себя хорошо, остановись ». И мы можем дать им на это разрешение».
Спеллбергу больше нравится идея о том, что люди должны посоветоваться со своим врачом, прежде чем прекратить прием лекарств — подход, который требует, чтобы врачи были готовы к такому разговору. «Вам следует позвонить своему врачу и сказать:« Эй, могу я остановиться? »… Если ваш врач не разговаривает с вами по телефону в течение 20 секунд, вам нужно найти другого врача.”
В более ранней версии этой истории неправильно описывался средний отит.
Безопасный прием антибиотиков | Как они работают, типы и побочные эффекты
Антибиотики — это лекарства, которые лечат инфекции, вызванные бактериями. Пенициллин был первым антибиотиком, широко доступным в 1940-х годах. С тех пор исследователи разработали несколько других.
Эти лекарства выпускаются в виде капсул, жевательных таблеток, порошков для жидкой суспензии, внутривенных препаратов, кремов и мазей.Большинство из них доступны только по рецепту, хотя некоторые кремы и мази для местного применения могут быть доступны без рецепта.
Бактериальные инфекции, которые лечатся антибиотиками, включают инфекции уха, носа, горла, мочеполовых путей и дыхательной системы. Каждый тип антибиотика может быть более или менее эффективным для определенных штаммов бактерий, поэтому врач выберет тот антибиотик, который лучше всего подойдет для конкретной инфекции.
Общие применения антибиотиков включают:- Стрептококковая ангина
- Инфекции носовых пазух
- Инфекции уха
- Инфекции мочевыводящих путей
- Диарея путешественника
- Кожные инфекции
- Пневмония
- Розовый глаз (бактериальный конъюнктивит)
Антибиотики не действуют против инфекций, вызванных грибками, таких как дрожжевые инфекции и микстура, или вирусов, таких как грипп и простуда.
Неправильное использование антибиотиков может привести к рецидиву болезни или устойчивости к антибиотикам. Некоторые антибиотики не убивают бактерии, устойчивые к антибиотикам, и это может затруднить лечение серьезных инфекций.
РАСШИРЯТЬ
Источник: Центры по контролю и профилактике заболеванийКак они работают?
Обычно антибиотики лечат бактерии двумя способами.Антибиотики, называемые бактерицидными агентами, вызывают гибель бактериальных клеток. Другие, называемые бактериостатическими средствами, останавливают рост и размножение бактерий.
Например, бактерицидные антибиотики, такие как пенициллин и амоксициллин, вызывают разрушение стенок бактериальных клеток. Это приводит к гибели клеток. Антибиотики, такие как эритромицин и кларитромицин, в первую очередь предотвращают синтез белка бактериями, останавливая их рост.
Два основных способа действия антибиотиков
Бактериостатические антибиотики предотвращают рост клеток бактерий, а бактерицидные антибиотики убивают бактерии.
Антибиотики начинают действовать сразу после того, как человек их принимает. Каждый антибиотик может оставаться в организме в течение разного периода времени, но обычные антибиотики, такие как амоксициллин и ципрофлоксацин, остаются в вашем организме в течение примерно 24 часов после приема последней дозы. Людям с нарушенной функцией почек может потребоваться больше времени, чтобы вывести лекарство из организма.
Некоторым антибиотикам требуется несколько дней, чтобы покинуть организм.Азитромицин остается в организме примерно 15 дней после последней дозы.
Спросите у своего фармацевта или поставщика медицинских услуг конкретную информацию о том, как долго антибиотик, который вы принимаете, остается в организме.
Общие типы
В США доступно несколько классов антибиотиков. Эти препараты сгруппированы по химической структуре.Каждый класс антибиотиков имеет сходства и различия в том, насколько они эффективны при лечении определенных типов бактерий.
Общие типы антибиотиков| Класс | Примеры | Как они работают |
|---|---|---|
| Бета-лактамы (подклассы: пенициллины, карбапенемы, цефалоспорины, монобактамы) | Пенициллин (кемоксициллин) (амоксициллин) (амоксициллин) (амоксициллин) имипенем), Омницеф (цефдинир) | Уничтожает бактерии, предотвращая образование клеточной стенки бактерий |
| Фторхинолоны или хинолоны | Ципро (ципрофлоксацин), леваквин (левофлоксацин), предотвращает развитие бактерий авелокс-903 от выработки ДНК | |
| Макролиды | Зитромакс, Z-Pak (азитромицин), эритроцин (эритромицин) | Предотвратить размножение бактерий, не давая им вырабатывать белки |
| Тетрациклин Сумыцин и адоксарацин | -Pak (доксициклин) | Предотвращает размножение бактерий, не позволяя им производить белки 9034 0 |
| Гликопептиды | Ванкоцин (ванкомицин), Dalvance (далбаванцин), Orbactiv (оритаванцин) | Убивает бактерии, предотвращая образование клеточной стенки бактерий |
| Полипептиды | BracitBracit бактерии, предотвращая образование клеточной стенки бактерий | |
| Сульфонамиды | Сульфамилон (мафенид), сульфадиазин | Предотвращение размножения бактерий, не позволяя им производить белки |
| Оксазолидиноны | ||
| Оксазолидиноны | Зивокс | Предотвратить размножение бактерий, не давая им вырабатывать белки |
| Нитроимидазолы | Флагил (метронидазол), Тиндамакс (тинидазол) | Убивает бактерии, нарушая производство генетического материала |
Как принимать антибиотики
Всегда принимайте антибиотики в течение срока, в течение которого они прописаны, даже если симптомы исчезли.Обязательно внимательно прочитайте этикетку препарата, прежде чем принимать лекарство, и спросите своего врача или фармацевта о любых побочных эффектах или мерах предосторожности, которые вам следует предпринять.
Важно убедиться, что вы принимаете антибиотики в регулярных запланированных дозах, например, каждые 8 часов или каждые 12 часов. Таким образом, действие лекарства распространяется равномерно в течение дня. Обязательно спросите своего врача, следует ли вам принимать лекарства во время еды или натощак.
Если вы пропустите прием, примите его, как только вспомните. Но если это ближе к вашей следующей запланированной дозе, пропустите ее и примите следующую дозу в обычное запланированное время. Никогда не принимайте две дозы одновременно, чтобы восполнить пропущенную дозу.
CDC рекомендует:- Поговорите со своим врачом, если у вас есть вопросы о лекарствах.
- Не делитесь своими антибиотиками с другими.
- Не откладывайте лишние антибиотики на потом. Принимайте лекарства в течение времени, предписанного вашим врачом.
- Никогда не смывайте просроченные антибиотики и спросите у фармацевта, как лучше всего избавиться от старых лекарств.
- Не принимайте чужие антибиотики из-за плохого самочувствия. Это может сделать вас хуже или вызвать побочные эффекты.
Можно ли употреблять алкоголь во время приема антибиотиков?
В целом умеренное употребление алкоголя вместе с большинством антибиотиков безопасно.Но по данным Национальной службы здравоохранения Великобритании и Медицинского центра Университета Питтсбурга, три антибиотика — метронидазол, тинидазол и триметоприм-сульфаметоксазол — могут вызывать серьезные реакции на алкоголь.
Возможные реакции на эти лекарства включают:- Тошнота
- Головная боль
- Головокружение
- Нерегулярное или учащенное сердцебиение
- Промывка
- Дискомфорт в животе и груди
- Рвота
Безопасность употребления алкоголя при приеме определенных антибиотиков может быть разной для разных людей.Поэтому вам всегда следует проконсультироваться с врачом или фармацевтом, прежде чем употреблять алкоголь во время приема антибиотиков.
Можно ли есть молочные продукты во время приема антибиотиков?
Употребление молочных продуктов, таких как масло, сыр, молоко и йогурт, может повлиять на действие некоторых антибиотиков. Возможно, вам придется подождать до трех часов после приема антибиотика, прежде чем употреблять молочные продукты.
Влияют ли антибиотики на контроль рождаемости?
Некоторые антибиотики могут усиливать расщепление эстрогена, снижая эффективность противозачаточных средств.Но согласно данным Planned Parenthood и UpToDate, единственный антибиотик, который может снизить эффективность контроля над рождаемостью, — это рифампицин, известный под торговыми марками Rifadin и Rimactane.
Правильное хранение лекарств
Как правило, антибиотики следует хранить в прохладном сухом месте. Но важно следовать инструкциям на этикетке лекарства и любым инструкциям, данным поставщиком медицинских услуг или фармацевтом относительно вашего конкретного антибиотика.Например, некоторые лекарства необходимо хранить в холодильнике.
Безопасно ли принимать антибиотики с истекшим сроком годности?
Не принимайте антибиотики с истекшим сроком годности. Антибиотики с истекшим сроком годности могут не лечить инфекции должным образом и привести к устойчивости к антибиотикам.
На каждой упаковке лекарства будет указан срок годности.Не принимайте антибиотики по истечении срока годности. Согласно FDA, антибиотики с истекшим сроком годности могут не лечить инфекции должным образом и привести к устойчивости к антибиотикам.
Согласно статье, опубликованной в Гарварде, испытания стабильности лекарств с середины 1980-х до начала 1990-х годов показали, что жидкие антибиотики проявляют признаки физического разложения после истечения срока годности.
Побочные эффекты антибиотиков
Антибиотики спасают жизни, но почти каждое пятое посещение неотложной помощи связано с побочными эффектами антибиотиков.По данным клиники Кливленда, эти побочные эффекты также являются наиболее частой причиной посещения неотложной помощи у детей младше 18 лет.
Поскольку это сильнодействующие наркотики, людям следует помнить о том, что ими злоупотреблять. Наиболее частые побочные эффекты легкие. Если они ухудшаются или не проходят, поговорите со своим врачом.
Общие побочные эффекты антибиотиков включают:- Диарея
- Боль в животе
- Тошнота
- Дрожжевые инфекции
- Головная боль
Некоторые побочные эффекты могут быть серьезными.К ним относятся аллергические реакции и инфекция, вызванная Clostridium difficile .
Побочные эффекты лекарств
Узнайте больше об общих и серьезных побочных эффектах, связанных с лекарствами, отпускаемыми по рецепту.
Посмотреть побочные эффектыАллергические реакции
Прежде чем принимать антибиотики, сообщите своему врачу, были ли у вас в анамнезе аллергические реакции на пенициллин или другие антибиотики.
Если вы испытываете какие-либо из следующих аллергических реакций, немедленно обратитесь за медицинской помощью:- Опухание лица, губ, рта или языка
- Затрудненное дыхание
- Кожная сыпь или крапивница
- Затрудненное глотание или дыхание
- Зуд
- Пилинг кожи или волдыри
- Свистящее дыхание
Клостридиум сложный
Антибиотики изменяют полезные бактерии в кишечнике и могут привести к чрезмерному росту бактерии под названием Clostridium difficile или C.diff , который может вызвать тяжелую диарею и потенциально смертельный колит (воспаление толстой кишки). Сообщите врачу, если у вас возникнет сильная диарея, жар, спазмы, боль в животе или кровавый стул после приема антибиотиков.
Прием пробиотиков с антибиотиками может помочь с побочными эффектами
Согласно Кливлендской клинике, в случае диареи, спазмов в животе или газов некоторые исследования показывают, что прием пробиотика вместе с антибиотиком может помочь уменьшить побочные эффекты.Пробиотики также включают ферментированные продукты, такие как квашеная капуста или йогурт.
Пробиотики также могут помочь при диарее от C. diff . Фактически, один анализ, опубликованный в журнале Infection Control and Hospital Epidemiology Брэдли Джонстоном и его коллегами, обнаружил снижение до 65 процентов диареи, связанной с C difficile , у пациентов, принимающих пробиотики вместе со своими антибиотиками. Это преимущество может быть больше у пациентов с повышенным риском развития диареи после C.разн. Поговорите со своим врачом, чтобы определить, находитесь ли вы в группе повышенного риска.
Наиболее часто используемые пробиотики при диарее, связанной с антибиотиками, — это пробиотики на основе Lactobacillus rhamnosus и Saccharomyces boulardii . Прежде чем принимать какие-либо пробиотики, обязательно спросите своего врача или фармацевта, безопасны ли они для вас.
Устойчивость к антибиотикам
Устойчивость к антибиотикам возникает, когда бактерии разрабатывают способы защиты от антибиотиков.
«Если вы продолжите регулярно использовать одни и те же антибиотики, клопы в основном мутируют, и они могут жить после лечения антибиотиками», — сказал Drugwatch иммунолог и торакальный хирург доктор Хуман Нурчашм.
Это означает, что меньшее количество лекарств может их убить, и эти инфекции могут стать более опасными. Человек, инфицированный бактериями, устойчивыми к антибиотикам, обычно должен оставаться в больнице дольше, а врачам придется использовать более дорогие методы лечения с большим количеством побочных эффектов.По данным Центров по контролю и профилактике заболеваний, устойчивые к антибиотикам бактерии вызывают более 2,8 миллиона инфекций ежегодно, и более 35000 американцев умирают каждый год из-за них.
Устойчивость к антибиотикам — одна из самых серьезных угроз для здоровья населения. Это связано со здоровьем людей, животных и окружающей среды.
Общие антибиотики и устойчивые инфекции включают:- Пенициллин, выпущен в 1941 г.
- Staphylococcus aureus (стафилококковая инфекция), Streptococcus pneumoniae (пневмония, инфекции уха, инфекции носовых пазух и менингит), Neisseria gonorrhoeae (гонорея)
- Ванкомицин, выпущен в 1958 г.
- Enterococcus faecium (эндокардит, простатит, инфекции мочевыводящих путей, внутрибрюшная инфекция, раневая инфекция и целлюлит), Staphylococcus aureus (стафилококковая инфекция)
- Ципрофлоксацин, выпущенный в 1987 г.
- Neisseria gonorrhoeae (гонорея)
- Цефтазидим-авибактам, выпущен в 2015 году
- Цефтазидим-авибактам-устойчивый продуцент KPC Klebsiella pneumoniae (пневмония, инфекции раны или области хирургического вмешательства, инфекции кровотока и менингит)
РАСШИРЯТЬ
Каждый раз, когда используются антибиотики, они могут вызвать резистентность.Но неправильное употребление антибиотиков может быстрее сделать бактерии устойчивыми.
Устойчивость к антибиотикам может возникнуть в любое время при применении антибиотиков. Вот почему важно не использовать антибиотики, если они вам не нужны. Если ваш врач определит, что у вас нет инфекции, требующей антибиотиков, вам не следует настаивать на приеме антибиотика. Слишком много антибиотиков используется неправильно и назначается, когда они не нужны. По оценкам CDC, около 47 миллионов антибиотиков назначаются от инфекций, таких как простуда и грипп, которым эти лекарства не нужны.
Еще один способ предотвратить угрозу устойчивости к антибиотикам — убедиться, что вы принимаете антибиотики в соответствии с указаниями на протяжении всего курса лечения, чтобы убить все организмы. Вы не должны сохранять антибиотики для использования в более позднее время, и вы никогда не должны делиться антибиотиками с кем-то еще.
Рекомендации по безопасному использованию антибиотиков
Доктор Хуман Нурчашм годами прописывал своим пациентам антибиотики.Это несколько простых и простых советов, которые он дал своим пациентам по безопасному приему антибиотиков.
- Получите конкретный диагноз
- «Вы хотите убедиться, что у вас есть конкретная ошибка, от которой вы страдаете, и у вас есть диагноз, например, ангина», — сказал Нурхазм. «Вы не хотите принимать антибиотики только потому, что вам плохо».
- Не принимайте антибиотики для профилактики болезней
- «Вы не хотите принимать антибиотики в профилактических целях (чтобы предотвратить болезнь), если ваш поставщик медицинских услуг не дал вам четких указаний», — сказал Ноорчашм.«Например, некоторые пациенты с сердечными клапанами, которым предстоит стоматологическая процедура, должны принимать антибиотики для предотвращения инфекций».
- Сообщайте об аллергии
- «Сообщите своему врачу обо всех известных аллергиях на пенициллин (или другие антибиотики), чтобы они не прописали вам антибиотики этого класса», — сказал Норчашм.

