О чем говорит повышенный уровень креатина в крови, и как его снизить?
Креатин образуется в мышцах человека при интенсивных физических нагрузках. Он является источником энергии для мышц, их работы и сокращения. Из волокон мышц вещество попадает в кровоток.
Причины повышения уровня креатина в крови
Для определения уровня креатина в крови исследуется кровь или моча. Забор мочи производится несколько раз на протяжении 2–5 часов. Значительное превышение показателя может возникнуть по следующим причинам:
- острая или хроническая почечная недостаточность, другие болезни почек;
- опухолевые заболевания внутренних органов;
- заболевания иммунной системы;
- закупорка путей для выведения мочи из организма;
- заболевания щитовидной железы с усиленным ростом мышечной ткани;
- чрезмерно интенсивная работа надпочечников;
- внутреннее кровотечение;
- обезвоживание организма.

Представляем вам профессиональную систему активации метаболизма, внутреннего детокс-контроля и комплексного очищения организма на клеточном уровне Detox Pro.Active — Siberian Super Natural Nutrition. С помощью ультрасовременных ингредиентов комплекс помогает организму активизировать системы очищения, эффективно избавляться от вредных веществ, нормализовать метаболизм и усилить антиоксидантную и иммунную защиту.
Иногда повышенный креатин наблюдается из-за определенных физиологических процессов:
- Высокий объем мышечной массы, связанный с профессиональной деятельностью.
- Регулярные физические нагрузки.
- Употребление спортивных пищевых добавок, приводящих к усиленному росту мышечной массы.
- Употребление препаратов для снижения артериального давления.
- Прием препаратов, которые оказывают негативное воздействие на почки.
- Нарушенный обмен веществ в мышцах.

- Преобладание в рационе белковой пищи.
- Разрушение мышечной ткани.
- Чрезмерное голодание, при котором начали расходоваться мышечные ткани.
Симптомы повышенного креатина в крови
Состояние сопровождается следующими симптомами:
- Боли в нижней части спины тянущего характера.
- Многочисленные отеки.
- Нарушение процессов выведения мочи из организма.
- Высокое артериальное давление.
- Мышечные судороги.
- Боли в мышцах и суставах. Они дают о себе знать как в моменты физических нагрузок, так и в состоянии покоя.
- Ухудшение памяти и внимания, снижение работоспособности.
- Грусть без повода, апатия.
- Чувство тошноты, рвота.
Чем опасен повышенный креатин?
Небольшое отклонение уровня креатина от нормы у мужчин и женщин не должно вызывать опасений.
Если показатели превышены серьезно, то в дальнейшем это ведет к тому, что вещество продолжает накапливаться в крови. Креатин начинает отравлять внутренние органы и их системы. Его необходимо выводить из организма. Это делается при помощи мочегонных препаратов, в том числе растительного происхождения, а также кристаллоидных растворов. В особо запущенных случаях больному требуется гемодиализ.
Очистить организм токсинов и вывести лишнюю жидкость поможет Turbo Tea (Очищающий турбочай) — Yoo Gо. Сенна дарит комфорт, а имбирь и курильский чай помогают нормализовать обмен веществ. Чай помогает оставаться в тонусе на протяжении всего дня и не думать о тяжести в животе.
Диета при повышенном уровне креатина в крови
Для улучшения состояния больного и снижения уровня креатина требуется определенная диета. Пища преимущественно должна состоять из растительных углеводов, количество белка сводится к минимуму.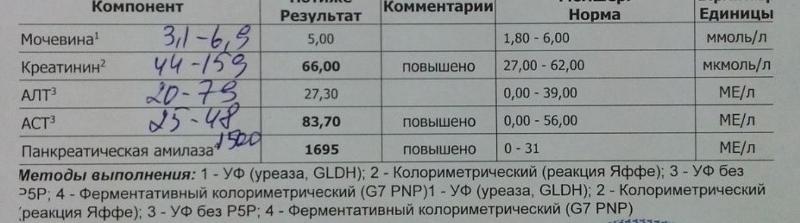
Стоит включить в рацион:
- овощи в сыром или запеченном виде, за исключением картофеля;
- обильное количество жидкости – не менее восьми стаканов чистой воды в день;
- сладкие фрукты и ягоды в умеренном количестве;
- свежую зелень;
- сухофрукты и орехи;
- натуральный мед;
- кисломолочные продукты с низким содержанием жира;
- супы на овощном бульоне;
- макароны из твердых сортов пшеницы;
- ржаной хлеб без соли в составе;
- растительные масла;
- нежирное мясо;
- нежирную рыбу;
- вареные яйца.
В качестве полезного перекуса добавьте в рацион белковый питательный коктейль Яблоко и корица — Yoo Gо, богатый витаминами, аминокислотами и полезными жирами. Каждая порция — это полноценный полезный перекус, наполненный пищевыми волокнами, омега-3 ПНЖК, белком и L-карнитином. Сбалансированный состав обеспечивает организм жизненно важными нутриентами и помогает сохранить ощущение сытости долгое время.
Сбалансированный состав обеспечивает организм жизненно важными нутриентами и помогает сохранить ощущение сытости долгое время.
Внимание! Повышение уровня креатина в крови может говорить о проблемах со здоровьем. Если вовремя не взять ситуацию под контроль, могут возникнуть серьезные последствия.
В анализе крови повышен креатинин. Что это значит?
Креатинин и его энергетический оборот
В биохимическом анализе крови у меня повышен креатинин. Расскажите, пожалуйста, что это за показатель?Ирина Степанова, Орша.
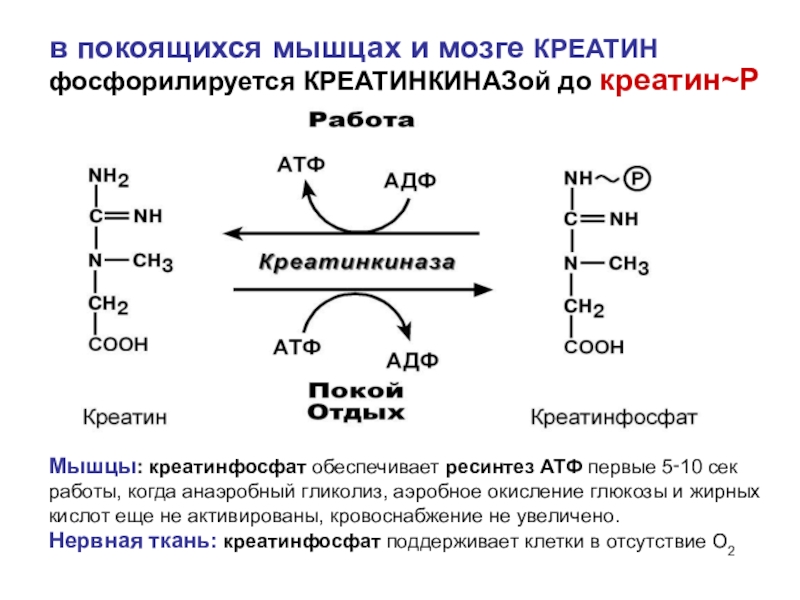
Креатинин — это химическое соединение в организме человека, вырабатываемое из аминокислот. Он содержится в продуктах животного происхождения, например, в говядине и рыбе, а также продается в виде пищевых добавок. Креатинин повышает силу, мышечную массу и спортивные результаты. В начале цепочки преобразований стоит креатин.
 Этот компонент осуществляет длительный путь по организму, начинающийся в почках и продолжающийся в печени. После этого вещество отправляется в мускулатуру, где из креатина создается креатинфосфат. Полученный компонент поступает в мышцы, давая им энергию для сокращения. После ее использования остатки следуют в кровь и выводятся с мочой. Этот энергетический оборот происходит в организме постоянно, количество вещества в кровеносной системе остается одинаковым при условии нормального состояния организма.
Этот компонент осуществляет длительный путь по организму, начинающийся в почках и продолжающийся в печени. После этого вещество отправляется в мускулатуру, где из креатина создается креатинфосфат. Полученный компонент поступает в мышцы, давая им энергию для сокращения. После ее использования остатки следуют в кровь и выводятся с мочой. Этот энергетический оборот происходит в организме постоянно, количество вещества в кровеносной системе остается одинаковым при условии нормального состояния организма. Данная симптоматика может быть связана как с увеличением поступления креатинина из мышц, так и с нарушением его выведения.
Данная симптоматика может быть связана как с увеличением поступления креатинина из мышц, так и с нарушением его выведения. Значительный прирост уровня креатинина возникает при острой и хронической почечной недостаточности. Наряду с почечными проблемами высокий уровень наблюдается при выраженной сердечной недостаточности, нарушении функции щитовидной железы, а также при некоторых злокачественных опухолях, вызывающих распад мышечной ткани. Такой же эффект вызывают травмы с повреждением мышц, ожоги, синдром длительного сдавливания, лучевая болезнь.
Этот показатель полностью зависит от пола и возраста, а также от работоспособности почек, накопленной мышечной массы и предпочтений в употреблении пищевых продуктов.
Если уровень креатинина в крови немного превышает норму, а человек, сдавший анализы, имеет спортивное телосложение и не относится к людям, которые питаются только растительной пищей, то нет основания для беспокойства.
Если это пожилые люди, то уровень креатинина понижается, следовательно, результаты анализа просто констатируют возрастные изменения организма.
Обратим внимание на то, что норма креатинина отличается у мужчин и женщин. Это можно объяснить тем, что сильная половина наделена большей мышечной массой. Небольшое отклонение креатинина от нормы можно не считать за проблему, поскольку человек находится в постоянном энергетическом обмене и в следующий момент времени излишек энергии может быть использован. Но если уровень креатинина превышен серьезно — значит, в силу каких-то причин возникли проблемы с выведением вещества, которые привели к накоплению креатинина в крови и токсическому воздействию на организм.
Ольга ПЕРЕСАДА, профессор кафедры акушерства и гинекологии БелМАПО, доктор медицинских наук.
Как снизить уровень креатинина в крови
Организму не нужен креатинин, а его концентрация в тканях опасна для здоровья.
Организм вырабатывает креатинин при физической активности. Для того, чтобы мышцы могли сокращаться, а тело двигаться, они используют вещество креатин. А креатинин – это остаточный продукт, который остается после использования креатина.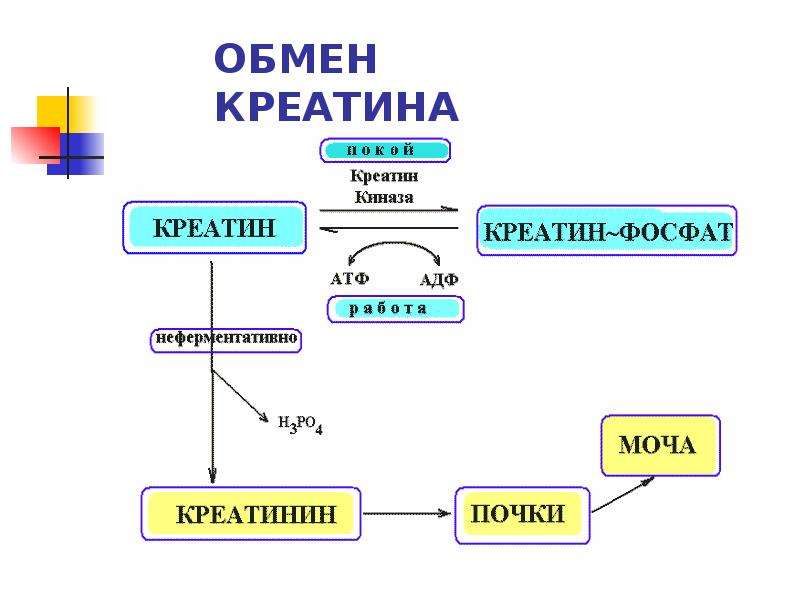
Организму не нужен креатинин. Для тела это «мусор», от которого нужно поскорее избавиться. За это отвечают почки, которые фильтруют креатинин и выводят его вместе с мочой. Накопление креатинина в тканях опасно для здоровья.
Норма креатинина в крови
Креатинин всегда есть в крови человека. Он не может покинуть организм, потому что мышцы человека работают беспрерывно и постоянно используют креатин.
Количество креатинина в организме зависит от массы тела, а особенно от мышечной массы. Чем больше мышц в теле, тем выше будет уровень креатинина. Поэтому самые высокие показатели обычно у мужчин и спортсменов, у женщин, детей и стариков он значительно меньше.
Нормальные показания креатинина для людей в возрасте от восемнадцати до шестидесяти лет следующие: от 53 до 97 мкмоль/л для женщин и 80-115 мкмоль/л для мужчин.
Повышение креатинина в крови
При некоторых заболеваниях креатинин может накапливаться в организме. Например, из-за проблем в мочеполовой системе или нарушениях в работе почек.
При этих болезнях креатинин накапливается в крови, оказывая токсическое воздействия на весь организм. В крайних случаях больному требуется гемодеализ.
Как снизить уровень креатинина в крови
Снижать уровень креатинина в крови можно только вместе с лечащим врачом. Опытный специалист должен установить точную причину повышения этого вещества и назначать соответствующее лечение.
Невозможно «вылечить» уровень креатинина в крови. Нужно вылечить болезнь, которая к этому привела, и количество креатинина снизится самостоятельно по мере выздоровления.
Питание при повышенном уровне креатинина
Иногда креатинин повышается не по причине серьезных заболеваний, а из-за неправильного питания. Повышенное употребление белковой пищи ведет к росту креатинина в крови. Если причина кроется именно в этом, достаточно сбалансировать свой рацион и уменьшить количество белковой пищи.
При повышенном уровне креатинина врачи обычно советуют сократить потребление мяса и других продуктов, которые содержат много белка, например, рыбу, сыр, творог, курицу.
При этой диете нужно полностью исключить из рациона хлеб и другие мучные изделия. Необходимо отказаться от сахара. Забудьте о консервах, солениях и копченостях.
Включите в рацион больше овощей и фруктов, особенно полезны гранаты и цитрусовые. Употребляйте гречневую, ячменную и овсяную кашу.
Физическая активность и креатинин
Креатинин повышается при интенсивных и длительных физических нагрузках. Например, часто этот показатель растет у начинающих спортсменов и в периоды интенсивных тренировок, когда в рацион вводят большое количество белка ради роста мышц.
Если креатинин вырос из-за физических нагрузок, пересмотрите свой рацион. Возможно, вы едите слишком много белка и не обращаете внимание на углеводы и клетчатку. Также следите за водно-солевым балансом. Пейте минеральную и чистую питьевую воду, а от сладкой газировки лучше откажитесь.
Руководство для пациентов с хронической болезнью почек
В основу настоящего руководства для пациентов легло подготовленное в 2017 году эстонское руководство по лечению «Профилактика и ведение больных с хронической болезнью почек» и обсуждаемые в нем темы вместе с рекомендациями. Рекомендации руководства для пациентов были составлены с учетом результатов анализа научной литературы, основанной на принципах доказательной медицины. В данном руководстве для пациентов Вы найдете рекомендации, которые наиболее важны с точки зрения пациента. Руководство для пациентов было составлено в сотрудничестве с нефрологами и в нем учитаны возможности системы здравоохранения Эстонии. Ясность текста руководства для пациентов и важность описываемых тем была оценена и со стороны пациентов, и обратная связь от них помогла пополнить данное руководство.
Рекомендации руководства для пациентов были составлены с учетом результатов анализа научной литературы, основанной на принципах доказательной медицины. В данном руководстве для пациентов Вы найдете рекомендации, которые наиболее важны с точки зрения пациента. Руководство для пациентов было составлено в сотрудничестве с нефрологами и в нем учитаны возможности системы здравоохранения Эстонии. Ясность текста руководства для пациентов и важность описываемых тем была оценена и со стороны пациентов, и обратная связь от них помогла пополнить данное руководство.
Руководство для пациентов предназначено для больных хронической болезнью почек, а также для их близких. В руководстве для пациентов объясняются сущность заболевания и его возможные причины, диагностика, виды лечения и возможные осложнения. Также в руководстве стараются ответить на вопросы о питании и ежедневном образе жизни.
Хроническая болезнь почек является медленно протекающим заболеванием и на начальных стадиях не вызывает у пациента особенно много жалоб.
 В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. Если у Вас диагностирована хроническая болезнь почек, то может случиться, что в Ваш образ жизни и режим питания нужно ввести изменения, чтобы удержать почечную функцию на должном уровне. Вы сами можете сделать очень много, чтобы помочь лечению.
В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. Если у Вас диагностирована хроническая болезнь почек, то может случиться, что в Ваш образ жизни и режим питания нужно ввести изменения, чтобы удержать почечную функцию на должном уровне. Вы сами можете сделать очень много, чтобы помочь лечению.
|
Обычно у человека две почки, которые напоминают по форме фасоль и прилегают к задней брюшной стенке под ребрами. Обе почки имеют размер сжатого мужского кулака.
Здоровые почки:
- занимаются удалением из тела конечных продуктов обмена веществ и лишней жидкости
- помогают удерживать кровяное давление под контролем
- помогают вырабатывать красные кровяные тельца
- помогают сохраняться костям здоровыми
Почки делают нечто подобное – они удерживают, оставляют необходимые вещества в организме, но в то же время фильтруют из организма ненужные ему вещества. Конечные продукты обмена веществ, которые отфильтровывают почки, появляются в организме в ходе процессов расщепления, связанных с питанием, питьем, приемом лекарств, и нормальной мышечной работой.
В каждой почке находится около миллиона маленьких фильтров, которые называются клубочками. В клубочках формируется первичная моча, которая протекает через небольшие канальцы, где часть жидкости всасывается обратно. Функциональной единицей почки является нефрон – специфическая структура, состоящая из клубочка и системы канальцев. Нефроны удаляют из крови остаточные вещества и излишнюю жидкость в виде мочи в почечную лоханку, далее моча переносится в мочеточники, а после этого – в мочевой пузырь.
В случае хронической почечной болезни ухудшаются почечные функции – почки больше не могут фильтровать в достаточной степени остаточные вещества и очищать кровь. Способность почек к фильтрованию оценивают на основании специального показателя — скорости клубочковой фильтрации (СКФ).
Хроническая болезнь почек является медленно протекающим заболеванием и на начальных стадиях не вызывает у пациента особенно много жалоб. В группу заболеваний хронической болезнью почек входит целый ряд заболеваний почек, в случае которых почечная функция снижается в течение нескольких лет или десятилетий. При помощи своевременной диагностики и лечения можно замедлить и даже приостановить прогрессирование болезни почек.
В ходе международных исследований почечной функции у многих людей было обнаружено, что почти у каждого десятого было найдено нарушение работы почек в той или иной степени.
Тремя самыми распространенными причинами хронических почечных заболеваний являются диабет, повышенное кровяное давление и гломерулонефрит.
- Диабет – в случае данной болезни повреждаются разные органы, в том числе почки и сердце, а также кровеносные сосуды, нервы и глаза. При длительном диабетическом поражении почек у многих пациентов повышается кровяное давление и нужно применять соответствующее лечение.
- Повышенное кровяное давление (гипертония, первичная артериальная гипертензия) – в ходе гипертонии кровяное давление невозможно контро- лировать и оно начинает превышать пределы нормы (более 140/90 мм рт. ст.). Если такое состояние будет постоянным, оно может стать причиной хронического почечного заболевания, инсульта мозга или инфаркта мио- карда.
- Гломерулонефрит – заболевание, возникающее вследствие нарушения работы иммунной системы, в ходе которого фильтрационную функцию почек нарушает иммунное воспаление. Болезнь может поражать только почки, а может распространяться на весь организм (васкулиты, волчаночный нефрит). Гломерулонефрит часто сопровождается повышенным кровяным давлением.
Многие другие состояния могут стать причиной хронической почечной болезни, например:
- наследственные заболевания – как, например, поликистозная болезнь почек, вследствие которой на протяжении лет в почках возникает большое количество кист, которые повреждают функционирующую почечную ткань и поэтому развивается почечная недостаточность. Другие наследственные заболевания почек встречаются значительно реже (синдром Альпорта, болезнь Фабри и др.)
- проблемы, обусловленные препятствиями, находящимися в почках и моче- выводящих путях – как, например, врожденный порок мочеточника, камни в почках, опухоли или увеличение предстательной железы у мужчин
- повторные инфекции мочевыводящих путей или пиелонефриты.
Хроническая болезнь почек может развиться в любом возрасте. Самый большой риск заболеть возникает у тех людей, у который присутствуют один или несколько следующих факторов риска:
- диабет
- повышенное кровяное давление
- у членов семьи ранее встречались болезни почек
- возраст старше 50 лет
- длительное потребление лекарств, которые могут повредить почки
- лишний вес или ожирение
Если хроническая болезнь почек прогрессирует, то в крови повышается уровень содержания конечных продуктов обмена веществ. Это, в свою очередь, является причиной плохого самочувствия. Могут возникнуть разные проблемы со здоровьем – такие как повышенное кровяное давление, малокровие (анемия), болезни костной ткани, преждевременное обызвествление сердечно-сосудистой системы, изменение цвета, состава и объема мочи (см. Осложнения хронической болезни почек).
При прогрессировании болезни основными симптомами могут быть:
- слабость, чувство обессиленности
- одышка
- проблемы со сном
- отсутствие аппетита
- сухая кожа, зуд кожи
- мышечные спазмы, особенно по ночам
- отеки в ногах
- отеки вокруг глаз, особенно по утрам
Таблица 1. Стадии тяжести болезни почек
| Стадия тяжести |
Описание | СКФ |
| 1 | Имеет место повреждение почек (альбуминурия или белок в моче), но при этом СКФ в пределах нормы. |
СКФ > 90 мл/мин |
| 2 | Небольшое снижение СКФ | СКФ 60–89 мл/мин |
| 3A 3B |
Умеренное снижение СКФ (возникают ранние симптомы почечной недостаточности) | СКФ 45-59 мл/мин СКФ 30-44 мл/мин |
| 4 | Тяжелое снижение СКФ (т.е. стадия предиализа, возникают поздние симптомы почечной недостаточности). | СКФ 15-29 мл/мин |
| 5 | Конечная, терминальная стадия почечной недостаточности (возникает уремия, необходима почечно-заместительная терапия). |
СКФ |
|
Анализ крови: скорость клубочковой фильтрации (СКФ) и уровень креатинина в сыворотке. Креатинин является одним из тех конечных продуктов обмена белка, уровень которого в крови зависит от возраста, пола, объема мышечной массы, питания, физической активности, от того, какие продукты перед сдачей пробы (например, было съедено много продуктов из мяса), а также некоторых лекарств. Креатинин выделяется из организма через почки, а если работа почек замедляется, то уровень креатинина в плазме крови увеличивается. Определение уровня креатинина само по себе недостаточно для диагностики хронической болезни почек, поскольку ее значение начинает превышать верхний предел нормы только тогда, когда СКФ уменьшилась в два раза. СКФ рассчитывается при помощи формулы, включающей четыре параметра, которые учитывают показание уровня креатинина, возраст, пол и расу пациента. СКФ показывает, на каком уровне находится способность почек к фильтрации. В случае хронической болезни почек показатель СКФ показывает стадию тяжести болезни почек (см. таблицу 1).
Анализ мочи: в моче определяется содержание альбумина, кроме этого опре- деляется отношение к друг другу значений альбумина и креатинина в моче. Альбумин — это такой белок в моче, который обычно попадает в мочу в минимальных количествах. Даже небольшое увеличение уровня альбумина в моче у некоторых людей может быть ранним признаком начинающейся болезни почек, особенно у тех, у кого есть диабет и повышенное кровяное давление. В случае нормальной функции почек альбумина в моче должно быть не больше чем 3 мг/ ммоль (или 30 мг/г). Если выделение альбумина увеличивается еще больше, то это уже говорит о болезни почек. Если выделение альбумина превышает 300 мг/г, то в мочу выделяются и другие белки и это состояние называют протеинурией.
|
Если после получения результатов анализа мочи у врача появится подозрение, что имеет место болезнь почек, то дополнительно проводится повторный анализ мочи на альбумин. Если альбуминурия или протеинурия обнаруживается повторно в течение трех месяцев, то это говорит о хронической болезни почек. Дополнительные обследования
Ультразвуковое обследование почек: при диагностике хронической болезни почек является обследованием первичного выбора. Ультразвуковое обследование позволяет оценивать форму почек, их размер, расположение, а также определить возможные изменения в ткани почек и/или другие отклонения, которые могут препятствовать нормальной работе почек. Ультразвуковое обследование почек не требует специальной подготовки и не имеет рисков для пациента.
При необходимости и при подозрении на урологическое заболевание могут назначить ультразвуковое обследование мочевыводящих путей (а также анализ остаточной мочи), для мужчин могут назначить и ультразвуковое обследование предстательной железы и направить на консультацию к урологу. При необходимости и при подозрении на гинекологическое заболевание женщину направляют на консультацию к гинекологу.
Такие диагностические обследования, как магнитно-резонансная томография, компьютерная томография и ангиография используются для диагностики и лечения разных заболеваний и травм. Во многих случаях используются внутривенные и внутриартериальные контрастные вещества (с содержанием йода или гадолиния), что позволяет увидеть исследуемые органы или кровеносные сосуды.
Если Вам назначили обследование с контрастным веществом, то нужно определить свою СКФ.
Вместе с лечащим врачом Вы сможете обсудить и оценить пользу или вред своему здоровью. Если обследование все же необходимо провести, соблюдайте следующие правила подготовки:
- За день до обследования и день после обследования пейте много жидкости (воду, чай и др.). Если Вы находитесь на лечении в больнице, то Вам через вену инфузионным путем введут необходимое количество жидкости. При нахождении на больничном лечении после обследования с контрастным веществом (в течение 48-96 часов) обычно назначается определение уровня креатинина в крови для оценки почечной функции. В амбулаторном обследовании с контрастным веществом Вашу почечную функцию сможет оценить Ваш семейный врач.
- Обсудите со своим лечащим врачом вопросы о том, какие лекарства нельзя принимать до обследования с контрастным веществом. Некоторые лекарства (антибиотики, лекарства против повышенного давления и др.) вместе с контрастными веществами начинают действовать как яд. За день до и день после обследования ни в коем случае нельзя принимать метформин – лекарство от диабета.
- Между двумя обследования с контрастным веществом при первой же воз- можности нужно оставить достаточно времени, что контрастное вещество, которое использовали при первом обследовании, успело выйти из организма. Важно исключать повторные обследования с большим объемом контрастного вещества.
Иногда контрастное вещество может повредить работу почек. Самым большим риском является повреждение почек именно у больных хронической болезнью почек. Существует два редко встречающихся, но очень серьезных заболевания, которые могут возникнуть вследствие введения контрастного вещества: нефро- патия и нефрогенный системный фиброз.
Что такое нефропатия, возникшая вследствие введения контрастного вещества? Нефропатия, возникшая вследствие введения контрастного вещества, встре- чается редко, она может возникнуть у примерно 6% пациентов. Риск заболеть особенно высок у диабетиков, а также у людей с хронической болезнью почек.
В случае нефропатии, вызванной контрастным веществом, возникает резкое снижение функции почек в течение 48-72 часов после обследования. В боль- шинстве случае это состояние проходит и человек поправляется, но в редких случаях могут возникнуть серьезные проблемы как в почках, так и в сердечно- сосудистой системе.
Что такое нефрогенный системный фиброз? Нефрогенный системный фиброз является очень редким, но тяжелым заболеванием, которое повреждает кожу и другие органы. Нефрогенный системный фиброз представлен у некоторых пациентов с хронической болезнью почек на последних стадиях развития (4%), которые прошли магнитно-резонансную томографию с контрастным веществом, включающим гадолиний. Болезнь может развиться в течение периода от 24 часов до 3 месяцев начиная со дня проведения с контрастным веществом, включающим гадолиний.
Данное заболевание является очень редким и у людей с легким нарушением функций почек или с нормальной функцией почек возникновение нефрогенного системного фиброза замечено не было.
|
Возможности лечения хронической болезни почек зависят от стадии тяжести болезни почек, от сопутствующих заболеваний и других проблем со здоровьем.
Лечение может включать в себя:
- Лечение повышенного кровяного давления
- Лечение диабета
- В случае лишнего веса – его снижение.
- Изменение образа жизни: здоровое питание, уменьшение количества по- требляемой соли, достаточная физическая активность, отказ от курения, ограничение потребления алкоголя (см. Чем Вы сами можете помочь лечению?).
- Лечение диализом и пересадка почки в случае хронической болезни почек на последних стадиях тяжести развития (стадия тяжести 5).
- Психологическая консультация и поддержка.
Диастолическое давление или нижнее значение давления, означает уровень давления крови в момент, когда сердце находится в моменте расслабления.
Повышенное кровяное давление (гипертония) является распространенным заболеванием и часто сам человек не знает, что его показатель давления выше нормы. При прогрессировании болезни основными симптомами могут быть:
• головная боль
• учащенное сердцебиение
• усталость
• нарушение равновесия
Нелеченое повышенное давление может стать причиной поражения почек, заболеваний сердечно-сосудистой системы, инсульта или глазных болезней. Повышенное кровяное давление может стать причиной повреждения почечных артерий и снизить функциональную способность почек. Почки с поврежденными артериями больше не могут выводить из организма конечных продуктов обмена веществ или излишнюю жидкость. Из-за излишней жидкости давление начинает повышаться еще больше.
Важно удерживать давление крови в пределах нормы. Независимо от возраста давление крови не должно превышать 140/90 мм рт.ст..
Если у Вас есть хроническая болезнь почек и присутствуют дополнительные факторы риска (например альбуминурия, диабет, заболевания сердечно- сосудистой системы), то давление крови нужно удерживать на уровне 130/80 мм рт.ст..
Лучшим способом для измерения кровяного давления и для удержания его под контролем является самостоятельное измерение кровяного давления на дому (и в аптеке) при помощи аппарата для измерения кровяного давления.
Обсудите план лечения со своим лечащим врачом. При необходимости врач направит Вас на контрольное обследование к кардиологу или глазному врачу. Кроме приема лекарств в виде таблеток и контроля кровяного давления важную роль в лечении играет здоровый образ жизни (см. Чем Вы сами можете помощь лечению?).
Лечение диабета в случае хронической болезни почек
Что такое диабет?
Диабет является хронической болезнью, в ходе которой содержание сахара в крови превышает нормальные показатели. Также возникают нарушения обмена углеводов, жиров и белков. В норме у здорового человек поджелудочная железа выделяет инсулин в количестве, достаточном для уравновешивании уровня содержания сахара в крови. В случае диабета выделение инсулина из поджелудочной железы нарушается и инсулина выделяется слишком мало или его выделение прекращается. Поэтому начинает расти уровень сахара в крови. Такое состояние начинает нарушать работу мышц и многих других органов, в том числе почек, сердца, кровяных сосудов, нервов и глаз.
Диабет I типа
Обычно начинается в детстве и возникает, если организм не может продуцировать инсулин в нужном количестве. Для удержания уровня сахара в крови под контро- лем всегда используется лечение инсулином.
Диабет II типа
Может формироваться медленно и сначала без симптомов. Причинами развития диабета II типа преимущественно являются наследственность (наличие заболе- вания у близких родственников), излишний вес, метаболический синдром (повышенное давление, ожирение в поясничной области, повышенное кровяное давление), а также диабет беременных. Если у человека диабет II типа, его организм по-прежнему продуцирует инсулин, но его уровень очень низок или его нельзя использовать правильным способом.
В случае диабета II типа уровень сахара иногда возможно удерживать под контролем при помощи правильного питания/диеты или физической активности, но обычно все же необходимо лечение таблетками и/или инсулином.
Для профилактики повреждения почек и/или при замедления прогрессирования заболеваний очень важно удерживать уровень сахара в крови под контролем. По результатам многих обследований лучшее значение гликированного гемоглобина (HbA1c) у людей с диабетом было 53 ммоль/моль или менее 7%.
Уровень крови в крови можно измерить самостоятельно при помощи глюкометра. Так Вы сможете сами измерить уровень сахара в крови и следить за удержанием его на правильном уровне. Спросите совета и дополнительной информации у своего семейного врача/медсестры, эндокринолога или мед- сестры, специализирующейся на диабете.
Для измерения уровня сахара в крови лучше всего подходит время перед едой (натощак) или через 1,5-2 часа после приема пищи. Ниже приведены рекомендуемые значения уровня сахара в крови.
| Сахар в крови (ммоль/л) | В норме | Слишком высокий |
| До еды | > 6,5 | |
| 1,5–2 часов после еды | > 8,0 | |
| Гликогемоглобин HbA1C (в %) | > 8,0 | |
| Гликогемоглобин HbA1C (в ммоль/моль) | > 64 |
|
Что нужно знать о лекарствах, если у Вас хроническая болезнь почек?
Лекарства от гипертонии
В случае хронической почечной болезни для лечения гипертонии используются ингибиторы ангиотензинпревращающего фермента (АПФ) – эналаприл, рами- прил, фозиноприл, каптоприл и др., или блокаторы рецепторов ангиотензина II (БРА) — например, валсартан, тельмисартан, лосартан, олмесартан, кандесартан. Исследования показали, что данные лекарства задерживают прогрессирование хронической болезни почек.
В то же время данные лекарства повышают риск возникновения гипрекалиемии (содержание калия в сыворотке крови поднимается на опасный уровень), риск увеличивается при одновременном употреблении обоих групп лекарств. Риск гиперкалиемии увеличивается в связи с уменьшением показателем почечной функции (СКФ).
Всем людям с хронической болезнью почек рекомендуются регулярные проверки уровня СКФ у семейного врача или другого лечащего врача, частота проверок зависит от функций почек и сопутствующих рисков.
Лекарства против диабета
Первичным выбором лекарств при лечении диабета II типа является метформин. Метформин применяют с целью контроля уровня сахара в крови и уменьшения содержания холестерина, и кроме этого он уменьшает риск возникновения сердечно- сосудистых заболеваний. В случае хронической болезни почек из-за нарушенной функции почек присутствует риск возникновения ацидоза, обусловленного приемом лекарств.
Если Ваш СКФ от 30 до 45 мл/мин/1,73 м2 (стадия G3B), то дозу принимаемого метформина нужно уменьшить, если Ваш СКФ меньше 30 мл/мин/1,73 м2 (стадия G4–G5), то прием лекарства нужно уменьшить и использовать для этого другие лекарства. Обсудите план лечения со своим лечащим врачом.
Другие распространенные лекарства, которые используют для лечения разных заболеваний
Статины
Статины используются для профилактики заболеваний сердечно-сосудистых заболеваний. Статины уменьшают содержание холестерина в крови. Использование статинов у пациентов с хронической болезнью почек дает хорошие результаты при профилактике серьезных сердечно-сосудистых заболеваний.
Аспирин
Аспирин часто используют в первичной профилактике сердечно-сосудистых заболеваний. Аспирин обладает разжижающим кровь свойством и поэтому вместе с потреблением аспирина повышается риск кровотечений. Если у Вас есть какое-либо заболевание сердечно-сосудистой системы, то при приеме аспирина Вы должны оценить вместе с врачом соотношение возможной пользы и риска кровотечения, при этом надо учитывать состояние своего здоровья и сопутствующие заболевания.
Нестероидные противовоспалительные средства
Если Вы регулярно употребляете нестероидные противовоспалительные средства (НПВС) — например, ибупрофен, напроксен, диклофенак или целекоксиб, то желательно проводить проверку функции почек не реже раза в год. Избегайте прием НПВС, если Ваш показатель СКФ слишком низок (до 30 мл/мин/1,73 м2). Не принимайте НПВС вместе с аспирином. Если кардиолог назначил Вам аспирин, проконсультируйтесь с врачом, какие лекарства для лечения болезней суставов и лечения боли можно будет безопасно принимать вместе с ним.
Дигоксин
Дигоксин — это широко используемое лекарство для лечения сердечной недостаточности и определенных типов нерегулярной сердечной деятельности. В случае хронической болезни почек дигоксин нужно принимать осторожно и учитывать состояние почечной функции. При уменьшении почечной функции концентрация дигоксина в крови может увеличится и вследствие этого может возникнуть накопление дигоксина в организме.
Антибиотики
Аминогликозиды являются антибиотиками определенного типа, которые используются для лечения разнообразных бактериальных заболеваний (например воспаление легких, острый бронхит и другие воспалительные заболевания). Использование аминогликозидов является распространенной причиной токсического повреждения почек, возникающего из-за приема лекарств (нефротоксических лекарств). Иногда все же прием аминогликозидов необходим. Аминогликозиды назначает врач, который при помощи анализа крови контро- лирует и концентрацию лекарства в крови.
Витамин D
До начала приема витамина D обязательно проконсультируйтесь со своим семейным или лечащим врачом. В случае недостатка витамина D и хронической болезни почек желателен прием витамина D, исходя из определенного уровня содержания витамина D (25-OH).
Чтобы избежать передозировки витамина D, нужно отслеживать уровень витамина D в крови, частоту контрольных обследований назначает семейный врач.
| Уровень витамина D в сыворотке: | |
| авитаминоз | |
| 25–50 nmol/L | тяжелый гиповитаминоз |
| 50–75 nmol/L | гиповитаминоз |
| > 75 nmol/L | достаточный уровень |
| > 300 nmol/L | токсичный уровень |
Источник: Haiglate Liit
При приеме витамина D могут возникнуть побочные действия, которые могут зависеть от стадии тяжести хронической болезни почек (излишнее количество кальция в крови, быстрое прогрессирование хронической болезни почек и др.).
|
Осложнения хронической болезни почек
Возникновение осложнений хронической болезни почек зависит напрямую от тяжести нарушения функций почек, что может быть обнаружено при помощи определения уровня СКФ и числовых показателей альбуминурии/протеинурии. При уменьшении СКФ осложнения встречаются чаще и они становятся более тяжелыми.
Основные осложнения:
- Недоедание, одной из причин которого может быть недостаточное количество калорий и/или белка в пище.
- Метаболический ацидоз – это нарушение кислотно-щелочного баланса, причиной которого является нарушенная работа почек. Почки не фильтруют достаточно крови и из-за этого уменьшается выделение кислоты (ионов водорода).
- Содержание в крови калия начинает превышать норму (гиперкалиемия), если выделение калия уменьшается из-за нарушения функций почек. Причиной этого может быть потребление продуктов с большим содержанием калия и прием лекарств, которые нарушают выделение калия (например, ингибиторы ангиотензинпревращающего фермента, блокаторы рецепторов ангиотензина II, диуретики и др).
- Нарушения баланса минеральных веществ (недостаток кальция и витамина D и излишнее содержание фосфора) и болезни костной системы (ренальная остеодистрофия). Риск появления заболеваний костной системы больше всего тогда, когда хроническая болезнь почек достигает стадии тяжести 3a-5. Уровень в крови фосфора, витамина D и кальция оценивается при проведении анализа крови.
Заболевания костной системы являются частыми осложнениями хронической болезни почек, поскольку из-за повреждения почек из организма через кровь не выделяются излишние фосфаты и таким образом возникает гиперфункция паращитовидной железы (увеличивается уровень гормона паращитовидной железы – паратгормона), что, в свою очередь, является причиной вымывания кальция из костей.
Такие нарушения баланса содержания кальция и фосфора приводят в случае отсутствия лечения к нарушению окостенения, болям в костях и переломам. В случае нарушения баланса кальция и фосфора образования костной ткани (кальцификаты) начинают покрывать внутренние органы и кровеносные сосуды, что является причиной нарушения функционирования данных органов.
- Анемия может возникнуть вследствие нарушенного эритропоэза (эритро- поэзом называют процесс образования красных кровяных телец или эритро- цитов) и низкого уровня железа в крови.
- Заболевания сердечно-сосудистой системы, которые способствуют дисли- пидемии (увеличение содержания холестерина в крови и изменение его структуры).
Хроническая болезнь почек часто сопровождается заболеваниями сердца. Из-за небольшой физической активности, неправильного питания и лишнего веса может увеличиться уровень холестерина в крови, что в свою очередь, может повредить артериальные кровеносные сосуды во всех органах и увеличить риск появления сердечно-сосудистых заболеваний.
Анемия в случае хронической болезни почек
Если почки заболели или повреждены, они не продуцируют в достаточном количестве эритропоэтин (ЭПО). Эритропоэтин, выработанный почками, не- обходим для формирования в костном мозге красных кровяных телец (эритроцитов). Эритроциты занимаются транспортировкой кислорода в организме. Если почки не вырабатывают в достаточном количестве эритропоэтин, и из-за этого уменьшается количество эритроцитов, то начинает развиваться малокровие или анемия. Анемия возникает у большинства пациентов с хронической болезнью почек.
Другой распространенной причиной возникновения анемии является недостаточное содержание железа, витамина В и фолиевой кислоты.
Симптомы анемии:
- бледность
- чувство усталости
- нехватка энергии в ежедневной деятельности
- отсутствие аппетита
- нарушения сна
- снижение концентрации внимания
- головокружения и боли в голове
- учащенное сердцебиение
- одышка и нехватка воздуха
Анемия встречается чаще всего у пациентов:
- с умеренно и тяжело пораженной функцией почек (стадия тяжести хрони- ческой болезни почек 3 или 4)
- с конечной стадией почечной недостаточности (стадия тяжести 5)
Не у всех людей с хронической болезнью почек появляются симптомы анемии. Если у Вас хроническая болезнь почек, то для проверки на возможную анемию нужно определять уровень гемоглобина (Hb) в крови не реже одного раза в год. Гемоглобин является частью красных кровяных телец, которые переносят кислород по всему телу. При слишком низком уровне гемоглобина мы имеем дело с анемией — важно выяснить причину анемии, чтобы запланировать правильную схему лечения.
Лечение анемии зависит от видов вызывающих ее причин. Лечение анемии очень важно, так как оно помогает предупреждать заболевания сердца и возникновение других проблем со здоровьем. Если у Вас уже есть какое-либо заболевание сердца, то лечение анемии поможет уменьшить риск его прогрессирования.
Возможности лечения анемии:
- Специальное лечение лекарствами, стимулирующими эритропоэтин (ESA). Врач обсудит с Вами пользу и риски ESA до начала лечения и проконтролирует действие ESA во время лечения. Лечение ESA не всегда оправдано, иногда достаточно приема препаратов с железом.
- Железосодержащие препараты. Для большинства людей прием железо-содержащих препаратов безопасен. Если у Вас аллергия на некоторые лекарства, сообщите об этом врачу. В некоторых редких случаях побочными действиями препаратов железа могут быть низкое кровяное давление, тошнота, рвота, понос, и возникновение избытка железа в организме. Некоторые реакции могут быть опасными и повредить здоровью.
- Врач сделает анализ Вашей крови для контроля содержания в ней железа и вынесет решение по поводу более безопасного и правильного метода для приема препаратов с железом. Железо можно принимать как в виде еды, таблеток, так и через инъекции.
- Витамин B12 или фолиевая кислота. Эти препараты помогают сбалансировать лечение анемии. Для того, чтобы помочь обеспечить согласованное и безопасное лечение, врач может в случае хронической болезни почек и анемии порекомендовать Вам прием витамина В12 и фолиевой кислоты или добавить в Ваш рацион содержащие их продукты.
- Переливание крови. Если уровень гемоглобина в Вашей крови упадет на слишком низкий уровень, то Вам могут назначить переливание крови (красных кровяных телец). Красные кровяные тельца вводят в Ваш организм через вену и это увеличит их содержание в крови, что, в свою очередь, увеличит и снабжение организма кислородом.
|
Определите свой интервал здорового веса и старайтесь удерживать Ваш вес в его пределах. Интервал здорового веса можно легко рассчитать при помощи формулы индекса массы тела (ИМТ) (вес человека в килограммах делят на возведенный в квадрат рост человека в метрах). Лучше обсудить дополнительно с врачом, насколько действительны для Вас полученные значения.
Индекс массы тела:
- до 19 – недостаточная масса телa
- 19-24,9 – нормальный вес
- 25-29,9 – избыточная масса тела
- более 30 – ожирение
Натрий
Натрий – это минеральное вещество, которое помогает регулировать обмен жидкости между кровью и тканями в организме, функции нервной системы и сохранять кислотно-щелочной баланс. Излишний натрий влияет на объем жидкости в организме и это может быть причиной увеличения кровяного давления, а также отека ног. В случае хронической болезни почек нужно ограничить содержание натрия в пище.
Натрий находится в большом количестве в соли, а также в продуктах, в которые добавлена соль. Больше всего соли находится в готовых соусах (например соевый соус), в приправах (чесночная или луковая соль), в готовых продуктах (супы в банках, консервы, сухие супы, бульоны), в обработанных продуктах (например ветчина, бекон, колбасы, копченая рыба), в соленых снэках, картофельных чипсах, соленых орехах и печеньях, в большинстве продуктов быстрого приготовления.
Некоторые рекомендации для уменьшения потребления соли:
- Покупайте свежие продукты и готовьте из них дома.
- Выбирайте продукты с меньшим содержанием соли. Не используйте при приготовлении продуктов соли больше, чем одну щепотку.
- Избегайте добавления соли во время еды.
- При добавлении приправ используйте свежие или сушеные травы и пряности, лимонный сок, ароматический уксус.
- Не используйте заменители соли, если врач их не рекомендовал. Большинство заменителей соли содержит излишнее количество калия.
- Старайтесь не есть фастфуд и готовые продукты, так как они содержат много скрытой соли.
- Внимательно читайте этикетки, чтобы выбирать продукты с меньшим содержанием соли.
Белки
Белки необходимы для нормальной деятельности мышц и тканей, для заживания ран и борьбы с инфекциями. Белки могут быть животного и растительного происхождения. Для ежедневной деятельности необходимы оба вида белков. Источниками животных белков являются, например, яйца, рыба, курица, красное мясо, молочные продукты и сыр. Источниками растительных белков являются овощи и зерновые культуры, бобовые и орехи.
В случае хронической болезни почек потребление как слишком большого, так и слишком малого количества белка может ухудшить состояние Вашего здоровья. Сбалансированное потребление белков поможет Вам уменьшать как нагрузку на почки, так и содержание конечных продуктов обмена веществ в крови, и таким образом замедлить прогрессирование заболевания. В то же время белковые продукты нельзя полностью исключать из рациона, так как безбелковая диета может стать причиной слабости, усталости и недоедания. Врач поможет Вам определить, сколько белка должна содержать Ваша пища в зависимости от состояния функции почек. Если из-за хронической болезни почек в пище ограничено содержание белков, то это значит, что может существенно уменьшиться и источник калорий. В таком случае Вы должны получать недостающие калории из других источников, которые не содержат белка. Например, можно увеличить потребление углеводов или добавить в свой рацион растительные жиры.
Некоторые рекомендации для разумного потребления белков:
- Вы должны знать, какое количество белков Вы можете потреблять за один день.
- Изучите, какие продукты содержат белок и выберите среди них наиболее подходящие для Вас.
- Старайтесь съедать за один раз небольшое количество белка.
Калий
Калий является важным минеральным веществом, которое помогает правильной работе мышц, нервов и сердца. Слишком высокое или слишком низкое количество калия в крови может быть опасным для организма. Обычно излишний калий удаляется из организма через почки. Если хроническая болезнь почек прогрессирует, то уровень калия в крови начинает расти, поскольку почки не способны более выводить из организма излишний калий (см. “Осложнения хронической болезни почек”). Уровень в крови калия оценивается регулярно при проведении анализа крови. Если содержание калия в крови слишком низкое, Ваш врач может назначить заменители калия. В случае, если содержание калия слишком высокое, назначаются лекарства, которые могут сбалансировать уровень калия в крови. Содержание калия в организме можно успешно регулировать и при помощи изменения диеты.
Если Вы должны ограничить потребление продуктов, содержащих калий, то:
- Изучите, какие продукты содержат наибольшее и наименьшее количество калия и делайте выбор в сторону здорового рациона.
- Внимательно читайте этикетки, чтобы выбирать продукты, не содержащие хлорид калия.
Фосфор и кальций
Фосфор является минеральным веществом, играющим важную роль в функционировании клеток, в регуляции мышечной работы, деятельности мозга и нервной системы, в формировании зубов и костей. Фосфор получают прежде всего из продуктов животного происхождения. Здоровые почки выделяют из организма излишние фосфаты, но в случае хронической болезни почек на далеко зашедших стадиях почки могут не справляться с этой задачей.
Кальций является минеральным веществом, важным для формирования цельных, здоровых костей и зубов, для свертывания крови и для функционирования сердца и нервов. Несколько продуктов, которые являются хорошими источниками кальция, часто содержат слишком много фосфора.
Если содержание фосфора в крови слишком большое, то содержание кальция уменьшается и кальций вымывается из костей. Кальций начинает накапливаться в кровеносных сосудах, суставах, мышцах и сердце – там, где обычно он не должен быть (см. “Осложнения хронической болезни почек”).
Для того, чтобы предупредить вымывание кальция из костей и уменьшить уровень фосфатов в крови, нужно ограничить потребление продуктов, которые содержат в большом количестве фосфор (например молочные продукты, бобы, горох, орехи, семена, продукты из зерновых культур, кока-кола).
Врач может назначить Вам лекарства, которые называют фосфор-связывающими препаратами. Лекарство нужно принимать во время еды согласно назначенной врачом частоте. Лекарство связывает фосфор таким образом, что он не может попасть в кровь.
- В некоторые упакованные продукты добавляется фосфор. Чтобы избежать потребление излишнего фосфора, обязательно прочитайте этикетку.
Потребление жидкости
В случае легкой и умеренной стадии тяжести хронической болезни почек потребление жидкости обычно не ограничивают. Обсудите с врачом или медсестрой, сколько Вы должны потреблять жидкости. Если Вы чувствуете, что в теле начи- нает накапливаться жидкость и ноги опухают, обязательно проинформируйте об этом врача. Если болезнь почек все больше прогрессирует, может понадобится ограничение суточных объемов потребляемой воды.
Если врач предписал Вам ограниченное потребления жидкости, то:
- Уточните, какое максимальное количество жидкости Вы можете потреблять за сутки. Каждый день начинайте с наполнения кувшина разрешенным количеством воды. Если в течение дня Вы пьете также кофе или чай, вылейте из кувшина соответствующее количество жидкости. Если кувшин опустел, то это значит, что уже Вы использовали назначенный лимит жидкости.
- Нужно помнить, что многие твердые продукты также содержат жидкость, также нужно для расчета потребляемой жидкости необходимо учитывать и жидкость в супах.
- Старайтесь выбирать полезные здоровью напитки. Контролируйте содер- жание сахара, фосфора и кальция в напитках.
- Если иногда Вы едите консервы, то жидкость из консервов также учитывайте в расчете дневного лимита или сливайие лишнюю жидкость из консервной банки перед едой.
Если Вы вегетарианец
Если Вы вегетарианец, то oбязательно проинформируйте об этом своего врача. Диета вегетарианцев может содержать продукты со слишком большим количеством калия и фосфора, и, в то же время, содержать меньше белка. С каждодневной пищей нужно получать сбалансированное и правильно скомбинированное количество растительных белков и необходимое количество калорий. В то же время нужно держать под контролем уровень калия и фосфора в крови. Если еда недостаточно калорийна, то для производства энергии организм начинает потреблять белки.
|
Курение может оказывать серьезное долговременное действие на функции почек. Курение повреждает кровеносные сосуды. Люди с хронической болезнью почек чаще подвержены заболеваниям сердечно-сосудистой системы, чем здоровые люди. Курение играет при этом роль вспомогательного фактора риска. Если у Вас хроническая болезнь почек, то вместе с врачом нужно найти лучший способ бросить курить.
В случае хронической болезни почек потребление алкоголя не противопоказано полностью. Однако принимать алкоголь можно только в очень умеренных количествах. Излишнее потребление алкоголя может повредить печень, сердце и мозг и стать причиной серьезных проблем со здоровьем.
Женщинам не рекомендуется употреблять алкоголь в количестве более 1-2 единиц, а мужчинам – более 2-3 единиц за день. В течение одной недели по крайней мере три дня подряд нужно сделать безалкогольными. Одна единица алкоголя приравнивается с 10 граммами абсолютного алкоголя. Одной единицей является, например, крепкий алкогольный напиток (4 сл), рюмка вина (12 сл) или 250 мл 4% пива.
Физическая активность
Физическая активность и занятия спортом в случае хронической болезни почек не противопоказаны. Наоборот, достаточный объем физической активности помогает лучше справляться с болезнью.
Умеренная физическая активность важна, так как:
- дает Вам энергию
- улучшается сила и упругость мышц
- помогает Вам расслабиться
- помогает удерживать кровяное давление под контролем
- уменьшает содержание холестерина и триглицеридов в крови
- улучшает сон, делает его более глубоким
- помогает удерживать здоровый вес
- помогает предупреждать возникновение заболеваний сердца и диабета
- растет уверенность в себе и улучшается общее самочувствие
Каждый день Вы можете тренироваться только небольшой период времени, но влияние тренировки длится весь день. До начала регулярных тренировок обязательно поговорите со своим врачом. Врач может помочь Вам выбрать подходящие виды спорта исходя из Вашего состояния здоровья и раннего опыта тренировок. При необходимости лечащий врач направит Вас на консультацию к врачу восстановительной медицины.
Хорошо подходят аэробные тренировки – ходьба, скандинавская ходьба, походы, плавание, водная гимнастика, езда на велосипеде (как в помещениях, так и на открытом воздухе), езда на лыжах, аэробика или другая деятельность, где необходима работа большой группы мышц. Если предпочитаются более спокойные тренировки, то для этого хорошо подходит йога.
Если Вы ранее не занимались спортом регулярно, то начинайте с легких тренировок, которые длятся 10-15 минут в день. Постепенно увеличивая нагрузку, Вы можете увеличить продолжительность тренировки до 30-60 минут и Вы тренироваться в большинстве дней недели. Начните свою тренировку с разминки и заканчивайте растяжкой, эти упражнения помогут Вам предупредить травмы. Старайтесь встроить свой график тренировок в план дня — тренировки можно проводить, например, утром или вечером. После основного приема пищи нужно подождать с тренировкой примерно один час. Также не рекомендуется проводить тренировки непосредственно перед сном (приблизительно один час).
Самым простым способом контролировать то, насколько Вам подходит трени- ровка:
- во время тренировки Вы должны быть способны говорить с компаньоном без одышки.
- в течение приблизительно одного часа после тренировки пульс должен восстановиться, самочувствие должно обычным. Если данные пункты не выполнены, то в следующий раз нужно тренироваться в более спокойном режиме
- мышцы не должны болеть настолько, чтобы это было препятствием для следующей тренировки
- интенсивность тренировки должна быть на уровне удобной нагрузки
И все же есть некоторые знаки, говорящие о том, что Вы должны отказаться от тренировок или прервать их:
- чувствуете себя очень уставшим
- во время тренировки возникает одышка
- чувствуете боль в груди, частота сердцебиений учащается внезапно или становится нерегулярной.
- чувствуете боль в животе
- в мышцах ног возникают спазмы
- возникает головокружение или сонливость
Помните, что регулярная физическая активность не дает “разрешение” на неконтролируемое потребление продуктов, которые должны быть ограничены. Диета и тренировка должны действовать совместно. Если Вы чувствуете, что кроме увеличения физической активности вырос и Ваш аппетит, обсудите это с врачом или диетологом. Они помогут изменить рацион так, чтобы количество потребляемых калорий было бы достаточным.
|
Человек может рассердиться, обвинять других и отрицать ситуацию – это первичные нормальные эмоции, но по прошествии некоторого времени человек должен начать признавать болезнь и привыкнуть к ней. После этого уже можно справится с необходимыми изменениями жизни, исходящих из хронической болезни почек. Если негативные чувства остаются сильными на протяжении времени и являются причиной ежедневных проблем, о них обязательно нужно рассказать врачу. На приеме у врача легче говорить о том, что является причиной физического неудобства: усталость, плохое самочувствие, головокружение и др. О своих чувствах всегда говорить сложнее и этого стараются избегать. Забота о психологическом состоянии также важна, признание своих чувств и воз- можность высказаться о них позволяют нам освободиться от них, и врач сможет найти возможность Вам помочь.
Стресс в основном появляется из-за изменений, которые нужно вводить в свою жизнь: менять рацион питания, зависимый от состояния почечной функции, привыкнуть к заболеванию, помнить о приеме лекарств. Вы можете получить много новой информации одновременно, и понимание ее может быть сложным. Лучший способ справиться со стрессом – признать, что проблема существует, ей нужно заниматься и это займет время. Общее плохое самочувствие и усталость (как физическая, так и эмоциональная) могут в какой-то момент довольно частыми. Вы можете чувствовать себя усталым и легко уязвимым вплоть до слез. Может быть представлено несколько симптомов – например, раздражительность, потеря личности, потеря интереса к происходящему вокруг, проблемы со сном. Эмоциональное истощение является причиной общей усталости. Такое состояние может возникнуть и прогрессировать медленно и практически незаметно. Если чувство печали уже становится отчаянным или безнадежным, из-за усталости нет больше мотивации делать что-либо, и такое состояние длится дольше чем 2 недели, то нужно проинформировать об этом врача.
Не смотря на то, что Вы не можете изменить диагноз, со своей стороны Вы можете сделать много для того, чтобы лучше справиться с болезнью:
- Обратите внимание на свои эмоции, не отрицайте их. Даже если Вы думаете, что эти эмоции не связаны с болезнью, расскажите о них, так как удержание в себе эмоций увеличивает стресс. Поделитесь ими с людьми, которым Вы доверяете – близкими, друзьями, своим врачом, медсестрой. Никто не может читать Ваши мысли, но люди всегда могут прийти Вам на помощь.
- Находите и читайте информацию о хронической болезни почек и о ее лечении, будьте активны при принятии решений, касающихся плана лечения. Не бойтесь задавать вопросы. До визита к врачу запишите все свои возникшие вопросы. Многие пациенты признают, что информированность о своей болезни и лечении помогает им чувствовать себя задействованным в процессе лечения. Если Вам кажется, что Вы не можете запомнить всю сказанное доктором, возьмите с собой на прием близкого человека или запишите полученную важную информацию.
- Старайтесь активно менять свой образ жизни и придерживайтесь реко- мендаций врача.
- Позаботьтесь о себе. Порадуйте себя любимыми занятиями: слушайте успокаивающую музыку, читайте любимую литературу или журналы, посещайте театр, совершайте прогулки на природе. Совершенно нормально сообщать людям о том, что Вы чувствуете, что не хотите и не успеваете участвовать в социальной деятельности.
- Если Вы чувствуете, что не хотите говорить о своих тревогах и обсуждать их, ведите дневник. Иногда запись своих мыслей помогает лучше справиться со своими чувствами и это в какой-то момент может облегчить и разговоры о них.
- При необходимости нужно прибегнуть к профессиональной помощи. В случае постоянных социальных проблем и перепадов настроения спросите врача, к какому специалисту Вы должны обратиться.
- Принимайте помощь, если Вы нуждаетесь в ней. Если люди предлагают помощь, значит они действительно хотят Вам помочь. Это придает им уверенность в том, что они участвуют в Вашей жизни и Вы нуждаетесь в них. Ваши близкие и друзья могут быть основным опорным пунктом Вашей поддержки.
- Местные объединения пациентов с хронической болезнью почек или группы поддержки являются хорошими местами для общения с другими пациентами. Там Вы можете получить и практические советы, обучающие курсы и эмо- циональную поддержку.
Свободное время и отпуск
Не отказывайтесь от своих любимых занятий и хобби. Они помогут Вам расслабиться, держать контакт с друзьями и отвлечься. Вы сами можете решить, насколько много Вы хотите говорить о своей болезни. Отдых является важным, так как это то время, которое Вы можете провести со своими близкими вдалеке от ежедневных обязанностей. Если Вы планируете путешествие, проинформируйте об этом врача. Проконтролируйте, сделаны ли Вам необходимые анализы, запасены ли все необходимые лекарства, и узнайте, в какие медицинские учреждения при необходимости можно будет обратиться.
Возможность работы является для всех людей важным источником хорошей самооценки и удовлетворенности своей жизнью. Диагноз хронической болезни почек еще не значит, что Ваша трудоспособность потеряна вплоть до того момента, когда заболевание начнет непосредственно влиять на деятельность, связанную с работой и ежедневными обязанностями (например, ограничения во время заместительного лечения для почек, которые становятся необходимыми в последних стадиях тяжести хронической болезни почек). Конечно, Вы должны обсудить с врачом и допустимые в случае Вашей болезни продолжительность рабочих часов и виды работы (например, поднятие тяжести). Ваш лечащий врач сможет направить Вас на прием к врачу восстановительного лечения, который научит Вас правильным движениям или рабочим приемам. Вашего работодателя нужно проинформировать о том, нуждаетесь ли Вы в изменениях рабочего режима.
Медицинское страхование В Эстонии действует система медицинского страхования, работающая на принципах солидарного страхования. Принцип солидарности означает, что все лица, имеющие медицинскую страховку, получают одинаковую медицинскую помощь, независимо от объема их денежного вклада, личных медицинских рисков или возраста. Право на медицинское страхование есть у людей, которые являются постоянными жителями Эстонии или находятся в Эстонии на основании срочного вида на жительство, или права на жительство, если за них выплачивается социальный налог. Кроме этих категорий, право на медицинское страхование имеют дети в возрасте до 19 лет, школьники, студенты, военнослужащие срочной службы, беременные, безработные, находящиеся в отпуске по уходу за ребенком, супруги-иждивенцы, пенсионеры, опекуны инвалидов, лица с частичной или отсутствующей трудоспособностью и лица, заключившие договор о добровольном страховании. Расходы на лечение застрахованного человека оплачивает Больничная касса. Статус медицинского страхования Вы можете проконтролировать на государственном портале www.eesti.ee в рубрике “Данные о медицинском страховании и семейном враче”.
Денежные компенсации Больничная касса платит застрахованным лицам многие денежные компенсации, такие как компенсации по нетрудоспособности, дополнительная компенсация за лекарства и компенсации за услуги лечение зубов и искусственного оплодотворения. Подробную информацию о денежных компенсациях Вы можете прочитать на интернет-странице http://haigekassa.ee/ru/cheloveku/denezhnye-kompensacii Лекарства, медицинские вспомогательные средства и вспомогательные средстваЛьготные лекарства
Не смотря на то, что лекарства сейчас очень дорогие, часть их стоимости помогает компенсировать Больничная касса. Льготная скидка на лекарства, т.е. полная и частичная оплата лекарств является одним из способов обеспечения населения доступными по цене лекарствами. Это помогает избегать такой ситуации, когда человек не может начать необходимое лечение из-за слишком высокой цены на него. При покупке каждого рецепта покупатель должен оплатить обязательную долю самофинансирования, которая зависит от льготной ставки на данном рецепте. Ее величина составляет около 1-3 евро. К оставшейся части цены рецепта применяется льготная ставка согласно проценту выписанного рецепта. Таким образом покупатель дополнительно к обязательной доле финансирования платит и оставшуюся после вычета льготы часть цены. В случае, если для данного лекарства установлена предельная цена и цена покупаемого лекарства превышает предельную цену, то кроме доли обязательного финансирования и доли, оставшейся после вычета льготы, покупатель должен оплатить и часть цены, превышающей предельную цену. Последнюю долю называют часть стоимости рецепта, оплату которой невозможно избежать при выборе дорогой лекарственной упаковки. Покупатель рецепта при рациональном выборе лекарства с таким же действующим веществом, но со стоимостью не выше предельной цены может сэкономить значительные суммы.
Медицинские вспомогательные средстваБольничная касса компенсирует застрахованным необходимые медицинские вспомогательные средства, которые используются на дому и с помощью которых можно лечить болезни и травмы или применение которых препятствует углублению болезни. Потребность в медицинских вспомогательных средствах оценивает лечащий врач и оформляет дигитальную карту для приобретения медицинского вспомогательного средства со льготой. Для покупки медицинского вспомогательного средства нужно обратиться в аптеку или в фирму, заключившую договор с Больничной кассой и предоставить взятый с собой документ, удостоверяющий личность.
Подробную информацию о льготных лекарствах и медицинских вспомогательных средствах Вы можете прочитать на интернет-странице.
Вспомогательные средства можно купить или взять в прокат на основании личной карты вспомогательных средств.
Основанием ходатайства о получении личной карты вспомогательных средств является справка от врача или потребность в вспомогательном средстве, которое было установлено реабилитационной группой специалистов. Потреб- ность во вспомогательном средстве не должна быть зафиксирована в справке врача или реабилитационном плане с точностью кода ISO, но должна быть записана в понятной для всех форме. Из нее должно быть ясно, в каком именно вспомогательном средстве нуждается человек. В случае некоторых вспомогательных средств (например протезы голени, инвалидные кресла, инвароллеры и др.) потребность смогут определить только врач-специалист или реабилитационная группа специалистов.
Точную информацию по поводу вспомогательных средств Вы можете найти на интернет-странице.
Оценка работоспособности Начиная с 1 января 2017 года вместо нетрудоспособности оценивается трудоспособность. Трудоспособность и/или порок здоровья определяют индивидуально для каждого человека соответственно его состоянию здоровья. Трудоспособность оценивает касса по безработице и порок здоровья определяет департамент социального страхования.
Оценка трудоспособности — это окончательное установление трудоспособ- ности человека, при этом учитывается состояние здоровья человека и оценка своей трудоспособности самим человеком. Касса по безработице подтверждает частичную трудоспособность или ее отсутствие на срок до пяти лет, до не дольше года вступления в пенсионный возраст. Дополнительную информацию об оценке трудоспособности Вы можете найти на интернет-странице кассы по безработице.
Определение порока здоровья
Порок, недостаток здоровья – это возникшая по причине состояния здоровья ущербность или отклонение, в случае которых у человека возникают препятст- вия и проблемы со способностью справится с ежедневной деятельностью и участием в жизни общества.
Ходатайствовать об установлении порока здоровья возможно, если:
- из-за проблем со здоровьем Вам трудно справиться с ежедневной деятел ностью и участвовать в жизни общества
- по сравнению с Вашими ровесниками Вы чаще нуждаетесь в руководстве, контроле и помощи
- About Chronic Kidney Disease: a Guide for Patients. National Kidney Foundation. 2013–2014.
- Chronic Kidney Disease (CKD). National Institute of Diabetes and Digestive and Kidney Diseases.
- Description of High Blood Pressure.
- Diabeet. Patsiendi infomaterjal. Ida-Tallinna Keskhaigla.
- D-vitamiinist. Patsiendijuhend. TÜ Kliinikum 2014.
- End Stage Renal Disease. New Patient Education Manual 2012. Carolinas HealthCare System Renal Services. Charlotte, North Carolina.
- Kidney Disease Education. DaVita Inc.
- Hidden Health Risks. Kidney Disease, Diabetes, and High Blood Pressure. National Kidney Foundation, 2014.
- Kroonilise neeruhaiguse ennetus ja käsitlus, RJ-N/16.1-2017 Ravijuhendite nõukoda. 2017.
- Kuidas tervislikult toituda.
- Living with Kidney Disease A comprehensive guide for coping with chronic kidney Disease. Second edition. Ministry of Health and Kidney Health New Zealand. 2014. Wellington: Ministry of Health.
- National Kidney Foundation. A to Z Health Guide.
- Rosenberg, M., Luman, M., Kõlvald, K., Telling, K., Lilienthal K., Teor, A., Vainumäe, I., Uhlinova, J., Järv, L. (2010). Krooniline neeruhaigus – vaikne ja salajane haigus. Tartu Ülikooli Kirjastus.
- Sprague, S.M. (2012). The value of measuring Bone Mineral Density in CKD non-dialysis & dialysis patients. Compact Renal.
- The Emotional Effects of Kidney Failure.
- Täiskasvanute kõrgvererõhktõve patsiendijuhend, PJ-I/4.1-2015 Ravijuhendite Nõukoda. 2015
- Virtanen, J. Metaboolne atsidoos. Eesti Arst 2016; 95 (10): 650–655.
Анализы в медицинском центре ЛабСтори, запись на прием к врачу онлайн
Описание анализа
Анализ на количество креатинина в крови позволяет выяснить особенности работы почек – диализ, клубочковую функцию, наличие заболеваний в острой и хронической форме. Он представляет собой продукт метаболизма креатина и фосфокреатина, потому присутствие фиксируется только в мышечной ткани.
Такой анализ совместно с лабораторным исследованием количества мочевины в крови позволяет с высокой точностью диагностировать преренальную азотемию. При ее постренальной форме числовой показатель креатинина повысится не только в крови, но и в моче. Количество креатинина также находится в зависимости от возраста человека, его веса, телосложения – показатели для каждого будут индивидуальны, потому что в некоторых случаях нормальный уровень креатинина не является свидетельством отличной работы почек. Для исследований используется кинетический колориметрический тест.
Показания к проведению
Тест на количество данного вещества в крови необходим с целью:
-
диагностики состояния работы почек;
-
исследования заболеваний скелетной мускулатуры;
-
подтверждения/исключения сердечно-сосудистой недостаточности;
-
дополнительного обследования перед хирургическим вмешательством.
Факторы, влияющие на результаты анализа
Качество и достоверность пройденного теста может поставить под сомнение гемолиз, избыток мышечной массы в теле, хилез пробы, прием сульфабромфталеина, фенолсульфатфталеина.
Врач, назначающий исследование
Тест на креатинин назначает уролог, нефролог, эндокринолог, инфекционист, терапевт, гинеколог, кардиолог.
Подготовка к анализу
Непосредственно перед забором крови нельзя есть, из питья разрешается только очищенная вода. За сутки до анализа стоит ограничить употребление жареной пищи с высоким содержанием жира, отменить алкоголь, полностью исключить прием лекарственных препаратов. Ограничить за день до обследования интенсивные физические нагрузки и по возможности отменить прохождение разного рода диагностических исследований – флюорографии, рентгена, УЗ-обследования.
Интерпретация результатов
Все полученные результаты отдельно несут информационный характер, оцениваются в комплексе с заключениями других исследований. Трактовкой должен заниматься лечащий врач, не пренебрегайте консультацией с ним. Референсные значения количества креатинина в крови для детей до 12 месяцев – 35-2 ммоль/л, от 1 до 14 лет – 45-105 ммоль/л. Для женщин возрастом от 14 лет – 58-96 ммоль/л, для мужчин от 14 до 50 лет – 74-110 ммоль/л, после 50 лет – 72-127 ммоль/л.
Смотреть пример результата
№AN22CRE, Креатинин для собак и кошек: показатели, норма
Креатинин является конечным продуктом деградации креатинина и креатинфосфата, которые присутствуют в основном в мышечной ткани и являются важнейшими энергетическими субстратами.
- Преаналитика
- Интерпретация результата
- Референсные значения
В биосинтезе креатинина участвуют аргинин, глицин и метионин, из которых в почках в результате трансаминирования образуется гликоциамин (гуанидинацетат), который выходит в кровь и попадает в печень, где завершается биосинтез креатинина. Превращение гликоциамина в креатинин происходит при участии ферментов и витамина В12. Из печени креатинин вновь попадает в кровоток и используется мышечной и другими тканями. В ходе этого процесса небольшое количество креатинина, как правило, фильтруется почками, и таким образом появляется в моче. При обильной мясной диете или при употреблении креатинина для улучшения спортивных результатов уровень его в крови и моче может возрастать.
Креатининурия является патофизиологическим критерием обширной миопатии (например, на поздней стадии голодания, избытке глюкокортикоидов, тиреотоксикозе, при плохо контролируемом сахарном диабете). Также креатининурия может появиться у растущих молодых животных, у самок во время беременности и сразу после родов.
Выведение креатинина из организма происходит в основном путем почечной экскреции, в результате клубочковой фильтрации. Количество образующегося в организме и экскретируемого креатинина относительно постоянно, зависит от мышечной массы и, в целом, менее подвержено влиянию экстраренальных факторов, чем азот мочевины. Однако, у некоторых видов животных бактерии ободочной кишки могут осуществлять катаболизм креатинина и влиять на его концентрацию в сыворотке крови. Креатинин не реабсорбируется в почечных канальцах, и когда скорость клубочковой фильтрации снижается, уровень креатинина в плазме растет.
Повышение концентрации креатинина (азотемия) может быть результатом любого расстройства, которое вызывает снижение скорости клубочковой фильтрации (СКФ) и/или снижение почечного кровотока. Уровень плазменного креатинина также может увеличиваться при тяжелой тубулярной дисфункции. Небольшое количество креатинина секретируется проксимальными канальцами нефрона у кобелей. Креатинин плазмы является лучшим маркером клубочковой дисфункции, чем мочевина. Эти два показателя не всегда одновременно увеличиваются, и их отношение не всегда является линейным. Изменение концентрации креатинина и мочевины в плазме крови вызывается существенным снижением почечной функции (то есть снижением СКФ на 40%-60%, что будет приводить к удвоению значений этих показателей в плазме крови).
Креатинин равномерно распределяется во всех жидкостях организма, но диффундирует медленнее, чем мочевина. Примерно четыре часа необходимо для уравновешивания концентрации креатинина (по сравнению с полутора часами для мочевины). Такая особенность может помочь при диагностике некоторых патологических состояний.
Преаналитика:
Образец стабилен при комнатной температуре одну неделю, при хранении в холодильнике (+2ºС…-8 ºС) – до одного месяца, при замораживании (-18 ºС и ниже) – неопределенно долгое время.
Интерпретация:
Результаты исследования содержат информацию исключительно для врачей. Диагноз ставится на основании комплексной оценки различных показателей, дополнительных сведений и зависит от методов диагностики.
Единицы измерения: мкмоль/л.
Собаки: 34-124 мкмоль/л, крупные – до 136 мкмоль/л.
Кошки: 44-160 мкмоль/л.
Лошади: 80-180 мкмоль/л.
КРС: 62-162 мкмоль/л.
МРС: 106 -168 мкмоль/л.
Хорьки: 35-78 мкмоль/л – альбиносы; 18-53 мкмоль/л – темные.
При интерпретации результатов исследования уровень креатинина в крови следует сопоставлять с показателем относительной плотности мочи. При гиперстенурии, когда относительная плотность мочи > 1,030 (у собак) или > 1,035 (у кошек), предполагают преренальную азотемию (снижение почечной перфузии). Если азотемия ренального происхождения (первичное заболевание почек), наблюдается изостенурия при относительной плотности мочи в пределах 1,008-1,012, или отмечается снижение удельного веса мочи (1,012-1,030). Постренальная азотемия обычно коррелирует с гипостенурией.
Борзые породы собак (например, грейхаунд) имеют более высокие значения креатинина в плазме крови. У котят до 2-месячного возраста уровень креатинина в крови обычно выше, чем у взрослых животных. Увеличение креатинина не всегда является специфическим показателем заболевания почек и может изменяться под влиянием экстраренальных заболеваний.
Повышение показателя:
Преренальные:
Снижение СКФ/почечного кровотока:
- Гиповолемия (снижение кровяного давления, дегидратация).
- Сердечная недостаточность.
- Шоковое состояние.
Увеличение продукции креатинина (незначительное повышение):
- Потребление красного мяса.
- Увеличение катаболизм белка.
Ренальные:
- Острая и хроническая почечная недостаточность.
Воспаление/инфекция:
- Гломерулонефрит, пиелонефрит, тубулоинтерстициальный нефрит, лептоспироз, гемолитико-уремический синдром.
Действие токсических веществ:
- Этиленгликоля, аминогликозидов.
- Миоглобина.
- Фенилбутазона, цисплатина, растений (например, пасхальных лилий, винограда, изюма), тяжелых металлов.
- Гипергликемия.
- Амилоидоз.
- Гидронефроз.
- Врожденная гипоплазия или аплазия.
Постренальные:
- Обструкция нижних отделов мочевыводящих путей.
- Истечение мочи из мочевыводящих путей (разрыв мочевого пузыря или мочеиспускательного канала, травмы мочеточников или обструкция лоханочно-мочеточникового сегмента).
Понижение показателя:
Увеличение СКФ/тока крови через почки:
- Беременность.
- Гипертиреоидизм.
- Кахексия.
Часто не имеет клинической значимости.
Креатин моногидрат — для чего нужен и как принимать
Креатин (креатин моногидрат) – это природное вещество, необходимое для работы мышц. Оно поступает с пищей и вырабатывается организмом из аминокислот, затем разносится кровью и запасается в мышцах. В организме взрослого мужчины массой 70 кг содержится 100-140 граммов креатина.
Открытие креатина
Впервые креатин был выделен в первой половине XIX века, а в начале следующего столетия были проведены научные эксперименты, доказывающие, что регулярное употребление вещества увеличивает мышечную силу. Тогда же был обнаружен «фосфокреатин» – объединенные молекулы креатина и фосфата, которые, накапливаясь в организме, улучшают обмен веществ. Наиболее эффективной формой креатина был признан его моногидрат – спаренные молекулы креатина и воды.
Победное шествие креатина в спорте начинается в 1992 году после публикации исследования шведского врача Эрика Халтмана. Он доказал, что ежедневное употребление 20 граммов креатина моногидрата увеличивает содержание креатина в мышцах на 20%. Еще через год в авторитетном издании о спортивной медицине была опубликована статья об эффективном применении креатина шведскими спортсменами. Более поздние исследования показали, что для результата не нужно принимать 20 граммов креатина, а достаточно 5-7 граммов в сутки. Но эффективность креатина всегда только подтверждалась.
С этого времени моногидрат креатина стал популярной пищевой добавкой у спортсменов всего мира. Креатин не включен в список запрещенных допинговых препаратов, а значит, может применяться на любых соревнованиях.
Важно помнить, что креатин не является незаменимой добавкой – он вырабатывается в организме из аминокислот (глицин, метионини, аргинин), поэтому нет необходимости обязательно получать норму креатина из пищевых добавок. В спортивном питании креатин получают химическим путем в лабораториях, но в этом нет ничего страшного. Процесс, который происходит в организме, воспроизводят в лаборатории и получается тот же креатин, не менее натуральный.
Для чего нужен креатин?
При совершении любого движения тратится энергия, она появляется из АТФ (Аденозинтрифосфат) – универсального источника энергии в организме. АТФ в клетках всегда примерно одинаковое количество, его невозможно увеличить, но возможно быстро восстанавливать затраты. Эту функцию выполняет креатин, он помогает поддерживать уровень АТФ. Благодаря креатину возрастает силовая выносливость и эффективность силовых тренировок.
Спортсменам
Креатин помогает выдерживать короткие нагрузки при максимальной интенсивности, поэтому необходим спринтерам и силовикам. Эффективен в боевых и игровых видах спорта с частыми ускорениями: футбол, баскетбол, хоккей и т.п.
В видах спорта на выносливость (например, в беге на длинные дистанции) креатин малоэффективен – он не увеличивает общую выносливость. Дополнительный прием креатина спортсменами на выносливость обоснован, если нужно увеличить силу мышц. В период сборов с большим количеством силовых тренировок креатин даст положительный эффект.
Вегетарианцам
Мясо – главный источник природного креатина, а его нехватка вредит здоровью. Поэтому вегетарианцам рекомендуется принимать небольшие дозы креатина для поддержания здоровья.
В медицине
Креатин используется в медицине для реабилитации больных, находившихся долгое время без движения.
Польза креатина
- Увеличивает силовую выносливость
На креатин-фосфатном синтезе мышцы могут работать 6-15 секунд. За счет увеличения запасов креатина в мышцах, длительность взрывной работы увеличивается на 20-30%.
При переходе с креатин-фосфатного обеспечения энергией на гликолиз, начинается закисление. Но и тут выручает креатин – он оттягивает момент закисления до 1 – 1,5 минут.
- Увеличивает мышечную массу и силу
Увеличение мышечной массы и силы идет опосредованно благодаря увеличению работоспособности. Креатин помогает дольше работать на тренировках, поэтому мышцы растут быстрее. При этом важно не путать отеки с набором мышечной массы. Креатин задерживает воду и увеличивает клетки в размерах. Мышца становится “надутой”.
Важно! Действие креатина, как и любого другого спортивного питания, соответствует нагрузке. При работе в зале на массу он поможет массонабору. Из лыжника, легкоатлета, велосипедиста, пловца креатин не сделает “качка”, но ускорит восстановление и увеличит мощность мышц.
- Улучшает рельефность мускулатуры
Прием препарата позволяет улучшить рельефность мышц. Это связано как с повышением выносливости на тренировках, так и с задержкой воды – чем больше запас креатина в мышцах, тем более она содержит воды и выглядит более крупной.
- Служит буфером молочной кислоты
Всем знакомое ощущение жжения после тренировок служит сигналом, что в мышцах накопилась молочная кислота. Креатин способен сдержать выделение молочной кислоты и уменьшить время восстановления после тренировки.
- Защищает сердечно-сосудистую систему
Помогает восстанавливать сердечную мышцу после инфаркта, при аритмии и ишемии. Способствует восстановлению сосудов. Защищает сердечную мышцу при работе в условиях недостатка кислорода.
- Защищает центральную нервную систему
Помогает развитию мозга и всей нервной системы. Улучшает проводниковую функцию нервной системы и сократительную функцию мышц, в том числе сердечной.
- Нормализует уровень холестерина в крови
Креатин в продуктах таблица
| Продукт | Содержание креатина в граммах на 1 кг |
| Треска | 3 |
| Сельдь | 6-10 |
| Лосось | 4,5 |
| Тунец | 4 |
| Говядина | 4,5 |
| Свинина | 5 |
| Молоко | 0,1 |
| Фрукты, ягоды, овощи, орехи | 0,02 |
Какой креатин лучше?
Выгоднее и качественнее креатин моногидрат в порошке. Креатин в порошке почти всегда дешевле капсул и таблеток. К тому же он лучше усваивается. Именно моногидрат креатина – самая эффективная добавка. Наиболее изученная форма креатина – все эффекты и рекомендации связаны именно с ней.Остальные формы креатина – это креатин моногидрат + что-то еще. Многие бренды пытаются изобрести свой вид креатина и подать его как научный прорыв. Это не более чем маркетинг. Ни одна из этих форм не показала лучшей эффективности в сравнении с моногидратом.
Мы предпочитаем известные и проверенные бренды:
Есть и другие хорошие бренды, но мы доверяем этим. Кстати, он находятся в верхушке большинства мировых рейтингов спортивного питания.
Как принимать креатин в порошке?
Способы приема креатина одинаковы для всех форм: таблеток, капсул, порошков. Главное – принимать нужную дозировку.
Существует два основных способа принимать креатин
- С загрузочной и поддерживающей фазами. Загрузочная фаза длится 3-7 дней. В течение первой фазы необходимо принимать по 0,2-0,3 грамма креатина на 1 кг массы тела – около 20-25 граммов в сутки. Поддерживающий режим длится 20-25 дней. В этот период нужно принимать по 2 грамма креатина в сутки.
- Обычный способ без загрузки. По 3-7 граммов креатина каждый день в течение курса. Оптимально разбить дозу на количество приемов пищи в сутки. Например, по 1 грамму 4 раза в день.
Мы рекомендуем пользоваться вторым способом и принимать моногидрат ежедневно одинаковыми порциями. Это снизит риск побочных эффектов и сэкономит ваши деньги. Так же в некоторых исследованиях есть информация, что в сутки организм усваивает не более 5-7 граммов креатина в сутки, остальное будет выведено печенью и почками.
Сколько принимать креатин?
На данный момент нет исследований долгосрочного приема креатина, поэтому его лучше принимать курсами 1 месяцу. После этого сделать 1 месяц перерыва.
Когда принимать креатин?
Не нужно принимать креатин перед тренировкой – вещество вызывает обезвоживание и нарушает водно-солевой баланс. Также бессмысленно употребление креатина в перерыве между упражнениями.
Прием креатина никак не привязан к тренировкам, поэтому принимайте его просто до или после еды. Креатин лучше усваивается с чем-то сладким, поэтому лучше пить моногидрат с соком, протеином или гейнером. Важно, чтобы с креатином в организм поступило не менее стакана жидкости.
Побочные эффекты креатина
Не принимайте креатин в больших дозах! Он создает повышенную нагрузку на печень, почки, желудок и кишечник. Все побочные эффекты у здоровых людей проявляются после многократного превышения дозы креатина.
- Задержка жидкости в организме
Людям со склонностями к отекам нельзя принимать креатин, потому что он нарушает водно-солевой обмен. Здоровым людям во время приема креатина нужно пить много воды, чтобы избежать обезвоживания – мышцы забирают воду на себя и организму не хватает жидкости.
- Желудочные расстройства
Из-за нарушения водно-солевого баланса могут возникать расстройства пищеварения. Избыток креатина не всосется в кишечнике и вытянет на себя воду, результатом будет понос. Причина не в качестве креатина, как начинают думать многие, а в его избытке.
- Токсическое воздействие на печень и почки
Избыток креатина остается циркулировать в крови, проходит через печень и почки, создает на них нагрузку. Потенциальный вред могут нанести дозы в 20 и более граммов креатина в сутки. Имеющим проблемы с печенью и почками лучше отказаться от дополнительного приема креатина и получать его только из пищи. Дополнительным приемом белка можно помочь организму вырабатывать свой креатин.
Где купить качественный креатин?
Креатин – самое популярное спортивное питание. Купить его можно в любом магазине спортивного питания. Мы предпочитаем заказывать креатин из США с сайта iHerb.com. Кстати, по нашему промо-коду MIK0651 получите 5% скидку на заказ, даже если вы уже заказывали с этого сайта.
Видео о креатине
Видео с канала CMT Бориса Цацулина.
Занимайтесь спортом, двигайтесь и путешествуйте! Если нашли ошибку или хотите обсудить статью – пишите в комментариях. Мы всегда рады общению. 🙂
Причины, симптомы и время обращения за помощью
Высокий уровень креатинина может указывать на одно из нескольких основных состояний здоровья, требующих лечения. После лечения основной причины уровень креатинина должен вернуться к норме.
Креатинин — продукт жизнедеятельности мышц. В здоровом организме почки фильтруют креатинин из крови и выводят его с мочой. Высокий уровень креатинина может указывать на проблемы с почками.
В этой статье мы исследуем, что такое креатинин и что может вызывать его высокий уровень.Мы также смотрим на симптомы высокого креатинина, когда беспокоиться об уровне креатинина и варианты лечения.
Креатинин является побочным продуктом нормальной работы мышц. Это метаболит креатинфосфата, который мышцы используют в качестве источника энергии.
Чем больше у человека мышечная масса, тем выше уровень креатинина. По этой причине у мужчин, как правило, выше уровень креатинина, чем у женщин.
Основной способ, которым организм удаляет креатинин из крови, — это фильтрация через почки, а затем выведение с мочой.
Уровни креатинина, которые эксперты считают нормальными, могут различаться в разных больницах и лабораториях.
Согласно British Medical Journal , обычный референсный диапазон для креатинина сыворотки составляет 60–110 микромолей на литр (мкмоль / л), или 0,7–1,2 миллиграмма на децилитр (мг / дл), для мужчин и 45–90 мкмоль / л (0,5–1,0 мг / дл) для женщин.
Если креатинин выше этих уровней, врачи могут счесть его высоким.
Однако их решение будет зависеть от чьей-либо мышечной массы и некоторых других факторов, таких как возраст, пол и уровень гидратации.
Врачи берут образец крови для определения уровня креатинина. Затем они используют формулу для оценки клиренса креатинина.
В некоторых случаях они могут также попросить человека собрать всю мочу в течение 24 часов и принести ее в лабораторию.
Затем врач может сравнить уровень креатинина в моче и крови. Эти результаты показывают, сколько креатинина почки выводят из организма и насколько хорошо они функционируют.
Высокий уровень креатинина обычно указывает на то, что почки не работают должным образом.Возможные причины этой дисфункции:
Помимо функции почек, несколько других факторов могут временно поднять уровень креатинина выше нормы. К ним относятся обезвоживание и потребление большого количества белка — либо из пищевых источников, либо из пищевых добавок.
Упражнения высокой интенсивности также могут увеличить некоторые биомаркеры крови, включая креатинин.
Человек, проходящий тест на креатинин, должен сообщить врачу, принимает ли он какие-либо лекарства, голодает или придерживается диеты, богатой белком.
Некоторые лекарства могут вызвать временное повышение уровня креатинина в сыворотке или повредить почки.
Некоторые состояния здоровья также могут повредить эти органы, что приведет к повышению уровня креатинина. К этим состояниям относятся:
Люди с высоким уровнем креатинина могут испытывать различные симптомы в зависимости от причины.
Лекарственная токсичность
Антибиотики, сердечно-сосудистые препараты, диуретики и некоторые другие лекарства могут вызывать повреждение почек и влиять на их работу.
Симптомы включают:
- задержку жидкости
- чувство слабости или усталости
- спутанность сознания
- тошнота
- одышка
- нерегулярное сердцебиение
- боль в груди
почечная инфекция (пиелонефрит)
нелеченная почка инфекция может повредить почки, а в крайних случаях даже вызвать почечную недостаточность.
Люди могут испытывать следующие симптомы:
- лихорадка или озноб
- боль в спине, боку или паху
- мутная, темная, кровянистая или зловонная моча
- частое болезненное мочеиспускание
- тошнота и рвота
Гломерулонефрит
Волчанка, синдром Гудпасчера и инфекции могут вызывать гломерулонефрит, который может привести к повреждению и отказу почек.
Возможные симптомы включают:
- высокое кровяное давление
- кровь или белок в моче
- пузырчатая или пенистая моча из-за высокого уровня белка
- отек лодыжек и лица
диабет
у людей с диабетом , уровень сахара в крови может стать слишком высоким, что приведет к проблемам со здоровьем, включая заболевание почек.
Симптомы диабета 1 типа могут развиваться внезапно, но симптомы диабета 2 типа проявляются постепенно.
При обоих типах диабета симптомы могут включать:
- повышенная жажда и аппетит
- частое мочеиспускание
- усталость
- нечеткое зрение
- медленно заживающие раны
- онемение или покалывание рук и ног
высокое кровяное давление
Измерения высокого кровяного давления показывают, что сила притока крови к стенкам артерий слишком высока.
Высокое кровяное давление может повредить кровеносные сосуды, окружающие почки, нарушить функцию почек и, в свою очередь, вызвать высокий уровень креатинина.
Многие люди с высоким кровяным давлением не испытывают никаких симптомов, и врачи могут обнаружить проблему только во время регулярного обследования состояния здоровья.
Болезнь сердца
Атеросклероз, застойная сердечная недостаточность и другие состояния, поражающие сердце, также могут влиять на функцию почек.
Симптомы сердечных заболеваний зависят от конкретного типа этого состояния, но могут включать:
- боль в груди (стенокардия)
- одышка
- тошнота
- усталость и слабость
- нерегулярное сердцебиение
- отек в ноги или ступни
Закупорка мочевыводящих путей
Если мочевыводящие пути заблокированы почечными камнями, опухолями или увеличенной простатой, моча может накапливаться в почках, что приводит к гидронефрозу.
Симптомы могут включать:
- боль в спине или боку
- тошнота и рвота
- болезненное мочеиспускание
- кровь в моче
- лихорадка
почечная недостаточность
Почечная недостаточность означает, что почки перестали работать. Он может быть острым с быстрым появлением симптомов или хроническим, когда симптомы развиваются с течением времени.
Люди должны следить за этими симптомами, которые могут указывать на острую почечную недостаточность:
- отек стоп и лодыжек
- слишком много или слишком мало мочи
- затрудненное дыхание
- тошнота и рвота
- нерегулярное сердцебиение
- спутанность сознания
- слабость
При хронической почечной недостаточности могут присутствовать следующие симптомы:
- нарушение сна
- зуд
- отсутствие аппетита
- мышечные спазмы
Любой, у кого появляются какие-либо новые и необъяснимые симптомы, следует проконсультироваться с врачом.Особенно важно обратиться за советом, если симптомы указывают на заболевание почек, диабет или проблемы с сердцем.
Быстрое обращение за медицинской помощью и лечением может предотвратить усугубление проблемы со здоровьем.
Лечение повышенного уровня креатинина зависит от основной причины.
Когда инфекция почек ответственна за высокий уровень креатинина, лечение антибиотиком должно вернуть его к норме.
Аналогичным образом, если повышенный уровень креатинина вызван высоким кровяным давлением, прием лекарств для лечения этого также должен снизить уровень креатинина.
В зависимости от причины врачи могут также порекомендовать изменить повседневные привычки, например уменьшить потребление белка и увеличить количество пищевых волокон. Такие корректировки могут помочь кому-то управлять уровнем креатинина.
Прогноз для людей с высоким уровнем креатинина зависит от причины.
У тех, кто испытывает временное повышение уровня креатинина, любые симптомы обычно должны быстро исчезнуть после соответствующего лечения основного состояния.
Люди, которые могут успешно контролировать свой диабет или высокое кровяное давление, также должны заметить положительное влияние на здоровье почек и уровень креатинина.
Если у кого-то есть почечная недостаточность, ему могут потребоваться лекарства и диализ, чтобы отфильтровать токсины и продукты жизнедеятельности из крови. Врач также может порекомендовать пересадку почки.
Если почки не функционируют должным образом, уровень креатинина в крови может повыситься.
Несколько факторов могут вызвать высокий уровень креатинина.Эти факторы варьируются от диеты и лекарств до основных заболеваний.
Уровни должны вернуться в нормальное состояние после лечения основной проблемы.
Любому, кто испытывает какие-либо симптомы, связанные с высоким уровнем креатинина, следует обратиться к врачу.
Своевременное лечение может уменьшить любое потенциальное повреждение почек и повысить вероятность полного выздоровления.
Причины, симптомы и время обращения за помощью
Высокий уровень креатинина может указывать на одно из нескольких основных состояний здоровья, требующих лечения.После лечения основной причины уровень креатинина должен вернуться к норме.
Креатинин — продукт жизнедеятельности мышц. В здоровом организме почки фильтруют креатинин из крови и выводят его с мочой. Высокий уровень креатинина может указывать на проблемы с почками.
В этой статье мы исследуем, что такое креатинин и что может вызывать его высокий уровень. Мы также смотрим на симптомы высокого креатинина, когда беспокоиться об уровне креатинина и варианты лечения.
Креатинин является побочным продуктом нормальной работы мышц. Это метаболит креатинфосфата, который мышцы используют в качестве источника энергии.
Чем больше у человека мышечная масса, тем выше уровень креатинина. По этой причине у мужчин, как правило, выше уровень креатинина, чем у женщин.
Основной способ, которым организм удаляет креатинин из крови, — это фильтрация через почки, а затем выведение с мочой.
Уровни креатинина, которые эксперты считают нормальными, могут различаться в разных больницах и лабораториях.
Согласно British Medical Journal , обычный референсный диапазон для креатинина сыворотки составляет 60–110 микромолей на литр (мкмоль / л), или 0,7–1,2 миллиграмма на децилитр (мг / дл), для мужчин и 45–90 мкмоль / л (0,5–1,0 мг / дл) для женщин.
Если креатинин выше этих уровней, врачи могут счесть его высоким.
Однако их решение будет зависеть от чьей-либо мышечной массы и некоторых других факторов, таких как возраст, пол и уровень гидратации.
Врачи берут образец крови для определения уровня креатинина.Затем они используют формулу для оценки клиренса креатинина.
В некоторых случаях они могут также попросить человека собрать всю мочу в течение 24 часов и принести ее в лабораторию.
Затем врач может сравнить уровень креатинина в моче и крови. Эти результаты показывают, сколько креатинина почки выводят из организма и насколько хорошо они функционируют.
Высокий уровень креатинина обычно указывает на то, что почки не работают должным образом.Возможные причины этой дисфункции:
Помимо функции почек, несколько других факторов могут временно поднять уровень креатинина выше нормы. К ним относятся обезвоживание и потребление большого количества белка — либо из пищевых источников, либо из пищевых добавок.
Упражнения высокой интенсивности также могут увеличить некоторые биомаркеры крови, включая креатинин.
Человек, проходящий тест на креатинин, должен сообщить врачу, принимает ли он какие-либо лекарства, голодает или придерживается диеты, богатой белком.
Некоторые лекарства могут вызвать временное повышение уровня креатинина в сыворотке или повредить почки.
Некоторые состояния здоровья также могут повредить эти органы, что приведет к повышению уровня креатинина. К этим состояниям относятся:
Люди с высоким уровнем креатинина могут испытывать различные симптомы в зависимости от причины.
Лекарственная токсичность
Антибиотики, сердечно-сосудистые препараты, диуретики и некоторые другие лекарства могут вызывать повреждение почек и влиять на их работу.
Симптомы включают:
- задержку жидкости
- чувство слабости или усталости
- спутанность сознания
- тошнота
- одышка
- нерегулярное сердцебиение
- боль в груди
почечная инфекция (пиелонефрит)
нелеченная почка инфекция может повредить почки, а в крайних случаях даже вызвать почечную недостаточность.
Люди могут испытывать следующие симптомы:
- лихорадка или озноб
- боль в спине, боку или паху
- мутная, темная, кровянистая или зловонная моча
- частое болезненное мочеиспускание
- тошнота и рвота
Гломерулонефрит
Волчанка, синдром Гудпасчера и инфекции могут вызывать гломерулонефрит, который может привести к повреждению и отказу почек.
Возможные симптомы включают:
- высокое кровяное давление
- кровь или белок в моче
- пузырчатая или пенистая моча из-за высокого уровня белка
- отек лодыжек и лица
диабет
у людей с диабетом , уровень сахара в крови может стать слишком высоким, что приведет к проблемам со здоровьем, включая заболевание почек.
Симптомы диабета 1 типа могут развиваться внезапно, но симптомы диабета 2 типа проявляются постепенно.
При обоих типах диабета симптомы могут включать:
- повышенная жажда и аппетит
- частое мочеиспускание
- усталость
- нечеткое зрение
- медленно заживающие раны
- онемение или покалывание рук и ног
высокое кровяное давление
Измерения высокого кровяного давления показывают, что сила притока крови к стенкам артерий слишком высока.
Высокое кровяное давление может повредить кровеносные сосуды, окружающие почки, нарушить функцию почек и, в свою очередь, вызвать высокий уровень креатинина.
Многие люди с высоким кровяным давлением не испытывают никаких симптомов, и врачи могут обнаружить проблему только во время регулярного обследования состояния здоровья.
Болезнь сердца
Атеросклероз, застойная сердечная недостаточность и другие состояния, поражающие сердце, также могут влиять на функцию почек.
Симптомы сердечных заболеваний зависят от конкретного типа этого состояния, но могут включать:
- боль в груди (стенокардия)
- одышка
- тошнота
- усталость и слабость
- нерегулярное сердцебиение
- отек в ноги или ступни
Закупорка мочевыводящих путей
Если мочевыводящие пути заблокированы почечными камнями, опухолями или увеличенной простатой, моча может накапливаться в почках, что приводит к гидронефрозу.
Симптомы могут включать:
- боль в спине или боку
- тошнота и рвота
- болезненное мочеиспускание
- кровь в моче
- лихорадка
почечная недостаточность
Почечная недостаточность означает, что почки перестали работать. Он может быть острым с быстрым появлением симптомов или хроническим, когда симптомы развиваются с течением времени.
Люди должны следить за этими симптомами, которые могут указывать на острую почечную недостаточность:
- отек стоп и лодыжек
- слишком много или слишком мало мочи
- затрудненное дыхание
- тошнота и рвота
- нерегулярное сердцебиение
- спутанность сознания
- слабость
При хронической почечной недостаточности могут присутствовать следующие симптомы:
- нарушение сна
- зуд
- отсутствие аппетита
- мышечные спазмы
Любой, у кого появляются какие-либо новые и необъяснимые симптомы, следует проконсультироваться с врачом.Особенно важно обратиться за советом, если симптомы указывают на заболевание почек, диабет или проблемы с сердцем.
Быстрое обращение за медицинской помощью и лечением может предотвратить усугубление проблемы со здоровьем.
Лечение повышенного уровня креатинина зависит от основной причины.
Когда инфекция почек ответственна за высокий уровень креатинина, лечение антибиотиком должно вернуть его к норме.
Аналогичным образом, если повышенный уровень креатинина вызван высоким кровяным давлением, прием лекарств для лечения этого также должен снизить уровень креатинина.
В зависимости от причины врачи могут также порекомендовать изменить повседневные привычки, например уменьшить потребление белка и увеличить количество пищевых волокон. Такие корректировки могут помочь кому-то управлять уровнем креатинина.
Прогноз для людей с высоким уровнем креатинина зависит от причины.
У тех, кто испытывает временное повышение уровня креатинина, любые симптомы обычно должны быстро исчезнуть после соответствующего лечения основного состояния.
Люди, которые могут успешно контролировать свой диабет или высокое кровяное давление, также должны заметить положительное влияние на здоровье почек и уровень креатинина.
Если у кого-то есть почечная недостаточность, ему могут потребоваться лекарства и диализ, чтобы отфильтровать токсины и продукты жизнедеятельности из крови. Врач также может порекомендовать пересадку почки.
Если почки не функционируют должным образом, уровень креатинина в крови может повыситься.
Несколько факторов могут вызвать высокий уровень креатинина.Эти факторы варьируются от диеты и лекарств до основных заболеваний.
Уровни должны вернуться в нормальное состояние после лечения основной проблемы.
Любому, кто испытывает какие-либо симптомы, связанные с высоким уровнем креатинина, следует обратиться к врачу.
Своевременное лечение может уменьшить любое потенциальное повреждение почек и повысить вероятность полного выздоровления.
Причины, симптомы и время обращения за помощью
Высокий уровень креатинина может указывать на одно из нескольких основных состояний здоровья, требующих лечения.После лечения основной причины уровень креатинина должен вернуться к норме.
Креатинин — продукт жизнедеятельности мышц. В здоровом организме почки фильтруют креатинин из крови и выводят его с мочой. Высокий уровень креатинина может указывать на проблемы с почками.
В этой статье мы исследуем, что такое креатинин и что может вызывать его высокий уровень. Мы также смотрим на симптомы высокого креатинина, когда беспокоиться об уровне креатинина и варианты лечения.
Креатинин является побочным продуктом нормальной работы мышц. Это метаболит креатинфосфата, который мышцы используют в качестве источника энергии.
Чем больше у человека мышечная масса, тем выше уровень креатинина. По этой причине у мужчин, как правило, выше уровень креатинина, чем у женщин.
Основной способ, которым организм удаляет креатинин из крови, — это фильтрация через почки, а затем выведение с мочой.
Уровни креатинина, которые эксперты считают нормальными, могут различаться в разных больницах и лабораториях.
Согласно British Medical Journal , обычный референсный диапазон для креатинина сыворотки составляет 60–110 микромолей на литр (мкмоль / л), или 0,7–1,2 миллиграмма на децилитр (мг / дл), для мужчин и 45–90 мкмоль / л (0,5–1,0 мг / дл) для женщин.
Если креатинин выше этих уровней, врачи могут счесть его высоким.
Однако их решение будет зависеть от чьей-либо мышечной массы и некоторых других факторов, таких как возраст, пол и уровень гидратации.
Врачи берут образец крови для определения уровня креатинина.Затем они используют формулу для оценки клиренса креатинина.
В некоторых случаях они могут также попросить человека собрать всю мочу в течение 24 часов и принести ее в лабораторию.
Затем врач может сравнить уровень креатинина в моче и крови. Эти результаты показывают, сколько креатинина почки выводят из организма и насколько хорошо они функционируют.
Высокий уровень креатинина обычно указывает на то, что почки не работают должным образом.Возможные причины этой дисфункции:
Помимо функции почек, несколько других факторов могут временно поднять уровень креатинина выше нормы. К ним относятся обезвоживание и потребление большого количества белка — либо из пищевых источников, либо из пищевых добавок.
Упражнения высокой интенсивности также могут увеличить некоторые биомаркеры крови, включая креатинин.
Человек, проходящий тест на креатинин, должен сообщить врачу, принимает ли он какие-либо лекарства, голодает или придерживается диеты, богатой белком.
Некоторые лекарства могут вызвать временное повышение уровня креатинина в сыворотке или повредить почки.
Некоторые состояния здоровья также могут повредить эти органы, что приведет к повышению уровня креатинина. К этим состояниям относятся:
Люди с высоким уровнем креатинина могут испытывать различные симптомы в зависимости от причины.
Лекарственная токсичность
Антибиотики, сердечно-сосудистые препараты, диуретики и некоторые другие лекарства могут вызывать повреждение почек и влиять на их работу.
Симптомы включают:
- задержку жидкости
- чувство слабости или усталости
- спутанность сознания
- тошнота
- одышка
- нерегулярное сердцебиение
- боль в груди
почечная инфекция (пиелонефрит)
нелеченная почка инфекция может повредить почки, а в крайних случаях даже вызвать почечную недостаточность.
Люди могут испытывать следующие симптомы:
- лихорадка или озноб
- боль в спине, боку или паху
- мутная, темная, кровянистая или зловонная моча
- частое болезненное мочеиспускание
- тошнота и рвота
Гломерулонефрит
Волчанка, синдром Гудпасчера и инфекции могут вызывать гломерулонефрит, который может привести к повреждению и отказу почек.
Возможные симптомы включают:
- высокое кровяное давление
- кровь или белок в моче
- пузырчатая или пенистая моча из-за высокого уровня белка
- отек лодыжек и лица
диабет
у людей с диабетом , уровень сахара в крови может стать слишком высоким, что приведет к проблемам со здоровьем, включая заболевание почек.
Симптомы диабета 1 типа могут развиваться внезапно, но симптомы диабета 2 типа проявляются постепенно.
При обоих типах диабета симптомы могут включать:
- повышенная жажда и аппетит
- частое мочеиспускание
- усталость
- нечеткое зрение
- медленно заживающие раны
- онемение или покалывание рук и ног
высокое кровяное давление
Измерения высокого кровяного давления показывают, что сила притока крови к стенкам артерий слишком высока.
Высокое кровяное давление может повредить кровеносные сосуды, окружающие почки, нарушить функцию почек и, в свою очередь, вызвать высокий уровень креатинина.
Многие люди с высоким кровяным давлением не испытывают никаких симптомов, и врачи могут обнаружить проблему только во время регулярного обследования состояния здоровья.
Болезнь сердца
Атеросклероз, застойная сердечная недостаточность и другие состояния, поражающие сердце, также могут влиять на функцию почек.
Симптомы сердечных заболеваний зависят от конкретного типа этого состояния, но могут включать:
- боль в груди (стенокардия)
- одышка
- тошнота
- усталость и слабость
- нерегулярное сердцебиение
- отек в ноги или ступни
Закупорка мочевыводящих путей
Если мочевыводящие пути заблокированы почечными камнями, опухолями или увеличенной простатой, моча может накапливаться в почках, что приводит к гидронефрозу.
Симптомы могут включать:
- боль в спине или боку
- тошнота и рвота
- болезненное мочеиспускание
- кровь в моче
- лихорадка
почечная недостаточность
Почечная недостаточность означает, что почки перестали работать. Он может быть острым с быстрым появлением симптомов или хроническим, когда симптомы развиваются с течением времени.
Люди должны следить за этими симптомами, которые могут указывать на острую почечную недостаточность:
- отек стоп и лодыжек
- слишком много или слишком мало мочи
- затрудненное дыхание
- тошнота и рвота
- нерегулярное сердцебиение
- спутанность сознания
- слабость
При хронической почечной недостаточности могут присутствовать следующие симптомы:
- нарушение сна
- зуд
- отсутствие аппетита
- мышечные спазмы
Любой, у кого появляются какие-либо новые и необъяснимые симптомы, следует проконсультироваться с врачом.Особенно важно обратиться за советом, если симптомы указывают на заболевание почек, диабет или проблемы с сердцем.
Быстрое обращение за медицинской помощью и лечением может предотвратить усугубление проблемы со здоровьем.
Лечение повышенного уровня креатинина зависит от основной причины.
Когда инфекция почек ответственна за высокий уровень креатинина, лечение антибиотиком должно вернуть его к норме.
Аналогичным образом, если повышенный уровень креатинина вызван высоким кровяным давлением, прием лекарств для лечения этого также должен снизить уровень креатинина.
В зависимости от причины врачи могут также порекомендовать изменить повседневные привычки, например уменьшить потребление белка и увеличить количество пищевых волокон. Такие корректировки могут помочь кому-то управлять уровнем креатинина.
Прогноз для людей с высоким уровнем креатинина зависит от причины.
У тех, кто испытывает временное повышение уровня креатинина, любые симптомы обычно должны быстро исчезнуть после соответствующего лечения основного состояния.
Люди, которые могут успешно контролировать свой диабет или высокое кровяное давление, также должны заметить положительное влияние на здоровье почек и уровень креатинина.
Если у кого-то есть почечная недостаточность, ему могут потребоваться лекарства и диализ, чтобы отфильтровать токсины и продукты жизнедеятельности из крови. Врач также может порекомендовать пересадку почки.
Если почки не функционируют должным образом, уровень креатинина в крови может повыситься.
Несколько факторов могут вызвать высокий уровень креатинина.Эти факторы варьируются от диеты и лекарств до основных заболеваний.
Уровни должны вернуться в нормальное состояние после лечения основной проблемы.
Любому, кто испытывает какие-либо симптомы, связанные с высоким уровнем креатинина, следует обратиться к врачу.
Своевременное лечение может уменьшить любое потенциальное повреждение почек и повысить вероятность полного выздоровления.
Причины, симптомы и время обращения за помощью
Высокий уровень креатинина может указывать на одно из нескольких основных состояний здоровья, требующих лечения.После лечения основной причины уровень креатинина должен вернуться к норме.
Креатинин — продукт жизнедеятельности мышц. В здоровом организме почки фильтруют креатинин из крови и выводят его с мочой. Высокий уровень креатинина может указывать на проблемы с почками.
В этой статье мы исследуем, что такое креатинин и что может вызывать его высокий уровень. Мы также смотрим на симптомы высокого креатинина, когда беспокоиться об уровне креатинина и варианты лечения.
Креатинин является побочным продуктом нормальной работы мышц. Это метаболит креатинфосфата, который мышцы используют в качестве источника энергии.
Чем больше у человека мышечная масса, тем выше уровень креатинина. По этой причине у мужчин, как правило, выше уровень креатинина, чем у женщин.
Основной способ, которым организм удаляет креатинин из крови, — это фильтрация через почки, а затем выведение с мочой.
Уровни креатинина, которые эксперты считают нормальными, могут различаться в разных больницах и лабораториях.
Согласно British Medical Journal , обычный референсный диапазон для креатинина сыворотки составляет 60–110 микромолей на литр (мкмоль / л), или 0,7–1,2 миллиграмма на децилитр (мг / дл), для мужчин и 45–90 мкмоль / л (0,5–1,0 мг / дл) для женщин.
Если креатинин выше этих уровней, врачи могут счесть его высоким.
Однако их решение будет зависеть от чьей-либо мышечной массы и некоторых других факторов, таких как возраст, пол и уровень гидратации.
Врачи берут образец крови для определения уровня креатинина.Затем они используют формулу для оценки клиренса креатинина.
В некоторых случаях они могут также попросить человека собрать всю мочу в течение 24 часов и принести ее в лабораторию.
Затем врач может сравнить уровень креатинина в моче и крови. Эти результаты показывают, сколько креатинина почки выводят из организма и насколько хорошо они функционируют.
Высокий уровень креатинина обычно указывает на то, что почки не работают должным образом.Возможные причины этой дисфункции:
Помимо функции почек, несколько других факторов могут временно поднять уровень креатинина выше нормы. К ним относятся обезвоживание и потребление большого количества белка — либо из пищевых источников, либо из пищевых добавок.
Упражнения высокой интенсивности также могут увеличить некоторые биомаркеры крови, включая креатинин.
Человек, проходящий тест на креатинин, должен сообщить врачу, принимает ли он какие-либо лекарства, голодает или придерживается диеты, богатой белком.
Некоторые лекарства могут вызвать временное повышение уровня креатинина в сыворотке или повредить почки.
Некоторые состояния здоровья также могут повредить эти органы, что приведет к повышению уровня креатинина. К этим состояниям относятся:
Люди с высоким уровнем креатинина могут испытывать различные симптомы в зависимости от причины.
Лекарственная токсичность
Антибиотики, сердечно-сосудистые препараты, диуретики и некоторые другие лекарства могут вызывать повреждение почек и влиять на их работу.
Симптомы включают:
- задержку жидкости
- чувство слабости или усталости
- спутанность сознания
- тошнота
- одышка
- нерегулярное сердцебиение
- боль в груди
почечная инфекция (пиелонефрит)
нелеченная почка инфекция может повредить почки, а в крайних случаях даже вызвать почечную недостаточность.
Люди могут испытывать следующие симптомы:
- лихорадка или озноб
- боль в спине, боку или паху
- мутная, темная, кровянистая или зловонная моча
- частое болезненное мочеиспускание
- тошнота и рвота
Гломерулонефрит
Волчанка, синдром Гудпасчера и инфекции могут вызывать гломерулонефрит, который может привести к повреждению и отказу почек.
Возможные симптомы включают:
- высокое кровяное давление
- кровь или белок в моче
- пузырчатая или пенистая моча из-за высокого уровня белка
- отек лодыжек и лица
диабет
у людей с диабетом , уровень сахара в крови может стать слишком высоким, что приведет к проблемам со здоровьем, включая заболевание почек.
Симптомы диабета 1 типа могут развиваться внезапно, но симптомы диабета 2 типа проявляются постепенно.
При обоих типах диабета симптомы могут включать:
- повышенная жажда и аппетит
- частое мочеиспускание
- усталость
- нечеткое зрение
- медленно заживающие раны
- онемение или покалывание рук и ног
высокое кровяное давление
Измерения высокого кровяного давления показывают, что сила притока крови к стенкам артерий слишком высока.
Высокое кровяное давление может повредить кровеносные сосуды, окружающие почки, нарушить функцию почек и, в свою очередь, вызвать высокий уровень креатинина.
Многие люди с высоким кровяным давлением не испытывают никаких симптомов, и врачи могут обнаружить проблему только во время регулярного обследования состояния здоровья.
Болезнь сердца
Атеросклероз, застойная сердечная недостаточность и другие состояния, поражающие сердце, также могут влиять на функцию почек.
Симптомы сердечных заболеваний зависят от конкретного типа этого состояния, но могут включать:
- боль в груди (стенокардия)
- одышка
- тошнота
- усталость и слабость
- нерегулярное сердцебиение
- отек в ноги или ступни
Закупорка мочевыводящих путей
Если мочевыводящие пути заблокированы почечными камнями, опухолями или увеличенной простатой, моча может накапливаться в почках, что приводит к гидронефрозу.
Симптомы могут включать:
- боль в спине или боку
- тошнота и рвота
- болезненное мочеиспускание
- кровь в моче
- лихорадка
почечная недостаточность
Почечная недостаточность означает, что почки перестали работать. Он может быть острым с быстрым появлением симптомов или хроническим, когда симптомы развиваются с течением времени.
Люди должны следить за этими симптомами, которые могут указывать на острую почечную недостаточность:
- отек стоп и лодыжек
- слишком много или слишком мало мочи
- затрудненное дыхание
- тошнота и рвота
- нерегулярное сердцебиение
- спутанность сознания
- слабость
При хронической почечной недостаточности могут присутствовать следующие симптомы:
- нарушение сна
- зуд
- отсутствие аппетита
- мышечные спазмы
Любой, у кого появляются какие-либо новые и необъяснимые симптомы, следует проконсультироваться с врачом.Особенно важно обратиться за советом, если симптомы указывают на заболевание почек, диабет или проблемы с сердцем.
Быстрое обращение за медицинской помощью и лечением может предотвратить усугубление проблемы со здоровьем.
Лечение повышенного уровня креатинина зависит от основной причины.
Когда инфекция почек ответственна за высокий уровень креатинина, лечение антибиотиком должно вернуть его к норме.
Аналогичным образом, если повышенный уровень креатинина вызван высоким кровяным давлением, прием лекарств для лечения этого также должен снизить уровень креатинина.
В зависимости от причины врачи могут также порекомендовать изменить повседневные привычки, например уменьшить потребление белка и увеличить количество пищевых волокон. Такие корректировки могут помочь кому-то управлять уровнем креатинина.
Прогноз для людей с высоким уровнем креатинина зависит от причины.
У тех, кто испытывает временное повышение уровня креатинина, любые симптомы обычно должны быстро исчезнуть после соответствующего лечения основного состояния.
Люди, которые могут успешно контролировать свой диабет или высокое кровяное давление, также должны заметить положительное влияние на здоровье почек и уровень креатинина.
Если у кого-то есть почечная недостаточность, ему могут потребоваться лекарства и диализ, чтобы отфильтровать токсины и продукты жизнедеятельности из крови. Врач также может порекомендовать пересадку почки.
Если почки не функционируют должным образом, уровень креатинина в крови может повыситься.
Несколько факторов могут вызвать высокий уровень креатинина.Эти факторы варьируются от диеты и лекарств до основных заболеваний.
Уровни должны вернуться в нормальное состояние после лечения основной проблемы.
Любому, кто испытывает какие-либо симптомы, связанные с высоким уровнем креатинина, следует обратиться к врачу.
Своевременное лечение может уменьшить любое потенциальное повреждение почек и повысить вероятность полного выздоровления.
Причины, симптомы и время обращения за помощью
Высокий уровень креатинина может указывать на одно из нескольких основных состояний здоровья, требующих лечения.После лечения основной причины уровень креатинина должен вернуться к норме.
Креатинин — продукт жизнедеятельности мышц. В здоровом организме почки фильтруют креатинин из крови и выводят его с мочой. Высокий уровень креатинина может указывать на проблемы с почками.
В этой статье мы исследуем, что такое креатинин и что может вызывать его высокий уровень. Мы также смотрим на симптомы высокого креатинина, когда беспокоиться об уровне креатинина и варианты лечения.
Креатинин является побочным продуктом нормальной работы мышц. Это метаболит креатинфосфата, который мышцы используют в качестве источника энергии.
Чем больше у человека мышечная масса, тем выше уровень креатинина. По этой причине у мужчин, как правило, выше уровень креатинина, чем у женщин.
Основной способ, которым организм удаляет креатинин из крови, — это фильтрация через почки, а затем выведение с мочой.
Уровни креатинина, которые эксперты считают нормальными, могут различаться в разных больницах и лабораториях.
Согласно British Medical Journal , обычный референсный диапазон для креатинина сыворотки составляет 60–110 микромолей на литр (мкмоль / л), или 0,7–1,2 миллиграмма на децилитр (мг / дл), для мужчин и 45–90 мкмоль / л (0,5–1,0 мг / дл) для женщин.
Если креатинин выше этих уровней, врачи могут счесть его высоким.
Однако их решение будет зависеть от чьей-либо мышечной массы и некоторых других факторов, таких как возраст, пол и уровень гидратации.
Врачи берут образец крови для определения уровня креатинина.Затем они используют формулу для оценки клиренса креатинина.
В некоторых случаях они могут также попросить человека собрать всю мочу в течение 24 часов и принести ее в лабораторию.
Затем врач может сравнить уровень креатинина в моче и крови. Эти результаты показывают, сколько креатинина почки выводят из организма и насколько хорошо они функционируют.
Высокий уровень креатинина обычно указывает на то, что почки не работают должным образом.Возможные причины этой дисфункции:
Помимо функции почек, несколько других факторов могут временно поднять уровень креатинина выше нормы. К ним относятся обезвоживание и потребление большого количества белка — либо из пищевых источников, либо из пищевых добавок.
Упражнения высокой интенсивности также могут увеличить некоторые биомаркеры крови, включая креатинин.
Человек, проходящий тест на креатинин, должен сообщить врачу, принимает ли он какие-либо лекарства, голодает или придерживается диеты, богатой белком.
Некоторые лекарства могут вызвать временное повышение уровня креатинина в сыворотке или повредить почки.
Некоторые состояния здоровья также могут повредить эти органы, что приведет к повышению уровня креатинина. К этим состояниям относятся:
Люди с высоким уровнем креатинина могут испытывать различные симптомы в зависимости от причины.
Лекарственная токсичность
Антибиотики, сердечно-сосудистые препараты, диуретики и некоторые другие лекарства могут вызывать повреждение почек и влиять на их работу.
Симптомы включают:
- задержку жидкости
- чувство слабости или усталости
- спутанность сознания
- тошнота
- одышка
- нерегулярное сердцебиение
- боль в груди
почечная инфекция (пиелонефрит)
нелеченная почка инфекция может повредить почки, а в крайних случаях даже вызвать почечную недостаточность.
Люди могут испытывать следующие симптомы:
- лихорадка или озноб
- боль в спине, боку или паху
- мутная, темная, кровянистая или зловонная моча
- частое болезненное мочеиспускание
- тошнота и рвота
Гломерулонефрит
Волчанка, синдром Гудпасчера и инфекции могут вызывать гломерулонефрит, который может привести к повреждению и отказу почек.
Возможные симптомы включают:
- высокое кровяное давление
- кровь или белок в моче
- пузырчатая или пенистая моча из-за высокого уровня белка
- отек лодыжек и лица
диабет
у людей с диабетом , уровень сахара в крови может стать слишком высоким, что приведет к проблемам со здоровьем, включая заболевание почек.
Симптомы диабета 1 типа могут развиваться внезапно, но симптомы диабета 2 типа проявляются постепенно.
При обоих типах диабета симптомы могут включать:
- повышенная жажда и аппетит
- частое мочеиспускание
- усталость
- нечеткое зрение
- медленно заживающие раны
- онемение или покалывание рук и ног
высокое кровяное давление
Измерения высокого кровяного давления показывают, что сила притока крови к стенкам артерий слишком высока.
Высокое кровяное давление может повредить кровеносные сосуды, окружающие почки, нарушить функцию почек и, в свою очередь, вызвать высокий уровень креатинина.
Многие люди с высоким кровяным давлением не испытывают никаких симптомов, и врачи могут обнаружить проблему только во время регулярного обследования состояния здоровья.
Болезнь сердца
Атеросклероз, застойная сердечная недостаточность и другие состояния, поражающие сердце, также могут влиять на функцию почек.
Симптомы сердечных заболеваний зависят от конкретного типа этого состояния, но могут включать:
- боль в груди (стенокардия)
- одышка
- тошнота
- усталость и слабость
- нерегулярное сердцебиение
- отек в ноги или ступни
Закупорка мочевыводящих путей
Если мочевыводящие пути заблокированы почечными камнями, опухолями или увеличенной простатой, моча может накапливаться в почках, что приводит к гидронефрозу.
Симптомы могут включать:
- боль в спине или боку
- тошнота и рвота
- болезненное мочеиспускание
- кровь в моче
- лихорадка
почечная недостаточность
Почечная недостаточность означает, что почки перестали работать. Он может быть острым с быстрым появлением симптомов или хроническим, когда симптомы развиваются с течением времени.
Люди должны следить за этими симптомами, которые могут указывать на острую почечную недостаточность:
- отек стоп и лодыжек
- слишком много или слишком мало мочи
- затрудненное дыхание
- тошнота и рвота
- нерегулярное сердцебиение
- спутанность сознания
- слабость
При хронической почечной недостаточности могут присутствовать следующие симптомы:
- нарушение сна
- зуд
- отсутствие аппетита
- мышечные спазмы
Любой, у кого появляются какие-либо новые и необъяснимые симптомы, следует проконсультироваться с врачом.Особенно важно обратиться за советом, если симптомы указывают на заболевание почек, диабет или проблемы с сердцем.
Быстрое обращение за медицинской помощью и лечением может предотвратить усугубление проблемы со здоровьем.
Лечение повышенного уровня креатинина зависит от основной причины.
Когда инфекция почек ответственна за высокий уровень креатинина, лечение антибиотиком должно вернуть его к норме.
Аналогичным образом, если повышенный уровень креатинина вызван высоким кровяным давлением, прием лекарств для лечения этого также должен снизить уровень креатинина.
В зависимости от причины врачи могут также порекомендовать изменить повседневные привычки, например уменьшить потребление белка и увеличить количество пищевых волокон. Такие корректировки могут помочь кому-то управлять уровнем креатинина.
Прогноз для людей с высоким уровнем креатинина зависит от причины.
У тех, кто испытывает временное повышение уровня креатинина, любые симптомы обычно должны быстро исчезнуть после соответствующего лечения основного состояния.
Люди, которые могут успешно контролировать свой диабет или высокое кровяное давление, также должны заметить положительное влияние на здоровье почек и уровень креатинина.
Если у кого-то есть почечная недостаточность, ему могут потребоваться лекарства и диализ, чтобы отфильтровать токсины и продукты жизнедеятельности из крови. Врач также может порекомендовать пересадку почки.
Если почки не функционируют должным образом, уровень креатинина в крови может повыситься.
Несколько факторов могут вызвать высокий уровень креатинина.Эти факторы варьируются от диеты и лекарств до основных заболеваний.
Уровни должны вернуться в нормальное состояние после лечения основной проблемы.
Любому, кто испытывает какие-либо симптомы, связанные с высоким уровнем креатинина, следует обратиться к врачу.
Своевременное лечение может уменьшить любое потенциальное повреждение почек и повысить вероятность полного выздоровления.
Креатин — Клиника Майо
Обзор
Креатин — это аминокислота, которая находится в основном в мышцах вашего тела, а также в головном мозге.Большинство людей получают креатин через морепродукты и красное мясо, хотя его уровни намного ниже тех, которые содержатся в синтетических креатиновых добавках. Печень, поджелудочная железа и почки также могут вырабатывать около 1 грамма креатина в день.
Ваше тело хранит креатин в виде фосфокреатина в основном в мышцах, где он используется для получения энергии. В результате люди принимают креатин перорально, чтобы улучшить спортивные результаты и увеличить мышечную массу.
Люди также используют пероральный креатин для лечения определенных заболеваний головного мозга, нервно-мышечных состояний, застойной сердечной недостаточности и других состояний.Местный креатин может использоваться для лечения стареющей кожи.
Доказательства
Исследования использования креатина для определенных видов деятельности и условий показывают:
- Сила, размер мышц и работоспособность. Пероральное употребление креатина может позволить спортсмену выполнять больше работы во время повторений или спринтов, что приводит к большему увеличению силы, мышечной массы и производительности. Креатин часто используют спортсмены, участвующие в высокоинтенсивных периодических занятиях, требующих быстрого восстановления во время тренировок и соревнований.
- Профилактика травм. Пероральный креатин может снизить частоту обезвоживания, мышечных спазмов и травм мышц, костей, связок, сухожилий и нервов.
- Редкие синдромы метаболизма креатина. У детей с определенными синдромами дефицита креатина пероральные добавки креатина могут улучшить некоторые симптомы.
- Познание и здоровье мозга . Добавки креатина могут улучшить производительность при выполнении когнитивных задач, особенно у пожилых людей.
- Саркопения и здоровье костей. Добавка креатина может помочь противодействовать возрастному снижению минеральной плотности скелетных мышц и костей.
- Сердечная недостаточность. Недостаточно доказательств, чтобы рекомендовать пероральный креатин для лечения сердечной недостаточности.
- Старение кожи. Ранние исследования показывают, что крем, содержащий креатин и другие ингредиенты, наносимый на лицо каждый день в течение шести недель, может уменьшить провисание кожи и морщины у мужчин.Другое исследование показывает, что крем, содержащий креатин и фолиевую кислоту, уменьшает вредное воздействие солнечных лучей и уменьшает морщины.
Люди с низким уровнем креатина — например, вегетарианцы — больше всего получают пользу от добавок креатина.
Наш дубль
Обычная безопасность
Креатинможет быть полезен спортсменам, которым нужны короткие всплески скорости или увеличенной мышечной силы, например, спринтерам, штангистам и спортсменам командных видов спорта.
Хотя прием креатина может помочь не всем спортсменам, данные свидетельствуют о том, что в целом он не повредит, если принимать по назначению.
Хотя более раннее тематическое исследование показало, что креатин может ухудшить дисфункцию почек у людей с заболеваниями почек, креатин не влияет на функцию почек у здоровых людей.
Безопасность и побочные эффекты
При пероральном приеме в соответствующих дозах креатин, вероятно, можно безопасно принимать в течение пяти лет. Как и в случае с любой другой диетической добавкой, важно выбрать продукт, который соответствует рекомендуемой производственной практике и проходит стороннее тестирование, чтобы гарантировать качество продукта.
Креатин может вызывать:
- Прибавка в весе, как правило, в виде безжировой массы тела
Креатин может быть небезопасным для людей с уже существующими проблемами с почками. Однако необходимы дальнейшие исследования.
Взаимодействия
Возможные взаимодействия включают:
- Кофеин. Сочетание кофеина с креатином может снизить эффективность креатина. Использование креатина с ежедневным количеством кофеина более 300 миллиграммов также может ухудшить прогрессирование болезни Паркинсона.Требуются дальнейшие исследования.
- Kreider RB, et al. Позиция Международного общества спортивного питания: Безопасность и эффективность добавок креатина в упражнениях, спорте и медицине. Журнал Международного общества спортивного питания. 2017; DOI: 10.1186 / s12970-017-0173-z.
- Креатин. IBM Micromedex. https://www.micromedexsolutions.com. Доступ 13 ноября 2020 г.
- Креатин. Натуральные лекарства.https://naturalmedicines.the mentalresearch.com. Доступ 13 ноября 2020 г.
- Burke DG, et al. Влияние креатина и силовых тренировок на креатин в мышцах и производительность у вегетарианцев. Медицина и наука в спорте и физических упражнениях. 2003; DOI: 10.1249 / 01.MSS.0000093614.17517.79.
- Chilibeck PD, et al. Влияние добавок креатина во время тренировок с отягощениями на массу безжировой ткани и мышечную силу у пожилых людей: метаанализ. Открытый доступ к журналу спортивной медицины.2017; DOI: 10.2147 / OAJSM.S123529.
- Candow DG, et al. Эффективность креатина в отношении старения мышц и костей: особое внимание уделяется предотвращению падений и воспалений. Журнал клинической медицины. 2019; DOI: 10,3390 / jcm8040488.
- McMorris T, et al. Добавки креатина и когнитивные способности у пожилых людей. Старение, нейропсихология и познание. 2007: DOI: 10.1080/13825580600788100.
- Долан Э. и др. Помимо мышц: влияние добавок креатина на креатин в головном мозге, когнитивные процессы и черепно-мозговые травмы.Европейский журнал спортивной науки. 2019; DOI: 10.1080 / 17461391.2018.1500644.
- Trexler ET, et al. Креатин и кофеин: рекомендации по одновременному приему добавок. Международный журнал спортивного питания и метаболизма упражнений. 2015; DOI: 10.1123 / ijsnem.2014-0193.
- Саймон Д.К. и др. Кофеин и прогрессирование болезни Паркинсона: вредное взаимодействие с креатином. Клиническая нейрофармакология. 2015; DOI: 10.1097 / WNF.0000000000000102.
.
Креатининовые тесты — Mayo Clinic
Обзор
Тест на креатинин — это мера того, насколько хорошо ваши почки фильтруют отходы из крови.
Креатинин — это химическое соединение, оставшееся от процессов производства энергии в ваших мышцах. Здоровые почки фильтруют креатинин из крови. Креатинин выводится из организма в виде отходов с мочой.
Измерение креатинина в крови или моче дает подсказки, которые помогут вашему врачу определить, насколько хорошо работают почки.
Продукты и услуги
Показать больше продуктов от Mayo ClinicПочему это сделано
Ваш врач или другой поставщик медицинских услуг может назначить анализ креатинина по следующим причинам:
- Для постановки диагноза при наличии признаков или симптомов заболевания почек
- Для выявления заболеваний почек, если у вас диабет, высокое кровяное давление или другие состояния, повышающие риск заболевания почек
- Для наблюдения за лечением или прогрессированием заболевания почек
- Для отслеживания побочных эффектов лекарств, которые могут включать поражение почек или нарушение функции почек
- Для контроля функции пересаженной почки
Как вы готовитесь
Стандартный анализ крови используется для измерения уровня креатинина в крови (креатинина сыворотки).Ваш врач может попросить вас не есть (голодать) на ночь перед обследованием.
Для анализа мочи на креатинин вам может потребоваться собрать мочу в течение 24 часов в емкости, предоставленные клиникой.
Для любого теста вам может потребоваться воздержаться от употребления мяса в течение определенного периода перед тестом. Если вы принимаете креатиновую добавку, вам, вероятно, придется прекратить ее употребление.
Что вас может ожидать
Для теста на креатинин сыворотки член вашей медицинской бригады берет образец крови, вводя иглу в вену на вашей руке.
Для анализа мочи вам необходимо сдать один образец в клинике или собрать образцы дома в течение 24 часов и вернуть их в клинику.
Результаты
Результаты определения креатинина в крови или моче измеряются и интерпретируются разными способами, включая следующие:
Уровень креатинина в сыворотке
Креатинин обычно попадает в кровоток и фильтруется из кровотока с постоянной скоростью.Количество креатинина в крови должно быть относительно стабильным. Повышенный уровень креатинина может быть признаком плохой функции почек.
Креатинин сыворотки выражается в миллиграммах креатинина на децилитр крови (мг / дл) или микромолях креатинина на литр крови (микромоль / л). Типичный диапазон креатинина сыворотки:
- Для взрослых мужчин, от 0,74 до 1,35 мг / дл (от 65,4 до 119,3 мкмоль / л)
- Для взрослых женщин от 0,59 до 1,04 мг / дл (от 52,2 до 91.9 мкмоль / л)
Скорость клубочковой фильтрации (СКФ)
Показатель сывороточного креатинина также может использоваться для оценки того, насколько быстро почки фильтруют кровь (скорость клубочковой фильтрации). Из-за вариабельности сывороточного креатинина от одного человека к другому, СКФ может обеспечить более точное определение функции почек.
Формула для расчета СКФ учитывает количество креатинина в сыворотке и другие факторы, такие как возраст и пол.Оценка СКФ ниже 60 указывает на заболевание почек. Диапазон баллов ниже 60 может использоваться для мониторинга лечения и прогрессирования заболевания.
Клиренс креатинина
Клиренс креатинина — это мера того, насколько хорошо почки фильтруют креатинин из кровотока для вывода с мочой.
Клиренс креатинина обычно определяется путем измерения креатинина в 24-часовом образце мочи и в образце сыворотки, взятом в течение того же периода времени.Однако могут использоваться более короткие периоды времени для анализа мочи. Точное время и сбор пробы мочи очень важны.
Клиренс креатинина выражается в миллилитрах креатинина в минуту на площадь поверхности тела (мл / мин / ППТ). Типичный диапазон для мужчин в возрасте от 19 до 75 лет составляет от 77 до 160 мл / мин / ППТ.
Типичный диапазон клиренса креатинина у женщин по возрасту:
- от 18 до 29 лет: от 78 до 161 мл / мин / BSA
- от 30 до 39 лет: от 72 до 154 мл / мин / BSA
- от 40 до 49 лет: от 67 до 146 мл / мин / BSA
- от 50 до 59 лет: от 62 до 139 мл / мин / BSA
- от 60 до 72 лет: от 56 до 131 мл / мин / BSA
Стандартные меры для пожилых людей не определены.
Результаты ниже, чем типичный диапазон для вашей возрастной группы, могут быть признаком плохой функции почек или состояний, которые влияют на приток крови к почкам.
Соотношение альбумин / креатинин
Другая интерпретация количества креатинина в моче называется соотношением альбумин / креатинин. Альбумин — это белок крови. Здоровые почки обычно не фильтруют его из крови, поэтому в моче должно быть мало альбумина или его вообще не должно быть.
Соотношение альбумин / креатинин описывает количество альбумина в образце мочи по отношению к количеству креатинина.Результаты представлены в виде количества миллиграммов (мг) альбумина на каждый грамм (г) креатинина. Результаты, указывающие на здоровую почку:
- Для взрослых мужчин менее 17 мг / г
- Для взрослых женщин менее 25 мг / г
Результат выше обычного может быть признаком заболевания почек. В частности, результат может указывать на осложнение диабета, называемое диабетической нефропатией или диабетической болезнью почек.




 Некоторые лекарства могут повредить почки. Знайте наименования своих лекарств и их дозы. Принимайте их только так, как это было предписано врачом.
Некоторые лекарства могут повредить почки. Знайте наименования своих лекарств и их дозы. Принимайте их только так, как это было предписано врачом. Это очень важно для защиты почек.
Это очень важно для защиты почек.
 Для этого очень важны и соблюдение диеты, активного образа жизни, удержание веса на нормальном для Вас уровне и прием лекарств.
Для этого очень важны и соблюдение диеты, активного образа жизни, удержание веса на нормальном для Вас уровне и прием лекарств.