Что заливать в ингалятор | Med-magazin.ua
Ингаляции – эффективный способ лечения в домашних условиях различных заболеваний органов дыхания. С помощью небулайзера (ингалятора) жидкое лекарство преобразовывается в аэрозоль и быстро доставляется к очагу воспаления в носовых проходах, в горле или в бронхах. Что нужно заливать в ингалятор, как часто проводить сеансы и сколько длится курс лечения, определяет только медик после диагностики больного. Но стоит учесть, что ингалятор применим к большому спектру лекарственных препаратов: гомеопатические средства, антисептики, антибиотики, противогрибковые медпрепараты, муколитики, бронхолитики, гормональные лекарства, противоаллергические средства, физраствор.
Если говорить об ограничениях, то далеко не во все модели ингаляторов можно заливать маслянистые растворы, настои трав и минеральную воду.
Ингаляции при кашле
Небулайзер используется для лечения сухого, мокрого кашля. Он также незаменим для аллергиков, астматиков, курильщиков, которые постоянно испытывают приступы удушливого кашля. Что заливать в ингалятор при кашле:
- Бронхит – растворы (с применением физраствора) фурацилина, мирамистина, диоксидина, флуимуцила.
- Общее воспаление дыхательных путей – растворы (с применением физраствора) ротокан, эвкалипт, календула, малавит.
- Влажный кашель – синупрет, мукалтин, пертуссин, лазолван. Все эти препараты соединяются с физраствором.
- Сухой кашель – физраствор соединяется с одним из следующих медикаментов: беротека, сальгима, тровента, беродуал.

Заложен нос? Ингалятор поможет!
С помощью небулайзера эффективно и быстро лечится насморк. И все благодаря тому, что струя влажной лекарственной дымки доставляется непосредственно на слизистую и в носовые проходы. Тем самым способствует их очищению, увлажнению, отхождению слизи. Что заливать в ингалятор от насморка может назначать только семейный доктор. Существуют общие медицинские рекомендации для лечения насморка ингалятором:
- Насморк по причине стафилококка – раствор из 1мл хлорфиллипта + 10мл физраствора.
- Острая инфекция в носовых проходах – аптечный раствор фурацилина.
- Профилактика вирусного насморка – раствор из 3мл физрасвтора + 1 ампула лиофизиата.
- Воспаление слизистой носа – раствор из аптечной настойки прополиса и физраствора в соотношении 1 к 20.
Общая рекомендация: температура раствора для ингаляции должна быть комнатной, но не холоднее 20С.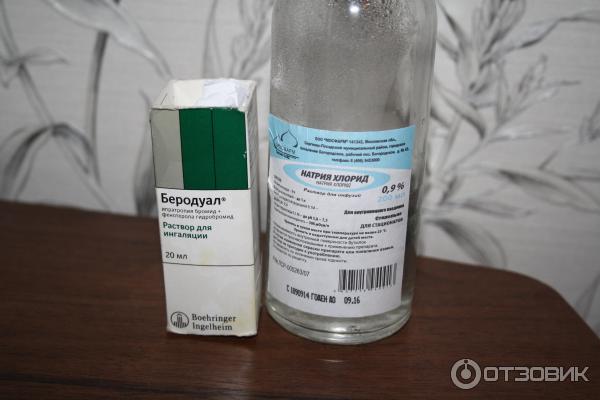
Основные группы лекарственных средств, используемых в небулайзерной терапии
Иммуномодуляторы.
Для профилактики и лечения вирусных заболеваний дыхательных путей широко применяются иммуномодуляторы. Самым популярным из них является интерферон. И хотя традиционное его применение (капать в нос 6-7 раз в сутки) сделало его не самым удобным для работающих людей, использование небулайзера коренным образом спасает ситуацию! Интерферон через небулайзер используется всего 1-2 раза в сутки, оказывая при этом достаточное терапевтическое воздействие. Применяется от 3 до 10 суток.
Отхаркивающие препараты.
Самым частым проявлением воспалительных заболеваний органов дыхания является кашель. И абсолютное большинство традиционных и домашних средств от кашля действуют после приема внутрь. При этом лекарственные вещества проделывают длинный путь от полости рта до органов дыхания – желудок, система воротной вены, печень и расщепление в ней части лекар-ственных средств, нижняя полая вена, правые предсердие и желудочек, малый круг кровообращения, где кровь обогащается кислородом, левые предсердие и желудочек, откуда кровь с лекарственным средством для органов дыхания попадает во все ткани и органы человека.
 Кровеносная система бронхиального дерева составляет лишь 1% сердечного выброса. Можно представить себе, какая мизерная часть лекарственного средства попадет туда, где оно необходимо, и какая огромная его часть попадет туда, где его совсем не ждут! Использование современных компрессорных небулайзеров Microlife обеспечивает попадание лекарств непосредственно в очаг поражения. И, возвращаясь к теме кашля, современная медицина может предложить целый ряд веществ, применяемых при кашле через небулайзер. В первую очередь это отхаркивающие препараты.
Кровеносная система бронхиального дерева составляет лишь 1% сердечного выброса. Можно представить себе, какая мизерная часть лекарственного средства попадет туда, где оно необходимо, и какая огромная его часть попадет туда, где его совсем не ждут! Использование современных компрессорных небулайзеров Microlife обеспечивает попадание лекарств непосредственно в очаг поражения. И, возвращаясь к теме кашля, современная медицина может предложить целый ряд веществ, применяемых при кашле через небулайзер. В первую очередь это отхаркивающие препараты.
- Амброксол (амброгексал, лазолван) широко используется и при сухом и при влажном кашле, стимулирует образование слизи. Если при приеме внутрь его следует принимать три раза в день, то при ингаляционном способе введения кратность приема сокращается до двух раз в день.
- Ацетилцистеин (флуимуцил) – применяют только при вязкой, трудно отделя-емой мокроте. Кратность приема при введении через небулайзер также снижена с трех до двух раз в день.

- Минеральные воды (Боржоми, Нарзан), физиологический раствор NaCl – являются более простыми, доступными, но менее эффективными замените-лями лекарственных препаратов при лечении кашля. Они увлажняют слизистые оболочки дыхательных путей и способствуют лучшему отхождению мокроты.
- Антибиотики и антисептики. Микробные заболевания ЛОР-органов (синуситы, ларингиты и др.), бронхиты, осложнения ХОБЛ и другиезаболевания дыхательных путей бактериальной этиологии требуют применения антибактериальных препаратов. Через небулайзер могут приеменятся:
- Флуимуцил-Антибиотик ИТ (ацетилцистеин+тиамфеникол) – очень удачное сочетание отхаркивающего и антибактериального препаратов. Кратность приема – два раза в день 7-10 дней.
- Аминогликазиды (гентамицин, амикацин и др.) – мощные инструменты воздействия на микробную флору. Несмотря на то, что при введении через небулайзер биодоступность аминогликазидов значительно снижается, что ведет и к снижению риска побочных явлений, эти препараты следует применять только в стационарных условиях под наблюдением медперсонала.

- Наиболее значимыми антисептиками являются мирамистин 0,01%, хлоргек-сидин, йодинол, диоксидин 1%.
- Хорошими антисептическими и противовоспалительными свойствами обладает ротокан (1:50).
- Если в мазке со слизистых оболочек высевается золотистый стафилококк хороший эффект оказывают ингаляции 2% масляного раствора хлорофил-липта 2-3 раза в день через нос по 5-7 мин не более 10 ингаляций.
Масла
Вопрос применения масел в ингаляционной терапии вызывает больше всего вопросов как среди медиков, так и среди людей без медобразования. В первую очередь давайте разберемся, зачем вообще нужны масла в дыхательных путях человека? Масляные ингаляции применяются в основном при хронмческих атрофических заболеваниях ЛОР органов, они имеют защитное действие. Покрывая тонким слоем слизистую оболочку дыхательных путей, частицы масел создают ей временный покой, защищают ее поверхность от механического и химического раздражения, высыхания, препятствуют всасыванию через нее в организм различных вредных веществ, оказывают дезодо-рирующий эффект.
Лечебные эффекты масел: смягчающий, обезболивающий, трофический, противовоспалительный, предохраняют слизистую оболочку от раздра-жающих физических и химических воздействий.
Смысла лечить маслами другие заболевания органов дыхания нет. В педиатрии масляные ингаляции не применяются, так ребенку трудно, а порой и невозможно контролировать свое дыхание и дышать только носом, а при вдыхании масел через рот (особенно при частом и длительным) существует риск образования в мелких бронхах олеом («масляных пробок»), которые могут вызвать тяжелые пневмонии.
Применяются при ингаляциях растительные масла, т.к. они наиболее полно расщепляются и рассасываются в легких. Среди них наиболее популярны масла шиповника, облепиховое, хлорофиллипта, персиковое, миндальное, эвкалиптовое и др.) – 1-2 мл по 5-10 минут на ингаляцию 5-10 процедур.
Бронхолитики. Во всем мире с каждым годом растет число пациентов, страдающих бронхиальной астмой и хронической обструктивной болезнью легких.
В патогенезе этих заболеваний большую роль играет бронхоспазм. Бронхоспазм также встречается при бронхиолитах – осложнениях ОРЗ и гриппа.
Для купирования бронхоспазма существуют несколько групп препаратов, расширяющих бронхи:
- b-2 агонисты. Фенотерол в форме готового раствора под торговым названием Беротек (0,1%)
- М-холинолитики. Ипратропиум бромид – готовый раствор для ингаляций, торговое название Атровент
- Комбинированные препараты. Фенотерол, комбинированный с ипратропиума бромидом – торговое название Беродуал – оптимальный выбор в педиатрии (фенотерола в 2 раза меньше) Сульфат магния (1мл 25% + 2 мл физр-ра)
В качестве растворителя можно использовать только физраствор, т.к. гипотонический раствор при бронхиальной астме может спровоцировать бронхоспазм.
В заключение хотелось бы напомнить, что данная статья является обзорной, а не указаниями к самолечению. Назначать лечение как при заболеваниях органов дыхания, так и при других органов и систем должен врач.
Ингаляции небулайзером при сухом кашле
Ингаляции
Ингаляции при кашле – это метод, проверенный десятилетиями, который не потерял свою актуальность и в наше время. Древним методом ингаляций является паровая ингаляция – что называется “над кастрюлькой с картошкой” (или отваром лаврового листа). Опасностью данного метода лечения является риск ожогов кожи и верхних дыхательных путей паром высокой температуры. Противопоказаниями к паровым ингаляциям являются повышенная температура тела, инфекционные поражения кожи лица и рта.
Ингаляции небулайзером
Благодаря изобретению небулайзеров противопоказания и опасность паровых ингаляций сведена к нулю. Небулайзеры – это аппараты, образующие мелкие частицы веществ, которые проникают в любые отделы дыхательных путей и эффективного воздействуют на них. Небулайзером могут пользоваться как взрослые, так и дети.
Небулайзером могут пользоваться как взрослые, так и дети.
Сухой кашель
Сухой кашель – это изнуряющий сопровождающий многих заболеваний дыхательных путей. Сухой кашель врачи называют непродуктивным – это значит, что кашлевые толчки не приводят к эвакуации мокроты, а только раздражают слизистую горла и мучают взрослых и детей.
Сухой кашель – это симптом некоторых заболеваний дыхательных путей: ларинготрахеита, хронического бронхита, бронхиальной астмы. Преимуществом процедуры ингаляции при наличии сухого кашля является их эффективность, так как воздействие происходит именно на очаг возникновения кашля – на дыхательные пути. А при употреблении сиропов и таблеток внутрь действие системное с возможными побочными эффектами.
Общие правила проведения ингаляций небулайзером:
-
Процедура выполняется в спокойном сидячем положении,
-
Должно пройти минимум 40-50 минут после приема пищи, физической нагрузки,
-
За час до ингаляции и час после – не курить,
-
При заболеваниях носа вдох рекомендуется делать через нос,
-
При заболеваниях других отделов дыхательных путей вдох делать через рот, задерживая дыхание перед выдохом на 2-3 секунды,
-
После проведения процедуры не принимать пищу, не пить и желательно не разговаривать в течение 20 минут.

Противопоказания к проведению ингаляций:
-
Носовые кровотечения и склонность к ним,
-
Кровохарканье,
-
Аллергия или индивидуальная непереносимость вдыхаемого лекарственного препарата,
-
Тяжелые заболевания сердечно-сосудистой системы,
-
Состояния во время или после инсульта мозга и инфаркта миокарда,
-
Тяжелые заболевания дыхательной системы: дыхательная недостаточность, пневмоторакс и т.д.
Виды небулайзеров
Существует несколько разновидностей небулайзеров в зависимости от механизма образования частиц:
-
паровой – под действием высокой температуры, частицы воздействуют только на верхние дыхательные пути,
-
ультразвуковой – под действием ультразвука, который разрушает многие лекарственные вещества,
-
компрессорный – действие мощной струи воздуха,
-
меш-небулайзер – под действием вибрации (цена “кусается”).

Компрессорный небулайзер
Компрессорный небулайзер является идеальным в плане соотношения цены и эффективности. Он позволяет использовать любые лекарственные препараты и растворы для ингаляции, воздействующие на все отделы дыхательных путей. Наиболее популярным производителем компрессорных небулайзеров является Микролайф, представленный в нашем интернет-магазине.
Какими растворами и препаратами рекомендуется заправлять ингаляторы (небулайзеры)?
Ингаляторы — это разновидность медицинской техники, которая применяется детьми и взрослыми, во время простудных или респираторных заболеваниях, или в профилактических целях. Работает прибор целенаправленно на распыление лекарственных препаратов в дыхательные пути. Его применение позволяет улучшить терапевтическое влияние и повысить эффективность лекарств. При эксплуатации ингалятора в домашних условиях, пользователи часто задаются вопросом, какие растворы, препараты использовать?
Виды заправки ингалятора
На сегодняшний день, заправка ингалятора может быть разными видами препаратов, в зависимости от дальнейшего назначения, заболевания, рекомендаций специалистов. Выделяют основные:
Выделяют основные:
- лекарственные препараты;
- гормональные средства;
- минеральную воду;
- лекарственные травы;
- противовоспалительные смеси.
- лекарственные препараты
Для ингаляций применяют самые разнообразные препараты. В основном они представлены:
- Лекарствами, которые разжижают слизь и выводят ее. Так, при кашле и насморке, популярно использование мукалтинных препаратов;
- Бронхолитиками, что выписывают врачи, диагностируя обструкцию легких или бронхиальную астму;
- Антибактериальными средствами. Бактериальное заражение дыхательных путей эффективно лечится с помощью ингаляций стрептомицином, диоксидином и другими препаратами. Их количество и соотношение в растворах подбирается индивидуально врачами;
- Антисептиками. Актуальное применение при насморке, заболевании горла и носоглотки. Позволяют быстро устранить симптомы и часто не нуждаются в смешивании с физраствором;
- Иммуномодуляторами, в основном с профилактическими целями, для избежания вирусных заболеваний дыхательной системы и поддержки иммунитета;
- Вазоконстрикторами.
 Используют с задачей снять аллергические проявления астмы;
Используют с задачей снять аллергические проявления астмы; - Противокашлевыми препаратами. В основном в борьбе с частым и сильным сухим кашлем.
Гормональные лекарства
Использование гормональных средств для ингалятора допустимо строго по рецепту врача, в основном при кашле, что провоцируют обострение бронхитов. Применение гормональных лекарств (пульмикорта, кромогексала и др.), позволяет уменьшить отечность, воспаление. Важно, надо тщательно следовать инструкции и не допускать превышение нормы, ведь этот вид лекарств имеет сильное влияние на организм.
Для чего используют минеральную воду в ингаляциях?
Минеральная вода часто рекомендуется врачами при кашле. Такая заправка поможет, без побочного влияния, ускорить отхождение мокрот. Используют минеральные воды щелочных типов (Ессентуки, Боржоми и т. п.). Перед началом процедуры выпускают газ, наливая воду в емкость и оставляя на час.
Ингаляция настоем трав
Перед тем, как применить ингалятор для заправки лекарственных травами, следует исключить их негативное влияние на прибор. Так, для вида устройства — небулайзер, нельзя использовать разные травяные и масляные заправки. Лучшим выбором для такой смеси станут паровые ингаляторы.
Так, для вида устройства — небулайзер, нельзя использовать разные травяные и масляные заправки. Лучшим выбором для такой смеси станут паровые ингаляторы.
На сегодня, в аптеках предлагают купить готовые, смешанные составы различных трав для ингаляции при разных заболеваниях.
Препараты против воспалений
Ингаляции противовоспалительными препаратами делают только в крайних случаях, при сильном воспалении слизистой горла и носа. Важно, изучить состав препаратов, исключая возможные аллергены.
Особенности использования разных заправок
При использовании разных препаратов, особенно для детей следует пройти обязательную консультацию у врача. Обычно, компоненты заправки ингалятора для детей и взрослых, практически одинаковые, отличается в основном дозировка и количество процедур
Для того, чтобы подготовить лекарство, в большинстве вариантов надо смешать его с нужным количеством физраствора. Важно, чтобы этот компонент был комнатного температурного режима, а вся смесь заправлялась с помощью стерильного, мерного стаканчика.
Раствор можно хранить охлажденным один день, перед процедурой снова нагреть до комнатной температуры.
Не допускается заправка ингаляторов — небулайзеров маслянным раствором, суспензией или отваром, приготовленными не по рецепту. Такие компоненты могут негативно отобразится на работе устройства, привести к поломкам, а также ухудшить состояние заболевшего человека.
Ультразвуковой прибор не подходит для антибиотиков, их свойства просто пропадают при его работе.
Применение любого раствора для ингалятора должно быть согласовано с лечащим врачом.
Как и чем заправить ингалятор при кашле, насморке — взрослым и детям
Для лечения и профилактики простудных заболеваний используют ингалятор. При проведении процедуры происходит распыление лекарственного препарата на дисперсные частицы, которые затем попадают в дыхательные органы. Ингаляция способствует усилению терапевтического эффекта и ускорению действия лекарства. Она поможет снять сухой кашель, облегчит выделение мокроты, уберёт приступ удушья.
Содержание статьи
Чем заправлять ингалятор при простудных заболеваниях
Острые респираторные инфекции сопровождают кашель, насморк. В этом случае помогают противовоспалительные, антибактериальные средства. Для таких процедур в аптеке приобретают специальный раствор.
Лекарственные препараты для ингаляторов
Лекарства помогают при разных видах кашля. Правильно подобранный препарат позволяет избавиться от определённых симптомов, способствует облегчению течения заболевания. В качестве раствора для ингалятора применяются различные лекарственные средства:
- Бронхолитики, которые расширяют бронхи, гортань, трахею (Вентолин, Атровент).
- Муколитики, способные значительно облегчить выведение мокроты из организма (Амбробене, Лазолван).
- Противовоспалительные препараты (Прополис, Пульмикорт).
- Противокашлевые средства (Лидокаин).
- Антисептические препараты (Фурацилин, Диоксидин).

- Антибиотики (Изониазид, Гентамицин).
Внимание, важно! Лекарственные средства приведены в статье — не являются заключением доктора. Пожалуйста, перед покупкой и применением лекарств проконсультируйтесь со своим доктором.
Также могут использоваться иммуностимуляторы, увлажнители слизистой оболочки желудка, ферменты. Назначает лекарство доктор в зависимости от имеющихся симптомов у больного. Самостоятельное лечение без консультации с врачом может привести к ухудшению состояния человека.
Как заправить ингалятор минеральной водой
Для ингаляции подойдёт щелочная минеральная вода. Для этого приобретают «Боржоми», «Нарзан». Предварительно налить воду в стакан и оставить на час, чтобы вышел газа. Заправка в устройство осуществляется с помощью стерильного шприца.
Как заправить ингалятор настоем лекарственных трав
Нельзя добавлять в небулайзер самостоятельно приготовленные растворы трав. Их применяют только при паровой ингаляции. Для небулайзера используются специальные средства. Можно купить в аптеке «Тонзилгон». Он состоит из компонентов природного происхождения, поэтому оказывает мягкое воздействие. В его состав входят ромашка, тысячелистник, хвощ, кора дуба и др. Средство разводится физраствором в пропорциях 1:1. Ингаляции с такой настойкой лекарственных трав укрепят иммунитет, уменьшат риск возникновения осложнений при простуде.
Их применяют только при паровой ингаляции. Для небулайзера используются специальные средства. Можно купить в аптеке «Тонзилгон». Он состоит из компонентов природного происхождения, поэтому оказывает мягкое воздействие. В его состав входят ромашка, тысячелистник, хвощ, кора дуба и др. Средство разводится физраствором в пропорциях 1:1. Ингаляции с такой настойкой лекарственных трав укрепят иммунитет, уменьшат риск возникновения осложнений при простуде.
Что залить в небулайзер при различных заболеваниях
Чтобы избавиться от сухого кашля, в ингалятор заливают препараты, которые смягчают воспалённую слизистую. Для этого применяют физраствор, минеральную воду, Лазолван. В процессе процедуры больному с сухим кашлем рекомендуется дышать ровно и неглубоко. При влажном кашле медики выписывают средства, которые разжижают мокроту. Они облегчают процесс откашливания (Мукалтин, Геделикс). Они способствуют быстрому выведению из организма патогенной микрофлоры.
Пары небулайзера делают слизь в носу более жидкой, способны облегчить её выведение. Для этого могут назначаться такие лекарства: Пульмикорт, Интерферон, Флуимуцил. Препарат для лечения должен назначать врач, так как многие средства способны вызвать аллергическую реакцию или привести к возникновению побочных эффектов.
Для этого могут назначаться такие лекарства: Пульмикорт, Интерферон, Флуимуцил. Препарат для лечения должен назначать врач, так как многие средства способны вызвать аллергическую реакцию или привести к возникновению побочных эффектов.
Как подготовить препараты для заправки ингаляторов
Лекарство разбавляют только физраствором. Раствор должен быть комнатной температуры. Заправка устройства осуществляется пипеткой, специальным стаканчиком. Присоединение к ингалятору маски, компрессора, мундштука выполняется после заправки прибора раствором.
Какие вещества нельзя использовать для заправки небулайзеров
Заправлять ингалятор масляным раствором, суспензиями, самостоятельно сделанными отварами запрещено. Вдыхание человеком масел или неоднородных растворов может привести к воспалению, отеку лёгких. Антибиотики не применяются в небулайзере ультразвукового типа. Приборы такого вида получают частицы вещества благодаря колебаниям пьезоэлемента. Происходит нагревание раствора, многие лекарства при этом разрушаются. Перед использованием прибора внимательно изучите инструкцию к нему.
Происходит нагревание раствора, многие лекарства при этом разрушаются. Перед использованием прибора внимательно изучите инструкцию к нему.
Подпишитесь на наши Социальные сети
Приятное лечение простуды у ребенка
Осень — время новых начинаний и грандиозных планов, многие из которых связаны с нашими детьми. Ведь они становятся центром нашего мироздания, и мы все чаще черпаем силы в мечтах о том, как Сашенька в этом году будет учиться на отлично, а Машенька — с радостью посещать детский садик. Но не всегда наши мечты сбываются. И вот уже дети один за другим подхватывают простуду, которая сопровождается насморком, кашлем, а ночи превращаются в мучение и для малышей, и для родителей. В приступе паники мамы, ведомые желанием помочь своему ребенку, часто прибегают к необоснованным, с медицинской точки зрения, подходам или же используют традиционные методы без необходимых знаний о них. А потом все, что остается педиатру, — хвататься за голову…
Почему мы кашляем?
Одними из наиболее частых проявлений простуды является насморк и осипшее горло, к которым через некоторое время присоединяется кашель. Последний во многих случаях и становится тем самым пусковым механизмом для паники со стороны родителей, поскольку он у многих мам ассоциируется с воспалением легких, а что может быть страшнее?
Последний во многих случаях и становится тем самым пусковым механизмом для паники со стороны родителей, поскольку он у многих мам ассоциируется с воспалением легких, а что может быть страшнее?
И вот уже больного ребенка укутали в 3 одеяла, позакрывали все окна-двери и для надежности рядышком поставили радиатор — не дай Бог продует или замерзнет. Но мокрота начинает отходить все хуже, а кашель становиться приступообразным, сухим и глубоким — состояние ребенка ухудшается.
Тут важно отметить, что кашель является важной защитной реакцией организма, призванной помочь ему справиться с заболеванием. Потому бороться с кашлем как таковым в большинстве случаев не только не нужно, но и попросту вредно. Исключением может быть разве что изматывающий ночной кашель, мешающий ребенку спать (Геппе Н.А., Малахов А.Б., 1999). Но не каждый кашель одинаково полезен. Свою защитную функцию он может выполнять только в том случае, если способствует выведению мокроты из бронхов. Потому проблему, когда ребенок, несмотря на все старания, не может откашляться, необходимо решать.
Кашель должен быть правильным!
Таким образом, наряду с терапией, направленной на устранение причины заболевания, следует подобрать оптимальный препарат для симптоматического лечения кашля, обеспечивающий стимуляцию выведения слизи, ее разжижение, уменьшение образования и т.д. Огромное разнообразие лекарственных средств и методов терапии ставит сложное задание не только перед врачами педиатрами, но и перед фармацевтами, к которым часто обращаются за помощью взволнованные мамы. При выборе препарата задача провизора — оценить спектр его действия, профиль безопасности, вероятность развития аллергических реакций, наличие противопоказаний, удобство применения в домашних условиях и т.д.
В этом свете особое внимание привлекают лекарственные средства на растительной основе. Так, при лечении заболеваний дыхательной системы у детей широко используются эфирные масла и лекарственные растения. Среди эфирных масел наиболее популярны в этом случае эвкалиптовое и хвойное, среди растений — подорожник, мать-и-мачеха, термопсис, ипекакуана, алтей, солодка, анис, чабрец (тимьян).
Особый интерес при терапии заболеваний дыхательной системы представляют эфирные масла, что связано с разнообразием их положительных эффектов и способов применения. Они могут с успехом использоваться для проведения ингаляций или массажа, принятия лечебных ванн, а также в составе комплексных средств.
Не все ингаляции одинаковы, или чем дышать, когда не дышится?
Ингаляции — метод лечения кашля, известный с давних времен. При этом по различным причинам, среди которых и активное продвижение новых лекарственных средств в таблетированной форме, о них незаслуженно начали забывать. Однако значение таковых в лечении детей по-прежнему велико, потому педиатры продолжают говорить об ингаляциях как о распространенном методе, который особенно актуален в домашних условиях (Геппе Н.А., Малахов А.Б., 1999).
Пожалуй, сегодня едва ли не каждый взрослый может вспомнить, как в детстве, когда он кашлял или неделями не мог избавиться от насморка, заботливые мамы и бабушки заставляли дышать, накрывшись полотенцем, паром над кастрюлькой, в которой было растворено что-то очень пахучее. Тем не менее, не лишним будет напомнить о том, что же такое ингаляции, какими они бывают и как провести процедуру правильно и с максимальным эффектом.
Тем не менее, не лишним будет напомнить о том, что же такое ингаляции, какими они бывают и как провести процедуру правильно и с максимальным эффектом.
Ингаляция — вдыхание лекарственных средств с лечебной целью. Тут следует отметить, что наряду со знакомыми большинству из нас паровыми ингаляциями, когда мы вдыхаем пары воды и лекарственных средств, есть и другие виды ингаляций. Например, ингаляции с помощью специальных аэрозолей, когда вещества рассеиваются воздухе в виде мельчайших частиц, которые вдыхаются. Однако для этого необходимы специальные устройства, а лекарственные средства можно применяемые таким образом только после консультации врача и под его контролем.
С легким паром!
Что же касается классической паровой ингаляции, то она позволяет насытить влагой дыхательные пути и размягчить подсушенную мокроту, а лекарственные средства, вдыхаемые вместе с водяным паром, стимулируют отхаркивание, уменьшают раздражение слизистой оболочки дыхательных путей и вязкость мокроты.
Важным аргументом в пользу паровых ингаляций является возможность непосредственного воздействия лекарственного средства на верхние дыхательные пути — главную жертву заболевания. При этом вдыхание препаратов с паром позволяет значительно увеличить поверхность его контакта с пораженными органами, что повышает эффективность лечения. Таким образом, ингаляции облегчают выведение из дыхательных путей слизи и мокроты.
Ингаляции проводят не ранее чем через 1–1,5 ч после еды. При этом необходимо помнить, что если беспокоит насморк, то следует вдыхать и выдыхать лекарственное средство через нос (без напряжения), а при заболеваниях глотки, бронхов или легких — через рот. Кроме того, после ингаляции в течение часа нежелательно разговаривать, тем более петь и употреблять пищу. Ингаляцию следует проводить несколько раз в день на протяжении 5–10 мин.
Ингаляции не проводят, пока температура тела не опуститься ниже 37,5 °С. Кроме того, паровые ингаляции противопоказаны при носовых кровотечениях или склонности к таковым, а также при сердечно-сосудистой или дыхательной недостаточности. В каждом конкретном случае необходимо проконсультироваться с врачом.
В каждом конкретном случае необходимо проконсультироваться с врачом.
Окружаем врага!
Усилить терапевтический эффект при проведении паровых ингаляций можно, совмещая их с растираниями и лечебными ваннами с различными препаратами. Массаж и ванны с применением лекарственных средств, в состав которых входят эфирные масла, — методы лечения, позволяющие одним махом убить двух зайцев. Ведь массаж и лечебная ванна одновременно сочетают эффекты ингаляции и положительное воздействие через кожу.
В этом свете актуальной является линейка средств ЭВКАБАЛ®, которая объединяет препараты на растительной основе, разработанные специалистами немецкой фармацевтической компании «Еsparma». Сегодня серия ЭВКАБАЛ® представлена сиропом и бальзамом, что позволяет проводить разнонаправленную комплексную терапию воспалительных заболеваний верхних дыхательных путей. ЭВКАБАЛ® обладает благоприятным профилем безопасности, что особенно важно при лечении детей.
Вдыхая силу природы!
ЭВКАБАЛ® БАЛЬЗАМ стимулирует разрежение бронхиального секрета, ускоряет его выведение, уменьшает выраженность насморка и кашля, и к тому же оказывает противомикробное действие, что говорит о пользе его применения при простудных заболеваниях. Так, ЭВКАБАЛ® БАЛЬЗАМ рекомендован при острых и хронических воспалительных заболеваниях дыхательной системы (ринит, синусит, ларингит, фарингит, трахеит, бронхит). Одной из особенностей препарата ЭВКАБАЛ® БАЛЬЗАМ является то, что его можно применять как для проведения паровых ингаляций, так и для принятия лечебных ванн и массажа (растираний).
Так, ЭВКАБАЛ® БАЛЬЗАМ рекомендован при острых и хронических воспалительных заболеваниях дыхательной системы (ринит, синусит, ларингит, фарингит, трахеит, бронхит). Одной из особенностей препарата ЭВКАБАЛ® БАЛЬЗАМ является то, что его можно применять как для проведения паровых ингаляций, так и для принятия лечебных ванн и массажа (растираний).
В состав ЭВКАБАЛ БАЛЬЗАМ входят масла эвкалипта и сосновой хвои, благодаря чему препарат оказывает неспецифическое противовирусное, антибактериальное и противогрибковое действие. Кроме того, эти эфирные масла активируют кровообращение в сердце и органах дыхания, что способствует улучшению их снабжения питательными веществами и кислородом, таким образом, повышая способность организма противостоять болезни.
Тысячелетний опыт использования эвкалиптового и хвойного масел свидетельствует об их эффективности при простудных заболеваниях. Эвкалиптовое масло (в переводе с греческого — несущее благо) обладает антисептическим свойством, потому его используют для ингаляций, полосканий. Оно давно и широко применяется для лечения разнообразных заболеваний: входит в состав мазей для заживления ран, противокашлевых средств, используется для лечения пациентов с заболеваниями легких.
Оно давно и широко применяется для лечения разнообразных заболеваний: входит в состав мазей для заживления ран, противокашлевых средств, используется для лечения пациентов с заболеваниями легких.
Лечебное действие эвкалиптового масла при заболеваниях дыхательных путей достигается благодаря действию биологически активных веществ, входящих в его состав, которые способствуют улучшению отхаркивания и разжижению мокроты, а также устраняют спазм дыхательных путей.
Хвойное масло, входящее в состав препарата ЭВКАБАЛ® БАЛЬЗАМ, влияет на функцию центральной нервной системы, уменьшает бронхоспазм и, таким образом, облегчает дыхание. Кроме того, активные биологические вещества, содержащиеся в хвое, значительно улучшают микроциркуляцию, что также положительно влияет на их способность противостоять заболеванию.
Следует отметить, что при применении лекарственного средства ЭВКАБАЛ® БАЛЬЗАМ для ингаляций обеспечивается проникновение масел эвкалипта и хвои непосредственно в дыхательные пути, а при проведении массажа или лечебных ванн они хорошо всасываются и их биологически активные вещества вместе с кровью разносятся по всему организму, попадая, в том числе, и в легкие.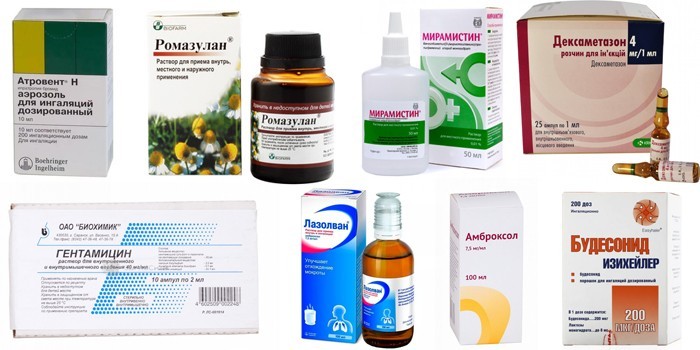 Таким образом, эффект от ингаляций ЭВКАБАЛ® БАЛЬЗАМ можно усилить, чередуя их с принятием лечебных ванн с этим же средством. При этом улучшение кровообращения при принятии ванны с препаратом ЭВКАБАЛ® БАЛЬЗАМ способствует усиленному потоотделению и, таким образом, выведению токсинов через кожу. Следует отметить, что для массажа ЭВКАБАЛ® БАЛЬЗАМ применяют в неразбавленном виде.
Таким образом, эффект от ингаляций ЭВКАБАЛ® БАЛЬЗАМ можно усилить, чередуя их с принятием лечебных ванн с этим же средством. При этом улучшение кровообращения при принятии ванны с препаратом ЭВКАБАЛ® БАЛЬЗАМ способствует усиленному потоотделению и, таким образом, выведению токсинов через кожу. Следует отметить, что для массажа ЭВКАБАЛ® БАЛЬЗАМ применяют в неразбавленном виде.
Необходимо обратить внимание и на удобную форму выпуска в виде эмульсии, которая позволяет легко дозировать препарат и при этом не ограничивает сферы его применения. Так, для проведения паровой ингаляции полоску эмульсии длиной 3–5 см (примерно 1 чайная ложка) растворяют в 1–2 л горячей воды и вдыхают пары, накрыв голову полотенцем или используя специальный ингалятор. При этом рекомендуется проводить процедуру по 3 раза в сутки в течение нескольких дней, пока не исчезнут симптомы заболевания.
Для растирания необходимо нанести полоску эмульсии длиной 3–5 см на кожу груди и спины и хорошо растереть. Процедуру повторяют несколько раз в сутки.
Процедуру повторяют несколько раз в сутки.
Лечебные ванны с лекарственным средством ЭВКАБАЛ® БАЛЬЗАМ будут особенно полезны детям грудного возраста, для которых ванну готовят из расчета 8–10 см эмульсии на 20–40 л воды. Важно, чтобы температура воды была на уровне 36–37 °С, при этом продолжительность процедуры не должна превышать 10 мин. Лечебные ванны достаточно проводить 1 раз в сутки, а также можно совмещать их с растираниями.
Итак, ЭВКАБАЛ® БАЛЬЗАМ поможет не только справиться с неприятными симптомами простуды у ребенка, но и даст возможность насладиться всеми плюсами ароматерапии у себя дома. С ЭВКАБАЛ® БАЛЬЗАМ лечить простуду становится приятней!
Пресс-служба «Еженедельника АПТЕКА»
ЭВКАБАЛ®: лечим кашель у маленьких и взрослыхЦікава інформація для Вас:
Сухой кашель — лечение с помощью ингаляций
Кашель относится к самым распространенным симптомам, которые встречаются у пациентов с респираторными инфекциями. Но интересная особенность заключается в том, что он может сигнализировать о самых разных заболеваниях, начиная от простуды и заканчивая серьезными патологиями внутренних органов и систем. В любом случае, сухой кашель – это явление, которое нельзя оставлять без внимания. И если причина длительного кашля не очевидна, это веский повод прийти на прием к врачу.
Но интересная особенность заключается в том, что он может сигнализировать о самых разных заболеваниях, начиная от простуды и заканчивая серьезными патологиями внутренних органов и систем. В любом случае, сухой кашель – это явление, которое нельзя оставлять без внимания. И если причина длительного кашля не очевидна, это веский повод прийти на прием к врачу.
Еще одна деталь, о которой надо помнить при кашле – кашель – это симптом, у которого есть причина. И бороться только с кашлем, не устраняя его истинную причину, не совсем верная стратегия лечения его.
Что нужно знать о сухом кашле?
Сухой кашель – это кашель навязчивый, изнуряющий, который не приносит облегчения. Главное отличие сухого кашля от продуктивного – не только в отсутствии слизистых выделений, но и в локализации: он образуется в области гортани. Влажный кашель всегда доносится из середины грудной клетки. Если кашель глубокий, но не сопровождается мокротными выделениями, значит слизь слишком вязкая или плохо отходит. В этом случае задача лечения состоит в разжижении слизи и способствовании ее легкому выведению наружу.
В этом случае задача лечения состоит в разжижении слизи и способствовании ее легкому выведению наружу.
Механизм действия сухого кашля начинается с раздражения задней стенки гортани. Это может возникать под действием вирусов, воспалительных процессов, аллергических реакций или реакций на агрессивные компоненты окружающей среды (дым, едкие запахи и пр.). Реакция на раздражитель передается в мозг и возникает кашлевой рефлекс, целью которого является очищение дыхательных путей. В результате непродуктивного кашля слизистые гортани еще сильнее раздражаются, и возникает новая волна кашля, превращая эту цепочку в замкнутый круг.
В зависимости от причины различают два вида сухого кашля:
- Физиологический. Раздражение слизистых дыхательного тракта возникает под воздействием внешних факторов: аллергенов, газов, едких запахов. Чтобы кашель прекратился, достаточно устранить его источник во внешней среде.
- Паталогический. Возникает вследствие внутренних процессов в организме по борьбе с причиной, вызвавшей его: простуды, вирусов, воспалений, нарушений работы внутренних органов и систем, жизнедеятельности эндопаразитов, врожденных и приобретенных заболеваний.
 Патологический кашель требует точной диагностики и соответствующего лечения.
Патологический кашель требует точной диагностики и соответствующего лечения.
Терапия сухого кашля ингаляционно
Прежде, чем приступать к лечению сухого кашля, нужно установить точную причину проявления этого симптома. У детей непродуктивный кашель чаще всего возникает на ранних периодах простудных и вирусных заболеваний. В одних случаях он свидетельствует о воспалении гортани и сопровождается першением. В других – свидетельствует о проникновении вируса в нижние органы дыхания. Ребенку не всегда хватает сил откашливать мокроту, особенно, если она недостаточно разжижена. Лечение в этих двух случаях – принципиально разное, и неправильно подобранный препарат может только ухудшить ситуацию. Лечение сухого кашля у детей лучше всего начинать с осмотра и рекомендаций врача.
Непродуктивный кашель у взрослого человека – это реакция на раздражитель: вирусы, воспаление, аллергены, агрессивные внешние факторы, внутренние патологии. Если кашель не проходит на протяжении нескольких недель, месяцев, это может свидетельствовать о постоянном присутствии раздражителей во вдыхаемом воздухе или проявлении хронических болезней.
Ингаляции при сухом кашле считаются одним из самых эффективных и безопасных способов лечения дома. С помощью небулайзера успешно лечится кашель у детей, взрослых, а также у беременных женщин. Терапия сухого кашля с помощью ингаляционных процедур направлена на увлажнение и смягчение слизистой оболочки, снятия воспаления и отека, а также борьбу с причиной его возникновения.
- Для кашля, вызванного аллергическим ответом организма, можно делать ингаляции с Lorde® hyal: это позволит очистить дыхательные пути от аллергенов, увлажнит и успокоит воспаленные слизистые поверхности.
- Если причиной непродуктивного кашля стал вирус, оптимальное воздействие обеспечит АКК®: интраназально его до 8 раз в день.
- Lorde® hyal также стоит порекомендовать, если кашель возник на любом из этапов ОРВИ: этот муколитик способствует разжижению мокроты и облегчает ее выведение наружу.
- Для прямого воздействия на причину кашля вирусной или бактериальной природы лучше всего подойдет Декасан®: по 2 ингаляции в день.

Чтобы ингаляции при кашле были эффективными, нужно удостовериться, что дисперсность аэрозоля, предусмотренная в вашем домашнем небулайзере, подходит для лечения нижних дыхательных органов. Так, в Ulaizer™ Home размер частиц представлен в диапазоне от 0,5 до 10 мкм, что позволяет охватить весь дыхательный тракт. Для ингаляций от кашля подойдут такие насадки, как мундштук (для взрослых) или маска (для детей).
Приступ астмы
Это симптом вашего ребенка?
- У вашего ребенка приступ астмы
- Используйте это руководство, только если врач сказал вам, что у вашего ребенка астма
Симптомы астмы
- Симптомами приступа астмы являются свистящее дыхание, кашель, стеснение в груди и затрудненное дыхание.
- Хрипы — классический симптом. Свистящее дыхание — это пронзительный свист или урчание. Лучше всего это слышно, когда ребенок дышит.
- Диагноз астмы требует повторения приступов хрипов.
 Диагноз редко ставится до 1 года жизни.
Диагноз редко ставится до 1 года жизни.
Причины (триггеры) приступов астмы
- Инфекции , влияющие на дыхание (например, простуда или грипп)
- Пыльца (деревья, трава и сорняки)
- Животные (например, кошки или кролики)
- Табачный дым
- Раздражители (например, смог, выхлопные газы автомобилей, пары ментола, сараи, грязный подвал)
- Пищевая аллергия (серьезная). Приступы астмы, вызванные пищевой аллергией, могут быть опасными для жизни (анафилаксия). Примеры — орехи или рыба.
Шкала приступа астмы
- Легкая: Отсутствие одышки в покое. Легкое СУБА при ходьбе. Может нормально разговаривать. Говорит предложениями. Может лечь ровно. Хрипы не слышны или мягкие. (Зеленая зона: пиковая скорость потока 80-100% от нормальной скорости)
- Умеренная: SOB в состоянии покоя.
 Говорит фразами. Хочет сесть (не может лечь ровно). Слышно свистящее дыхание.Присутствуют втягивания (ребра втягиваются при каждом вдохе). (Желтая зона: пиковая скорость потока 50-80% от нормальной)
Говорит фразами. Хочет сесть (не может лечь ровно). Слышно свистящее дыхание.Присутствуют втягивания (ребра втягиваются при каждом вдохе). (Желтая зона: пиковая скорость потока 50-80% от нормальной) - Тяжелая: Тяжелая SOB в состоянии покоя. Говорит простыми словами. С трудом дышит. Свистящее дыхание может быть громким. Редко хрипы отсутствуют из-за плохого движения воздуха. Втягивания могут быть серьезными. (Красная зона: пиковый расход менее 50% от нормального)
- Пиковый расходомер: пиковый расходомер измеряет пиковый расход (PFR). Это говорит нам, насколько хорошо человек может выводить воздух из легких.PFR можно применять у детей от 6 лет и старше.
Вейпинг и повреждение легких
- Поговорите со своим подростком об опасностях вейпинга.
- Вейпинг может вызвать серьезные повреждения легких. Это может стать постоянным.
- Вейпинг может даже вызвать смерть (50 в США в 2019 году).
- Вейпинг табак также вызывает никотиновую зависимость.

- По этим причинам установленный законом возраст для покупки электронных сигарет в США составляет 21 год.
- Поощряйте своего подростка не употреблять вейпинг или бросить его.
- Предупреждение: самодельные или купленные на улице решения для вейпинга являются наиболее опасными.
Когда вызывать приступ астмы
Позвоните в службу 911 сейчас
- Свистящее дыхание и опасная для жизни аллергическая реакция на подобное вещество в прошлом
- Внезапное свистящее дыхание после укуса пчелы, приема лекарств или употребления аллергической пищи
- Тяжелое затруднение дыхания (с трудом при каждом вдохе, почти не может говорить или плакать)
- Потерял сознание (потерял сознание)
- Губы или лицо синюшные, когда не кашляют
- Вы считаете, что у вашего ребенка опасная для жизни ситуация
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Уровень кислорода в пульсе менее 90% во время приступа астмы
- Губы или лицо стали синюшными во время кашля
- PEFR составляет 50-80% от нормы после использования небулайзера или ингалятора (желтая зона)
- Свистящее дыхание не прошло через 20 минут после использования небулайзера или ингалятора
- Дыхание намного быстрее обычного
- Непрерывный кашель, не улучшающийся после использования небулайзера или ингалятора
- Сильная боль в груди
- Необходимость приема астмы m edicine (neb или ингалятор) чаще, чем каждые 4 часа
- Температура выше 104 ° F (40 ° C)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осматривать, и проблема носит неотложный характер
Обратиться к врачу в течение 24 часов
- Легкое хрипы длится более 24 часов при лечении небом или ингалятором
- Боль в носовых пазухах (не только заложенность)
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как ее прошло более 24 часов
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не является срочной
Обратитесь к врачу в рабочее время
- У вашего врача нет письменного плана действий при астме
- Используйте ингалятор, но у него нет a spacer
- Пропускать занятия в школе более одного дня в месяц из-за астмы
- Астма ограничивает физические упражнения или спорт
- Приступы астмы пробуждают ребенка от сна
- Используйте более 1 ингалятора в месяц
- N o Обследование на астму более 1 года
- У вас есть другие вопросы или проблемы
Самостоятельное лечение на дому
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при приступе астмы
- Что следует знать об астме:
- Более 10% детей страдают астмой.
- У вашего ребенка может вспыхнуть астма в любой момент.
- Когда вы находитесь вдали от дома, всегда берите с собой лекарства для ребенка.
- Чем раньше вы начнете лечение, тем быстрее ваш ребенок почувствует себя лучше.
- Вот несколько советов по уходу, которые могут помочь.
- Лекарство для быстрого облегчения астмы:
- Лекарство для быстрого облегчения (спасения) вашего ребенка — это альбутерол или ксопенекс.
- Начните при первых признаках хрипов, одышки или сильного кашля.
- Дайте с помощью ингалятора со спейсером (2 вдоха каждый раз) или используйте распылитель.
- Повторяйте процедуру каждые 4 часа, если у вашего ребенка есть какие-либо симптомы астмы.
- Никогда не давайте его чаще 4 часов, не посоветовавшись с врачом вашего ребенка.

- Кашель. Лучшее лекарство от кашля для ребенка, страдающего астмой, — это всегда лекарство от астмы. Внимание: не используйте средства от кашля. Детям старше 6 лет капли от кашля могут помочь при щекочущем кашле.
- Внимание: если ингалятор не использовался более 7 дней, заправьте его. Попробуйте дважды распылить его в воздух, прежде чем использовать для лечения. Также сделайте это, если он новый.
- Используйте лекарство до тех пор, пока ваш ребенок не перестанет хрипеть или кашлять в течение 48 часов.
- Проставка. Всегда используйте ингаляторы со спейсером.Он получит в легкие вдвое больше лекарства.
- Asthma Controller Medicine:
- Вашему ребенку, возможно, сказали использовать контролирующее лекарство. Примером может служить ингаляционный стероид.
- Это для предотвращения атак и должно использоваться ежедневно.
- Во время приступов астмы продолжайте давать ребенку это лекарство согласно предписаниям.

- Лекарство от аллергии при сенной лихорадке:
- При признаках назальной аллергии (сенная лихорадка) можно дать лекарство от аллергии.Причина: плохой контроль носовой аллергии усугубляет астму.
- Жидкости — Подробнее:
- Постарайтесь заставить ребенка пить много жидкости.
- Цель: обеспечить ребенку хорошее обезвоживание.
- Причина: разжижает мокроту в легких. Тогда легче откашляться.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель. Причина: сухой воздух усиливает кашель.
- Избегайте табачного дыма:
- Табачный дым значительно усугубляет астму.
- Не позволяйте никому курить рядом с вашим ребенком.
- Избегайте или устраняйте триггеры:
- Примите душ для удаления пыльцы или других аллергенов с тела и волос.
- Избегайте известных причин приступов астмы (например, дым или кошки).
- Во время приступов уменьшите физические нагрузки или занятия спортом, если они ухудшают астму вашего ребенка.
- Чего ожидать:
- Если лечение начато раньше, большинство приступов астмы быстро купируются.
- Все хрипы должны исчезнуть через 5 дней.
- Ингалятор со спейсером: как использовать
- Шаг 1. Хорошо встряхните ингалятор. Затем прикрепите его к распорке (удерживающей камере).
- Шаг 2. Полностью выдохните и опорожните легкие.
- Шаг 3. Закройте губки и зубцы вокруг мундштука проставки.
- Шаг 4. Надавите на ингалятор. Это поместит одну затяжку лекарства в прокладку.
- Шаг 5. Медленно вдохните, пока легкие не наполнятся.
- Шаг 6. Задержите глубокий вдох на 10 секунд. Позвольте лекарству проникнуть глубоко в легкие.
- Если ваш врач назначил 2 или более затяжки, подождите 1 минуту. Затем повторите шаги 1-6.
- Ингалятор с отмеренной дозой (MDI): как использовать без спейсера (если у вас его нет)
- Шаг 1. Хорошо встряхните ингалятор.
- Шаг 2. Полностью выдохните и опорожните легкие.
- Шаг 3. Закройте губы и зубы вокруг мундштука ингалятора.
- Шаг 4. Нажмите на ингалятор, чтобы выпустить затяжку. Сделайте это, как только ваш ребенок начнет вдыхать.
- Шаг 5. Медленно вдохните, пока легкие не наполнятся.
- Шаг 6. Задержите глубокий вдох на 10 секунд. Позвольте лекарству проникнуть глубоко в легкие.
- Если ваш врач назначил 2 или более затяжки, подождите 1 минуту. Затем повторите шаги 1-6.
- Попросите вашего врача дать прокладку, если у вас ее нет. Это поможет отправить больше лекарства в легкие.
- Детям постарше, которым не нравится спейсер, можно прописать устройство для сухого порошка альбутерола.
- Домашний небулайзер: Как использовать:
- Распылитель превращает жидкое лекарство (med) в тонкий туман. Мелкий туман может пронести лекарство глубоко в легкие. Это называется небулайзерным (небулайзерным) лечением.
- Шаг 1. Приготовьте лекарство. Сначала вымойте руки водой с мылом. Для предварительно смешанных флаконов с разовой дозой просто добавьте один флакон в чашку для хранения neb. Для многодозовых флаконов необходимо произвести перемешивание. Сначала добавьте необходимое количество физиологического раствора в чашку Neb.Затем тщательно отмерьте и добавьте в физиологический раствор нужное количество лекарства.
- Шаг 2. Подсоедините распылитель к трубке воздушного компрессора. Воздушный компрессор работает от электричества. Портативные работают от аккумулятора. Компрессоры создают струю воздуха, которая превращает лекарство в мелкий туман.
- Шаг 3. Включите воздушный компрессор. Он начнет создавать мелкий туман, который нужен вашему ребенку.
- Шаг 4 для детей старшего возраста. Поместите мундштук между зубами ребенка и закройте его губами.Попросите ребенка дышать медленно и глубоко. Попросите ребенка один раз в минуту задерживать дыхание на 10 секунд.
- Шаг 4 для детей младшего возраста. Если ваш ребенок отказывается от мундштука, используйте маску для лица. Он должен прикрывать нос и рот. Он должен плотно прилегать.
- Шаг 5. Продолжайте лечение, пока лекарство не исчезнет. Если лекарство прилипло к стенке чашки, немного встряхните его. В среднем лечение неба занимает 10 минут.
- Шаг 6. После каждой процедуры разбирайте небулайзер.Промойте и очистите, как указано. Причина: он не может образовывать туман, если забивается.
- Осторожно: строго следуйте указаниям врача. Используйте точное количество лекарства, которое прописал ваш врач. Не проводите лечение небом чаще, чем каждые 4 часа.
- Позвоните своему врачу, если:
- Возникло затрудненное дыхание
- Лекарство для быстрого облегчения астмы (аэрозоль или ингалятор) необходимо чаще, чем каждые 4 часа
- Свистящее дыхание длится более 24 часов
- Вы думаете, что вашему ребенку необходимо быть замеченным
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Оцените и контролируйте свой контроль астмы
При хорошем контроле астмы у вас очень мало симптомов в течение дня и ночи, и вы можете выполнять повседневные дела без одышки, стеснения в груди, кашля или хрипов.Людям, страдающим астмой, рекомендуется ежедневно контролировать свои симптомы. Приведенная ниже информация может помочь вам определить свой уровень контроля астмы.
Оценка контроля над астмой
Отслеживание симптомов астмы — ключевой компонент в поддержании хорошего контроля над астмой. Информация о том, сколько лекарства и когда принимать, зависит от ваших симптомов и может быть найдена в вашем Плане действий по борьбе с астмой.
Есть четыре ключевых симптома, которые вы должны контролировать, чтобы контролировать астму:
- Дневные симптомы
Как часто у вас наблюдаются симптомы астмы в течение дня, такие как кашель, хрипы, стеснение в груди или затрудненное дыхание. дыхание? - Ночные симптомы
Просыпаетесь ли вы ночью с такими симптомами астмы, как кашель, хрипы, стеснение в груди или одышка? - Использование быстродействующего или аварийного ингалятора
Как часто вы используете быстродействующий или аварийный ингалятор (т.е.е., лекарство альбутерол) для облегчения симптомов астмы? - Уровень активности
Испытываете ли вы трудности с выполнением обычных действий, например ходьбой, подъемом по лестнице, повседневными делами или играми с детьми?
Есть два простых способа проверить свой контроль над астмой:
1. Правила двух врачей Бейлорского колледжа®
- У вас есть симптомы астмы или вы используете быстродействующий ингалятор более двух раз в неделю?
- Вы просыпаетесь ночью с симптомами чаще двух раз в месяц?
- Наполняете ли вы быстродействующий ингалятор более двух раз в год?
Если вы ответите «да» на один или несколько вопросов, возможно, ваша астма плохо контролируется.Запланируйте визит к врачу и поделитесь своими результатами.
2. Контрольный тест на астму ™
Ответьте на пять вопросов о вашей астме, чтобы определить, хорошо ли контролируется ваша астма. Есть тест для детей и взрослых. Эта оценка дает оценку. Поделитесь результатами со своим врачом.
Мониторинг симптомов
Чтобы отслеживать свои симптомы, ведите дневник или дневник. Журнал симптомов или дневник могут быть важным средством общения, которым вы можете поделиться с вашим лечащим врачом.Это также может помочь вам определить, ухудшается ли ваша астма. Чтобы упростить отслеживание, включите его в свою повседневную жизнь, например, ведите заметку на своем смартфоне, используйте электронный блог, загрузите одно из множества доступных приложений, используйте приложение для отслеживания состояния здоровья, встроенное в ваш телефон или устройство. Все, что лучше всего подходит для ваших нужд.
Использование измерителя пикового потока
Некоторые поставщики медицинских услуг любят рекомендовать измеритель пикового потока всем, у кого впервые диагностирована астма. Это может быть особенно полезно для детей.Пикфлоуметр может помочь им распознать признаки и симптомы обострения астмы.
Что такое измеритель пикового расхода?
Пикфлоуметр — это портативное недорогое портативное устройство, используемое для измерения того, как воздух выходит из легких одним «быстрым потоком». Другими словами, глюкометр измеряет вашу способность выталкивать воздух из легких.
Кому следует использовать измеритель пикового расхода?
Пациенты в возрасте 5 лет и старше обычно могут использовать пикфлоуметр для лечения астмы.Не все медицинские работники рекомендуют измерители пикового потока, чтобы помочь детям и взрослым справиться с астмой. Многие медицинские работники считают, что пикфлоуметр может быть наиболее полезен для людей с умеренной и тяжелой астмой. Если у вас легкая астма или вы не принимаете ежедневные лекарства, измеритель пикфлоуметра может оказаться бесполезным для лечения астмы. Пикфлоуметр — это полезный инструмент для школьного медицинского персонала, позволяющий контролировать астму у ребенка в течение школьного дня.
Почему я должен измерять скорость потока?
Измерения пикового расходомера могут помочь вашему лечащему врачу принять решение о вашем лечении и скорректировать лекарства, а измерения также могут предупредить вас об ухудшении симптомов астмы.
Астма иногда меняется постепенно. Ваш пиковый поток может показать изменения до того, как вы их почувствуете. Показания пиковой скорости потока могут показать вам, когда начинать выполнять шаги вашего плана действий при астме, который вы разработали вместе с вашим лечащим врачом. Это может помочь вам определить серьезность эпизода; решить, когда использовать спасательное лекарство, и решить, когда обращаться за неотложной помощью.
Пикфлоуметр может помочь вам и вашему лечащему врачу определить причины вашей астмы на работе, дома или на отдыхе, а также поможет родителям определить, что может вызывать астму у их ребенка.
Узнайте больше об использовании пикового расходомера и о том, как измерить пиковый расход.
Симптомы, методы лечения, причины и многое другое для астмы с кашлевым вариантом
Что такое астма с кашлевым вариантом?
Астма с кашлевым вариантом — это тип астмы, основным симптомом которого является сухой непродуктивный кашель. (Непродуктивный кашель не выводит слизь из дыхательных путей.) Люди с кашлевой астмой часто не имеют других «классических» симптомов астмы, таких как хрипы или одышка.
Кашлевую астму иногда называют хроническим кашлем, чтобы описать кашель, который длился более шести-восьми недель. Кашель при астме может возникать как днем, так и ночью. Если у вас ночная астма, она может нарушить сон. Люди с кашлевой астмой часто замечают, что кашель усиливается при физических нагрузках, что называется астмой, вызванной физической нагрузкой. Кашель может усилиться, когда они подвергаются воздействию факторов, вызывающих астму, или веществ, вызывающих аллергию, таких как пыль или сильные ароматы, или когда они находятся на холодном воздухе.
Кто заболевает кашлевой астмой?
Каждый может заболеть кашлевой астмой в любое время, но это обычное явление у маленьких детей, страдающих астмой в детстве. Кашлевой вариант астмы может привести к развитию «классической» астмы с такими симптомами, как одышка и хрипы.
Что вызывает кашлевую астму?
Подобно «классической» или «типичной» астме, никто точно не знает, что вызывает кашлевую астму. Однако кашель может начаться после контакта с аллергенами или при вдыхании холодного воздуха.Кашель также может быть следствием инфекции верхних дыхательных путей. Например, гайморит при астме — обычное дело.
Кроме того, кашель, который начинается после того, как человек начал принимать бета-адреноблокаторы, может быть кашлевой астмой. Бета-адреноблокаторы — это препараты, используемые для лечения высокого кровяного давления, болезней сердца, сердечной недостаточности, мигрени, учащенного сердцебиения и других состояний. Бета-адреноблокаторы также содержатся в глазных каплях для лечения глаукомы и других проблем с глазами. Эти глазные капли могут вызывать симптомы астмы, включая кашель.Чувствительность к аспирину — еще одна причина кашля при астме.
Как диагностировать кашлевую астму?
Кашлевую астму довольно сложно диагностировать, потому что кашель может быть единственным симптомом, а сам кашель может оказаться бронхитом или кашлем, связанным с постназальным выделением жидкости.
Ваш лечащий врач задаст вам вопросы о вашей истории болезни, осмотрит вас и послушает, как вы дышите. Однако люди с кашлевой астмой часто проходят нормальный физический осмотр, рентген грудной клетки и спирометрию.Спирометрия заключается в измерении количества воздуха, которое вы можете выдохнуть после первого глубокого вдоха, и того, как быстро вы можете опорожнить легкие. В тесте на астму для измерения используется устройство, называемое спирометром.
Продолжение
Проба с метахолином может быть проведена, если ваши симптомы и спирометрический тест явно не показывают астму. При вдыхании метахолин вызывает спазм и сужение дыхательных путей у всех — даже у неастматиков. Однако это указывает на астму, если вызывает симптомы при низкой дозе.Во время этого теста вы вдыхаете увеличивающееся количество аэрозольного тумана метахолина до и после спирометрии. Тест на метахолин считается положительным — это означает наличие астмы — если функция легких снижается как минимум на 20%. В конце теста всегда назначают бронходилататор (препарат, открывающий дыхательные пути), чтобы обратить действие метахолина.
Другой способ, которым медицинские работники диагностируют кашлевую астму, — лечить кашель лекарствами от астмы. Если кашель улучшится после лечения, вам будет поставлен диагноз кашлевой астмы.
Как лечить кашлевую астму?
Кашлевую астму лечат так же, как и обычную астму. Вам могут дать ингалятор от астмы с альбутеролом, ипратропием и / или ингаляционными стероидами (противовоспалительными средствами). Вы должны увидеть постепенное улучшение симптомов астмы в течение шести-восьми недель.
Страница не найдена
Страница не найдена Медицинские услуги Университета UTЗапрошенная страница не может быть найдена.Возможно, он был перемещен, переименован или удален.
University Health Services стремится предоставлять высококачественную помощь пациентам всех возрастов, рас, национальностей, физических способностей или атрибутов, религий, сексуальной ориентации или гендерной идентичности / выражения.
л л л л л l l
Приступ астмы | Педиатрия Грейсона
Это ваш симптом?
- Используйте это руководство только в том случае, если врач сказал вам, что у вас астма
- Признаки астмы включают хрипы, кашель, стеснение в груди и затрудненное дыхание
- Свистящее дыхание — это высокий или свистящий звук, который слышен при дыхании out
Некоторые основы…
- Приступ астмы — это приступ кашля, затрудненного дыхания или хрипов у людей, страдающих астмой.Во время приступа астмы дыхательные пути в легких становятся меньше из-за отека и воспаления. Лекарства от астмы помогают восстановить дыхательные пути.
- Атаки могут быть вызваны разными причинами. Их называют триггерами астмы.
- Приступы астмы могут быть легкой, средней или тяжелой степени. Тяжелые приступы астмы требуют неотложной медицинской помощи.
- Больной астмой может использовать пикфлоуметр, чтобы измерить тяжесть приступа.
- Люди должны работать с врачом, чтобы найти способы контролировать свою астму.
Симптомы
- Стеснение в груди
- Кашель
- Одышка
- Свистящее дыхание: Свистящее дыхание — это высокий или свистящий звук, слышимый при выдохе.
Причины
Приступ астмы может быть вызван многими вещами. Их называют триггерами астмы.
- Аллергены (пыльца, домашняя пыль, плесень, животные)
- Раздражители (сигаретный дым, грязь, загрязнение)
- Упражнение
- Респираторные инфекции (простуда или грипп)
- Внезапные изменения погоды
Лечение
Существует 2 основных типа лекарств, помогающих при астме:
- Препарат быстрого облегчения: этот препарат помогает остановить приступ астмы, который уже начался.Это может предотвратить сильную атаку. Он быстро открывает дыхательные пути в легких во время приступа астмы. Эти препараты следует принимать при первых признаках приступа. Лекарства быстрого действия не предназначены для использования в течение недель или месяцев за раз. Примерами этих препаратов являются ингаляционные или распыляемые бета-агонисты (Провентил, Алупент, Альбутерол, Вентолин).
- Препарат длительного контроля: этот препарат предотвращает начало приступов астмы. Он действует медленно в течение многих недель, чтобы остановить отек дыхательных путей.Человек должен принимать его каждый день, даже если он чувствует себя хорошо и может хорошо дышать. Примерами являются ингаляционные стероиды (Аэробид, Азмакорт, Бекловент, Фловент, Пульмикорт, Ванцерил) и кромолин.
Что такое измеритель пикового расхода?
- Пикфлоуметр измеряет, насколько хорошо человек выводит воздух из легких. С его помощью можно определить, начинается ли приступ астмы и ухудшается ли он.
- Нормальная пиковая скорость выдоха (PEFR) для здоровой взрослой женщины составляет от 400 до 500. Нормальная максимальная скорость выдоха для здорового взрослого мужчины составляет от 500 до 650.Во время приступа астмы у человека снижается пиковая скорость потока.
- Людям, страдающим астмой, следует научиться пользоваться пикфлоуметром. Они также должны знать свой собственный нормальный пиковый расход и план действий.
Шкала тяжести приступа астмы (пикфлоуметр) и план действий
Зеленая зона (дела идут хорошо)
- Пикфлоуметр: более 80% от личного рекорда.
- Симптомы: самочувствие хорошее. Хрипов и одышки нет. Вы можете заниматься своими обычными делами (работать и отдыхать) и хорошо спать.
- План действий: избегать триггеров. Если вы длительное время принимаете лекарства от астмы, продолжайте принимать их в соответствии с предписаниями врача.
Желтая зона (осторожно)
- Пиковый расходомер: от 50 до 79% от личного лучшего.
- Симптомы: присутствуют некоторые проблемы с дыханием, кашель или хрипы. Вам может быть труднее выполнять некоторые действия. Вы можете чаще просыпаться по ночам или испытывать проблемы со сном.
- План действий: начните принимать лекарства от астмы. Если вы длительно принимаете лекарства от астмы, продолжайте их принимать.Следуйте любым другим инструкциям, которые дал вам врач. Позвоните своему врачу, если обострение астмы не улучшится (вы все еще находитесь в желтой зоне) в течение 24 часов.
Красная зона (предупреждение — обратитесь за помощью)
- Пиковый расходомер: менее 50% от личного рекорда.
- Симптомы: проблемы с дыханием ухудшаются. Одышка затрудняет разговор, ходьбу или лежачее положение. Слышно свистящее дыхание. Лекарства от астмы не помогают.
- План действий: примите спасательное лекарство прямо сейчас.Немедленно обратитесь в отделение неотложной помощи. Вызовите скорую помощь, если вы один или у вас серьезные проблемы с дыханием.
Когда вызывать приступ астмы
Позвоните в службу 911 сейчас
Позвоните врачу или обратитесь за помощью сейчас
| Обратитесь к врачу в течение 24 часов
Обратитесь к врачу в рабочее время Часы работы
| Самостоятельный уход на дому |
Консультации по уходу
Легкий приступ астмы
- Что вы должны знать:
- Приступы астмы могут быть легкими или серьезными.Есть способы измерить, насколько серьезна атака. Серьезные приступы астмы требуют неотложной медицинской помощи.
- Есть способы контролировать и лечить приступы астмы. Вам следует поработать со своим врачом, чтобы найти способы контролировать астму.
- Легкие приступы астмы можно лечить дома.
- Вот несколько советов по уходу, которые могут помочь.
- Лекарство от астмы быстрого облегчения:
- Начните принимать лекарство быстрого облегчения (альбутерол или сальбутамол) при первых признаках кашля или одышки.Не ждите хрипов. Вы должны использовать ингалятор (по 2 вдоха каждый раз) или небулайзер каждые 4 часа. Продолжайте использовать быстродействующее лекарство, пока не перестанете хрипеть в течение 48 часов.
- Лучший способ остановить кашель — использовать лекарство от астмы. Не используйте средства от кашля из аптеки. Вы можете использовать леденцы от кашля при щекотливом кашле.
- Лекарство от астмы с долгосрочным контролем:
- Во время приступа астмы вы должны продолжать принимать лекарства длительного действия.Следуйте инструкциям вашего врача.
- Примерами этих препаратов являются ингаляционные стероиды и кромолин.
Жидкости для питья: Постарайтесь выпить нормальное количество жидкости. Гидратация облегчает откашливание липкой слизи в легких.
Увлажнитель: Если воздух сухой, используйте увлажнитель с прохладным туманом, чтобы не пересыхать дыхательные пути.
Сенная лихорадка: Если у вас насморк или заложенность носа от сенной лихорадки, вы можете принять антигистаминные препараты.Эти препараты помогут избавиться от сенной лихорадки и не усугубят астму.
Удаление аллергенов: Примите душ, чтобы удалить аллергены с тела и волос. Это может быть пыльца, шерсть животных и пыль.
Избегайте триггеров: Избегайте вещей, которые, как вы знаете, могут вызвать у вас приступ астмы. Это могут быть табачный дым, кошки и другие домашние животные, перьевые подушки и упражнения.
Работайте со своим врачом: От астмы нет лекарства, но вы можете научиться контролировать ее.Узнайте, как это сделать, вместе со своим врачом. Если у вас продолжаются приступы астмы, значит, ваша астма не находится под контролем.
Чего ожидать: Если вы начнете лечение раньше, то приступ астмы можно будет контролировать. Хрипы должны исчезнуть в течение 5 дней.
- Позвоните своему врачу, если:
- Ингаляционные лекарства от астмы (небулайзер или ингалятор) необходимы чаще, чем каждые 4 часа
- Свистящее дыхание длится более 1 дня
- Вы думаете, что вам нужно осмотр
- Вам становится хуже
Как использовать ингалятор или спейсер
- Как пользоваться дозированным ингалятором (MDI):
- Шаг 1: Снимите колпачок и встряхните ингалятор.
- Шаг 2: Держите ингалятор примерно на 1-2 дюйма (2-5 см) перед ртом. Выдохните полностью.
- Шаг 3: Нажмите на ингалятор, чтобы высвободить лекарство, когда вы начнете медленно вдыхать.
- Шаг 4: Медленно вдохните 3-5 секунд.
- Шаг 5: Задержите дыхание на 10 секунд, чтобы лекарство глубоко проникло в легкие.
- Если ваш врач прописал две затяжки, подождите 1 минуту и затем повторите шаги 2–5.
- Как использовать MDI со спейсером:
- Шаг 1: Встряхните ингалятор и затем прикрепите его к спейсеру или удерживающей камере.
- Шаг 2: Полностью выдохните.
- Шаг 3: Поместите мундштук спейсера в рот.
- Шаг 4: Надавите на ингалятор. Это поместит одну затяжку лекарства в камеру для выдержки или распорку.
- Шаг 5: Медленно вдохните в течение 5 секунд.
- Шаг 6: Задержите дыхание на 10 секунд, затем выдохните.
- Если ваш врач прописал две или более затяжки, подождите 1 минуту между каждой затяжкой, а затем повторите шаги 2–6.
- Как использовать ингалятор для сухого порошка:
- Шаг 1: Снимите колпачок и следуйте инструкциям производителя, чтобы загрузить дозу лекарства.
- Шаг 2: Полностью выдохните.
- Шаг 3: Поместите мундштук ингалятора в рот.
- Шаг 4: Сделайте быстрый и глубокий вдох.
- Шаг 5: Задержите дыхание на 10 секунд, чтобы лекарство глубоко проникло в легкие.
- Если ваш врач назначил две или более ингаляции, подождите 1 минуту и затем повторите шаги 2–5.
- Float Test — Как определить, пуст ли ваш ингалятор (MDI):
- Ваш MDI может быть пустым без вашего ведома. Использование пустого MDI не поможет при приступе астмы.Это не даст вам лекарства.
- Вы не можете определить, пустой ли он, просто встряхнув его и прислушиваясь к жидкости. После того, как лекарство исчезнет, в MDI все еще останется пропеллент.
- Хороший способ определить, пуст ли он, — это выполнить тест с плавающей запятой. Поместите ингалятор в таз с водой. Если он плавает, скорее всего, он пуст. Полный ингалятор утонет. Плавающий тест не дает 100% точности.
Пиковый расходомер
- Пиковый расходомер:
- Каждый человек, страдающий астмой, должен иметь пикфлоуметр.
- Этот инструмент измеряет, насколько хорошо воздух выходит из легких.
- Измеряемое число называется пиковой скоростью выдоха (PEFR).
- Вы должны измерять PEFR, когда чувствуете себя хорошо. Это будет ваша обычная ставка.
- Во время приступа астмы измерьте свой PEFR и сравните его с вашим нормальным значением. Это скажет вам, насколько серьезен у вас приступ.
- Как использовать измеритель пикового расхода:
- Шаг 1: Переместите индикатор в нижнюю часть пронумерованной шкалы.Встаньте.
- Шаг 2 : Сделайте глубокий вдох. Полностью наполните легкие.
- Шаг 3: Поместите мундштук в рот и сомкните вокруг него губы. Не засовывайте язык в отверстие.
- Шаг 4: Продуть как можно сильнее и быстрее.
- Шаг 5: Запишите свой результат.
- Шаг 6: Повторите это еще 2 раза.
- Наибольшее из трех чисел — это ваш PEFR.
- Использование пикового расходомера для измерения тяжести приступа астмы:
- Зеленая зона — легкая атака: PEFR 80–100% от вашего обычного значения.Пиковая скорость потока в зеленой зоне означает, что ваша астма находится под хорошим контролем.
- Желтая зона — средняя атака: PEFR 50-80% от вашей нормальной скорости. Это означает, что ваши дыхательные пути сужаются. Вам нужно больше лекарств от астмы.
- Красная зона — серьезная атака: PEFR менее 50% от вашей нормальной скорости. Это срочно. Ваши дыхательные пути становятся очень узкими. Тебе нужно что-то делать прямо сейчас. Чаще всего нужно позвонить врачу или отправиться в больницу.
И помните, обратитесь к врачу, если у вас появятся какие-либо симптомы «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
| Последняя редакция: | 30.05.2021 1:00:27 |
| Последнее обновление: | 3/11/2021 1:00:29 |
Copyright 2021 Amazon.com, Inc. или ее аффилированных лиц. | |
Астма влияет на жизнь вашего ребенка
Может быть, вам знакома поговорка: «Жизнь измеряется не количеством вдохов, которые мы делаем, а моментами, от которых у нас перехватывает дыхание».
Это вдохновляющее чувство. Но если у вас есть ребенок, который борется с астмой, вы, вероятно, обрабатываете эти слова через совершенно другой фильтр, чем большинство. По данным Центров по контролю и профилактике заболеваний, в Америке более 25 миллионов детей и взрослых ежедневно справляются с этим заболеванием.
Астма может быть хроническим заболеванием, которое может вызывать хрипы, кашель, стеснение в груди и одышку. К счастью, астму лечат ингаляционным альбутеролом и, в некоторых случаях, лекарствами, которые лечат воспаление дыхательных путей и помогают предотвратить симптомы и приступы (ингаляционные кортикостероиды)
Астма может передаваться по наследству, поэтому, если она передается в вашей семье, обратите внимание на ее симптомы, когда ваши дети маленькие (как правило, у детей с астмой симптомы проявляются к 5 годам, но астма может возникнуть в любом возрасте).
Вот несколько основных симптомов, на которые следует обратить внимание:
- Постоянный кашель — плотный кашель и многократный кашель подряд (особенно ночью),
- Свист или хрип при выдохе
- Затрудненное и учащенное дыхание, из-за которого кожа вокруг шеи или ребер вашего ребенка втягивается сильнее, чем обычно
Кроме того, вот пара распространенных триггеров астмы, на которые вы можете обратить внимание и помочь своему ребенку избежать:
- Раздражители в воздухе, включая сигаретный дым и резкие запахи
- Аллергены, включая чрезмерную перхоть домашних животных и пылевых клещей.
- Инфекция верхних дыхательных путей (простуда) и другие инфекции
Как я уже упоминал, астму можно контролировать с помощью ингаляторов и лекарств, прописанных вашим педиатром. Поскольку симптомы и приступы астмы могут возникать внезапно, ваш ребенок должен всегда иметь с собой ингалятор, куда бы он ни пошел.
Если вас беспокоит, что у вашего ребенка астма, обязательно сделайте следующее:
- Запишитесь на прием к педиатру.Ваш педиатр проведет вас через необходимые шаги, чтобы определить, есть ли у вашего ребенка астма, а затем сформулирует план действий, который поможет взять и удержать астму под контролем
- Убедитесь, что ваш ребенок вакцинируется от гриппа каждый год.
- Следите за тем, чтобы в вашем доме не было пыли и запаха, и не позволяйте никому курить внутри.
В интересах краткости в этой статье я лишь коснулся поверхности того, как распознать и лечить астму у детей.В Интернете есть огромное количество дополнительной полезной информации, в том числе от Американской ассоциации легких, Центров по контролю и профилактике заболеваний и Детского здоровья.
Хотя астма может быть серьезным заболеванием на всю жизнь, она хорошо поддается лечению, и во многих случаях многие дети могут «перерасти» свою астму. При правильном лечении под наблюдением педиатра дети, страдающие астмой, могут наслаждаться моментами жизни, от которых перехватывает дыхание… в самом чудесном смысле этого слова.
Когда и как использовать ингалятор
Существуют разные типы ингаляторов, которые служат разным целям и требуют разной техники.
Every Day: Control Inhaler
Эти ингаляторы помогают предотвратить обострения и не дать ухудшиться симптомам. Их называют контрольными ингаляторами, потому что в них есть лекарство, контролирующее воспаление.
Используйте свой так часто, как вам советует врач, обычно один или два раза в день:
- Есть ли у вас симптомы
- Даже если вы чувствуете, что вам лучше
Если вы предполагается использовать его два раза в день с интервалом 12 часов.
Когда вы начнете использовать этот ингалятор, может пройти от 2 до 4 недель, прежде чем вы заметите, что лекарство начнет действовать.
Quick Relief: Спасательный ингалятор
Спасательные ингаляторы или ингаляторы для облегчения состояния быстро возвращают нормальное дыхание, когда вы:
Спасательный ингалятор следует всегда носить с собой. Используйте его:
- При обострении симптомов
- Перед тем, как вы окажетесь рядом, ваша астма срабатывает
- Когда вы сталкиваетесь с неожиданными триггерами
Спасательный ингалятор предназначен для кратковременного облегчения симптомов, а не для контролировать свою астму в долгосрочной перспективе.Если вы используете свой 2 или более дней в неделю или более 2 ночей в месяц, поговорите со своим врачом о ежедневном контрольном ингаляторе.
Упростите деятельность
Когда у вас астма, вызванная физическими упражнениями, ингаляторы короткого действия могут сделать упражнения, требующие дополнительной силы легких, более выполнимыми. Сюда входят такие вещи, как спорт, работа в саду и даже пение.
- Чтобы предотвратить симптомы, используйте спасательный ингалятор за 15–30 минут до начала.
- Держите его под рукой на случай, если у вас возникнут симптомы во время работы.
Если живое движение часто вызывает вспышку, не прекращайте упражнения. Регулярные упражнения могут помочь вам контролировать астму. Он может укрепить мышцы легких, упростить контроль веса и повысить вашу иммунную систему. Вместо этого:
- Попробуйте разные виды деятельности, которые менее интересны.
- Избегайте погодных условий, которые могут вызвать симптомы.
Как пользоваться ингалятором с отмеренной дозой (MDI)
Ингаляторы бывают разные, поэтому ознакомьтесь с инструкциями.
- Сначала заправьте ингалятор. Это нужно делать при первом использовании ингалятора или если вы не использовали его в течение 2 недель и более.
- Встряхните его в течение 5 секунд, поверните ингалятор от себя и нажмите, чтобы распылить.
- Подождите несколько секунд и повторите попытку.
- Затем проделайте это еще два раза, всего четыре.
Как использовать ингалятор MDI без прокладки
Снимите крышку мундштука, затем:
- Встряхните ее в течение 5 секунд.
- Держите ингалятор так, чтобы указательный палец был сверху, а большим пальцем снизу, чтобы поддерживать его. Другой рукой возьмитесь за распорку, если вам нужно.
- Выдохните.
- Зажмите мундштук между зубами и плотно сомкните его губами. (Убедитесь, что ваш язык не закрывает отверстие.)
- Вы также можете держать мундштук на расстоянии двух пальцев ото рта.
- Надавите на верхнюю часть вниз и вдохните, пока легкие полностью не наполнятся — примерно 4-6 секунд.
- Удерживайте лекарство в легких как можно дольше (достаточно 5-10 секунд), затем выдохните.
- Если вам не хватает воздуха на первом вдохе, подождите 15–30 секунд и повторите попытку. Перед следующей затяжкой снова встряхните баллон.
- Закройте мундштук.
- Если в вашем лекарстве содержится стероид, прополощите рот и полощите горло водой после использования ингалятора. Выплюнуть воду.
Как использовать ингалятор MDI с прокладкой
- Вставьте ингалятор в прокладку.
- Встряхивайте в течение 5 секунд.
- Держите ингалятор так, чтобы указательный палец был сверху, а большим пальцем снизу, чтобы поддерживать его. Другой рукой возьмитесь за распорку, если вам нужно.
- Выдохните.
- Зажмите мундштук между зубами и плотно сомкните губами прокладку. (Убедитесь, что ваш язык не закрывает отверстие.)
- Надавите на верхнюю часть и вдыхайте, пока легкие полностью не наполнятся — примерно 3-5 секунд.
- Удерживайте лекарство в легких как можно дольше (достаточно 5-10 секунд), затем выдохните.
- Если вам не хватает воздуха на первом вдохе, подождите 15–30 секунд и повторите попытку. Перед второй затяжкой снова встряхните ингалятор. Не наполняйте камеру двумя затяжками лекарства сразу.
- Закройте мундштук.
- Если в вашем лекарстве содержится стероид, прополощите рот и полощите горло водой после использования ингалятора. Выплюнуть воду.
Как использовать ингалятор для сухого порошка
- Снимите колпачок.
- Для одноразового устройства загрузите капсулу.
- Медленно выдохните (не в мундштук).
- Вставьте мундштук между передними зубами и сомкните его губами.
- Глубоко вдохните через рот в течение 2–3 секунд.
- Снимите ингалятор. Задержите дыхание как можно дольше. (Хорошо от 4 до 10 секунд.)
- Медленно выдохните.
Как чистить ингалятор
Чистить их нужно примерно раз в неделю, чтобы лекарство не накапливалось и не блокировало мундштук.
MDI:
- Снимите канистру и крышку с мундштука.
- Не мойте канистру и не опускайте ее в воду.
- Пропустите теплую водопроводную воду через верх и низ мундштука в течение 30–60 секунд.





 Используют с задачей снять аллергические проявления астмы;
Используют с задачей снять аллергические проявления астмы;
 Патологический кашель требует точной диагностики и соответствующего лечения.
Патологический кашель требует точной диагностики и соответствующего лечения.
 Диагноз редко ставится до 1 года жизни.
Диагноз редко ставится до 1 года жизни. Говорит фразами. Хочет сесть (не может лечь ровно). Слышно свистящее дыхание.Присутствуют втягивания (ребра втягиваются при каждом вдохе). (Желтая зона: пиковая скорость потока 50-80% от нормальной)
Говорит фразами. Хочет сесть (не может лечь ровно). Слышно свистящее дыхание.Присутствуют втягивания (ребра втягиваются при каждом вдохе). (Желтая зона: пиковая скорость потока 50-80% от нормальной)

