Положительный результат. Диагноз сифилис | ЗДОРОВЬЕ:Медицина | ЗДОРОВЬЕ
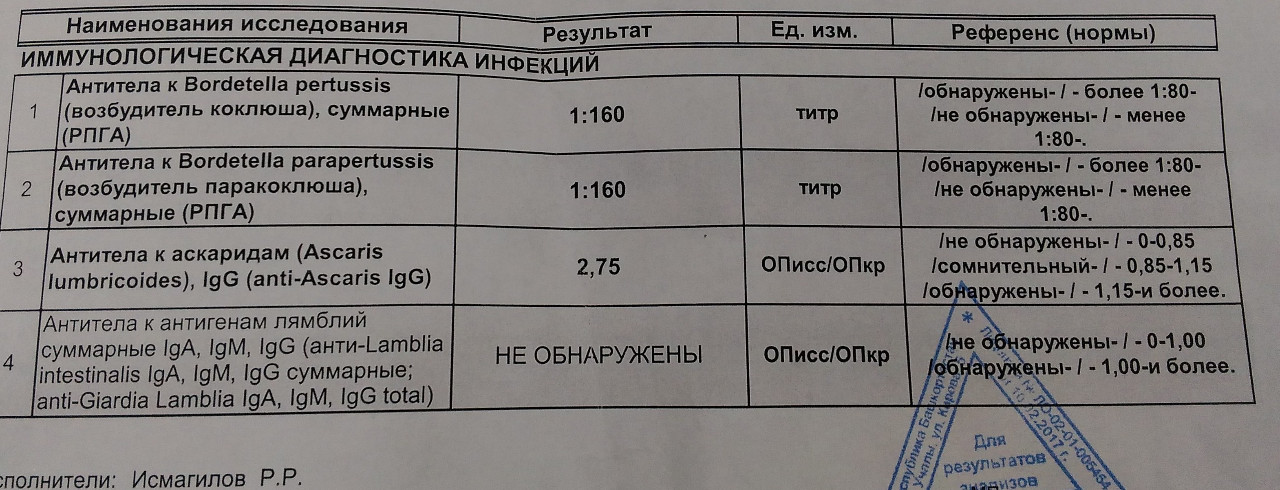
Один, два, три или четыре креста — так недавно отмечали в бланке анализа положительную пробу на RW (реакцию вассермана), то есть присутствие в крови антител к возбудителю сифилиса.
Сегодня бледную спирохету, вызывающую опасную болезнь, определяют уже другим и гораздо более точным методом. Об этом рассказала заведующая централизованной серологической лабораторией Камчатского краевого кожно-венерологического диспансера (КККВД) Лариса Фролова.
Антиген — к антителу
– Любая инфекция, любой чужеродный агент, попадая в наш организм, вызывают ответную реакцию его защитной системы — иммунитета, — говорит Лариса Владимировна. — Обороняясь, иммунная система вырабатывает антитела, предназначенные для уничтожения антигенов — возбудителей инфекции. Каждому антигену соответствуют свои антитела, и по их присутствию в крови можно сделать вывод не только о разновидности инфекции, но и её активности в организме. На этом и основан серологический анализ. А термин «серология» образован от латинского слова serum (сыворотка) и греческого logos (учение), так как все серологические анализы делаются на сыворотке после удаления из венозной крови всех форменных элементов (клеток) и фибриногена — белка, обеспечивающего свёртывание крови.
– Как широко охвачено население Камчатки обследованием на одно из самых грозных венерических заболеваний?
– В настоящее время мы проводим обследование на сифилис всех пациентов, находящихся на стационарном лечении в Петропавловске. Это значит, что анализы крови к нам везут из всех больниц краевой столицы. В день получается несколько сотен исследований. И с 2009 года вместо привычной RW проводится иммуноферментный анализ. Это высокоспецифичное исследование, при котором можно обнаружить антитела к возбудителю инфекции на самой ранней её стадии — второй или третьей неделе от начала заболевания, когда никаких видимых, клинических признаков болезни ещё нет.
– Насколько значима такая диагностика?
– Она очень важна, так как в настоящее время регистрируется немало скрытых форм сифилиса, когда недуг выявляется при случайном обследовании больного, проходящего лечение в стационаре совсем по другому поводу и не подозревающего о спящей инфекции. Только в прошлом году таких случаев было более 30-ти — 72 % от всех вновь выявленных нашей лабораторией форм сифилиса.
За период с 2012 по 2014 гг. в серологической лаборатории краевого кожвендиспансера выполнено 366 017 анализов на сифилис. В 2012 г. в крае было выявлено 156 новых случаев сифилиса, в 2013 — 102, в 2014 — 50. В 2014 г. на полуострове в структуре заболеваемости сифилисом наибольшая доля приходилась на раннюю скрытую форму — 72 %, и вторичный сифилис — 26 %. Формы первичного сифилиса в крае за 2014 год не зарегистрированы.– Заполучить диагноз «сифилис» страшно — это означает постановку на учёт, лечение в стационаре, длительное наблюдение в вендиспансере и проблемы с репутацией…
– Вовсе нет. Люди не должны бояться! Никто их не схватит и не запрёт: пациент вправе сам выбрать способ лечения, амбулаторный или стационарный. Единственное отличие — в стационаре его пролечат бесплатно, а при амбулаторном лечении все лекарства придётся приобретать за свой счёт. И насчёт репутации вы заблуждаетесь: врачебную тайну никто не отменял. Более того, даже при выписке больничного листа диагноз «сифилис» вам никто не напишет по той же причине — соблюдение врачебной тайны. Работодателю диагноз знать не обязательно, поэтому страхи необоснованны, и лечиться надо непременно! Потому что последствия нелеченого сифилиса неизмеримо страшнее боязни мнимой огласки.
Развёрнутая ясность
– В вашей практике были случаи, когда лабораторным методом выявили запущенный нелеченый сифилис?
– Да, и не один. В неврологическое отделение поступил пациент предпенсионного возраста с диагнозом «прогрессирующий паралич». Серологические реакции оказались положительными. После консультации с дермато-венерологом мужчине был назначен иммуноферментный анализ спинномозговой жидкости, также оказавшийся положительным. В результате больного перевели в КВД с диагнозом «нейросифилис».
Серологические реакции оказались положительными. После консультации с дермато-венерологом мужчине был назначен иммуноферментный анализ спинномозговой жидкости, также оказавшийся положительным. В результате больного перевели в КВД с диагнозом «нейросифилис».Ещё один случай был с молодым человеком из психоневрологического диспансера — парень находился на стационарном лечении, в тяжёлом состоянии. Никаких проявлений сифилиса на коже и слизистых не было, но серологические реакции оказались положительными. После дополнительных развёрнутых лабораторных исследований у больного выявили ранний нейросифилис и назначили адекватное лечение.
В обоих случаях сифилис протекал скрыто, возможно, на фоне бесконтрольного приёма антибиотиков, которые смазывают клиническую картину болезни. Но современные высокоспецифичные методы анализа всё равно дадут положительный результат.
– Насколько сложен анализ и как быстро готов результат?
– Сегодня используются современные тест-системы и компьютерная, цифровая обработка результатов. Массовым, скрининговым методом исследуются все поступившие образцы крови. На специальном планшете положительные пробы видны даже визуально: в результате реакции антиген — антитело они окрашиваются в жёлтый цвет. Чем интенсивнее окраска, тем активнее инфекция. Конкретную величину титра антител определяет компьютер по оптической плотности образца. И если результат положительный, мы делаем уже развёрнутый анализ из пяти более специфических исследований, по которым становится ясно: свежий это сифилис, скрытый, или человек когда-то уже переболел. Результат выдаётся на следующий день после получения пробы крови.Много неясного
– Иммунитет к сифилису у переболевшего им человека сохраняется?
– Здесь много загадок, до сих пор необъяснимых. Иммунитета к сифилису нет, им можно заразиться снова, причём неоднократно. Тем не менее, антитела к бледной трепонеме у людей, прошедших полноценный курс лечения, сохраняются очень долго.
– В последние годы врачи дермато-венерологи говорят о росте распространения инфекций, передающихся половым путём. С сифилисом картина похожая?
– У нас на Камчатке за последние два года идёт снижение числа новых заражений, причём значительное. Радует, что за этот период не было ни одного случая заражения детей до 14 лет.
Смотрите также:
Сдать анализ на сифилис (RW)- цены на реакцию Вассермана в Москве в ИНВИТРО
Метод определения Флокуляционный (RPR-антиген, использующийся в наборах, является модификацией VDRL антигена).
Исследуемый материал Сыворотка крови
Доступен выезд на дом
Онлайн-регистрацияСинонимы: Неспецифический антифосфолипидный (реагиновый) тест, современный аналог реакции Вассермана (RW). Nontreponemal test, rapid plasma reagin test, syphilis screening test, STS.
Краткая характеристика исследования «Сифилис RPR»
Неспецифический антифосфолипидный (реагиновый) тест, современный аналог реакции Вассермана (RW), модификация VDRL (Venereal Disease Research Laboratory) теста.
RPR – скрининговый нетрепонемный тест, выявляющий антитела (реагины) класса IgG и IgM к липоидному и липопротеиноподобному материалу, высвобождаемому из повреждённых клеток больного сифилисом. Тест RPR рекомендован приказом МЗ РФ для первичного скрининга и наблюдения за ходом лечения сифилиса.
Антифосфолипидные антитела, выявляемые с помощью этого теста, находят у 70-80% лиц с первичным сифилисом и почти у 100% пациентов с вторичным и ранним латентным сифилисом. В большинстве случаев позитивная RPR-реакция наблюдается через 7-10 дней после появления первичного шанкра или через 3-5 недель после инфицирования. Титр снижается после наступления вторичной стадии сифилиса. Около 30% пациентов с поздним сифилисом становятся нереактивными по RPR-тесту. Снижение титра RPR в 4 и более раз в течение одного года после проведённой терапии подтверждает её эффективность. В 90-98% случаев после лечения сифилиса результат RPR-теста становится отрицательным.
Особенности инфекции. Сифилис – хроническое инфекционное заболевание, характеризующееся мультисистемным поражением организма. Возбудитель сифилиса – Treponema pallidum – неустойчива в окружающей среде, но хорошо сохраняется во влажных биологических материалах (сперме, влагалищном секрете, слизи, гное и др.). Передаётся половым, парентеральным, бытовым, трансплацентарным путями.
Увеличивают риск заражения другие инфекции, передаваемые половым путём: герпес, хламидиоз, папилломавирусная инфекция и др., а также повреждение слизистой оболочки при анальных контактах. Бледная трепонема имеет несколько антигенов, обусловливающих выработку антител. Один из них аналогичен кардиолипину, что позволяет использовать последний для обнаружения иммунитета к бледной трепонеме.
Заражение от больного человека возможно в любом периоде сифилиса. Наиболее инфекционными являются первичный и вторичный сифилис при наличии активных проявлений на коже и слизистых оболочках. Бледная трепонема проникает через микроповреждения кожи или слизистых в лимфатические сосуды, затем в лимфатические узлы. Далее возбудитель распространяется по органам и может определяться во всех биологических средах (слюне, грудном молоке, сперме и т. д.).
Далее возбудитель распространяется по органам и может определяться во всех биологических средах (слюне, грудном молоке, сперме и т. д.).
При классическом течении инкубационный период длится 3-4 недели, первичный серонегативный – 1 месяц, затем первичный серопозитивный – 1 месяц, затем вторичный период – 2-4 года, далее третичный период. В первичном периоде возникает твёрдый шанкр (безболезненная язва или эрозия с плотным дном в месте проникновения бледной трепонемы), сопровождающийся регионарным лимфангиитом и лимфаденитом. В конце первичного периода шанкр самостоятельно заживает, а лимфаденит переходит в полиаденит и сохраняется до пяти месяцев. Первое генерализованное высыпание является признаком начала вторичного периода. Вторичные сифилиды появляются волнообразно (на 1,5-2 месяца каждая волна) и самостоятельно исчезают. Могут быть представлены пятнистыми, папулезными, пустулезными сифилидами, сифилитической аллопецией (облысением) и сифилитической лейкодермой («ожерелье Венеры»). На втором полугодии вторичного сифилиса исчезает полиаденит.
Появление третичных сифилидов (бугорков и гумм) знаменует начало третичного периода, который наступает у 40% нелеченных и неполноценно леченных больных. Волны третичного периода разделены более продолжительными (иногда многолетними) периодами латентного течения инфекции. В поражённых органах и тканях возникают деструктивные изменения. В третичных сифилидах содержится крайне мало трепонем, поэтому они практически не заразны. Напряжённость иммунитета падает (т. к. уменьшается количество бледных трепонем), поэтому становится возможным новое инфицирование (ресуперинфекция).
Передача сифилиса потомству наиболее вероятна в первые три года заболевания. В результате возникают поздние выкидыши (на 12-16 неделе), мертворождение, ранний и поздний врождённый сифилис. Поражение плода наиболее вероятно на 5-м месяце беременности и в родах. Проявления раннего врождённого сифилиса возникают сразу после рождения и аналогичны проявлениям вторичного сифилиса. Сифилиды позднего врождённого сифилиса возникают в возрасте 5-17 лет и аналогичны проявлениям третичного сифилиса. К безусловным признакам относится триада Гетчинсона (гетчинсоновские зубы, паренхиматозный кератит, лабиринтная глухота).
Сифилиды позднего врождённого сифилиса возникают в возрасте 5-17 лет и аналогичны проявлениям третичного сифилиса. К безусловным признакам относится триада Гетчинсона (гетчинсоновские зубы, паренхиматозный кератит, лабиринтная глухота).
Диагноз сифилиса должен быть подтвержден лабораторными исследованиями, однако, в некоторых случаях может быть обоснован, несмотря на отрицательные результаты серологических реакций.
Особое значение лабораторная диагностика сифилиса имеет у следующих категорий обследуемых:
| Категория обследуемых | Причины |
| Женщины, при подготовке к беременности | 1. Возможно латентное течение или обезглавленный сифилис (сифилис без твердого шанкра, трансфузионный сифилис, когда трепонема попадает непостредственно в кровь при переливании крови, порезе)
2. Возможна бытовая или парентеральная передача |
| Беременные женщины | Проведение комплексной терапии в первые 4 месяца беременности позволяет избежать инфицирования плода |
С какой целью проводят исследование «Сифилис RPR»
Чувствительный нетрепонемный тест, современный аналог реакции Вассермана (RW) с кардиолипиновым антигеном, модификация VDRL (Venereal Disease Research Laboratory) теста, используется для скрининга и комплексной диагностики сифилиса.
Что может повлиять на результат теста «Сифилис RPR»
Тест не является специфическим. Поэтому иногда возможно возникновение ложноположительных реакций. Антилипоидные антитела могут появляться не только вследствие сифилиса или других трепонемных инфекций, но и в ответ на развитие нетрепонемных заболеваний острой или хронической природы, при которых наблюдается повреждение тканей (особенно часто при аутоиммунных заболеваниях).
При получении положительного результата в RPR-тесте, пациент должен обследоваться дерматовенерологом с повторным исследованием крови с помощью специфического трепонемного диагностического теста (в лаборатории ИНВИТРО – тест № 70 сифилис ИФА, антитела к Treponema pallidum IgG/IgM, выявляющий специфические антитела к антигену Treponema pallidum).
Редкие ложноотрицательные результаты в реакции RPR (эффект «прозоны» при очень высоких титрах реагиновых антител) могут быть исключены одновременным назначением теста сифилис ИФА IgG/IgM. Эти два исследования являются взаимодополняющими; комбинированное использование тестов RPR и ИФА-теста IgG/IgM представляет лучший вариант скринингового исследования для обнаружения или исключения сифилиса на всех стадиях.
Нетрепонемный тест по определению антител- реагинов (оценка лечения) (S-RPR)
Нетрепонемный тест по определению антител-реагинов RPR определяет антитела класса IgG и IgM, которые возникают при повреждении тканей к высвобождающемуся кардиолипиновому антигену. Положительный результат не указывает прямо на наличие инфекции.
Анализ становится положительным на 4-8 неделе после заражения. Ко всем положительным тестам определяется еще титр для оценки активности заболевания и эффективности лечения. При динамике определения титра RPR важно, чтобы анализы проводились в одной и той же лаборатории по той же методике.
Показания: Оценка активности заболевания и эффективности лечения
Исследуемый материал: Cыворотка крови
Метод анализа: Агглютинация
Референтное значение: Негативный
Интерпретация результата:
- Через 6 месяцев после проведенного лечения четырехкратное или еще более низкое падение титра антител указывает на успешно проведенное лечение примарного и секундарного сифилиса. Тест определения титра RPR должен стать негативным в течение года после успешно проведенного лечения примарного сифилиса и 2 лет после успешно проведенного лечения секундарного сифилиса. У большинства пациентов с поздним сифилисом анализ становится негативным в течение 5 лет, у 25% пациентов анализ становится негативным в поздней стадии и без лечения.
- Постоянный положительный результат у иммунокомпетентного пациента несмотря на проведенное лечение указывает на реинфекцию, недостаточное лечение или биологическую ложно-положительную реакцию.
 Их разделяют на острые (длительностью <6 месяцев) и хронические (длительностью >6 месяцев). Некоторые инфекции могут способствовать возникновению острого ложно-положительного результата при определении титра RPR (мононуклеоз, малярия, бруцеллез, свинка, HIV и другие), также обладают подобным эффектом реакция на вакцинацию, беременность или инъекции наркотиков.
Их разделяют на острые (длительностью <6 месяцев) и хронические (длительностью >6 месяцев). Некоторые инфекции могут способствовать возникновению острого ложно-положительного результата при определении титра RPR (мононуклеоз, малярия, бруцеллез, свинка, HIV и другие), также обладают подобным эффектом реакция на вакцинацию, беременность или инъекции наркотиков. - Возникновению хронического ложно-положительного результата при определении титра RPR могут способствовать аутоиммунные заболевания, ревматоидный артрит, системная красная волчанка, лепра или опухоли.
- Подозревать реинфекцию или рецидив есть основание в случае 4-кратного уве- личения титра RPR.
Süüfilise markerite tõlgendamine: | IgM | IgG | RPR |
Активный или недавно пролеченный сифилис | + | + | + |
Активный или недавнопро леченный сифилис | + | + | — |
Активный или недавно пролеченный сифилис | — | + | + |
Примарный сифилис | + | — | + |
Примарный сифилис | + | — | — |
Поздний и успешно пролеченный или латентный сифилис | — | + | — |
Отсутствует доказательство об активности сифилиса* | — | — | неизвестно |
* Антитела класса IgM и IgG могут быть негативными в случае если у пациента ранний сифилис, иммунодефицит или было проведено адекватное лечение (более 10 лет от начала заболевания).
Люис RPR, Ниармедик (Россия)
Тест-система для диагностики сифилиса Люис RPR тест, Ниармедик (Россия)
Тест-система предназначена для первичного скрининга в качестве отборочного теста, а также в сочетании с трепонемными тестами ИХЛ, РПГА и ИФА для подтверждения положительного серологического диагноза при обследовании больных сифилисом, доноров, больных глазных, психоневрологических, кардиологических стационаров беременных, в частности, направляемых на искусственное прерывание беременности. Люис RPR тест в количественном варианте используется для контроля эффективности лечения (подтверждением эффективности проведенной терапии считается снижение титра в 4 и более раз в течение 1 года). Набор рассчитан на 500 определений. Время получения ответа 8 минут, имеет внутренние положительный и отрицательный контроли. Срок годности 18 месяцев.
Номер регистрационного удостоверения: ФСЗ 2008/03715.
Лабораторная диагностика сифилиса
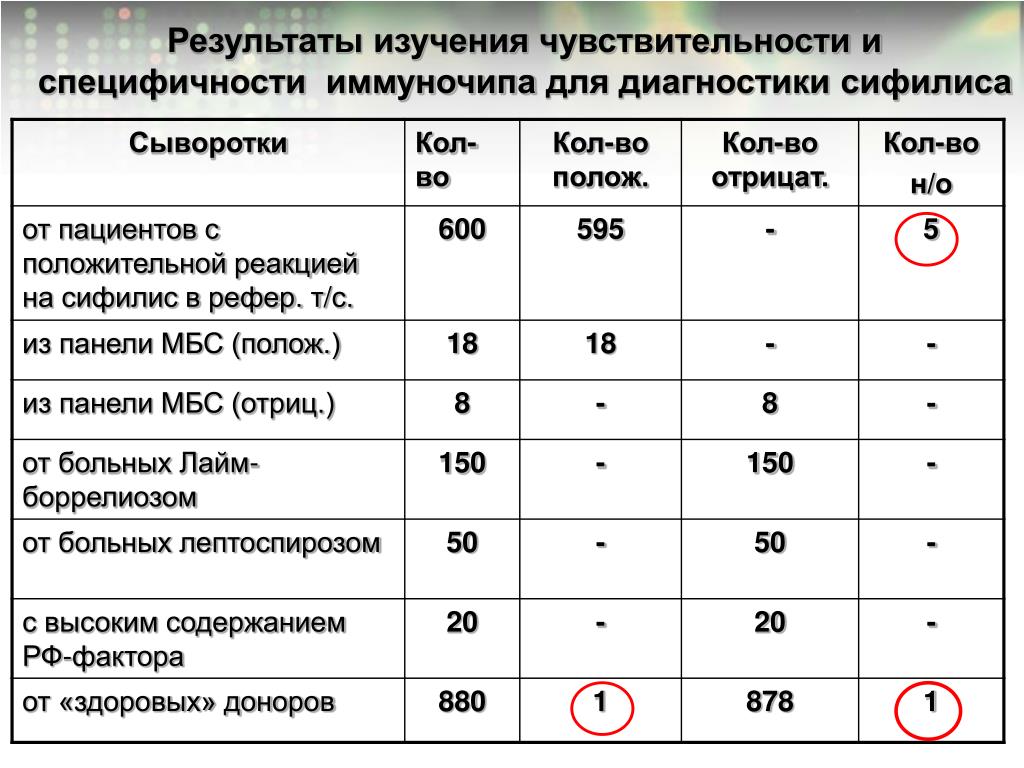
Серологическая диагностика сифилиса методически основана на использовании сочетания нетрепонемного и трепонемного тестов.
Нетрепонемные тесты выявляют «ранние» антитела против антигенов липоидной (липопротеидной) природы, таких как кардиолипин, лецитин, холестерин, К нетрепонемным тестам относятся реакция микропреципитации (РМП) с плазмой и инактивированной сывороткой или ее аналоги, или RPR (РПР) — тест быстрых плазменных реагинов (Rapid Plasma Reagins), или экспресс-тест на реагины плазмы, являющийся самым стандартизованным нетрепонемным тестом, или VDRL — Venereal Disease Research Laboratory test — тест Исследовательской лаборатории венерических заболеваний, или TRUST — тест с толуидиновым красным и непрогретой сывороткой (Toluidin Red Unheated Serum Test), или USR — тест на реагины с непрогретой сывороткой (Unheated Serum Reagins). Нетрепонемные тесты используются для первичного скрининга, для контроля эффективности лечения, а также для дифференциальной диагностики у пациентов с положительными результатами трепонемных тестов. Положительный результат нетрепонемного теста не может служить основанием для постановки серологического диагноза сифилиса без подтверждения в трепонемном тесте, также как положительный результат трепонемного теста может свидетельствовать о перенесенном и излеченном сифилисе.
Положительный результат нетрепонемного теста не может служить основанием для постановки серологического диагноза сифилиса без подтверждения в трепонемном тесте, также как положительный результат трепонемного теста может свидетельствовать о перенесенном и излеченном сифилисе.
Трепонемные тесты выявляют специфические антитела к антигенам Treponema pallidum. К трепонемным тестам относятся ИФА, иммуноблоттинг, метод ИХЛ, ПБТ, РПГА, РИФ, РИБТ. Наиболее стандартизованными, воспроизводимыми, высокочувствительными и специфичными являются тест-системы ИХЛ, ИФА и РПГА. После перенесенного и излеченного сифилиса большинство трепонемных тестов (РИФ, РПГА, ИФА) остаются положительными на долгие годы, а иногда пожизненно, поэтому для дифференцировки рецидивов сифилиса и нового заражения применяют нетрепонемные тесты.
Бесплатные консультации врачей онлайн
Вопрос создается. Пожалуйста, подождите…
Только зарегистрированные пользователи могу задавать вопрос.
Зарегистрируйтесь на портале, задавайте вопросы и получайте ответы от квалифицированных специалистов!
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Зарегистрироваться Как получить бонусы
К сожалению, у вас недостаточно бонусов для оплаты вопроса.
Напоминаем, что стоимость публикации вопроса — 10 бонусов.
Как получить бонусы
Раздел медицины*: — Не указано —КоронавирусАкушерствоАллергология, иммунологияАнестезиологияВенерологияВертебрологияВетеринарияГастроэнтерологияГематологияГепатологияГериатрияГинекологияГирудотерапияГомеопатияДерматологияДиетологияИглотерапия и РефлексотерапияИнфекционные и паразитарные болезниКардиологияКардиохирургияКосметологияЛабораторная и функциональная диагностикаЛечение травмЛогопедияМаммологияМануальная терапияМРТ, КТ диагностикаНаркологияНеврологияНейрохирургияНетрадиционные методы леченияНефрологияОбщая хирургияОнкологияОстеопатияОториноларингологияОфтальмологияПедиатрияПлазмаферезПластическая хирургияПодологияПроктологияПсихиатрияПсихологияПсихотерапияПульмонология, фтизиатрияРадиология и лучевая терапияРеабилитологияРеаниматология и интенсивная терапияРевматологияРепродукция и генетикаСексологияСомнологияСпортивная медицинаСтоматологияСурдологияТерапияТравматология и ортопедияТрансфузиологияТрихологияУЗИУльтразвуковая диагностикаУрология и андрологияФармакологияФизиотерапияФлебологияЧелюстно-лицевая хирургияЭндокринологияЗатрудняюсь выбрать (будет выбрана терапия)
Кому адресован вопросВопрос адресован: ВсемКонсультантам
Консультант, которому задается вопрос:
Всем. ..Агабекян Нонна Вачагановна (Акушер, Гинеколог)Айзикович Борис Леонидович (Педиатр)Акмалов Эдуард Альбертович (Аллерголог, Врач спортивной медицины)Александров Павел Андреевич (Венеролог, Гепатолог, Инфекционист, Паразитолог, Эпидемиолог)Аристова Анастасия Михайловна (Андролог, Уролог, Хирург)Армашов Вадим Петрович (Хирург)Афанасьева Дарья Львовна (Кардиолог, Терапевт)Беляева Елена Александровна (Гинеколог, Невролог, Рефлексотерапевт)Бушаева Ольга Владимировна (Пульмонолог, Терапевт)Врублевская Елена (Педиатр)Гензе Ольга Владимировна (Генетик, Педиатр)Горохова Юлия Игоревна (Венеролог, Врач общей практики, Дерматолог)Григорьева Алла Сергеевна (Врач общей практики, Терапевт)Демидова Елена Леонидовна (Психолог, Психотерапевт)Денищук Иван Сергеевич (Андролог, Уролог)Димина Тамара Олеговна (Акушер, Аллерголог, Ангиохирург)Довгаль Анастасия Юрьевна (Маммолог, Онколог, Радиолог)Долгова Юлия Владимировна (Педиатр)Дьяконова Мария Алексеевна (Гериатр, Терапевт)Загумённая Анна Юрьевна (Врач спортивной медицины, Гирудотерапевт, Диетолог, Косметолог, Терапевт)Згоба Марьяна Игоревна (Окулист (Офтальмолог))Зинченко Вадим Васильевич (Рентгенолог, Хирург)Зорий Евген Владимирович (Невролог, Психолог, Терапевт, Хирург)Извозчикова Нина Владиславовна (Гастроэнтеролог, Дерматолог, Иммунолог, Инфекционист, Пульмонолог)Илона Игоревна (Врач общей практики, Гастроэнтеролог, Терапевт, Эндокринолог)Калявина Светлана Николаевна (Акушер, Гинеколог)Калягина Екатерина (Другая специальность)Карпенко Алик Викторович (Ортопед, Травматолог)Касимов Анар Физули оглы (Онколог, Хирург)Киреев Сергей Александрович (Психиатр, Психолог, Психотерапевт)Кирнос Марина Станиславовна (Стоматолог, Стоматолог детский, Стоматолог-терапевт)Копежанова Гульсум (Акушер, Гинеколог)Кравцов Александр Васильевич (Нарколог, Психиатр)Красильников Андрей Викторович (Врач ультразвуковой диагностики, Медицинский директор, Флеболог, Хирург)Кряжевских Инна Петровна (Терапевт, Гастроэнтеролог)Кудряшова Светлана Петровна (Эндокринолог)Куртанидзе Ираклий Малхазович (Окулист (Офтальмолог))Кущ Елена Владимировна (Диетолог, Терапевт)Лазарева Татьяна Сергеевна (ЛОР (Оториноларинголог))Лаптева Лариса Ивановна (Невролог)Лебединская Татьяна Александровна (Психолог, Психотерапевт)Ледник Максим Леонидович (Венеролог, Дерматолог)Леонова Наталья Николаевна (Детский хирург)Литвиненко Станислав Григорьевич (Ортопед, Травматолог)Лямина Ирина Алексеевна (Акушер)Максименко Татьяна Константиновна (Инфекционист)МАЛЬКОВ РОМАН ЕВГЕНЬЕВИЧ (Диетолог, Остеопат, Реабилитолог)Мамедов Рамис (ЛОР (Оториноларинголог))Мартиросян Яков Ашотович (Детский хирург, Проктолог, Травматолог, Уролог, Хирург)Маряшина Юлия Александровна (Акушер, Венеролог, Врач ультразвуковой диагностики, Гинеколог, Педиатр)Матвеева Ярослава Дмитриевна (Педиатр)Мершед Хасан Имадович (Вертебролог, Нейрохирург)Миллер Ирина Васильевна (Невролог)Мильдзихова АЛЬБИНА Бексолтановна (Врач общей практики, Гинеколог, ЛОР (Оториноларинголог), Педиатр, Терапевт)Муратова Наталья Сергеевна (Врач общей практики, Диетолог)Мухорин Виктор Павлович (Нефролог)Наумов Алексей Алексеевич (Мануальный терапевт)Никитина Анна Алексеевна (Окулист (Офтальмолог))Ольга Викторовна (Невролог, Неонатолог, Педиатр, Реабилитолог, Терапевт)Павлова Мария Игоревна (Стоматолог, Стоматолог-хирург, Челюстно-лицевой хирург)Панигрибко Сергей Леонидович (Венеролог, Дерматолог, Косметолог, Массажист, Миколог)Пантелеева Кристина Алексеевна (Невролог)Пастель Владимир Борисович (Ортопед, Ревматолог, Травматолог, Хирург)Паунок Анатолий Анатольевич (Андролог, Уролог)Першина Наталия Сергеевна (Невролог)Прокофьева Анастасия Михайловна (ЛОР (Оториноларинголог))Прохоров Иван Алексеевич (Нейрохирург, Хирург)Пушкарев Александр Вольдемарович (Гинеколог, Психотерапевт, Реабилитолог, Репродуктолог (ЭКО), Эндокринолог)Пьянцева Екатерина Вячеславна (Педиатр)Радевич Игорь Тадеушевич (Андролог, Венеролог, Сексолог, Уролог)Сапрыкина Ольга Александровна (Невролог)Свечникова Анастасия Евгеньевна (Стоматолог, Стоматолог детский, Стоматолог-ортопед, Стоматолог-терапевт, Стоматолог-хирург)Семений Александр Тимофеевич (Врач общей практики, Реабилитолог, Терапевт)Сергейчик Никита Сергеевич (Анестезиолог, Гомеопат)Силуянова Валерия Викторовна (Акушер, Врач ультразвуковой диагностики, Гинеколог)Соболь Андрей Аркадьевич (Кардиолог, Нарколог, Невролог, Психиатр, Психотерапевт)Сошникова Наталия Владимировна (Эндокринолог)Степанова Татьяна Владимировна (ЛОР (Оториноларинголог))Степашкина Анастасия Сергеевна (Гематолог, Пульмонолог, Терапевт)Сурова Лидия (Гирудотерапевт, Невролог, Терапевт)Суханова Оксана Александровна (Клинический фармаколог, Психолог)Сухих Данил Витальевич (Психиатр)Тумарец Кирилл Михайлович (Врач лечебной физкультуры, Врач спортивной медицины, Кинезитерапевт, Реабилитолог, Физиотерапевт)Турлыбекова Венера Равильевна (Врач общей практики, Педиатр)Устимова Вера Николаевна (Гематолог, Терапевт, Трансфузиолог)Фатеева Анастасия Александровна (Гастроэнтеролог, Диетолог, Психотерапевт, Эндокринолог)Федотова Татьяна Владимировна (Врач ультразвуковой диагностики, Гематолог, Терапевт)Фоминов Олег Эдуардович (Сексолог)Фоминов Олег Эдуардович (Сексолог)Фурманова Елена Александровна (Аллерголог, Иммунолог, Инфекционист, Педиатр)Хасанов Эльзар Халитович (Андролог, Врач ультразвуковой диагностики, Онколог, Уролог, Хирург)Хасанова Гульнара Сунагатулловна (Акушер, Врач ультразвуковой диагностики)Чупанова Аида (Акушер, Гинеколог)Чупанова Аида Идаятовна (Акушер, Гинеколог, Репродуктолог (ЭКО))Швайликова Инна Евненьевна (Окулист (Офтальмолог))Шибанова Мария Александровна (Нефролог, Терапевт)Штемберг Любовь Валерьевна (Невролог)Щепетова Ольга Александровна (Терапевт)Ягудин Денар Лукманович (ЛОР (Оториноларинголог))Ярвела Марианна Юрьевна (Психолог)
..Агабекян Нонна Вачагановна (Акушер, Гинеколог)Айзикович Борис Леонидович (Педиатр)Акмалов Эдуард Альбертович (Аллерголог, Врач спортивной медицины)Александров Павел Андреевич (Венеролог, Гепатолог, Инфекционист, Паразитолог, Эпидемиолог)Аристова Анастасия Михайловна (Андролог, Уролог, Хирург)Армашов Вадим Петрович (Хирург)Афанасьева Дарья Львовна (Кардиолог, Терапевт)Беляева Елена Александровна (Гинеколог, Невролог, Рефлексотерапевт)Бушаева Ольга Владимировна (Пульмонолог, Терапевт)Врублевская Елена (Педиатр)Гензе Ольга Владимировна (Генетик, Педиатр)Горохова Юлия Игоревна (Венеролог, Врач общей практики, Дерматолог)Григорьева Алла Сергеевна (Врач общей практики, Терапевт)Демидова Елена Леонидовна (Психолог, Психотерапевт)Денищук Иван Сергеевич (Андролог, Уролог)Димина Тамара Олеговна (Акушер, Аллерголог, Ангиохирург)Довгаль Анастасия Юрьевна (Маммолог, Онколог, Радиолог)Долгова Юлия Владимировна (Педиатр)Дьяконова Мария Алексеевна (Гериатр, Терапевт)Загумённая Анна Юрьевна (Врач спортивной медицины, Гирудотерапевт, Диетолог, Косметолог, Терапевт)Згоба Марьяна Игоревна (Окулист (Офтальмолог))Зинченко Вадим Васильевич (Рентгенолог, Хирург)Зорий Евген Владимирович (Невролог, Психолог, Терапевт, Хирург)Извозчикова Нина Владиславовна (Гастроэнтеролог, Дерматолог, Иммунолог, Инфекционист, Пульмонолог)Илона Игоревна (Врач общей практики, Гастроэнтеролог, Терапевт, Эндокринолог)Калявина Светлана Николаевна (Акушер, Гинеколог)Калягина Екатерина (Другая специальность)Карпенко Алик Викторович (Ортопед, Травматолог)Касимов Анар Физули оглы (Онколог, Хирург)Киреев Сергей Александрович (Психиатр, Психолог, Психотерапевт)Кирнос Марина Станиславовна (Стоматолог, Стоматолог детский, Стоматолог-терапевт)Копежанова Гульсум (Акушер, Гинеколог)Кравцов Александр Васильевич (Нарколог, Психиатр)Красильников Андрей Викторович (Врач ультразвуковой диагностики, Медицинский директор, Флеболог, Хирург)Кряжевских Инна Петровна (Терапевт, Гастроэнтеролог)Кудряшова Светлана Петровна (Эндокринолог)Куртанидзе Ираклий Малхазович (Окулист (Офтальмолог))Кущ Елена Владимировна (Диетолог, Терапевт)Лазарева Татьяна Сергеевна (ЛОР (Оториноларинголог))Лаптева Лариса Ивановна (Невролог)Лебединская Татьяна Александровна (Психолог, Психотерапевт)Ледник Максим Леонидович (Венеролог, Дерматолог)Леонова Наталья Николаевна (Детский хирург)Литвиненко Станислав Григорьевич (Ортопед, Травматолог)Лямина Ирина Алексеевна (Акушер)Максименко Татьяна Константиновна (Инфекционист)МАЛЬКОВ РОМАН ЕВГЕНЬЕВИЧ (Диетолог, Остеопат, Реабилитолог)Мамедов Рамис (ЛОР (Оториноларинголог))Мартиросян Яков Ашотович (Детский хирург, Проктолог, Травматолог, Уролог, Хирург)Маряшина Юлия Александровна (Акушер, Венеролог, Врач ультразвуковой диагностики, Гинеколог, Педиатр)Матвеева Ярослава Дмитриевна (Педиатр)Мершед Хасан Имадович (Вертебролог, Нейрохирург)Миллер Ирина Васильевна (Невролог)Мильдзихова АЛЬБИНА Бексолтановна (Врач общей практики, Гинеколог, ЛОР (Оториноларинголог), Педиатр, Терапевт)Муратова Наталья Сергеевна (Врач общей практики, Диетолог)Мухорин Виктор Павлович (Нефролог)Наумов Алексей Алексеевич (Мануальный терапевт)Никитина Анна Алексеевна (Окулист (Офтальмолог))Ольга Викторовна (Невролог, Неонатолог, Педиатр, Реабилитолог, Терапевт)Павлова Мария Игоревна (Стоматолог, Стоматолог-хирург, Челюстно-лицевой хирург)Панигрибко Сергей Леонидович (Венеролог, Дерматолог, Косметолог, Массажист, Миколог)Пантелеева Кристина Алексеевна (Невролог)Пастель Владимир Борисович (Ортопед, Ревматолог, Травматолог, Хирург)Паунок Анатолий Анатольевич (Андролог, Уролог)Першина Наталия Сергеевна (Невролог)Прокофьева Анастасия Михайловна (ЛОР (Оториноларинголог))Прохоров Иван Алексеевич (Нейрохирург, Хирург)Пушкарев Александр Вольдемарович (Гинеколог, Психотерапевт, Реабилитолог, Репродуктолог (ЭКО), Эндокринолог)Пьянцева Екатерина Вячеславна (Педиатр)Радевич Игорь Тадеушевич (Андролог, Венеролог, Сексолог, Уролог)Сапрыкина Ольга Александровна (Невролог)Свечникова Анастасия Евгеньевна (Стоматолог, Стоматолог детский, Стоматолог-ортопед, Стоматолог-терапевт, Стоматолог-хирург)Семений Александр Тимофеевич (Врач общей практики, Реабилитолог, Терапевт)Сергейчик Никита Сергеевич (Анестезиолог, Гомеопат)Силуянова Валерия Викторовна (Акушер, Врач ультразвуковой диагностики, Гинеколог)Соболь Андрей Аркадьевич (Кардиолог, Нарколог, Невролог, Психиатр, Психотерапевт)Сошникова Наталия Владимировна (Эндокринолог)Степанова Татьяна Владимировна (ЛОР (Оториноларинголог))Степашкина Анастасия Сергеевна (Гематолог, Пульмонолог, Терапевт)Сурова Лидия (Гирудотерапевт, Невролог, Терапевт)Суханова Оксана Александровна (Клинический фармаколог, Психолог)Сухих Данил Витальевич (Психиатр)Тумарец Кирилл Михайлович (Врач лечебной физкультуры, Врач спортивной медицины, Кинезитерапевт, Реабилитолог, Физиотерапевт)Турлыбекова Венера Равильевна (Врач общей практики, Педиатр)Устимова Вера Николаевна (Гематолог, Терапевт, Трансфузиолог)Фатеева Анастасия Александровна (Гастроэнтеролог, Диетолог, Психотерапевт, Эндокринолог)Федотова Татьяна Владимировна (Врач ультразвуковой диагностики, Гематолог, Терапевт)Фоминов Олег Эдуардович (Сексолог)Фоминов Олег Эдуардович (Сексолог)Фурманова Елена Александровна (Аллерголог, Иммунолог, Инфекционист, Педиатр)Хасанов Эльзар Халитович (Андролог, Врач ультразвуковой диагностики, Онколог, Уролог, Хирург)Хасанова Гульнара Сунагатулловна (Акушер, Врач ультразвуковой диагностики)Чупанова Аида (Акушер, Гинеколог)Чупанова Аида Идаятовна (Акушер, Гинеколог, Репродуктолог (ЭКО))Швайликова Инна Евненьевна (Окулист (Офтальмолог))Шибанова Мария Александровна (Нефролог, Терапевт)Штемберг Любовь Валерьевна (Невролог)Щепетова Ольга Александровна (Терапевт)Ягудин Денар Лукманович (ЛОР (Оториноларинголог))Ярвела Марианна Юрьевна (Психолог)
Описание проблемы:
Положительный Результат Анализа На Сифилис (Rw) Во Время Беременности — Forum pentru comunicare anonimă — MAMA.
 md
md
Вот автор, может немного успокоитесь.
Причины ложноположительных реакций.
Положительный биологический ложный анализ на сифилис определяется тем, что в момент проведения тестов нетрепонемных происходит определение антител к кардиолипину. Он появляется в организме при развитии отдельных болезней или при нарушениях тканей. А значит, именно такие тесты находят реагиновые антитела, которые организм вырабатывает для защиты человека от последующих инфекций, а не для борьбы с бледной трепонемой. Однако такие реагины появляются не только при разрушении тканей, а также при обнаружении мембраны бледной трепонемы. А схожих по составу антигенов с мембраной инфекции около 200 наименований. Именно по этой причине и появляются ложный положительный анализ на сифилис.
Такими причинами могут стать антифосфолипидный синдром, болезни соединительной ткани, склеродермии, дерматомизиот, онклогические заболевания, энтеровирусные инфекции, туберкулез, инфекционный мононуклеоз, болезнь Лайма, вирусный гепатит, пневмония, заболевания кожи, наркомания, алкоголизм, миокарды, подагра, сахарный диабет, а также недавно проведенная вакцинация и возраст свыше семидесяти лет.
Также иногда случается положительный ложный анализ на сифилис и в трепонемных тестах. Однако их причины не известны. Чаще всего такое встречается в момент заболевания болезнью Лайма или волчанки. Существует также гипотеза о кратковременном воздействии на организм бледной трепонемы. В результате чего человек не заболел, однако трепонемный тест показал ошибочный анализ на сифилис.
Конечно же, при получении положительного результата теста, он не рассматривается как ложный положительный анализ на сифилис, однако он и не подтверждает его наличие.
У беременных также бывают иногда ошибочные реакции, а после повторного проведения обследования получается отрицательный анализ на сифилис. К тому же в лабораториях могут ошибиться, поэтому не стоит начинать паниковать, необходимо в первую очередь произвести повторное обследование, возможность получить отрицательный анализ на сифилис достаточно велика.
источник http://mednuance.ru/sifilis-42.php
Сифилис RPR (Rapid Plasma Reagin – антикардиолипиновый тест)
Исследуемый материал Сыворотка крови
Метод определения Флокуляционный тест (RPR-антиген, использующийся в наборах, является модификацией VDRL антигена).
Неспецифический антифосфолипидный (реагиновый) тест, современный аналог реакции Вассермана (RW), модификация VDRL (Venereal Disease Research Laboratory) теста.
RPR — скрининговый нетрепонемный тест, выявляющий антитела (реагины) класса IgG и IgM к липоидному и липопротеиноподобному материалу, высвобождаемому из повреждённых клеток больного сифилисом.Тест RPR рекомендован приказом МЗ РФ для первичного скрининга и наблюдения за ходом лечения сифилиса.
Антифосфолипидные антитела, выявляемые этим тестом, находят у 70 — 80% лиц с первичным сифилисом и почти у 100% пациентов с вторичным и ранним латентным сифилисом. В большинстве случаев позитивная RPR-реакция наблюдается через 7 — 10 дней после появления первичного шанкра или через 3 — 5 недель после инфицирования. Титры снижаются после наступления вторичной стадии сифилиса. Около 30% пациентов с поздним сифилисом становятся нереактивными по RPR-тесту. Снижение титра RPR в 4 и более раз в течение 1 года после проведённой терапии подтверждает её эффективность. В 90 — 98% случаев после лечения сифилиса результат RPR-теста становится отрицательным.
Тест не является специфическим. Поэтому иногда возможно возникновение ложноположительных реакций. Антилипоидные антитела могут появляться не только вследствие сифилиса или других трепонемных инфекций, но и в ответ на развитие нетрепонемных заболеваний острой или хронической природы, при которых наблюдается повреждение тканей (особенно часто при аутоиммунных заболеваниях).
При получении положительного результата в RPR-тесте, пациент должен обследоваться дерматовенерологом с повторным исследованием крови с помощью специфического трепонемного диагностического теста (в лаборатории ИНВИТРО — тест № 70 сифилис ИФА, антитела к Treponema pallidum IgG/IgM, выявляющий специфические антитела к антигену Treponema pallidum).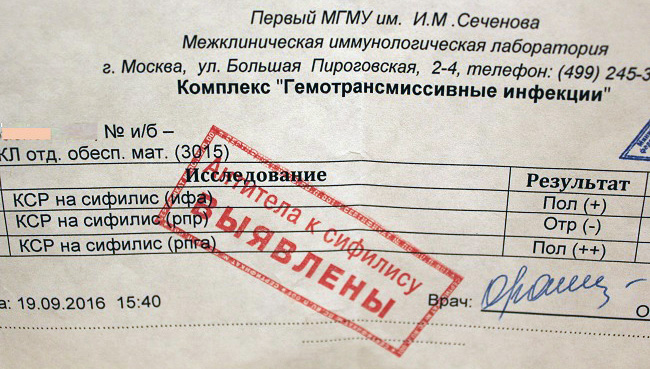
Редкие ложноотрицательные результаты в реакции RPR (эффект «прозоны» при очень высоких титрах реагиновых антител) могут быть исключены одновременным назначением теста сифилис ИФА IgG/IgM. Эти два исследования являются взаимодополняющими; комбинированное использование тестов RPR и ИФА-теста IgG/IgM представляет лучший вариант скринингового исследования для обнаружения или исключения сифилиса на всех стадиях.
Особенности инфекции. Сифилис — хроническое инфекционное заболевание, характеризующееся мультисистемным поражением организма. Возбудитель сифилиса — Treponema pallidum — неустойчива в окружающей среде, но хорошо сохраняется во влажных биологических материалах (сперме, влагалищном секрете, слизи, гное и др.). Передаётся половым, парентеральным, бытовым, трансплацентарным путями. Увеличивают риск заражения другие инфекции, передающиеся половым путём: герпес, хламидиоз, папилломавирусная инфекция и др., а также повреждение слизистой оболочки при анальных контактах. Бледная трепонема имеет несколько антигенов, обусловливающих выработку антител. Один из них аналогичен кардиолипину, что позволяет использовать последний для обнаружения иммунитета к бледной трепонеме.
Заражение от больного человека возможно в любом периоде сифилиса. Наиболее инфекционными являются первичный и вторичный сифилис при наличии активных проявлений на коже и слизистых оболочках. Бледная трепонема проникает через микроповреждения кожи или слизистых в лимфатические сосуды, затем в лимфатические узлы. Далее возбудитель распространяется по органам и может определяться во всех биологических средах (слюне, грудном молоке, сперме и т.д.).
При классическом течении инкубационный период длится 3 — 4 недели, первичный серонегативный — 1 месяц, затем первичный серопозитивный — 1 месяц, затем вторичный период — 2 — 4 года, далее третичный период. В первичном периоде возникает твёрдый шанкр (безболезненная язва или эрозия с плотным дном в месте проникновения бледной трепонемы), сопровождающийся регионарным лимфангиитом и лимфаденитом. В конце первичного периода шанкр самостоятельно заживает, а лимфаденит переходит в полиаденит и сохраняется до пяти месяцев.
В конце первичного периода шанкр самостоятельно заживает, а лимфаденит переходит в полиаденит и сохраняется до пяти месяцев.
Первое генерализованное высыпание является признаком начала вторичного периода. Вторичные сифилиды появляются волнообразно (на 1,5 — 2 месяца каждая волна) и самостоятельно исчезают. Могут быть представлены пятнистыми, папулезными, пустулезными сифилидами, сифилитической аллопецией (облысением) и сифилитической лейкодермой («ожерелье Венеры»). На втором полугодии вторичного сифилиса исчезает полиаденит.
Появление третичных сифилидов (бугорков и гумм) знаменует начало третичного периода, который наступает у 40% нелеченных и неполноценно леченных больных. Волны третичного периода разделены более продолжительными (иногда многолетними) периодами латентного течения инфекции. В поражённых органах и тканях возникают деструктивные изменения. В третичных сифилидах содержится крайне мало трепонем, поэтому они практически не заразны. Напряжённость иммунитета падает (т. к. уменьшается количество бледных трепонем), поэтому становится возможным новое инфицирование (ресуперинфекция).
Передача сифилиса потомству наиболее вероятна в первые три года заболевания. В результате возникают поздние выкидыши (на 12 — 16 неделе), мертворождение, ранний и поздний врождённый сифилис. Поражение плода наиболее вероятно на 5-м месяце беременности и в родах. Проявления раннего врождённого сифилиса возникают сразу после рождения и аналогичны проявлениям вторичного сифилиса. Сифилиды позднего врождённого сифилиса возникают в возрасте 5 — 17 лет и аналогичны проявлениям третичного сифилиса. К безусловным признакам относится триада Гетчинсона (гетчинсоновские зубы, паренхиматозный кератит, лабиринтная глухота).
Диагноз сифилиса должен быть подтвержден лабораторными исследованиями, однако, в некоторых случаях может быть обоснован, несмотря на отрицательные результаты серологических реакций.
Особое значение лабораторная диагностика сифилиса имеет у следующих категорий обследуемых:
| Категория обследуемых | Причины |
| Женщины, при подготовке к беременности |
1. Возможно латентное течение или обезглавленный сифилис (сифилис без твердого шанкра, трансфузионный сифилис, когда трепонема попадает непостредственно в кровь при переливании крови, порезе) Возможно латентное течение или обезглавленный сифилис (сифилис без твердого шанкра, трансфузионный сифилис, когда трепонема попадает непостредственно в кровь при переливании крови, порезе) 2. Возможна бытовая или парентеральная передача |
| Беременные женщины | Проведение комплексной терапии в первые 4 месяца беременности позволяет избежать инфицирования плода |
Клиническая значимость RNP-антител в диагностике системного аутоиммунного ревматического заболевания при обнаружении с помощью мультиплексного иммуноанализа
Информация о сеансе
Тип сеанса: Постерная сессия ACR B
Время сеанса: 9:00 — 11:00
Предпосылки / цель: Крупная многоцентровая система здравоохранения недавно внедрила мультиплексный иммуноанализ в качестве начального скрининга на антинуклеарные антитела (ANA) с подтверждающим рефлекторным тестированием с помощью иммунофлуоресцентного анализа антител (IFA).Когда оба положительные, активируется трехуровневый каскадный алгоритм отчетности (рис. 1A). Этот метод тестирования ANA привел к увеличению числа обращений к ревматологам для выявления положительных (ab) антител к RNP у пациентов с отсутствием клинических признаков системных аутоиммунных ревматических заболеваний (SARD). Мы провели многоэтапный проект улучшения качества, чтобы определить клиническую значимость отрицательной реакции на RNP.
Методы: Ретроспективный обзор всех тестов ANA, проведенных в нашем учреждении, проводился с июля по сентябрь 2016 года.Образцы, положительные в мультиплексном анализе, были дополнительно проанализированы как на RNP ab, так и на ANA по положительности IFA. Титр ≥ 1: 160 считался положительным. Положительные результаты RNP ab (> 1 индекс антител (AI)) были охарактеризованы как низкие (1-3 AI) или высокие (> 3 AI). Два независимых врача провели обзор всех результатов RNP, чтобы определить, был ли поставлен диагноз SARD. Краткое изложение методов представлено на Рисунке 2.
Два независимых врача провели обзор всех результатов RNP, чтобы определить, был ли поставлен диагноз SARD. Краткое изложение методов представлено на Рисунке 2.
Результаты: Из 1058 выполненных мультиплексирования ANA 183 были положительными (17.3%) и 60 были положительными на RNP ab. Из 60 образцов, положительных по RNP ab, у 28 был отрицательный результат анализа на ANA IFA (47%). Сто двадцать три ANA были положительными как при мультиплексировании, так и на IFA (11,6%), 32 из которых также были положительными по RNP ab (26,2%). Пятнадцать из 32 были положительными только на RNP ab и отрицательными на abs для всех других экстрагируемых ядерных антигенов (ENA). У 13 из этих 15 пациентов (87%) не было признаков SARD. PPV для SARD среди пациентов с положительным результатом RNP ab, отсортированные по AI, обобщены в таблице 1.
Заключение: В рамках нашего тестирования изолированный положительный RNP ab имеет плохое PPV для SARD и, вероятно, представляет собой ошибку типа I.Когда RNP ab положительный с ≥ 1 дополнительным ab к ENA, существует более высокая вероятность для SARD. Наибольшая вероятность для SARD существует, когда RNP ab> 3 AI с ≥ 1 дополнительным ab к ENA. Системы здравоохранения должны рассмотреть модифицированный алгоритм сообщения о положительности RNP как о низкой (1-3 AI) или высокой (> 3), чтобы помочь прояснить клиническое значение отрицательной RNP при мультиплексном тестировании (рисунок 1B).
Раскрытие информации: H.Букири , Нет; А. Дэйв , Нет; E. Bauer , Нет; V. Stone , Нет; К. Чонг , Нет; P. Verma , Нет.
Чтобы процитировать этот реферат в стиле AMA:
Букири Х., Дэйв А., Бауэр Э., Стоун В., Чонг С., Верма П. Клиническая значимость антител к РНП в диагностике системного аутоиммунного ревматического заболевания при обнаружении с помощью мультиплексного иммуноанализа [аннотация].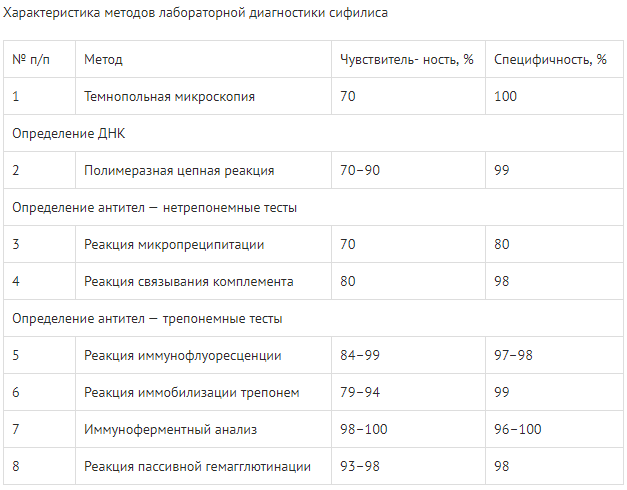 Arthritis Rheumatol. 2017; 69 (приложение 10). https://acrabstracts.org/abstract/clinical-significance-of-rnp-antibodies-in-diagnosis-of-systemic-autoimmune-rheumatic-disease-when-detected-by-multiplex-immunoassay/. По состоянию на 5 апреля 2021 г.
Arthritis Rheumatol. 2017; 69 (приложение 10). https://acrabstracts.org/abstract/clinical-significance-of-rnp-antibodies-in-diagnosis-of-systemic-autoimmune-rheumatic-disease-when-detected-by-multiplex-immunoassay/. По состоянию на 5 апреля 2021 г.«Назад к годовому собранию ACR / ARHP 2017
Тезисы заседаний ACR — https://acrabstracts.org/abstract/clinical-significance-of-rnp-antibodies-in-diagnosis-of-systemic-autoimmune-rheumatic-disease-when-detected-by-multiplex-immunoassay /
тестов на аутоиммунные заболевания
Вопрос 1.Что такое аутоиммунные заболевания?
«Аутоиммунное заболевание» относится к разнообразной группе заболеваний, которые могут поражать почти все органы и системы организма. Он охватывает заболевания нервной, желудочно-кишечной и эндокринной систем, а также кожи и других соединительных тканей, глаз, крови и кровеносных сосудов. При всех этих аутоиммунных заболеваниях основной проблемой является «аутоиммунитет» — иммунная система организма сбивается с пути и атакует те самые органы, для защиты которых она предназначена.
Вопрос 2. Почему аутоиммунные заболевания сложно диагностировать?
Диагностика затруднена по нескольким причинам:
- Первоначально у пациентов наблюдаются неспецифические симптомы, такие как усталость, боль в суставах и мышцах, лихорадка и / или изменение веса.
- Симптомы часто обостряются и проходят.
- Пациенты часто страдают более чем одним аутоиммунным заболеванием.
Согласно опросу Ассоциации аутоиммунных заболеваний, требуется до 4.6 лет и почти 5 врачей, чтобы пациенту поставили правильный диагноз аутоиммунного заболевания. 1
Вопрос 3. Насколько распространены аутоиммунные заболевания?
По крайней мере 30 миллионов американцев страдают от одного или более из 80 с лишним аутоиммунных заболеваний.
В среднем аутоиммунные заболевания поражают женщин в 3 раза больше, чем мужчин 2 . При некоторых аутоиммунных заболеваниях соотношение женщин и мужчин еще выше. Аутоиммунные заболевания входят в десятку основных причин смерти среди женщин в возрасте от 65 до 2 и являются четвертой по значимости причиной инвалидности среди женщин в Соединенных Штатах. 3
При некоторых аутоиммунных заболеваниях соотношение женщин и мужчин еще выше. Аутоиммунные заболевания входят в десятку основных причин смерти среди женщин в возрасте от 65 до 2 и являются четвертой по значимости причиной инвалидности среди женщин в Соединенных Штатах. 3
Аутоиммунное заболевание обычно возникает у нескольких членов семьи, что указывает на генетическую предрасположенность. Члены семьи часто страдают от различных аутоиммунных заболеваний, а не от одного конкретного заболевания.
Вопрос 4. Какой тест в первую очередь следует рассмотреть для пациента с подозрением на аутоиммунное заболевание?
При оценке пациента на наличие аутоиммунных заболеваний в первую очередь обычно проводят тест на антинуклеарные антитела (ANA).Иммунофлуоресцентный анализ (IFA) (код теста 249) проверяет примерно 150 аутоантител, которые могут возникать при различных аутоиммунных заболеваниях. Американский колледж ревматологии (ACR) рекомендует IFA в качестве золотого стандарта для тестирования ANA. 4
Отрицательный результат ANA IFA предполагает, что ANA-ассоциированные аутоиммунные заболевания отсутствуют, но не исключает возможности. Пациенты с отрицательными результатами на ANA IFA обычно также имеют отрицательные результаты на специфические антитела к ANA.Однако антитела Jo-1 могут быть обнаружены у ANA-IFA-отрицательных пациентов с некоторыми типами миозита, а SSA-антитела могут присутствовать у некоторых ANA-IFA-отрицательных пациентов с СКВ или синдромом Шегрена. 5
Положительный результат на экране ANA IFA предполагает наличие аутоиммунного заболевания и будет отражать титр и образец. Низкий титр ANA (от 1:40 до 1:80) может быть связан с доклиническим заболеванием или отсутствием заболевания. Титры> 1:80 соответствуют аутоиммунному заболеванию.В случае положительного результата ANA картина окрашивания помогает предсказать тип заболевания.
Тестирование на специфические антитела при наличии клинических показаний часто полезно для диагностики специфических аутоиммунных заболеваний.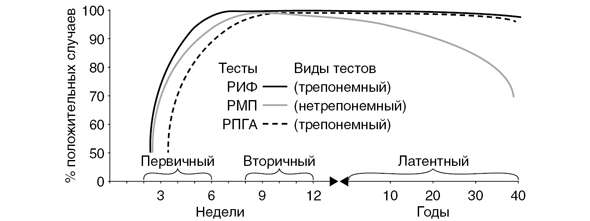 Quest Diagnostics предлагает варианты тестирования для ранней диагностики и прогноза аутоиммунных заболеваний. Пожалуйста, прочтите вопросы 6, 7 и 8 для получения дополнительной информации.
Quest Diagnostics предлагает варианты тестирования для ранней диагностики и прогноза аутоиммунных заболеваний. Пожалуйста, прочтите вопросы 6, 7 и 8 для получения дополнительной информации.
Вопрос 5. Какое значение имеют образцы окрашивания ANA?
Как отмечалось выше, образец окрашивания на ANA может быть полезен для предположения диагноза, но не дает окончательных доказательств.Ниже приводится краткое изложение значения различных паттернов.
Вопрос 6. Могу ли я использовать один образец пациента как для скрининга (ИФА), так и для анализа на специфические аутоантитела?
да. Quest Diagnostics предлагает тестовый код 16814 (ANA Screen, IFA, Reflex Titer / Pattern и Reflex to Multiplex 11 Ab Cascade). Этот тест начинается с экрана ANA с использованием технологии IFA. Положительный результат отражает титр и структуру, а также трехуровневый каскад из 11 антител. Первый уровень включает хроматин, дцДНК, РНП, Sm и антитела к Sm / РНП.Если все 5 антител отрицательны, тестирование переходит на второй уровень, который включает антитела Jo-1, Scl-70, SS-A и SS-B. Если все 4 из этих антител отрицательны, тестирование переходит к последнему уровню, который включает центромеру B и рибосомные P-антитела.
Рисунок подробно описывает каскад и интерпретацию результатов по специфическим антителам. Обратите внимание, что если результат ANA IFA положительный, но все 11 результатов по специфическим антителам отрицательны, аутоиммунное заболевание все еще может присутствовать.Заболевание может быть связано с антителом, не тестируемым в каскаде. Рассматриваемые заболевания включают ревматоидный артрит, аутоиммунный гепатит, первичный билиарный холангит, аутоиммунный тиреоидит, болезнь Аддисона, пернициозную анемию, аутоиммунные невропатии, васкулит, целиакию и буллезную болезнь, среди прочего.
Вопрос 7. Могу ли я использовать один образец пациента для скрининга на ANA (IFA), теста на специфические аутоантитела и теста на ревматоидный артрит?
да. Quest Diagnostics предлагает интегрированную панель для более своевременной диагностики ревматоидного артрита у ANA-отрицательных пациентов, а также пациентов с сопутствующими ревматоидными заболеваниями: ANA Screen, IFA, с рефлексом на титр / образец и рефлекс на каскад Multiplex 11 Ab с IdentRA ® (код теста 94954). Компонент IdentRA этого анализа включает тесты на ревматоидный фактор, антитело к циклическому цитруллинированному пептиду и белок 14-3-3η. Для пациентов с положительными результатами ANA IFA картина рефлекса и тестирование на специфические аутоантитела идентичны тесту с кодом 16814 (см. Вопрос 6).Первый уровень включает хроматин, дцДНК, РНП, Sm и антитела к Sm / РНП. Если все 5 антител отрицательны, тестирование переходит на второй уровень, который включает антитела Jo-1, Scl-70, SS-A и SS-B. Если все 4 из этих антител отрицательны, тестирование переходит к последнему уровню, который включает центромеру B и рибосомные P-антитела.
Quest Diagnostics предлагает интегрированную панель для более своевременной диагностики ревматоидного артрита у ANA-отрицательных пациентов, а также пациентов с сопутствующими ревматоидными заболеваниями: ANA Screen, IFA, с рефлексом на титр / образец и рефлекс на каскад Multiplex 11 Ab с IdentRA ® (код теста 94954). Компонент IdentRA этого анализа включает тесты на ревматоидный фактор, антитело к циклическому цитруллинированному пептиду и белок 14-3-3η. Для пациентов с положительными результатами ANA IFA картина рефлекса и тестирование на специфические аутоантитела идентичны тесту с кодом 16814 (см. Вопрос 6).Первый уровень включает хроматин, дцДНК, РНП, Sm и антитела к Sm / РНП. Если все 5 антител отрицательны, тестирование переходит на второй уровень, который включает антитела Jo-1, Scl-70, SS-A и SS-B. Если все 4 из этих антител отрицательны, тестирование переходит к последнему уровню, который включает центромеру B и рибосомные P-антитела.
Кроме того, все образцы тестируются на 3 маркера РА: ревматоидный фактор, антитело к циклическому цитруллинированному пептиду и белок 14-3-3η (IdentRA).IdentRA улучшает диагностическую чувствительность при диагностике раннего ревматоидного артрита по сравнению с тестированием только на ревматоидный фактор и антитела к циклическому цитруллинированному пептиду. В рекомендациях Американского колледжа ревматологии указывается, что пациентам, у которых диагностирован ранний РА и наблюдается активное заболевание на момент тестирования, следует назначать противоревматическую лекарственную терапию, изменяющую заболевание. 6
Вопрос 8. Могу ли я заказать специфическое тестирование на аутоантитела без экрана ANA (IFA)?
да.Тестирование каждого из аутоантител, включенных в каскад 11-антител, можно заказать отдельно или с помощью ANA Multiplex with Reflex to 11 Antibody Cascade (код теста 19946). Тест 19946 не включает экран ANA, основанный на технологии IFA. Вместо этого трехуровневый каскад рефлексов с 11 антителами запускается, если одно из 11 антител, включенных в мультиплексный скрининг, является положительным. Этот скрининг ANA менее чувствителен, поскольку он проверяет только 11 аутоантител по сравнению со скринингом ANA IFA, который проверяет примерно 150 аутоантител.Трехуровневый каскад рефлексов с 11 антителами идентичен каскаду теста с кодом 16814 (ANA Screen, IFA, Reflex Titer / Pattern и Reflex to Multiplex 11 Ab Cascade). Первый уровень включает хроматин, дцДНК, РНП, Sm и антитела к Sm / РНП. Если все 5 антител отрицательны, тестирование переходит на второй уровень, который включает антитела Jo-1, Scl-70, SS-A и SS-B. Если все 4 из этих антител отрицательны, тестирование переходит к последнему уровню, который включает центромеру B и рибосомные P-антитела. Этот тест можно использовать при поиске многоуровневого подхода к диагностике аутоиммунных состояний или при предыдущем положительном результате скринингового теста ANA IFA.
Этот скрининг ANA менее чувствителен, поскольку он проверяет только 11 аутоантител по сравнению со скринингом ANA IFA, который проверяет примерно 150 аутоантител.Трехуровневый каскад рефлексов с 11 антителами идентичен каскаду теста с кодом 16814 (ANA Screen, IFA, Reflex Titer / Pattern и Reflex to Multiplex 11 Ab Cascade). Первый уровень включает хроматин, дцДНК, РНП, Sm и антитела к Sm / РНП. Если все 5 антител отрицательны, тестирование переходит на второй уровень, который включает антитела Jo-1, Scl-70, SS-A и SS-B. Если все 4 из этих антител отрицательны, тестирование переходит к последнему уровню, который включает центромеру B и рибосомные P-антитела. Этот тест можно использовать при поиске многоуровневого подхода к диагностике аутоиммунных состояний или при предыдущем положительном результате скринингового теста ANA IFA.
Отрицательный результат на мультиплексном экране не исключает аутоиммунного заболевания. Кроме того, может присутствовать заболевание, связанное с антителом, не прошедшим тестирование в каскаде, особенно если пациент ранее давал положительный результат на скрининге ANA IFA. Рассматриваемые заболевания включают ревматоидный артрит, аутоиммунный гепатит, первичный билиарный холангит, аутоиммунный тиреоидит, болезнь Аддисона, пернициозную анемию, аутоиммунные невропатии, васкулит, целиакию, буллезную болезнь и другие.
Вопрос 9. Насколько предсказуемы конкретные аутоантитела? Какова их чувствительность и специфичность при различных аутоиммунных заболеваниях?
Присутствие специфических антител наводит на мысль о связанном с ними аутоиммунном заболевании. Однако эти антитела не являются полностью специфичными для конкретного заболевания; таким образом, результаты необходимо интерпретировать в контексте клинической информации и с учетом следующей распространенности антител.
Распространенность антител 1-го уровня 7-10
Антитела к двухцепочечной ДНК (дцДНК) присутствуют в 57-62% случаев системной красной волчанки (СКВ), от 10% до 43% полимиозита, от 11% до 20% синдрома Шегрена, 8% системного склероза ( склеродермия) и от 0% до 8% смешанного заболевания соединительной ткани (MCTD)..gif)
Антитело к хроматину присутствует в> 80% случаев MCTD, от 37% до 73% СКВ, 14% системного склероза, 12% синдрома Шегрена и 8% полимиозита.
Антитела к рибонуклеопротеину (RNP) нацелены на белки RNP A и / или RNP 68 кДа; антитела к одному или обоим присутствуют в> 80% случаев MCTD, от 22% до 48% при СКВ, 14% при системном склерозе, 12% при синдроме Шегрена и 8% при полимиозите.
Sm / RNP-антитела направлены на эпитопы, образующиеся в комплексе Sm и RNP; Антитела к комплексу Sm / RNP присутствуют в 54–94% случаев MCTD, 30% при СКВ, 4% при системном склерозе и 9% при синдроме Шегрена и полимиозите.
Антитело Sm присутствует в 20-30% случаев СКВ, 8% случаев MCTD, 10% полимиозита, 0% системного склероза и 4% синдрома Шегрена.
Двухцепочечная ДНК, хроматин, рибонуклеопротеин, комплекс Sm / RNP и антитела к Sm также присутствуют у <2% нормальных доноров крови.
Распространенность антител уровня 2 9,10
SS-A и SS-B антитела присутствуют в> 80% случаев синдрома Шегрена и считаются диагностическим индикатором этого аутоиммунного заболевания.Однако эти антитела также присутствуют при других аутоиммунных заболеваниях. Антитела SS-A обнаруживаются в 33–52% случаев СКВ, 42% случаев полимиозита, 23% системного склероза (склеродермии) и 13% случаев MCTD. Антитело SS-B присутствует в 13–27% случаев СКВ, 5% системного склероза, <2% полимиозита и <2% случаев MCTD.
Scl-70 антитело присутствует в 16% случаев системного склероза, 7% случаев MCTD (особенно с признаками системного склероза), от 2% до 3% SLE, <2% синдрома Шегрена и <2% случаев полимиозит.
Jo-1 антитело присутствует в 17% случаев полимиозита, 7% случаев MCTD (особенно с признаками мышечного воспаления), <2% случаев СКВ, синдрома Шегрена и системного склероза.
Антитела 2-го уровня также присутствуют у <2% нормальных доноров крови.
Распространенность антител уровня 3 9-12
Антитело центромеры B присутствует в 27% случаев системного склероза (склеродермии), в 66% случаев синдрома CREST (кальциноз, феномен Рейно, нарушение моторики пищевода, склеродактилия и телеангиэктазия), от 3% до 12% случаев СКВ, 7% случаев MCTD. (обычно с признаками полимиозита) и <2% синдрома Шегрена, полимиозита и нормальных доноров крови.
Рибосомное антитело P присутствует в 9–30% случаев СКВ (часто с неврологическими проявлениями), 7% MCTD и <2% синдрома Шегрена, системного склероза, полимиозита и нормальных доноров крови.
Примечание
Вышеуказанная распространенность может варьироваться в зависимости от исследуемой популяции и используемых методов. 7 Значения даны для общего ознакомления.
Список литературы
- Аутоиммунное заболевание у женщин.Веб-сайт Американской ассоциации аутоиммунных заболеваний, Inc. http://www.aarda.org/autoimmune-information/autoimmune-disease-in-women/. По состоянию на 4 февраля 2016 г.
- Уолш SJ, Рау LM. Аутоиммунные заболевания: основная причина смерти женщин молодого и среднего возраста в США. Am J Общественное здравоохранение . 2000; 90: 1463-1466.
- Информационный бюллетень об аутоиммунных заболеваниях. Веб-сайт Womenshealth.gov. http://www.womenshealth.gov/publications/our-publications/fact-sheet/autoimmune-diseases.html? from = AtoZ. Обновлено 16 июля 2012 г. Проверено 4 февраля 2016 г.
- Заявление о позиции Американского колледжа ревматологии: Методология тестирования на антинуклеарные антитела. http://www.rheumatology.org/Portals/0/Files/Methodology%20of%20Testing%20Antinuclear%20Antibodies%20Position%20Statement.pdf. Опубликовано в январе 2009 г. Обновлено в августе 2015 г. Проверено 3 февраля 2016 г.
- Yazdany J, Schmajuk G, Robbins M, et al. Выбор с умом: список 5 лучших вещей, которые врачи и пациенты должны ставить под сомнение, составленный Американским колледжем ревматологов.
 Arthritis Care Res (Хобокен). 2013; 65: 329-339.
Arthritis Care Res (Хобокен). 2013; 65: 329-339. - Сингх Дж. А., Сааг К. Г., Бриджес С. Л., младший и др. Руководство Американского колледжа ревматологии по лечению ревматоидного артрита, 2015 г. Ревматический артрит . 2016; 68: 1-26.
- Шольц Дж., Гроссманн К., Кнуттер И. и др. Анализ второго поколения антинуклеарных антител (ANA) путем сочетания скрининга и подтверждающего тестирования. Clin Chem Lab Med . 2015; 53: 1991-2002.
- Colglazier CL, Sutej PG. Лабораторные исследования при ревматических заболеваниях: практический обзор. Саут Мед Дж. . 2005; 98: 185-191.
- Moder KG, Wener MH, Weisman MH и др. Измерение антинуклеарных антител с помощью мультиплексного иммуноанализа: проспективная многоцентровая клиническая оценка. Дж. Ревматол. . 2000; 34: 978-986.
- Binder SR, Genovese MC, Merrill JT и др. Компьютерное распознавание образов результатов аутоантител. Клин Диаг Лаборатория Иммунол . 2005; 12: 1353-1357.
- Mouthon L, Dunogue B, Guillevin L. Диагностика и классификация эозинофильного гранулематоза с полиангиитом (ранее называвшийся синдромом Черга-Стросса). Дж Аутоиммунный . 2014; 48-49: 99-103.
- Тур Б.С., Зюльдюр Н., Атаман С. и др. Антинейтрофильные цитоплазматические антитела у пациентов с ревматоидным артритом: клинические, биологические и радиологические корреляции. Костный сустав позвоночника .2004; 71: 198-202.
Этот FAQ предоставлен только в информационных целях и не предназначен для использования в качестве медицинской консультации. Выбор и интерпретация тестов, постановка диагноза и ведение пациента врачом-клиницистом должны основываться на его / ее образовании, клиническом опыте и оценке пациента.
Общие сведения об исследованиях и результатах лабораторных исследований по волчанке
Пациенты с подозрением или подтверждением Системная красная волчанка (СКВ) проходят лабораторные исследования по нескольким причинам. Врачи и другие медицинские работники периодически тестируют пациентов и будут использовать информацию, полученную в результате тестов, различными способами.
Врачи и другие медицинские работники периодически тестируют пациентов и будут использовать информацию, полученную в результате тестов, различными способами.
Использование для лабораторных исследований
- Для постановки диагноза : Врачи хотят знать, что история болезни, физический осмотр и результаты лабораторных исследований согласованы и подтверждают диагноз. Симптомы волчанки часто напоминают симптомы других заболеваний, и наоборот. Медицинские работники хотят убедиться, что они видят волчанку, а не другое заболевание.
- Чтобы определить прогноз : Врачи хотят понять, как будет развиваться болезнь пациента. Лабораторные тесты используются для установления исходного уровня во время постановки диагноза и для прогнозирования улучшения или ухудшения волчанки.
- Для мониторинга : Лабораторные тесты помогают оценить тяжесть заболевания, эффективность лечения, побочные эффекты, связанные с лекарствами, особенно при анализе крови, печени и почек.
- Для руководства терапией : Результаты лабораторных тестов используются, чтобы помочь выработать рекомендации по лечению и приспособиться к изменению симптомов.
Стандартные лабораторные испытания для SLE
Аутоантитела к антинуклеарным антителам (ANA) или антитела, вырабатываемые иммунной системой, которые атакуют собственные клетки организма, являются отличительным признаком волчанки. ANA — это скрининговый тест, так как почти у всех пациентов с волчанкой наблюдается положительный результат. ANA измеряется по тому, насколько сильно он положительный, обычно измеряется от 0 до 4+ или в виде титра (количество раз, когда образец крови может быть разбавлен, но при этом остается положительным). ANA 0, 1+ или 2+ или титры менее 1:80 (разбавленные в 80 раз) обычно не важны.
Положительный ANA сам по себе не диагностирует волчанку, поскольку около 10% нормальных людей и многих людей с другими аутоиммунными заболеваниями, такими как заболевание щитовидной железы, также имеют положительные тесты, но обычно менее положительные. После положительного результата ANA в основном остается положительным, поэтому повторять его не нужно.
После положительного результата ANA в основном остается положительным, поэтому повторять его не нужно.
Многие лаборатории также измеряют образец или то, как тест выглядит под микроскопом. Различные типы паттернов ANA могут указывать на разные характеристики волчанки. К ним относятся:
- Гомогенный (видно все ядро клетки, как полная луна) — очень распространенный образец, не специфичный для конкретного заболевания, но обычный при волчанке.
- Периферический или обод (виден только контур ядра, как ореол) — нечасто, почти всегда указывает на волчанку.
- Пятнистый (крошечные точки по всему ядру) — общий образец, неспецифический, но часто указывающий на антитела против Sm или против RNP (см. Ниже), обнаруживаемый при волчанке или смешанном заболевании соединительной ткани
- Ядро / центромера (только две очень яркие точки в ядре) — необычный образец, чаще всего связанный со склеродермией, но также обнаруживаемый у полностью здоровых людей.
Результаты тестов, позволяющих установить и подтвердить диагноз
Анти-двухцепочечная ДНК (дцДНК)
Анти-двухцепочечная ДНК (дцДНК) с высоким титром почти специфична для волчанки. Обычно это связано с однородным или периферическим паттерном АНА. Антитело названо из-за его способности связываться с нормальной ДНК в клетках пациентов. Пациенты с этим антителом, у которых нет СКВ, обычно страдают аналогичным заболеванием, например ревматоидным артритом. Иногда тест бывает положительным у членов семьи больных волчанкой, которые в целом здоровы.Около 80% пациентов с СКВ с активным нелеченным заболеванием имеют положительные тесты. Мониторинг анти-дцДНК важен, поскольку уровни обычно меняются в зависимости от активности заболевания, высокие титры указывают на активное заболевание, низкие титры — в спокойном состоянии. Лаборатории различаются по тому, как они сообщают об испытаниях. Некоторые делают это как 0-4 + (3+ и 4+ — высокие значения), другие — как числа, которые меняются в зависимости от теста. Чтобы узнать, какой из них высокий, вы должны знать диапазон, используемый лабораторией.
Некоторые делают это как 0-4 + (3+ и 4+ — высокие значения), другие — как числа, которые меняются в зависимости от теста. Чтобы узнать, какой из них высокий, вы должны знать диапазон, используемый лабораторией.
Диагноз волчанки основывается на симптомах, отклонениях при физикальном осмотре и лабораторных исследованиях; не все пациенты с СКВ имеют анти-дцДНК.Иногда также измеряется антитела к одноцепочечной ДНК [оцДНК]. Он неспецифичен и не дает врачу никакой полезной информации. Пациенты, у которых нет анти-дцДНК, обычно имеют родственное антитело анти-Sm.
Anti-Sm
Anti-Sm (анти-Смит, названный в честь первого пациента, который, как известно, имеет это антитело) связан с пятнистым рисунком ANA и представляет собой антитело, наблюдаемое у большинства пациентов, у которых нет анти-дцДНК. Некоторые пациенты имеют как анти-дцДНК, так и анти-Sm. Антитело против Sm связывается с белком, который прикреплен к ДНК.В отличие от анти-дцДНК, антитело Sm не меняет титр во время обострения или лечения, поэтому его не нужно контролировать.
Анти-РНП
Anti-RNP (анти-U1 рибонуклеопротеин) представляет собой неспецифическое антитело, имеющее пятнистую структуру, которая встречается у многих пациентов с СКВ и другими ревматическими заболеваниями. Если он присутствует в высоком титре — опять же, проверьте, как лаборатория сообщает свои значения для интерпретации теста — без других аутоантител анти-RNP предполагает специфическое волчаночноподобное заболевание, называемое смешанным заболеванием соединительной ткани (MCTD), которое характеризуется волчанкой, склеродермией и т. и симптомы, похожие на дерматомиозит, в том числе:
- Опухшие руки или другие признаки склеродермии
- Феномен Рейно (плохое кровообращение пальцев рук и ног, онемение и бледность в ответ на низкие температуры или стресс)
- Легочная гипертензия (высокое кровяное давление, поражающее артерии легких и правую часть сердца
- Сыпь
- Воспаление и слабость мышц
- Пациенты с MCTD, в отличие от больных СКВ, имеют низкий риск развития почечной недостаточности
Anti-Ro / SSA и anti-La / SSB
Антитела Anti-Ro / SSA и анти-La / SSB идентифицируют другие молекулы в ядре. Две разные группы исследователей обнаружили эти антитела практически одновременно. Один назвал их анти-Ро и анти-Ла по первым буквам имен пациентов, у которых они были обнаружены; другая группа [MDL1] назвала антитела SSA и SSB против синдрома Шегрена A и B, поскольку они очень характерны для этого заболевания.
Две разные группы исследователей обнаружили эти антитела практически одновременно. Один назвал их анти-Ро и анти-Ла по первым буквам имен пациентов, у которых они были обнаружены; другая группа [MDL1] назвала антитела SSA и SSB против синдрома Шегрена A и B, поскольку они очень характерны для этого заболевания.
Эти аутоантитела связаны с пятнистой АНА. По техническим причинам, основанным на размере антигенов (молекул, на которые реагируют аутоантитела), анти-Ro / SSA подразделяется на компоненты 60 кД (килодальтон, размер молекулы) и 52 кД, а La / SSB составляет 48 кД, по мнению врачей. стенография, 60, 52 и 48.Их различать полезно в некоторых особых обстоятельствах.
Пациентов с этими антителами:
- Может развиться синдром Шегрена, связанное с ним аутоиммунное заболевание, характеризующееся сухостью глаз, сухостью во рту и артритом.
- Чувствительны к солнечным высыпаниям.
- У младенцев может развиться неонатальная волчанка, преходящая и, как правило, доброкачественная сыпь, а иногда и отклонения в анализе крови, которые сохраняются в течение нескольких недель, не являются серьезными и обычно не нуждаются в лечении.Это затрагивает меньшинство беременных женщин или до 20%, в зависимости от некоторых деталей.
Менее чем у 2% младенцев от антител-положительных женщин развивается серьезное сердечное заболевание (менее 2%), которое необходимо лечить. Заболевание сердца чаще всего встречается у детей женщин, которые строго положительны по всем трем антителам 60, 52 и 48kd. По этой причине за плодами беременных женщин с этим профилем антител тщательно наблюдают, обычно с помощью электро- или эхокардиограммы плода, ни для чего не требуются иглы или другие инвазивные процедуры.
Антифосфолипидные антитела
Антифосфолипидные антитела (aPL) встречаются примерно у одной трети пациентов с волчанкой; около 10% пациентов с волчанкой могут иметь антифосфолипидный синдром (APS), который характеризуется повторяющимися тромбами, осложнениями при беременности и другими особенностями. Лабораторные тесты, которые идентифицируют aPL:
Лабораторные тесты, которые идентифицируют aPL:
- Волчаночный антикоагулянт (LAC), тест на свертываемость крови (иногда называемый конкретным проведенным тестом, таким как aPTT или dRVVT)
- Антикардиолипин (aCL), который состоит из трех подкомпонентов, lgG, lgA, lgM
- Анти-бета2гликопротеин 1 (aB2GP1), который имеет те же три подкомпонента
LAC является наиболее важным из этих антител.Из подкомпонентов aCL и aB2GP1 наиболее важным является IgG. Как и в случае с другими аутоантителами, сильно положительные тесты намного важнее, чем слабоположительные. LAC может быть представлен как соотношение (1: 3 — положительный результат, 1: 5 или 1: 6 — сильный положительный результат) или как секунды, необходимые для образования сгустка, по сравнению с нормой, полученной в тот день (если нормальное значение составляет 28 секунд, 35 секунд и выше были бы однозначно положительными, а 60 секунд — очень сильно положительными). Для aCL и aB2GP1, используя стандартные международные единицы, нормальное значение обычно составляет 16 или 20, сомнительное 21-40, положительное 41-80 и высокое положительное значение> 80.Поскольку ряд инфекций и травм могут вызывать временно положительные антитела, для диагностики антифосфолипидного синдрома (APS) обычно требуется, чтобы антитело присутствовало не менее 12 недель.
Если обнаружены aPL и у пациентки нет сгустков крови и она не беременна, лечение обычно не требуется, хотя индивидуальные обстоятельства могут предполагать использование аспирина или гидроксихлорохина, а иногда и других лекарств, если риск образования сгустка крови высок, например, в скором времени. полет на самолете или операция.Если у пациента есть сгусток крови или другие признаки APS, может потребоваться антикоагулянтная терапия (разжижение крови), потенциально пожизненная.
Дополнительное тестирование для лечения волчанки
Уровень дополнения: C3, C4 и CH50
Система комплемента — это серия из более чем 15 белков, которые собираются по типу домино для уничтожения бактерий и вирусов, вторгающихся в организм. Сигнал, который запускает каскад домино (называемый «активирующим» комплементом), заключается в том, что антитело встречается с антигеном (бактерией или вирусом).Поскольку аутоантитела к волчанке дают один и тот же сигнал и активируют комплемент, измерение комплемента можно использовать для мониторинга волчанки. Поскольку они дают достаточно информации, обычно достаточно измерить только два белка комплемента, называемые C3 и C4. CH50 измеряет все белки комплемента одновременно и иногда дает дополнительную информацию, но это гораздо более сложный тест. В особых обстоятельствах можно измерить другие компоненты комплемента.
Сигнал, который запускает каскад домино (называемый «активирующим» комплементом), заключается в том, что антитело встречается с антигеном (бактерией или вирусом).Поскольку аутоантитела к волчанке дают один и тот же сигнал и активируют комплемент, измерение комплемента можно использовать для мониторинга волчанки. Поскольку они дают достаточно информации, обычно достаточно измерить только два белка комплемента, называемые C3 и C4. CH50 измеряет все белки комплемента одновременно и иногда дает дополнительную информацию, но это гораздо более сложный тест. В особых обстоятельствах можно измерить другие компоненты комплемента.
Низкие уровни C3 и C4, ниже 60 для C3 и 15 для C4 (по обычным американским меркам), возникают при активной волчанке, особенно при заболевании почек или иммунном распаде клеток крови (аутоиммунная гемолитическая анемия, AIHA).Некоторые виды волчанки, например, заболевания головного мозга, не вызывают низкого уровня комплемента.
Низкие уровни комплемента неспецифичны для волчанки и могут наблюдаться при других иммунных заболеваниях и тяжелых инфекциях. Около 10% пациентов с волчанкой рождаются с аномальными компонентами комплемента, особенно C4, поэтому их анализы всегда ненормальны. Соответствующим образом интерпретированные в контексте уровни C3 и C4 указывают на активность заболевания. У большинства пациентов на выздоровление после обострения указывает восстановление нормального уровня комплемента.У явно здорового пациента, который обычно имеет нормальный уровень комплемента, снижение может сигнализировать о надвигающемся обострении и, следовательно, о необходимости тщательного наблюдения.
Панели аутоантитела
Несколько коммерческих лабораторий начали продавать панельные тесты, которые объединяют несколько из вышеперечисленных тестов и иногда добавляют дополнительные тесты, такие как комплемент, связанный с эритроцитами, который, по их словам, дает лучшую информацию и удобнее, чем стандартные тесты. На момент написания этой статьи нет доказательств того, что эти тесты полезны. Ложные срабатывания — обычное дело. Поскольку многие тесты не нужно проверять повторно, стоимость мониторинга пациентов в соответствии с панелями, вероятно, выше, чем стоимость выбора тестов для конкретного пациента, как это сейчас делает большинство врачей.
Ложные срабатывания — обычное дело. Поскольку многие тесты не нужно проверять повторно, стоимость мониторинга пациентов в соответствии с панелями, вероятно, выше, чем стоимость выбора тестов для конкретного пациента, как это сейчас делает большинство врачей.
Тесты, используемые для контроля волчанки и общего состояния здоровья
Приведенные ниже тесты помогают отслеживать активность заболевания и направлять лечение. Если результаты ненормальные, вероятно, потребуется дальнейшая оценка, чтобы увидеть, вызывает ли заболевание или лечение проблемы.
Полный анализ крови (CBC)
CBC предоставляет информацию о количестве эритроцитов (RBC), лейкоцитов (WBC) и тромбоцитов, а также о состоянии эритроцитов, которые могут быть аномальными при волчанке и могут нуждаться в лечении. Общие проблемы:
- Низкий уровень эритроцитов (гематокрит, гемоглобин). В норме гематокрит 35-40%, гемоглобин 11,5-15,0. Низкие значения указывают на анемию; Общие причины анемии включают активную волчанку, АИГА, кровотечение, токсичность лекарств, а иногда и генетические аномалии, такие как талассемия или серповидно-клеточная анемия.
- Низкий уровень лейкоцитов (лейкопения). Почти все нелеченные пациенты с СКВ страдают лейкопенией — это ключ к постановке диагноза. Нормальное количество — 4500–10 000. WBC защищают от инфекции. Аномально низкий уровень лейкоцитов может быть вызван волчанкой, токсичностью лекарств и некоторыми инфекциями. Умеренно низкий показатель не важен, за исключением информации, которую он дает, но если он ниже 2000, пациент подвергается риску заражения.
- Низкие тромбоциты (тромбоцитопения). Это также часто встречается при волчанке. Нормальное количество — 150 000–300 000.Причинами низкого уровня тромбоцитов могут быть волчанка, лекарства и другие болезни. Счетчики от 30 000 до 100 000 служат предупреждением. Число ниже 30 000 указывает на то, что у пациента есть риск кровотечения и что его нужно лечить.
Скорость оседания эритроцитов (СОЭ)
СОЭ — косвенный показатель воспаления. Высокая СОЭ, если нет других причин, по которым она может быть высокой, например инфекция, свидетельствует об активной волчанке; низкий тест обнадеживает. Тест прост и дешев, но неспецифичен и подвержен неточностям.Нормальные значения для женщин моложе 50 лет: 0-20 мм / час или> 50 лет: 0-30 мм / час; для мужчин <50,0–15 мм / час; > 50 лет: 0-20 мм / час.
Высокая СОЭ, если нет других причин, по которым она может быть высокой, например инфекция, свидетельствует об активной волчанке; низкий тест обнадеживает. Тест прост и дешев, но неспецифичен и подвержен неточностям.Нормальные значения для женщин моложе 50 лет: 0-20 мм / час или> 50 лет: 0-30 мм / час; для мужчин <50,0–15 мм / час; > 50 лет: 0-20 мм / час.
C-реактивный белок (CRP)
CRP, как и СОЭ, является косвенным признаком воспаления, но более специфичен для определения активности заболевания, так как на него не влияет так много переменных. Уровни могут быть высокими у тучных людей и при инфекциях. Нормальное значение <1,0.
Как ни странно, кардиологи используют показатель, называемый высокочувствительным СРБ (вчСРБ), для прогнозирования риска сердечных заболеваний.ВчСРБ — это тот же тест, который проводится по-другому и проводится у нормальных людей без СКВ или других заболеваний. Он примерно в 10 раз более чувствителен, чем стандартный CRP; его нормальное значение <0,1. Результат 0,8, который может быть ненормальным для нормального человека, не вызывает беспокойства у человека с СКВ.
Полная метаболическая панель (CMP) или биохимический профиль (BCP)
Есть несколько названий этой панели, которая изучает печень, почки, эндокринные и другие функции. Внутри панели:
- Глюкоза — мера диабета
- Уровни натрия (Na), калия (K) и хлорида (Cl), креатинина (Cr) и азота мочевины крови (BUN) измеряют в основном функцию почек, но также и другие показатели
- Аспартаттрансаминаза (AST), аланинтрансаминаза (ALT), щелочная фосфатаза (alkP) и билирубин измеряют функцию печени.
- Лактодегидрогеназа (ЛДГ) измеряет функцию печени и часто бывает высокой при формах заболеваний, при которых происходит повреждение тканей.
Моча под микроскопом
Поскольку пациенты с волчанкой склонны к заболеваниям почек, анализы мочи назначают регулярно. Анализы мочи оцениваются на:
- pH — чтобы определить, является ли моча кислой (нормальной) или щелочной (указывает на инфекцию или проблемы в функционировании почек).

- Белок — уровень должен быть 0 или след.Наличие белка может указывать на заболевание почек
- Соотношение протеин / креатинин — это дополнительный тест для количественной оценки протеина, если вышеуказанное является ненормальным.
- WBC — обычно присутствует только небольшое количество; высокое количество лейкоцитов в моче может указывать на инфекцию мочевыводящих путей
- Кровь — более чем очень небольшое количество эритроцитов или положительный результат теста на гемоглобин может указывать на заболевание мочевого пузыря или почек или камни в почках (если у женщины не наступил менструальный цикл)
- Цилиндры — редко, но предполагают более тяжелое заболевание почек.
- Бактерии — указывают на инфекцию, если образец был собран надлежащим образом.
Рентген, ультразвук, компьютерная томография, магнитно-резонансная томография, ангиограммы, ПЭТ-сканирование, исследования МПК
Подробное обсуждение этих тестов выходит за рамки данной статьи.Ниже приведены краткие описания:
- Рентген позволяет увидеть суставы и кости, а также воздух в тканях, таких как легкие и кишечник. При волчанке они в основном используются для проверки наличия пневмонии (грудной клетки) или повреждения костей из-за остеопороза или остеонекроза. Иногда краситель (контрастное вещество) вводится путем инъекции или перорально, чтобы получить более четкое изображение. Рентген может быть вредным для плода.
- Ультразвук отражается от тканей, чтобы увидеть их структуру. С их помощью осматривают суставы, сердце, плод внутри матери, брюшную полость и другие органы.Они безопасны при беременности. КТ (компьютерная томография)
- — это очень мощные рентгеновские лучи, которые показывают мелкие детали костей и суставов и позволяют визуализировать мягкие ткани. КТ-сканирование особенно используется в легких для поиска инфекции, сгустка крови или рубца; мозг при инсульте, травме или опухоли; живот на предмет опухоли или абсцесса; и конечности при костных аномалиях.
 Они используют рентгеновские лучи и могут нанести вред плоду. При сканировании
Они используют рентгеновские лучи и могут нанести вред плоду. При сканировании - МРТ (магнитно-резонансная томография) используются магнитные поля, а не рентгеновские лучи, чтобы показать мельчайшие детали каждой части тела, особенно головного мозга и мягких тканей конечностей, а также других органов.Их безопасно использовать во время беременности. Особые правила регулируют их использование у людей с металлическими имплантатами, такими как кардиостимуляторы или искусственные суставы.
- Ангиограммы — это изображения кровеносных сосудов, полученные путем инъекции или проглатывания красителя, чтобы показать мелкие детали кровеносных сосудов. Их можно сделать с помощью рентгена, КТ, МРТ или УЗИ, в зависимости от конкретной ситуации и потребности.
- ПЭТ (позитронно-эмиссионная томография) измеряет локальные области высокой метаболической активности (насколько занят орган) путем введения радиоактивного вещества, а затем фотографирования, чтобы увидеть, насколько орган «загорается».Обычно он используется для поиска опухоли или инфекции, а иногда и для воспаленных кровеносных сосудов или других тканей.
- BMD (минеральная плотность кости) используется для измерения прочности костей, обычно при остеопорозе.
Резюме
Г-жа Ричи завершила свою презентацию, использовав сценарии случаев, чтобы продемонстрировать множество способов использования лабораторных тестов в сочетании с другой соответствующей информацией для постановки диагноза волчанки. Важно отметить, что:
- При диагностике и лечении волчанки медицинские работники будут учитывать человека в целом.Диагностика и лечение основаны на физикальном осмотре, лабораторных тестах и других исследованиях изображений.
- Волчанка у каждого человека уникальна, и нет двух одинаковых пациентов с волчанкой.
- Лабораторные тесты могут помочь решить задачу диагностики, лечения и мониторинга заболевания.
- Каждый лабораторный тест предоставляет информацию о различных компонентах волчанки.
 Лабораторные тесты
Лабораторные тесты - также могут помочь врачам лучше понять различные характеристики волчанки у пациента.
- Пациенты должны общаться со своими врачами и обязательно спрашивать о результатах своих лабораторных анализов, чтобы получить более четкое представление о своем заболевании.
Узнайте больше о семинаре по SLE в HSS, бесплатной группе поддержки и обучения, проводимой ежемесячно для людей с волчанкой, их семей и друзей.
Обновлено: 18.07.2019
Авторы
Моника Ричи, MSN, ANP-BC / GNP
Координатор медсестер Центра помощи волчанке Мэри Киркленд
Координатор медсестер Программы профилактики сердечно-сосудистых заболеваний
Лечащий ревматолог, Госпиталь специальной хирургии
Директор, Центр Барбары Волкер для женщин и ревматических заболеваний
| Альтернативное название: | |
|---|---|
| Описание: | Антитела к рибонуклеопротеину, RNP, часто обнаруживаются в очень высоких уровнях у пациентов с различными системными ревматическими заболеваниями, включая СКВ, прогрессирующий системный склероз и смешанное заболевание соединительной ткани, отдельное заболевание с перекрывающимися клиническими признаками СКВ, склеродермии, полимиозита. и ревматоидный артрит.Эти аутоантитела при иммунофлуоресценции обычно дают ярко выраженную пятнистую картину окрашивания ядер. Структура антигенов, распознаваемых антителами против РНП, сложна. Самыми общими и обнаруживаемыми детерминантами являются те, которые называются RNP или U1RNP. Антитела против RNP могут быть обнаружены отдельно (обычно при MCTD) или вместе с антителами против Sm (волчанка). Анти-Sm редко встречается в одиночку. |
| Индикация: | Аутиоантитела, обнаруживаемые при СКВ (часто с Sm) или отдельно при смешанном заболевании соединительной ткани. |
| Устный перевод: | Антитела к РНП обнаруживаются в очень высоком уровне у 95–100% пациентов со смешанным заболеванием соединительной ткани. Действительно, если обнаружен высокий титр RNP, а другие специфические особенности ANA отсутствуют, это синонимично MCTD. Остается спорным, представляет ли MCTD действительно отдельное заболевание или просто синдром наложения. Однако диагностическая серология ясна, даже несмотря на то, что полный спектр клинических проявлений на тот момент еще не очевиден.При других заболеваниях антитела против РНП часто связаны с антителами к белкам Sm. Антитела к РНП и антигену Sm обнаруживаются примерно у 20-30% пациентов с СКВ. 20-25% пациентов с прогрессирующим системным склерозом имеют анти-РНП. Они также обнаруживаются при других заболеваниях соединительной ткани, в том числе у небольшого меньшинства <1% пациентов с синдромом Шегренса или ревматоидным артритом. Анти-Sm редко встречается в одиночку. |
| Образец: | Пробирка сепаратора сыворотки (SST) |
| Детали анализа: | ImmunoCAP 250 Человеческие рекомбинантные RNP70, белки A и C) антитела IgG. |
| Ограничения: | Тест выполняется только при положительном результате на экране ENA. |
| Эталонный диапазон: | Результаты, представленные как отрицательные, двусмысленные или положительные. |
| Примечания к диапазону анализа: | |
| Срок выполнения: | 5-7 дней |
| Аналитическая лаборатория: | Иммунология Больница Университета Джеймса Кука |
Устранение недостатков тестирования ANA с помощью IFA
Charna Albert
Март 2020 г. — Стандартизация непрямого иммунофлюоресцентного тестирования на антинуклеарные антитела является важной задачей для лабораторного сообщества, и это более актуально сейчас, когда новые критерии классификации делают положительный ANA ключевым фактор в диагностике волчанки, сказал Марк Х. Венер, доктор медицины, на заседании ежегодного собрания Американской ассоциации клинической химии в прошлом году.
Венер, доктор медицины, на заседании ежегодного собрания Американской ассоциации клинической химии в прошлом году.
Иммунофлуоресцентный анализ (IFA) с использованием линии культивированных клеток HEp-2 является традиционным предпочтительным методом скрининга ANA, рекомендованным Американским колледжем ревматологии, сказал доктор Венер, профессор кафедры лабораторной медицины и адъюнкт-профессор кафедры Медицина, Медицинский факультет Вашингтонского университета. Фактически, ACR считает его эталонным методом скрининга, как и Всемирная организация здравоохранения и Европейская инициатива по стандартизации аутоиммунных заболеваний.Согласно международным рекомендациям по оценке аутоантител (Agmon-Levin N, et al. Ann Rheum Dis. 2014; 73 [1]: 17–23), «если клиническое подозрение сильное, а альтернативный метод отрицательный, это обязательно. для проведения ИФА », — сказал д-р Венер, который также является содиректором клиники склеродермии UW Medical Center и директором иммунологии и клинических лабораторий в UW Medical Center.
Тем не менее, ревматологи выразили обеспокоенность по поводу противоречивых результатов тестирования ANA, проведенного IFA.Некоторые из того, что слышат в ревматологическом сообществе: «Вы делаете это неправильно»; «Мы не можем доверять вашим результатам»; «Ваши ANA не всегда положительны при волчанке» (хотя ожидается, что это так).
«Какова реакция лабораторного сообщества?» — спросил доктор Венер. «Является ли IFA по-прежнему золотым стандартом? Это все еще полезно или устарело? Можно ли его улучшить или переработать? Как нам интегрировать ANA IFA с другими тестами? »
«Я думаю, многие скажут, что ANA от IFA не является золотым стандартом, — сказал он, — и у нас есть альтернативные методы ANA.«Они включают антиген-специфические твердофазные технологии, такие как ELISA, системы мультиплексных шариков и твердофазные флуоресцентные иммуноанализы. Но следует ли использовать твердофазные анализы для скрининга ANA вместо иммунофлуоресценции, остается открытым и спорным вопросом.
«Существует неоднозначный ответ на этот вопрос, — сказал доктор Венер. Тест ANA IFA можно улучшить. «Фактически, если бы у меня был выбор, мы бы назвали это Американской ассоциацией клинической алхимии, потому что я попытаюсь убедить вас, что мы можем пройти этот несовершенный тест ANA IFA и сделать его более совершенным, если не 24 -каратное золото.
ACR созвала комитет (членом которого был доктор Венер) более десяти лет назад, чтобы обсудить растущее использование не-IFA методов для скрининга ANA. Его члены написали документ с изложением позиции, который подтвердил, что IFA является золотым стандартом тестирования ANA в то время, и рекомендовал лабораториям указывать в отчетах об испытаниях ANA методы, используемые для скрининга (Meroni PL, et al. Ann Rheum Dis .2010; 69 [8]: 1420–1422).
ACR традиционно возражает против использования не-IFA методов для скрининга ANA.Венер сказал, потому что иммуноферментные и мультиплексные анализы не так чувствительны. Клетки HEp-2 содержат больше антигенов, чем твердофазные анализы. Иммунофлуоресценция имеет 95-процентную чувствительность для обнаружения волчанки; для сравнения, мультиплексный экран при заболеваниях соединительной ткани чувствителен на 69 процентов, сказал он, цитируя статью 2018 года, опубликованную в Autoimmunity Reviews (Bizzaro N, et al. 2018; 17 [6]: 541–547). Для склеродермии чувствительность составляет 97 процентов по ИФА и 81 процент по экрану CTD. «Это беспокойство или жалоба ревматологов, если хотите», — сказал доктор.Венер сказал: «Если мы заменим скрининг чем-то помимо иммунофлуоресценции, это станет проблемой».
Волчанку сложно диагностировать, потому что, хотя это заболевание встречается относительно редко, его симптомы встречаются часто. «Но есть признак. Постоянным признаком волчанки является положительный результат ANA, а чувствительные тесты на волчанку и некоторые другие заболевания соединительной ткани зависят от положительного результата ANA ».
Но проверка ANA, проводимая IFA, далека от совершенства. Одним из решений, по словам доктора Венера, является скрининг с помощью IFA и мультиплексного тестирования.
Доктор Венер
«Есть дополнительные расходы, но если есть достаточно высокая вероятность предварительного тестирования, я думаю, что комбинация будет полезной», — сказал он. Если ИФА и мультиплексное тестирование дают подтверждающие результаты, которые совпадают, это обеспечивает сильную положительную прогностическую ценность. Кроме того, информация от мультиплексного тестирования может сделать результаты IFA более интерпретируемыми, и наоборот. Например, по его словам, низко-положительные антитела против анти-U1-рибонуклеопротеина в результате мультиплексирования являются довольно распространенным результатом, который, вероятно, будет иметь клиническое значение только в том случае, если тестирование с помощью IFA обнаружит совместимый ANA с ядерным грубым пятнистым рисунком (образец, связанный с MCTD). .С другой стороны, низкий титр U1-RNP с отрицательным ANA, вероятно, не является диагностически значимым и может вводить в заблуждение.
«Опытные врачи могут понять это явление, и лаборатория может помочь с этой интерпретацией», — добавил он.
Для тех, кто работает в клинической лаборатории, существует еще один вид синергии: тесты могут использоваться «как мера качества» друг для друга. «Поскольку специфические антитела, такие как U1-RNP или центромера, должны иметь связанные паттерны IFA, если они противоречат друг другу, это настораживает лабораторию», — сказал он.
Несоответствие между различными методами тестирования может быть использовано «для проверки и, возможно, сброса пороговых значений IFA и результатов по конкретным антителам», — сказал он, потому что тесты на антитела «действительно должны совпадать». В долгосрочной перспективе, по его словам, лабораторный результат мультиплексирования может частично зависеть от результатов IFA — другими словами, от того, является ли ANA положительным или отрицательным, а также от модели.
Комплексный подход к тестированию может предоставить директорам лабораторий возможность расширить неопределенную область мультиплексных результатов, что часто является проблемой для интерпретации, сказал он.«Это также может быть предупреждением о пересмотре порогового значения положительного результата для IFA ANA, используемого в отдельной лаборатории». Результаты должны быть взаимодополняющими, то есть, если с течением времени наблюдается слишком много несоответствий, это сигнал к пересмотру того, что делается.
Неоднократно положительный рибонуклеопротеин с низким титром и отрицательный ИФА HEp-2, например, предполагает, что лаборатория может расширить неопределенный диапазон RNP, сказал он. «Мы не хотим быть слишком бесцеремонными», говоря, что отдельные лаборатории меняют результаты.Но «расширение неопределенной зоны для аналита или переоценка пороговых значений IFA» — это то, что лаборатории имеют право делать в пределах своей популяции.
«Многие из наших результатов испытаний попадают в этот неопределенный диапазон, и согласование результатов IFA с результатом мультиплексирования позволяет нам тщательно изменять этот результат, исходя из клинических данных, который мы считаем целесообразным», — добавил он.
Проблемой, с которой должно столкнуться лабораторное сообщество, сказал доктор Венер, является отсутствие стандартизации в тестировании ANA между различными анализами и разными лабораториями.Исследование, проведенное в 2018 году, показало, что негативность ANA может варьироваться в зависимости от поставщика и комплекта (Pisetsky DS, et al. Ann Rheum Dis. 2018; 77 [6]: 911–913). Исследователи протестировали сыворотку 103 пациентов с установленной волчанкой с использованием трех различных наборов IFA и обнаружили, что «частота отрицательного ответа на ANA варьировала от 5 до 23 из 103 образцов», — пишут авторы. Тестирование также проводилось с использованием ELISA и мультиплексных анализов на основе шариков; 12 и 14 образцов были отрицательными соответственно. Авторы говорят, что результаты ставят под вопрос, следует ли использовать положительность ANA для определения права на участие в клинических испытаниях.
Расхождения в результатах ANA между лабораториями также могут иметь далеко идущие клинические последствия. Доктор Венер сослался на исследование 2016 года, в котором измерялось соответствие между парными результатами ANA, полученными в двух коммерческих лабораториях. Авторы провели анализ чувствительности, чтобы определить степень согласия с использованием различных критериев. Согласно наиболее консервативному определению согласия — отрицательные результаты тестирования в обеих лабораториях или положительные титры в двухкратном диапазоне друг от друга — совпадение наблюдалось в 18 процентах парных лабораторных результатов.Сорок два процента тестирования соответствовали наиболее мягким критериям, которые определяли титры ANA менее 1: 160 как отрицательные и допускали меньшую или равную четырехкратной разнице в титрах, чтобы быть приемлемым соглашением (Abeles AM, et al. Clin Rheumatol .2016; 35 [7]: 1713–1718).
Авторы пишут: «Это открытие ставит под сомнение надежность тестирования ANA в том виде, в каком оно проводится в настоящее время, и предполагает, что результаты могут частично зависеть от лабораторного центра, в который направляются пациенты.
«Это проблема лабораторного сообщества, — сказал доктор Венер. «Легко увидеть что-то очень яркое или явно черное и негативное, но где же конечная точка? Где провести грань между положительным и отрицательным? » Фактически, это проблема для флуоресцентной микроскопии в целом.
Есть проблема внутри лабораторий и между лабораториями, «но есть также проблема между наборами и между реагентами», — сказал д-р Венер, цитируя исследование 2012 года, опубликованное в American Journal of Clinical Pathology (Copple SS, et al.2012; 137 [5]: 825–830). Авторы сравнили результаты пяти анализов ANA IFA с использованием образцов сыворотки от пациентов с различными заболеваниями соединительной ткани и от 100 здоровых пациентов контрольной группы. В целом, согласие между пятью анализами составило 78 процентов (анализы считались согласующимися, когда они демонстрировали одинаковый титр и удвоение разведения).
«Это было тщательно проведенное исследование в рамках одной лаборатории с использованием единого критерия отсечения, при этом разные технологи смотрели на слайды», — сказал доктор.- сказал Венер. «Среди пациентов с волчанкой один и тот же образец, в зависимости от того, какой набор использовался, может быть назван положительным 1:80 или положительным 1: 2560. Один и тот же образец можно назвать отрицательным на АНА или положительным при титре до 1: 320 ».
Количественное определение титра — сложная задача, сказал он, но она важна для клинической интерпретации, клинических испытаний, эпидемиологической классификации, а также для назначения и оплаты лекарств. «Последнее может зависеть от результатов по аутоантителам».
Это будет иметь еще большее значение для диагностики волчанки, потому что в 2019 году ACR и Европейская лига против ревматизма выпустили новые критерии классификации волчанки, которые устанавливают положительный результат ANA с титром 1:80 как решающий для диагностики волчанки (Aringer M, et al. al. Arthritis Rheumatol. 2019; 71 [9]: 1400–1412).
«Используя предыдущие критерии классификации, положительный ANA был одним из нескольких равнозначных клинических и лабораторных признаков», — сказал д-р Венер. «Согласно новым критериям, если у пациента нет диагноза биопсии почки на наличие волчаночного нефрита, должен быть положительный ANA с титром 1:80 или выше 95-го процентиля для контрольной популяции».
«Это почти как если бы у вас не могло быть волчанки по критериям классификации, если у вас нет положительного ANA как минимум 1:80.
Критерии 2019 года, по словам доктора Венера, придают положительности ANA «центральную роль — а не только роль участия — в классификации волчанки. В свою очередь, это ложится дополнительным бременем на лаборатории, которые должны знать пороговое значение 95-го процентиля референсного диапазона их метода ANA, и побуждает лаборатории передавать эту информацию клиницистам ».
Теперь, когда критерий входа для волчанки составляет 1:80, возникает вопрос, что такое 1:80?
В рекомендациях, опубликованных в 2014 г., говорится, что «надлежащий [скрининг] ANA, проводимый IFA, зависит от реагентов, оборудования и других местных факторов; таким образом, скрининговое разведение следует определять на месте »(Agmon-Levin N, et al. Ann Rheum Dis .2014; 73 [1]: 17–23). И «аномальный ANA должен иметь титр выше 95-го процентиля здоровой контрольной популяции. В общем, скрининговое разбавление 1: 160 на обычных субстратах HEp-2 часто подходит для обнаружения ANA », — сказал д-р Венер, цитируя руководящие принципы оценки ANA 2014 года.
Эта рекомендация противоречит недавно установленным критериям включения в диагностику волчанки, сказал он. «С одной стороны, мы говорим, что лаборатории должны выбрать 1: 160 для скринингового титра.О, но, кстати, 1:80 — это критерий входа для волчанки. Ясно, что как профессия нам нужно прояснить, что мы подразумеваем под положительной АНА ».
ACR и EULAR предложили соотношение 1:80 на основе систематического обзора литературы и мета-регрессии диагностических данных по эффективности ANA для классификации волчанки, сказал д-р Венер (Leuchten N, et al. Arthritis Care Res 2018; 70 [3] 428–438). «Но неявное предположение в этом анализе состоит в том, что все анализы IFA дают одинаковый результат».
Учитывая доказательства, он сказал: «Я просто не думаю, что это правда.Поэтому существует повышенная потребность в стандартизации, если мы собираемся поддерживать клинические и эпидемиологические группы, использующие этот титр ».
Хорошая новость, по его словам, заключается в том, что в настоящее время разрабатывается ряд подходов к повышению согласованности отчетности ANA. Например, Комитет по диагностической иммунологии и проточной цитометрии CAP, в котором он является представителем AACC, «изучает [это] более формальным образом».
Организации и промышленность должны будут координировать усилия, сказал он, добавив: «Я думаю, что такие организации, как ACR, EULAR, AACC и CAP, могли бы работать с FDA для этого.Он привел несколько примеров — INR для нормализации протромбинового времени, попытки стандартизировать тесты, такие как холестерин, — и сказал: «Я думаю, нам пора подумать о том, как это сделать для ANA».
Директора и сотрудники лабораторий могут улучшить последовательность отчетности в отдельных лабораториях, «зная распространенность ANA в популяции, используя метод вашей лаборатории», — сказал он. Лаборатории также должны сообщать о методе ANA, используемом для скрининга — фактически, в 2019 году CAP добавила новое требование к контрольному списку Программы аккредитации лабораторий, в котором говорится, что лаборатории должны включать в отчет ANA описание метода, используемого для скрининга ANA (если метод не явным образом в имени теста) (IMM.39700).
Автоматизация — еще один путь к повышению согласованности между лабораториями, сказал д-р Венер. «Автоматические инструменты устанавливают пороги положительности на основе интенсивности флуоресценции. По сути, калибровка по одной точке выше или ниже порога считается положительной. Это согласуется с интенсивностью флуоресцентного света ».
Но отдельные лаборатории могут делать почти то же самое, имея калибратор конечных точек или калибровку по одной точке выше или ниже порогового значения, сказал он.«Текущие положительный и отрицательный контроли редко используются на этом пороговом уровне. Но лаборатории могут разработать или приобрести калибраторы конечных точек, которые будут выполнять эту роль ».
Ключевой вопрос заключается в том, можно ли использовать расширенную автоматизацию для устранения ANA за счет недостатков тестирования IFA, сказала Мелисса Снайдер, со-директор лаборатории иммунологии антител Mayo Clinic, которая на той же сессии AACC рассказала о том, может ли автоматизация обеспечить тестирование ANA. из темной комнаты в современную лабораторию.Исследование 2014 года, проведенное Bizzaro и др., В котором сравнивались шесть автоматизированных платформ — Aklides, EuroPattern, Nova View, Helios, Zenit G-Sight и Image Navigator — обнаружило примерно 90-процентное согласие по положительным результатам ( Autoimm Rev . 2014. ; 13 [3]: 292–298). Авторы отправили 144 сыворотки ANA в шесть лабораторий для ручного тестирования ANA IFA, определили согласованный результат для каждого образца (за исключением 17 положительных и шести отрицательных образцов, по которым не удалось достичь консенсуса), а затем повторили тестирование на шести автоматизированных платформах.По отрицательным образцам системы отличались большей вариабельностью, от 79% до 94,1% согласия.
«Так что хороший консенсус по положительному соглашению, немного меньше по отрицательному», — сказал д-р Снайдер.
Bizzaro и др. Также сравнили расчетный титр с ручным титром и автоматическую интерпретацию образца с ручной интерпретацией, сказал доктор Снайдер. Соглашение о титре (только для пяти платформ), которое авторы измерили с помощью калькулятора ро Спирмена, варьировалось от.С 627 до 0,839. Платформы имели большую вариативность в отношении соответствия шаблонов (сравнивались четыре), в диапазоне от 50 до 80 процентов.
Они также рассмотрели сравнение единиц интенсивности света как положительного / отрицательного отсечки и то, как изменение единицы интенсивности света влияет на чувствительность и специфичность по сравнению с согласованным результатом. Там тоже была «довольно приличная стандартизация».
«Из всего этого я понял, что эти системы могут немного помочь нам в стандартизации положительного / отрицательного согласия», — сказал д-р.- сказал Снайдер. С другой стороны, согласование образца и титра «это то, над чем мы еще можем поработать».
Лаборатория доктора Снайдера использует передовую платформу автоматизации для проведения тестирования ANA. Система автоматизирует не только обработку слайдов и образцов, но также интерпретацию слайдов, идентификацию паттернов и оценку титра «на основе интенсивности флуоресценции, считанной с цифрового изображения», а не серийного разведения.
Хотя «мы, безусловно, сократили время нашего технолога на чтение, важно отметить, что вам по-прежнему требуется опыт работы с этими системами», — сказала она.Технологи Mayo Clinic просматривают результаты автоматических считывателей, уделяя особое внимание положительной / отрицательной интерпретации и закономерностям. «Они могут соглашаться с тем, что называет компьютер, или могут не соглашаться, и в этот момент они вносят изменения».
Чтобы оценить производительность автоматизированной системы, ее лаборатория собрала данные о 1559 образцах ANA, представленных для тестирования IFA, и сравнила интерпретации автоматического считывателя слайдов с результатами, которые в конечном итоге были внесены в историю болезни.
Технологи лаборатории и устройство для считывания слайдов согласовали почти 100% отрицательных образцов. (Устройство для считывания слайдов идентифицировало 909 образцов как отрицательные; технологи не идентифицировали ни один из этих образцов как положительные, но повторили тестирование двух образцов.) Однако они подтвердили отрицательные 26 процентов образцов, определенных компьютером как положительные.
«Отсечка для положительного / отрицательного на компьютере может быть установлена немного ниже, — предположил доктор Снайдер.В целом положительное / отрицательное согласие между ручным и автоматическим переводом составило 86,6%.
Типовое согласие было 45 процентов. «Это очень похоже на то, что было изучено группой Биццаро», — сказал доктор Снайдер. В большинстве случаев, когда технологи не соглашались с автоматическим устройством считывания слайдов по шаблону, образец в конечном итоге был отрицательным.
В целом, автоматизированные системы могут привести к улучшению качественного согласования, сказала она, в то время как улучшения в шаблоне и согласовании титра «еще не реализованы.»
« Мы видим немного больше объективности в нашей интерпретации, особенно в нашем положительном / отрицательном согласии ». Но, по ее словам, опыт технологов по-прежнему является критически важным компонентом для выполнения анализа ANA с помощью IFA, даже с автоматизацией чтения слайдов.
Чарна Альберт — помощник редактора CAP TODAY.
Что означает положительное антинуклеарное антитело?
Очень часто ко мне в офис приходят пациенты, обеспокоенные тем, что у них аутоиммунное заболевание, такое как волчанка, потому что при лабораторных исследованиях у них были обнаружены положительные антинуклеарные антитела (ANA).Моя работа как ревматолога — выяснить, имеет ли этот положительный результат ANA какое-либо клиническое значение. Для пациента важно понимать, что именно означает ANA. Итак, давайте разберемся с этим.
Антитела — это белки, которые в больших количествах вырабатываются иммунной системой. Они необходимы для распознавания инфекционных организмов в организме и борьбы с ними. Иногда эти антитела делают ошибку и ошибочно распознают нормальные белки в нашем организме как чужеродные. Антинуклеарные антитела — это аутоантитела — антитела, которые нацелены на нормальные белки в ядре клетки.Это становится клинически значимым, когда ANA сигнализируют организму начать нацеливание на себя, что может привести к аутоиммунным заболеваниям, включая волчанку, синдром Шегрена и смешанное заболевание соединительной ткани. Клинические признаки, которые могут появиться, включают, помимо прочего, лихорадку, озноб, отек суставов, язвы в носу / полости рта, выпадение волос, сильную сухость глаз / сухость во рту и заболевание почек. Сам по себе положительный результат АНА никоим образом не означает, что у вас аутоиммунное заболевание или вам необходимо лечение. Это просто означает наличие аутоантител.Без клинических признаков или лабораторных отклонений, таких как лейкопения (низкое количество лейкоцитов), тромбоцитопения (низкое количество тромбоцитов) или белка в моче, положительный результат ANA означает именно это. У вас просто положительный лабораторный анализ без каких-либо признаков аутоиммунного заболевания.
Как вы проверяете антинуклеарные антитела? Это просто анализ крови, но его следует проверять только в том случае, если у вас появились какие-либо из упомянутых выше симптомов. Только около 10-13% людей с положительным тестом на АНА имеют волчанку, и до 15% полностью здоровых людей имеют положительный тест на АНА без аутоиммунного заболевания.Производство этих аутоантител сильно зависит от возраста и увеличивается до 35% у здоровых людей старше 65 лет. Причины ложноположительного ANA включают инфекцию, злокачественные новообразования и прием некоторых лекарств. Таким образом, положительный результат теста на АНА не означает диагноз волчанки или какого-либо аутоиммунного заболевания или заболевания соединительной ткани.
Когда у меня есть пациент с положительным результатом ANA, это означает, что мне нужно будет заказать дополнительные анализы крови и подробно изучить его симптомы, а также провести подробный физический осмотр.Помните, что положительный результат на АНА не означает аутоиммунное заболевание. Но также помните, что если установлено, что у вас действительно аутоиммунное заболевание, существуют варианты лечения.
Так что, если у вас положительный результат анализа, не паникуйте. Следующим шагом будет посещение ревматолога, который определит, требуется ли дополнительное обследование, и позаботится о том, чтобы вы получили наилучшее лечение в вашей конкретной ситуации.
Антинуклеарные антитела (ANA) — ознакомьтесь с тестом
Источники, использованные в текущем обзоре
(28 декабря 2017 г.) Персонал клиники Мэйо.ANA тест. Доступно на сайте https://www.mayoclinic.org/tests-procedures/ana-test/about/pac-20385204. Доступ 23 марта 2018 г.
Американский колледж ревматологии. Антинуклеарные антитела (АНА). Доступно в Интернете по адресу: https://www.rheumatology.org/I-Am-A/Patient-Caregiver/Diseases-Conditions/Antinuclear-Antibodies-ANA. Доступ 23 марта 2018 г.
Петри М., Орбай А., Аларкон Г.С. и др. Получение и проверка критериев классификации системной красной волчанки в Международных сотрудничающих клиниках по системной волчанке. Arthritis Rheum. 2012 Август; 64 (8): 2677–2686. DOI: 10.1002 / art.34473. Доступно на сайте https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3409311/pdf/nihms-365115.pdf. Доступ 27 марта 2018 г.
Пагана, Кэтлин Д., Пагана, Тимоти Дж. И Пагана, Тереза Н. (© 2015). Справочник по диагностическим и лабораторным испытаниям Мосби, 12-е издание: Mosby, Inc., Сент-Луис, Миссури. С. 87-89.
(4 сентября 2014 г.) Аль-Зугби А., Griffing GT. Антинуклеарные антитела. Доступно на сайте https: // emedicine.medscape.com/article/2086616-overview. Доступ 23 марта 2018 г.
(11 июля 2013 г.). Кассан С. Что нужно знать о синдроме Шегренса. Доступно в Интернете по адресу: https://resources.lupus.org/entry/what-you-need-to-know-about-sjögrens-syndrome. По состоянию на 25 марта 2018 г.
Патель Р., Шахан А. Эпидемиология синдрома Шегрена. Доступно на сайте https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4122257/pdf/clep-6-247.pdf. Доступ 25 марта 2018 г.
11 февраля 2018 г.) Ранатунга СК.Обследование при синдроме Шегрена. Доступно на сайте https://emedicine.medscape.com/article/332125-workup#c7. По состоянию на 25 марта 2018 г.
Источники, использованные в предыдущих обзорах
Медицинская энциклопедия Гейла: Тест на антинуклеарные антитела. Доступно в Интернете по адресу http://www.findarticles.com/p/articles/mi_g2601.
Кавано А., Томар Р., Ревейл Дж., Соломон Д.Х., Homburger HA. Руководство по клиническому использованию теста на антинуклеарные антитела и тестов на специфические аутоантитела к ядерным антигенам. Архив патологии и лабораторной медицины , 2000, 124 (1): 71-81.
Стивен Лобель, доктор философии, D-ABMLI, MBA. Директор лаборатории Quest Diagnostics, Балтимор, Мэриленд.
Х. Джеймс Уильямс, доктор медицины. Профессор медицины Томас Э. и Ребекка Д. Джереми Президентские кафедры исследований артрита Медицинской школы Университета Юты, Солт-Лейк-Сити, Юта.
Пагана, Кэтлин Д. и Пагана, Тимоти Дж. (© 2007). Справочник Мосби по диагностическим и лабораторным испытаниям, 8-е издание: Mosby, Inc., Сент-Луис, Миссури. С. 90-92.
Томас, Клейтон Л., редактор (1997). Циклопедический медицинский словарь Табера. Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание].
Ривз, У. (июль 2006 г.). Тест на флуоресцентные антинуклеарные антитела (FANA): «Ложноположительный». Американский колледж ревматологии [Он-лайн информация]. Доступно в Интернете по адресу http://www.rheumatology.org/public/factsheets/fana.asp. Доступно 9 апреля 2007 г.
Fosam, H. (24 апреля 2006 г.). Многоликая волчанка: экспертное интервью со Стивеном Пэджетом, доктором медицины.Из Medscape Rheumatology, экспертное интервью 2006 г .; 8 (1) [он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/529590. Доступно 9 апреля 2007 г.
Релчлин, М. (3 февраля 2005 г., обновлено). Лабораторные тесты, используемые при диагностике волчанки. Lupus Foundation of America [Он-лайн информация]. Доступно в Интернете по адресу http://www.lupus.org/education/brochures/labtests.html.
(август 2003 г., пересмотренный). Системная красная волчанка. Национальный институт артрита, скелетно-мышечных и кожных заболеваний, Раздаточный материал по здоровью [он-лайн информация].Доступно в Интернете по адресу http://www.niams.nih.gov/hi/topics/lupus/slehandout/. Доступно 15.04.07.
Bylund DJ, Nakamura RM: Органоспецифические аутоиммунные заболевания, в Генри Клиническая диагностика и лечение лабораторными методами , 21-е изд. Ричард Макферсон и Мэтью Пинкус, ред. Сондерс Эльзиевье: Филадельфия. ПП 945-960, 2007.
.Питер JB. Антинуклеарные антитела, в Использование и интерпретация лабораторных тестов в ревматологии , Джеймс Б. Питер, изд.Специализированные лаборатории: Лос-Анджелес. С. 10-11, 1998.
Смолли DL. Аутоиммунные заболевания, в Использование и консультации в клинических лабораториях , Б. Г. Дэвис, Д. Массачусетс, М. Л. Бишоп, ред. У. Б. Сондерс: Филадельфия. Пп 467-483, 1999.
.Пагана, Кэтлин Д. и Пагана, Тимоти Дж. (2006). Руководство Мосби по диагностическим и лабораторным тестам, 3-е издание: Mosby Elsevier, Saint Louis, MO. С. 91-93.
Burtis C, Ashwood E, Bruns D, eds. (2006). Учебник Тиц по клинической химии и молекулярной диагностике, 4-е издание, Saunders, Elsevier.
Arbuckle MR et al. Выработка аутоантител до клинического проявления системной красной волчанки. N Engl J Med 2003 Oct 16; 349: 1526-33.
Шмерлинг Р. Аутоантитела при системной красной волчанке — это еще не все. N Engl J Med 2003 Oct 16; 349: 1499-500.
Боригини, М. (Обновлено 3 февраля 2009 г.). Панель антинуклеарных антител. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http: // www.nlm.nih.gov/medlineplus/ency/article/003535.htm. По состоянию на июнь 2010 г.
Фон Фельдт, Дж. (Обновлено в апреле 2009 г.). Антинуклеарные антитела (АНА). Американский колледж ревматологии [Он-лайн информация]. Доступно в Интернете по адресу http://www.rheumatology.org/practice/clinical/patients/diseases_and_conditions/ana.asp. По состоянию на июнь 2010 г.
(апрель 2009 г.). Раздаточный материал по здоровью: системная красная волчанка. Национальный институт артрита, скелетно-мышечных и кожных заболеваний [он-лайн информация].Доступно в Интернете по адресу http://www.niams.nih.gov/Health_Info/Lupus/default.asp. По состоянию на июнь 2010 г.
(обновлено в августе 2009 г.). Заболевания соединительной ткани. ARUP Консультации [Он-лайн информация]. Доступно в Интернете по адресу http://www.arupconsult.com/Topics/ConnectiveTissueDz.html#. По состоянию на июнь 2010 г.
Артур Кавано, доктор медицины, Рассел Томар, доктор медицины, Джон Ревейл, доктор медицины, Дэниел Х. Соломон, доктор медицины, магистр здравоохранения, и Генри А. Хомбургер, доктор медицины. Руководство по клиническому использованию теста на антинуклеарные антитела и тестов на специфические аутоантитела к ядерным антигенам. Arch Pathol Lab Med 124 (1): 71-81, 2000.
Джейкобс Д.С., ДеМотт В.Р., Оксли, Д.К., ред. Справочник лабораторных испытаний, 5-е изд. LexiComp: Cleveland, Pp 507-509, 2001.
.Панель антинуклеарных антител. (Обновлено 3 февраля 2014 г.) Медицинская энциклопедия MedlinePlus. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003535.htm. По состоянию на февраль 2014 г.
Фон Фельдт, Дж. М. (обновлено в феврале 2012 г.) Антинуклеарные антитела (ANA). Американский колледж ревматологии.Доступно в Интернете по адресу http://www.rheumatology.org/Practice/Clinical/Patients/Diseases_And_Conditions/Antinuclear_Antibodies_(ANA)/. По состоянию на февраль 2014 г.
Abelson, A. et al. Лабораторная оценка ревматических заболеваний. Фонд Кливлендской клиники. Доступно в Интернете по адресу http://www.clevelandclinicmeded.com/medicalpubs/diseasemanagement/rheumatology/laboratory-evaluation-rheumatic-diseases/. По состоянию на февраль 2014 г.
Идентификатор теста: ANA2 антинуклеарные антитела (ANA), сыворотка. Клиника Майо.Доступно в Интернете по адресу http://www.mayomedicallaboratories.com/test-catalog/Clinical+and+Interpretive/9026. По состоянию на февраль 2014 г.
Национальный институт артрита, скелетно-мышечных и кожных заболеваний. Вопросы и ответы об артрите и ревматических заболеваниях. Доступно в Интернете по адресу http://www.niams.nih.gov/Health_Info/Arthritis/arthritis_rheumatic_qa.asp. По состоянию на апрель 2014 г.
.

 Их разделяют на острые (длительностью <6 месяцев) и хронические (длительностью >6 месяцев). Некоторые инфекции могут способствовать возникновению острого ложно-положительного результата при определении титра RPR (мононуклеоз, малярия, бруцеллез, свинка, HIV и другие), также обладают подобным эффектом реакция на вакцинацию, беременность или инъекции наркотиков.
Их разделяют на острые (длительностью <6 месяцев) и хронические (длительностью >6 месяцев). Некоторые инфекции могут способствовать возникновению острого ложно-положительного результата при определении титра RPR (мононуклеоз, малярия, бруцеллез, свинка, HIV и другие), также обладают подобным эффектом реакция на вакцинацию, беременность или инъекции наркотиков.  Arthritis Care Res (Хобокен). 2013; 65: 329-339.
Arthritis Care Res (Хобокен). 2013; 65: 329-339.
 Они используют рентгеновские лучи и могут нанести вред плоду.
Они используют рентгеновские лучи и могут нанести вред плоду.