ПОСЛЕДСТВИЯ ЗЛОУПОТРЕБЛЕНИЯ ТРАНКВИЛИЗАТОРАМИ
КрасниковА.Н., Куташова Л.А.
«Грязинская МБР», Россия, г. Воронеж; кафедра психиатрии и неврологии ВГМУ им. Н.Н. Бурденко, Россия, г. Воронеж.
Аннотация.В данной статье рассматриваются последствия злоупотребления транквилизаторами, а также основные методы диагностики злоупотребления транквилизаторами.
Ключевые слова: злоупотребление, транквилизаторы, принцип действия.
Актуальность. Актуальность данной темы очень велика. Наряду с алкоголизмом остро в нашем обществе стоит проблема бесконтрольного употребления транквилизаторов. Данный вид злоупотребления введет за собой пагубные изменения психики.
Цель работы:
Рассмотреть основные воздействия на психику, вызванные злоупотреблением
транквилизаторов, основные методы диагностики злоупотребления транквилизаторами.
Введение. Транквилизаторы — психотропные лекарственные средства. В настоящее время чаще всего под транквилизаторами подразумевают анксиолитики(средства, снимающие тревогу, страх), их также называли ранее «малыми транквилизаторами», в то время как «большими транквилизаторами» называли нейролептики, но эти названия вышли из употребления, поскольку седативным и снотворным эффектом обладают не все препараты этих групп, а некоторые из них даже обладают активирующим, растормаживающим и энергизирующим действием, например, тофизопам.
Транквилизаторы применяются для лечения множества заболеваний. Большинство современных транквилизаторов относится к группе бензодиазепинов.
Транквилизаторы обладают пятью
основными компонентами фармакодинамической активности: анксиолитическим,
седативным, снотворным, миорелаксантным и
противосудорожным. Выраженность и соотношение эффектов у разных препаратов этой
группы различны, что обусловливает особенности их клинического применения.
Главным эффектом транквилизаторов является анксиолитический («противотревожный»). Анксиолитическое действие проявляется в уменьшении беспокойства, тревоги, страха, уменьшение эмоциональной напряженности. Транквилизаторы часто способствуют снижению обсессивности (навязчивые мысли) и ипохондрии (повышенная мнительность в отношении собственного здоровья). Однако острые галлюцинаторные, бредовые, аффективные и другие продуктивные расстройства, сопровождающиеся страхом и тревогой, транквилизаторами практически не редуцируются.
Седативное («успокаивающее») действие выражается в уменьшении психомоторной возбудимости, дневной активности, снижении концентрации внимания, уменьшении скорости психических и двигательных реакций, и др.
Снотворный (гипнотический) эффект проявляется в облегчении наступления сна, увеличении его глубины и, иногда, продолжительности [1]
Миорелаксирующий эффект (расслабление скелетной
мускулатуры) при применении транквилизаторов, как правило, является
положительным фактором для снятия напряжения, возбуждения, в том числе
двигательного. Вместе с тем, данный эффект может и ограничивать использование
препаратов у пациентов, работа которых требует быстрой психической и физической
реакции. Необходимо также учитывать, что миорелаксирующее
действие может проявляться ощущением вялости, слабости и др.
Вместе с тем, данный эффект может и ограничивать использование
препаратов у пациентов, работа которых требует быстрой психической и физической
реакции. Необходимо также учитывать, что миорелаксирующее
действие может проявляться ощущением вялости, слабости и др.
Противосудорожное действие выражается в подавлении распространения эпилептогенной активности, возникающей в эпилептогенных очагах.
Амнестическое действие (способность вызывать амнезию) проявляется преимущественно при парентеральном (инъекционном) применении. Механизм этого эффекта пока не ясен.
В спектре действия некоторых транквилизаторов выделяют вегетостабилизирующий эффект (нормализация функциональной активности автономной нервной системы). Клинически этот эффект может проявляться уменьшением вегетативных проявлений тревоги (тахикардия, артериальная гипертензия, потливость, нарушение функций пищеварительной системы и др.).
Угнетающее действие транквилизаторов на
ЦНС обуславливает взаимное усиление эффектов снотворных, наркозных и
анальгезирующих средств [2].
Клинические проявления злоупотребления. Клиническая картина токсикоманий, обусловленных злоупотреблением бензодиазепинами, сходна с таковой при барбитуровой наркомании, но при злоупотреблении бензодиазепинами развитие соответствующих симптомов происходит более медленно, а выраженность аффективных нарушений и глубина интеллектуально-мнестического снижения меньше и они не столь брутальны.
Клиническая картина интоксикации,
вызванной бензодиазепинами, напоминает таковую при
барбитуровом опьянении, но частично зависит и от принимаемого препарата. Так, радедорм вызывает опьянение, сходное с алкогольным,
сочетающимся с выраженной заторможенностью, сонливостью, миорелаксацией;
феназепам вызывает расторможенность, немотивированную
двигательную активность; диазепам вызывает эйфорию.
Следует, однако, отметить, что больные, злоупотребляющие производными бензодиазепинов, чаще всего чередуют или комбинируют разные
препараты этой группы.
Доза, необходимая для достижения эйфории, обычно в несколько раз превосходит терапевтическую. При однократном приеме 4—5 таблеток (20— 25 мг) диазепама (седуксена, реланиума) внутрь можно испытать состояние эйфории. Последняя характеризуется повышенным настроением, неусидчивостью, стремлением куда-то идти, что-то делать. При этом может снижаться четкость восприятия окружающего, затрудняется переключение внимания, снижается скорость реакций. Некоторые больные отмечают ощущение полета, невесомости.
Внешне пациенты в описанном состоянии
производят впечатление людей, находящихся в состоянии выраженного алкогольного
опьянения. У них нарушена координация, походка становится неуверенной, с
пошатыванием. Они оживлены, болтливы. Речь неразборчива. В речевой продукции
обнаруживаются персеверации. Отмечается бледность кожных покровов, лица. Зрачки
расширены, с вялой реакцией на свет. Язык обложен плотным беловатым налетом.
Через 3—4 нед
после начала систематического приема бензодиазепинов
прежние дозы уже не вызывают эйфории. Количество принимаемого препарата
увеличивается. Растет толерантность. Постепенно изменяется форма опьянения.
Неусидчивость, болтливость остаются, но нарушения моторики, статики почти не
выражены. По мере вытрезвления в значительно большей степени становится
выраженным постинтоксикационное состояние в виде
вялости, безразличия, слабости, апатии, подавленности.
При передозировке производными бензодиазепинов развивается сопорозное расстройство сознания, переходящее в кому. Опасными для жизни являются нарушения внешнего дыхания, функций сердечно-сосудистой системы и почек. Отмечаются арефлексия и мидриаз.
В структуре абстинентного синдрома
после отмены бензодиазепинов имеются психические и
соматоневрологические расстройства. К первым относятся раздражительность,
вплоть до тяжелых дисфорий, напряженность, подавленное настроение, значительное
усиление тревоги и беспокойства, ажитация или, наоборот, вялость, повышенная
утомляемость, а также деперсонализация и выраженные расстройства сна, нередко с
кошмарными сновидениями.
M.Lader (1983) выделяет три группы симптомов при отмене бензодиазепинов: психические, соматические, расстройства восприятия. Кпоследним он относит парестезии, светобоязнь, гиперакузию, обонятельную и тактильную гиперчувствительность, чувство жара и холода.
После отмены бензодиазепинов,
так же как и после отмены барбитуратов, могут наблюдаться судорожные припадки и
психозы, развивающиеся в основном по типу делирия. Y.L.Mackinnen,
W.A.Packer (1982) указывают на возможность развития в
абстиненции параноидных психозов с галлюцинациями. B.Wolf,
R.Grohrnann и соавт. (1988)
выделяют четыре типа психозов при отмене бензодиазепинов:
делириозный синдром с субступором
и ажитацией; шизофреноподобный параноидно-галлюцинаторный
синдром; тревожно-депрессивный синдром; психоз, при котором на первый план
выступают причудливые ощущения изменений тела и явления деперсонализации.
Y.L.Mackinnen,
W.A.Packer (1982) указывают на возможность развития в
абстиненции параноидных психозов с галлюцинациями. B.Wolf,
R.Grohrnann и соавт. (1988)
выделяют четыре типа психозов при отмене бензодиазепинов:
делириозный синдром с субступором
и ажитацией; шизофреноподобный параноидно-галлюцинаторный
синдром; тревожно-депрессивный синдром; психоз, при котором на первый план
выступают причудливые ощущения изменений тела и явления деперсонализации.
Продолжительность абстинентного синдрома после отмены бензодиазепинов — до 2—3 нед, иногда 1 мес. В отдельных случаях абстинентный синдром после отмены бензодиазепинов может продолжаться от 3 до 6 мес.
Кроме производных бензодиазепинов,
для наркотизации применяются транквилизаторы и других химических групп. К их
числу относятся мепробамат (принадлежащий
группе карбаминовых эфиров замещенного пропандиола) и триоксазин.
Фармакологическое действие этих препаратов сходно с действием производных бензодиазепинов. Они вызывают психическую релаксацию,
уменьшают напряженность и в то же время не вызывают сонливости и
заторможенности. С наркогенной целью принимаются в
дозах, значительно превышающих терапевтические. Способ
приема — только внутрь. Эффект наступает спустя 30—40 мин. Вначале появляются
ощущения изменения своего состояния, расслабленности в теле, чувство опьянения,
сопровождающееся повышением активности и настроения. Возникает желание что-либо
делать, общаться с окружающими. Такое состояние удерживается в течение 5—7 ч,
после чего отмечается неглубокая астения с сонливостью и двигательной заторможенностью.
Внешний вид больных напоминает таковой при алкогольном опьянении: лицо
гиперемировано, глаза с характерным блеском, зрачки расширены; наблюдаются
дизартрия и расстройство координации. Психотическая симптоматика обычно не
выражена.
Они вызывают психическую релаксацию,
уменьшают напряженность и в то же время не вызывают сонливости и
заторможенности. С наркогенной целью принимаются в
дозах, значительно превышающих терапевтические. Способ
приема — только внутрь. Эффект наступает спустя 30—40 мин. Вначале появляются
ощущения изменения своего состояния, расслабленности в теле, чувство опьянения,
сопровождающееся повышением активности и настроения. Возникает желание что-либо
делать, общаться с окружающими. Такое состояние удерживается в течение 5—7 ч,
после чего отмечается неглубокая астения с сонливостью и двигательной заторможенностью.
Внешний вид больных напоминает таковой при алкогольном опьянении: лицо
гиперемировано, глаза с характерным блеском, зрачки расширены; наблюдаются
дизартрия и расстройство координации. Психотическая симптоматика обычно не
выражена.
Лечение.
Лечение зависимости от
транквилизаторов состоит из двух этапов: отмены препарата и длительной
реабилитации. Чтобы отменить препарат, можно постепенно снижать его дозу, заменить его на препарат, обладающий перекрестной
толерантностью, или проводить симптоматическое лечение абстинентного синдрома.
Чтобы отменить препарат, можно постепенно снижать его дозу, заменить его на препарат, обладающий перекрестной
толерантностью, или проводить симптоматическое лечение абстинентного синдрома.
Бензодиазепины вызывают перекрестную толерантность к другим бензодиазепинам, большинству прочих транквилизаторов и снотворных и к алкоголю. Поэтому любой бензодиазепин можно заменить другим бензодиазепином либо барбитуратом, и наоборот.
Чтобы при замене правильно подобрать дозу, важно узнать привычные для больного дозы препарата.
Как правило, отмену лучше проводить с помощью препаратов длительного, а не короткого действия: они эффективнее смягчают абстинентный синдром, плавно снижать их дозу легче, и больные принимают их охотнее.
Длительность лечения определяется Т1/2 препарата, вызвавшего зависимость.
Бензодиазепины средней продолжительности действия (алпразолам, пентобарбитал)
заменяют бензодиазепина-ми или барбитуратами длительного
действия и снижают их дозу на протяжении 7-10 суток: 7 суток — при
непродолжительном злоупотреблении низкими дозами, 10 — при продолжительном
злоупотреблении высокими дозами. Абстинентный синдром при отмене алпразолама часто сопровождается эпилептическими
припадками, поэтому его желательно заменять фенобарбиталом.
Абстинентный синдром при отмене алпразолама часто сопровождается эпилептическими
припадками, поэтому его желательно заменять фенобарбиталом.
Бензодиазепины длительного действия заменяют бензодиазепинами или барбитуратами длительного действия и снижают дозу на протяжении 10-14 суток: 10 суток — при непродолжительном злоупотреблении низкими дозами, 14 — при продолжительном злоупотреблении высокими дозами. Суточную дозу делят на 3-4 приема. В ходе отмены препарат длительного действия накапливается, и после прекращения приема его уровень в крови мягко снижается.
В лечении абстинентного синдрома при отмене
транквилизаторов и снотворных используют также противосудорожные средства, в
частности карбамазепин и вальпроевую
кислоту. В течение 1-2 суток их дозу наращивают до достижения терапевтического
уровня в крови, затем поддерживают ее 7-14 суток и постепенно снижают. Этот
метод лечения обладает одним преимуществом: противосудорожные средства не
вызывают зависимости. Это особенно важно, когда транквилизаторы и снотворные
отменяют амбулаторно и есть риск, что больной злоупотребит назначенным
препаратом [5].
Это особенно важно, когда транквилизаторы и снотворные
отменяют амбулаторно и есть риск, что больной злоупотребит назначенным
препаратом [5].
После отмены наркотика требуется длительное лечение. Его подбирают индивидуально, используя такие распространенные методы, как направление в группы бывших наркоманов или общество взаимопомощи, амбулаторное консультирование.
Вывод:
Транквилизаторы назначаются для лечения психических расстройств, но при неконтролируемом приеме (злоупотреблении) могут оказать противоположный эффект. Токсикомания такого видами препаратами этой группы тяжело поддается лечению, как и любой другой вид зависимости. Для исключения появления зависимости у пациентов необходимо строго соблюдать предписания врача и не превышать терапевтические дозы.
Литература:
1.
Александровский,
Ю.А. Клиническая фармакология транквилизаторов / Ю. А. Александровский. — М.: Медицина,
1973. — С. 3.
А. Александровский. — М.: Медицина,
1973. — С. 3.
2. Машковский, М. Д. Лекарственные средства. — 15-е изд / М.Д. Машковский. — М.: Новая Волна, 2005. — С. 72—86. — 1200 с
3. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг.
4. The Complete Story of the Benzodiazepines. — seventhed / Jack R. Cooper [et all]. — USA: Oxford University Press, 1996
5. Ludwig, B. J. Some anticonvulsant agents derived from 1, 3-propanediols / B.J. Ludwig, E.C. Piech //Journal of the American Chemical Society. – 1951. – Т. 73. – №. 12. – С. 5779-5781.
Сведения об авторе:
Красников Андрей Николаевич — e-mail: [email protected]
Куташова Людмила Анатольевна — научный руководитель Европейской клиники «Сиена-Мед», кандидат мед.наук, доцент, e-mail:Lkutashova @mai.ru
THE QUESTION OF THE ABUSE OF SEDATIVE, SREDSTVAMI
KrasnikovA. N., Kutashova L.A.
N., Kutashova L.A.
Summary:This article discusses the consequences of misuse of tranquilizers, as well as the main methods of diagnosis of abuse of tranquilizers.
Keywords: abuse, tranquilizers, operation.
References:
1. Alexander, J. A. Clinical pharmacology of tranquilizers / J. A. Alexander. — M.: Medicine, 1973. — C. 3.
2. Mashkovsky M. D. Medicines. — 15 ed / M. D. Mashkovsky. — M.: New Wave, 2005. S. 72-86. — 1200
3. Small medical encyclopedia. — M.: Medical encyclopedia. 1991-96.
4. The Complete Story of the Benzodiazepines. — seventhed / Jack R. Cooper [et all]. — USA: Oxford University Press, 1996
5. Ludwig, B. J. Some anticonvulsant
agents derived from 1, 3-propanediols / B. J. Ludwig and E. C. Piech // Journal of the American Chemical Society. – 1951.
– T. 73. no. 12. – S. 5779-5781.
C. Piech // Journal of the American Chemical Society. – 1951.
– T. 73. no. 12. – S. 5779-5781.
Лекарственные препараты при психических заболеваниях
Эффективность лекарственной терапии психотропными средствами определяется соответствием выбора препарата клинической картине болезни, правильностью режима его дозирования, способом введения и длительностью терапевтического курса. Как и в любой области медицины, в психиатрии необходимо учитывать весь комплекс лекарственных средств, который принимает больной, так как их взаимное действие может привести не только к изменению характера эффектов каждого из них, но и к возникновению нежелательных последствий.
Существует несколько подходов к классификации психотропных средств. В таблице 1 приводится классификация, предложенная ВОЗ в 1990 году, адаптированная за счет включения некоторых отечественных лечебных средств.
Таблица 1. Классификация психофармакологических препаратов.
| Класс | Химическая группа | Генерические и наиболее распространенные коммерческие названия |
|
Нейролептики |
Фенотиазины |
Хлорпромазин (аминазин), промазин, тиопроперазин (мажептил), трифлюперазин (стелазин, трифтазин), перициазин (неулептил), алимемазин (терален) |
|
Ксантены и тиоксантены |
Хлорпротиксен, клопентиксол (клопексол), флюпентиксол (флюанксол) |
|
|
Бутирофеноны |
Галоперидол, трифлюперидол (триседил, триперидол), дроперидол |
|
|
Пиперидиновые производные |
Флюшпирилен (имап), пимозид (орап), пенфлюридол (семап) |
|
|
Циклические производные |
Рисперидон (рисполепт), ритансерин, клозапин (лепонекс, азалептин) |
|
|
Индоловые и нафтоловые производные |
Молиндол (мобан) |
|
|
Производные бензамидов |
Сульпирид (эглонил), метоклопрамид, раклоприд, амисульпирид, сультоприд, тиаприд (тиапридал) |
|
|
Производные других веществ |
Оланзапин (зипрекса) |
|
|
Транквилизаторы |
Бензодиазепины |
Диазепам (валиум, седуксен, реланиум), хлордиазепоксид (либриум, элениум), нитраземпам (радедорм, эуноктин) |
|
Триазолобензодиазепины |
Алпразолам (ксанакс), триазолам (хальцион), мадизопам (дормикум) |
|
|
Гетероциклические |
Бротизопам (лендормин) |
|
|
Производные дифенилметана |
Бенактизин (стауродорм), гидроксизин (атаракс) |
|
|
Гетероциклические производные |
Бусперон (буспар), зопиклон (имован), клометизол, геминеврин, золпидем (ивадал) |
|
|
Антидепрессанты |
Трициклические |
Амитриптилин (триптизол, эливел), имипрамин (мелипрамин), кломипрамин (анафранил), тианептин (коаксил) |
|
Тетрациклические |
Миансерин (леривон), мапротилин (лудиомил), пирлиндол (пиразидол), |
|
|
Серотонинергические |
Циталопрам (серопракс), сертралин (золофт), пароксетин (паксил), Вилоксазин (вивалан), флюоксетин (прозак), флювоксамин (феварин), |
|
|
Норадренергические и специфические серотонинергические антидепрессанты (НаССА) |
Миртазапин (ремерон), милнаципран (иксел) |
|
|
Ингибиторы МАО (обратимые) |
Моклобемид (аурорикс) |
|
|
Ноотропы (а также вещества с ноотропным компонентом действия) |
Производные пирролидона |
Пирацетам (ноотропил) |
|
Циклические производные, ГАМК |
Пантогам, фенибут, гаммалон (аминалон) |
|
|
Предшественники ацетилхолина |
Деанол (акти-5) |
|
|
Производные пиридоксина |
Пиритинол |
|
|
Производные девинкана |
Винкамин, винпоцетин (кавинтон) |
|
|
Нейропептиды |
Вазопрессин, окситоцин, тиролиберин, холецистокинин |
|
|
Антиоксиданты |
Ионол, мексидол, токоферол |
|
|
Стимуляторы |
Производные фенилэтиламина |
Амфетамин, сальбутамол, метамфетамин (первитин) |
|
Производные сиднонимина |
Сиднокарб |
|
|
Гетроциклические |
Метилфнидат (риталин) |
|
|
Производные пуринов |
Кофеин |
|
|
Нормотимики |
Соли металлов |
Соли лития (лития карбонат, лития оксибутират, литонит, микалит), рубидия хлорид, цезия хлорид |
|
Сборная группа |
Карбамазепин (финлепсин, тегретол), вальпромид (депамид), вальпроат натрия (депакин, конвулекс) |
|
|
Дополнительная группа |
Сборная группа |
Аминокислоты (глицин), антагонисты опийных рецепторов (налоксон, налтрексон), нейропептиды (бромокриптин, тиролиберин) |
Ниже приведены основные клинические характеристики и побочные эффекты перечисленных классов фармакологических препаратов.
Нейролептики
Клиническая характеристика. Препараты этого класса занимают центральное положение в терапии психозов. Однако этим сфера их применения не исчерпывается, так как в небольших дозах в сочетании с другими психотропными средствами они могут использоваться в лечении расстройств аффективного круга, тревожно-фобических, обсессивно-компульсивных и соматоформных расстройств, при декомпенсации личностных расстройств.
Независимо от особенностей химической структуры и механизма действия, все препараты этой группы имеют сходные клинические свойства: они оказывают выраженное антипсихотическое действие, снижают психомоторную активность и уменьшают психическое возбуждение, нейротропное действие, проявляющееся в развитии экстрапирамидных и вегетососудистых нарушений, многие из них обладают также противорвотным свойством.
Побочные эффекты. Основные побочные эффекты при лечении нейролептиками образуют нейролептический синдром. Ведущими клиническими проявлениями этого синдрома считают экстрапирамидные расстройства с преобладанием либо гипо-, либо гиперкинетических нарушений. К гипокинетическим расстройствам относится лекарственный паркинсонизм, проявляющийся повышением мышечного тонуса, тризмом, ригидностью, скованностью и замедленностью движений и речи. Гиперкинетические нарушения включают тремор и гиперкинезы. Обычно в клинической картине в тех или иных сочетаниях имеются как гипо-, так и гиперкинетические нарушения. Явления дискинезии могут носить пароксизмальный характер, локализуясь в области рта и проявляясь спазматическими сокращениями мышц глотки, языка , губ, челюстей. Нередко наблюдаются явления акатизии – чувства неусидчивости, «беспокойства в ногах», сочетающейся с тасикинезией (потребностью двигаться, менять положение). К особой группе дискинезий относят позднюю дискинезию, возникающую через 2-3 года приема нейролептиков и выражающуюся в непроизвольных движениях губ, языка, лица.
Ведущими клиническими проявлениями этого синдрома считают экстрапирамидные расстройства с преобладанием либо гипо-, либо гиперкинетических нарушений. К гипокинетическим расстройствам относится лекарственный паркинсонизм, проявляющийся повышением мышечного тонуса, тризмом, ригидностью, скованностью и замедленностью движений и речи. Гиперкинетические нарушения включают тремор и гиперкинезы. Обычно в клинической картине в тех или иных сочетаниях имеются как гипо-, так и гиперкинетические нарушения. Явления дискинезии могут носить пароксизмальный характер, локализуясь в области рта и проявляясь спазматическими сокращениями мышц глотки, языка , губ, челюстей. Нередко наблюдаются явления акатизии – чувства неусидчивости, «беспокойства в ногах», сочетающейся с тасикинезией (потребностью двигаться, менять положение). К особой группе дискинезий относят позднюю дискинезию, возникающую через 2-3 года приема нейролептиков и выражающуюся в непроизвольных движениях губ, языка, лица.
Среди расстройств вегтативной нервной системы чаще всего наблюдаются ортостатическая гипотензия, потливость, увеличение массы тела, изменения аппетита, запоры, поносы. Иногда отмечаются холинолитические эффекты – расстройства зрения, дизурические явления. Возможны функциональные нарушения сердечно-сосудистой системы с изменениями на ЭКГ в виде увеличения интервала Q-T, снижения зубца T или его инверсии, тахи- или брадикардии. Иногда возникают побочные эффекты в виде фотосенсибилизации, дерматитов, пигментации кожи; возможны кожные аллергические реакции.
Нейролептики новых поколений по сравнению с традиционными производными фенотиазинов и бутирофенонов вызывают значительно меньшее число побочных эффектов и осложнений.
Транквилизаторы
Клиническая характеристика. В эту группу входят психофармакологические средства, снимающие тревогу, эмоциональную напряженность, страх непсихотического происхождения, облегчающие процесс адаптации к стрессогенным факторам. Многие из них обладают противосудорожным и миорелаксирующим свойствами. Использование их в терапевтических дозах не вызывает значительных изменений познавательной деятельности и восприятия. Многие из препаратов этой группы оказывают выраженное гипнотическое действие и используются преимущественно как снотворные средства. В отличие от нейролептиков транквилизаторы не обладают выраженной антипсихотической активностью и применяются в качестве дополнительного средства при лечении психозов – для купирования психомоторного возбуждения и коррекции побочных эффектов нейролептиков.
Многие из них обладают противосудорожным и миорелаксирующим свойствами. Использование их в терапевтических дозах не вызывает значительных изменений познавательной деятельности и восприятия. Многие из препаратов этой группы оказывают выраженное гипнотическое действие и используются преимущественно как снотворные средства. В отличие от нейролептиков транквилизаторы не обладают выраженной антипсихотической активностью и применяются в качестве дополнительного средства при лечении психозов – для купирования психомоторного возбуждения и коррекции побочных эффектов нейролептиков.
Побочные эффекты в процессе лечения транквилизаторами чаще всего проявляются сонливостью в дневное время, вялостью, мышечной слабостью, нарушениями концентрации внимания, кратковременной памяти, а также замедлением скорости психических реакций. В некоторых случаях развиваются парадоксальные реакции в виде тревоги, бессонницы, психомоторного возбуждения, галлюцинаций. Среди нарушений функции вегетативной нервной системы и других органов и систем отмечаются гипотония, запоры, тошнота, задержка или недержание мочи, снижение либидо. Длительный прием транквилизаторов опасен в связи с возможностью развития привыкания к ним, т.е. физической и психической зависимости.
Среди нарушений функции вегетативной нервной системы и других органов и систем отмечаются гипотония, запоры, тошнота, задержка или недержание мочи, снижение либидо. Длительный прием транквилизаторов опасен в связи с возможностью развития привыкания к ним, т.е. физической и психической зависимости.
Антидепрессанты
Клиническая характеристика. К этому классу лекарственных средств относятся препараты, повышающие патологический гипотимический аффект, а также уменьшающие обусловленные депрессией соматовегетативные нарушения. В настоящее время все больше научных данных свидетельствует о том, что антидепрессанты эффективны при тревожно-фобических и обсессивно-компульсивных расстройствах. Предполагается, что в этих случаях реализуются не собственно антидепрессивный, а антиобсессивный и антифобический эффекты. Есть данные, подтверждающие способность многих антидепрессантов повышать порог болевой чувствительности, оказывать профилактическое действие при мигрени и вегетативных кризах.
Побочные эффекты. Побочные эффекты, относящиеся к ЦНС и вегетативной нервной системе, выражаются головокружением, тремором, дизартрией, нарушением сознания в виде делирия, эпилептиформными припадками. Возможны обострение анксиозных расстройств, активизация суицидальных тенденций, инверсия аффекта, сонливость или, напротив, бессонница. Побочное действие может проявляться гипотензией, синусовой тахикардией, аритмией, нарушением атриовентрикулярной проводимости.
При приеме трициклических антидепрессантов нередко наблюдаются разнообразные холинолитические явления, а также повышение аппетита. При одновременном применении ингибиторов МАО с пищевыми продуктами, содержащими тирамин или его предшественник – тирозин (сыры и др.) возникает «сырный эффект», проявляющийся гипертензией, гипертермией, судорогами и иногда приводящий к летальному исходу.
При назначении ингибиторов обратного захвата серотонина (ИОЗС) и обратимых ингибиторов МАО-А могут наблюдаться нарушения деятельности желудочно-кишечного тракта, головные боли, бессонница, тревога, на фоне ИОЗС возможно развитие импотенции. В случае комбинации ИОЗС с препаратами трициклической группы возможно формирование так называемого серотонинового синдрома, проявляющегося повышением температуры тела и признаками интоксикации.
В случае комбинации ИОЗС с препаратами трициклической группы возможно формирование так называемого серотонинового синдрома, проявляющегося повышением температуры тела и признаками интоксикации.
Нормотимики
Клиническая характеристика. К нормотимикам относят средства, регулирующие аффективные проявления и обладающие профилактическим действием при фазно протекающих аффективных психозах. Часть из этих препаратов является антиконвульсантами.
Побочные эффекты при использовании солей лития чаще всего представлены тремором. Нередко бывают нарушения функции желудочно-кишечного тракта – тошнота, рвота, снижение аппетита, диарея. Часто наблюдается увеличение массы тела, полидипсия, полиурия, гипотиреоидизм. Возможны появление акне, макуло-папулезной сыпи, алопеции, а также ухудшение течения псориаза.
Признаками тяжелых токсических состояний и передозировки препарата являются металлический привкус во рту, жажда, выраженный тремор, дизартрия, атаксия; в этих случаях прием препарата следует немедленно прекратить.
Следует также отметить, что побочные эффекты могут быть связаны с несоблюдением пищевого режима – большом потребление жидкости, соли, копченостей, сыров.
Побочные эффекты антиконвульсантов чаще всего связаны с функциональными нарушениями деятельности ЦНС и проявляются в виде вялости, сонливости, атаксии. Значительно реже могут наблюдаться гиперрефлексия, миоклонус, тремор. Выраженность этих явлений значительно уменьшается при плавном наращивании доз.
При выраженном кардиотоксическом действии может развиться атриовентрикулярный блок.
Ноотропы
Клиническая характеристика. К ноотропам относятся препараты, способные положительно влиять на познавательные функции, стимулировать обучение, усиливать процессы запоминания, повышать устойчивость мозга к различным неблагоприятным факторам (в частности, к гипоксии) и экстремальным нагрузкам. При этом они не оказывают прямого стимулирующего действия на психическую деятельность, хотя в некоторых случаях могут вызывать беспокойство и расстройство сна.
Побочные эффекты – наблюдаются редко. Иногда появляются нервозность, раздражительность, элементы психомоторного возбуждения и расторможенности влечений, а также тревожность и бессонница. Возможны головокружение, головная боль, тошнота и боли в животе.
Психостимуляторы
Клиническая характеристика. Как следует из названия класса, в него входят психотропные средства, повышающие уровень бодрствования, оказывающие стимулирующее действие на психическую и физическую деятельность, временно усиливающие умственную и физическую работоспособность и выносливость, уменьшающих чувство усталости и сонливости.
Побочные эффекты связаны главным образом с воздействием на ЦНС (тремор, эйфория, бессонница, раздражительность, головные боли, признаки психомоторного возбуждения) и вегетативную нервную систему (потливость, сухость слизистых оболочек, анорексия). Кроме этого, могут наблюдаться расстройства сердечно-сосудистой деятельности (аритмия, тахикардия, повышение АД), а также изменение чувствительность организма к инсулину у больных сахарным диабетом. Длительное и частое применение стимуляторов может привести к развитию психической и физической зависимости.
Длительное и частое применение стимуляторов может привести к развитию психической и физической зависимости.
Чем опасны лекарства «от нервов»?
То, что многие лекарства меняют психику, не секрет. Но оказывается, даже безобидные на первый взгляд травки и таблетки могут оказать не самое лучшее влияние на наше поведение и самочувствие, особенно если вы за рулем.
О том, чем отличаются друг от друга психотропные препараты и почему нужно быть осторожными, принимая их, рассказывает ведущий специалист кафедры восстановительной терапии и экспертизы трудоспособности факультета усовершенствования врачей РГМУ, к.м.н., невролог Виктор КОСС:
— Разные группы психотропных препаратов меняют наше поведение в противоположных направлениях — перевозбуждают или тормозят, успокаивают.
К первым, стимулирующим действие центральной нервной системы, относятся психостимуляторы и ноотропы. Они противопоказаны гипертоникам, лицам с психозами, тревожно-фобическим синдромом, истерией.
Ко второй группе, тормозящей действие ЦНС, относятся нейролептики, антидепрессанты, транквилизаторы и снотворные. С ними нужно быть аккуратнее водителям общественного транспорта. И не стоит увлекаться самоназначением.
И те и другие противопоказаны беременным и детям до 3 лет. Исключение может сделать только лечащий врач в особых случаях.
Название
Психостимуляторы: эфедрин, кофеин, никотин, кодеин, морфин, кокаин, адреналин. Безрецептурные, легкие аналоги*: когитум, кофеин-бензоат, пантогам, элеутерококк, женьшень.
Когда назначают
При астении (вялости, слабости, сонливости), задержке речевого и умственного развития у детей, для восстановления функций центральной нервной системы (ЦНС) после черепно-мозговых травм. Также при вегетососудистой дистонии и как поддерживающую терапию на стадии отмены антидепрессантов.
Побочные действия
Повышают артериальное давление, вызывают зависимость, нарушают сон.
Как изменяют поведение
Вызывают перевозбуждение, расторможенность, невозможность вовремя остановиться и подумать.
Название
Антидепрессанты: амитриптилин, доксепин, ликсидол, коаксил, прозак, флуоксетин, тримипрамин. Без рецептов*: пион, пустырник, корень синюги.
Когда назначают
При депрессии эндогенно-экзогенного характера (как внешнего, например, из-за неуверенности в себе, так и внутреннего — от болезней), алкоголизме, наркомании в стадии абстиненции (потери веры в себя и упадке сил), при выраженном болевом синдроме (во время тяжелых травм).
Побочные действия
Наносят удар по печени и почкам, при длительном применении вызывают гипоксию мозга. Могут спровоцировать ишемическую болезнь сердца.
Как изменяют поведение
Нарушают зрительное восприятие действительности (замутненность или двоение) и координацию движений. Эмоциональное возбуждение меняет оценку действительности. Вызывают психологическую зависимость («Только с таблетками мне хорошо»).
Вызывают психологическую зависимость («Только с таблетками мне хорошо»).
Название
Транквилизаторы: канак, мазепам, деланием, феназепам, фенобарбитал, элениум, фенибут, темазепам, диазепам, радодерм и др. Без рецептов*: афобазол.
Когда назначают
При тревожно-фобическом синдроме, как противосудорожную терапию, дополнительную терапию болевого синдрома. При некоторых психических заболеваниях используют как противорвотное в комплексе с нейролептиками.
Побочные действия
При применении дольше 6 месяцев отравляют печень и почки. Вызывают головную боль, головокружение, нарушают половую активность.
Как изменяют поведение
Появляется спутанность сознания, нарушение концентрации внимания и мыслительных процессов, сонливость, замедляются психические и двигательные реакции. Вызывают мышечную слабость и снижение половой активности.
Название
Ноотропы: ноотропил, нобэн, нейромедин. Безрецептурные*: пирацетам, гинкго-билоба, танакам.
Безрецептурные*: пирацетам, гинкго-билоба, танакам.
Когда назначают
«Витамины» для мозга, стимулирующие его деятельность. При вегетососудистой дистонии, последствиях черепно-мозговых травм, задержке психического развития у детей, постинсультных расстройствах. Как профилактика нарушения мозгового кровообращения.
Побочные действия
Нарушение сна, вредно воздействуют на печень.
Как изменяют поведение
Возникает эмоциональное и физическое перевозбуждение, гиперактивность и — как следствие — физическая усталость.
Название
Снотворное: частично транквилизаторы, например, феназепам. По рецептам: имован, иводал. Без рецептов*: валериана, пустырник, пион.
Когда назначают
При нарушении сна, ночной тревоге, панических расстройствах, истерии.
Побочные действия
Увеличивают нагрузку на печень и почки, делают их уязвимыми перед токсинами.
Как изменяют поведение
Провоцируют сонливость, заторможенность, нарушение мыслительных процессов, памяти, внимания. Вызывают эмоциональную холодность.
Вызывают эмоциональную холодность.
* Побочные действия проявляются в случае длительного приема или передозировки.
Транквилизаторы в акушерско–гинекологической практике | Серов В.Н., Баранов И.И.
Транквилизаторы (от лат. tranquillium – «спокойствие») представляют собой одну из важнейших групп психотропных средств. Впоследнее время их все чаще называют анксиолитиками (от лат. anxius – «тревожный» игреч. lysis – «растворение»). Транквилизаторы известны более полувека, разработка первых препаратов данной группы относится к50–м годам ХХ столетия — периоду зарождения научной психофармакологии. Сегодня группа транквилизаторов насчитывает более 100 препаратов, продолжается активная работа по созданию новых исовершенствованию уже имеющихся средств.
Механизмы действия анксиолитиков до сих пор до конца не раскрыты. Действие анксиолитиков проявляется за счет уменьшения возбудимости подкорковых областей головного мозга (лимбическая система, таламус, гипоталамус), ответственных за осуществление эмоциональных реакций, торможения взаимодействия этих структур с корой головного мозга, а также угнетения полисинаптических спинальных рефлексов.
Важнейшее свойство транквилизаторов – устранение беспокойства, чувства тревоги и страха, уменьшение внутреннего напряжения, повышенной раздражительности, бессонницы и других проявлений невротических, неврозоподобных, психопатических и психопатоподобных состояний, вегетативных дисфункций. Кроме собственно анксиолитического, к основным клинико–фармакологическим эффектам транквилизаторов относятся седативный, миорелаксирующий, противосудорожный, снотворный, вегетостабилизирующий, а также амнестический. Многие анксиолитики способны вызывать лекарственную зависимость. Эти свойства выражены в различной степени, что необходимо учитывать при выборе препарата для конкретного пациента. Совершенствование рассматриваемой группы осуществляется в направлении создания препаратов с изолированными анксиолитическими свойствами, что приводит к минимизации побочных эффектов.
Среди психотропных средств транквилизаторы являются наиболее широко применяемыми в условиях как стационарного, так и амбулаторного лечения. Сфера их использования выходит далеко за рамки психиатрии, охватывая соматические заболевания, неврологию, хирургию, анестезиологию, онкологию, дерматологию, геронтологию, педиатрию, наркологию и, конечно же, акушерство и гинекологию.
Сфера их использования выходит далеко за рамки психиатрии, охватывая соматические заболевания, неврологию, хирургию, анестезиологию, онкологию, дерматологию, геронтологию, педиатрию, наркологию и, конечно же, акушерство и гинекологию.
В литературе имеется несколько классификаций транквилизаторов. Более ранние классификации основаны на особенностях их химического строения, продолжительности действия, клинического применения. Так, по числу препаратов лидируют производные бензодиазепина, среди которых выделяют препараты длительного действия, средней длительности действия и короткого действия. Отдельно представлены производные дифенилметана, 3–метоксибензойной кислоты, хинуклидина, азаспиродекандиона, эфиры замещенного пропандиола. Традиционно выделяют так называемые «дневные транквилизаторы», у которых преобладает собственно анксиолитическое действие и минимально выражены седативный, снотворный, миорелаксантный эффекты. Эти препараты можно назначать амбулаторно в дневное время.
Более поздние классификации учитывают механизм действия транквилизаторов, который особенно важен как для понимания фармакодинамики и сущности побочного действия, так и для определения основных направлений разработки нового поколения препаратов. В частности, Д.А. Харкевич [6] классифицирует важнейшие транквилизаторы на агонисты бензодиазепиновых рецепторов, агонисты серотониновых рецепторов и препараты разного типа действия, куда в том числе относятся мембранные модуляторы ГАМК–бензодиазепинового рецепторного комплекса, прежде всего Афобазол, которому в дальнейшем будет уделено особое вниманине.
Наряду с особенностями механизма действия, дозой и длительностью применения на эффект транквилизаторов влияет и фармакогенетический фактор – генетически обусловленный тип ответа организма на эмоционально–стрессовое воздействие [3]. По данным С.Б. Середенина [5], в клинических исследованиях установлено, что у астеничных пациентов с неврозами наблюдается транквило–активирующее, а у стеничных – транквило–седативное действие бензодиазепинов. У здоровых добровольцев с высокой результативностью операторской деятельности в эмоционально–стрессовой обстановке бензодиазепины вызывают седацию, а в случае дезорганизующего влияния стресса – повышение показателей деятельности. Зависимость эффекта от фенотипа эмоционально–стрессовой реакции имеет место и у Афобазола.
У здоровых добровольцев с высокой результативностью операторской деятельности в эмоционально–стрессовой обстановке бензодиазепины вызывают седацию, а в случае дезорганизующего влияния стресса – повышение показателей деятельности. Зависимость эффекта от фенотипа эмоционально–стрессовой реакции имеет место и у Афобазола.
На изменение действия транквилизаторов может влиять и такой фактор, как минеральный состав рациона (в частности, повышенный уровень пищевого потребления хлорида натрия). Снижение эффективности анксиолитиков, очевидно, связано с тем, что повышенное потребление хлорида натрия способствует ослаблению ГАМК–ергических тормозных процессов [7].
В целом транквилизаторы в отличие от других психотропных средств (нейролептики, антидепрессанты) характеризуются отсутствием тяжелых побочных эффектов и хорошей переносимостью. В.И. Бородин [2] выделяет следующие основные побочные эффекты, встречающиеся при использовании транквилизаторов:
• гиперседация – дозозависимая дневная сонливость, снижение уровня бодрствования, нарушение координации внимания, забывчивость и др. ;
;
• миорелаксация – расслабление скелетной мускулатуры, проявляющееся общей слабостью, слабостью в отдельных группах мышц;
• «поведенческая токсичность» – легкое нарушение когнитивных функций и психомоторных навыков, проявляющееся даже в малых дозах и выявляемое при нейропсихологическом тестировании;
• «парадоксальные» реакции – усиление агрессивности и ажитации (возбужденное состояние), нарушения сна, обычно проходящие самопроизвольно или после снижения дозы;
• психическая и физическая зависимость, возникающая при длительном применении (6–12 месяцев непрерывно), проявления которой напоминают невротическую тревогу.
Эти проявления побочных эффектов наиболее характерны для бензодиазепинов, которые к тому же могут вызывать артериальную гипотензию (особенно при парентеральном введении), сухость во рту, диспепсию (тошнота, рвота, диарея или запор), повышение аппетита и потребления пищи, дизурию, нарушение полового влечения и потенции.
По частоте лидируют вялость, сонливость, встречающиеся примерно в 10% случаев, в том числе на следующий день в рамках «остаточных явлений» после вечернего приема препарата накануне. В 5–10 раз реже встречаются головокружения и нарушение координации движений, связанные с миорелаксацией. Однако в пожилом возрасте рассматриваемые побочные эффекты учащаются.
В 5–10 раз реже встречаются головокружения и нарушение координации движений, связанные с миорелаксацией. Однако в пожилом возрасте рассматриваемые побочные эффекты учащаются.
В связи с неблагоприятным влиянием на плод анксиолитики противопоказаны при беременности. Транквилизаторы, прежде всего бензодиазепиновые, легко проникают через плаценту. Так, концентрация диазепама в крови пуповины превышает его концентрацию в материнской крови. Уровень диазепама и оксазепама в крови ребенка возрастает медленно по причине высокой степени связи этих препаратов с белками крови беременной женщины, но впоследствии они создают более высокую концентрацию в сыворотке крови ребенка, прочно связываясь с ее белками [4]. Элиминация же этих препаратов и их метаболитов происходит в несколько раз медленнее, чем у взрослых. Дети, особенно во внутриутробном и раннем постнатальном периоде, имеют повышенную чувствительность к угнетающим влияниям на ЦНС, а транквилизаторы в их организме легко кумулируют.
При назначении бензодиазепинов во время беременности женщинам, больным эпилепсией, следует учитывать, что имеются сообщения о повышении частоты возникновения врожденных пороков у детей, матери которых принимали противосудорожные препараты во время беременности, однако причинно–следственная связь между этими фактами пока не установлена. С другой стороны, у женщин, принимающих противосудорожные препараты, их отмена до или во время беременности возможна только в случаях, когда эпилептические припадки являются слабыми и редкими при отсутствии лечения и если вероятность эпилептического состояния и симптомов отмены оценивается как невысокая.
Применение производных бензодиазепина в III триместре беременности (особенно в последние недели) может привести к накоплению препарата в тканях плода и, как следствие – к угнетению ЦНС у новорожденных. При этом у новорожденных может отмечаться мышечная слабость, гипотермия, угнетение дыхания, нарушение сосательного рефлекса. Длительный прием бензодиазепинов на протяжении беременности, в т. ч. на поздних стадиях, может привести к формированию физической зависимости и развитию симптомов отмены у новорожденного. У новорожденных метаболизм бензодиазепинов происходит медленнее, чем у взрослых, вследствие чего эти ЛС и их метаболиты могут накапливаться в организме и вызывать седативный эффект. При этом возможны трудности при кормлении и потеря веса у новорожденных.
ч. на поздних стадиях, может привести к формированию физической зависимости и развитию симптомов отмены у новорожденного. У новорожденных метаболизм бензодиазепинов происходит медленнее, чем у взрослых, вследствие чего эти ЛС и их метаболиты могут накапливаться в организме и вызывать седативный эффект. При этом возможны трудности при кормлении и потеря веса у новорожденных.
Что касается безопасности однократного использования диазепама во время родов с анестезиологическими целями, то оно не приводит к существенным отклонениям в состоянии новорожденного. Транквилизаторы проникают в грудное молоко. В частности, диазепам создает в нем в 10 раз меньшую концентрацию, чем в крови. В случае необходимости применения транквилизаторов кормящей женщиной грудное вскармливание нужно прекратить. Говоря о тератогенности транквилизаторов, нельзя не вспомнить о талидомиде, который в 60–е годы ХХ столетия вызвал в Западной Европе массовое появление грубых аномалий конечностей у детей.
Проблема лекарственной зависимости от транквилизаторов трактуется специалистами неоднозначно. Большинство авторов едино во мнении, что ее риск прямо пропорционален длительности лечения транквилизаторами. Особенно вероятно возникновение зависимости к бензодиазепинам.
Большинство авторов едино во мнении, что ее риск прямо пропорционален длительности лечения транквилизаторами. Особенно вероятно возникновение зависимости к бензодиазепинам.
На возникновение физической зависимости указывает синдром отмены. Его проявлениями являются желудочно–кишечные расстройства, потливость, тремор, сонливость, головокружение, головная боль, непереносимость резких звуков и запахов, шум в ушах, раздражительность, беспокойство, бессонница, деперсонализация. Как правило, он протекает нетяжело. Тяжесть и длительность абстинентных расстройств может недооцениваться и ошибочно приниматься за невротические проявления заболевания пациента. Вместе с тем нередки примеры длительного (месяцы и даже годы) применения бензодиазепинов без трудностей последующей отмены, чему способствует определенная тактика проведения лечения и отмены препарата. Для предотвращения абстиненции при длительном лечении следует использовать более низкие дозы, дробные короткие курсы терапии, а отмену проводить в течение 1–2 месяцев на фоне психотерапии или приема плацебо.
В происхождении зависимости велика роль психологических механизмов. Вероятность ее возникновения наиболее высока у лиц с когнитивными и поведенческими расстройствами, чрезмерной фиксацией на соматических симптомах, иррациональной верой в мощность препаратов и ожиданием тяжелых симптомов отмены [1].
Относительно лекарственных взаимодействий транквилизаторов необходимо отметить, что любые (даже анксиоселективные) препараты данной группы не следует сочетать с алкоголем. Возможны выраженная сонливость, психомоторная заторможенность и даже угнетение дыхания. По причине потенцирования угнетающего влияния на ЦНС не следует сочетать бензодиазепины с фенотиазиновыми нейролептиками. Учет побочных эффектов, противопоказаний, лекарственных взаимодействий транквилизаторов необходим для повышения безопасности применения этих наиболее широко распространенных психотропных средств.
Таким образом, основным недостатком бензодиазепиновых транквилизаторов является то, что все их эффекты проявляются одновременно.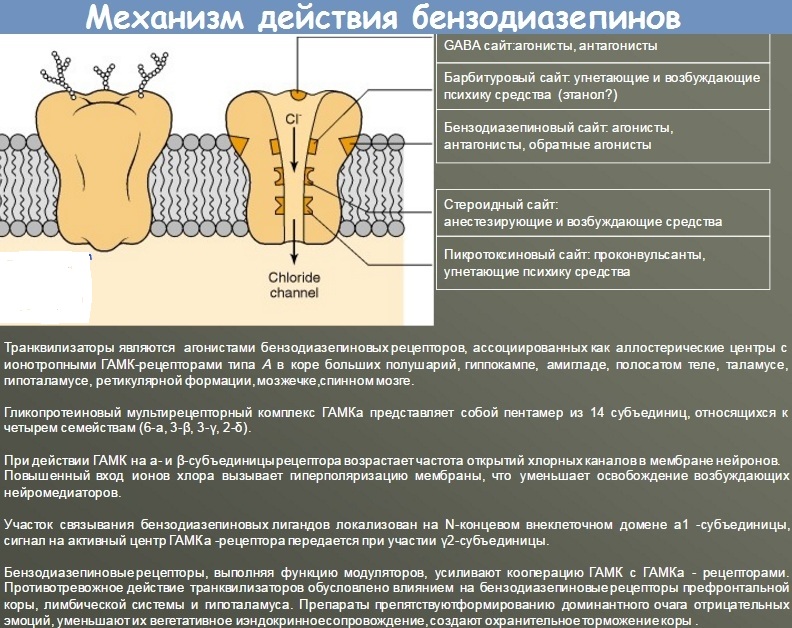 Поэтому в ведущих фармакологических лабораториях мира непрерывно ведутся поиски транквилизаторов, которые бы по своей активности не уступали бензодиазепиновым препаратам, но не проявляли бы гипноседативного, миорелаксирующего и амнезического действия.
Поэтому в ведущих фармакологических лабораториях мира непрерывно ведутся поиски транквилизаторов, которые бы по своей активности не уступали бензодиазепиновым препаратам, но не проявляли бы гипноседативного, миорелаксирующего и амнезического действия.
Доказано, что в зависимости от особенностей нервной системы, обусловленных генетически, одни люди ведут себя активно, ищут рациональный выход из неблагоприятной ситуации, а другие – пассивно, стресс их морально парализует. Бензодиазепины устраняют проявления тревоги и страх у неустойчивых к стрессу, но у людей с активным поведением в этих условиях вызывают сонливость, заторможенность и дезорганизуют их поведение. Так, была поставлена задача создать препарат, который бы оказывал нужное действие на пассивных особей, но не влиял бы негативно на поведение активных.
В результате длительных экспериментальных поисков такое соединение было найдено среди производных меркаптобензимидазола и названо Афобазолом. Это соединение препятствует развитию нарушений в ГАМК–бензодиазепиновом рецепторе, возникающих у «пассивных» животных при формировании эмоционально–стрессовой реакции. Вероятнее всего, такое действие Афобазола обусловлено его антирадикальными свойствами, предотвращающими мембранозависимые изменения рецепторного участка нервной клетки.
Вероятнее всего, такое действие Афобазола обусловлено его антирадикальными свойствами, предотвращающими мембранозависимые изменения рецепторного участка нервной клетки.
Проведенные экспериментальные исследования убедительно доказали зависимость действия транквилизаторов от фенотипа эмоционально–стрессовых реакций как у животных, так и у человека. Фундаментальное значение этого феномена состоит в фармакологическом подтверждении генетической гетерогенности эмоционально–стрессовых реакций, что делает очевидной необходимость разработки специфических для того или иного фенотипа реакций на стресс фармакологических препаратов. Полученные данные открывают также возможности индивидуального типирования эмоционально–стрессовых реакций с использованием бензодиазепиновой пробы. Разработка и испытание теста представляются перспективными для решения проблем профессионального отбора и других вопросов, когда важно предсказание наследственной формы реакции на стресс.
Афобазол оказывает положительное действие на пациентов с тревожными расстройствами и пассивной реакций на стресс, не вызывая при этом у них седативного и миорелаксантного эффектов. При его применении не формируется лекарственная зависимость и не развивается синдром отмены. Действие препарата реализуется преимущественно в виде сочетания анксиолитического (противотревожного) и легкого стимулирующего (активирующего) эффекта. Уменьшение или устранение тревоги (озабоченность, плохие предчувствия, опасения, раздражительность), напряженности (пугливость, плаксивость, чувство беспокойства, неспособность расслабиться, бессонница, страх), а следовательно, соматических (мышечные, сенсорные, сердечно–сосудистые, дыхательные, желудочно–кишечные симптомы), вегетативных (сухость во рту, потливость, головокружение), когнитивных (трудности при концентрации внимания, ослабленная память) нарушений наблюдается на 5–7 день лечения Афобазолом. Максимальный эффект достигается к концу 4–й недели лечения и сохраняется в послетерапевтическом периоде (в среднем 1–2 нед.). Особенно показано применение препарата у пациентов с преимущественно астеническими личностными чертами в виде тревожной мнительности, неуверенности, повышенной ранимости и эмоциональной лабильности, склонности к эмоционально–стрессовым реакциям.
При его применении не формируется лекарственная зависимость и не развивается синдром отмены. Действие препарата реализуется преимущественно в виде сочетания анксиолитического (противотревожного) и легкого стимулирующего (активирующего) эффекта. Уменьшение или устранение тревоги (озабоченность, плохие предчувствия, опасения, раздражительность), напряженности (пугливость, плаксивость, чувство беспокойства, неспособность расслабиться, бессонница, страх), а следовательно, соматических (мышечные, сенсорные, сердечно–сосудистые, дыхательные, желудочно–кишечные симптомы), вегетативных (сухость во рту, потливость, головокружение), когнитивных (трудности при концентрации внимания, ослабленная память) нарушений наблюдается на 5–7 день лечения Афобазолом. Максимальный эффект достигается к концу 4–й недели лечения и сохраняется в послетерапевтическом периоде (в среднем 1–2 нед.). Особенно показано применение препарата у пациентов с преимущественно астеническими личностными чертами в виде тревожной мнительности, неуверенности, повышенной ранимости и эмоциональной лабильности, склонности к эмоционально–стрессовым реакциям.
Результаты клинических испытаний показали, что Афобазол обладает сочетанием противотревожного, вегетостабилизируюещего и умеренно выраженного активирующего эффектов, устраняет болезненные телесные ощущения, связанные с тревогой и тревожно–депрессивными нарушениями, характеризуется хорошей переносимостью, не вызывает дневной сонливости, миорелаксации, не ухудшает, а в ряде случаев восстанавливает нарушенные когнитивные функции, при приеме препарата не развивается привыкания и «синдрома отмены».
В гинекологической практике перспективно применение Афобазола при таких патологических состояниях, как менструальный, климактерический и посткастрационный синдромы.
Предменструальный синдром (ПМС) – сложный патологический симптомокомплекс, возникающий в предменструальные дни и проявляющийся нейропсихическими, вегетативно–сосудистыми и обменно–эндокринными нарушениями. Частота ПМС колеблется в широких пределах в различные возрастные периоды и в возрасте после 30 лет встречается почти у каждой второй гинекологической больной.
Патогенез ПМС сложен и недостаточно изучен, о чем свидетельствует появление множества теорий, объясняющих его. Нарушение баланса вегетативных влияний на протяжении менструального цикла во многом определяют характер и степень выраженности клинических проявлений ПМС.
В лечении больных ПМС наряду с психотропными препаратами широко используются вегетотропные средства, поскольку клинические проявления заболевания реализуются через вегетативные сегментарные аппараты. Нами было проведено комплексное исследование вегетативных нарушений у больных предменструальным синдромом и оценка терапевтической эффективности Афобазола, как препарата с выраженной вегетотропной активностью для их коррекции.
С целью выявления эффективности Афобазола для коррекции вегетативных нарушений всем больным ПМС препарат был назначен в виде монотерапии в течение 4–недельного курса (по 10 мг 3 раза в сутки).
Анализ результатов исследования показал, что у больных ПМС по мере нарастания тяжести заболевания состояние исходного вегетативного тонуса в 1–ю фазу менструального цикла в большинстве случаев было представлено крайними его вариантами – выраженной парасимпатикотонией и симпатикотонией, которые ответственны за многие клинические проявления данного заболевания.
При исходной нормотонии, симпатикотонии или смешанном вегетативном тонусе лечение Афобазолом было достаточно эффективно без предварительной подготовки симпатомиметиками. При симпатикотонии преобладают механизмы повышенной активности симпато–адреналовой системы и чувствительности адренорецепторов, поэтому при лечении Афобазолом наблюдался наиболее хороший положительный клинический эффект. Следовательно, для оптимизации процесса лечения необходимо всесторонне учитывать функциональное состояние ВНС для индивидуального подбора сочетаний вегетокорректоров.
Длительная история существования проблемы патологического климакса, ее неразрешенность отражают типичный пример расхождения между теоретическими знаниями и практическими результатами. Несколько десятилетий существует точное научное представление о механизмах возникновения, формирования и трансформации климактерических расстройств. Однако эффективность терапевтических воздействий остается недостаточно высокой.
Наиболее ярко неврозоподобные (органического генеза) симптомы выражены при астеническом варианте, а невротические (психогенные) – при истерическом, тогда как при сенесто–ипохондрическом удельный вес неврозоподобных больше, чем невротических, а при тревожно–депрессивном, наоборот, преобладают невротические расстройства.
Выявленное в клинике распределение клинических вариантов климактерического синдрома отражает механизмы их формирования, знание которых существенно в выборе стратегии терапии. Эффективность лечения больных с климактерическим синдромом, включающим психические и вегетативные проявления, зависит о того, насколько верно выбраны лекарственные препараты.
Учитывая механизмы развития клинических проявлений климактерического синдрома, в настоящее время целесообразным представляется выбор следующих стратегий терапии климактерических расстройств: гормональная, заместительная, психофармакологическая и психотерапевтическая. Две первые следует отнести к патогенетически ориентированным. С помощью гормональных препаратов, содержащих эстрогены и андрогены в различных пропорциях, а также нейролептиков и транквилизаторов, оказывающих действие на гипоталамические структуры, удается предотвратить или купировать вегетативно–сосудистые и пограничные психические климактерические расстройства.
Нами проведены исследования по оценке эффективности Афобазола при различных вариантах психопатологических климактерических расстройств в сравнении с другими психотропными препаратами, ранее использовавшимися и использующимися в лечении климактерического синдрома. Афобазол оказался высокоэффективным препаратом при купировании астенического и, в меньшей степени – тревожно–депрессивного вариантов. Он достоверно чаще, чем диазепам, купировал или значительно ослаблял психопатологические проявления климактерического синдрома в рамках астенического варианта и чаще, чем мебикар, купировал проявления тревожно–депрессивного варианта собственно климактерических психических расстройств. С помощью Афобазола удавалось в течение полутора–двух недель купировать или значительно ослабить вегетативно–сосудистые проявления климактерического синдрома и астенические проявления. Отмечено, что в большей степени Афобазол оказывал влияние на гипостеническую по сравнению с гиперстенической симптоматику. В процессе терапии происходило исчезновение быстрой утомляемости, вялости, патологической сонливости пациенток. У большинства восстанавливался ночной сон, купировались агрипнические расстройства вследствие урежения «приливов» в ночное время и собственно транквилизирующего эффекта. Наряду с этим происходило восстановление комфортных взаимоотношений с окружающими, урежение конфликтов. При использовании Афобазола у пациенток с тревожно–депрессивным вариантом климактерического синдрома уже через 5–6 дней появлялись признаки нормализации настроения, исчезновения эмоциональной лабильности и расстройств тревожного ряда (от генерализованных до панических атак), исчезновение или смягчение депрессивных феноменов.
Следовательно, можно утверждать, что предотвращению дисгармоничного течения климактерического периода у женщины в виде климактерических вегетативных и пограничных психических расстройств способствует выбор адекватной терапевтической стратегии. Афобазол можно отнести к препаратам, способным существенным образом улучшать психическое состояние пациенток.
В последние годы отмечается рост оперативных вмешательств на половых органах, объем которых включает удаление яичников. После тотальной овариэктомии развивается обширный комплекс нервно–психических, вегето–сосудистых и обменно–эндокринных нарушений, обусловленных резким выключением гормональной функции яичников. В ответ на снижение уровня половых стероидов развивается закономерное повышение секреции гонадотропных гормонов. После овариоэктомии концентрация фолликулостимулирующего и лютеинизирующего гормонов в сыворотке крови повышается на 5–7 день после операции, а через 20–30 дней уровень содержания этих гормонов становится в 7–10 раз выше, чем у женщин в детородном возрасте, и уподобляется уровню, характерному для климактерического периода. Удаление яичников, проведенное в период естественной возрастной инволюции, усугубляет биологическую трансформацию организма и приводит к срыву защитно–приспособительных механизмов.
Вегето–сосудистые и нервно–психические симптомы возникают обычно через 2–3 недели после овариэктомии и достигают полного развития спустя 2–3 месяца. Обратное развитие посткастрационного синдрома происходит в первый год после операции, но у 25% женщин патологические симптомы сохраняются в течение 2–5 и более лет. В первые 2 года у 73% женщин преобладают нейровегетативные нарушения, у 16% – психоэмоциональные расстройства и у 11% – обменно–эндокринные. В последующие годы частота обменно–эндокринных нарушений возрастает, психоэмоциональные расстройства сохраняются длительное время и уменьшается частота нейровегетативных нарушений. Особенно тяжело переносят удаление яичников женщины, прооперированные в переходном возрасте (45–50 лет). Затяжное и тяжелое течение имеет посткастрационный синдром у женщин с экстрагенитальной патологией.
Удаление яичников выключает циклическую функцию с последующим нарушением гипоталамо–гипофизарно–гонадных взаимоотношений с развитием психовегетативного синдрома. Неоднозначность сдвигов в механизмах гормональных обратных связей определяет специфику вегетативных и психоэмоциональных расстройств после кастрации. Возникающий клинический симптомо–комплекс сходен с таковым у больных с климактерическим синдромом.
Среди препаратов, назначаемых в комплексной терапии посткастрационного синдрома, достойное место занимают транквилизаторы. Нами было оценено влияние Афобазола на вегето–сосудистые и нервно–психические симптомы посткастрационного синдрома по данным опроса, контроля АД и частоты пульса в динамике.
Больным назначался Афобазол в суточной дозе 20 мг в два приема в утренние и дневные часы в течение трех недель в виде монотерапии. Во время приема препарата пациентки вели дневник наблюдения, где регистрировали субъективную выраженность имевшихся нарушений, частоту пульса каждые три часа 5 раз в сутки и АД в полдень.
В результате применения Афобазола у больных с посткастрационным синдромом улучшилось самочувствие, настроение во всех случаях, но степень выраженности была разной. Головные боли были до лечения у 73% больных, при лечении сохранялись у 32% наблюдавшихся женщин. Расстройства желудочно–кишечного тракта снизились на 43%. Наилучшие результаты были получены в отношении вазомоторных реакций, расстройств дыхания, желудочно–кишечного тракта, уменьшения утомляемости, головных болей, где частота проявлений снизилась в 2,5 раза. Побочные эффекты от применения препарата нами зарегистрированы не были.
Результаты, полученные при лечении вегето–сосудистых нарушений у больных с предменструальным, климактерическим и посткастрационным синдромами, подтвердили вегетостабилизирующие свойства препарата и позволяют считать целесообразным включение Афобазола в комплексную терапию данных патологических состояний.
Литература
1. Аведисова А.С. К вопросу о зависимости к бензодиазепинам// Психиатр. и психофармакол. – 1999. – № 1. – С. 24–25.
2. Бородин В.И. Побочные эффекты транквилизаторов и их роль в пограничной психиатрии// Психиатр. и психофармакол. – 2000. – № 3. – С. 72–74.
3. Воронина Т.А., Середенин С.Б. Перспективы поиска анксиолитиков// Эксперим. и клин. фармакология. – 2002. – Т. 65, № 5. – С. 4–17.
4. Кирющенков А.П., Тараховский М.Л. Влияние лекарственных средств, алкоголя и никотина на плод. – М.: Медицина, 1990. – С. 75–80.
5. Середенин С.Б. Фармакогенетические проблемы анксиоселективности// 3–я международная конференция «Биологические основы индивидуальной чувствительности к психотропным средствам». – Суздаль, 2001. – С. 133.
6. Харкевич Д.А. Фармакология. – М.: ГЭОТАР–МЕД, 2001. – С. 225–229.
7. Штрыголь С.Ю. Исследование модуляции фармакологических эффектов при различных солевых режимах: Дис. докт. мед. наук. – Иваново, 1999. – 217 с.
.
Наш мозг и вся правда о «таблетке для ума»
- Марек Кон
- BBC Future
Автор фото, Thinkstock
Правильно ли мы оцениваем действие препаратов, направленных на улучшение мозговой деятельности? Корреспондент BBC Future выяснил, чем они могут быть полезны, а чем нет.
«Слышал, что мы задействуем лишь 20% нашего мозга? — спрашивает у Эдди Морры, писателя-неудачника из американского триллера «Области тьмы» (2011), приятель, предлагая тому роковую таблетку. — С помощью этого ты задействуешь весь свой мозг». Приняв некий препарат NZT-48, Морра просто преображается. Научившись использовать все свои когнитивные способности, он за три дня осваивает фортепиано, за четыре — дописывает книгу и вскоре становится миллионером.
В «Областях тьмы» показано, какие последствия могут ждать человека, убедившего себя в том, что в голове у него находится самый сложный механизм во всей Вселенной и что этот механизм наверняка должен обладать соответствующим колоссальным потенциалом.
За последнее время в США приобрели известность различные средства, повышающие эффективность умственной деятельности, — от стимуляторов, таких как модафинил, до препаратов амфетаминовой группы (в США их часто прописывают под торговым наименованием «Аддерол») и метилфенидата (также известного под маркой «Риталин»). Как часто сообщают в новостях, учащиеся начинают принимать эти препараты для повышения успеваемости в школе и вузе и затем, повзрослев, продолжают использовать их на работе.
Но действительно ли лекарства производят тот эффект, который обещает реклама? Могут ли они сделать всех нас умнее или помочь нам лучше учиться? Или стоит задаться вопросом о том, что эти препараты могут, а чего не могут?
Мыслительный процесс
Познание включает в себя целый ряд психических явлений, таких как память, внимание и исполнительные функции мозга. Для того чтобы по-настоящему улучшить умственную деятельность, препарат должен воздействовать на исполнительные функции, которые отвечают за мыслительные действия высшего порядка: рассуждение, планирование, направление внимания на важную информацию (и отвлечение от раздражителей, которые не являются важными), а также обдумывание действий вместо следования сиюминутному порыву или инстинкту.
Автор фото, Thinkstock
Подпись к фото,Поможет ли таблетка сосчитать до десяти и удержаться от слов, в которых потом можно раскаяться?
Когда мы заставляем себя сосчитать до десяти, вместо того чтобы выпалить слова, в которых потом можно раскаяться, мы задействуем свои исполнительные функции. Именно они позволяют нам действовать нравственно, и именно о них мы вспоминаем, когда размышляем о том, что делает нас людьми.
Однако все эти концепции довольно абстрактны. Между ними и нашим пониманием того, как функционирует мозг с физиологической точки зрения, существует большой разрыв, «белое пятно» — и именно в этом белом пятне должны действовать препараты, улучшающие умственную деятельность.
Эми Арнстен, профессор нейробиологии медицинского факультета Йельского университета (США), изучает, как действует совокупность клеток мозга, обеспечивая высшую познавательную и исполнительную функцию, которую она определяет как «способность думать о том, что не воздействует в данный момент на органы чувств. Это основа абстрактного мышления, она предполагает представление нами своих целей на будущее, даже если это будущее наступит всего через несколько секунд».
Такие представления формируются в префронтальной коре головного мозга — этот процесс и составляет основу работы Арнстен. «Представления возникают в префронтальной коре за счет действия пирамидальных клеток — они на самом деле имеют форму пирамидок. Клетки возбуждают друг друга и благодаря этому постоянно функционируют, даже если извне не поступает никакой информации, которая могла бы стимулировать процесс», — поясняет она.
Отдельные виды химического воздействия могут полностью расстроить эту систему, и клетки больше не смогут возбуждать друг друга. «Это происходит, когда мы устаем или сильно переживаем». Такие вещества, как кофеин и никотин, активизируют нейромедиатор ацетилхолин, который способствует восстановлению системы, поэтому люди пьют чай, кофе и курят сигареты, «чтобы попытаться привести префронтальную кору в оптимальное состояние».
Настоящее усовершенствование
В широком смысле слова — это усовершенствование, но, строго говоря, речь идет об оптимизации. «Мне кажется, люди думают, будто эти препараты — то же, что стероиды для спортсменов, — говорит Арнстен, — но эта аналогия неверна. Стероиды способствуют наращиванию мышц, а препараты, улучшающие умственную деятельность, не совершенствуют мозг, а просто приводят его в оптимальное химическое состояние. Они не могут сделать Эйнштейна из неандертальца».
Автор фото, Thinkstock
Подпись к фото,«Таблетки для ума» — это не то же самое, что стероиды для спортсменов
Применение подобных препаратов учащимися вызывает споры по поводу того, не является ли «медикаментозный» метод подготовки жульничеством и не вынуждает ли это однокашников тоже принимать препараты, чтобы не отставать.
В то же время некоторые исследователи утверждают, что эти вещества, возможно, не воздействуют напрямую на умственную деятельность, а просто улучшают психическое состояние человека, делая работу более приятной и помогая сосредоточиться.
«Я не вижу никаких признаков того, что они явно улучшают интеллектуальную деятельность», — заявляет Мартин Сартер, профессор Мичиганского университета (США). Он убежден, что эффективность этих препаратов построена на подавлении усталости и скуки. «Большинство таких средств просто помогают сосредоточиться, — полагает Стивен Роуз, почетный профессор социологии Открытого университета (Великобритания). — Для самого процесса обучения они имеют второстепенное значение».
В 2013 году один американский студент в беседе с исследователем Скоттом Вреско так описал свое состояние после приема препарата, стимулирующего мозговую деятельность: «Помню, я прямо зачитался одной книгой, а потом другой, и когда стал делать письменную работу, то начал прослеживать связи между книгами и даже получать удовольствие от этого процесса. Такого со мной раньше не было».
Опасные вещества?
Однако это совершенно не означает, что все препараты, стимулирующие умственную деятельность — и существующие, и будущие, — являются безвредными. Мозг — это сложный орган. Пытаясь его усовершенствовать, мы рискуем нарушить его равновесие.
«Дело не в том, чтобы получить как можно больше, а в том, чтобы получить ровно столько, сколько требуется, а это очень трудно», — рассказывает Арнстен. «То, что полезно для одной системы, может быть вредно для другой, — добавляет Тревор Роббинс, профессор когнитивной неврологии Кембриджского университета (Великобритания). — Из литературы, в которой описаны результаты опытов, следует, что фармацевтические вещества могут влиять на память; задача в том, чтобы это было безопасно».
Автор фото, Thinkstock
Подпись к фото,Фокусирование внимания не проходит бесследно для нашего организма
От таблеток всегда жди беды — что в лаборатории, что в реальной жизни, что в «Областях тьмы». Минусы, по сути, неизбежны: препарат может воздействовать на конкретную когнитивную функцию ценой вреда для других функций. Чтобы улучшить один из элементов познавательной деятельности, надо обеспечить ресурсы, которые в противном случае были бы доступны для других ее элементов.
«Фокусирование внимания не проходит бесследно, — отмечает Сартер. — При этом человек не просто не замечает второстепенных деталей, которые могут оказаться очень важными, но и запускает соответствующий внутренний процесс — при сужении области внимания сужаются также спектр и объем ассоциаций, которые могут участвовать в мыслительной деятельности».
Во многих обстоятельствах это может оказаться неоправданным. Но тем, от кого не требуется размышлять о смысле жизни, например, авиадиспетчерам, техника фокусировки внимания может быть полезна.
Впрочем, если разрабатывать препараты, улучшающие умственную деятельность — все равно что латать тришкин кафтан, то нельзя ожидать от лекарств полномасштабного воздействия на когнитивные способности человека. Но можно ли, направляя дополнительные ресурсы в ту или иную область, превзойти свои собственные достижения и даже достижения любого другого человека?
«Думаю, это можно сделать, и это будет сделано», — считает Сартер. Однако это возможно лишь применительно к очень конкретным задачам. К примеру, один из наиболее известных выводов когнитивной психологии состоит в том, что человек, как правило, может удерживать в рабочей памяти семь единиц информации. Можно ли с помощью медикаментов довести это число до девяти или десяти? «Да. Если больше ничего делать не требуется, то почему нет? Это довольно простая функция».
Прогнозы на будущее
Так есть ли будущее у препаратов, стимулирующих умственную деятельность? Некоторые ученые высказывают оптимистичные суждения. Гэри Линч, профессор медицинского факультета Калифорнийского университета в Ирвайне (США), утверждает, что последние достижения в неврологии открыли дорогу к «интеллектуальной» разработке препаратов, направленных на конкретные биологические функции мозга. По его мнению, «решение проблемы улучшения памяти уже не за горами», хотя перспективы совершенствования других видов умственной деятельности «предсказать очень сложно… Мне кажется, что это неизбежно, но вот когда — это вопрос».
Автор фото, Thinkstock
Подпись к фото,Фармацевтическая промышленность теряет интерес к препаратам, улучшающим умственную деятельность, так что дальше — сами
Говоря о ближайшем будущем, в качестве потенциальных новых стимуляторов умственной деятельности Линч указывает на агенты, направленные на никотиновые рецепторы, — молекулы, воздействующие на рецепторы нейромедиаторов, находящихся под влиянием никотина. Сартер соглашается: класс веществ, называемых агонистами никотиновых рецепторов α4β2*, по-видимому, оказывает воздействие на механизмы, контролирующие внимание. Среди всех известных на данный момент веществ они, по его мнению, лучше всего «соответствуют критериям реального воздействия на когнитивный процесс».
Однако Сартер скептически относится к перспективе создания лекарственного продукта на основе подобных веществ. По его словам, фармацевтическая промышленность теряет интерес к препаратам, улучшающим умственную деятельность, «потому что назначаются эти препараты не так часто, а ведь именно этот сегмент рынка и стимулирует исследования и разработки. Даже рынок средств для лечения дефицита внимания и гиперактивности у взрослых фармкомпании не сочли достаточно большим и привлекательным».
В своей заметке, опубликованной в 2002 году, Роуз пишет, что когда-то в качестве препарата для улучшения умственной деятельности широко рекламировался пирацетам. У пирацетама до сих пор есть свои сторонники, но сегодня это название, скорее, служит напоминанием о том, что потенциально эффективные медикаменты исчезают так же быстро, как и появляются.
«Было проведено множество клинических исследований множества веществ, которые никак не действовали», — отмечает Сартер. Отчаявшись получить результат, фармацевтические компании стали сворачивать свои исследовательские программы в сфере психиатрии. Традиционные методы — к примеру, синтез новых молекул и изучение их воздействия на симптомы — по-видимому, исчерпали себя, и на горизонте замаячила новая стратегия, основанная на генетике и изучении процессов, происходящих в мозге, а не на химических веществах.
Из-за кардинальной смены стратегии ожидать новых чудодейственных препаратов придется еще дольше — пока не будут отлажены все новые системы. При этом гарантии результата никто не дает.
Открытые вопросы
В то же время остается ряд вопросов по поводу тех препаратов, которые люди уже принимают в надежде улучшить свои когнитивные способности. Эффективны ли они, как работают, какое воздействие оказывают на мозг после того, как утрачивают свою новизну, и как могут повлиять на здоровье и самочувствие человека в долгосрочной перспективе?
Автор фото, Thinkstock
Подпись к фото,Заставлять крыс — или студентов — искать выход из лабиринта в лабораторных условиях — это одно, а применять препарат в реальной жизни — совсем другое
Хотя исследования ведутся уже десятки лет, полного представления о когнитивных последствиях приема классических психостимуляторов и модафинила до сих пор нет. Отчасти проблема состоит в том, что заставлять крыс — или студентов — искать выход из лабиринта в лабораторных условиях — это одно, а применять препарат в реальной жизни — совсем другое. Лекарства оказывают сложное воздействие на отдельных людей, жизнь которых бывает непредсказуемой. Тот факт, что метилфенидат улучшает когнитивные способности крыс путем воздействия на префронтальную кору головного мозга, ничего не говорит о том, как это вещество может влиять на настроение и мотивацию, а следовательно, на умственную деятельность человека.
Возможно, имеет смысл говорить не о том, что некий препарат улучшает когнитивные способности, а о том, на кого он действует. Научные сотрудники Сассекского университета (Великобритания) установили, что под влиянием никотина у молодых людей, имеющих один вариант конкретного гена, улучшаются результаты теста на запоминание, однако на людей с другим вариантом этого гена он не оказывает такого воздействия.
Кроме того, есть признаки, что чем умнее человек, тем меньше на него действуют препараты, стимулирующие мозговую деятельность. Так, в результате одного исследования было выявлено, что прием модафинила способствует улучшению результатов у группы учащихся, чей коэффициент интеллектуального развития составляет в среднем 106, но не у группы со средним коэффициентом 115.
Не настала ли пора задавать умные вопросы о «таблетках для ума»?
Этот материал представляет собой отредактированную версию статьи, изначально опубликованной на британском естественнонаучном сайте Mosaic по лицензии Creative Commons. Более подробную информацию о вопросах, которым посвящена статья, можно узнать на сайте Mosaic. Прочитать оригинал этого материала на английском языке можно на сайте BBC Future.
Успокоительные Мебикар: жизнь обретает краски!
Высокие нагрузки во время учебы и на работе, внешние раздражители и внутренние переживания могут привести к стрессу. Выделяют три фазы стресса:
I. Реакция тревоги: возникает из-за воздействия стрессора, проявляется ощущением внутреннего напряжения и беспокойства и снижением сопротивляемости организма, может сопровождаться нарушениями сна. Длительность фазы: от нескольких минут до нескольких недель.
II. Фаза сопротивления: характеризуется мобилизацией ресурсов организма для преодоления стрессовой ситуации. Организм готовится к “бегству” или “борьбе”. Когда сопротивление оказывается успешным, человек возвращается к нормальному состоянию.
III. Фаза истощения: наступает, если II фаза продолжается длительное время, адаптационные ресурсы исчерпываются. Наблюдаются нарушения сна, беспричинная тахикардия, снижение умственной и физической активности, потеря аппетита или переедание. Эта стадия может стать причиной развития заболеваний соматического и психического характера, если на этом этапе не будет оказана помощь.
Стрессов избежать невозможно, но вполне реально избежать его последствия. На первых этапах стрессовой ситуации можно пробовать самостоятельно выйти из этого состояния, используя техники расслабления; рекомендуется соблюдать режим сна и питания, отказаться от крепкого кофе и кофеиносодержащих напитков, заменив их на травяные чаи (пустырник, мята, мелисса). Также можно принимать расслабляющие хвойные ванны или ванны с эфирными маслами (лавандовое, розовое). Специалисты советуют минимизировать время, проведенное за ярким экраном гаджетов. Яркий монитор сокращает выработку мелатонина, который обеспечивает регуляцию суточного режима. Таким образом, светящийся в темноте экран гаджета может нарушить регуляцию режима “активность-сон”.
При отсутствии желаемого эффекта и возникновении невротических состояний целесообразным будет прием дневных транквилизаторов, которые не вызывают привыкания и развития синдрома отмены. Представителем данной группы препаратов является лекарственное успокоительное средство Мебикар.
Успокоительное Мебикар выпускается в таблетках 300 мг: Мебикар оказывает действие на все 4 основные нейромедиаторные системы – ГАМК, холин-, серотонин- и адренергическую, но не оказывает периферического адренонегативного действия.
Успокоительные «Мебикар»:
•устраняет внутреннее эмоциональное напряжение, тревогу, страх;
•не создает приподнятого настроения;
•не вызывает сонливости, но усиливает действие снотворных средств и улучшает течение сна при его нарушениях;
•не замедляет скорость реакции;
Успокаивающий эффект Мебикара не сопровождается миорелаксацией и нарушением координации движений
•не взаимодействует с другими лекарственными средствами и компонентами пищи.
Лекарство Мебикар можно применять в течение рабочего дня или учебы. Лекарственное средство не создает приподнятого настроения, ощущения эйфории.
Успокоительное Мебикар можно сочетать с другими лекарственными средствами: нейролептиками, транквилизаторами, снотворными средствами, антидепрессантами и ноотропами.
Мебикар является безопасным лекарственным средством, так как по химическому строению препарат близок к веществам организма человека, не метаболизируется в печени. Пациенты замечают улучшение состояния уже с первых дней приема успокоительного Мебикар.
Показания к применению успокоительных Мебикар:Соматоформная дисфункция вегетативной нервной системы и другие невротические расстройства (в т.ч. в результате истощающих психоэмоциональных, нервно-психических и физических нагрузок).
Как принимать Мебикар?Мебикар таблетки 300мг принимают внутрь, независимо от приема пищи. Взрослые принимают по 1-2 таблетки 2-3 раза в день. Длительность лечебного курса: от нескольких дней до 2-3 месяцев.
Противопоказания:Успокоительные Мебикар противопоказан при повышенной чувствительности к действующему веществу или к его вспомогательным веществам; детский и подростковый возраст до 18 лет; беременность, кормление грудью.
Имеются побочные действия. Отпуск производится без рецепта врача.
Сейчас читают:
Лечение судорог
День открытых дверей на «Минскинтеркапс»
Лечение близорукости
УСПОКАИВАЮЩЕЕ «ОРУЖИЕ» | Наука и жизнь
Медицинская наука второй половины ХХ века дала врачам в руки действенное оружие, с помощью которого они смогли бороться как с обычными неврозами, так и с тяжелыми психическими расстройствами. Речь идет о группе лекарственных препаратов, когда-то объединенных под общим названием «депримирующие средства».Гравюра известного английского художника Уильяма Хоггарда
Шкала потребления транквилизаторов — бензодиазепинов
Французский хирург Анри Мари Лабори
‹
›
Интерес людей к лекарствам, способным в трудную минуту снять нервное напряжение, наладить сон, улучшить настроение, вполне понятен. В современных реестрах их называют нейротропными средствами. К таковым относятся транквилизаторы, антидепрессанты, ноотропы, нейролептики, противоэпи лептические средства, снотворные, анальгетики, анестетики и наркозные средства. Но в этой статье речь пойдет только о нейротропных лекарствах, успокаивающим образом действующих на нервную систему, а именно — о транквилизаторах и нейролептиках.
Ранее их называли депримирующими средствами: от латинского слова «deprimo» — подавлять, усмирять, придавливать. Сейчас этот термин употребляется редко, хотя именно он охватывает все лекарства, так или иначе угнетающие психическую деятельность: от самых слабых, вроде валерианы, до наиболее сильных — антипсихотических. Другое название успокаивающих средств, появившееся в 1957 году, — «транквилизаторы» произошло от латинского слова «tranquillare» — успокаивать. Сам термин родился в лечебном заведении для психических больных — знаменитом лондонском «Бедламе», где буйных привязывали к специальному креслу, которое и называлось «транквилизатор». Первоначально под лекарствами-транквилизаторами понимали препараты как снимающие легкое беспокойство, так и прекращающие безудержное буйство.
Шли годы, и классификация успокаивающих средств постепенно менялась. Старые понятия теряли устоявшиеся значения, появлялись новые термины. Сначала медики говорили о малых и больших транквилизаторах. Малые транквилизаторы применяли не при тяжелых расстройствах психики (психозах), а при функциональных расстройствах нервной системы (неврозах) или просто при неврозоподобных состояниях. Сейчас термин «транквилизаторы» сохранился только за этой группой препаратов. Более того, к ним стали относить еще и так называемые седативные средства (лат. sedatiо — успокоение), снижающие общую возбудимость. А термин «большие транквилизаторы» исчез совсем, его заменили понятием «нейролептики».
По современной классификации все существующие лекарства делят на 16 групп. Средства, воздействующие на нервную систему (нейротропные), относятся к группе № 9 (9.1-9.16). Под № 9.1 в ней «свалены в кучу» анксиолитики, седативные и снотворные препараты, нейролептики.
Попробуем в этой «куче» разобраться. Начнем с самых «древних», самых слабых, а потому и самых распространенных транквилизаторов — седативных средств. Они оказывают общее успокаивающее действие. К транквилизаторам их причислили совсем недавно. Некоторые из них в больших дозах обладают снотворным эффектом. К седативным относятся валериана, пассифлора, пустырник, пион, листья хмеля, зверобой. Их широко применяют при неврозоподобных состояниях, а иногда и при неврозах. В аптеках продается множество седативных смесей (корвалол, валосердин, валокордин), более эффективных, чем просто травяные экстракты, потому что в них добавлено небольшое количество сильных нейротропных или снотворных средств. Седативные смеси иногда называют сердечными средствами, хотя правильно считать их успокаивающими.
С начала XIX века в качестве седативных средств использовали препараты брома (бромиды натрия и калия), способствующие развитию процессов торможения в коре головного мозга. Бромиды считались незаменимым средством при неврозах. Однако соединения брома накаплива ются в организме, вызывая симптомы отравления, и по этой причине они сейчас употребляются редко. Зато давно и хорошо известные снотворные, например фенобарбитал, барбитал-натрий и многие противогистаминные средства (супрастин, пипольфен, тавегил, доксиламин и др.), как и димедрол, в малых дозах продолжают применять в качестве седативных средств. Седативное действие оказывают некоторые производные гамма-аминомасляной кислоты, например фенибут. В качестве легкого успокаивающего средства часто используют другую аминокислоту — глицин. Фенибут и глицин оказывают умеренное успокаивающее, противострессорное действие, снимают эмоциональное напряжение, повышают работоспособность, улучшают сон. Но, несмотря на кажущуюся безобидность седативных препаратов, перед началом приема необходимо посоветоваться с лечащим врачом.
Другие, более сильные транквилизаторы относятся к группе анксиолитиков (лат. anxietas — страх; греч. litikos — ослабляющий) или лекарств, подавляющих тревогу — психически болезненное состояние ожидания беды. Тревога может возникнуть на короткий срок в связи с конкретными обстоятельствами, но может стать и беспричинной, хронической. Она бывает ажитированной (лат. аgitato — движение, волнение), то есть сопровождающейся эмоциональными вспышками, возбуждением, или депрессивной, с чувством подавленности. В отличие от седативных средств, анксиолитики применяют не при колебаниях настроения, а при настоящих неврозах. В аптеках они продаются только по рецепту, выписанному врачом-специалистом. Первый «переходный» (от седативных к анксиолитикам) препарат мепротан (мепробамат), который применяется как при неврозах, так и при неврозоподобных состояниях, был синтезирован в 1952 году. Он расслабляет мышцы (является миорелаксантом) и снимает чувство напряжения. Анксиолитики похожи друг на друга по действию, но отличаются по силе. Самые эффективные из них — феназепам и сибазон, а самые слабые — мазепам и триоксазин (их называют дневными транквилизаторами).
С помощью анксиолитиков лечат неврозы — обратимые психические расстройства, обусловленные психотравмами. Больной неврозом осознает свое состояние, хотя восприятие реального мира у него не нарушено. Иными словами, больной неврозом — это практически здоровый человек, выбитый из колеи. При психозе же происходит болезненное расстройство психики, нарушающее адекватное восприятие мира. Когда я был студентом, один профессор любил шутить: «Невроз — это состояние, при котором больной знает, что 2 ґ ґ 2 = 4, но это его страшно раздражает. А больной психозом уверен, что 2 х 2 = 5, и при этом абсолютно спокоен».
Невроз может протекать по-разному: существует невроз навязчивых состояний, в том числе страхов — психастения; астенический невроз — ослабление умственной работоспособности и воли; истерический — крайняя несдержанность, стремление привлечь к себе внимание любыми способами, легкий переход от горьких слез к безудержному смеху. Главное, что неврозы еще не относятся к области психиатрии. И лекарства от неврозов соответственно не самые сильные.
Все анксиолитики первого поколения прежде всего улучшают сон, ослабляют тревогу и раздражительность, снимают повышенную утомляемость и в меньшей степени плохое настроение и навязчивые состояния. Каждый препарат имеет свои оттенки и особенности действия, поэтому его подбирают индивидуально. Бесконтрольный прием транквилизаторов может привести к серьезным, необратимым для психики последствиям. Самолечение неврозов недопустимо. Трудность в том, что один и тот же анксиолитик у одних больных снимает напряжение, у других — страх, а у третьих — тревогу. Подбор препарата — это своего рода врачебное искусство. Эффективность анксиолитиков значительно повышается при сочетании лекарственной терапии с аутогенной тренировкой
На истории создания нейролептиков — лекарств, снимающих тяжелые психические расстройства, хотелось бы остановиться подробнее. После окончания Второй мировой войны Франция начала бесплодную борьбу по усмирению Вьетнама. Вьетнамцы вовсю использовали противопехотные мины, раны от которых очень часто вызывали травматический шок. К этому времени медикам уже было известно, что одной из причин травматического шока является выделение из клеток гистамина. В небольших количествах гистамин необходим для регуляции кровообращения в капиллярах и активации определенных отделов головного мозга. Действие гистамина не раз испытывал на себе каждый из нас. Именно из-за него на месте комариного укуса расширяются сосуды, появляется зуд и образуется волдырь. Но если гистамина высвобождается слишком много, тогда — беда. Сосуды расширяются, артериальное давление падает, мозг сначала возбуждается, а затем тормозится — наступают коллапс и кома.
В 1940-е годы прошлого века многие фармацевтические фирмы занялись поиском лекарств, которые блокировали бы действие гистамина. Среди них была и французская фармацевтическая фирма «Special», исследовавшая антигистаминную активность производных фенотиазина. Неожиданно обнаружилось, что антигистаминный препарат этого класса соединений — прометазин помимо собственно антигистаминного эффекта способен оказывать на больных успокаивающее действие, вызывать заторможенность и даже сонливость. Это действие прометазина сначала считали побочным, пока в 1950 году французский военный врач Анри Мари Лабори не указал на возможность использования тормозящего эффекта препарата в анестезиологии. С помощью прометазина и других производных фенотиазина врачам удавалось подавить гормональную реакцию нейроэндокринных желез на операционную травму. В ряде случаев обезболивающий эффект препаратов был настолько силен, что больным после операции не требовался морфин. Однако по-настоящему высокоэффективного тормозящего средства получить не удалось.
В конце 1950 года на основе 2-хлорфенотиазина было синтезировано новое соединение, ставшее известным под шифром 4560, — R.P. Позднее его назвали хлорпромазином, затем ларгактилом (впоследствии появилось не менее 30 разных фирменных наименований). Это вещество сразу же было передано для изучения в лабораторию известного французского фармаколога Ф. Курвуазье. Клиническое изучение хлорпромазина началось в мае 1951 года, когда А. Лабори впервые применил его при подготовке больных к операции. После внутривенного введения 50-100 мг препарата при выраженном обезболивающем и тормозящем действии у больных не нарушались ни сознание, ни психика, отмечалась лишь сонливость. Наибольшее впечатление на исследователя произвело то, что хлорпромазин блокировал условные рефлексы. Энтузиазм Лабори во многом способствовал быстрому «продвижению» хлорпромазина из анестезиологии и хирургии в другие области медицины, в частности в психиатрию. Первыми, кого Лабори удалось убедить попробовать хлорпромазин в клинике, были его коллеги, военные психиатры из парижского госпиталя Val de Grace.
19 января 1952 года стало днем рождения психофармакологической эры. В этот день хлорпромазин получил первый больной, страдавший тяжелым расстройством психики. Ему не помогали ни длительная госпитализация, ни шоковая терапия. Через 20 дней после начала лечения хлорпромазином он вышел из больницы практически здоровым. Сообщение об этом случае было сделано 25 февраля того же года на заседании парижского медико-психологического общества. Спустя месяц медики в больнице Святой Анны в Париже начали изучать возможности применения хлорпромазина в клинике.
В 1952 году хлорпромазин стремительно распространился по психиатрическим клиникам Европы. Этот препарат способствовал улучшению обстановки в психиатрических больницах: исчезли буйные больные, а с ними ушли в прошлое физические средства усмирения. Расширились возможности терапии психически больных, снизилось число госпитализированных, улучшилась и расширилась внебольничная помощь, уменьшились сроки лечения, возросло число людей, вернувшихся в общество и к трудовой деятельности. Начиная с 1953 года хлорпромазин разошелся по клиникам всего мира. В 1955 году его синтезировали в Советском Союзе. Препарат, получивший название аминазин, стали широко и успешно применять в психиатрии и других областях отечественной медицины. И до сих пор производные фенотиазина наряду с препаратами другого класса — бутирофенонами остаются главным оружием в борьбе против психических расстройств.
В октябре 1955 года в Париже состоялся первый Международный конгресс по применению аминазина и сходных с ним веществ в терапии психических заболеваний. На нем были подведены итоги и намечены главные пути дальнейшего развития лекарственных методов в психиатрии. Именно на конгрессе впервые прозвучал термин «нейролептики», буквально означающий «воспринимаемые нервной системой».
*
Сегодня в руках врачей имеется множество депримирующих средств, с помощью которых они могут как облегчать состояние слишком возбудимых здоровых людей, так и возвращать к активной социальной жизни тяжело больных.
Иллюстрация «Гравюра известного английского художника Уильяма Хоггарда»
На гравюре известного английского художника Уильяма Хоггарда (1735) изображена прогулка любопытствующих леди по «Бедламу» — знаменитому лондонскому сумасшедшему дому. Именно здесь родился термин «транквилизатор». Правда, в те далекие годы это слово обозначало не лекарственный препарат, а стул, к которому привязывали особенно буйных обитателей «Бедлама».
Иллюстрация «Шкала потребления транквилизаторов — бензодиазепинов»
Потребление наиболее популярных транквилизаторов — бензодиазепинов (количество дневных доз в расчете на 1000 жителей за один день). Во всем мире растет число людей, постоянно принимающих транквилизаторы. Особенно угрожающее положение сложилось в европейских странах: на их долю приходится почти половина всех «транквилизатор-зависимых» больных. Человечество расплачивается за блага цивилизации различными невротическими расстройствами. Увлекаются транквилизаторами и наши соотечественники. Между тем регулярный прием анксиолитиков далеко не безвреден. Помимо болезней желудочно-кишечного тракта и нарушений обмена веществ больным грозит старческое слабоумие, для них характерны отклонения в поведении, и, кроме того, прием транквилизаторов родителями зачастую пагубно отражается на здоровье будущего младенца.
Иллюстрация «Французский хирург Анри Мари Лабори»
Французский хирург Анри Мари Лабори в начале 50-х годов прошлого века впервые ввел в психиатрическую практику препарат хлорпромазин, известный в нашей стране под названием «аминазин». С появлением этого лекарства физические средства усмирения буйных больных в психиатрических клиниках ушли в прошлое.
Без наркотиков, штат Нью-Джерси — седативные средства и транквилизаторы, отпускаемые по рецепту
Названия улиц / сленговые термины для рецептурных успокаивающих транквилизаторов?
Мебарал, Кваалудес, Ксанакс и Валиум (бензодиазепины), Нембутал.
Что такое седативные транквилизаторы, отпускаемые по рецепту?
Лекарства, отпускаемые по рецепту, которые действуют как депрессанты центральной нервной системы. Барбитураты — это седативные препараты или «снотворные», а бензодиазепины — «транквилизаторы».«
Как они выглядят?
Разноцветные таблетки и капсулы; некоторые могут быть в жидкой форме.
Как они используются?
С медицинской точки зрения барбитураты назначают при острой тревожности, напряжении и нарушениях сна. Бензодиазепины назначают при тревоге, острых стрессовых реакциях и панических атаках. При злоупотреблении их проглатывают или вводят инъекцией.
Каковы их краткосрочные эффекты?
Седативные препараты и транквилизаторы, отпускаемые по рецепту, могут вызвать эйфорию.Они также замедляют нормальную работу мозга, что может привести к невнятной речи, поверхностному дыханию, вялости, усталости, дезориентации и отсутствию координации или расширению зрачков. В течение первых нескольких дней приема предписанного седативного или транквилизирующего средства человек обычно чувствует сонливость и несогласованность действий, но по мере того, как организм привыкает к действию препарата, эти ощущения начинают исчезать. Более высокие дозы вызывают нарушение памяти, рассудительности и координации, раздражительность, параноидальные и суицидальные мысли.Некоторые люди испытывают парадоксальную реакцию на эти препараты и могут становиться возбужденными или агрессивными. Использование седативных средств и транквилизаторов, отпускаемых по рецепту, с другими веществами, особенно с алкоголем, может замедлить дыхание или замедлить работу сердца и дыхания и, возможно, привести к смерти.
Каковы их долгосрочные эффекты?
Продолжение употребления может привести к физической зависимости и — при сокращении или резком прекращении употребления могут возникнуть симптомы отмены. Поскольку все седативные средства и транквилизаторы, отпускаемые по рецепту, замедляют активность мозга, когда человек перестает их принимать, может возникнуть обратный эффект, что может привести к судорогам и другим пагубным последствиям.Также может возникнуть толерантность к действию препарата, а это означает, что для достижения эффекта, аналогичного исходному, необходимы более высокие дозы. Это может привести к тому, что пользователи будут принимать более высокие дозы и рисковать передозировкой. Также может возникнуть зависимость, что означает, что пользователи будут продолжать принимать принимать эти препараты, несмотря на их вредные последствия. Источник: NIDA
Какова их федеральная классификация?
Не применимо
Источник
DEA — этот препарат классифицируется как препарат Списка IV
Седативные препараты — побочные эффекты, зависимость и зависимость
Седативные препараты полезны при лечении тревожности и проблем со сном, но их использование может привести к зависимости или привыканию.
Седативные препараты — это категория препаратов, замедляющих мозговую активность.
Седативные средства, также известные как транквилизаторы или депрессанты, обладают успокаивающим действием, а также могут вызывать сон.
Существует три основных класса седативных препаратов:
Барбитураты: Эти препараты можно принимать отдельно или вместе с анестезией. Иногда их используют для лечения судорожных расстройств.
Некоторые примеры барбитуратов включают нембутал (пентобарбитал) и фенобарбитал.
Бензодиазепины: Эти препараты также используются для лечения судорог, мышечных спазмов и беспокойства перед медицинскими процедурами.
Некоторые примеры бензодиазепинов включают ксанакс (алпразолам), валиум (диазепам), ативан (лоразепам), либриум (хлордиазепоксид), гальцион (триазолам), серакс (оксазепам) и клонопин (клоназепам).
Рогипнол (флунитразепам) — бензодиазепин короткого действия, который в 10 раз сильнее, чем валиум. Рогипнол использовался в качестве наркотика для «изнасилования на свидании» и больше не является законным в Соединенных Штатах.
«Z-препарат» снотворные: Эти препараты действуют на особый тип рецептора в центральной нервной системе, называемый BZ1, что делает их действие в качестве снотворного очень целенаправленным.
Некоторые примеры «Z-наркотиков» включают Амбиен (золпидем), Лунеста (эзопиклон) и Соната (залеплон).
У некоторых людей, принимающих эти препараты, были зарегистрированы галлюцинации и психозы, и они не предназначены для длительного применения.
Побочные эффекты седативных средств
Эффекты от употребления седативных средств могут напоминать эффекты алкоголя.В дополнение к желаемому успокаивающему действию седативные препараты могут вызывать:
- Сонливость, головокружение и спутанность сознания
- Проблемы с движением и памятью
- Замедление пульса и дыхания, которое может усугубиться в сочетании с алкоголем
- Повышенный риск падения и травмы
- Ухудшение симптомов депрессии и тревоги
- Нарушение внимания и рассудительности
- Перепады настроения и ненадлежащее поведение
- Риск зависимости и привыкания
- Риск смерти от передозировки, преднамеренной или непреднамеренной
Если вы подозреваете, что передозировки у себя или у кого-то другого, обратитесь в токсикологический центр или немедленно обратитесь в отделение неотложной помощи.
Вы можете связаться с токсикологическим центром по телефону (800) 222-1222.
Седативная зависимость и зависимость
Зависимость и зависимость являются рисками для всех трех классов седативных средств.
Зависимость означает навязчивое желание употребить наркотик, даже если это пагубно сказывается на вашей работе или личной жизни.
Если вы зависимы, вы можете почувствовать, что не можете бросить употреблять наркотик.
Зависимость — это когда ваше тело учится зависеть от наркотиков. Это может произойти без зависимости, но часто сопровождает привыкание.
Если вы стали зависимым от наркотика, вам может потребоваться более высокая доза для достижения желаемого эффекта (переносимости), или могут возникнуть физические или психологические последствия при прекращении приема наркотика (абстинентный синдром).
Если вы регулярно принимаете какие-либо седативные препараты, не следует прекращать их прием резко, так как это может вызвать серьезные симптомы отмены, такие как судороги.
Чтобы прекратить прием препарата, вам может потребоваться со временем снизить дозу (постепенно) с помощью поставщика медицинских услуг.
Зависимость и злоупотребление транквилизаторами, эффекты отмены
Что такое транквилизаторы?
Транквилизаторы — это класс препаратов, способных вызвать состояние расслабления или создать ощущение «умиротворения». Транквилизаторы обычно используются, чтобы помочь успокоить людей с серьезными проблемами психического здоровья или склонных к высокому уровню беспокойства. Другие применения транквилизаторов включают подготовку к операции, для того, чтобы вызвать сон или облегчить симптомы отмены у людей, проходящих медицинскую детоксикацию от алкоголизма.Транквилизаторы действуют в организме, подавляя центральную нервную систему, вызывая состояние, подобное седативному. Транквилизаторы также называют снотворными, угнетающими, анксиолитиками, снотворными, релаксантами, нейролептиками или снотворными. Уличные названия транквилизаторов включают «транкс», «бензо», «магги» или «бенни». Многие транквилизаторы могут вызывать сильное привыкание и повышенный потенциал злоупотребления ими, а также могут привести к зависимости от транквилизаторов.
Транквилизаторы можно разделить на две категории: сильные и второстепенные транквилизаторы.Основные транквилизаторы также называют нейролептиками, поскольку они в основном используются для лечения психических расстройств, таких как шизофрения. Торговые марки основных транквилизаторов включают следующее:
- Мелларил
- Халдол
- Наване
- Торазин
- Проликсин
Категория минорных транквилизаторов классифицируется как бензодиазепины. Эти препараты используются для терапевтического лечения тревожных расстройств, отмены алкоголя, судорог, бессонницы и мышечных спазмов.Одно из основных различий между этими двумя категориями заключается в том, что незначительные транквилизаторы обладают способностью вызывать чувство эйфории и оказывать успокаивающее действие, в отличие от основных транквилизаторов. Торговые марки минорных транквилизаторов включают следующее:
- Ксанакс
- Валиум
- Либриум
- Ативан
- Клонопин
Из-за того, что транквилизаторы назначаются очень часто, злоупотребление этими препаратами не является редкостью.Одной из самых опасных практик рекреационного использования транквилизаторов является сочетание этих наркотиков с другими депрессантами, такими как героин. Использование комбинации депрессантов может резко увеличить риск смерти. Транквилизаторы могут вызывать как физическую, так и психологическую зависимость, и к злоупотреблению этими препаратами нельзя относиться легкомысленно. Если вы или ваш любимый человек попали в порочный круг пристрастия к транквилизаторам, настоятельно рекомендуется обратиться за профессиональной помощью.
Статистика использования транквилизаторов
Мужчины и женщины всех возрастных групп могут быть уязвимы к развитию зависимости от транквилизаторов.Исследования показали опасность, связанную со злоупотреблением этими препаратами. Ниже приведены некоторые статистические данные о злоупотреблении транквилизаторами:
- По данным Национального института по борьбе со злоупотреблением наркотиками, барбитураты, разновидность транквилизаторов, являются причиной примерно одной трети всех зарегистрированных смертей, связанных с наркотиками [1].
- По оценкам Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), более 60 миллионам человек ежегодно прописываются транквилизаторы [2].
- Исследования Партнерства за Америку без наркотиков показывают, что каждый пятый подросток указал, что злоупотребляет рецептурными стимуляторами и транквилизаторами [3].
- Также из Партнерства за Америку без наркотиков, национальное обследование домашних хозяйств показало, что первые немедицинские потребители рецептурных седативных средств, транквилизаторов и опиоидов, как правило, с большей вероятностью станут немедицинскими потребителями других классов рецептурных препаратов, чем выработают седативные средства. расстройства, связанные с употреблением транквилизаторов или опиоидов [3].
Причины зависимости от транквилизаторов
Несколько факторов могут способствовать привыканию к транквилизаторам, поскольку они вызывают зависимость несколькими способами.Поскольку транквилизаторы обладают успокаивающим действием, человек, принимающий наркотик, обычно желает большего, как только эффект утихнет. Когда употребляются повышенные дозы транквилизаторов, у человека вырабатывается толерантность к этому веществу. Это заставит пользователя не только чаще хотеть транквилизаторов, но и увеличивать их количество. Другие причины заключаются в том, что люди могут стать зависимыми от употребления наркотиков как физически, так и психологически. Например, если для снятия беспокойства прописан транквилизатор, человек может стать зависимым от этого препарата, поскольку он используется многократно для облегчения беспокойства на ежедневной основе.Пользователи могут стать зависимыми от ощущения «кайфа», достигаемого при приеме транквилизатора, и это может быстро перерасти в зависимость. Транквилизаторы можно искать как временный метод избавления от боли, физической и эмоциональной, и люди могут оказаться в ловушке смертельного цикла зависимости из-за тонкой грани между медицинским использованием и злоупотреблением в развлекательных целях. Для предотвращения последствий, связанных с пристрастием к транквилизаторам, необходима профессиональная помощь.
Признаки и симптомы зависимости от транквилизаторов
Вы можете быть обеспокоены тем, что употребление транквилизаторов переросло в злоупотребление или зависимость. Если вы или ваш любимый человек боретесь с пристрастием к транквилизаторам, определенные признаки и симптомы будут очевидны. Если вы подозреваете, что у вас есть зависимость от транквилизаторов, обратите внимание на следующее:
- Повышенная сонливость
- Трясущиеся руки
- Проблемы с концентрацией внимания
- Учащенное сердцебиение, нерегулярное сердцебиение
- Нерегулярная частота дыхания или угнетенное дыхание
- Потеря памяти или спутанность сознания
- Притупленные эмоциональные реакции
- Головокружение, тошнота
- В случае передозировки смерть
Эффекты транквилизатора
К сожалению, пристрастие к транквилизаторам дорого обойдется вам или вашему близкому.Хотя физические признаки зависимости могут быть наиболее очевидными, разветвление злоупотребления транквилизаторами на этом не заканчивается. Пристрастие к транквилизаторам может повлиять на вашу жизнь следующим образом:
Физически: Использование транквилизаторов в рекреационных целях может нанести физический вред вашему телу, поскольку нарушает нормальные механизмы. В тяжелых случаях может наступить смерть, особенно в случае передозировки. Это возможные физические эффекты, которые могут возникнуть в результате пристрастия к транквилизаторам:
- Нерегулярный сон
- Дезориентация, спутанность сознания
- Беспокойство
- Неспособность расслабиться
- Респираторный дистресс или остановка дыхания
- Остановка сердца
- Желудочно-кишечные расстройства
- Бессознательное состояние или седативный эффект
Психологически: Пристрастие к транквилизаторам может нарушить восприятие реальности обидчиком, а также нарушить его психическое и эмоциональное благополучие.Ниже приведены некоторые психологические эффекты, которые могут возникнуть в результате злоупотребления транквилизаторами:
- Риск беспокойства или приступов паранойи
- Расстройства настроения, личностные сдвиги
- Чувство гнева или агрессивности
- Притупленные эмоциональные реакции
- Бред или галлюцинации
Социальное воздействие: Продолжительное употребление транквилизаторов окажет негативное влияние на социальную жизнь человека. Если вы или ваш любимый человек злоупотребляете транквилизаторами, вы можете наблюдать следующие социальные эффекты:
- Разрыв отношений с семьей и друзьями
- Затруднения в выполнении социальных функций
- Изоляция и уединение от близких
- Отчуждение от близких
Мужчины и женщины, злоупотребляющие транквилизаторами, нанесут ущерб и другим аспектам своей жизни, например, своим финансовым обязанностям, карьере, работе и семейным обязанностям.В течение времени, пока злоупотребляют транквилизаторами, наркоманы будут постоянно испытывать эти последствия, пока не обратятся за профессиональной помощью и не получат соответствующее лечение.
Выведение транквилизатора
Отказ от транквилизаторов может быть опасным процессом, поскольку организм стал зависимым от препарата, и после того, как лекарство больше не поступает в системы организма, могут возникнуть различные неприятные симптомы. Симптомы могут варьироваться от человека к человеку в зависимости от того, как долго злоупотребляли транквилизаторами.Из-за серьезности симптомов, которые могут возникнуть, важно, чтобы процесс отмены проходил под наблюдением врача. Симптомы отмены обычно начинаются через 6-36 часов после последнего приема препарата и могут включать следующее:
- Изъятия
- Судороги
- Психотические эпизоды
- Озноб
- Приливы
- Потеря аппетита
- Ночные поты
- Учащенное дыхание
- Путаница, измененная реальность
- Мышечные боли
- Раздражительность, ярость
Обычно ожидается, что симптомы ухудшатся и достигают пика дискомфорта примерно в первый-второй день процесса отмены.В определенных ситуациях врачи могут прописать лекарство, которое поможет облегчить дискомфорт, возникающий при отказе от транквилизаторов. Программы лечения, специально разработанные для лиц, страдающих наркозависимостью, будут иметь необходимые ресурсы, чтобы помочь людям безопасно отказаться от этих веществ, и такая поддержка неоценима в процессе выздоровления.
Лечение и помощь транквилизаторами
При адекватной поддержке и при наличии необходимых ресурсов вы можете быть на пути к выздоровлению от зависимости от транквилизаторов.Если вы или ваш любимый человек боретесь с пристрастием к транквилизаторам, успокойтесь, зная, что вы не одиноки. Нет ничего более ценного, чем ваша жизнь, благополучие и покой, и вы заслуживаете свободы, которую испытываете помимо зависимости от наркотиков. Хотя может показаться болезненно трудным или невозможным избавиться от зависимости, надейтесь, зная, что выздоровление — это всегда достижимый вариант. Вам следует найти лечебные центры, которые работают с пристрастием к транквилизаторам. В конечном итоге вы сможете преодолеть эту зависимость, получив необходимую помощь.
Список литературы
[1]: Национальный институт злоупотребления наркотиками. «Наркотики, которыми обычно злоупотребляют». http://www.drugabuse.gov/publications/media-guide/commonly-abused-drugs
[2]: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. http://www.fda.gov/
[3]: Партнерство за Америку без наркотиков http://www.drugfree.org
Последнее обновление и рецензирование: Jacquelyn Ekern, MS, LPC, 15 апреля 2013 г.
Опубликовано на AddictionHope.com, Addiction Help
Как транквилизаторы работают и влияют на мозг?
Седативные средства и транквилизаторы — это лекарства, обладающие успокаивающим, расслабляющим действием.Они достигают этого, замедляя определенные функции организма, чтобы уменьшить беспокойство и улучшить сон. Врачи знают о плюсах и минусах транквилизаторов и не сразу назначают их без четкой клинической причины. Однако иногда эти лекарства необходимы, чтобы успокоить нервы и помочь людям уснуть, но как именно транквилизаторы действуют на мозг?
Транквилизаторы — это контролируемые вещества, что означает, что их производство и продажа регулируются DEA. Причина в том, что транквилизаторы могут вызывать привыкание.Принимать эти рецептурные лекарства в соответствии с предписаниями важно, но даже в этом случае у вас все же может развиться толерантность. Также возможно, что у вас могут возникнуть симптомы отмены, если вы попытаетесь бросить курить.
Зная, насколько сильными могут быть транквилизаторы и седативные средства, важно следовать рекомендациям врача и принимать эти лекарства только в крайнем случае. Некоторым людям очень хорошо подходят альтернативы, о которых мы также поговорим в этом посте.
Что такое транквилизаторы? Почему врачи их прописывают?Транквилизаторы действуют на вашу центральную нервную систему и мозг.Они замедляют мозговую деятельность и способствуют расслаблению и спокойствию. В частности, седативные средства производят нейромедиатор под названием ГАМК, который отвечает за замедление работы мозга. Однако они также могут вызывать у некоторых людей чувство эйфории, из-за чего могут вызывать привыкание.
Вот наиболее распространенные виды транквилизаторов, которые назначают врачи:
- Бензодиазепины, такие как ксанакс, ативан и валиум, используются для лечения тревоги, панических расстройств и нарушений сна.
- Барбитураты, такие как нембутал и люминал, используемые для анестезии.
- Антидепрессанты для регулирования нейрохимических веществ (серотонина) в головном мозге. Седативные антидепрессанты включают Элавил и Дезирел.
- Опиоиды и наркотики, такие как викодин, оксиконтин и перкоцет, используемые для лечения боли.
- Антипсихотические средства или нейролептики, изменяющие химические вещества в головном мозге. Эти препараты включают Сероквель, Абилифай и Риспердал.
Когда люди страдают от беспокойства, это обычно происходит из-за гиперактивности части их мозга (миндалины).Транквилизаторы угнетают центральную нервную систему и снижают избыточную мозговую активность, помогая людям вести более продуктивный день. Однако транквилизаторы прошли долгий путь. Сегодня они уже не такие, какими были когда-то.
Раньше врачи прописывали барбитураты для лечения тревожности и бессонницы. Молекулы барбитуратов проходят через мембраны клеток головного мозга и затем блокируют нервные сигналы. Это будет препятствовать производству и передаче химических нейротрансмиттеров между клетками, успокаивая мозг.
Однако врачи редко выписывают барбитураты из-за их способности вызывать привыкание. Новые бензодиазепиновые транквилизаторы воздействуют на определенные области мозга. Они производят желаемый успокаивающий эффект, но без всех нежелательных побочных эффектов, таких как седативный эффект, сонливость и увеличение веса.
Почему люди становятся зависимыми от транквилизаторов?Поскольку транквилизаторы воздействуют на рецепторы ГАМК в головном мозге, они могут заставить пользователей чувствовать себя «свободными» и «кайфовыми».Поведенческий эффект заключается в увеличении дозы препарата, чтобы получить больше тех же эффектов. Если препарат принимается из-за его эйфорического эффекта, его нужно все больше и больше, чтобы вызвать это чувство. Лекарства, которые стимулируют центры вознаграждения мозга, также предотвращают другие типы ощущений вознаграждения от таких вещей, как еда и секс.
Некоторые признаки и симптомы потенциальной зависимости от транквилизаторов:
- Принимать большие дозы, чем прописал врач
- Прием более частых доз, чем предписал врач
- Посещение нескольких врачей за таблетками
- Покупка таблеток у уличных торговцев
- Ложь или преуменьшение значения злоупотребления психоактивными веществами
- Использование таблеток в опасных ситуациях, например, вождение автомобиля
Большинство амбулаторных реабилитационных центров в Финиксе лечат пристрастие к транквилизаторам.Детокс — это первый шаг, который включает выведение токсинов из вашего тела. Отмена может быть неприятной, но если вы проводите детоксикацию в учреждении под медицинским наблюдением, с этими симптомами можно справиться. Общие симптомы отмены включают повышенное беспокойство, бессонницу, депрессию, дрожь и потоотделение.
Когда вы очиститесь, вы можете начинать терапию. Во время этой части комплексного амбулаторного лечения зависимости в Фениксе вы узнаете, как лучше справляться со своим беспокойством без наркотиков и алкоголя, разрешать конфликты с семьей и общаться с другими людьми, которые сталкиваются с аналогичными проблемами.Лечебные центры, такие как Continuum Recovery Center, предлагают комплексный уход, направленный на разум, тело и дух.
Комплексный подход к исцелению имеет решающее значение, поскольку многие люди с зависимостью также борются с психическими заболеваниями. Без лечения у вас будет повышенный риск рецидива. Устраняя любые психические расстройства, практикуя духовность и осознавая свою потребность в самолечении, у вас будет прочная основа для длительного выздоровления.
Есть ли более безопасные альтернативы седативным препаратам?Если вы боретесь с бессонницей или тревогой, поговорите со своим врачом об альтернативных способах лечения ваших симптомов.В тяжелых случаях вам может потребоваться более сильное лекарство, но существует множество натуральных средств, которые безопасны и эффективны. Например:
- Упражнение. Упражнения отвлекают ваше внимание от вещей, которые вас беспокоят. Он также снижает мышечное напряжение, помогая организму меньше беспокоиться.
- Прогрессивная мышечная релаксация (PMR) . Этот метод управления стрессом и тревогой работает на расслабление всех мышц тела, начиная с ног.
- Йога. Помимо физических преимуществ, йога также включает в себя медитацию, визуализацию и глубокое дыхание, чтобы дать разуму и телу ощущение спокойствия.
- Когнитивно-поведенческий тренинг. С помощью этого типа обучения клиенты записывают, исследуют и анализируют свои мысли и чувства, чтобы понять, что вызывает у них беспокойство.
Continuum в Фениксе предлагает полный комплекс услуг, который включает медикаментозное лечение (MAT), амбулаторную терапию и холистические методы лечения, такие как йога, медитация и консультации по питанию.Мы не только сможем вылечить вашу зависимость от транквилизаторов, но и раскроем корень вашего беспокойства, предложив полезные стратегии для борьбы с этими симптомами. Свяжитесь с нашим центром амбулаторного лечения в Фениксе, чтобы начать свой путь к исцелению.
Последствия злоупотребления транквилизаторами и зависимости
Существует множество транквилизаторов, которые могут быть прописаны, чтобы помочь человеку справиться со стрессом или улучшить сон, но нет ни одного из них, которые следует принимать в течение длительного времени.К сожалению, некоторые врачи не соблюдают это правило, а некоторые уступают пациентам, которые требуют продолжать получать свои рецепты. Кроме того, есть несколько недобросовестных врачей, которые просто видят, сколько денег они могут заработать, если раздают рецепты на транквилизаторы всем, кто их хочет.
Все три типа наркотиков, обычно включаемые в категорию транквилизаторов, вызывают привыкание:
барбитуратов
бензодиазепины
снотворных
Когда человек начинает злоупотреблять этими наркотиками, последствия можно увидеть не только в том, как они действуют, но и в качестве жизни человека. Транквилизаторы вызывают у человека эйфорию и могут снизить заторможенность. Человек, злоупотребляющий этими препаратами, может не заботиться о своей успеваемости, и поэтому учеба или производственная деятельность, скорее всего, пострадают. Также может ухудшиться внимание к потребностям детей или дома. Человек может также отказаться от занятий, которые раньше его интересовали, просто потому, что они находятся под действием успокоительных до такой степени, что теряют интерес.
В частности, чрезмерное употребление бензодиазепинов и привыкание к ним могут привести к некоторым проблемам, которые они призваны решить, если их прописали, например, к бессоннице и тревоге.Хроническое злоупотребление бензодиазепинами также может привести к анорексии — расстройству пищевого поведения, при котором человек отказывается есть достаточно.
При поиске последствий злоупотребления бензодиазепинами обратите внимание на спутанность сознания и головокружение. Иногда у человека, который не переносит эти препараты, могут возникнуть эти эффекты, когда они впервые начнут их употреблять. В этом случае ему следует немедленно обратиться к лечащему врачу.
Но поскольку последствия злоупотребления этими наркотиками включают затрудненное дыхание, кому и возможную смерть, важно помочь человеку, который стал зависимым от этой зависимости, в первый возможный момент.А поскольку любой из этих препаратов может вызвать сонливость, водить машину может быть опасно. Человек, пытающийся определить, наблюдают ли он за последствиями злоупотребления транквилизатором у любимого человека, должен отметить, были ли автомобильные аварии или несчастные случаи дома или на работе.
Чтобы избежать этих последствий, может потребоваться медицинская помощь
Поскольку все три класса транквилизаторов вызывают привыкание, вполне возможно, что человеку может потребоваться обратиться в службу реабилитации от наркозависимости, чтобы снова стать чистым и трезвым.В некоторых случаях человеку необходимо прекратить прием препарата, чтобы предотвратить опасные симптомы отмены. Это требует, чтобы перед реабилитацией от наркозависимости была проведена медицинская программа детоксикации. С некоторыми опасными для жизни симптомами может потребоваться лечение с помощью лекарств короткого действия, чтобы защитить здоровье и безопасность зависимого человека. Например, некоторые люди, отказывающиеся от бензодиазепинов, могут стать склонными к суициду, поэтому их необходимо очень тщательно контролировать. Судороги и делирий могут быть следствием отмены некоторых барбитуратов.
Пристрастие к транквилизаторам может отправить некоторых людей в Интернет с отрицательными результатами
Некоторые люди, которые пристрастились к транквилизаторам и которым трудно поддерживать их запасы, могут пойти в Интернет, чтобы заказать наркотики. Многие из этих организаций, поставляющих лекарства американским интернет-клиентам, сейчас находятся за границей из-за интенсивной работы по защите потребителей в США. Таким образом, контроль над эффективностью и качеством их лекарств отсутствует. Фактически, некоторые из тех людей, которые пытались получить транквилизаторы, к которым они пристрастились, на самом деле закончили приемом галоперидола, мощного антипсихотического препарата.Некоторым из этих людей потребовалось лечение возбуждения и седативный эффект, вызванный приемом этого более сильного препарата.
Зависимость оставляет человека уязвимым для опасных эффектов не только из-за самого наркотика, но и из-за необходимости постоянно иметь под рукой большее количество наркотика, чтобы удовлетворить тягу. Человеку, который в своей жизни полагается на транквилизаторы, возможно, придется обратиться к нескольким врачам, которые пропишут достаточно лекарств, чтобы справиться с его (или ее) растущей толерантностью к препарату. Если врач пациента не будет сотрудничать с увеличивающимся количеством рецептов, он может почувствовать необходимость прибегнуть к незаконным действиям, таким как подделка рецептов, покупка у врача или покупка лекарств в Интернете без рецепта.Таким образом, последствия злоупотребления транквилизаторами и зависимости могут выражаться в тюремном заключении.
Спасение человека от последствий злоупотребления транквилизаторами и зависимости
Пристрастие к транквилизаторам вредит здоровью, уму и духу человека. Как можно скорее, человек, страдающий зависимостью от бензодиазепинов, снотворных или барбитуратов, должен быть включен в программу реабилитации от наркозависимости с проведением компетентного медицинского обследования, чтобы определить, необходима ли медицинская детоксикация в качестве предварительного шага.
Программа реабилитации от наркозависимости и алкоголя «Нарконон» ежедневно помогает людям, попавшим в ловушку злоупотребления транквилизаторами, обезболивающими, рецептурными стимуляторами, алкоголем или уличными наркотиками. В среднем всего за восемь-десять недель можно научиться вести трезвую и продуктивную жизнь.
Одной из важнейших составляющих выздоровления от зависимости является программа Нарконон «Детоксикация новой жизни », основанная на сауне, которая позволяет каждому человеку избавиться от остатков наркотиков, оставшихся после злоупотребления наркотиками.Было показано, что эти остатки участвуют в туманном мышлении, нечетком восприятии, плохом настроении и тяге. Когда токсины уйдут, у вас больше шансов остаться трезвым, так как настроение обычно улучшается, а тяга снижается или даже во многих случаях устраняется.
Обратитесь в «Нарконон», чтобы узнать, как достигается трезвость.
Ресурсы:
Транквилизатор | наркотик | Britannica
Tranquilizer , также пишется Tranquillizer , лекарство, которое используется для уменьшения беспокойства, страха, напряжения, возбуждения и связанных состояний психического расстройства.Транквилизаторы делятся на два основных класса: большие и второстепенные. Основные транквилизаторы, также известные как нейролептики или нейролептики, называются так, потому что они используются для лечения основных состояний психических расстройств у шизофреников и других психотических пациентов. Напротив, второстепенные транквилизаторы, которые также известны как успокаивающие средства или анксиолитики, используются для лечения более легких состояний тревоги и напряжения у здоровых людей или людей с менее серьезными психическими расстройствами. Основные и второстепенные транквилизаторы имеют только внешнее сходство друг с другом, и тенденция заключалась в том, чтобы полностью отказаться от использования слова транквилизатор в отношении таких препаратов, хотя этот термин все еще широко используется.
Основные транквилизаторы очень избирательны в облегчении бреда, галлюцинаций и расстройства мышления у шизофреников и других психотических пациентов. Лекарства возвращают возбужденных, возбужденных и иррациональных пациентов в состояние рационального спокойствия и позволяют многим тяжелобольным людям, которые в противном случае были бы госпитализированы, жить дома и заниматься производительной работой. Основные транквилизаторы не лечат шизофрению, а просто подавляют ее симптомы, и их обычно назначают на длительной основе.Основными типами являются фенотиазины, тиоксантины, бутирофеноны, клозапин и алкалоиды раувольфии. Фенотиазины являются наиболее широко используемыми из них и включают лекарственный препарат хлорпромазин ( q.v. ). Считается, что они работают, блокируя нейромедиатор дофамин в головном мозге. Это приводит к уменьшению психотических симптомов, но также может приводить к таким нежелательным побочным эффектам, как тремор конечностей, ригидность, беспокойство и непроизвольные спазмы лицевых мышц, языка и губ.( См. Также фенотиазин .) Тиоксантины и бутирофеноны, главным из которых является галоперидол (галдол), подобны фенотиазинам. Другой препарат, клозапин, точный механизм действия которого остается неясным, облегчает симптомы шизофрении у некоторых пациентов, которым не помогают фенотиазины. Клозапин не обладает побочными эффектами фенотиазинов, но имеет тенденцию вызывать инфекционное заболевание, известное как агранулоцитоз. Алкалоиды раувольфии, такие как резерпин, больше не используются.
Подробнее по этой теме
Употребление наркотиков: транквилизаторы
Интуиция сыграла важную роль в открытии транквилизаторов (как и во всех областях медицины). Транквилизатор с …
Основными минорными транквилизаторами являются бензодиазепины, среди которых диазепам (валиум), хлордиазепоксид (либриум) и алпразолам (ксанакс).Эти препараты обладают успокаивающим действием и устраняют как физические, так и психологические эффекты тревоги или страха. Помимо лечения тревожных расстройств, они широко используются для снятия напряжения и беспокойства, возникающих в результате стрессовых обстоятельств повседневной жизни. По этой причине бензодиазепины являются одними из наиболее широко назначаемых лекарств в мире. Бензодиазепины работают за счет усиления действия нейромедиатора гамма-аминомасляной кислоты (ГАМК), который подавляет тревогу, уменьшая передачу определенных нервных импульсов в головном мозге.Бензодиазепины по своим побочным эффектам напоминают барбитураты: сонливость, сонливость, снижение активности и неустойчивость походки. Хотя они менее опасны, чем барбитураты, они могут вызывать физическую зависимость даже в умеренных дозах, и организм развивает к ним толерантность, что требует применения все более высоких доз. Таким образом, препараты предназначены для краткосрочного и среднесрочного применения. Другие, менее часто используемые минорные транквилизаторы включают мепробамат (Equanil, Miltown) и буспирон (BuSpar).
Насколько безопасны транквилизаторы?
Термин «транквилизатор» вводит в заблуждение.Это слово обычно используется в популярной культуре для описания седативных средств или веществ, которые вызывают седативный эффект или уменьшают беспокойство. Термин «транквилизатор» сегодня используется реже, поскольку он предполагает, что наркотики вызывают умиротворение, что является довольно расплывчатым и неточным описанием того, как они действуют.
Термин «транквилизатор» появился только в 1953 году, чтобы описать действие резерпина на животных. Сегодня мы бы более точно классифицировали резерпин как антигипертензивное средство, поскольку его цель — снизить высокое кровяное давление, а не вызвать спокойное состояние.
В наши дни, когда врачи использовали слово «транквилизатор», они, возможно, делали это, чтобы разделить препараты на одну из двух групп:
- Основные транквилизаторы обычно представляют собой антипсихотические препараты, используемые для лечения психотических проявлений шизофрении, биполярного расстройства и других расстройств настроения.
- Незначительные транквилизаторы обычно представляют собой анксиолитические препараты, используемые для уменьшения беспокойства.
Что такое минорные транквилизаторы
Когда люди говорят о транквилизаторах, они обычно имеют в виду, что они могут успокоить нервы, облегчить симптомы стресса или помочь уснуть.Эти типы препаратов широко классифицируются как анксиолитики. Иногда лекарства подразделяются на другие классы:
- Антидепрессанты способны лечить тревогу, регулируя нейрохимические вещества в головном мозге, особенно серотонин. Хотя лечение тревожности антидепрессантом может показаться нелогичным, эти агенты влияют на нейротрансмиттеры, участвующие в регуляции настроения и тревоги.
- Барбитураты когда-то широко применялись для лечения бессонницы и беспокойства.Сегодня они редко используются для этой цели из-за высокого риска злоупотребления и зависимости, а также из-за их узкого терапевтического индекса, дозы, необходимой для желаемого эффекта, и дозы, которая может привести к коме или смерти. Хотя они в значительной степени заменены бензодиазепинами, барбитураты иногда используются в качестве противосудорожного средства (для лечения судорог) или в качестве общего анестетика.
- Бензодиазепины назначаются для лечения беспокойства, бессонницы, судорог, мышечных спазмов, возбуждения, отмены алкоголя и панических атак.В США разрешено использовать не менее 15 бензодиазепинов, включая ативан (лоразепам), валиум (диазепам), клонопин (клоназепам) и ксанакс (алпразолам).
- Симпатолитики — это антигипертензивные препараты, которые воздействуют на симпатическую нервную систему организма (по сути, реакция «бей или беги»). Этот класс препаратов эффективен при лечении тревожных расстройств, таких как посттравматическое стрессовое расстройство (ПТСР).
Осознанное использование малых транквилизаторов
При правильном применении и под наблюдением квалифицированного врача незначительные транквилизаторы, такие как бензодиазепины, могут быть как эффективными, так и полезными.Хотя может показаться разумным предположить, что некоторые из этих препаратов «безопаснее», чем другие, все бензодиазепины могут вызвать зависимость и привыкание при неправильном применении.
На самом деле, поскольку такие препараты, как ксанакс или валиум, назначаются так часто, люди будут недооценивать свой потенциал зависимости по сравнению с более «опасными» препаратами, такими как оксиконтин (оксикодон) или викодин (гидрокодон).
Незначительные транквилизаторы обычно принимаются в течение короткого времени. Чрезмерное употребление также может вызвать побочные эффекты, которые приводят к ухудшению симптомов, в том числе:
- Перемешивание
- Агрессия
- Путаница
- Депрессия
- Головокружение
- Усталость
- Вялость
- Головные боли
- Несогласованность
- Потеря памяти
- Паранойя
- Невнятная речь
- Суицидальные мысли
Если вы или ваш близкий человек испытываете симптомы зависимости, поговорите со своим врачом о вариантах лечения.«Холодная индейка» обычно не лучшая идея из-за потенциальных симптомов абстиненции, иногда тяжелых. Некоторые планы медицинского страхования сегодня обеспечивают частичное или полное покрытие лечения от зависимости.
.
