Врачам больницы Кончаловского удалось спасти маму и малышку при опасной патологии беременности
В зеленоградском перинатальном центре пациентке помогли успешно выносить беременность и родить здорового ребенка.
Ольга Власова узнала о своей третьей беременности уже будучи счастливой мамой двоих замечательных девочек. Вторую дочь она родила путем кесарева сечения, и в этот раз все было сложно с самого начала. Плацента располагалась в области рубца, оставшегося после предыдущей операции. Врачи провели все необходимые исследования, УЗИ с допплерометрией, МРТ рубца, и обнаружили центральное предлежание плаценты и врастание ее в рубец с образованием большой маточной грыжи.
По результатам обследования был собран консилиум в составе всех необходимых специалистов перинатального центра и ГКБ им. М.П. Кончаловского. Определили тактику ведения пациентки, сроки родоразрешения и мультидисциплинарную команду врачей, которая круглосуточно должна была быть готовой к экстренным родам.
– С 29 недель Ольга находилась в отделении патологии беременности под наблюдением наших врачей. Врастание плаценты – это очень коварное осложнение, которое несет угрозу не только здоровью ребенка, но и жизни матери. Оно чревато массивными кровотечениями, при которых объем кровопотери может достигать 5-7 литров, – рассказывает главный врач ГКБ им. М.П. Кончаловского Олег Гриднев. – Кстати, за рубежом проблему вросшей плаценты решают радикально, в 90% случаев после кесарева сечения матку удаляют. В России же всеми силами стремятся сохранить репродуктивную функцию женщины. И мы в перинатальном центре нашей клиники создали все условия для успешного проведения сложных, высокотехнологичных, симультантных операций при опасных патологиях беременности.
В операционном блоке родового отделения установлена рентгенхирургическая передвижная система, которая используется для проведения интраоперационного рентгеноконтроля при
эндоваскулярных вмешательствах. Она позволяет получать качественное изображение при минимальной дозовой нагрузке. Также оперблок оснащен аппаратом для реинфузии крови. Эндоваскулярные хирурги Регионального сосудистого центра ГКБ им. М.П. Кончаловского входят в состав операционной бригады и в кратчайшие сроки выполняют пациенткам эмболизацию маточных артерий, используя авторский метод трансрадиального доступа.
Она позволяет получать качественное изображение при минимальной дозовой нагрузке. Также оперблок оснащен аппаратом для реинфузии крови. Эндоваскулярные хирурги Регионального сосудистого центра ГКБ им. М.П. Кончаловского входят в состав операционной бригады и в кратчайшие сроки выполняют пациенткам эмболизацию маточных артерий, используя авторский метод трансрадиального доступа.
Беременность Ольги сохранили до 36 недель. И это замечательный результат. Такого успеха удалось достичь только благодаря постоянному контролю врачей, дисциплинированности пациентки и поддержке ее семьи.
– Врачи сразу мне все рассказали. Удивительно, но я не испугалась за себя ни капельки. За дочку, конечно, переживала сильно. Я понимала, что она родится маленькой, поскольку изначально приняли решение делать кесарево в 34 недели, но потом мы решили протянуть еще две недельки, и вот у нас все получилось, –
В плановом порядке была проведена многоэтапная органосохраняющая операция: донное кесарево сечение, эмболизация сосудов матки, пластика матки после удаления вросшей плаценты, реинфузия аутокрови аппаратом Сell-Saver.
Четко сработала команда специалистов: оперирующие акушеры-гинекологи (хирург – заведующая отделением патологии беременности И.В. Мартынова, ассистенты И.Ю. Мельников, Н.Н. Беликова), анестезиологи-реаниматологи (заместитель главного врача по реанимационной помощи Б.Г. Муслимов, и.о. заведующей отделением анестезиологии и реанимации перинатального центра Т.Б. Личковаха), эндоваскулярный хирург – заведующий отделением рентгенэндоваскулярных диагностики и лечения И.Г. Ситько, врач-уролог А.С. Соболев, заведующая отделением трансфузиологии В.В. Данилец, врачи акушеры-гинекологи В.В. Новикова, А.Ю. Липатов.
Применение высоких технологий во время операции позволило сохранить репродуктивную функцию, сократить объём кровопотери до 2000 мл. Пациентке во время операции возвращали ее собственную кровь из операционной раны, донорская кровь не потребовалась.
Ольга отказалась от общего наркоза, согласилась только на эпидуральную анестезию, чтобы максимально сократить излишнее воздействие препаратов на здоровье малышки. Во время операции она находилась в сознании, правда, толком ничего не помнит, все было как в тумане. Новорожденная Дашенька весила 2790 грамм при росте 48 см. Ее сразу взяли под наблюдение педиатры-неонатологи. Несколько дней малышка провела в детской реанимации, а затем была переведена в отделение патологии новорожденных и недоношенных детей.
Во время операции она находилась в сознании, правда, толком ничего не помнит, все было как в тумане. Новорожденная Дашенька весила 2790 грамм при росте 48 см. Ее сразу взяли под наблюдение педиатры-неонатологи. Несколько дней малышка провела в детской реанимации, а затем была переведена в отделение патологии новорожденных и недоношенных детей.
Ольга тем временем проходила восстановительное лечение в реанимации, затем в послеродовом акушерском отделении. Спустя трое суток смогла навещать доченьку, а еще через несколько дней они уже не расставались. Мама и малышка чувствуют себя хорошо.
Городская клиническая больница имени М. П. Кончаловского в Зеленограде – это крупный лечебно-оздоровительный комплекс, оснащенный современным диагностическим и лечебным оборудованием. Клиника объединяет несколько подразделений: стационар, дневной стационар, поликлинику, женскую консультацию и родильный дом.
Расположение плаценты: что нужно знать
Беременность — одновременно и самый счастливый, и самый сложный период для женщины.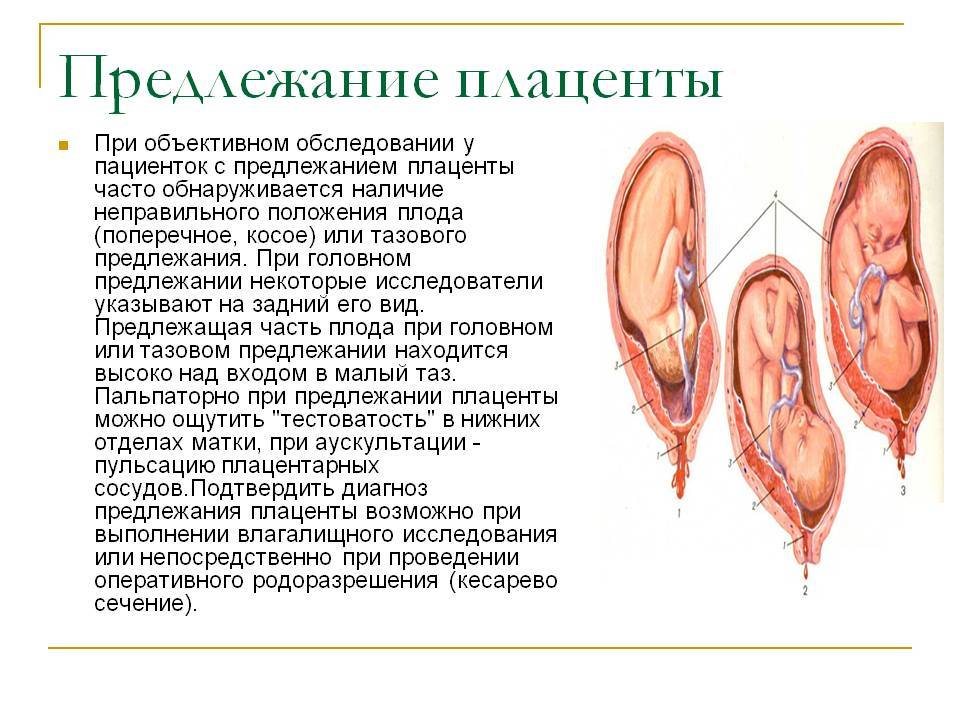 И часть этих сложностей связана больше даже не с изменениями организма и психики женщины, сколько с множеством рисков неправильного развития плода.
И часть этих сложностей связана больше даже не с изменениями организма и психики женщины, сколько с множеством рисков неправильного развития плода.
Некоторые женщины даже не задумываются, сколько факторов могут повлиять и на неправильное расположение плода, и на его рост, и на организменные функции самой будущей матери. Часть из этих возможных факторов напрямую связана с образом жизни беременной женщины. Но большая часть всё же связана с рисками, которые нам не подвластны — в этом случае просто важно тогда знать, что может произойти, и быть готовой ко всему. В этой статье мы расскажем о расположении плаценты.
Плацента — это орган, который растёт в матке во время беременности, чтобы снабжать плод кислородом и питательными веществами. Этот орган крепится к матке, и его расположение, грубо говоря, можно разделить на четыре вида:
- заднее (в задней части матки),
- переднее (в передней части),
- фундальное (в верхней части матки)

Читайте также: Задержка отделения плаценты
Виды расположения плаценты
Крепление к задней части матки
является самым «оптимальным» расположением. Если смотреть схематически, то плацента в этом случае располагается ближе к спине.
Чем такое расположение «выгодно»?
- Во-первых, именно «спинная» часть матки не подвергается сильному растяжению, в отличие от передней части матки. Это обеспечивает плаценту неподвижностью, то есть никакому сильному механическому воздействию.
- Во-вторых, такое расположение снижает риск преждевременной отслойки.
- В-третьих, при заднем креплении довольно низок риск возможного предлежания плаценты — явления, когда плацента уходит вниз, практически к родовым путям.
То есть если у вас заднее крепление плаценты, то у вас самый пониженный риск каких-то осложнений при родах.
Низко лежащее расположение плаценты
таит в себе уже опасность.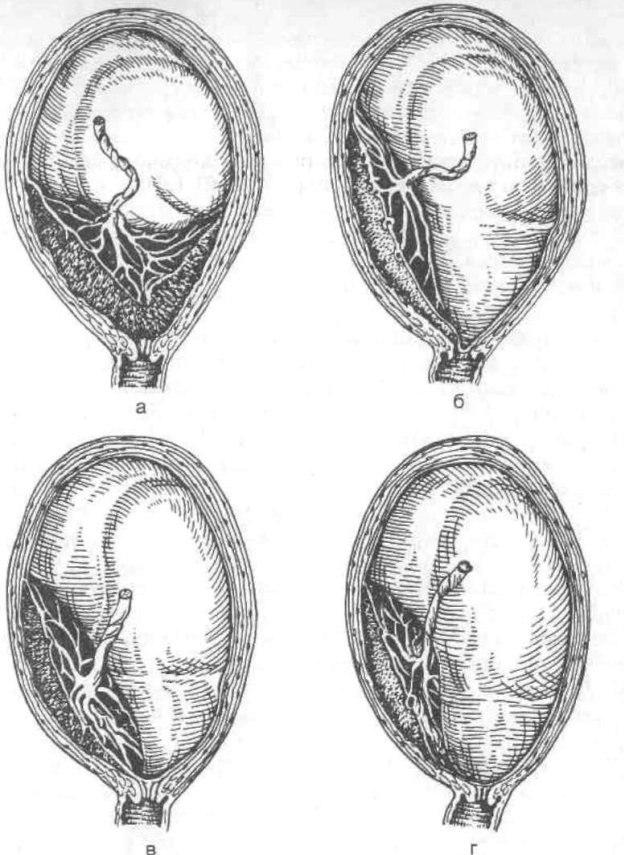 Чем же?
Чем же?
Такое расположение встречается у 10% женщин на ранних сроках беременности. Но плацента — довольно «подвижный» орган, и она может и опускать по стенкам матки, и подниматься. Поэтому часть (около 9) из этих 10% могут в дальнейшем не волноваться. Одному же проценту следует обеспокоиться.
- Во-первых, нижнее крепление может предполагать полное перекрытие внутреннего зева. В этом случае самостоятельные роды невозможны. Есть также вероятность, что при возможном кровотечении, произойдёт гибель плода или даже матери. Невозможны самостоятельные роды и велик риск летального исхода и при частичном перекрытии родового канала.
- Во-вторых, если даже зев не закрыт, то при родах врачам всё равно придётся быть крайне внимательным
В 1% могут попасть те, кто имел операции на матке, имеет
- деформации этого органа,
- гормональные сбои,
- ранее имели сложные роды,
- беременны двумя и более детьми.

Но точного фактора такого крепления — нет.
Фундальное расположение
Ещё одно расположение — фундальное, предполагающее расположение в верхней части матки.
Следует отметить, что этот вид не считается отдельным — переднее и заднее расположение предполагают и фундальное. То есть в этих двух видах плацента крепится в верхних зонах, различие лишь в том, ближе ли к спине, или к животу.
Но в любом случае, верхнее расположение — уже плюс, поскольку родовой канал не будет перекрыт.
Переднее
И последнее расположение — переднее.
Хотя плацента в этом случае и находится в верхних зонах. Такое крепление также чревато возможными опасностями, хотя сейчас врачи причисляют такое расположение к норме.
Чем такое крепление может быть опасно?
В этом случае плацента будет активно растягиваться вместе с маткой. Проблема состоит в том, что изначально плацента не предполагает растягивание — она не эластичный орган. Поэтому растягивание может привести к нарушению функционирования органа и нарушению доставки нужных веществ и кислорода плоду. А уже это может привести к гестозу.
Поэтому растягивание может привести к нарушению функционирования органа и нарушению доставки нужных веществ и кислорода плоду. А уже это может привести к гестозу.
Гестоз — это осложнение протекающей беременности. Сначала этот диагноз предполагает сильные отёки, потом нарушение в работе почек, в обмене веществ, повышенное давление, затем судороги и даже кому.
Но следует отметить, что нет точных причин, вызывающих эту патологию. Проблема с плацентой предполагает повышенный риск, но может и не приводить к этому серьёзному заболеванию.
Также при переднем расположение повышены риски отслойки плаценты и внутриутробной смерти плода.
То есть самым лучшим расположением является заднее, потом идёт переднее и уже затем нижнее (верхнее не считаем за самостоятельный вид).
Но поскольку плацента может перемещаться, то точное расположение органа перед родами дадут лишь обследования. Но и до контрольного УЗИ следует обратиться к врачу при следующих симптомах: вагинальное кровотечение, сильная боль в спине или в животе, снижение подвижности плода, твёрдость живота на уровне матки.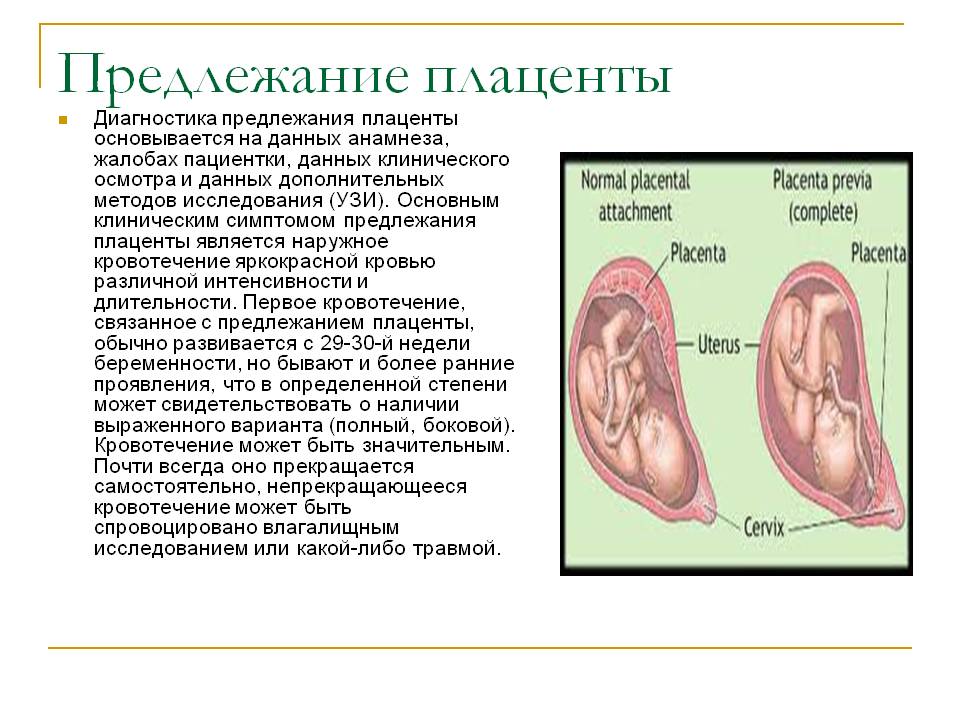 Всё это симптомы нижнего расположения или осложнений при переднем креплении.
Всё это симптомы нижнего расположения или осложнений при переднем креплении.
Следует также помнить, что кровотечение характерно в основном для нижнего крепления. В этом случае кровь может вызвать даже простой смех, кашель или наклон.
Поэтому будьте осторожны. Ничто вас не защищает полностью от нежеланного расположения плаценты, и даже если изначально всё было хорошо, то это не значит, что плацента не «упадёт» в последние месяцы. Поэтому будьте бдительны к своим ощущениям и не пропускайте запланированные процедуры УЗИ.
Отказ от ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Для получения дополнительной информации всегда консультируйтесь со специалистом или вашим лечащим врачом.
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google, либо Яндекс.Дзен
Быстрые новости в Telegram-канале Правды. Ру. Не забудьте подписаться, чтоб быть в курсе событий.
Ру. Не забудьте подписаться, чтоб быть в курсе событий.
Расположение Плаценты | Предлежание Плаценты и Какие Расположения
Куратор:
Предлежание плаценты | Huggies Uzbekistan
Это состояние, когда часть или вся плацента располагается поперек шейки матки, а не прикрепляется выше к стенке матки. При предлежании плаценты, плацента находится буквально “перед » головой ребенка. Это означает, что плацента блокирует «выход» ребенка из матки матери, создавая барьер, который ребенок не может преодолеть. Предлежание плаценты приходится приблизительно на каждую 200 беременность.
Первый признак того, что у матери может быть предлежание плаценты — это вагинальное кровотечение при отсутствии болезненности чаще всего на сроке около 30 недель беременности, хотя иногда оно происходит раньше. Часто предлежание плаценты диагностируют во время УЗИ, еще до того, как у самой матери появляются какие-либо симптомы.
Несмотря на то, что на ранних сроках беременности плацента обычно прикрепляется достаточно низко в матке, по мере развития беременности и расширения матки плацента начинает двигаться вверх.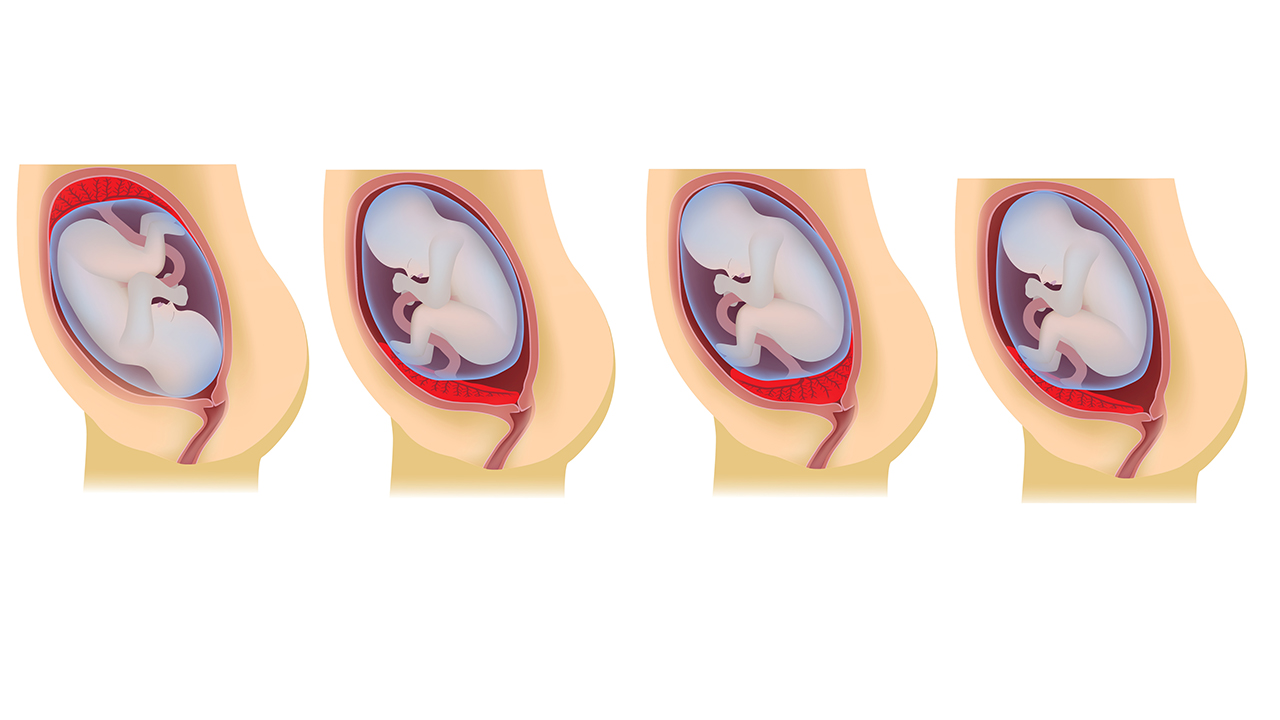 Как правило, даже если у матери диагностировано предлежание плаценты, до третьего триместра никаких проблем не возникает.
Как правило, даже если у матери диагностировано предлежание плаценты, до третьего триместра никаких проблем не возникает.
Нижняя часть матки истончается и растягивается для того, чтобы уместить развивающегося ребенка. Но когда происходит данное растяжение и истончение, может произойти смещение части плаценты. Вот почему иногда бывает трудно определить, присутствует ли у матери предлежание плаценты или она действительно сместилась от стенки матки.
Всегда ли последствия печальны?
Предлежание плаценты бывает частичным или полным. Если оно частичное и лишь нижний край покрывает шейку матки, то иногда остается место для того, чтобы голова ребенка прошла. Это значит, что естественные роды все же возможны. Однако если плацента покрывает всю шейку матки, то единственным вариантом родоразрешения является кесарево сечение.
Когда предлежание плаценты является полным, существует значительная вероятность того, что у матери произойдет выраженное кровотечение до или после родов. По существу, чем ближе плацента находится к шейке матки, тем выше шанс, что произойдет кровотечение. Плацента — это орган большого размера, который наполнен кровью и покрыт крупными сосудами. Если он не будет прочно прикреплен к стенке матки и не будет герметичен приток крови, неизбежно произойдет ее потеря в тех областях, где соединение не является соответствующим.
По существу, чем ближе плацента находится к шейке матки, тем выше шанс, что произойдет кровотечение. Плацента — это орган большого размера, который наполнен кровью и покрыт крупными сосудами. Если он не будет прочно прикреплен к стенке матки и не будет герметичен приток крови, неизбежно произойдет ее потеря в тех областях, где соединение не является соответствующим.
Почему так происходит?
Точная причина неизвестна. На ранних сроках беременности плацента прикрепляется к матке для того, чтобы снабжать ребенка кислородом и питательными веществами. У большинства женщин плацента крепится в соответствующих местах и никаких проблем не возникает. Предлежание плаценты чаще всего встречается у:
- Женщин, у которых уже была беременность в прошлом
- Женщин, перенесших операцию на матке, например выскабливание и кесарево сечение.
- Женщин старшего возраста
- В случает многоплодной беременности, когда в матке мало места
- Женщин, которые курят
- Женщин, у которых имеются патологии с плацентой
Как я узнаю, есть ли у меня предлежание плаценты?
Вы не узнаете об этом, если вам не скажут во время УЗИ по причине беременности. Одной из целей гестационного УЗИ является определение положения и размеров плаценты. Вам могут сказать, что у вас низко расположена плацента или имеется предлежание, и в таком случае ваше состояние будут тщательно контролировать. Для того, чтобы оценивать перемещается ли плацента вверх по мере расширения матки рекомендуется проводить УЗИ. Признаки предлежания плаценты:
Одной из целей гестационного УЗИ является определение положения и размеров плаценты. Вам могут сказать, что у вас низко расположена плацента или имеется предлежание, и в таком случае ваше состояние будут тщательно контролировать. Для того, чтобы оценивать перемещается ли плацента вверх по мере расширения матки рекомендуется проводить УЗИ. Признаки предлежания плаценты:
- Кровотечение из влагалища ярко-красного цвета. Обычно оно безболезненно и кровь выглядит свежей.
- Предлежание может быть ягодичным (ягодицы располагаются на месте головы) или поперечным (поперек матки). Это происходит потому, что пространство в утробе, где обычно лежит ребенок, занимает плацента. Когда ваша акушерка или врач исследуют ваш живот, они заметят положение ребенка.
Если у вас ранее было предлежание плаценты, вам необходимо проявлять особую бдительность.
Каковы риски предлежания плаценты?
Для матери:
- Чрезмерное кровотечение, которое трудно контролировать
- Изменение в планировании способа родоразрешения, т.
 е. единственным вариантом является кесарево сечение
е. единственным вариантом является кесарево сечение - Преждевременные роды и связанные с ними риски
- В крайних случаях может потребоваться гистерэктомия, если плацента не отделяется от слизистой оболочки матки
- Шок от потери крови
Для ребенка:
- Преждевременное рождение и связанные с ними риски
- Потеря достаточного количества кислорода при потенциальном повреждении головного мозга и возможности смертельного исхода
- Кровопотеря и возникающая в результате анемия у ребенка
Какое лечение?
Помимо наблюдения и ожидания особенного лечения нет. Если у матери нет кровотечения, то и специальное лечение не потребуется. Если оно происходит, то необходим постельный режим и тщательный контроль. Рекомендуется воздерживаться от секса во время эпизодов кровотечения. Лучше всего избегать любой травмы шейки матки. Точно так же не рекомендуется любая деятельность, которая может вызвать сокращение матки, например стимуляция сосков или оргазм.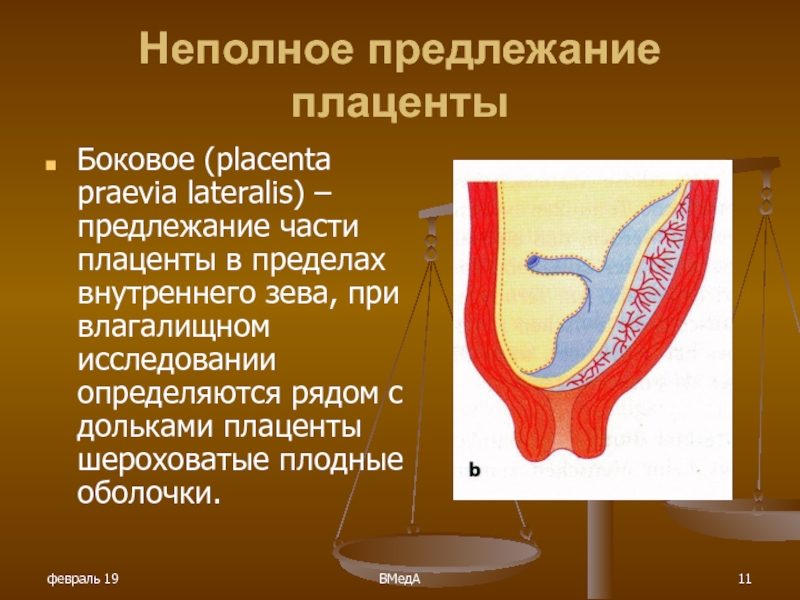
Существует ли возможность родить естественным путем?
У некоторых матерей кровотечение носит незначительный характер или вовсе отсутствует, даже если присутствует предлежание плаценты. Однако, все еще может присутствовать необходимость кесарева сечения. Плацента может сместиться и мешать проходу головы и тела ребенка в утробу матери. Это потенциально может привести к возникновению проблем, связанных с препятствованием родоразрешению или неспособностью появиться на свет.
В тех случаях, если кровотечение носит выраженный характер:
- Мать необходимо госпитализировать для тщательного наблюдения
- Матери может потребоваться переливание крови, чтобы восполнить объем циркулирующей крови
- Возможно, ей потребуется провести исследование состава крови, чтобы убедиться, что у нее нет никаких проблем со временем свертывания
- Может понадобиться инъекция антирезусного иммуноглобулина, если у женщины кровь с отрицательным резус-фактором
- Состояние ребенка следует контролировать при помощи скальпового электрода, который устанавливается во время родов или кардиотокографа.

Варианты лечения разработаны таким образом, чтобы максимально увеличить количество времени, которое ребенок проводит в утробе матери, не подвергая риску безопасность матери или ребенка. Как правило, роды путем кесарева сечения проводят на 37 неделе беременности, если у матери имеется предлежание плаценты. Это означает, что ребенок достаточно созрел, чтобы дышать самостоятельно, и его рождение не будет настолько преждевременным, чтобы у него появились проблемы со здоровьем.
Помните:
Любое кровотечение во время беременности необходимо исследовать. Даже если вам поставили диагноз «предлежание плаценты», не думайте, что это является причиной кровотечения. Проконсультируйтесь с вашим местным роддомом, акушеркой или акушером.
Тазовое предлежание: опасно ли это?
Приблизительно на 28 неделе врач сообщает женщине, в
каком состоянии находится плод. Предлежащей частью считается так часть плода,
которая будет прокладывать дорогу через родовые пути. Голова ребенка, как
наиболее большая часть тела, труднее всего появляется на свет, как только
голова пройдет, появление туловища и конечностей пройдет незаметно и легко.
Голова ребенка, как
наиболее большая часть тела, труднее всего появляется на свет, как только
голова пройдет, появление туловища и конечностей пройдет незаметно и легко.
Продольное положение головкой вниз (головное предлежание) является наиболее благоприятным. Иногда малыш занимает в матке поперечное положение (плечиками), а иногда в нижнем сегменте матки прощупываются ножки плода или ягодицы (тазовое предлежание)
Если врач в 28 недель сообщил женщине о тазовом предлежании, это не означает, что оно сохранится до родов. До 36 недель в любой день положение ребенка может измениться. Существует комплекс упражнений, которые помогут ребенку перевернуться.
Виды тазового предлежания
Ягодичное предлежание
Различают смешанное и чисто ягодичное предлежание. При
смешанном предлежании ребенок лежит ягодицами вниз с ножками, согнутыми в коленных
и тазобедренных суставов. При чисто ягодичном предлежании к входу в малый таз
направлены только ягодицы плода, а ножки вытянуты вдоль туловища.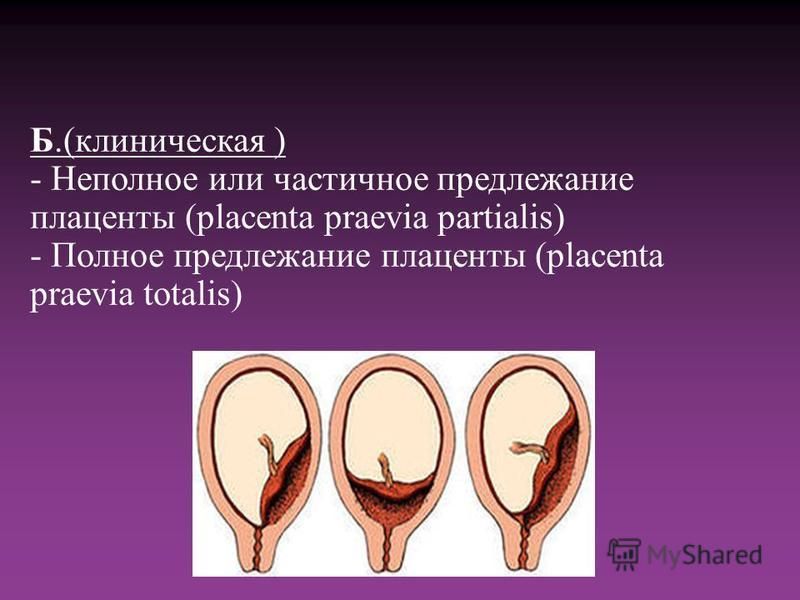
Ножное предлежание
Наблюдают коленное, неполное и полное ножное предлежание. При полном предлежании внизу находятся обе ножки, немного разогнутые в коленных и тазобедренных суставах. При неполном предлежании одна ножка малыша согнута в тазобедренном суставе, другая разогнута в коленном и тазобедренном суставах. При коленном предлежании у входа в малый таз находятся согнутые колени плода.
По статистике тазовое предлежание плода наблюдают у 3-5% беременных женщин. Чаще всего встречается ягодичное предлежание, реже смешанные ягодичные и ножные предлежания.
Причины возникновения тазового предлежания
Основная причина тазового предлежания – снижение тонуса матки, это приводит к уменьшению способности матки сокращаться и скорректировать положение плода. К основным факторам риска относятся:
Маловодие и различные аномалии развития матки
ограничивают подвижность плода, и он не может повернуться в конце
беременности головкой вниз.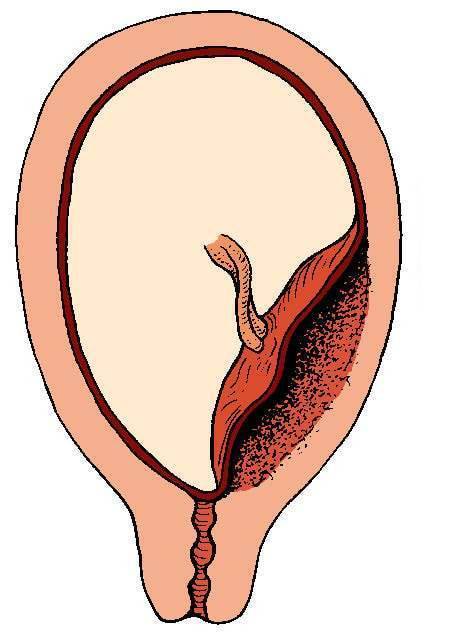
При многоводии и недоношенной беременности плод имеет повышенную подвижность. Это не дает ребенку возможности зафиксироваться в нужном положении в нужное время.
Опухоли в нижнем отделе матки, узкий таз и другие факторы, препятствуют становлению головного предлежания плода.
Диагностика
Обычно диагностика не вызывает особых трудностей. Врач на приеме прощупает, какая часть тела находится на входе в малый таз. Подтвердить или опровергнуть ситуацию поможет УЗИ. Сердце плода при тазовом предлежании обычно можно услышать на уровне пупка или чуть выше.
На УЗИ можно будет определить вид тазового предлежания, размеры плода, установить местоположение плаценты, выявить аномалии в развитии.
Если выявлено тазовое предлежание важно выяснить, нет ли патологии пуповины, в каком состоянии
находится маточно-плацентарный кровоток. Используются следующие виды
диагностики: амниоскопия и допплерометрия.
Амниоскопия применяется только в том случае, если состоянию плода что-то угрожает (при переношенной беременности, при гипоксии).
Упражнения для перевода в головное предлежание
С 32 недели беременности врач порекомендует комплекс упражнений, благодаря которым плод может изменить свое положение.
1. Лечь на бок, на тот бок, куда смещена головка. На одном боку лежать около восьми минут, затем повернуться и на другой бок. Упражнение выполняется 3 раза в день. Ночью спать нужно на боку, где находится смещенная головка.
2. Дважды в день на голодный желудок нужно ложиться на спину, подложив что-то под поясницу. Таз должен быть приподнят выше головы на 25 сантиметров. Так нужно оставаться до пятнадцати минут. Головка ребенка в этом положении упирается в дно матки, и ребенок может повернуться головкой вниз.
Считается, что эффективность от данных упражнений составляет около 75%.
Если тазовое предлежание сохранилось на момент родов,
врачи будут принимать решение о выборе способа родоразрешения. Чаще всего это
операция кесарева сечения. Но естественное родоразрешение тоже возможно под
пристальным наблюдением врача.
Чаще всего это
операция кесарева сечения. Но естественное родоразрешение тоже возможно под
пристальным наблюдением врача.
Госпитализация в отделение патологии беременных (беременность с высоким риском)
Эклампсия, преждевременные роды и многое другое – причины для немедленной госпитализации и последующего наблюдения под медицинским контролем ,беременных. Беременность — это радостное ожидание предстоящего счастья материнства, но следуют учитывать, что по разным причинам, могут возникать осложнения, которые требуют усиленного медицинского наблюдения жизненных показателей матери и плода. И надо знать, что своевременное вмешательство специалистов максимально уменьшают потенциальные риски для здоровья беременных и их будущих детей. Именно поэтому в медицинском центре «Каплан» было открыто специализированное отделение патологии беременных, рассчитанное на 12 коек. Многопрофильный персонал, а это врачи, медсестры, социальные работники, диетологи, психологи, круглосуточно находится в распоряжении будущих матерей для оказания как медицинской помощи, так и психологической, делая максимально комфортным пребывание в отделении.
Наиболее распространенные причины госпитализации:
Преждевременные роды: схватки начинаются до срока в 37 недель, когда системы жизнедеятельности плода до конца не сформированы для самостоятельного функционирования вне тела матери. Признаки: судороги в нижней части живота, похожие на те, которые присуще менструальному циклу, давление или боль в паховой и тазовой областях, тупая, ноющая боль в нижней части спины, желудочные колики, диарея, увеличение количества и изменение цвета выделений из влагалища, кровотечение.
Госпитализируют в случае преждевременных родов по решению врача. Лечение: инфузия, введение стероидов для летаргии плода (в случае преждевременных родов), медикаментозная поддержка для остановки схваток.
Беременные при поступлении в отделение, сдают анализы крови, мочи и цервикальный мазок на наличие инфекций, и находятся под круглосуточным мониторингом специалистов отделения.
Подтекание околоплодных вод
Излитие околоплодных вод – один из основных признаков начала родовой деятельности. Они защищают плод от инфекций, выполняют питательную функцию, снижают давление на стенки матки. Целостность плодных оболочек может быть нарушена и воды начинают подтекать задолго до предполагаемой даты родов. Основная причина – инфекция (амниотическая флюидная, вагинальная, цервикальная). При отхождении вод на ранних сроках (до 37 недели) существует высокий риск прерывания беременности. Поэтому необходима срочная акушерская помощь для принятия решения – либо стимулируется начало родовой деятельности, либо кесарево сечение, либо госпитализация под тщательным наблюдением врачей за состоянием плода, прием медикаментов (антибиотики) для снижения риска начала преждевременных родов.
Они защищают плод от инфекций, выполняют питательную функцию, снижают давление на стенки матки. Целостность плодных оболочек может быть нарушена и воды начинают подтекать задолго до предполагаемой даты родов. Основная причина – инфекция (амниотическая флюидная, вагинальная, цервикальная). При отхождении вод на ранних сроках (до 37 недели) существует высокий риск прерывания беременности. Поэтому необходима срочная акушерская помощь для принятия решения – либо стимулируется начало родовой деятельности, либо кесарево сечение, либо госпитализация под тщательным наблюдением врачей за состоянием плода, прием медикаментов (антибиотики) для снижения риска начала преждевременных родов.
Преэклампсия и эклампсия
Преэклампсия (тяжелая степень осложнения здоровья беременных) развивается во второй половине беременности и проявляется артериальной гипертонией в сочетании с поражением печени , почек, неврологическими и гематологическими нарушениями . Первыми признаками заболевания бывают быстро нарастающие отеки (особенно лица и кистей) и повышение артериального давления, головная боль, дисфункция печени и почек, помутнение зрения и т. д. Преэклампсия служит показанием к госпитализации, поскольку тяжесть заболевания может быстро нарастать — вплоть до эклампсии и других серьезных осложнений. При доношенной беременности проводят родоразрешение (кесарево сечение), на более ранних сроках – госпитализируют. В любом случае, при первых вышеперечисленных признаках, необходимо срочно обратиться к врачу.
д. Преэклампсия служит показанием к госпитализации, поскольку тяжесть заболевания может быстро нарастать — вплоть до эклампсии и других серьезных осложнений. При доношенной беременности проводят родоразрешение (кесарево сечение), на более ранних сроках – госпитализируют. В любом случае, при первых вышеперечисленных признаках, необходимо срочно обратиться к врачу.
Эклампсия – наиболее тяжелая форма преэклампсии с судорогами, потерей сознания, развитием постэклампсической комы. Опасность эклампсии заключается в высокой вероятности тяжелых осложнений у беременной: кровоизлияния в мозг, отека легких, преждевременной отслойки плаценты, почечной и печеночной недостаточности, а также гибели плода, поэтому при эклампсии показано скорейшее родоразрешение беременной.
Кровотечение во время беременности
Кровотечение в начале беременности наблюдается у примерно 20% женщин. Это указывает на самопроизвольный выкидыш, внематочную беременность, резус-конфликт, предлежание плаценты и т. д. Кровотечение развивается как на фоне физиологических изменений в организме женщины, так и вследствие формирования определенной акушерской патологии. На ранних этапах у половины женщин наблюдается незначительное отделение крови вследствие имплантации плодного яйца в маточной полости, а также при недостатке прогестерона в организме. Наиболее частая причина патологических кровотечений при беременности в первом триместре – самопроизвольный выкидыш.
д. Кровотечение развивается как на фоне физиологических изменений в организме женщины, так и вследствие формирования определенной акушерской патологии. На ранних этапах у половины женщин наблюдается незначительное отделение крови вследствие имплантации плодного яйца в маточной полости, а также при недостатке прогестерона в организме. Наиболее частая причина патологических кровотечений при беременности в первом триместре – самопроизвольный выкидыш.
Кровотечения при беременности во втором триместре диагностируют намного реже и говорят о развитии патологии вынашивания. Наиболее частая причина – предлежание плаценты. Она полностью или частично перекрывает маточный зев, при этом из-за высокой нагрузки на нижний сегмент происходят микроразрывы плаценты, что и вызывает подобный признак.
Реже кровотечение при беременности в третьем триместре обусловлено преждевременной отслойкой нормально расположенной плаценты. В данной ситуации присутствует высокая угроза для жизни плода. Опасность заключается еще и в том, что изначально развивается внутреннее кровотечение при беременности или формирование гематомы, и только потом кровь изливается наружу.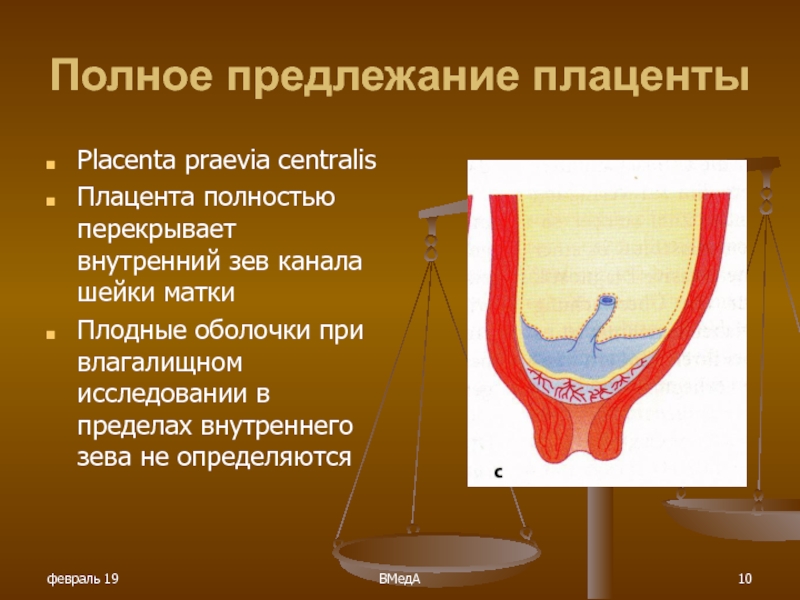 Самой редкой, но наиболее опасной для жизни матери и ребенка причиной развития данного симптома является разрыв матки.
Самой редкой, но наиболее опасной для жизни матери и ребенка причиной развития данного симптома является разрыв матки.
Поэтому в случае изменения характера цервикальных выделений необходимо прийти в родильное отделение для постановки диагноза. Важно подчеркнуть, что даже если кровотечение прекращается, иногда рекомендуется пройти диагностику, чтобы прояснить картину течения беременности и предотвратить возникновение осложнений.
Инфекции мочевыводящих путей
Во время беременности риск получить инфекцию мочеполовой системы увеличивается в основном из-за роста матки и гормональных изменений в организме. Инфекция мочевыводящих путей во время беременности требует лечения и наблюдения, чтобы избежать осложнений для здоровья матери и плода. Признаки инфицирования: жжение вовремя и увеличение частоты мочеиспускания, лихорадка, боль в пояснице, ощущение неполного опорожнения мочевого пузыря. Серьезность заболевания заключается в осложнении функции почек и распространение инфекции в крови, а также в особо тяжелых случаях может привести к преждевременным родам или к гибели плода.
Госпитализация будет проводиться в случае обнаружения в моче бактерий, устойчивых к пероральным антибиотикам, подозрения на восходящую инфекцию к верхнему отделу мочевого тракта, высокой температуры.
Многоплодная беременность
Когда женщина вынашивает два или более плода – риск осложнений многократно возрастает. Причины для госпитализации таких беременных: подозрение на преэклампсию или эклампсию, преждевременные роды, патологии развития у одного или нескольких плодов.
Низкое расположение плаценты при беременности: это опасно? – Medaboutme.ru
Диагноз «низкое расположение плаценты» при беременности ставят не ранее 20 недель гестации. До этого периода плацента может изменять локализацию, подниматься выше вместе с ростом матки. Однако важно различать низкую плацентацию и предлежание плаценты при беременности. Хотя в обоих случаях идет речь о месте прикрепления детского места, прогнозы у состояний в отношении вынашивания, вероятности осложнений и процесса родов отличаются.
Что такое «детское место»?
Детское место – ненаучное, хотя и устоявшееся, и активно ранее использовавшееся в медицине название плаценты. Это удивительный «одноразовый» орган: плацента появляется в период вынашивания ребенка и выводится из организма в процессе родов, когда вместе с оболочками плодного пузыря ее называют последом.
Временный, но очень важный орган, плацента нужна для связи между матерью и ребенком. Развивается она одновременно с эмбрионом и заканчивает полностью формирование к окончанию первого триместра.
Как правило, место прикрепления плаценты – на стенке или дне матки (оно находится вверху, на противоположной стороне от шейки и влагалища). На стенках и дне – самая развитая сеть кровеносных сосудов, а значит, у плаценты есть все возможности полноценно развиваться и передавать малышу максимум питательных веществ и кислорода из материнского кровотока.
О низкой плацентации или про низкое расположение плаценты при беременности говорят, если детское место прикрепляется близко к шейке. Если край плаценты заходит на шейку матки или же перекрывает ее всю, это – предлежание. Такое состояние опасно как недостаточностью питания ребенка, так и отслоением плаценты при схватках, поэтому предлежание плаценты – безоговорочное показание для оперативных родов (кесарева сечения).
Если край плаценты заходит на шейку матки или же перекрывает ее всю, это – предлежание. Такое состояние опасно как недостаточностью питания ребенка, так и отслоением плаценты при схватках, поэтому предлежание плаценты – безоговорочное показание для оперативных родов (кесарева сечения).
Диагностика низкой плацентации или низкого расположения плаценты
Достаточно часто низкое расположение плаценты при беременности в начале второго триместра выявляется на УЗИ при первом скрининге. На таком сроке (если нет других патологий детского места) никаких мер не требуется, потому что низкая плацентация по мере роста матки исчезает сама.
- При ультразвуковом сканировании (обычном УЗИ) специалист может заподозрить или диагностировать аномалию расположения детского места. При этом серьезная обеспокоенность обоснована, если аномалия выявляется во второй половине вынашивания.
- До середины гестации – до 20 недель – плацента мигрирует вверх, ближе ко дну матки, что обусловлено активным ростом органа на этом сроке.

По данным исследований российских специалистов, только у одной из 10 будущих мам, кому до 20-24 недель озвучивали диагноз «низкое расположение плаценты при беременности», низкая плацентация сохранялась и в дальнейшем.
Предрасполагающими факторами к сохранению аномалии расположения плаценты считаются повторная беременность и оперативные роды путем кесарева сечения. Особенно влияет наличие рубца на матке – у половины беременных с кесаревым сечением в анамнезе и низкой плацентацией или предлежанием детского места до 20 недель в дальнейшем достаточной миграции плаценты не происходит.
Однако в некоторых случаях плацента не поднимается выше 60 мм от внутреннего зева и после 20 недель (контрольное УЗИ в таких случаях рекомендовано на сроке в 24 недели). В подобной ситуации говорят о низкой плацентации при беременности. Чем она опасна?
Риски низкой плацентации
С низким расположением и даже предлежанием плаценты плод может развиваться нормально до завершения положенного срока вынашивания. Однако риск патологии все же будет повышен
- Из-за того, что плацента располагается низко, повышается вероятность частичной отслойки края плаценты и кровотечения во втором-третьем триместре. Причем объем выделений крови может быть значительным и создать риск для жизни как ребенка, так и мамы.
- Если речь идет только о низкой плацентации при беременности, могут рассматриваться естественные роды с учетом различных факторов – положения ребенка в матке в 37 недель, размеры плода, точное расстояние от края плаценты до внутреннего зева шейки, сопутствующие патологии и т. д.
- При выявлении расстояния от края плаценты до шейки матки в 20 мм и менее показано кесарево сечение в 36 недель.
При предлежании плаценты всегда показаны оперативные роды.
Как заподозрить аномалию?
Если ультразвуковое исследование матки по какой-то причине не проводили, то аномалия расположения плаценты может подозреваться по некоторым маркерам:
- маточные кровотечения в конце второго или в третьем триместре. Чаще всего они безболезненные и провоцирования физической нагрузкой, половым актом или тренировочными схватками;
- на поздних сроках (после 36 недель) заподозрить низкую плацентацию или предлежание можно также по расположению ребенка – поперечному, тазовому предлежанию, так как детское место может мешать принимать естественную позу головкой вниз.
Разумеется, при таких признаках необходимо сделать УЗИ (особенно при кровотечении – срочно!), чтобы определить, где плацента, есть ли частичная отслойка или иные угрозы, и решить вопрос о способе родоразрешения.
Как наблюдают будущих мам с аномалиями плаценты?
Если низкое расположение плаценты при беременности сохраняется после 20 недель, назначают регулярные ультразвуковые исследования. Край плаценты все еще может немного смещаться по мере растяжения и роста матки, и это надо контролировать.
Если нет перекрытия, в том числе частичного, и отсутствуют кровянистые выделения, повторное обследование назначается на сроке в 36 недель.
В 32 недели проводят УЗИ:
- Если в 20 недель было выявлено перекрытие шейки матки;
- Женщинам с рубцом на матке и низким расположением детского места – при любой аномалии плаценты.
При перекрытии шейки показана госпитализация после 34-х недель беременности из-за риска отслойки и кровотечения. Если будущая мама отказывается от пребывания в стационаре, при появлении кровянистых выделений или схваток необходимо вызывать скорую помощь.
Использованы фотоматериалы Shutterstock
Предлежание пуповины — это… Что такое Предлежание пуповины?
- Предлежание пуповины
- осложнение родов, при котором пуповина расположена ниже предлежащей части плода или около нее и может быть пережата или повреждена в родах.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
- Предлежа́ние плода́
- Предлежание плаценты
Смотреть что такое «Предлежание пуповины» в других словарях:
предлежание пуповины — (praesentatio funiculi umbilicalis) осложнение родов, при котором пуповина расположена ниже предлежащей части плода или около нее и может быть пережата или повреждена в родах … Большой медицинский словарь
Тазовое предлежание — Роды в тазовом предлежании Плод в чисто ягодичном предлежании, William Smellie, 179 … Википедия
РОДЫ ПРИ ТАЗОВОМ (ЯГОДИЧНОМ) ПРЕДЛЕЖАНИИ ПЛОДА — мед. Тазовое предлежание классифицируют, исходя из положения ног и ягодиц плода. • Чисто ягодичное предлежание. Предлежат ягодицы, ножки плода согнуты в тазобедренных суставах, разогнуты в коленных суставах и вытянуты вдоль туловища. Наблюдают в… … Справочник по болезням
РОДЫ — РОДЫ. Содержание: I. Определение понятия. Изменения в организме во время Р. Причины наступления Р………………… 109 II. Клиническое течение физиологических Р. . 132 Ш. Механика Р. …………….. 152 IV. Ведение Р……………… 169 V … Большая медицинская энциклопедия
Роды — I Роды Роды (partus) физиологический процесс изгнания из матки плода, околоплодных вод и последа (плаценты, плодных оболочек, пуповины) после достижения плодом жизнеспособности. Жизнеспособным Плод, как правило, становится по истечении 28 нед.… … Медицинская энциклопедия
ПУПОВИНА — (funiculus umbilicalis), син. пупочный канатик, представляет собой шнур, соединяющий пупок плода с пляцентой и содержащий сосуды, к рые служат целям питания и дыхания внутриутробного плода (пупочные сосуды 2 артерии и 1 вену), а также остатки… … Большая медицинская энциклопедия
Та́зовые предлежа́ния пло́да — положения плода в матке, при которых предлежит, т. е. располагается над входом в малый таз матери, тазовый конец плода. Встречаются у 3 5% рожениц. Среди Т. п. п. принято различать ягодичное (сгибательный тип) и ножное (разгибательный тип)… … Медицинская энциклопедия
РОДЫ — – физиологический процесс изгнания из матки плода, околоплодных вод и последа (плаценты, плодных оболочек, пуповины) после достижения плодом жизнеспособности. Жизнеспособным плод, как правило, становится по истечении 28 нед беременности, когда… … Энциклопедический словарь по психологии и педагогике
ПЛЯЦЕНТА — ПЛЯЦЕНТА. Содержание: I. Сравнительная анатомил………….55. 1 II. Развитие П. у человека………….. 556 III. Плацента доношенного плодного яйца…..5Е8 IV. Физиология и биология 11………….55а V. Патология П. Пат. формы II……..j … Большая медицинская энциклопедия
ТАЗОВЫЕ ПРЕДЛЕЖАНИЯ ПЛОДА — – положения плода в матке, при которых предлежит, т. е. располагается над входом в малый таз матери, тазовый конец плода. Встречаются у 3 – 5 % рожениц. Принято различать ягодичное (сгибательный тип) и ножное (разгибательный тип) предлежания. При … Энциклопедический словарь по психологии и педагогике
Фето-фетальный трансфузионный синдром — МКБ 10 … Википедия
Предлежание плаценты
Плацента прикрепляется к стенке матки (матки) и снабжает ребенка пищей и кислородом через пуповину.
Предлежание плаценты — это состояние, при котором плацента располагается очень низко в матке и покрывает всю шейку матки или ее часть. Шейка матки — это вход в матку, который находится в верхней части влагалища.
Предлежание плаценты происходит примерно в 1 из 200 беременностей. Если у вас предлежание плаценты на ранних сроках беременности, это обычно не проблема.Однако на более поздних сроках беременности это может вызвать серьезное кровотечение и другие осложнения.
В норме плацента прорастает в верхнюю часть стенки матки, дальше от шейки матки. Он остается там, пока ваш ребенок не родится. Во время последнего периода родов плацента отделяется от стенки, и ваши сокращения помогают продвинуть ее во влагалище (родовые пути). Это также называется послед.
Во время родов ваш ребенок проходит через шейку матки в родовые пути. Если у вас предлежание плаценты, когда шейка матки начинает стираться (истончаться) и расширяться (открываться) для родов, кровеносные сосуды, соединяющие плаценту с маткой, могут разорваться.Это может вызвать сильное кровотечение во время схваток и родов, что подвергнет опасности вас и вашего ребенка.
Каковы симптомы предлежания плаценты?
Самый частый симптом предлежания плаценты — безболезненное кровотечение из влагалища во второй половине беременности. Немедленно позвоните своему врачу, если у вас во время беременности возникло вагинальное кровотечение. Если кровотечение сильное, обратитесь в больницу.
Не у всех женщин с предлежанием плаценты наблюдается вагинальное кровотечение.Фактически, около трети женщин с предлежанием плаценты не имеют этого симптома.
Как диагностируется предлежание плаценты?
Ультразвук обычно позволяет обнаружить предлежание плаценты и точно определить ее местонахождение. В некоторых случаях ваш врач может вместо этого использовать трансвагинальное УЗИ.
Даже если у вас нет вагинального кровотечения, обычное ультразвуковое исследование во втором триместре может показать, что у вас предлежание плаценты. Не волнуйтесь, если это произойдет. Предлежание плаценты, обнаруженное во втором триместре, в большинстве случаев проходит само.
Как лечится предлежание плаценты?
Лечение зависит от того, на каком этапе беременности вы находитесь, от серьезности кровотечения, а также от состояния вашего здоровья и здоровья вашего ребенка. Цель состоит в том, чтобы сохранить беременность как можно дольше. Медицинские работники рекомендуют кесарево сечение (кесарево сечение) почти всем женщинам с предлежанием плаценты, чтобы предотвратить сильное кровотечение.
Если у вас кровотечение в результате предлежания плаценты, вам необходимо внимательно наблюдать в больнице. Если анализы покажут, что у вас и вашего ребенка все хорошо, ваш врач может назначить вам лечение, чтобы попытаться сохранить беременность как можно дольше.
Если у вас сильное кровотечение, вам могут назначить переливание крови. При переливании крови в ваше тело попадает новая кровь. Ваш врач также может прописать вам лекарства, называемые кортикостероидами. Эти лекарства помогают ускорить развитие легких и других органов вашего ребенка.
Ваш поставщик медицинских услуг может пожелать, чтобы вы оставались в больнице до родов. Если кровотечение остановится, вы сможете вернуться домой. Если у вас сильное кровотечение из-за предлежания плаценты на сроке примерно от 34 до 36 недель беременности, ваш врач может порекомендовать немедленное кесарево сечение.
На сроке от 36 до 37 недель ваш врач может предложить амниоцентез, чтобы проверить околоплодные воды вокруг вашего ребенка, чтобы увидеть, полностью ли развиты его легкие. Если это так, ваш врач может порекомендовать немедленное кесарево сечение, чтобы избежать риска кровотечения в будущем.
На любой стадии беременности может потребоваться кесарево сечение, если у вас очень сильное кровотечение или если у вас и вашего ребенка есть проблемы.
Что вызывает предлежание плаценты?
Мы не знаем, что вызывает предлежание плаценты.Однако у вас может быть более высокий риск предлежания плаценты, если:
- Вы курите сигареты.
- Вы употребляете кокаин.
- Вам 35 лет и старше.
- Вы уже были беременны.
- Вы беременны двойней, тройней или более.
- Вы перенесли операцию на матке, включая кесарево сечение или D&C (расширение и выскабливание). D&C — это когда врач удаляет ткань со слизистой оболочки матки женщины. У некоторых женщин после выкидыша бывает D&C.
Если у вас раньше было предлежание плаценты, каковы ваши шансы на нее снова?
Если у вас было предлежание плаценты во время прошлой беременности, у вас есть 2–3 из 100 (2–3%) шансов иметь это снова.
Как снизить риск предлежания плаценты?
Мы не знаем, как предотвратить предлежание плаценты. Но вы можете снизить риск, если откажетесь от курения и употребления кокаина. Вы также можете снизить свои шансы на предлежание плаценты при будущих беременностях, сделав кесарево сечение, только если это необходимо с медицинской точки зрения.Если ваша беременность протекает здоровым образом и нет медицинских причин для кесарева сечения, лучше позволить родам начаться самостоятельно. Чем больше у вас кесарева сечения, тем выше риск предлежания плаценты.
Последняя проверка: январь 2013 г.
Предлежание плаценты (отслойка плаценты) Симптомы, возможные осложнения и факторы риска
Что такое предлежание плаценты?
Если у вас предлежание плаценты (отслойка плаценты), это означает, что плацента расположена необычно низко в матке, касаясь или закрывая отверстие шейки матки).Когда край плаценты находится в пределах двух сантиметров от шейки матки, но не касается ее, это называется низкорасположенной плацентой.
(Плацента — это орган в форме блина, обычно расположенный в верхней части матки, который снабжает вашего ребенка питательными веществами через пуповину.)
Опасно ли предлежание плаценты?
Может быть, если не исчезнет.
Предлежание плаценты на УЗИ в середине беременности обычно не вызывает беспокойства. По мере того, как ваша беременность прогрессирует, ваша плацента, вероятно, будет «перемещаться» дальше от шейки матки, так что это больше не будет проблемой.
(Поскольку плацента имплантируется в матку, она фактически не перемещается, но может оказаться дальше от шейки матки по мере расширения матки. верхняя часть матки.)
Если плацента все еще находится близко к шейке матки на более поздних сроках беременности, это может вызвать серьезное кровотечение и может означать, что вам придется рожать раньше срока. Если у вас предлежание плаценты, когда пришло время родить ребенка, вам необходимо сделать кесарево сечение.
Примерно у 1 из 250 рожающих женщин во время родов наблюдается предлежание плаценты.
Как я узнаю, есть ли у меня предлежание плаценты?
Местоположение плаценты будет проверяться во время ультразвукового исследования в середине беременности (обычно проводится между 18 и 22 неделями). Если у вас обнаружено предлежание плаценты, в третьем триместре вам сделают повторное ультразвуковое исследование, чтобы еще раз проверить расположение плаценты. Ваш лечащий врач может поставить вас в режим «тазового покоя», что означает отказ от полового акта или влагалищных обследований до конца беременности.
Каковы симптомы предлежания плаценты?
Обычно симптомы отсутствуют. Однако наиболее частым симптомом является вагинальное кровотечение во второй половине беременности. Кровотечение происходит, когда шейка матки начинает истончаться или открываться (даже немного), что приводит к повреждению кровеносных сосудов в этой области. От 10 до 20 процентов женщин с предлежанием плаценты также испытывают схватки и боли в матке. Если у вас кровотечение или схватки, немедленно обратитесь в отделение неотложной помощи.
Кстати, если у вас кровотечение и вы резус-отрицательный, вам понадобится прививка резус-иммуноглобулина, если только отец ребенка тоже резус-отрицательный.
Что произойдет, если у меня на поздних сроках беременности предлежание плаценты?
Когда придет время родить, вам понадобится кесарево сечение. При полном предлежании плацента перекрывает выход малышу. И даже если плацента только граничит с шейкой матки, в большинстве случаев вам все равно придется рожать путем кесарева сечения, потому что плацента может обильно кровоточить при расширении шейки матки.
Время родов будет зависеть от того, на каком этапе беременности вы находитесь, насколько сильное кровотечение и как поживаете вы и ваш ребенок.
Ваш ребенок должен быть немедленно доставлен, если он не чувствует себя хорошо или если у вас сильное кровотечение, которое не прекращается. В противном случае за вами будут наблюдать в больнице до остановки кровотечения. Вам могут дать лекарство, чтобы ускорить развитие легких вашего ребенка и предотвратить другие осложнения в случае преждевременных родов.
Если кровотечение остановится хотя бы на пару дней — и вы и ваш ребенок в хорошем состоянии и у вас есть быстрый доступ в больницу — вас могут отправить домой.Но обычно кровотечение в какой-то момент начинается снова, и, когда это происходит, вам нужно немедленно вернуться в больницу.
Если вы и ваш ребенок по-прежнему будете чувствовать себя хорошо, вам будет назначено кесарево сечение примерно через 37 недель. Принимая решение, ваша медицинская бригада взвесит выгоду от предоставления вашему ребенку дополнительного времени для созревания и риска ожидания, с возможностью столкнуться с эпизодом сильного кровотечения и необходимостью экстренного кесарева сечения.
Какие осложнения может вызвать предлежание плаценты?
Сильное кровотечение .Предлежание плаценты повышает вероятность сильного кровотечения и необходимости переливания крови. Это может произойти даже после выхода плаценты, потому что она была имплантирована в нижнюю часть матки, которая не сокращается так же хорошо, как верхняя часть, поэтому послеродовые сокращения не так эффективны для остановки кровотечения.
Приросшая плацента . Женщины с предлежанием плаценты также с большей вероятностью имеют слишком глубокую имплантацию плаценты, которая нелегко отделяется при родах.Это называется приросшей плацентой и может вызвать массивное кровотечение и необходимость многократных переливаний крови при родах. Это может быть опасно для жизни и может потребовать гистерэктомии, чтобы остановить кровотечение.
Преждевременные роды . Если вам необходимо родить раньше срока, у вашего ребенка будет риск осложнений от преждевременных родов, таких как проблемы с дыханием и низкий вес при рождении.
Будущие преждевременные роды . Есть также некоторые свидетельства того, что женщины с предлежанием плаценты, родившие преждевременно (особенно до 34 недель), подвергаются повышенному риску преждевременных родов при будущих родах.
Кто наиболее подвержен риску предлежания плаценты?
Большинство женщин, у которых развивается предлежание плаценты, не имеют явных факторов риска. Но если к вам относится что-либо из следующего, у вас больше шансов получить это:
- У вас было предлежание плаценты во время предыдущей беременности.
- У вас раньше были кесарево сечение. (Чем больше у вас кесарева сечения, тем выше риск.)
- У вас была другая операция на матке (например, D&C или удаление миомы).
- Вы беременны двойней или более.
- Вы курильщик сигарет.
- Вы употребляете кокаин.
- Вы перенесли экстракорпоральное оплодотворение.
- У вас матка неправильной формы.
Кроме того, чем больше у вас родилось детей и чем вы старше, тем выше ваш риск.
Что такое предлежание сосудов?
При vasa previa некоторые кровеносные сосуды плода обнажены и пересекают шейное отверстие, вместо того, чтобы оставаться в пуповине. Когда происходят схватки, эти кровеносные сосуды растягиваются и могут разорваться, что приведет к катастрофической кровопотере плода и его дистрессу.Это очень серьезное заболевание, которое может потребовать длительного наблюдения в больнице.
Превия плаценты: основы практики, патофизиология, этиология
Автор
Ронан Баккер, MD Врач-резидент, Отделение акушерства и гинекологии, Система здравоохранения Университета Содружества Вирджинии
Ронан Баккер, доктор медицины, является членом следующих медицинских обществ: Американский колледж акушеров и гинекологов, Американская медицинская ассоциация
Раскрытие информации: Нечего раскрывать.
Соавтор (ы)
Рональд Рамус, доктор медицины Профессор акушерства и гинекологии, директор отделения медицины плода и матери, Медицинский факультет Университета Содружества Вирджинии
Рональд Рамус, доктор медицины, является членом следующих медицинских обществ: Американского колледжа акушеров и Гинекологи, Американский институт ультразвука в медицине, Медицинское общество Вирджинии, Общество медицины матери и плода
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Джон Дж. Пирс-младший, доктор медицины Доцент кафедры акушерства / гинекологии и внутренней медицины, Медицинский колледж Вирджинии при Университете Содружества Вирджинии
Джон Дж. Пирс-младший, доктор медицины является членом следующих медицинских обществ: Американский колледж акушеров и гинекологов, Ассоциация профессоров гинекологии и акушерства, Христианские медицинские и стоматологические ассоциации, Медицинское общество Вирджинии, Общество лапароэндоскопических хирургов
Раскрытие: Ничего не раскрывать.
Главный редактор
Карл В. Смит, доктор медицины Выдающиеся Крис Дж. И Мари А. Олсон, заведующий кафедрой акушерства и гинекологии, профессор кафедры акушерства и гинекологии, старший заместитель декана по клиническим вопросам, Медицинский центр Университета Небраски
Карл В. Смит, доктор медицинских наук, член следующих медицинских обществ: Американского колледжа акушеров и гинекологов, Американского института ультразвука в медицине, Ассоциации профессоров гинекологии и акушерства, Центральной ассоциации акушеров и гинекологов, Общества материнско-фетальной медицины, Совета кафедр акушерства при университетах. и гинекологии, Медицинская ассоциация Небраски
Раскрытие: Ничего не раскрывать.
Дополнительные участники
Саджу Джой, доктор медицины, магистр медицины Заместитель директора, начальник отделения медицины плода и матери, отделение акушерства и гинекологии, Медицинский центр Каролины
Саджу Джой, доктор медицины, магистр медицины, является членом следующих медицинских обществ: Американский колледж акушеров и гинекологи, Американский институт ультразвука в медицине, Общество медицины матери и плода, Американская медицинская ассоциация
Раскрытие: Ничего не разглашать.
Мэтью М. Финнеран, MD Врач-резидент, Отделение акушерства и гинекологии, Carolinas Healthcare System
Раскрытие: Ничего не разглашать.
Благодарности
Памела Л. Дайн, доктор медицины Профессор клинической медицины / неотложной медицины, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена; Лечащий врач отделения неотложной медицины, Olive View-UCLA Medical Center
Памела Л. Дайн, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Патрик Ко, доктор медицины Доцент кафедры неотложной медицины Медицинской школы Нью-Йоркского университета; Помощник директора программы, отделение неотложной медицины, Университетская больница Северного берега
Патрик Ко, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Дебора Лайон, доктор медицины Директор отделения гинекологии, доцент кафедры акушерства и гинекологии Научного центра здравоохранения Университета Флориды в Джексонвилле
Дебора Лайон, доктор медицины, является членом следующих медицинских обществ: Американского колледжа акушеров и гинекологов, Ассоциации американских медицинских колледжей, Ассоциации профессоров гинекологии и акушерства и Флоридской медицинской ассоциации
.Раскрытие: Ничего не раскрывать.
Джон Дж. Пирс-младший, доктор медицины Доцент кафедры акушерства / гинекологии и внутренней медицины Медицинского колледжа Вирджинии Университета Содружества Вирджинии
Джон Дж. Пирс-младший, доктор медицины, является членом следующих медицинских обществ: Американского колледжа акушеров и гинекологов, Ассоциации профессоров гинекологии и акушерства, Христианского медицинского и стоматологического общества, Медицинского общества Вирджинии и Общества лапароэндоскопических хирургов
Раскрытие: Ничего не раскрывать.
Joseph J Sachter, MD, FACEP Консультант, Отделение неотложной медицины, Региональный медицинский центр Muhlenberg
Джозеф Сактер, доктор медицины, FACEP является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа врачей, Американской медицинской ассоциации и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Райан А. Стоун, доктор медицины Сотрудник отделения акушерства и гинекологии, Отделение материнско-фетальной медицины, Медицинский университет Уэйк-Форест,
Райан А. Стоун, доктор медицины, является членом следующих медицинских обществ: Академическая педиатрическая ассоциация, Американский колледж акушеров и гинекологов, Американская медицинская ассоциация и Общество медицины матери и плода
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Lorene Temming, MD Врач-ординатор, отделение акушерства и гинекологии, Медицинский центр Каролины
Лорен Темминг, доктор медицины, является членом следующих медицинских обществ: Американского колледжа акушеров и гинекологов и Медицинского общества Северной Каролины
Раскрытие: Ничего не раскрывать.
Янг Юн, доктор медицины Заместитель директора, доцент, отделение неотложной медицины, Медицинский центр Mount Sinai
Ён Юн, доктор медицины, является членом следующих медицинских обществ: Общество академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Марк Цвангер, доктор медицины, магистр делового администрирования Доцент кафедры неотложной медицины, Медицинский колледж Джефферсона Университета Томаса Джефферсона
Марк Цвангер, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Американской медицинской ассоциации
.Раскрытие: Ничего не раскрывать.
Превия плаценты — причины, симптомы, лечение, диагностика
Факты
Плацента — это ложе клеток, образовавшееся внутри матки (матки) во время беременности. Назначение плаценты — переносить питание и кислород от матери к плоду, а также переносить продукты жизнедеятельности и углекислый газ от плода к матери через пуповину.
Плацента обычно формируется в верхней части матки, оставляя достаточно места для роста плода. При предлежании плаценты плацента начинает формироваться очень низко в матке или даже над шейкой матки (отверстие матки, ведущее к влагалищу). Эта преграда нарушает нормальные вагинальные роды ребенка при рождении.
Существует 3 типа предлежания плаценты:
- полное предлежание плаценты: Внутреннее отверстие шейки матки полностью закрыто плацентой.
- частичное предлежание плаценты: Внутреннее отверстие шейки матки частично закрыто плацентой.
- краевое предлежание плаценты: Плацента находится на краю внутреннего шейного отверстия.
«Низко расположенная» плацента не покрывает шейку матки и не касается ее, но находится в пределах 2 сантиметров от отверстия. Предполагается, что предлежание плаценты происходит в 1 из 250 беременностей.
Причины
Причины и факторы риска предлежания плаценты:
- Оплодотворенная яйцеклетка имплантирована очень низко в матку, в результате чего плацента формируется близко к шейному отверстию или над ним.
- Выстилка матки ( эндометрий ) имеет аномалии, такие как миома или рубцы (от предшествующего предлежания, разрезов, кесарева сечения или абортов).
- Плацента сформировалась ненормально.
- Беременность многоплодная (т. Е. Двойня или тройня). Шансы на развитие предлежания плаценты при таких беременностях увеличиваются вдвое.
- Мать могла иметь несколько предыдущих беременностей. Вероятность развития предлежания плаценты увеличивается до 1 из 20 у женщин, перенесших 6 и более беременностей.
- Мать курит или употребляет кокаин. Курение и употребление кокаина могут увеличить риск этого состояния.
- Мать старше. Риск развития предлежания плаценты у женщин старше 30 лет в 3 раза выше, чем у женщин до 20 лет.
- Беременность наступила с помощью вспомогательных репродуктивных технологий, таких как экстракорпоральное оплодотворение.
- Замедление роста плода из-за недостаточного кровоснабжения
- анемия плода
- Дистресс плода из-за недостаточного поступления кислорода
- шок и смерть матери при сильном кровотечении
- Заражение и образование тромбов
- кровопотеря, требующая переливания
- УЗИ брюшной полости во втором триместре, показывающее низкое расположение плаценты
- Низколежащая плацента, выявленная трансвагинальным или трансперинеальным ультразвуком
- Какова степень или количество аномального кровотечения?
- Какая часть плаценты покрывает шейку матки?
- Какое положение плода в матке?
- Достаточно ли развит плод, чтобы выжить вне матки?
- Сколько родов у матери было раньше?
- Начались роды?
Симптомы и осложнения
В первом и втором триместре беременности могут возникать легкие и эпизодические кровотечения. Цвет крови может быть ярко-красным, и он может начинаться и прекращаться, а затем возобновляться через несколько дней или недель.
В третьем триместре беременности может возникнуть внезапное и обильное кровотечение.
Кровотечение обычно не сопровождается болью, хотя у некоторых женщин во время кровотечения могут возникать спазмы матки. У 7–30% женщин кровотечение может вообще отсутствовать.
Кровотечение возникает из-за того, что по мере развития беременности плацента отделяется от стенок матки.В третьем триместре стенки матки истончаются и расширяются, чтобы вместить растущий плод. Если присутствует предлежание плаценты, плацента прикрепляется очень низко к стенке матки. Это истончение заставляет плаценту растягиваться и отрываться от стенки матки, что приводит к кровотечению.
Возможные осложнения предлежания плаценты:
Если у вас диагностировано полное предлежание плаценты, ваш врач может порекомендовать вам сделать кесарево сечение при родах, обычно между 36 и 37 неделями беременности.
Как сделать диагностику
Состояние можно диагностировать с помощью ультразвука, показывающего положение плаценты. Если это обнаруживается в конце первого или в начале второго триместра, часто расположение плаценты смещается по мере увеличения матки. Это может сопровождаться серийным ультразвуком. Некоторым женщинам диагноз даже может не диагностироваться до родов, особенно в случае краевого предлежания плаценты.Безболезненное кровотечение из влагалища в третьем триместре беременности также может указывать на это состояние.
Во многих случаях диагноз предлежания плаценты в первые недели (обычно до 20 недели) может исправить себя по мере прогрессирования беременности. В других случаях предлежание плаценты может быть пропущено, если плацента расположена за головой ребенка.
Если вам поставили диагноз «предлежание плаценты», ваш врач не будет проводить осмотр влагалища и шейки матки digital (что означает использование пальцев), поскольку это может вызвать разрыв плаценты и привести к сильному кровотечению.
Помимо безболезненного вагинального кровотечения, врач может искать и другие признаки для подтверждения диагноза предлежания плаценты:
Лечение и профилактика
Предлежание плаценты — это состояние, которое нельзя предотвратить.Однако, если вы подвержены высокому риску, поговорите об этом со своим врачом, чтобы избежать осложнений.
Лечение предлежания плаценты обычно направлено на минимизацию симптомов и обеспечение продолжительности беременности 36 недель. Целью этого лечения является безопасное родоразрешение как можно ближе к сроку посредством кесарева сечения. Таким образом, лечение будет зависеть от ответов на следующие вопросы:
После диагностики предлежания плаценты можно избежать дальнейшего кровотечения и осложнений, обеспечив матери полный постельный режим, иногда в больнице.Также следует избегать обследований органов малого таза или любой сексуальной активности, которая может привести к раздражению шейки матки или стенок матки.
После того, как беременность подошла к концу или если кровотечение обильное, ребенок будет рожден путем кесарева сечения, особенно в случае полного предлежания плаценты. Роды через естественные родовые пути у женщин с предлежанием плаценты могут привести к разрыву плаценты и кровотечению, подвергая риску мать и ребенка. Роды через естественные родовые пути возможны для женщины с низко расположенной плацентой.
Благодаря ранней и более точной диагностике предлежания плаценты это состояние больше не представляет такой большой угрозы для матери и ребенка, как это было раньше. Наибольшую опасность представляют преждевременные роды из-за сильного кровотечения. Если невозможно избежать преждевременных родов, можно назначить кортикостероиды, чтобы помочь развитию легких ребенка.
Авторские права на все материалы принадлежат MediResource Inc. 1996–2021 гг. Условия использования. Содержимое этого документа предназначено только для информационных целей.Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Источник: www.medbroadcast.com/condition/getcondition/Placenta-Previa
Превосходство плаценты | HealthLink BC
Обзор темы
Что такое предлежание плаценты?
Предлежание плаценты — это проблема беременности, при которой плацента блокирует шейку матки. Плацента — это круглый плоский орган, который формируется на внутренней стенке матки вскоре после зачатия.Во время беременности он дает детское питание и кислород от матери.
При нормальной беременности плацента прикрепляется высоко в матке, далеко от шейки матки. При предлежании плаценты плацента формируется внизу матки и покрывает всю шейку матки или ее часть.
Если предлежание плаценты присутствует во время схваток и родов, это может вызвать проблемы как для матери, так и для ребенка.
- Мать может потерять много крови, что может быть опасно как для нее, так и для ее ребенка.
- Плацента может слишком рано отделиться от стенки матки. Это называется отслойкой плаценты, и она также может вызвать серьезное кровотечение.
- Ребенок может родиться слишком рано (недоношенным), с низкой массой тела при рождении или с врожденным дефектом.
Что вызывает предлежание плаценты?
Врачи не уверены, что вызывает эту проблему. Но некоторые вещи повышают вероятность этого. Это так называемые факторы риска.
Вы не можете контролировать большинство факторов риска предлежания плаценты.Например, у вас больше шансов заболеть, если вы:
- Перенесли операцию, повлиявшую на вашу матку, например, D&C или операцию по удалению миомы матки (миомэктомия).
- Переносили кесарево сечение (кесарево сечение).
- Перенесли пять или более беременностей.
- Возраст 35 лет и старше.
- Ранее имели предлежание плаценты.
Факторы риска, которые вы можете контролировать, включают:
- Курение во время беременности.
- Употребление кокаина во время беременности.
Каковы симптомы?
У некоторых женщин с предлежанием плаценты симптомы отсутствуют. Но у других могут быть такие предупреждающие знаки, как:
- Внезапное безболезненное вагинальное кровотечение. Кровь часто бывает ярко-красной, а кровотечение может варьироваться от легкого до сильного.
- Симптомы преждевременных родов. К ним относятся регулярные схватки и боли в пояснице или животе.
Позвоните своему врачу, если у вас есть:
Как диагностируется предлежание плаценты?
Большинство случаев предлежания плаценты обнаруживается во втором триместре, когда женщина проходит обычное ультразвуковое исследование.Или это может быть обнаружено, когда у беременной женщины происходит вагинальное кровотечение, и ей делают УЗИ, чтобы выяснить, что его вызывает. Некоторые женщины не узнают о предлежании плаценты до тех пор, пока в начале родов у них не начнется кровотечение.
Тазовое обследование не будет проводиться, если вам сразу не понадобится кесарево сечение. Осмотр органов малого таза может повредить плаценту и вызвать более сильное кровотечение.
Как лечится?
Вид лечения, который вам предстоит пройти, зависит от:
- От того, идет ли у вас кровотечение и насколько оно сильно.
- Как проблема влияет на ваше здоровье и здоровье вашего ребенка.
- Насколько вы близки к сроку родов.
Если ваш врач узнает до 20-й недели беременности, что плацента находится в нижней части матки, очень высока вероятность, что она поправится сама по себе. Положение плаценты может меняться по мере роста матки. Таким образом, к концу беременности плацента может больше не блокировать шейку матки.
Если у вас нет кровотечения, , возможно, вам не нужно лечь в больницу.Но нужно быть очень осторожным.
- Избегайте любой физической активности, например бега или подъема тяжестей.
- Не занимайтесь сексом и ничего не вставляйте во влагалище.
- Позвоните своему врачу и сразу же обратитесь в отделение неотложной помощи, если у вас любое вагинальное кровотечение.
Если у вас кровотечение, , возможно, вам придется остаться в больнице. Если вы приближаетесь к сроку родов, ваш ребенок родится. Врачи всегда делают кесарево сечение при предлежании плаценты во время родов.Вагинальные роды могут нарушить работу плаценты и вызвать сильное кровотечение.
Если у вас есть возможность замедлить или остановить кровотечение, ваш врач может отложить роды и внимательно следить за вами и вашим ребенком. Врач может провести мониторинг сердца плода, чтобы проверить состояние вашего ребенка.
Вам могут дать:
- Переливание крови, если вы потеряли много крови.
- Стероидные лекарства, если вы не приблизились к сроку родов. Эти лекарства помогают подготовить ребенка к рождению, ускоряя развитие легких.
- Токолитическое лекарство для замедления или прекращения схваток при преждевременных родах.
Если ваш новорожденный недоношенный, его могут лечить в отделении интенсивной терапии новорожденных или отделении интенсивной терапии. Недоношенные дети должны оставаться в больнице до тех пор, пока они не смогут самостоятельно есть, дышать и согреваться.
Превия плаценты | Cigna
Основы состояния
Что такое предлежание плаценты?
Предлежание плаценты — это проблема беременности, при которой плацента блокирует шейку матки.Плацента — это круглый плоский орган, который формируется на внутренней стенке матки вскоре после зачатия. Во время беременности он дает детское питание и кислород от матери.
При нормальной беременности плацента прикрепляется высоко в матке, далеко от шейки матки. При предлежании плаценты плацента формируется внизу матки и покрывает всю шейку матки или ее часть.
Если предлежание плаценты присутствует во время схваток и родов, это может вызвать проблемы как для матери, так и для ребенка.
- Мать может потерять много крови, что может быть опасно как для нее, так и для ее ребенка.
- Плацента может слишком рано отделиться от стенки матки. Это называется отслойкой плаценты и также может вызвать серьезное кровотечение.
- Ребенок может родиться слишком рано (недоношенным), с низкой массой тела при рождении или с врожденным дефектом.
Что его вызывает?
Врачи не уверены, что вызывает эту проблему.Но некоторые вещи повышают вероятность этого. Это так называемые факторы риска.
Вы не можете контролировать большинство факторов риска предлежания плаценты. Например, у вас больше шансов получить это, если вы:
- Перенесли операцию, повлиявшую на вашу матку, например, D&C или операцию по удалению миомы матки (миомэктомия).
- Переносили кесарево сечение (кесарево сечение).
- Перенесли пять или более беременностей.
- Возраст 35 лет и старше.
- Ранее имели предлежание плаценты.
Факторы риска, которые вы можете контролировать, включают:
- Курение во время беременности.
- Употребление кокаина во время беременности.
Каковы симптомы?
У некоторых женщин с предлежанием плаценты симптомы отсутствуют. Но у других могут быть предупреждающие знаки, такие как:
- Внезапное безболезненное вагинальное кровотечение.Кровь часто бывает ярко-красной, а кровотечение может варьироваться от легкого до сильного.
- Симптомы преждевременных родов. К ним относятся регулярные схватки и боли в пояснице или животе.
Как диагностируется?
Большинство случаев предлежания плаценты обнаруживается во втором триместре, когда женщина проходит обычное ультразвуковое исследование. Или это может быть обнаружено, когда у беременной женщины происходит вагинальное кровотечение, и ей делают УЗИ, чтобы выяснить, что его вызывает.Некоторые женщины не узнают о предлежании плаценты до тех пор, пока в начале родов у них не начнется кровотечение.
Осмотр органов малого таза не будет проводиться, если вам сразу не понадобится кесарево сечение. Осмотр органов малого таза может повредить плаценту и вызвать более сильное кровотечение.
Как лечится предлежание плаценты?
Тип лечения, который вам предстоит пройти, зависит от:
- Есть ли у вас кровотечение или сколько.
- Как проблема влияет на ваше здоровье и здоровье вашего ребенка.
- Насколько вы близки к сроку родов.
Если ваш врач узнает до 20-й недели беременности, что плацента находится в нижней части матки, очень высока вероятность, что она поправится сама по себе. Положение плаценты может меняться по мере роста матки. Таким образом, к концу беременности плацента может больше не блокировать шейку матки.
Если у вас нет кровотечения, возможно, вам не нужно лечь в больницу.Но нужно быть очень осторожным.
- Избегайте любых физических нагрузок, например бега или подъема тяжестей.
- Не занимайтесь сексом и ничего не вставляйте во влагалище.
- Позвоните своему врачу и немедленно обратитесь в отделение неотложной помощи, если у вас любое вагинальное кровотечение.
Если у вас кровотечение, возможно, вам придется остаться в больнице. Если вы приближаетесь к сроку родов, ваш ребенок родится.Врачи всегда делают кесарево сечение при предлежании плаценты во время родов. Вагинальные роды могут нарушить работу плаценты и вызвать сильное кровотечение.
Если кровотечение можно замедлить или остановить, ваш врач может отложить роды и внимательно следить за вами и вашим ребенком. Врач может провести мониторинг сердца плода, чтобы проверить состояние вашего ребенка.
Вам могут дать:
- Переливание крови, если вы потеряли много крови.
- Стероидные лекарства, если вы не приблизились к сроку родов. Эти лекарства помогают подготовить ребенка к рождению, ускоряя развитие легких.
- Токолитическое лекарство для замедления или остановки схваток при преждевременных родах.
Превышение плаценты: что это такое и что делать?
Предлежание плаценты — это заболевание, которым страдает небольшой процент будущих мам. Это связано с ненормальным ростом и положением плаценты, органа, который доставляет питательные вещества и кислород к плоду и выводит отходы из него.Читайте дальше, чтобы узнать больше об этом состоянии и лучших способах его лечения.
Что такое предлежание плаценты?
При большинстве беременностей плацента прикрепляется к боковой или верхней части матки. Предлежание плаценты — это редкое заболевание, при котором плацента располагается низко в матке и частично или полностью покрывает шейку матки. Это может вызвать сильное кровотечение при родах или даже во время беременности.
Многие женщины, у которых на ранних сроках беременности диагностировано предлежание плаценты, обнаруживают, что состояние проходит само, особенно в случае краевого предлежания плаценты, когда шейка матки лишь частично покрывается плацентой.Но в случае полного предлежания плаценты, когда плацента полностью покрывает шейку матки, она вряд ли рассосется до рождения.
Каковы симптомы предлежания плаценты?
Главный признак предлежания плаценты — безболезненное кровотечение из влагалища во второй половине беременности. Позвоните своему врачу, если вы испытаете вагинальное кровотечение во втором или третьем триместре, или если у вас возникнут схватки или любые другие потенциальные признаки преждевременных родов.При сильном кровотечении обратитесь за неотложной медицинской помощью.
Что вызывает предлежание плаценты?
Причины предлежания плаценты неизвестны, но некоторые возможные факторы риска включают в себя
, у вас был ребенок
, у вас была операция или другая процедура, которая могла оставить шрам на вашей матке, например, кесарево сечение или удаление миомы матки
у вас было предлежание плаценты до
вы носите двойню, тройню или других близнецов
вы старше 35 лет
вы дым.
Какие риски связаны с Previa плаценты?
Очень важно, чтобы ваш лечащий врач следил за вами и вашим ребенком, чтобы снизить риск осложнений. Возможные риски предлежания плаценты:
Сильное кровотечение. Это может произойти во время родов, во время родов или после родов.
Преждевременные роды. Кровотечение может быть причиной экстренного кесарева сечения даже до того, как ваш ребенок доношется.
Как узнать, есть ли у меня предлежание плаценты?
Если у вас есть предлежание плаценты, оно обнаружится во время обычных дородовых осмотров или ультразвукового исследования во втором триместре. Чтобы быть уверенным или получить более тщательный диагноз, вашему врачу также может потребоваться трансвагинальное ультразвуковое исследование с помощью устройства в виде палочки, помещенного во влагалище.
Если ваш врач подозревает или замечает какие-либо признаки предлежания плаценты, он может провести дополнительное обычное или трехмерное ультразвуковое исследование, чтобы определить точное местоположение плаценты и оценить, может ли оно исчезнуть само собой в течение вашей беременности.
Однако, если во время беременности у вас возникнет сильное кровотечение, немедленно обратитесь к врачу или в больницу.
Что мой врач может сделать с предлежанием плаценты?
Предлежание плаценты встречается редко, и если она у вас есть, тяжесть состояния также зависит от таких факторов, как ваше здоровье и здоровье вашего ребенка; насколько длится ваша беременность; положение плаценты; и в какой степени он на самом деле покрывает шейку матки. Ваш врач будет следить за тем, рассосется ли предлежание плаценты само, и, если этого не произойдет, постарается максимально приблизить вас к доношению.
Если вы на позднем сроке беременности и у вас все еще есть предлежание плаценты, может потребоваться кесарево сечение. Если ваша плацента находится в низком положении, но не покрывает шейку матки, вы можете родить через естественные родовые пути, но обсудите это со своим врачом.
В любом случае самое важное, что вам нужно сделать, — это позаботиться о себе, как можно больше отдыхать и избегать любых действий, которые могут вызвать кровотечение, например физических упражнений.




 е. единственным вариантом является кесарево сечение
е. единственным вариантом является кесарево сечение
