Невралгия тройничного нерва: симптомы и лечение
Невралгия тройничного нерва протекает весьма ощутимо: боль может продолжаться долго, быть приступообразной, мучительной. Чем раньше начать терапию в нашей клинике, тем больше шансов на успех. Врачи-неврологидиагностируют болезнь с помощью самой современной аппаратуры и предпишут вам индивидуальную комплексную терапию. Обратившись к нашим профессионалам, вы получите высококвалифицированную помощь и сведете к минимуму риски для здоровья.
Основное о болезни
Наши два тройничных нерва обусловливают чувствительность лица. Один нерв проходит слева, другой справа. Каждый имеет три ветви.
При невралгии правого или левого нерва начинаются приступы стреляющей интенсивной боли в местах расположения ветвей нерва. Боль не позволяет жить активной жизнью: к примеру, появляются сложности с приемом пищи, с соблюдением гигиенического режима. Заболеть можно в любом возрасте. Чаще болеют женщины.
Чаще болеют женщины.
Болезнь может возникнуть сама по себе либо быть осложнением другого заболевания.
Причины возникновения
- Аномальная расположенность сосудов головного мозга, которая провоцирует сдавливание нерва в зоне выхода его из черепной полости;
- Аневризма сосуда;
- Хронические инфекционные болезни лицевой области (кариес зубов в том числе) синусит;
- Переохлаждение лица;
- Опухоль головного мозга.
Признаки заболевания, которые вы не можете не заметить
Чаще всего боли возникают в зоне челюсти либо одной половине лица. Вам может показаться, если боли возникли впервые, что причина их кроется в зубах, поскольку боль начинается, как правило, в верхней либо нижней челюсти.
Боль бывает постоянной, временами усиливающейся, пароксизмальной, мгновенной, пульсирующей. Врачи разделяют боль на нетипичную и типичную.
Типичная характеризуется периодами обострения и регулярного стихания на короткое время. Боль у одних возникает редко, например, раз в день, у других вспыхивает каждый час.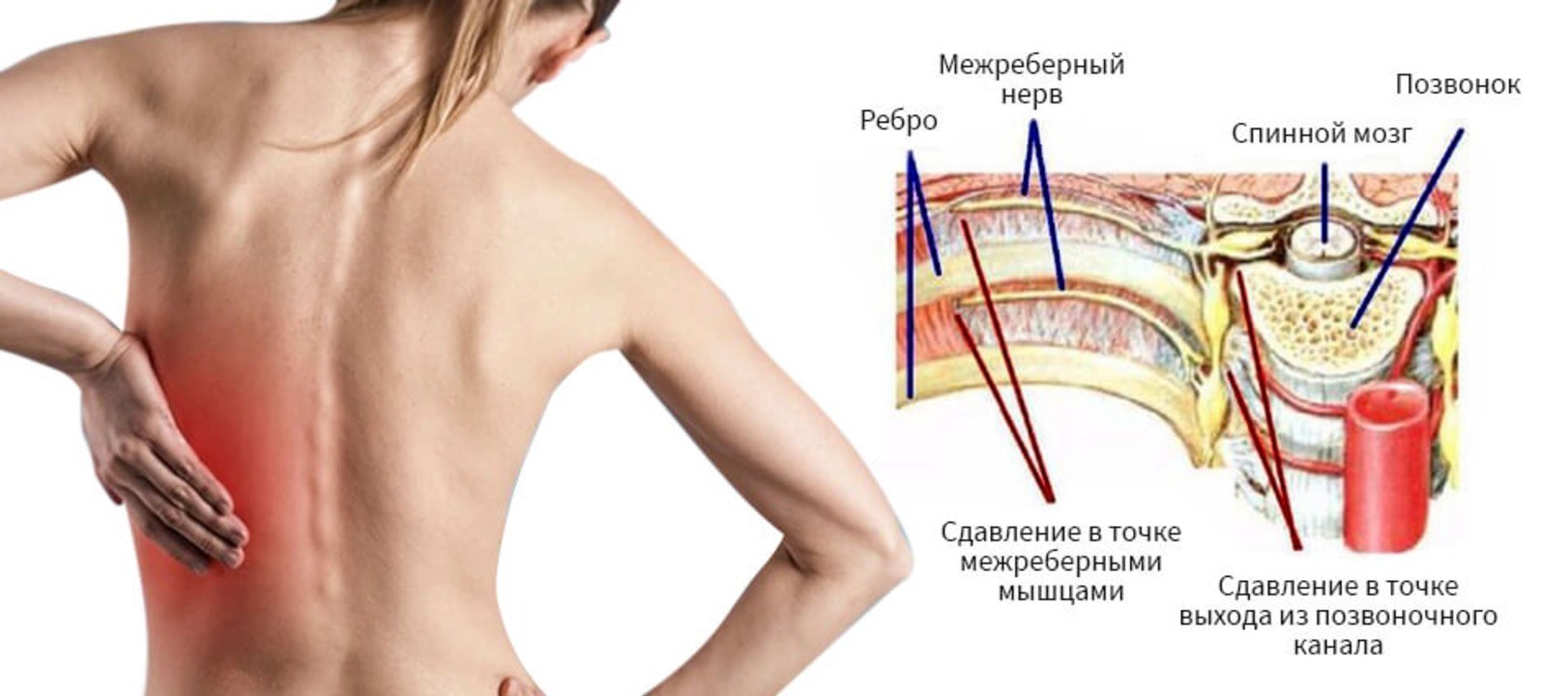 Боль словно ударяет током, секунд за 20 достигает пика, длится некоторое время, потом постепенно стихает.
Боль словно ударяет током, секунд за 20 достигает пика, длится некоторое время, потом постепенно стихает.
Нетипичная боль охватывает часть лица, длится без затихания. Такую невралгию лечить очень трудно.
Чаще всего обострения бывают весной и осенью.
Диагностирование невралгии тройничного нерва
Диагностирование начинается с выяснения причины болей, сначала исследуются лор-органы, проводится стоматологическое обследование.
Как правило, диагностика трудностей не представляет. В клинике проведут и неврологический осмотр, в сомнительных случаях прибегнут к дополнительным исследованиям. Это:
- общие анализы крови, мочи;
- панорамная рентгенография полости рта;
- магнитно-резонансная томография;
- рентгенография придаточных пазух носа;
- электромиография и электронейрография.
Лечение в нашей клинике
Наши врачи начнут с медикаментозного лечения. Хирургическое будет применено в особенных случаях. Если вы страдаете от этой болезни, специалисты клиники гарантируют значительное увеличение интервала ремиссии: это означает, что вы сможете долго жить без боли.
Специалисты клиники назначат вам антигистаминные, противосудорожные, спазмолитические, сосудорасширяющие препараты. Медикаментозное лечение направлено на устранение боли, предупреждение повторных приступов. Помогают снять боли также физиотерапевтические методы: ионогальванизация с новокаином, ультрафонофорез с гидрокортизоном, электрофорез, чрескожная электростимуляция, диадинамотерапия, лазерная инфракрасная терапия.
Витаминотерапия тоже очень важна, особенно показаны витамины группы В: их в остром периоде заболевания вводят часто в виде инъекций вместе с аскорбиновой кислотой.
Если консервативная терапия бессильна, необходимо хирургическое вмешательство.
Современные операции производятся с помощью неинвазивных методов и предполагают коррекцию участков артерий, которые сдавливают ваш нерв. Так называемый Кибернож полностью устраняет болевой синдром. При использовании этой системы нужная доза излучения подводится к проводящим путям нерва с абсолютной точностью. Специалисты гарантируют высокую эффективность данной методики.
Профилактика: что вы можете предпринять, чтобы не заболеть
Чтобы избежать невралгии тройничного нерва, советуем вам вовремя начинать лечить воспаления придаточных носовых пазух, не переохлаждаться, следить за состоянием ваших зубов, всей зубочелюстной системы, избегать травм, инфекций, авитаминозов.
Необходимо помнить о недопустимости самодиагностики и лечения. Народная медицина только на недолгое время снимает болевой синдром. Чтобы успешность лечения была максимальной, постановку диагноза и выбор схемы терапии следует предоставить опытному врачу-неврологу нашей клиники.
Симптомы, лечение невралгии в клинике Елены Малышевой в Ижевске
Невралгия – заболевание, спровоцированное поражением периферических нервов, что приводит к их воспалению. В результате возникает болевой синдром, проходящий вдоль нервных волокон и локализирующийся в зоне иннервации. Патологическое состояние может проявляться в любом возрасте. В случае несвоевременного обращения к врачу прогрессирует.
Отделение неврологии клиники Елены Малышевой осуществляет диагностику и лечение невралгии различной этиологии. Прием ведут дипломированные специалисты, которые комплексно подходят к оказанию помощи каждому пациенту, подбирая методы медицинского воздействия с учетом индивидуальных особенностей организма и причин возникновения заболевания. Помните, что своевременное обращение к неврологу позволит снизить риск нежелательных последствий, сократит время лечения и реабилитации.
Причины заболевания
Основная причина невралгии – воспаление периферических нервов, которое появляется в следствие:- инфекционных заболеваний;
- защемления нерва;
- травматических повреждений;
- интоксикации организма;
- профессиональных переутомлений;
- резкого переохлаждения;
- доброкачественных и злокачественных опухолей;
- демиелинизирующих процессов;
- развития рассеянного склероза;
- осложнения после хирургических операций и перенесенных заболеваний;
- стрессов;
- заболеваний сердечно-сосудистой системы;
- нарушения обменных процессов;
- наследственной предрасположенности.

Симптомы невралгии
Основной симптом невралгии – острая локализированная боль. Она свидетельствует о патологическом процессе. При этом симптоматика зависит от того, какое нервное волокно травмировано или воспалено. Соответственно, различают такие виды невралгии:- Тройничного нерва. Заболевание стремительно прогрессирует, поэтому боль в области лица появляется резко, приступообразно. Может длиться несколько секунд или продолжаться несколько минут. Часто повторяется в течение суток. Невралгия лицевого нерва обычно локализируется на правой части лица. В ряде случаев может быть двусторонней. На поздних стадиях прогрессирует на уголки глаз, крылья носа. В этом случае боли проявляются во время чистки зубов, приема пищи, бритья, нанесения макияжа.
- Седалищного нерва. Проявляется чувством жжения в ягодицах и пояснице, синдромом «ползающих мурашек». Поступают жалобы на стреляющие боли.
- Затылочного нерва. Характеризуется внезапными приступами при воздействии на затылочную область, «прострелами» за ушами или в области задней поверхности шеи.

- Межрёберная. Имеет опоясывающий характер. Болевой приступ спонтанный. Остро ощущается во время кашля, вдоха, смены положения тела. Боль длится до нескольких суток. Часто приводит к снижению чувствительности кожных покровов.
- Языкоглоточного нерва. Основным признаком является боль у корня языка, сопровождающаяся сухостью во рту, повышенной саливацией.
- Синдром Мортона. Возникает при поражении подошвенных нервов. Первый признак – дискомфорт в стопе, который переходит в приступы боли. Может быть повышенная чувствительность кончиков пальцев. При несвоевременном лечении болезнь прогрессирует в воспаление седалищного нерва.
- Крылонебного узла. Проявлением является боль в верхней челюсти, которая может сопровождаться цокающими звуками, покраснением глаз, отечностью лица, слезоточением.
Диагностика
Неотъемлемым этапом эффективного лечения невралгии является диагностика, которая позволяет точно поставить диагноз, выбрать методы оказания помощи пациенту. Диагностика начинается с консультации и осмотра. На основе жалоб пациента и первичного осмотра невролог назначает общие и специальные анализы, такие как: анализы крови и мочи, КТ, гастроэнтерология, ЯМР, ЭГДС, электро- и эхокардиографию, рентген и др. Виды диагностики выбираются индивидуально, с учетом конкретного случая.
Диагностика начинается с консультации и осмотра. На основе жалоб пациента и первичного осмотра невролог назначает общие и специальные анализы, такие как: анализы крови и мочи, КТ, гастроэнтерология, ЯМР, ЭГДС, электро- и эхокардиографию, рентген и др. Виды диагностики выбираются индивидуально, с учетом конкретного случая.Дополнительно пациент может быть направлен на консультацию и осмотр к пульмонологу, кардиологу, гинекологу, терапевту, если есть жалобы на симптомы, схожие на ряд иных заболеваний. Это позволяет исключить смежные патологии.
Лечение невралгии
Лечение невралгии должно проводиться поэтапно и комплексно, что позволит выбрать действительно безопасные и эффективные методы, которые избавят от болезненных ощущений и их последующих рецидивов. Поэтому важно:- Провести беседу с пациентом и его первичный осмотр. В случае выявления противопоказаний к последующему лечению необходимо найти способ альтернативной помощи.
- Назначить диагностику.
 Это позволит учесть индивидуальные особенности организма, степень патологического состояния. Дополнительно может быть назначена консультация смежных специалистов, что позволит провести комплексное обследование и исключить патологии со схожими симптомами.
Это позволит учесть индивидуальные особенности организма, степень патологического состояния. Дополнительно может быть назначена консультация смежных специалистов, что позволит провести комплексное обследование и исключить патологии со схожими симптомами. - Определить методы лечения с учетом индивидуальных показаний. Медицинская помощь предоставляется комплексно. Она направлена на устранение симптомов, а также профилактику возможных рецидивов.
В зависимости от вида патологии врач может также предписать: ношение корсета, специальную диету, постельный режим, лечебную физкультуру, плавание, иные виды процедур и рекомендации относительно образа жизни. В ряде случаев может быть показано хирургическое вмешательство.
Наши преимущества
Решив лечиться в клинике Елены Малышевой, вы можете быть уверены, что тут:- Демократичные цены в Ижевске.
 Ознакомиться с тарифами на разные виды услуг вы можете в прайсе. При этом окончательная стоимость будет рассчитана после определения всего комплекса необходимых процедур.
Ознакомиться с тарифами на разные виды услуг вы можете в прайсе. При этом окончательная стоимость будет рассчитана после определения всего комплекса необходимых процедур. - Высококвалифицированные специалисты. В клинике работают дипломированные врачи, имеющие узкую квалификацию, что позволяет точно поставить диагноз на основе проявлений заболевания, назначить необходимую диагностику, предложить программу лечения выявленной патологии.
- Индивидуальный подход к каждому пациенту. Все процедуры назначаются с учетом состояния организма пациентов, перенесенных заболеваний.
- Комплексное решение проблемы. Для точной постановки диагноза консультацию проводят несколько врачей разной специализации.
- Передовые методы лечения. Наши врачи постоянно повышают свою квалификацию, следят за новинками фармакологии и медицины, что дает возможность выбрать наиболее эффективный метод лечения.
- Современное оборудование и инструменты.
 Это помогает оказать надлежащую помощь, обеспечив комфортные условия пребывания в нашей клинике.
Это помогает оказать надлежащую помощь, обеспечив комфортные условия пребывания в нашей клинике. - Полная конфиденциальность. Мы не разглашаем информацию о своих пациентах. Вы можете обратиться к нам с любой проблемой, не переживая, что сведения о вашем заболевании станут известны руководителю, родственникам или знакомым.
- Эффективное и безопасное лечение. Мы соблюдаем гигиенические нормы, контролируем эффективность лечения, что является залогом быстрого восстановления.
Запись на прием к неврологу
Если вы решили обратиться в клинику Елены Малышевой, то записаться на прием к неврологу вы можете по телефону (3412) 52-50-50 или на сайте клиники.Невралгия типы, симптомы и лечение
Невралгия относится к сильной стреляющей боли, которая возникает из-за поврежденного или раздраженного нерва. Невралгия может поражать любую часть тела, вызывая легкую или сильную боль. Некоторые лекарства и хирургические процедуры могут эффективно лечить невралгию.
Тяжелая невралгия может повлиять на способность человека выполнять повседневные задачи и может повлиять на качество его жизни.
Невралгия имеет много возможных причин, в том числе:
- инфекции, такие как опоясывающий лишай, болезнь Лайма или ВИЧ
- давление на нервы костей, кровеносных сосудов или опухолей
- другие медицинские условия, такие как заболевание почек или диабет
- старение
В этой статье рассматриваются различные типы невралгии, их симптомы и доступные варианты лечения.
Типы невралгии
Медицинские работники делят невралгию на категории в зависимости от областей тела, на которые она влияет. Ниже приведены некоторые распространенные типы невралгии:
Невралгия тройничного нерва
TN может вызвать стреляющую боль в лице.
Невралгия тройничного нерва (TN) вовлекает тройничный нерв в голове. Он имеет три ветви, которые посылают сигналы от мозга к лицу, рту, зубам и носу.
Он имеет три ветви, которые посылают сигналы от мозга к лицу, рту, зубам и носу.
TN делится на два подразделения: тип 1 и тип 2.
Тип 1 TN вызывает болезненные ощущения жжения или поражения электрическим током в некоторых частях лица. Люди с ТН 1 типа испытывают нерегулярные эпизоды, которые возникают внезапно.
Продолжительность этих эпизодов варьируется у разных людей, но может длиться до 2 минут, согласно данным Национального института неврологических расстройств и инсульта.
Тип 2 TN производит постоянное, тупое ноющее ощущение на лице.
Точная причина TN остается неясной. Однако давление от увеличенного кровеносного сосуда может раздражать или даже повредить тройничный нерв.
Рассеянный склероз (MS) может привести к TN. MS является неврологическим расстройством, которое вызывает воспаление, которое повреждает миелиновую оболочку, окружающую нервные волокна в центральной нервной системе.
Постгерпетическая невралгия
Постгерпетическая невралгия (PHN) является болезненным состоянием, которое поражает нервы кожи.
По данным Центров по контролю и профилактике заболеваний (CDC), PHN является наиболее распространенным осложнением опоясывающего лишая, поражающим около 10–13% людей, у которых оно развивается.
Опоясывающий лишай — вирусная инфекция, которая вызывает пузыри и болезненную кожную сыпь. Вирус ветряной оспы, который вызывает ветряную оспу, остается спящим в нервной системе и активизируется в более позднем возрасте, вызывая опоясывающий лишай.
Когда вирус реактивируется, он может вызвать воспаление нервных волокон. Это воспаление может привести к необратимому повреждению нерва, которое вызывает боль, даже после того, как инфекция стихает.
Затылочная невралгия
Эта форма невралгии поражает затылочные нервы, которые берут начало в шее и посылают сигналы в затылок.
Затылочная невралгия вызывает пульсирующую или стреляющую боль, которая начинается у основания черепа и распространяется вдоль кожи головы. Боль в затылочной невралгии может течь в заднюю часть глаз.
Затылочная невралгия имеет множество потенциальных причин, в том числе:
- внезапные движения головы
- напряженные мышцы шеи
- поражения или опухоли в шее
- воспаленные кровеносные сосуды
- инфекции
- подагра
- сахарный диабет
- травмы шеи
Периферическая невралгия
Периферическая невралгия, или периферическая невропатия, относится к боли, которая возникает из-за повреждения нерва в периферической нервной системе. Это включает в себя все нервные волокна за пределами головного и спинного мозга.
Периферическая невралгия может поражать один нерв или целые нервные группы.
Устойчивое повреждение периферической нервной системы может повлиять на нервы, которые контролируют движения мышц, передают сенсорную информацию и регулируют внутренние органы.
Периферическая невралгия может вызвать боль или онемение в руках, ногах, руках и ногах. Другие симптомы могут включать в себя:
- непроизвольное подергивание мышц или судороги
- потеря координации
- сложность выполнения сложных моторных задач, таких как застегивание рубашки или завязывание шнурков
- гиперчувствительность к прикосновению или температуре
- избыточное потоотделение
- желудочно-кишечные проблемы
- трудности с едой или глотанием
- трудно говорить
Межреберная невралгия
Межреберная невралгия поражает нервы, которые сидят чуть ниже ребер. Врачи называют мышцы в этой области межреберными мышцами.
Несколько потенциальных факторов могут способствовать межреберной невралгии, такие как:
- травмы или хирургические процедуры, связанные с грудной клеткой
- давление на нервы
- опоясывающий лишай или другие вирусные инфекции
Межреберная невралгия вызывает резкую, жгучую боль, которая поражает грудную стенку, верхнюю часть живота и верхнюю часть спины. Определенные физические движения, такие как дыхание, кашель или смех, могут усиливать боль.
Определенные физические движения, такие как дыхание, кашель или смех, могут усиливать боль.
Дополнительные симптомы могут включать в себя:
- стеснение или давление, которое обволакивает грудь
- покалывание или онемение в верхней части груди или верхней части спины
- подергивание мышц
- потеря аппетита
Диабетическая невропатия
Диабетическая невропатия является наиболее распространенным осложнением диабета. Поскольку диабет поражает очень многих людей, показатели периферической невропатии в настоящее время начинают расти.
Симптомы включают потерю равновесия и онемения, покалывание и боль. Лучший способ предотвратить диабетическую невропатию — это довести уровень сахара в крови до приемлемого уровня.
Симптомы невралгии
В общем, невралгия вызывает интенсивные и отчетливые симптомы, в том числе:
- внезапные эпизоды сильной стреляющей или колющей боли, которая следует по пути поврежденного или раздраженного нерва
- постоянная ноющая или жгучая боль
- покалывание или онемение
- мышечная слабость
- потеря мышечной массы или атрофия
- непроизвольное подергивание мышц или судороги
Лечение невралгии
Варианты лечения невралгии варьируются в зависимости от типа и тяжести состояния.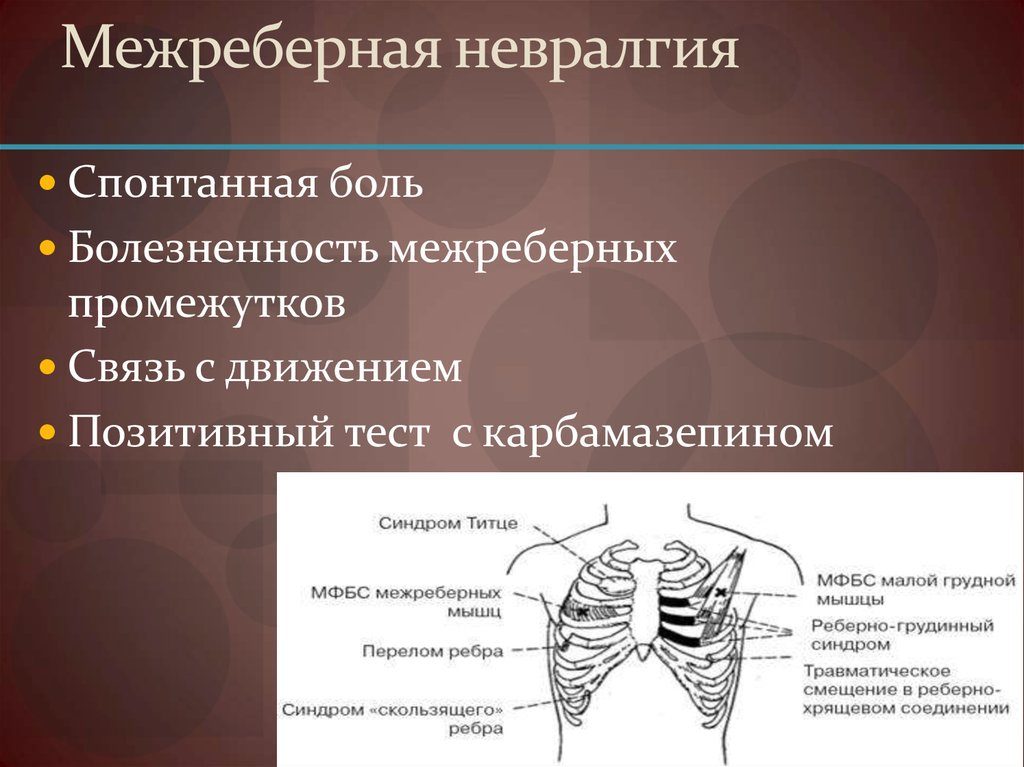
Мази, местная нервная блокада и инъекции стероидов могут временно облегчать боль при легкой невралгии.
Лечение сильной боли при невралгии может потребовать рецептурных препаратов, хирургических процедур или того и другого.
Лекарственные препараты
Обезболивающие, как правило, не очень эффективны в борьбе с болью при невралгии. Медикаменты, которые могут лечить основные причины невралгии, включают в себя:
- противосудорожные препараты, такие как карбамазепин, топирамат и ламотригин
- антидепрессанты, такие как амитриптилин
- миорелаксанты, такие как баклофен
- мембраностабилизирующие препараты, такие как габапентин
Хирургия
Некоторые хирургические процедуры могут помочь уменьшить боль при невралгии, когда состояние не поддается лечению.
Примеры хирургических процедур, которые могут помочь в лечении невралгии, включают:
Микрососудистая декомпрессия: помогает удалить увеличенный кровеносный сосуд, воздействующий на нерв. Процедура включает в себя размещение мягкой прокладки между кровеносным сосудом и пораженным нервом.
Процедура включает в себя размещение мягкой прокладки между кровеносным сосудом и пораженным нервом.
Стереотаксическая хирургия: это неинвазивная процедура, которая направляет высококонцентрированные лучи в корень поврежденного нерва. Излучение нарушает передачу болевых сигналов в мозг.
Чрескожная баллонная компрессия: это включает в себя введение маленького баллона в пораженный нерв. Воздушный шар надувается, что приводит к контролируемому, преднамеренному повреждению нерва. Эта процедура не позволяет пораженному нерву посылать болевые сигналы в мозг. Тем не менее, последствия процедуры обычно стираются через 1-2 года.
Резюме
Невралгия вызывает болевые симптомы, которые различаются по продолжительности и степени тяжести. Помимо боли, невралгия может вызвать онемение, мышечную слабость и гиперчувствительность.
Если человек не получает лечения, невралгия может помешать его способности выполнять повседневные задачи.
Посоветуйтесь с врачом, чтобы определить лучший курс лечения для их определенных симптомов.
Клиническая картина и общие принципы лечения невралгии. Последствия
Причины и симптомы невралгии. Как лечить невралгию грудного отдела
Невралгия – поражение периферийной нервной системы, которое характеризуется острым болевым синдромом. Требуется квалифицированная медицинская помощь, но нужно знать, как можно купировать симптомы невралгии самостоятельно.
Симптомы невралгии
В зависимости от того, какой именно нерв поражен, развивается клиническая картина. Но существует и ряд общих симптомов, которые наблюдаются при любой локализации поражения:
- Сильная боль. Возникает всегда внезапно, чувствуется в том органе или участке тела, где протекает патологический процесс. Например, признаки невралгии грудной клетки у женщины проявляются болью в молочных железах с иррадиацией в лопатку.

- Проблемы с подвижностью. Касаются любых суставов – локтевого, голеностопного, бедренного, плечевого и так далее. Больной жалуется на то, что не может принять удобное положение, возникает проблема со сменой положения туловища – например, проблематично встать из положения сидя или сесть из положения лежа.
Нередко эти два основных симптома дополняют друг друга. Например, боли при невралгии левой половины спины сочетаются с невозможностью сесть, встать или поменять положение тела.
Если невралгия спровоцирована инфекционным заболеванием, то боль может появиться сразу после купирования инфекционного процесса. В таком случае невралгия рассматривается как осложнение – например, такое часто наблюдается при опоясывающем лишае (герпетической инфекции).
Лечение разных видов невралгии
Лечение назначает только специалист. Он уточняет диагноз, выясняет истинную причину развития патологического процесса и в индивидуальном порядке подбирает схему лечения.
Медикаментозные назначения
Они обязательны, так как симптомы невралгии ярко выражены и беспокоят пациента круглосуточно, нарушая его привычный ритм жизни. К общим назначениям относятся:
- средства, оказывающие противосудорожное действие – Тебантин или Габантин;
- препараты местного применения – Фастум-гель или мазь Апизартрон;
- миорелаксанты – они способны расслабить мышечную ткань, снизить ее тонус. Это Мидокалм или Сирдалуд;
- витаминные комплексы – Мильгамма или Кокарнит.
Существуют некоторые нюансы:
- если назначено лечение постгерпетической невралгии, целесообразным будет назначение и противовирусных препаратов, но в виде мазей или кремов;
- препараты при невралгии в области лопатки назначаются только после осмотра пациента кардиологом – симптомы заболевания могут быть похожи на сердечные приступы, они имитируют стенокардию;
- мазь при шейной невралгии обладает согревающими свойствами, но ее можно использовать только при отсутствии воспалительных процессов в пазухах носа или области ушей.

Физиопроцедуры
Речь идет о массаже, прогревании, иглоукалывании, рефлексотерапии и других методах. Например, если причины затылочной невралгии – невоспалительные процессы в головном мозгу, то быстро избавиться от проблемы удастся благодаря проведению курса иглоукалывания или инфракрасного излучения. Но такое лечение можно предпринимать только после устранения острых симптомов.
Массаж проводят тоже в качестве восстановительного метода лечения. Он назначается после купирования болевого синдрома и острого воспалительного процесса. Нередко массаж воротниковой зоны помогает избавиться от затылочной невралгии.
Некоторые физиопроцедуры могут проводиться в сочетании с обезболивающими препаратами – например, электрофорез с лидокаином или новокаином. Активные вещества медикамента под воздействием электрического тока глубоко проникают в ткани и действуют непосредственно на патологический очаг.
Многих интересует, как лечить невралгию грудного отдела. Врачи не рекомендуют заниматься самолечением, сначала нужно поставить точный диагноз. Если в диагностике произойдет ошибка и лечение будет вестись неправильно, то это чревато серьезными осложнениями. Дело в том, что симптомы такого вида невралгии практически идентичны признакам сердечного приступа и отсутствие корректной квалифицированной медицинской помощи может привести к летальному исходу.
Если в диагностике произойдет ошибка и лечение будет вестись неправильно, то это чревато серьезными осложнениями. Дело в том, что симптомы такого вида невралгии практически идентичны признакам сердечного приступа и отсутствие корректной квалифицированной медицинской помощи может привести к летальному исходу.
Лечение народными средствами
Существует ряд рецептов отваров из цветков ромашки аптечной, корня алтея, которые помогают снять острые болевые ощущения и уменьшить дискомфорт. Но официальная медицина считает их бесполезными, а в некоторых случаях и вредными. В любом случае они не должны становиться основной терапией, без медикаментозных назначений и курса физиопроцедур не обойтись.
Как заподозрить заболевание и как отличить невралгию в области сердца от приступа стенокардии или инфаркта миокарда, можно узнать на нашем сайте Добробут.ком.
Как лечить межреберную невралгию – рекомендации практикующего врача
Основные симптомы межреберной невралгии
Межреберной невралгией (торакалгией) называют болевой синдром, возникающий при воспалении, раздражении или сдавливании межреберных нервов. Основным симптомом межреберной невралгии является боль в левой или правой части грудной клетки.
Основным симптомом межреберной невралгии является боль в левой или правой части грудной клетки.
Причины возникновения болезни:
- переохлаждение организма;
- заболевания нервной системы и патология грудного отдела позвоночника;
- травмы грудной клетки;
- инфекционные и аллергические заболевания;
- онкология;
- гормональные нарушения, ослабленный иммунитет;
- заболевания сердца и внутренних органов;
- анемия, недостаток витаминов, интоксикация организма.
Причиной межреберной грудной невралгии у женщин может стать ношение тесного нижнего белья.
Симптомы болезни
Основным проявлением патологии является боль (приступообразная, опоясывающая) с локализацией в правой или левой части грудины. При активных действиях и кашле болезненность усиливается.
Если причиной является перенапряжение одной или нескольких мышц, боль нарастает при наклонах вперед. В ряде случаев болезнь сопровождается онемением или жжением по ходу нервов, с иррадиацией в спину, поясницу и лопатку.
В ряде случаев болезнь сопровождается онемением или жжением по ходу нервов, с иррадиацией в спину, поясницу и лопатку.
В зависимости от того, какие нервы поражены, синдром может напоминать желудочные боли и боли при остром аппендиците. При поражении верхних сегментов грудины больной будет жаловаться на чувство инородного тела в глотке, мешающего процессу глотания.
На нашем сайте Добробут.ком вы сможете записаться на прием к врачу, который расскажет о признаках межреберной невралгии в спине и методах ее лечения.
Межреберная невралгия грудной клетки при беременности
Основными причинами такого состояния у беременной женщины являются гормональная перестройка, увеличивающаяся матка и большое количество жидкости в организме. В отдельных случаях заболевание развивается на фоне ущемления нервных окончаний в позвоночнике, нарушения осанки и нехватки витаминов группы В. Межреберная невралгия грудной клетки при беременности проявляется болевым синдромом, усиливающимся при активных движениях. Кроме того, неприятные ощущения могут появиться в области печени, селезенки, желудка и лопаток.
Кроме того, неприятные ощущения могут появиться в области печени, селезенки, желудка и лопаток.
Сердечные боли и межреберная невралгия: отличия
Сердечная боль, как правило, не усиливается при смене положения тела, вдохе и выдохе. Для состояния характерен скачок артериального давления и учащение пульса. Устранить боль поможет нитроглицерин.
Для межреберной невралгии характерно усиление боли при вдохе-выдохе, повороте туловища, кашле и чихании. Пальпация межреберных промежутков усиливает болевой синдром. Нитроглицерин в данном случае не поможет. О том, как снять острую боль при межреберной невралгии, вам расскажет врач во время консультации.
Важно вовремя отличить межреберную невралгию от других тяжелых заболеваний, способных привести к летальному исходу. К последним относятся:
- инфаркт миокарда, стенокардия;
- болезни легких;
- всевозможные опухоли;
- болезнь Бехтерева;
- опоясывающий лишай.

Диагностика и лечение межреберной невралгии
После осмотра больного и сбора анамнеза врач назначит УЗИ органов брюшной полости, ЭКГ, рентгенографию легких и консультацию узкопрофильных специалистов (при необходимости). Очень важно исключить сердечно-сосудистую патологию.
Основной целью лечения межреберной невралгии является:
- снятие болевого синдрома;
- устранение первопричины заболевания;
- устранение воспаления (защемления) нерва.
Как облегчить страдания больного и что делать при межреберной невралгии в домашних условиях, расскажет врач.
Схема лечения: медикаментозная терапия (антибиотики, обезболивающие, нестероидные противовоспалительные, витамины), щадящий двигательный режим, физиотерапевтические процедуры и рефлексотерапия. Массаж при межреберной невралгии хорошо сочетать с ЛФК.
Лечение межреберной невралгии в домашних условиях
Растирание. С этой целью можно использовать спиртовой настой валерьяны или березовых почек. Сок черной редьки втирают в пораженный участок.
Сок черной редьки втирают в пораженный участок.
Хороший эффект даст прогревание. Однако прямого воздействия на пораженный участок следует избегать. Рекомендованы компрессы с распаренными семенами льна.
Настои. Внутрь врачи рекомендуем принимать отвар мяты или мелисы.
Ванны с шалфеем. 3 ст. л. шалфея залить стаканом кипятка. Дать отвару настояться в течение 60 минут, процедить. Получившийся настой добавляют в ванну. Курс лечения – 10 дней.
Если вам нужна консультация специалиста, запишитесь на прием. Только врач расскажет, как лечить межреберную невралгию и какие препараты будут наиболее эффективны в вашем случае.
Связанные услуги:
Лечебная физкультура (ЛФК)
Массаж
Межреберная невралгия. Симптомы, лечение, причины и признаки в Вашем городе
26.05.2017
Межреберная невралгия появляется в результате воспаления, раздражения или сдавливания межреберных нервов, главным признаком недуга является очень сильная и практически невыносимая боль.
Перед тем, как начинать лечение невралгии спины, в обязательном порядке проводится дифференциальная диагностика – при этом заболевании болевой синдром распространяется только по ходу нерва и со временем, при отсутствии терапии, больному становится тяжело дышать.
Такая патология, как межреберная невралгия является только симптомом, появление которого провоцируют другие причины, клиническая картина болезни проявляется очень ярко, поэтому ее надо дифференцировать от проблем, связанных с желудком, позвоночником, сердцем.
Для прохождения полного медицинского обследования можно посетить клинику «Медэлект», после подтверждения диагноза квалифицированный специалист назначит эффективную терапию. В первую очередь определяется невралгия, лечение проводится под контролем врача, но параллельно в домашних условиях, если нет противопоказаний, могут применяться народные методики.
Если появляется острая боль, спина доставляет сильный дискомфорт, из-за чего резко ухудшается уровень жизни.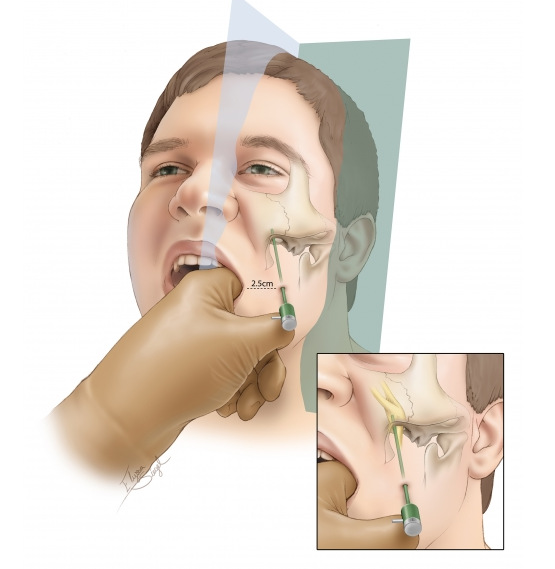 Возникновение межреберной невралгии провоцируется разными причинами – демиелинизация (повреждение оболочки нерва), интоксикация, травма, патология позвоночника, инфекционные заболевания, гормональные перестройки. Существенную роль в развитии патологии играют и общие факторы, к числу которых относятся вредные привычки, заболевания сосудов, сердца, пищеварительного тракта и эндокринной системы.
Возникновение межреберной невралгии провоцируется разными причинами – демиелинизация (повреждение оболочки нерва), интоксикация, травма, патология позвоночника, инфекционные заболевания, гормональные перестройки. Существенную роль в развитии патологии играют и общие факторы, к числу которых относятся вредные привычки, заболевания сосудов, сердца, пищеварительного тракта и эндокринной системы.
Межреберная невралгия сопровождается сильной болью, имеющей жгучий характер, при этом она сравнивается с почечной коликой. Во время проведения пальпации в пораженной области болезненные ощущения только усиливаются, довольно часто чувствуется усиление данного признака.
В пораженной области кожный покров частично или полностью теряет чувствительность, также могут проявляться такие вторичные признаки патологии, как гиперемия или бледность кожи, повышенное потоотделение, сокращение некоторых сегментов мышц.
Все описанные выше признаки указывают на развитие межреберной невралгии, однако данное заболевание часто маскируется под другие недуги – боль может быть ноющей, тупой, периодической, отдавать в желудок, лопатку, сердце или поясницу.
Если заболевание было вызвано защемлением корешков нервов, для его лечения, обязательно устраняется патология, спровоцировавшая данное явление – проводится лечение остеопороза, удаляется грыжа и т. д.
Больному назначается прием миорелаксантов, обезболивающих препаратов, пользу приносит специальная гимнастика и массаж, прописывается мануальная терапия. В самых тяжелых случаях используется вытяжение позвоночника, может понадобиться хирургическое вмешательство.
При условии развития заболевания в результате вирусной инфекции, терапия проводится с использованием иммуностимулирующих, успокоительных и противовирусных препаратов. Если пациента беспокоит сильный дискомфорт, назначается постельный режим, а также максимальная иммобилизация. Обезболивающие препараты помогают быстро купировать признаки межреберной невралгии, обязательно назначается и прием витаминов группы В.
Чем вызвана межреберная невралгия и как ее лечить
Когда человек впервые сталкивается с резкими пронизывающими или тупыми болями, которыми характерна межреберная невралгия, он хочет понять причину, по которой его коснулся этот недуг. Но причин может быть очень много, как от значительных, так и до незаметных. Если в первом случае понятно, что серьезное воспаление послужило источником к резким или жгучим болям, то во втором случае речь идет о меозите или осложнении остеохондроза. Нельзя забывать и о нехватке витаминов и микроэлементов в организме, чтобы не допустить развития болезни.
Но причин может быть очень много, как от значительных, так и до незаметных. Если в первом случае понятно, что серьезное воспаление послужило источником к резким или жгучим болям, то во втором случае речь идет о меозите или осложнении остеохондроза. Нельзя забывать и о нехватке витаминов и микроэлементов в организме, чтобы не допустить развития болезни.
Кроме того, даже выяснив причину, необходимо обратиться к неврологу или врачу общей практики (терапевту), чтобы узнать полный диагноз и картину лечения межреберной невралгии. Если помимо нее имеются другие серьезные осложнения в организме, стоит пройти комплексное обследование, чтобы не навредить себе еще сильнее.
Межреберная невралгия – симптомы
Неприятные ощущения боли сразу заставляют современного человека искать ответы в интернете или уточнять у знакомых, сталкивались ли они с такой проблемой. Конечно, именно благодаря симптомам можно определить у себя ту или иную болезнь, либо сузить их круг до минимума.
Все симптомы межреберной невралгии сосредоточены в районе ребер. Пронизывающая, резкая, жгучая или тупая боль может коснуться спины, поясницы, грудной клетки. В последнем случае есть риск спутать симптомы межреберной невралгии с сердечными заболеваниями.
При хождении, сидении и даже в состоянии покоя боль может давать о себе знать как короткими импульсами, так и обжигающими волнами, расходящимися из одной точки в районе ребер. Происходит это либо из-за внутреннего воспаления органов, либо потому, что нерв оказался зажат.
Периодичность болей тоже имеет свои характеристики. Здесь стоит отметить, что боль может быть постоянной, из-за которой становится сложно дышать, ходить и вообще нормально функционировать. Но это довольно тяжелые случаи, когда уже нет времени заниматься самодиагностированием, самолечением, сравниванием симптомов. Лучшее решение при таких симптомах межреберной невралгии – обратиться к специалисту, а именно неврологу.
Другая периодичность обычно причиняет временный и не долгосрочный дискомфорт. Разного рода болевые уколы в районе ребер могут быть непродолжительными, тревожить в течение дня. При этом такие боли случаются не каждый день, а проявляются при физических нагрузках. В этом случае люди редко торопятся посетить специалиста, считая, что ситуация еще не критическая, да и межреберная невралгия не слишком тревожит. Но, это заблуждение, так как запущенную форму невралгии вылечить гораздо сложнее и времени на лечение уйдет гораздо больше.
Разного рода болевые уколы в районе ребер могут быть непродолжительными, тревожить в течение дня. При этом такие боли случаются не каждый день, а проявляются при физических нагрузках. В этом случае люди редко торопятся посетить специалиста, считая, что ситуация еще не критическая, да и межреберная невралгия не слишком тревожит. Но, это заблуждение, так как запущенную форму невралгии вылечить гораздо сложнее и времени на лечение уйдет гораздо больше.
Средняя фаза, при которой человек всерьез задумывается над поиском специалиста и явными симптомами межреберной невралгии – боли усиливаются, приобретают постоянный характер, не мешают выполнять ежедневные дела, но причиняют серьезный дискомфорт.
Межреберная невралгия при беременностиОтдельно стоит выделить такой непростой для будущих мам период, как беременность. Именно межреберная невралгия при беременности более чем неуместна, мешает как женщине, так и сказывается на ее плоде. При этом, как раз во время беременности женщины наиболее часто подвержены данному заболеванию.
При этом, как раз во время беременности женщины наиболее часто подвержены данному заболеванию.
Здесь важно понимать, что во время беременности происходят изменения в организме женщины. Могут возникать отеки, плод оказывает на позвоночник дополнительную нагрузку, особенно в третий триместр. Все это может спровоцировать ущемление нервов, а также вызвать межпозвонковую грыжу.
Почувствовав боли в районе сердца, которые имеют продолжительный характер, не стоит переживать, что это сердечный приступ. Нервничать, как известно, будущим мамам нельзя, а поэтому при любых нестандартных болевых ощущениях, лучше отправиться к специалисту, изложить ему свои симптомы и вместе с врачом решать проблему. Самолечение в период беременности строго запрещено! Только специалист невролог поможет выбрать самые безопасные методы и препараты, которые помогут избавиться от межреберной невралгии.
Межреберная невралгия лечение
Как уже было сказано выше, заниматься самолечением не стоит. Здесь важными факторами, определяющими лечение как таковое, являются:
Здесь важными факторами, определяющими лечение как таковое, являются:
Диагностирование перед началом лечения межреберной невралгии позволит выявить какие органы в случае того или иного метода лечения могут оказаться под угрозой. Лечение анальгетиками может вызвать осложнения у:
- беременных
- людей с ВСД (вегето-сосудистой дистонией),
- склонным к аллергическим реакциям,
- людей с заболеваниями ЖКТ (желудочно-кишечного тракта), пр.
Консультация с врачом-неврологом позволит избежать заведомо неприятных последствий, даже если пациент раньше не знал о других проблемах своего организма. Межреберная невралгия чаще всего является не единственной проблемой, а вытекающей из уже существующих.
Лечение межреберной невралгии на сегодня имеет несколько видов, поэтому есть из чего выбрать. Каждый метод лечения по-своему эффективен, впрочем, время до выздоровления у каждого разное.
МедикаментыМы немного затронули эту тему выше, указав на противопоказания. Но именно под наблюдением лечащего врача можно использовать данный вид лечения межреберной невралгии.
Но именно под наблюдением лечащего врача можно использовать данный вид лечения межреберной невралгии.
Физиотерапия
Физиотерапия может заключаться в применении магнитотерапии, фонофореза, лазеротерапии. А также, можно ходить на сеансы лечебного массажа, лечебной физкультуры (ЛФК), на приемы водных процедур. Здесь стоит обязательно посоветоваться с врачом. Особенно актуально это будет для людей страдающих артритом, артрозом, остеохондрозом, пр.
РефлексотерапияРефлексотерапия это точечное снятие болевого синдрома методом укалывания иглы в нужной точке тела. При выполнении такой процедуры настоящим специалистом, она может оказаться очень действенной, приятной, наиболее безвредной.
Все эти методы лечения межреберной невралгии далеко не единственные рекомендации, которые можно услышать на приеме у невролога. Витамины, микроэлементы, диагностика воспаления или травмы, купирование боли, режим поведения пациента в домашних условиях и многое другое. Именно совокупность методов приведет к положительному и продолжительному результату.
Именно совокупность методов приведет к положительному и продолжительному результату.
Часто задаваемые вопросы о невралгии тройничного нерва | Отделение неврологической хирургии
Невралгия тройничного нерва, также называемая тик-дулурекс, представляет собой редкое неврологическое заболевание, которое вызывает внезапные, сильные, короткие, повторяющиеся колющие эпизоды лицевой боли в одной или нескольких ветвях тройничного нерва. Обычно это вызвано сдавлением тройничного нерва артерией или веной, но также может присутствовать без видимой причины. Иногда его ошибочно принимают за стоматологическую проблему или проблему с челюстью или как психологическое расстройство.После правильного диагноза существует несколько вариантов медикаментозного и хирургического лечения для уменьшения или облегчения изнурительной боли, вызванной этим заболеванием. Пациентам с невралгией тройничного нерва уделяется первоочередное внимание при планировании обследования.
Какие существуют безоперационные методы лечения невралгии тройничного нерва?
Кто является кандидатом на операцию при невралгии тройничного нерва?
Какие виды операций по поводу невралгии тройничного нерва проводятся в UCSF?
· Микроваскулярная декомпрессия (MVD)
· Радиохирургия
· Радиочастотное поражение (также называемое радиочастотной ризотомией)
Проводятся ли какие-либо исследования невралгии тройничного нерва в UCSF?
Лечебная терапия при невралгии тройничного нерва
Первая линия лечения пациентов с невралгией тройничного нерва — это всегда медикаменты. Даже малоинвазивная хирургия сопряжена с риском и должна рассматриваться как последнее средство.
Даже малоинвазивная хирургия сопряжена с риском и должна рассматриваться как последнее средство.
Для лечения невралгии тройничного нерва чаще всего используются препараты, изначально разработанные для лечения эпилепсии. Однако было обнаружено, что этот класс лекарств достаточно эффективен при лечении нервной боли, включая TN, при постоянном приеме. Противосудорожным средством, наиболее часто назначаемым при TN, является карбамазепин (Тегретол®), который может обеспечить хотя бы частичное обезболивание от 80% до 90% пациентов.Другие противосудорожные средства, часто назначаемые при TN, включают фенитоин (Дилантин®), габапентин (Нейронтин®), ламотриджин (Ламиктал®), окскарбазепин (Трилептал®) и топирамат (Топамакс®). Также может быть назначен миорелаксант баклофен (Лиорезал®), отдельно или в комбинации с другими лекарствами.
Обычно наблюдаемые побочные эффекты лекарственной терапии TN включают головокружение, сонливость, забывчивость, неустойчивость и тошноту. Кроме того, карбамазепин и другие препараты, назначаемые для лечения TN, не всегда остаются эффективными с течением времени, требуя все более и более высоких доз или большего количества лекарств, принимаемых одновременно, а у некоторых пациентов наблюдаются достаточно серьезные побочные эффекты, чтобы потребовать отмены.
В UCSF пациентов могут обследовать опытные неврологи, специализирующиеся на оценке и лечении невралгии тройничного нерва. Чтобы запланировать обследование для подтверждения диагноза невралгии тройничного нерва и обсудить варианты лечения, свяжитесь с неврологической клиникой по телефону (415) 353-2273.
Хирургическое обследование при невралгии тройничного нерва
Хирургическая оценка невралгии тройничного нерва включает подтверждение диагноза невралгии тройничного нерва, просмотр магнитно-резонансной томографии головного мозга (МРТ) для исключения других поддающихся лечению причин боли в лице и оценку тяжести боли, общего состояния здоровья пациента и предпочтение пациентом целей лечения по сравнению с неприятием риска.
Операция при невралгии тройничного нерва предназначена для людей, которые все еще испытывают изнуряющую боль, несмотря на лучшее медицинское лечение. Операция по поводу невралгии тройничного нерва редко предлагается пациентам с болью в лице, не связанной с невралгией тройничного нерва, или с атипичной невралгией тройничного нерва; Операции по поводу этих состояний имеют гораздо более низкие показатели успеха и во многих случаях могут усилить боль и / или вызвать дополнительные проблемы со здоровьем.
Микрососудистая декомпрессия при невралгии тройничного нерва
Микроваскулярная декомпрессия (MVD), также известная как процедура Жаннетты, является наиболее распространенной хирургической процедурой для лечения невралгии тройничного нерва.Это открытый хирургический доступ, при котором за ухом делается небольшой разрез, просверливается небольшое отверстие в черепе и под микроскопом обнажается тройничный нерв. В большинстве случаев имеется кровеносный сосуд (обычно артерия, но иногда и вена), сдавливающий тройничный нерв. Отодвигая этот кровеносный сосуд от нерва и вставляя прокладку из тефлонового войлока, боль почти всегда уменьшается. Хотя МВД считается наиболее инвазивной операцией при ТН, это также лучшая процедура для устранения основной проблемы, которая обычно вызывает ТН: компрессии сосудов.MVD также вызывает наименьшее повреждение тройничного нерва и обеспечивает в среднем самые длительные безболезненные периоды и наилучшие шансы на постоянное прекращение приема лекарств. При использовании МВД в качестве самостоятельного лечения показатель долгосрочного успеха составляет около 80%. Процедура требует пребывания в больнице в среднем два дня и четырех-шести недель, чтобы вернуться к нормальной повседневной деятельности.
При использовании МВД в качестве самостоятельного лечения показатель долгосрочного успеха составляет около 80%. Процедура требует пребывания в больнице в среднем два дня и четырех-шести недель, чтобы вернуться к нормальной повседневной деятельности.
Каковы возможные побочные эффекты МВД?
MVD — это серьезная операция, включающая в себя процедуру трепанации черепа с вырезанием небольшого отверстия в черепе.Типичные хирургические риски для любой нейрохирургической процедуры с открытым черепом включают инфекцию, чрезмерное кровотечение, утечку спинномозговой жидкости и риски анестезии. Редкие неврологические травмы могут включать повреждение слуха, повреждение сосудов (инсульт) и, очень редко, смерть.
Будет ли у меня боль при пробуждении?
Поскольку МВД является серьезной операцией, пациенты будут испытывать некоторую послеоперационную боль в разрезе и головную боль, но медсестры дадут вам лекарства, которые помогут вам контролировать эту боль.
Как долго мне нужно будет оставаться в больнице?
Пациенты обычно проводят две ночи в больнице перед выпиской.
Когда я могу вернуться к нормальной деятельности?
Боль и скованность после операции обычно проходят в течение недели, и вы можете вернуться к нормальной деятельности в своем собственном темпе. Однако вам следует избегать подъема тяжестей или напряжения в первые шесть недель после операции.
Будет ли операция полностью излечивающей?
Никто не может обещать, что любая операция по поводу невралгии тройничного нерва будет успешной для всех пациентов, и всегда есть шанс, что боль вернется позже; тем не менее, МВД — лучший шанс облегчить проблему, лежащую в основе боли при невралгии тройничного нерва.
Радиохирургия при невралгии тройничного нерва
Радиохирургическое лечение (гамма-нож) невралгии тройничного нерва является наименее инвазивным хирургическим методом. Фактически, это вообще не операция. Гамма-нож — это устройство, которое доставляет точные контролируемые лучи излучения к целям внутри черепа, включая мозг и связанные с ним нервы. Для лечения невралгии тройничного нерва лучи излучения направляются на тройничный нерв, где они попадают в ствол мозга. Лечение гамма-ножом не направлено на первопричину невралгии тройничного нерва, а вместо этого повреждает тройничный нерв, чтобы остановить передачу болевых сигналов.Процедура не требует анестезии или не требует анестезии и проводится в амбулаторных условиях. Эта процедура обеспечивает значительный контроль или уменьшение боли примерно у 80% пациентов, но реакция обычно медленнее, чем при других методах лечения. Пациенты могут ответить в течение 4-6 недель после лечения; однако некоторым пациентам для полного ответа требуется от 3 до 8 месяцев. Большинство пациентов продолжают принимать полные дозы лекарств в течение как минимум 3-6 месяцев после лечения, и мы обычно не начинаем снижать прием препаратов TN до тех пор, пока не будет достигнуто облегчение боли.
Гамма-нож — это устройство, которое доставляет точные контролируемые лучи излучения к целям внутри черепа, включая мозг и связанные с ним нервы. Для лечения невралгии тройничного нерва лучи излучения направляются на тройничный нерв, где они попадают в ствол мозга. Лечение гамма-ножом не направлено на первопричину невралгии тройничного нерва, а вместо этого повреждает тройничный нерв, чтобы остановить передачу болевых сигналов.Процедура не требует анестезии или не требует анестезии и проводится в амбулаторных условиях. Эта процедура обеспечивает значительный контроль или уменьшение боли примерно у 80% пациентов, но реакция обычно медленнее, чем при других методах лечения. Пациенты могут ответить в течение 4-6 недель после лечения; однако некоторым пациентам для полного ответа требуется от 3 до 8 месяцев. Большинство пациентов продолжают принимать полные дозы лекарств в течение как минимум 3-6 месяцев после лечения, и мы обычно не начинаем снижать прием препаратов TN до тех пор, пока не будет достигнуто облегчение боли.
Каковы потенциальные побочные эффекты операции с использованием гамма-ножа?
Побочные эффекты могут включать покалывание или онемение лица (у 20–30% пациентов), но обычно они проявляются в легкой степени.
Будет ли у меня боль при пробуждении?
Пациентов не усыпляют для этой процедуры, так как она вызывает минимальную боль и дискомфорт. Лечение требует использования каркаса, который крепится к голове булавками. В течение 1-2 дней после лечения наблюдается умеренная боль в месте расположения булавки.
Как долго мне нужно будет оставаться в больнице?
Гамма-нож для лечения невралгии тройничного нерва является амбулаторной процедурой — вы сможете отправиться домой в день лечения.
Когда я могу вернуться к нормальной деятельности?
Пациенты обычно начинают возвращаться к нормальной деятельности в течение 48 часов, хотя это зависит от человека.
Будет ли операция полностью излечивающей?
Никто не может обещать, что любая операция по поводу невралгии тройничного нерва будет успешной для всех пациентов; Лечение гамма-ножом «перемешивает» болевые пути, но всегда есть шанс, что боль может повториться позже.
Радиочастотное поражение (RFL) при невралгии тройничного нерва
Радиочастотное поражение (также называемое радиочастотной ризотомией) — хороший вариант для лечения сильной боли у пациентов с высоким риском, например, у пациентов с сопутствующим заболеванием, которое сделало бы открытое хирургическое вмешательство слишком опасным. Это также хороший вариант для пациентов с рассеянным склерозом (МС), у которых TN часто не вызвана сдавлением сосудов. Как и лечение гамма-ножом, радиочастотное поражение не лечит первопричину TN, а вместо этого повреждает тройничный нерв, чтобы остановить передачу болевых сигналов.В этой процедуре электрод, вводимый через щеку, используется для нагрева нерва и его избирательного повреждения, чтобы не дать болевым сигналам попасть в мозг. Лечение обеспечивает немедленное облегчение боли почти у 90% пациентов, но может вызывать большее онемение лица, чем другие процедуры, и имеет частоту рецидивов боли 40% через 2–3 года после операции. При необходимости процедуру можно повторить.
Каковы возможные побочные эффекты радиочастотной ризотомии?
Хотя радиочастотная ризотомия менее инвазивна, менее рискованна и требует меньше времени в больнице, чем МВД, этот метод также имеет более высокую частоту рецидивов боли.Радиочастотная ризотомия также сопряжена с повышенным риском незначительного или тяжелого послеоперационного онемения, которое часто может быть постоянным. Эта процедура также сопряжена с редкими общими хирургическими рисками инфицирования и чрезмерного кровотечения, а также чрезмерного повреждения нервов, онемения роговицы, анестезии dolorosa и внутричерепного кровоизлияния.
Будет ли у меня боль при пробуждении?
Пациенты могут испытывать небольшую боль в щеке в месте введения иглы. Обычно это проходит в течение одной недели.
Как долго мне нужно будет оставаться в больнице?
Радиочастотная ризотомия по поводу TN — это амбулаторная процедура — вы сможете отправиться домой в день лечения.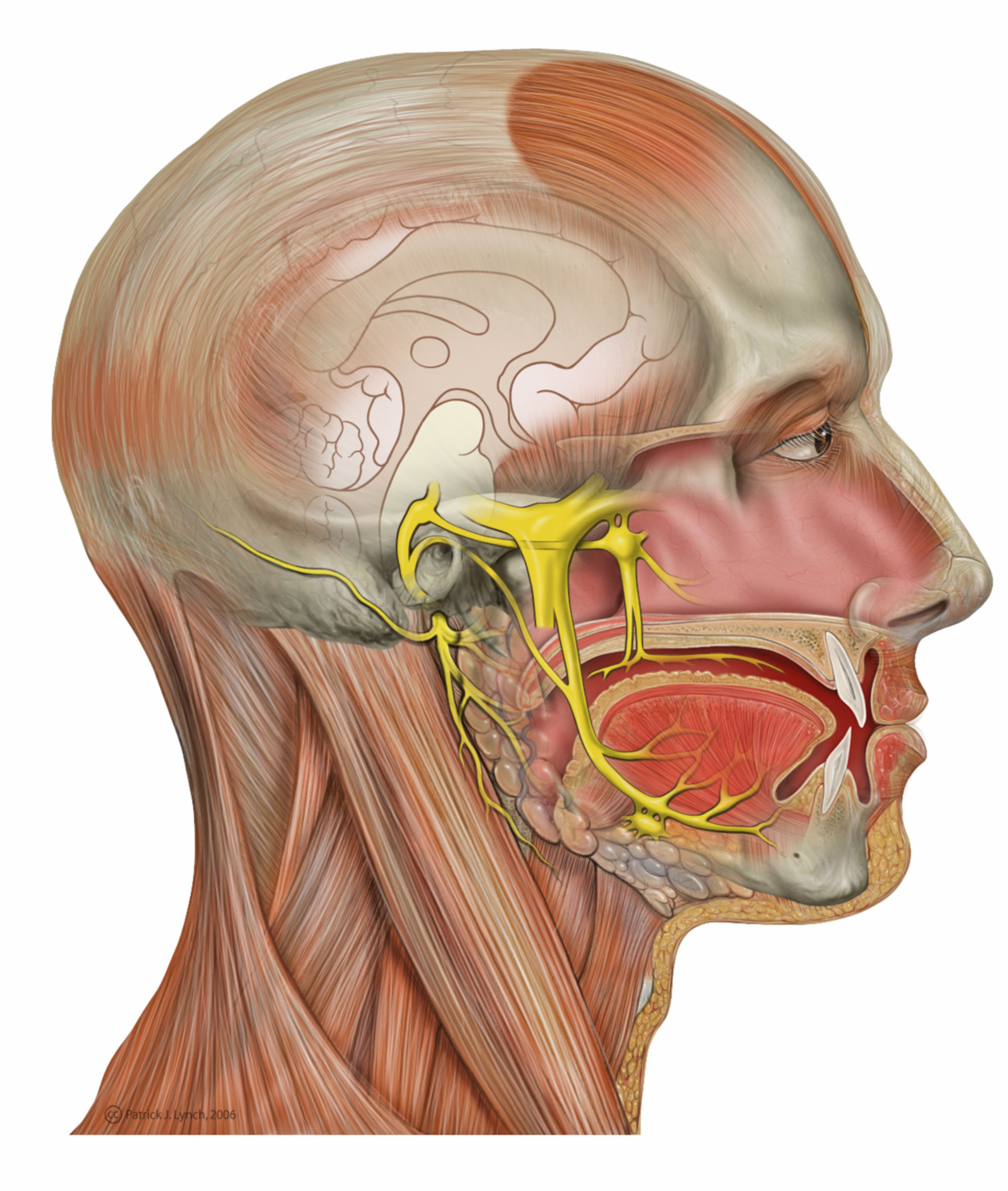
Когда я могу вернуться к нормальной деятельности?
Пациенты обычно начинают возвращаться к нормальной деятельности в течение 48 часов, хотя это зависит от человека.
Будет ли операция полностью излечивающей?
Никто не может обещать, что любая операция по поводу TN будет успешной для всех пациентов; Радиочастотная ризотомия «перемешивает» болевые пути, но всегда есть шанс, что боль может повториться позже.
Варианты лечения невралгии тройничного нерва
Abstract
Заболеваемость невралгией тройничного нерва (TN) составляет 4,3 на 100 000 человек в год, при этом у женщин (5,9 / 100 000) частота несколько выше, чем у мужчин (3,4 / 100 000). Нет уверенности относительно этиологии и патофизиологии TN. Лечение TN может быть очень сложным, несмотря на то, что пациенты и врачи могут выбирать из множества вариантов. Такое множество вариантов лечения ставит вопрос о том, какое лечение лучше всего подходит какому пациенту. Предпочтительное лечение TN состоит из противосудорожных препаратов, миорелаксантов и нейролептиков. Крупномасштабные плацебо-контролируемые клинические испытания немногочисленны. Для пациентов, невосприимчивых к медикаментозной терапии, наиболее многообещающими инвазивными методами лечения являются чрескожные методы лечения гассериановых ганглиев, хирургия гамма-ножом и микрососудистая декомпрессия.
Предпочтительное лечение TN состоит из противосудорожных препаратов, миорелаксантов и нейролептиков. Крупномасштабные плацебо-контролируемые клинические испытания немногочисленны. Для пациентов, невосприимчивых к медикаментозной терапии, наиболее многообещающими инвазивными методами лечения являются чрескожные методы лечения гассериановых ганглиев, хирургия гамма-ножом и микрососудистая декомпрессия.
Ключевые слова: текущее лечение, лицевая боль, будущее лечение, варианты лечения, невралгия тройничного нерва
Введение
Невралгия тройничного нерва (TN) определяется Международным обществом головной боли (IHS) как «одностороннее заболевание, характеризующееся кратковременным поражением электрическим током. как боли, резкие по началу и прекращению и ограниченные распределением одного или нескольких отделов тройничного нерва »[International Headache Society, 2004].IHS предлагает классификацию TN как классическую (эссенциальную или идиопатическую) TN (CTN) или симптоматическую TN (STN; боль неотличима от боли при CTN, но вызвана очевидным структурным поражением, отличным от компрессии сосудов). Диагноз CTN требует отсутствия клинически очевидного неврологического дефицита. CTN начинается во втором или третьем отделе, поражая щеку или подбородок [International Headache Society, 2004]. Только офтальмологическое отделение задействовано менее чем в 5% случаев [De Simone et al. 2005]. Одиночная атака обычно длится от менее секунды до нескольких секунд, но может проявляться группами различной интенсивности продолжительностью до 2 минут. Во многих случаях за ним следует короткий рефрактерный период, в течение которого новая стимуляция не может вызвать другой приступ. Между приступами боли у пациента обычно не возникает боли, но в некоторых случаях может сохраняться тупая фоновая боль [International Headache Society, 2004]. Растущие данные по нейрохирургии подтверждают разделение этих двух подтипов TN на тип 1, определяемый как эпизодическое начало боли TN> 50%, и тип 2, определяемый как постоянная боль> 50% [Tatli et al. 2008; Limonadi et al. 2006]. Механизмы, связанные с развитием этой стойкой боли, не совсем понятны, но сопутствующая фоновая боль связана с плохим медицинским и хирургическим результатом [Obermann et al.
Диагноз CTN требует отсутствия клинически очевидного неврологического дефицита. CTN начинается во втором или третьем отделе, поражая щеку или подбородок [International Headache Society, 2004]. Только офтальмологическое отделение задействовано менее чем в 5% случаев [De Simone et al. 2005]. Одиночная атака обычно длится от менее секунды до нескольких секунд, но может проявляться группами различной интенсивности продолжительностью до 2 минут. Во многих случаях за ним следует короткий рефрактерный период, в течение которого новая стимуляция не может вызвать другой приступ. Между приступами боли у пациента обычно не возникает боли, но в некоторых случаях может сохраняться тупая фоновая боль [International Headache Society, 2004]. Растущие данные по нейрохирургии подтверждают разделение этих двух подтипов TN на тип 1, определяемый как эпизодическое начало боли TN> 50%, и тип 2, определяемый как постоянная боль> 50% [Tatli et al. 2008; Limonadi et al. 2006]. Механизмы, связанные с развитием этой стойкой боли, не совсем понятны, но сопутствующая фоновая боль связана с плохим медицинским и хирургическим результатом [Obermann et al. 2008; Санделл и Эйде, 2008; Szapiro et al. 1985]. Недавние исследования были сосредоточены на предполагаемом центральном компоненте патофизиологии TN, который может включать центральные аллодинические механизмы, которые также могут задействовать ноцицептивные нейроны на таламическом и кортикальном уровнях [Obermann et al. 2007].
2008; Санделл и Эйде, 2008; Szapiro et al. 1985]. Недавние исследования были сосредоточены на предполагаемом центральном компоненте патофизиологии TN, который может включать центральные аллодинические механизмы, которые также могут задействовать ноцицептивные нейроны на таламическом и кортикальном уровнях [Obermann et al. 2007].
Методы
В этом обзоре мы суммируем текущие знания об установленных вариантах лечения TN на основе недавних отчетов Подкомитета по стандартам качества Американской академии неврологии (AAN) [Gronseth et al. 2008] и Европейской федерацией неврологических обществ (EFNS) [Cruccu et al. 2008]. Был проведен дополнительный поиск статей в MEDLINE (25 августа 2009 г.) с использованием поискового запроса «невралгия тройничного нерва».Поиск был ограничен последними 3 годами и дал 525 статей, 90 из которых были помечены как обзорные. Основное внимание уделялось поиску более свежих экспериментальных и пилотных исследований в отношении вариантов лечения TN.
Бремя болезни
Боль, вызванная ТН, ложится тяжелым бременем на пациентов. Во время тяжелых приступов пораженные пациенты могут быть не в состоянии говорить или есть. Даже между приступами некоторых пациентов охватывает непреодолимый страх, что боль может внезапно вернуться в любой момент [Cheshire, 2003].Это серьезно ухудшает повседневные функции и снижает качество жизни. Выраженность боли коррелировала со снижением показателей повседневного функционирования, качества жизни, благополучия, сна, настроения и общего состояния здоровья [Tolle et al. 2006]. TN повлияла на занятость у 34% пациентов. Две трети пациентов сообщили о боли от умеренной до сильной в течение предыдущих 24 часов. У пациентов, страдающих ТН, часто наблюдаются депрессивные симптомы [Zakrzewska, 2006; Zakrzewska et al. 1999; Марбах и Лунд, 1981].
Диагноз
Правильный клинический диагноз — самый важный фактор для достаточного лечения. История остается важным инструментом для диагностики. Важно дифференцировать вегетативные цефалгии тройничного нерва (например, кластерная головная боль, кратковременные односторонние приступы невралгической головной боли с инъекцией и разрыванием конъюнктивы [SUNCT], пароксизмальная гемикрания), особенно у пациентов с болью только первого отдела [Cohen et al. 2006]. Отсутствуют доказательства диагностических критериев [Zebenholzer et al. 2006; Закжевская, 2002]. Основная задача специальных диагностических процедур — дифференцировать СТЯ от СТЯ. Клинические проявления двустороннего TN, а также сенсорный дефицит тройничного нерва указывают на STN, но из-за низкой специфичности их отсутствие не исключает полностью [Cruccu et al. 2008; Gronseth et al. 2008]. Обычная визуализация головы выявляет структурные причины у 15% пациентов (95% доверительный интервал [ДИ], 11–20%) (исключая конфликт нервных сосудов).Наиболее часто выявляемыми патологиями были опухоли мозжечко-понтинового угла и бляшки рассеянного склероза (РС). Электрофизиологическое исследование позволяет надежно отличить СТЯ от СТЯ. Диагностическая точность тестирования тройничного рефлекса, включая рефлекс моргания для выявления пациентов с STN, была относительно высокой с объединенной чувствительностью по пяти исследованиям 94% (95% ДИ, 91–97%) и объединенной специфичностью 87% (95% ДИ, 77–93%). С другой стороны, вызванные потенциалы не позволили в достаточной степени отличить STN от CTN (совокупная чувствительность 84% [95% ДИ, 73–92%]; совокупная специфичность 64% [95% ДИ, 56–71%]) и не рекомендуются для определения дифференциация [Cruccu et al. 2008; Gronseth et al. 2008].
Визуализация важна для предоперационной оценки наличия конфликтов нервных сосудов. Чувствительность и специфичность широко варьируются (чувствительность 52–100%; специфичность 29–93%), вероятно, из-за различий в методах МРТ, используемых в этих исследованиях [Cruccu et al. 2008; Gronseth et al. 2008]. Следовательно, недостаточно доказательств, подтверждающих или опровергающих полезность МРТ для выявления сосудистого контакта.В совсем недавнем исследовании использовалась комбинация трехмерных (3D) реконструированных изображений сбалансированного быстрого эхо-сигнала с высоким разрешением (BFFE), трехмерной времяпролетной (TOF) магнитно-резонансной (MR) ангиографии и гадолиниевой (Gd) — улучшенная последовательность 3D-испорченного градиента для выявления сосудистого конфликта у 15 из 18 пациентов с CTN. Два из оставшихся трех не показали конфликта нервных сосудов во время операции, и у одного пациента была небольшая вена, встроенная в тройничный нерв, которая была слишком маленькой для разрешения МРТ, чтобы ее можно было обнаружить [Miller et al. 2008]. Хэмлин и Кинг выполнили интересную симуляцию конфликта нервных сосудов на трупах in vivo с помощью специальной техники перфузии кровеносных сосудов in situ , которая позволила авторам наблюдать нормальное нервно-сосудистое устройство посмертно при физиологическом давлении. Они обнаружили, что у 39 из 41 пациента с TN был конфликт нервных сосудов, и сосуд образовал бороздку в тройничном нерве. Эта бороздка отсутствовала у 50 контрольных субъектов, хотя 40% из них действительно продемонстрировали конфликт нервных сосудов при применении физиологического давления крови [Hamlyn and King, 1992].К сожалению, современные методы визуализации не позволяют обнаружить эту бороздку в тройничном нерве.
Медицинское лечение
Существует огромное количество эффективных и широко используемых фармакологических и хирургических методов лечения TN. Общая рекомендация — начать с медикаментозной терапии и рассмотреть возможность хирургических вмешательств у пациентов, которые не поддаются медикаментозному лечению (). Исследования, которые напрямую сравнивали бы медикаментозное и хирургическое лечение, все еще отсутствуют. Активное участие в группах поддержки может помочь многим пациентам лучше справиться со своим заболеванием и назначить предлагаемую терапию [Zakrzewska et al. 2009].
Обследование и лечение невралгии тройничного нерва.
Лечение первой линии
Терапия первой линии должна включать карбамазепин (CBZ; 200–1200 мг / день) и окскарбазепин (OXC; 600–1800 мг / день) в соответствии с действующими руководящими принципами лечения, основанными на фактических данных [Cruccu et al. . 2008; Gronseth et al. 2008]. Хотя доказательства эффективности CBZ более убедительны [Nicol, 1969; Киллиан и Фромм, 1968; Кэмпбелл и др. 1966; Rockliff and Davis, 1966], OXC имеет лучший профиль безопасности [Beydoun, 2000].Механизм обезболивания неизвестен. Его эффект может быть связан с блокадой чувствительных к напряжению натриевых каналов, что приводит к стабилизации гипервозбужденных нервных мембран, ингибированию повторяющихся импульсов или уменьшению распространения синаптических импульсов. Эффективная доза при впервые выявленном ТН может быть меньше, чем доза, необходимая для лечения эпилепсии. У некоторых пациентов боль может исчезнуть уже после приема 100 мг два-три раза в день. Для остальных пациентов суточную дозу следует увеличивать на 100 мг через день до тех пор, пока не будет достигнуто адекватное обезболивание или пока невыносимые побочные эффекты не предотвратят дальнейшее титрование в сторону увеличения.Типичные поддерживающие дозы составляют от 300 до 800 мг / день, разделенных на две-три дневных дозы. Первоначально эффективность составляет примерно 80%. Со временем могут потребоваться более высокие дозы для поддержания эффективности, которая снижается примерно у 50% пациентов из-за аутоиндукции CBZ [Campbell et al. 1966]. Общие начальные побочные эффекты включают сонливость, тошноту, головокружение, диплопию, атаксию, повышение уровня трансаминаз и гипонатриемию. К потенциально серьезным, но нечастым побочным эффектам относятся аллергическая сыпь, миелосупрессия, гепатотоксичность, лимфаденопатия, системная красная волчанка, синдром Стивенса – Джонсона и апластическая анемия.Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) дало рекомендации по генетическому тестированию для пациентов азиатского происхождения, которые подвергаются наибольшему риску развития синдрома Стивенса-Джонсона. Для своевременного выявления осложнений в течение нескольких недель после начала лечения следует провести общий анализ крови, уровень натрия в сыворотке и функцию печени. OXC является кето-аналогом CBZ, который быстро превращается в его фармакологически активный 10-моногидроксиметаболит и лишь слабо индуцирует печеночные ферменты.Это приводит к гораздо лучшему профилю побочных эффектов [Martinez et al. 2006]. OXC является приемлемой альтернативой CBZ и начинается с 150 мг два раза в день и увеличивается по мере переносимости на 300 мг каждые 3 дня до тех пор, пока не будет достигнуто облегчение боли. Поддерживающие дозы составляют от 300 до 600 мг два раза в день.
Лечение второй линии
Лечение второй линии основано на очень небольшом количестве доказательств и включает дополнительную терапию ламотриджином (400 мг / день) [Zakrzewska et al. 1997] или переход на ламотриджин, баклофен (40–80 мг / день) [Fromm et al. 1984] или пимозид (4–12 мг / день). Пимозид редко используется в клинических условиях и вызывает опасения по поводу возможных долгосрочных побочных эффектов, таких как экстрапирамидные симптомы. Баклофен является агонистом рецептора GABA B и, таким образом, подавляет возбуждающую нейротрансмиссию. В двойных слепых исследованиях было показано, что он эффективен у 70% пациентов в дозах 10–60 мг в день [Fromm et al. 1984]. Наблюдение за 60 пациентами в течение 1–5 лет показало, что эффективность сохранялась только у 30% пациентов, в то время как у 17% наблюдался рецидив боли в течение 3–6 месяцев, а у 22% наступил рефрактерный эффект через 1–18 месяцев [Fromm et al. . 1984]. Возможные побочные эффекты включают усталость, сонливость, головокружение и дискомфорт в желудочно-кишечном тракте. На сегодняшний день баклофен имеет самые убедительные научные доказательства эффективности в лечении TN после CBZ. Ламотриджин действует на чувствительные к напряжению натриевые каналы, стабилизирует нервные мембраны и подавляет высвобождение возбуждающих нейромедиаторов. Было показано, что он превосходит плацебо в рандомизированном контролируемом исследовании 14 пациентов с TN, резистентным к CBZ [Zakrzewska et al. 1997]. Начальную дозу 25 мг / день постепенно увеличивают до целевой дозы 200–400 мг / день, разделенной на два приема. Возможные побочные эффекты включают головокружение, тошноту, нечеткость зрения и атаксию. Примерно 7–10% пациентов сообщают о кожной сыпи в течение первых 4–8 недель терапии [Wiffen and Rees, 2007], которая чаще всего проходит при продолжении терапии. При сильной сыпи, шелушении или сопутствующих симптомах лихорадки или лимфаденопатии, указывающих на синдром Стивенса-Джонсона, необходимо незамедлительно отменить.Чем медленнее титрование, тем меньше вероятность возникновения этих побочных эффектов, но большинство пациентов не согласятся с чрезмерно осторожной и длительной фазой титрования [Ketter et al. 2005].
Альтернативные варианты лечения
Другие противоэпилептические препараты (ПЭП) изучались в небольших контролируемых или открытых исследованиях. Было высказано предположение о пользе фенитоина, клоназепама, габапентина, прегабалина, топирамата, леветирацетама и вальпроата, а также токаинида (12 мг / день) [Lindstrom and Lindblom, 1987].В частности, более новые AED с меньшим взаимодействием с другими лекарствами и меньшими побочными эффектами заслуживают дальнейшего изучения. Поскольку частота TN увеличивается с возрастом [Khan, 1998], возрастные физиологические изменения, которые изменяют фармакокинетику, такие как снижение функции печени и почек, снижение кровотока, менее предсказуемое связывание с белками лекарственного средства и взаимодействие с множеством других лекарств, необходимых из-за сопутствующих заболеваний. болезнь, будет становиться все более и более в центре внимания. Примерно 6–10% пациентов не переносят CBZ [Taylor et al. 1981]. Множественные фармакологические взаимодействия и узкое терапевтическое окно переносимости еще больше ограничивают использование CBZ. Перспективными в этом отношении являются ламотриджин, прегабалин, габапентин, топирамат и леветирацетам. Новыми AED, протестированными за последние 2 года, являются топирамат, леветирацетам, габапентин и прегабалин. Габапентин показал адекватную эффективность сам по себе и в сочетании с местными инъекциями ропивакаина, используемыми для блокирования триггерных точек у пациентов с TN. Несмотря на то, что были обследованы только 36 пациентов, эта комбинация кажется безопасной и эффективной при лечении TN [Lemos et al. 2008]. Габапентин начинают с 300 мг в день и могут постепенно увеличиваться на 300 мг каждые 2–3 дня по мере переносимости. Габапентин не взаимодействует с другими лекарствами и имеет относительно небольшие побочные эффекты, которые могут включать головокружение, сонливость, головную боль, диарею, спутанность сознания, тошноту и отек лодыжек. Прегабалин был протестирован в открытом исследовании с участием 53 пациентов (14 с сопутствующей постоянной лицевой болью) с периодом наблюдения 1 год. Прегабалин (150-600 мг / день) оказался эффективным в снижении боли TN более чем на 50% у 74% пациентов с незначительным снижением эффективности в течение 1-летнего периода наблюдения.Пациенты без сопутствующей лицевой боли показали лучший ответ (32 из 39, 82%) по сравнению с пациентами с сопутствующей хронической лицевой болью (7 из 14, 50%, p = 0,020) [Obermann et al. 2008]. Топирамат (100–400 мг / день) был эффективен у 75% пациентов в очень небольшой выборке, состоящей всего из восьми пациентов [Domingues et al. 2007]. В недавнем пилотном исследовании изучалась эффективность и переносимость леветирацетама у 10 пациентов с TN в течение 10 недель в открытом проспективном исследовании.Пациенты получали до 4000 мг в день, и 40% ( n = 4) сообщили об улучшении на 50–90% [Jorns et al. 2009]. Для подтверждения этих предварительных результатов потребуются дальнейшие рандомизированные контролируемые испытания.
Тизанидин является альфа-адренергическим агонистом центрального действия и доказал свою эффективность в двойном слепом перекрестном исследовании у 8 из 10 пациентов с ТН. Все пациенты, находившиеся под наблюдением через 1–3 месяца, испытали рецидив боли [Fromm et al. 1993]. Тизанидин менее эффективен, чем CBZ [Vilming et al. 1986].
В нескольких описаниях постулируется обезболивающий эффект ботулинического нейротоксина типа A (BoNT-A) за счет местного высвобождения антиноцицептивных нейропептидов, таких как вещество P, глутамат и пептид, связанный с геном кальцитонина (CGRP), ингибирующий центральную и, возможно, периферическую сенсибилизацию [Aoki, 2005]. Сообщения об отдельных пациентах с TN, получавших BoNT-A, и небольшое неконтролируемое клиническое исследование ( n = 13) показали значительное облегчение симптомов после лечения BoNT-A.Средняя доза BoNT-A составляла 3,22 единицы / см. 2 вводили непосредственно в пораженные участки лица подкожно. Через 60 дней у большинства пациентов боль начала медленно возвращаться [Piovesan et al. 2005].
Хирургическое лечение
Хирургическое лечение обычно предназначено для пациентов с изнурительной болью, не поддающейся адекватному испытанию как минимум трех препаратов, включая CBZ в достаточной дозировке. Решение о проведении инвазивной нейрохирургической процедуры или минимально инвазивной стереотаксической лучевой терапии должно основываться на клинических проявлениях, а не в первую очередь на результатах нейровизуализации [Cheshire, 2005].Некоторые пациенты могут потребовать хирургического вмешательства, несмотря на почти полное обезболивание с помощью лекарств, опасаясь возможного возвращения или прогрессирования боли с течением времени. Когда пациентам ( n = 156) задавали гипотетические вопросы о возможных вариантах лечения, они не отдавали предпочтение или не опровергали ничего конкретного, но лечение было наименее любимым вариантом [Spatz et al. 2007]. Побочные эффекты лекарств также могут заставить пациентов задуматься о хирургическом вмешательстве. Хирурги, выполняющие процедуры на тройничном нерве, часто достигают максимального запаса прочности и эффективности [Kalkanis et al. 2003]. Zakrzewska и Lopez ввели контрольный список для использования перед хирургическим вмешательством, чтобы улучшить качество оценки хирургического лечения TN [Zakrzewska and Lopez, 2003].
Рекомендуются чрескожные процедуры на ганглии Гассериана, гамма-нож и микроваскулярная декомпрессия, проверенные на эффективность варианты хирургического лечения при рефрактерной к медикаментозной терапии ТН. Операция по поводу TN является либо деструктивной (абляционной), когда сенсорная функция тройничного нерва намеренно нарушена, либо недеструктивной, когда тройничный нерв декомпрессирован, сохраняя его нормальную функцию.Чрескожные методы гассерианского ганглия являются деструктивными и включают радиочастотную термокоагуляцию (RFT), баллонную компрессию (BC) и чрескожный ризолиз глицерина (PGR). Девяносто процентов пациентов сообщают об облегчении боли после этих процедур. Через 1 год 68–85% пациентов все еще не болеют, через 3 года этот показатель снижается до 54–64%, а через 5 лет только 50% пациентов все еще не болеют после RFT. Наиболее частыми побочными эффектами являются потеря чувствительности (50%), которая резко снижает качество жизни [Zakrzewska et al. 1999], дизестезия (6%), анестезия dolorosa (4%), онемение роговицы с риском кератита (4%). Терапия гассериановых ганглиев требует анестетиков короткого действия, в основном это небольшие процедуры в течение ночи с чрезвычайно низкой смертностью [Cruccu et al. 2008; Gronseth et al. 2008].
При хирургии гамма-ножа сфокусированный пучок излучения направляется на корешок тройничного нерва в задней ямке. Через год после операции гамма-ножом 69% пациентов не испытывают боли без дополнительных лекарств.Через 3 года 52% по-прежнему безболезненны. Развитие обезболивания может быть отложено (в среднем 1 месяц). Побочные эффекты представляют собой сенсорные осложнения у 6%, которые могут развиваться с задержкой до 6 месяцев, онемение лица у 9–37%, которое улучшается со временем, и парестезии у 6–13% [Cruccu et al. 2008; Gronseth et al. 2008]. Качество жизни улучшается на 88% [Zakrzewska et al. 1999]. Основным недостатком хирургии гамма-ножом является стоимость лечения, которая ограничивает широкое использование, что делает его резервным вариантом лечения для пациентов, которые не могут пройти открытую операцию или имеют проблемы со свертыванием крови (например,грамм. получают варфарин).
Микроваскулярная декомпрессия обеспечивает наиболее стойкое обезболивание: 90% пациентов сообщают о первоначальном облегчении боли, и более 80% пациентов все еще не болеют через 1 год, 75% через 3 года и 73% через 5 лет не болеют. Однако это серьезная хирургическая процедура, которая включает трепанацию черепа для достижения тройничного нерва в задней черепной ямке. Средняя смертность колеблется от 0,2% до 0,5%, и до 4% пациентов страдают от серьезных проблем, таких как утечка спинномозговой жидкости (CSF), инфаркты или гематомы.Наиболее частыми осложнениями являются асептический менингит (11%), потеря чувствительности (7%) и потеря слуха (10%) как отдаленные осложнения [Cruccu et al. 2008; Gronseth et al. 2008].
Более поздние исследования были сосредоточены в основном на оценке лечения в долгосрочных контрольных исследованиях [Kabatas et al. 2009; Литтл и др. 2008] и усовершенствование существующих хирургических техник [Kanpolat et al. 2008; Sindou et al. 2008; Татли и Синдо, 2008].Несмотря на то, что это была самая активная область исследований TN в последние годы, подавляющее большинство исследований остаются на описательном уровне, что затрудняет сравнение и рекомендации на основе фактических данных. Правильный выбор времени для хирургического вмешательства еще не определен [Spatz et al. 2007]. Некоторые эксперты TN предлагают раннее направление к хирургическому лечению пациентов, которые не реагируют на медикаментозную терапию первой линии, в то время как другие просят испытать по крайней мере два различных медицинских режима, включая комбинированную терапию, прежде чем рассматривать операцию.Нет подтверждающих доказательств ни для одного из двух мнений. Направление на хирургическое вмешательство кажется разумным для пациентов с TN, невосприимчивых к медикаментозной терапии.
Лечение приступа острой невралгии
В начале лечения часто бывает трудно найти баланс между необходимостью быстрого облегчения боли и целью избежать неприятных дозозависимых побочных эффектов лекарств. Интенсивность боли может вызвать быстрое медицинское реагирование, но быстрое повышение дозы может привести к возникновению неприятных дозозависимых побочных эффектов, которые убедят пациента никогда больше не пробовать лекарство, которое могло бы оказаться чрезвычайно полезным, если бы только оно начиналось медленнее.Фенитоин доказал свою эффективность в лечении кризиса невралгии в небольшом ряде случаев. Для снятия боли в течение 1-2 дней требовалась ударная доза 14 мг / кг, применяемая внутривенно, что достаточно долго, чтобы сработала альтернативная пероральная лекарственная терапия при одновременном ее применении [Cheshire, 2001]. Лидокаин 8%, вводимый интраназально, был эффективным для временного облегчения невралгической боли второго отдела [Kanai et al. 2006b]. В двойном слепом плацебо-контролируемом исследовании с участием 24 пациентов с рефрактерным ТН было показано, что подкожное введение суматриптана в дозе 3 мг превосходит плацебо в обеспечении быстрой и выраженной анальгезии у 80% пациентов.Средняя продолжительность обезболивания составила 8 часов [Kanai et al. 2006a]. Другим подходом может быть ганглиозная местная опиоидная анальгезия (GLOA) в верхнем шейном ганглии, которая была оценена ретроспективно у 74 пациентов с нейропатической лицевой болью. Клинически значимое уменьшение боли наблюдалось у 73% пациентов. Доля ответивших (уменьшение боли ≥50%) составила 59% после первой блокады [Elsner et al. 2006].
Транскраниальная магнитная стимуляция
Повторяющаяся транскраниальная магнитная стимуляция (rTMS) — это новая технология, которая дает возможность оценить, будут ли пациенты с нейропатической болью тройничного нерва реагировать на прямую эпидуральную кортикальную стимуляцию, сначала измеряя их реакцию на испытание неинвазивным кортикальным стимуляция.В исследовании 24 пациентов с TN, которым вводили rTMS в моторную кору при 20 Гц ежедневно в течение 5 дней, оценка боли снизилась примерно на 45% в течение 2 недель [Khedr et al. 2005]. В другом исследовании с участием 12 пациентов с хронической трудноизлечимой TN, которым не удалось провести хирургическое лечение, у 58% наблюдалось снижение боли более чем на 30% после приема повторяющейся TMS [Lefaucheur et al. 2004].
Лечение невралгии тройничного нерва при рассеянном склерозе
Фармакологическое лечение TN при рассеянном склерозе аналогично лечению идиопатической TN.Рандомизированных контролируемых исследований лечения этой особой подгруппы пациентов не существует. Демиелинизация центральной нервной системы (ЦНС) делает некоторых пациентов с РС более чувствительными к когнитивным и моторным побочным эффектам, что может привести к более раннему решению об операции у этих пациентов. Однако результаты хирургического вмешательства менее предсказуемы и менее продолжительны при РС, предположительно из-за отсутствия купирования центральных болевых механизмов [Athanasiou et al. 2005; Broggi et al. 2004]. Тем не менее, следует иметь в виду возможность возникновения дополнительных нервно-сосудистых конфликтов у пациентов с рассеянным склерозом.Микроваскулярная декомпрессия ассоциируется с благоприятным ответом примерно у 50% пациентов [Monstad, 2007; Patwardhan et al. 2006; Cheng et al. 2005]. Основная проблема микроваскулярной декомпрессии у этой популяции пациентов заключается в том, что TN часто возникает двусторонне, а двусторонняя краниотомия задней черепной ямки влечет за собой больший риск [Berk, 2001]. Пациенты с РС также имеют значительно менее удовлетворительный долгосрочный результат после микрососудистой декомпрессии, особенно когда МРТ обнаруживает демиелинизирующие поражения в тройничных путях ствола головного мозга на болезненной стороне, что указывает на постоянную роль центральных механизмов [Patwardhan et al. 2006; Берк, 2001].
Заключение
Среди очень многих вариантов диагностики и лечения ТН лишь очень немногие доказали свою эффективность в соответствии с современными стандартами доказательной медицины. Для тщательного и точного ведения рекомендуется поэтапный подход к диагностике и лечению (). В большинстве случаев диагноз можно поставить клинически. Двустороннее поражение тройничного нерва или сенсорная недостаточность подозрительны на STN, и можно рассмотреть рутинную визуализацию (МРТ).Электрофизиологическое тестирование также может рассматриваться для подтверждения STN, но, как правило, проводится только в квалифицированных лабораториях. Терапия первой линии — CBZ (600–1200 мг / день) или OXC (600–1800 мг / день), переход на ламотриджин (200–400 мг / день), прегабалин (150–600 мг / день) или добавление к нему. также можно рассмотреть габапентин (1800–4200 мг / день) или топирамат (100–400 мг / день). Если комбинированная терапия не дает результатов, можно попробовать перейти на баклофен (40–80 мг / день). На этом этапе следует обсудить хирургическое лечение и рекомендовать его, если достаточная и соответствующая медикаментозная терапия не принесла результата.Нежелание обращаться за хирургическим вмешательством неуместно на данном этапе лечения и может быть невыгодным для пациента. Тип вмешательства (процедуры гассерианского ганглия, хирургия гамма-ножа, микроваскулярная декомпрессия) следует интенсивно обсуждать с пациентами с учетом их индивидуальных пожеланий и общего состояния здоровья. Прежде чем рекомендовать конкретное лечение, следует принимать во внимание медицинский статус и биологический возраст пациента (т. Е. Пожилые пациенты с серьезными сопутствующими заболеваниями должны получать менее инвазивное лечение).
Потребуются контролируемые исследования с долгосрочным наблюдением для непосредственного сравнения хирургической и медикаментозной терапии друг с другом и определения оптимального времени для хирургического вмешательства. Это также включает исследования, в которых изучается лекарственная терапия второй линии после того, как первая линия потерпела неудачу в пошаговом стандартизированном режиме. Новые антиноцицептивные препараты для лечения нейропатической боли нуждаются в тщательном изучении эффективности лечения TN. Особое внимание следует уделять важности вопросов качества жизни как важного показателя результата, поскольку это основная характеристика, по которой пациенты будут оценивать успех лечения.
Гамма-нож Лечение невралгии тройничного нерва | Неврологическая хирургия
Невралгия тройничного нерва (TN), также известная как tic douloureux, — это болевой синдром, распознаваемый только на основании анамнеза пациента. Состояние характеризуется периодической односторонней лицевой болью. Боль при невралгии тройничного нерва обычно затрагивает одну сторону (> 95%) лица (сенсорное распределение тройничного нерва (V), обычно иррадиирующее в верхнечелюстную (V2) или нижнечелюстную (V3) область). Результаты физикального осмотра обычно нормальные; хотя были описаны легкие легкие прикосновения или потеря восприятия булавками в центральной части лица.Значительная потеря чувствительности предполагает, что болевой синдром является вторичным по отношению к другому процессу, и требует нейровизуализации с высоким разрешением, чтобы исключить другие причины лицевой боли.
Механизм производства боли остается спорным. Одна из теорий предполагает, что периферическое повреждение или заболевание тройничного нерва увеличивает афферентное возбуждение в нерве, возможно, за счет эфаптической передачи между афферентными немиелинизированными аксонами и частично поврежденными миелинизированными аксонами; также может быть задействован отказ центральных тормозных механизмов.Перекрестное сдавление кровеносных сосудов и нервов, аневризмы, хроническое воспаление менингеальной оболочки, опухоли или другие поражения могут раздражать корешки тройничного нерва вдоль моста. В редких случаях причиной может быть область демиелинизации, например, при рассеянном склерозе. В некоторых случаях сосудистое или иное поражение не идентифицируется, поэтому этиология неизвестна. Развитие невралгии тройничного нерва у молодого человека (<45 лет) повышает вероятность рассеянного склероза, который необходимо исследовать. Таким образом, хотя невралгия тройничного нерва обычно вызвана дисфункцией периферической нервной системы (корешков или самого тройничного нерва), поражение центральной нервной системы может редко вызывать подобные проблемы.
Медицинский менеджмент
Целью фармакологической терапии является уменьшение боли. Карбамазепин (Тегретол) считается наиболее эффективным средством лечения. Дополнительные агенты, которые могут принести пользу отдельным пациентам, включают фенитоин (дилантин), баклофен, габапентин (нейронтин), трилептол и клоназепин.
Хирургический менеджмент
Перед операцией всем пациентам с невралгией тройничного нерва следует пройти МРТ с уделением особого внимания задней черепной ямке.Визуализация выполняется, чтобы исключить другие причины компрессии тройничного нерва, такие как массовые поражения, большие эктатические сосуды или другие сосудистые мальформации.
Хирургические варианты невралгии тройничного нерва включают блокаду или абляцию периферических нервов, процедуры гассерианского ганглия и ретрогассериановую абляционную (игольчатую) процедуру, краниотомию с последующей микрососудистой декомпрессией (MVD) и стереотаксическую радиохирургию (Gamma Knife®).
Чрескожная трансовальная игла включает радиочастотную электрокоагуляцию тройничного нерва, глицериновую ризотомию и баллонную микрокомпрессию.Микроваскулярная декомпрессия (МВД) часто предпочтительна для более молодых пациентов с типичной невралгией тройничного нерва. Высокие исходные показатели успеха (> 90%) привели к широкому использованию этой процедуры. Эта процедура обеспечивает лечение причины невралгии тройничного нерва у многих пациентов. Чрескожные методы рекомендуются для пожилых пациентов, пациентов с рассеянным склерозом, пациентов с повторяющейся болью после МВД и пациентов с нарушением слуха с другой стороны, однако некоторые авторы рекомендуют игольчатые методы в качестве первого хирургического лечения для многих пациентов.Принято считать, что МВД обеспечивает максимально продолжительное обезболивание при сохранении лицевых ощущений. В опытных руках МВД может выполняться с низкой заболеваемостью и смертностью. Большинство авторов предлагают МВД молодым пациентам с невралгией тройничного нерва.
Радиохирургия невралгии тройничного нерва
Радиохирургия выполняется путем доставки высокой дозы ионизирующего излучения за один сеанс лечения с использованием нескольких лучей, точно направленных на цель внутри мозга. В нескольких отчетах задокументирована эффективность стереотаксической радиохирургии Gamma Knife® при невралгии тройничного нерва.Поскольку радиохирургия является наименее инвазивной процедурой при невралгии тройничного нерва, она является хорошим вариантом лечения для пациентов с сопутствующими заболеваниями, заболеваниями высокого риска или болями, не поддающимися предшествующим хирургическим процедурам.
В период с 1992 по 2007 год в Медицинском центре Университета Питтсбурга было выполнено более 750 радиохирургических процедур по поводу TN. В нашем отчете резюмируются отдаленные результаты у 220 пациентов, перенесших радиохирургию Gamma Knife® по поводу идиопатической, длительной боли, резистентной к медикаментозной терапии.Сто тридцать пять пациентов (61,4%) ранее перенесли операции, включая микрососудистую декомпрессию, глицериновую ризотомию, радиочастотную ризотомию, баллонную компрессию, периферическую неврэктомию или инъекции этанола. У 86 пациентов (39,1%) была одна, у 39 (17,7%) — две, а у десяти (4,5%) — три или более предыдущих операций. Для остальных 85 пациентов радиохирургия была первой хирургической процедурой. Использовалась максимальная доза от 70 до 80 Гр.
Результат обезболивания был разделен на четыре категории (отличный, хороший, удовлетворительный и плохой).Полное обезболивание без использования анальгетиков было определено как отличный результат. Полное обезболивание с необходимостью приема некоторых лекарств было определено как хороший результат. Частичное обезболивание (облегчение> 50%) было определено как удовлетворительный результат. Облегчение боли не более чем на 50% было определено как плохой результат. Большинство пациентов ответили на радиохирургию в течение шести месяцев (в среднем два месяца). При первоначальном наблюдении в течение шести месяцев после радиохирургии полное обезболивание без лекарств (отличное) было получено у 105 пациентов (47.7%), отличные и хорошие результаты получены у 139 пациентов (63,2%). Обезболивание более чем на 50% (отличное, хорошее и удовлетворительное) было получено у 181 пациента (82,3%).
Осложнения после радиохирургии
Основным осложнением после радиохирургической операции по поводу невралгии тройничного нерва были новые лицевые сенсорные симптомы, вызванные частичным повреждением тройничного нерва. У семнадцати пациентов (7,7%) в нашей серии наблюдалось усиление парестезии лица и / или онемения лица, которое длилось более 6 месяцев.
Повторная радиохирургия
Пациенты с невралгией тройничного нерва, которые испытывают повторяющуюся боль в течение длительного периода наблюдения, несмотря на первоначальное облегчение боли после радиохирургии, могут лечиться с помощью второй радиохирургической процедуры. Мишень размещается перед первой мишенью так, чтобы радиохирургические объемы при второй процедуре перекрывались с первым на 50%. Мы выступаем за меньшую дозу облучения (от 50 до 60 Гр) для второй процедуры, потому что мы считаем, что более высокая комбинированная доза приведет к более высокому риску новых лицевых сенсорных симптомов.
Показания к радиохирургии
Отсутствие смертности и низкий риск лицевых сенсорных нарушений даже после повторной процедуры являются аргументами в пользу использования первичной или вторичной радиохирургии в этих условиях. Повторная радиохирургия остается приемлемым вариантом лечения пациентов с невралгией тройничного нерва, которым не удалось найти другие терапевтические альтернативы.
Невралгия тройничного нерва — Американский семейный врач
1. Подкомитет по классификации головной боли Международного общества головной боли.Международная классификация головных болей: 2-е изд. Цефалгия . 2004; 24 (Приложение 1): 9–160 ….
2. Katusic S, Борода CM, Bergstralh E, Курляндия LT. Заболеваемость и клинические особенности невралгии тройничного нерва, Рочестер, Миннесота, 1945–1984. Энн Нейрол . 1990. 27 (1): 89–95.
3. Cruccu G, Biasiotta A, Galeotti F, et al. Диагностика невралгии тройничного нерва: новая оценка, основанная на клинических и нейрофизиологических данных.В: Cruccu G, Hallett M, ред. Функция и дисфункция ствола мозга. Амстердам, Нидерланды: Эльзевир; 2006: 171–186.
4. Нето HS, Камилли Дж.А., Marques MJ. Невралгия тройничного нерва вызвана защемлением верхнечелюстных и нижнечелюстных нервов: более высокая частота лицевых правосторонних симптомов связана с тем, что круглое и овальное отверстия сужаются с правой стороны черепа. Медицинские гипотезы . 2005. 65 (6): 1179–1182.
5. Любовь S, Coakham HB.Невралгия тройничного нерва: патология и патогенез [опубликованная поправка появилась в Brain. 2002; 125 (pt 3): 687]. Мозг . 2001; 124 (pt 12): 2347–2360.
6. Majoie CB, Hulsmans FJ, Castelijns JA, и другие. Симптомы и признаки, относящиеся к тройничному нерву: диагностическая ценность МРТ. Радиология . 1998. 209 (2): 557–562.
7. Эрбай Ш., Бхаделиа Р.А., Ризенбургер Р, и другие.Связь между нервно-сосудистым контактом на МРТ и ответом на радиохирургию гамма-ножом при невралгии тройничного нерва. Нейрорадиология . 2006. 48 (1): 26–30.
8. Кресс Б, Шиндлер М, Раше Д, и другие. Объемная МРТ для предоперационной диагностики невралгии тройничного нерва. Eur Radiol . 2005. 15 (7): 1344–1348.
9. Кунч А, Vörös E, Барзо П., и другие. Сравнение клинических симптомов и результатов магнитно-резонансной ангиографии (МРА) у пациентов с невралгией тройничного нерва и стойкой идиопатической лицевой болью.Среднесрочный результат после микрососудистой декомпрессии у пациентов с положительными результатами МРА. Цефалгия . 2006. 26 (3): 266–276.
10. Cruccu G, Биазотта А, Галеотти Ф, Ианетти Г.Д., Труини А, Гронсет Г. Диагностическая точность тестирования тройничного рефлекса при невралгии тройничного нерва. Неврология . 2006. 66 (1): 139–141.
11. Zakrzewska JM. Диагностика и дифференциальная диагностика невралгии тройничного нерва. Клин Дж. Боль . 2002. 18 (1): 14–21.
12. Delzell JE, Грелль А.Р. Невралгия тройничного нерва. Новые возможности лечения известной причины лицевой боли. Арк Фам Мед . 1999. 8 (3): 264–268.
13. Scrivani SJ, Мэтьюз Э.С., Maciewicz RJ. Невралгия тройничного нерва. Oral Surg Oral Med Oral Pathol Oral Radiol Endod . 2005. 100 (5): 527–538.
14. Haanpää M, Труини А. Невропатическая лицевая боль. Дополнение Clin Neurophysiol . 2006. 58: 153–170.
15. МакКуэй Х, Кэрролл Д, Джадад АР, Виффен П., Мур А. Противосудорожные препараты для лечения боли: систематический обзор. BMJ . 1995. 311 (7012): 1047–1052.
16. Виффен П.Дж., МакКуэй Х.Дж., Мур Р.А. Карбамазепин при острой и хронической боли. Кокрановская база данных Syst Rev . 2005; (3): CD005451.
17. Фромм GH, Терренс CF, Chattha AS.Баклофен в лечении невралгии тройничного нерва: двойное слепое исследование и долгосрочное наблюдение Ann Neurol . 1984. 15 (3): 240–244.
18. McCleane GJ. Внутривенное вливание фенитоина снимает невропатическую боль: рандомизированное двойное слепое плацебо-контролируемое перекрестное исследование. Анест Анальг . 1999. 89 (4): 985–988.
19. Закшевская Ю.М., Чаудри З, Нурмикко Т.Дж., Паттон Д.В., Mullens EL. Ламотриджин (ламиктал) при рефрактерной невралгии тройничного нерва: результаты двойного слепого плацебо-контролируемого перекрестного исследования. Боль . 1997. 73 (2): 223–230.
20. Чеширский WP. Определение роли габапентина в лечении невралгии тройничного нерва: ретроспективное исследование. Дж. Боль . 2002. 3 (2): 137–142.
21. Гилрон I, Booher SL, Роуэн Дж. С., Макс МБ. Топирамат при невралгии тройничного нерва: рандомизированное плацебо-контролируемое пилотное исследование с множественным перекрестным переходом. Clin Neuropharmacol . 2001. 24 (2): 109–112.
22.Лечин Ф, ван дер Дийс Б, Лечин М.Е., и другие. Терапия пимозидом при невралгии тройничного нерва. Arch Neurol . 1989. 46 (9): 960–963.
23. Пейрис Дж. Б., Перера ГЛС, Девендра С.В., Лайонел Н.Д. Вальпроат натрия при невралгии тройничного нерва. Med J Aust . 1980; 2 (5): 278.
24. Piovesan EJ, Тейве Х.Г., Ковач П.А., Делла Колетта М.В., Werneck LC, Зильберштейн SD.Открытое исследование лечения невралгии тройничного нерва ботулиническим токсином А. Неврология . 2005. 65 (8): 1306–1308.
25. Торсен SW, Ламсден С.Г. Невралгия тройничного нерва: внезапная и длительная ремиссия при чрескожной стимуляции нервов. J Manipulative Physiol Ther . 1997. 20 (6): 415–419.
26. Эпштейн Ж.Б., Марко Дж. Местное применение капсаицина для лечения оральной невропатической боли и невралгии тройничного нерва. Oral Surg Oral Med Oral Pathol . 1994. 77 (2): 135–140.
27. Канаи А, Сайто М, Хока С. Подкожное введение суматриптана при рефрактерной невралгии тройничного нерва. Головная боль . 2006. 46 (4): 577–582.
28. Канаи А, Сузуки А, Кобаяши М, Хока С. Лидокаин 8% спрей для интраназального введения при невралгии тройничного нерва второго отдела. Бр. Дж. Анаэст . 2006; 97 (4): 559–563Epub 2006 1 августа.
29.Миллан-Герреро РО, Исайс-Миллан С. Иглоукалывание при невралгии тройничного нерва Головная боль . 2006; 46 (3): 532.
30. Гилрон I, Booher SL, Роуэн Дж. С., Смоллер М.С., Макс МБ. Рандомизированное контролируемое исследование высоких доз декстрометорфана при лицевых невралгиях Неврология . 2000. 55 (7): 964–971.
31. Кондзиолка Д, Лемли Т, Кестле-младший, Лансфорд Л.Д., Фромм Г.Х., Janetta PJ.Эффект однократной местной офтальмологической анестезии у пациентов с невралгией тройничного нерва. Рандомизированное двойное слепое плацебо-контролируемое исследование. Дж. Нейросург . 1994. 80 (6): 993–997.
32. He L, Ву Б, Чжоу М. Непротивоэпилептические препараты при невралгии тройничного нерва. Кокрановская база данных Syst Rev . 2006; (3): CD004029.
33. Zakrzewska JM. Невралгия тройничного нерва и лицевая боль. Семин Болевой Мед .2004. 2 (2): 76–84.
34. Каннан В., Деопуджари CE, Мисра Б.К., Шетти П.Г., Шрофф М.М., Пендсе AM. Радиохирургия гамма-ножом при невралгии тройничного нерва. Australas Radiol . 1999. 43 (3): 339–341.
35. Oturai AB, Дженсен К., Эриксен Дж., Мэдсен Ф. Нейрохирургия при невралгии тройничного нерва: сравнение алкогольной блокады, нейрэктомии и радиочастотной коагуляции. Клин Дж. Боль . 1996. 12 (4): 311–315.
36. Баркер Ф.Г., Джанетта П.Дж., Биссонетт DJ, Ларкинс М.В., Джо HD. Отдаленный результат микроваскулярной декомпрессии при невралгии тройничного нерва. N Engl J Med . 1996. 334 (17): 1077–1083.
37. Кондзиолка Д, Лансфорд Л.Д., Фликенгер JC, и другие. Стереотаксическая радиохирургия при невралгии тройничного нерва: мультиинституциональное исследование с использованием гамма-аппарата. Дж. Нейросург . 1996. 84 (6): 940–945.
38. Mendoza N, Иллингворт RD. Невралгия тройничного нерва, леченная микрососудистой декомпрессией: долгосрочное катамнестическое исследование. Бр. Дж. Нейросург . 1995. 9 (1): 13–19.
39. Хай Дж., Список, Pan QG. Лечение атипичной невралгии тройничного нерва с помощью микрососудистой декомпрессии. Нейрол Индия . 2006. 54 (1): 53–56.
40. Taha JM, Тью JM. Сравнение хирургических методов лечения невралгии тройничного нерва: переоценка радиочастотной ризотомии. Нейрохирургия . 1996. 38 (5): 865–871.
41. Тронье В.М., Раше Д, Хамер Дж. Кинле А, Кунце С. Лечение идиопатической невралгии тройничного нерва: сравнение отдаленных результатов после радиочастотной ризотомии и микрососудистой декомпрессии. Нейрохирургия . 2001. 48 (6): 1261–1268.
42. Лихтор Т, Mullan JF. Обзор 10-летнего наблюдения за чрескожной микрокомпрессией ганглия тройничного нерва. Дж. Нейросург . 1990. 72 (1): 49–54.
Лечение невралгии тройничного нерва в Бригаме и женской больнице
Лечение невралгии тройничного нерва в Бригаме и женской больнице начинается с приема лекарств. Медикаментозная терапия первой линии включает такие лекарства, как карбамазепин или окскарбазепин. Также можно использовать многие другие лекарства, включая баклофен, ламотриджин, леветирацетам, габапентин, прегабалин, топирамат и инъекции ботулина. Лекарства различаются как по эффективности, так и по переносимости.
Если лекарства больше не служат вашим потребностям, наша рекомендация будет максимально адаптирована к вашим потребностям. В целом, нашим пациентам до 65 лет рекомендуется снимать основное давление со стороны кровеносных сосудов (MVD), а нашим пациентам старше 65 лет рекомендуется проходить менее сложные процедуры (RFL или радиохирургия).
- Микроваскулярная декомпрессия (MVD) — это микрохирургический подход, который включает перемещение или удаление кровеносных сосудов, которые контактируют с корешком тройничного нерва, чтобы предотвратить нарушение работы нерва.Декомпрессия может снизить чувствительность и позволить тройничному нерву вернуться к нормальной деятельности. МВД — более инвазивная процедура, при которой делается разрез за ухом.
- Радиочастотное поражение (RFL). После внутривенной инъекции седативного препарата (дыхательная трубка не требуется) нейрохирург проводит через щеку зондом диаметром примерно 3 дюйма и диаметром стержня карандаша до тех пор, пока он не попадет в волокна тройничного нерва. Эти волокна обрабатываются онемением той части лица, где вы испытываете боль.Процедура занимает около 45 минут и проводится амбулаторно. Доктор Стивен Сарис и доктор Венья Линда Би — единственные нейрохирурги в Новой Англии, которые проводят эту процедуру.
- Стереотаксическая радиохирургия мозга (Гамма-нож) Этот метод лечения был разработан в Европе более 50 лет назад для лечения вашего заболевания. Процедура начинается с размещения титановой прозрачной коробки на голове с помощью 4 столбов, которые надеваются на лоб и затылок (см. Иллюстрацию).После МРТ вы ложитесь на стол (см. Рисунок), который перемещает вас внутрь лечебного аппарата. Это очень похоже на МРТ. Он издает прерывистые мягкие звуки, немного перемещает вас, и на этом все готово. Среднее время лечения составляет около часа. В это время аппарат фокусирует большое количество излучения на тройничном нерве. Вещи, которые люди часто связывают с радиацией, такие как усталость, аномальные показатели крови, выпадение волос и тошнота, возникают редко.Коробка (рамка) снимается, и вы обычно дома обедаете. В общем, все, что вы делали за день до лечения, вы можете сделать на следующий день.
В нашу команду нейрохирургов с большим опытом лечения невралгии тройничного нерва входят:
Свяжитесь с нами
Чтобы записаться на прием к врачу в нейрохирургической обезболивающей службе, свяжитесь с нашим координатором по работе с пациентами по телефону: (617) 732-6600.
Если вы врач, желающий направить пациента в нейрохирургическую обезболивающую службу, позвоните по телефону (617) 732-6600 или по номерам телефонов кабинетов наших врачей здесь.Чтобы связаться с одним из наших врачей с вопросом, направлением пациента или другим мнением, вы также можете написать по электронной почте: [email protected].
Невралгия тройничного нерва — Лечение — Программа нейромодуляции движений и боли UCLA, Лос-Анджелес, Калифорния
Тройничный нерв соединяется непосредственно с мозгом и контролирует лицевые ощущения, кусание и жевание. Когда нерв выходит из строя, люди испытывают внезапную мучительную боль.Если вы страдаете невралгией тройничного нерва, вы можете бояться повседневных дел: чистки зубов, нанесения макияжа и даже еды. В UCLA наша команда из программы UCLA Neuromodulation for Movement Disorders and Pain Program выполняет ряд хирургических процедур, которые могут помочь вам снова улыбнуться без боли.
Что такое невралгия тройничного нерва?
Невралгия тройничного нерва, также известная как tic douloureux , представляет собой хроническое болевое состояние, связанное с острой лицевой болью. Это наиболее часто встречается у мужчин, но относительно редко среди населения в целом, поражая только 4 из 100 000 человек ежегодно.
Существует несколько возможных причин боли при невралгии тройничного нерва:
- Давление на тройничный нерв со стороны кровеносного сосуда, обычно верхней мозжечковой артерии
- Опухоль
- Рассеянный склероз
- Травма / повреждение нерва
- Отсутствие защитной изоляции тройничного нерва
Симптомы невралгии тройничного нерва
Люди с диагнозом невралгия тройничного нерва испытывают периодическую стреляющую боль на одной стороне лица, исходящую от одной или нескольких ветвей тройничного нерва.Боль длится несколько секунд и может быть вызвана жеванием, глотанием, разговором или другой сенсорной стимуляцией лица.
У некоторых пациентов боль в лице продолжается в течение дня. Этот паттерн боли считается «атипичным». Хотя эти хронические симптомы можно лечить с помощью тех же методов, результаты не так хороши.
Специалисты по лечению невралгии тройничного нерва
Запросить встречу
Варианты хирургического лечения невралгии тройничного нерва в UCLA
Первая линия лечения невралгии тройничного нерва — это медикаменты.Если вы страдаете от сильной лицевой боли и плохо реагируете на лекарства, ваш врач может порекомендовать операцию.
Наша программа UCLA по нейромодуляции двигательных расстройств и боли предлагает три хирургических метода лечения для облегчения боли для пациентов, страдающих невралгией тройничного нерва в Лос-Анджелесе.
Стимуляция моторной коры и глубокая стимуляция мозга может быть рассмотрена для пациентов с атипичной хронической болью. Обе процедуры не по прямому назначению, процедуры для лечения невралгии тройничного нерва, что означает, что они еще не одобрены FDA.
Узнайте больше о наших вариантах хирургического лечения.
Узнайте больше о невралгии тройничного нерва.
«Молния» боли
Фарм США . 2017; 42 (1): 41-44.
РЕФЕРАТ: Невралгия тройничного нерва (НТГ) — это внезапно возникающая, кратковременная, но изнурительная нейропатическая боль, возникающая в результате сжатия пятого черепного нерва, вызванная повседневными действиями, такими как жевание и речь.Это хроническое заболевание чаще всего встречается у пожилых женщин, поражая до 27 на 100 000 человек во всем мире. Фармакологическое лечение первой линии для TGN — это противосудорожное средство карбамазепин, с окскарбазепином, используемым по аналогичному механизму, но с более мягким профилем побочных эффектов. Лекарственные препараты второго ряда (баклофен, ламотриджин) считаются полезными вспомогательными средствами, а менее изученные лекарства или хирургическое вмешательство прибегают к помощи, если только стандартное лечение неэффективно или не переносится пациентом.
Невралгия тройничного нерва (TGN), или tic douloureux , представляет собой быстрое начало колющей, односторонней лицевой боли продолжительностью от секунд до минут, вызванное простыми действиями, такими как прием пищи, чистка зубов, разговор или воздействие порыв холодного воздуха.По оценкам, TGN поражает примерно от 12,6 до 27 на 100 000 человек во всем мире 1,2 и чаще всего встречается у женщин в возрасте старше 50 лет. 3 В США распространенность TGN составляет 15,5 случаев на 100 000 человек. 4
Эта «молния» боли исходит от пятого черепного нерва, который имеет три отдела, обеспечивающих чувствительность различных областей лица. Офтальмологический нерв (V 1 ) поддерживает ощущения в глазах и лбу, верхнечелюстной нерв (V 2 ) в области щек и верхней губы, а нижнечелюстной нерв (V 3 ) иннервирует область челюсти, которая участвует в кусании, жевании и глотании.Боль TGN исходит из верхнечелюстного и нижнечелюстного отделов. TGN ассоциируется с более высокими показателями депрессии, поскольку на качество жизни пациента может влиять хроническая боль, и могут потребоваться антидепрессанты. 5
Патогенез и диагностикаМеханизмы, участвующие в патогенезе TGN, до конца не изучены. Считается, что сдавление сосудов, обычно венозных или артериальных петель на входе тройничного нерва в мост, приводит к очаговой демиелинизации тройничного нерва. 6-8 TGN подразделяются на три категории: идиопатический не имеет четкой причины, классический вызван компрессией V черепного нерва и вторичный является результатом основного заболевания, такого как опухоль головного мозга или рассеянный склероз. 9 Клинические данные, анамнез и подробное обследование головы, шеи, зубов и челюсти остаются основными методами исключения других причин невропатической боли. Нейровизуализация с помощью МРТ используется в диагностике при подозрении на сдавление нерва или при необходимости хирургического вмешательства.Медикаментозная терапия остается основным методом лечения ТГН.
Медикаментозная терапия первой линииКарбамазепин: На основании клинических исследований карбамазепин является признанным вариантом лечения ТГН первой линии; это также единственный одобренный FDA препарат со специальными показаниями для TGN. 10-13 Обычная начальная доза карбамазепина составляет от 100 до 200 мг два раза в день при пероральном приеме, которая может быть увеличена по мере переносимости до поддерживающей дозы от 600 до 800 мг в день в разделенных дозах.Максимальная доза не должна превышать 1200 мг в день. Эти медленные титрования дозировки уменьшают эффекты центральной нервной системы (ЦНС), такие как сонливость, головокружение, атаксия и нистагм. Карбамазепин — это блокатор потенциал-управляемых натриевых каналов, который останавливает распространение потенциала действия, механизма лечения эпилепсии. Ингибирование этого «повторяющегося возбуждения» делает карбамазепин подходящим основным средством лечения ТГН. Карбамазепин также показан для лечения пациентов с биполярным расстройством, которые не могут переносить другие лекарства от мании, такие как литий или вальпроат. 10-13
Карбамазепин может изменять состояние костного мозга, приводя к уменьшению количества эритроцитов, лейкоцитов и тромбоцитов, состояние, известное как апластическая анемия . Таким образом, пациенты должны быть проинформированы о признаках и симптомах миелосупрессии, при этом обычные клинические анализы крови выполняются в течение первых 3 месяцев лечения, а частота определяется по результатам. 14 Карбамазепин стимулирует высвобождение антидиуретического гормона (АДГ), усиливая реабсорбцию воды и повышая вероятность гипонатриемии, что может иметь негативное влияние на пожилых пациентов, получающих лечение от ТГН.В этой популяции также могут наблюдаться изменения в минерализации костей, поскольку наблюдалось снижение уровня витамина D при хроническом введении карбамазепина. 15
Карбамазепин является хорошо известным индуктором CYP450 3A4, при этом сообщается о значительных лекарственных взаимодействиях, таких как снижение эффективности варфарина или пероральных контрацептивов. 16 Более высокие уровни карбамазепина в сыворотке крови возникают, если препарат одновременно вводится с ингибиторами CYP450, включая макролидные антибиотики, вальпроат, азольные противогрибковые средства и грейпфрутовый сок.Эти эффекты, вместе взятые, могут быть проблематичными для врача, лечащего пожилого пациента, у которого частота TGN наиболее высока. 17
Карбамазепин противопоказан лицам из восточной и юго-восточной Азии, у которых был положительный результат теста на аллель HLA-B * 15: 02. 18 Эти люди подвержены повышенному риску развития синдрома Стивенса-Джонсона (SJS) и токсического эпидермального некролиза (TEN). Хотя эта реакция маловероятна, она фатальна, и при появлении сыпи следует немедленно прекратить прием карбамазепина.
Окскарбазепин: Окскарбазепин является кето аналогом карбамазепина, пролекарства, превращенного в активный метаболит, 10-моногидроксипроизводное. Препарат начинают с пероральной дозы 600 мг в день, затем ее увеличивают на 300 мг до общей суточной дозы от 1200 до 1800 мг в день. Механизм действия такой же, как у карбамазепина, но окскарбазепин также снижает активность высоковольтных кальциевых каналов. Окскарбазепин имеет меньше побочных эффектов и лекарственных взаимодействий, чем карбамазепин, и является подходящей альтернативой для пациентов пожилого возраста с нарушениями функции почек, печени и сердца.Поскольку окскарбазепин является аналогом карбамазепина, его также следует избегать у пациентов, экспрессирующих генетический аллель HLA-B * 15: 02 из-за редкой кожной реакции. 19,20
Таким образом, карбамазепин и окскарбазепин остаются золотым стандартом фармакотерапии TGN. Противосудорожные препараты следует тщательно титровать, часто отслеживая побочные эффекты и лекарственные взаимодействия. ТАБЛИЦА 1 обобщает карбамазепин и окскарбазепин как препараты первой линии для лечения ТГН.
Медикаментозная терапия второго рядаСледующие препараты предназначены для пациентов, которые не реагируют на карбамазепин и окскарбазепин, или имеют опасения по поводу побочных эффектов или лекарственного взаимодействия, поскольку они считаются вспомогательными для лечения TGN . Кроме того, имеется меньше исследований, подтверждающих их эффективность.
Ламотриджин: Ламотриджин — это противосудорожное средство, которое подавляет быстрое возбуждение нейронов и вызывает зависимую от напряжения и потребления блокаду натриевых (Na + ) каналов, стабилизируя мембраны нейронов.Также наблюдается снижение высвобождения глутамата, возбуждающего нейромедиатора. Для TGN ламотриджин обеспечивает эффективную дополнительную терапию. 21 Ламотриджин вводят перорально в суточной дозе 25 мг в течение первых 2 недель, а затем ее увеличивают до 50 мг в сутки в течение 3 и 4 недель, пока общая доза ламотриджина не достигнет 400 мг в сутки (в два приема). Пациентам, получающим параллельную терапию индукторами CYP3A4, следует начинать с ламотриджина в дозе 50 мг один раз в день, постепенно увеличивая дозу до 100 мг один раз в день на 3 неделе, 200 мг один раз в день на 5 неделе, 300 мг один раз в день на 6 неделе. и 400 мг один раз в день на 7 неделе.Пациентам, принимающим ингибитор CYP3A4, следует начинать с более низкой дозы (12,5-25 мг) через день и увеличивать ее на 25 мг каждые 2 недели до 400 мг в день. Сообщалось о потенциально смертельных кожных реакциях при лечении ламотриджином, особенно в первые недели лечения, и пациентов следует проинструктировать о необходимости незамедлительно прекратить прием препарата при первых признаках сыпи. 22
Баклофен: Баклофен является релаксантом скелетных мышц, действующим как агонист гамма-аминомасляной кислоты типа B (GABA B ).Лечение баклофеном позволяет увеличить приток хлорид-ионов и закрыть пресинаптические кальциевые каналы, что снижает высвобождение возбуждающих передатчиков в ЦНС для уменьшения мышечных спазмов. Для купирования боли баклофен снижает содержание вещества P в спинном мозге. Начальная доза баклофена для ТГН составляет 15 мг в день перорально в три приема с постепенным титрованием до поддерживающей дозы от 50 до 60 мг в день. При ТГН баклофен снижает количество болезненных эпизодов и продлевает ремиссию. 23
Усиливая действие ГАМК, баклофен может вызывать сонливость и угнетение дыхания в случае передозировки. Прием препарата следует постепенно снижать, и не рекомендуется резкая отмена, поскольку могут возникнуть спастичность, галлюцинации и судороги. 24
ТАБЛИЦА 1 суммирует действие ламотриджина и баклофена в качестве лекарственной терапии второй линии для TGN.
Рефрактерная терапияГабапентин: Габапентин является аналогом ГАМК, который считается ценным для лечения невропатической боли. 25 Препарат модулирует высвобождение ГАМК без прямого рецепторного действия. В ЦНС габапентин связывает кальциевые каналы N-типа, что приводит к уменьшению поступления кальция в нейроны. Габапентин начинают перорально в дозе 300 мг в день для TGN и могут быть увеличены на 300 мг каждые 2–3 дня по мере переносимости. Максимальная суточная доза габапентина составляет 1800 мг. Наиболее частыми эффектами, связанными с габапентином, являются сонливость, головокружение, атаксия, головная боль и тремор. С этим аналогом ГАМК связаны минимальные лекарственные взаимодействия.
Ботулотоксин типа А (Ботокс-А): Ботокс-А оказался эффективным средством лечения нескольких неврологических патологий, включая головную боль. 26-28 Он предотвращает зависимое от кальция высвобождение ацетилхолина, вызывающее расслабление мышц. Хотя эффективность этого токсина в отношении TGN полностью не изучена, считается, что высвобождение ноцицептивных модулирующих пептидов ингибирует центральную и периферическую сенсибилизацию. 29
В нескольких клинических исследованиях стандартная доза Ботокса-А для лечения TGN составляла от 25 до 100 ЕД, вводимых в триггерные зоны, с обезболивающим эффектом до 12 недель.Сообщенные побочные эффекты включали асимметрию лица и отек в месте инъекции, которые переносились пациентами с коротким периодом восстановления. 30-32 Потребуются дальнейшие исследования для установления долгосрочного клинического исхода ботокса-А в лечении TGN.
Другие агенты: Пациенты могут испытывать резкую боль или увеличенную продолжительность и интенсивность TGN, что требует использования сильнодействующих опиоидных анальгетиков, таких как морфин или оксикодон.Проблема с использованием агонистов мю-опиоидных рецепторов остается потенциальной причиной сильного седативного эффекта, зависимости и угнетения дыхания в случае передозировки. 33
Было обнаружено, что пимозид, блокатор дофамина, имеет некоторую пользу для TGN, который не реагирует на терапию первой линии карбамазепином. 34 Однако есть опасения по поводу экстрапирамидных эффектов и сердечных аритмий с этим антагонистом дофамина 2 (D 2 ), особенно у пожилых пациентов. 34 Таким образом, большинство клиницистов избегают приема пимозида при терапии TGN.
Лидокаин — блокатор натриевых каналов, который останавливает распространение потенциала действия в центральной и периферической нервной системе. Фармакокинетика этого анестетика ограничивает его использование, так как его короткий период полувыведения сокращает продолжительность обезболивания лидокаином до не более 24 часов при внутривенном введении для TGN. 35 Кроме того, более высокие дозы лидокаина могут снижать проводимость миокарда и вызывать тремор и аномальные ощущения в конечностях. 35
Фосфенитоин является пролекарством противосудорожного фенитоина. Пациенты, которые стали невосприимчивыми к пероральным лекарствам, поступившие в острый кризис TGN, могут испытывать облегчение боли в течение примерно 48 часов с помощью этого блокатора натриевых каналов, пока не будут рассмотрены другие фармакотерапевтические агенты или пока не будет обеспечено обезболивание перед хирургическим вмешательством. 36
Операция: Операция предназначена для пациентов, которые безуспешно испробовали как минимум три препарата или не могут переносить побочные эффекты или лекарственные взаимодействия.Хирургическое вмешательство следует тщательно продумать, поскольку некоторые процедуры являются инвазивными, требуют анестезии и увеличивают вероятность инфекций. Наиболее часто используемые методы включают микрососудистую декомпрессию, ризотомию и радиохирургию гамма-ножом. 37
ЗаключениеФармакологическая терапия остается исходным лечением для пациентов с ТГН, а противосудорожный карбамазепин является общепринятой терапией первой линии. Препараты второго ряда добавляются, если пациент не может переносить побочные эффекты или лекарственные взаимодействия.Фармацевты играют уникальную роль в наблюдении за пациентом на предмет этих исходов. Клинические исследования расширили возможную роль других лекарств для лечения этой нейропатической боли, и эти механизмы должны быть дополнительно оценены как варианты лечения этой хронической боли в будущем.
СПИСОК ЛИТЕРАТУРЫ 1. Купман Дж. С., Дилеман Дж. П., Хюйген Ф. Дж. И др. Частота лицевых болей среди населения в целом. Боль . 2009; 147 (1-3): 122-127.
2. Холл GC, Кэрролл Д., МакКуэй Х.Дж.Заболеваемость первичной медико-санитарной помощью и лечение четырех состояний с невропатической болью: описательное исследование, 2002–2005 гг. BMC Fam Pract . 2008; 9: 26.
3. Лю Л., Ван Х, Лю Н. и др. Остеопороз костей челюсти: фактор, коррелирующий с первичной невралгией тройничного нерва. Медицинский Научный Монит . 2014; 20: 1481-1485.
4. Шапарин Н., Гриценко К., Фернандес Гарсиа-Ровес Д. и др. Периферическая нейромодуляция для лечения рефрактерной невралгии тройничного нерва. Pain Res Manag. 2015; 20 (2): 63-66.
5. Hals EKB, Stubhaug A. Психические и соматические сопутствующие заболевания при хронических состояниях орофациальной боли: пациенты, страдающие болью, нуждаются в коллективном подходе с участием специалистов разных профессий. Сканд Джей Пэйн . 2011; 2 (4): 153-154.
6. Jannetta PJ. Артериальная компрессия тройничного нерва на мосту у пациентов с невралгией тройничного нерва. Дж. Нейросург . 1967; 26 (1 доп.): 159-162.
7. Девор М., Амир Р., Раппапорт Ж. Патофизиология невралгии тройничного нерва: гипотеза воспламенения. Клин Дж. Боль .2002; 18: 4-13.
8. Девор М., Говрин-Липпманн Р., Раппапорт Ж. Механизм невралгии тройничного нерва: ультраструктурный анализ образцов корешка тройничного нерва, полученных во время операции по микрососудистой декомпрессии. Дж. Нейросург . 2002; 96: 532-543.
9. Cruccu G, Finnerup NB, Jensen TS, et al. Невралгия тройничного нерва: новая классификация и диагностическая классификация для практики и исследований. Неврология . 2016; 87 (2): 220-228.
10. Gronseth G, Cruccu G, Alksne J, et al. Параметр практики: диагностическая оценка и лечение невралгии тройничного нерва (обзор, основанный на фактах): отчет Подкомитета по стандартам качества Американской академии неврологии и Европейской федерации неврологических обществ. Неврология . 2008; 71: 1183-1190.
11. Кэмпбелл Ф.Г., Грэм Дж. Г., Зилха К.Дж. Клинические испытания карбазепина (тегретола) при невралгии тройничного нерва. J Neurol Neurosurg Psychiatry . 1966; 29: 265-267.
12. Роклифф Б.В., Дэвис Э. Последовательные контролируемые испытания карбамазепина при невралгии тройничного нерва. Arch Neurol . 1966; 15: 129-136.
13. Киллиан Дж. М., Фромм Г. Х. Карбамазепин в лечении невралгии. Использование побочных эффектов. Arch Neurol . 1968; 19: 129-136.
14. Соботка Ю.Л., Александр Б., Повар Б.Л. Обзор гематологических реакций карбамазепина и рекомендации по мониторингу. DICP . 1990; 24 (12): 1214-1219.
15. Минцер С., Боппана П., Тогури Дж. И др. Уровни витамина D и метаболизм костной ткани у пациентов с эпилепсией, принимающих карбамазепин или окскарбазепин . Эпилепсия. , 2006; 47 (3): 510-515.
16. Perucca E. Клинически значимые лекарственные взаимодействия с противоэпилептическими препаратами. Br J Clin Pharmacol. , 2006; 61 (3): 246-255.
17.Oomens MA, Forouzanfar T. Фармацевтическое лечение невралгии тройничного нерва у пожилых людей. Препараты старения . 2015; 32 (9): 717-726.
18. Locharernkul C, Shotelersuk V, Hirankarn N. Фармакогенетический скрининг тяжелых кожных аллергических реакций, вызванных карбамазепином. Дж. Clin Neurosci . 2011; 18 (10): 1289-1294.
19. Гулерия В.С., Шарда С., Рана Т., Суд А.К. Вызванный окскарбазепином токсический эпидермальный некролиз — сообщение о редком случае. Индийский J Pharmacol . 2015; 47 (4): 459-461.
20. Линь Л.К., Лай П.С., Ян С.Ф., Ян Р.С. Синдром Стивенса-Джонсона, индуцированный окскарбазепином: клинический случай. Гаосюн Дж. Медицина . 2009; 25 (2): 82-86.
21. Zakrzewska JM, Chaudhry Z, Nurmikko TJ, et al. Ламотриджин (ламиктал) при рефрактерной невралгии тройничного нерва: результаты двойного слепого плацебо-контролируемого перекрестного исследования. Боль . 1997; 73 (2): 223-230.22. Wang XQ, Lv B, Wang HF и др. Тяжелая кожная побочная реакция, вызванная ламотриджином: обновленные данные за 1999-2014 гг. J Clin Neurosci. 2015; 22 (6): 1005-1011.
23. Фромм Г. Х., Терренс К. Ф., Чатта А. С.. Баклофен в лечении невралгии тройничного нерва: двойное слепое исследование и долгосрочное наблюдение. Энн Нейрол . 1984; 15 (3): 240-244.
24. Терренс К.Ф., Фромм Г.Х. Осложнения отмены баклофена. Arch Neurol. 1981; 38 (9): 588-589.
25. Zakrzewska JM. Медикаментозное лечение невропатических болей тройничного нерва. Экспертное мнение Pharmacother . 2010; 11 (8): 1239-1254.
26. Ney JP, Joseph KR.Неврологическое использование ботулинического нейротоксина типа А. Neuropsychiatr Dis Treat . 2007; 3 (6): 785-798.
27. Аврора С.К., Додик Д.В., Тюркель С.К. и др. OnabotulinumtoxinA для лечения хронической мигрени: результаты двойной слепой рандомизированной плацебо-контролируемой фазы исследования PREEMPT 1. Цефалгия . 2010; 30 (7): 793-803.
28. Динер Х.С., Додик Д.В., Аврора С.К. и др. OnabotulinumtoxinA для лечения хронической мигрени: результаты двойной слепой рандомизированной плацебо-контролируемой фазы исследования PREEMPT 2. Цефалгия . 2010; 30 (7): 804-814.
29. Wu C, Xie N, Lian Y, et al. Центральная антиноцицептивная активность периферически применяемого ботулотоксина типа А на модели невралгии тройничного нерва у лабораторных крыс. Springerplus . 2016; 5: 431.
30. Wu CJ, Lian YJ, Zheng YK, et al. Ботулинический токсин типа А для лечения невралгии тройничного нерва: результаты рандомизированного двойного слепого плацебо-контролируемого исследования. Цефалгия . 2012; 32 (6): 443-450.
31. Zhang H, Lian Y, Ma Y, et al.Две дозы ботулинического токсина типа А для лечения невралгии тройничного нерва: наблюдение терапевтического эффекта в рандомизированном двойном слепом плацебо-контролируемом исследовании. J Головная боль . 2014; 15:65.
32. Шехата Х.С., Эль-Тамави М.С., Шалаби Н.М., Рамзи Г. Ботулинический токсин типа A: может ли он быть эффективным вариантом лечения трудноизлечимой невралгии тройничного нерва? J Головная боль . 2013; 14: 92.
33. Мендлик М.Т., Урицкий Т.Ю. Лечение невропатической боли. Варианты лечения Curr Neurol .2015; 17 (12): 50.
34. Lechin F, van der Dijs B, Lechin ME, et al. Терапия пимозидом при невралгии тройничного нерва. Arch Neurol . 1989; 46 (9): 960-963.
35. Чаудри П., Фридман Д.И. Внутривенное лечение лидокаином при классической невралгии тройничного нерва с сопутствующей стойкой лицевой болью. Головная боль . 2014; 54 (8): 1376-1379.
36. Чеширский WP. Фосфенитоин: внутривенное средство для лечения острого криза невралгии тройничного нерва. J Устранение болевых симптомов .2001; 21 (6): 506-510.
37. Bajwa Z, Ho CC, Khan SA. Невралгия тройничного нерва. Дата обновления . www.uptodate.com/contents/trigeminal-neuralgia. По состоянию на 24 августа 2016 г.



 Это позволит учесть индивидуальные особенности организма, степень патологического состояния. Дополнительно может быть назначена консультация смежных специалистов, что позволит провести комплексное обследование и исключить патологии со схожими симптомами.
Это позволит учесть индивидуальные особенности организма, степень патологического состояния. Дополнительно может быть назначена консультация смежных специалистов, что позволит провести комплексное обследование и исключить патологии со схожими симптомами. Ознакомиться с тарифами на разные виды услуг вы можете в прайсе. При этом окончательная стоимость будет рассчитана после определения всего комплекса необходимых процедур.
Ознакомиться с тарифами на разные виды услуг вы можете в прайсе. При этом окончательная стоимость будет рассчитана после определения всего комплекса необходимых процедур. Это помогает оказать надлежащую помощь, обеспечив комфортные условия пребывания в нашей клинике.
Это помогает оказать надлежащую помощь, обеспечив комфортные условия пребывания в нашей клинике.

