Грудной кашель | Кармолис
Такое распространенное сейчас явление, как грудной кашель, может явиться следствием переохлаждения на улице или от кондиционера, острых респираторных вирусных инфекций (ОРВИ). Грудной кашель, известный еще как бронхит, необходимо лечить сразу после появления первых симптомов, чтобы избежать прогрессирования болезни, вызвавшей кашель, и не дать грудному кашлю перейти в хроническую форму.
Лечим грудной кашель с пользой для здоровья
Когда появляется грудной кашель, он сопровождается, как правило, «лающими» звуками, болью в груди при вдохе и непосредственно самом кашле, хрипами, образованием мокроты. Чем раньше будет начато лечение грудного кашля, тем быстрее удастся избавиться от этих неприятных симптомов и исключить развитие хронического кашля.
Одним из надежных способов лечения грудного кашля в домашних условиях издавна являются ингаляции. Однако сам по себе горячий пар способен только на время снизить симптомы грудного кашля./iStock_000008696009_Large-56a5c5715f9b58b7d0de6a74.jpg)
В состав Кармолис Капель входят эфирные масла аниса, тимьяна, шалфея, гвоздики, мелиссы, мяты, коричника китайского, мускатного ореха, лимона, лаванды. Эти растения богаты целым «букетом» свойств, необходимых для того, чтобы грудной кашель прошел. В эфирных маслах лекарственных трав, входящих в Кармолис Капли, сконцентрированы необходимые для лечения кашля противовоспалительные, отхаркивающие, антисептические, дезодорирующие качества. Ингаляции с добавлением препарата Кармолис Капли помогают бережно восстановить здоровье и вылечить грудной кашель силами этих природных помощников.
Стоит отметить, что Кармолис Капли также полезно применять как общеукрепляющее средство. Грудной кашель означает ослабление работы иммунной системы. Ежедневный курсовой прием Кармолис Капель с горячим чаем или на кусочке сахара поможет вашему иммунитету надежно справляться с гриппом и ОРВИ даже в самые «пиковые» периоды распространения болезней.
Как вылечить кашель и избавиться от простуды
|
ПАТОГЕНЕЗ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ ДЫХАТЕЛЬНЫХ ПУТЕЙ
В основе всех заболеваний респираторного тракта — как острых, так и хронических, — воспаление, которое является универсальной физиологической реакцией организма на повреждение (в том числе инфекционными агентами: микроорганизмами и микробными токсинами). Развитие воспаления — это сложный многоуровневый процесс, в котором принимают участие различные клетки и ткани организма. При контакте повреждающего агента со слизистой оболочкой происходит активация так называемых клеток воспаления — тучных клеток, макрофагов, лейкоцитов и т.д. При этом в процессе воспаления (как острого, так и хронического) из клеток выделяется большое количество биологически активных веществ — медиаторов воспаления (гистамина, цитокинов, лейкотриенов, простагландинов) — метаболитов цикла арахидоновой кислоты, в том числе фактора некроза опухоли (TNF-a) — одного из наиболее мощных провоспалительных медиаторов (оказалось, что он отвечает и за старение легочной ткани). Именно эти вещества и вызывают многочисленные повреждения тканей, которые отмечают при воспалении — боль, отек, гиперемию, нарушение целостной структуры органа (Захарова Г.П., Швалев Н.В., 1998; Жданов В.Ф., 2002; Лучихин Л. А., 2002; Козлов В.С., 2004). Простагландины и лейкотриены образуются из арахидоновой кислоты при контакте повреждающего агента со слизистой оболочкой.
Развитие воспаления — это сложный многоуровневый процесс, в котором принимают участие различные клетки и ткани организма. При контакте повреждающего агента со слизистой оболочкой происходит активация так называемых клеток воспаления — тучных клеток, макрофагов, лейкоцитов и т.д. При этом в процессе воспаления (как острого, так и хронического) из клеток выделяется большое количество биологически активных веществ — медиаторов воспаления (гистамина, цитокинов, лейкотриенов, простагландинов) — метаболитов цикла арахидоновой кислоты, в том числе фактора некроза опухоли (TNF-a) — одного из наиболее мощных провоспалительных медиаторов (оказалось, что он отвечает и за старение легочной ткани). Именно эти вещества и вызывают многочисленные повреждения тканей, которые отмечают при воспалении — боль, отек, гиперемию, нарушение целостной структуры органа (Захарова Г.П., Швалев Н.В., 1998; Жданов В.Ф., 2002; Лучихин Л. А., 2002; Козлов В.С., 2004). Простагландины и лейкотриены образуются из арахидоновой кислоты при контакте повреждающего агента со слизистой оболочкой.
- повышает сосудистую проницаемость;
- вызывает бронхоспазм;
- стимулирует гиперсекрецию слизи;
- способствует хемотаксису.
Практически все респираторные вирусы вызывают возбуждение a Образующаяся в полости носа слизь стекает и раздражает кашлевые рецепторы, которые расположены не только в трахее и бронхах, но и в глотке, гортани и даже пищеводе. Возбуждение этих рецепторов вызывает ответную мышечную реакцию — кашель, направленный на удаление раздражителя.
Образующаяся в полости носа слизь стекает и раздражает кашлевые рецепторы, которые расположены не только в трахее и бронхах, но и в глотке, гортани и даже пищеводе. Возбуждение этих рецепторов вызывает ответную мышечную реакцию — кашель, направленный на удаление раздражителя.
Особенно часто такой кашель отмечают у детей, и пытаться устранить его с применением симптоматических средств без воздействия на причину совершенно бесполезно.
Если у взрослого человека при длительном кашле с помощью рентгенологического исследования органов грудной клетки и спирограммы не выявляют нарушений, то врач часто разводит руками, ставит диагноз «хронический бронхит» и продолжает выписывать отхаркивающие средства (в лучшем случае) или биологически активные добавки и прочие средства с сомнительной эффективностью.
Таким образом, воспаление является основным патогенетическим звеном клинических проявлений как острых респираторных инфекций, так и инфекций нижних дыхательных путей (пневмония, хронические обструктивные заболевания легких).
Развитие воспаления слизистой оболочки верхних и нижних дыхательных путей способствует гиперсекреции вязкой слизи, формированию отека и гиперплазии слизистой оболочки респираторного тракта, нарушению мукоцилиарного транспорта и бронхиальной обструкции (рис. 1).
Это приводит к ринорее, гиперемии зева, отеку миндалин, появлению кашля и других симптомов ОРЗ, в том числе ларинготрахеита и острого бронхита. Вязкий секрет способствует адгезии возбудителей респираторных инфекций на слизистых оболочках, а вирусы снижают местный иммунитет.
|
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ОРЗ
В случае вирусных инфекций антибактериальные препараты не назначают, так как они бессильны против вирусов (см. «Еженедельник АПТЕКА» № 50 (521) от 26 декабря 2005 г.). Этиотропная противовирусная терапия еще недостаточно разработана, что связано с особенностями биологии вирусов, использующих для своего размножения клетки самого хозяина. Поэтому в отечественных и зарубежных рекомендациях справедливо отмечено, что при неосложненных ОРВИ не нужно назначать антибактериальные препараты и рекомендуется уменьшать выраженность симптомов «домашними» средствами. Однако их действие не поддается стандартизации.
«Еженедельник АПТЕКА» № 50 (521) от 26 декабря 2005 г.). Этиотропная противовирусная терапия еще недостаточно разработана, что связано с особенностями биологии вирусов, использующих для своего размножения клетки самого хозяина. Поэтому в отечественных и зарубежных рекомендациях справедливо отмечено, что при неосложненных ОРВИ не нужно назначать антибактериальные препараты и рекомендуется уменьшать выраженность симптомов «домашними» средствами. Однако их действие не поддается стандартизации.
В амбулаторных условиях лечение, как правило, проводят с применением симптоматических средств. Такая терапия нередко бывает малоэффективной или длится несколько недель.
Можно ли устранить кашель и другие симптомы ОРВИ быстро и эффективно? Оказывается, можно. Понимая то, что основой всех симптомов ОРВИ является воспаление (рис. 1), необходимо назначить такой противовоспалительный препарат, который бы воздействовал на все звенья этого процесса. Таким образом, лечение пациентов с ОРЗ должно быть направлено не только на элиминацию повреждающего агента, но и на уменьшение проявлений воспалительной реакции путем ограничения зоны повреждения и блокады выработки биологически активных веществ — медиаторов воспаления.
Таким образом, лечение пациентов с ОРЗ должно быть направлено не только на элиминацию повреждающего агента, но и на уменьшение проявлений воспалительной реакции путем ограничения зоны повреждения и блокады выработки биологически активных веществ — медиаторов воспаления.
С этой целью успешно применяется ЭРЕСПАЛ (фенспирид), который обладает тропностью в отношении дыхательной системы. ЭРЕСПАЛ — препарат, имеющий оригинальный механизм действия. Он занимает отдельную нишу среди препаратов, оказывающих противовоспалительный эффект при острых и хронических инфекциях верхних дыхательных путей. ЭРЕСПАЛ оказывает мощное противовоспалительное действие, не являясь, однако, гормональным препаратом и, соответственно, не вызывая развития системных побочных эффектов. При этом препарат оказывает сходное со стероидами действие. Он ингибирует активность фосфолипазы А2, вызывая замедление цикла арахидоновой кислоты, что приводит к снижению образования простагландинов, лейкотриенов и тромбоксанов.
|
ЭРЕСПАЛ уменьшает выраженность воспалительной реакции не только за счет влияния на синтез простагландинов и лейкотриенов. Он также проявляет антагонизм в отношении гистамина (блокада H1-рецепторов), ингибирует a1-адренергические рецепторы. Являясь антагонистом Н1-рецепторов и блокируя a1-адренорецепторы, препарат оказывает антигистаминное действие, разжижает секрет (выделения из носа, мокроту) и способствует его выведению. Кроме того, ЭРЕСПАЛ влияет на механизмы локальной нервной реакции, что приводит к спазмолитическому эффекту. То есть препарат оказывает патогенетическое воздействие на ключевые звенья воспалительного процесса.
Кроме того, ЭРЕСПАЛ влияет на механизмы локальной нервной реакции, что приводит к спазмолитическому эффекту. То есть препарат оказывает патогенетическое воздействие на ключевые звенья воспалительного процесса.
Под влиянием ЭРЕСПАЛА отмечают:
- уменьшение количества выделяемой вязкой мокроты, что связано с уменьшением образования и выделения секрета;
- улучшение мукоцилиарного транспорта;
- снижение степени обструкции дыхательных путей;
- кашель становится более продуктивным (Жданов В.Ф., 2002; Melloni B., 2002; Jankowski R., 2002).
Эффективность противовоспалительной терапии ЭРЕСПАЛОМ при заболеваниях дыхательных путей хорошо изучена (Shorokhova T.D. et al., 2001; Zawisza E., 2005; Fedorova T.A. et al., 2005; Plusa T. et al., 2005; Pirozynski M. et al., 2005). ЭРЕСПАЛ является высокоэффективным и безопасным препаратом, способным существенно облегчить течение ОРВИ у пациентов. При использовании монотерапии ЭРЕСПАЛОМ выявлена его высокая эффективность при острых инфекционно-воспалительных заболеваниях респираторного тракта, особенно при назначении его в первые дни заболевания. Препарат можно применять и как дополнительный противовоспалительный препарат наряду с антибиотиками местного и системного действия.
Препарат можно применять и как дополнительный противовоспалительный препарат наряду с антибиотиками местного и системного действия.
Хорошая переносимость ЭРЕСПАЛА была выявлена у пациентов всех возрастных групп. По данным исследователей, отличная и хорошая переносимость препарата после 7-дневного лечения составляет 94–99% (Козлов В.С., 2004; Plusa T. et al., 2005). Препарат показан для применения у больных любого возраста, включая и новорожденных. Достаточно редко возникающие побочные эффекты не являются тяжелыми и быстро исчезают при снижении дозировки лекарственного средства. Это позволяет рекомендовать препарат детям с самого раннего возраста.
ЭРЕСПАЛ выпускают в форме таблеток, покрытых оболочкой и содержащих по 80 мг фенспирида, а также сиропа с 2 мг действующего вещества в 1 мл. В упаковке 15 и 30 таблеток, во флаконе — 150 мл сиропа. Взрослым в период обострения назначают по 1 таблетке 3 раза в сутки 10 дней. При подострых и хронических заболеваниях ЭРЕСПАЛ принимают по 1 таблетке 2 раза в сутки. Дети с массой тела до 10 кг — 2–4 чайные ложки сиропа в сутки; с массой тела более 10 кг — 2–4 столовые ложки в сутки.
Дети с массой тела до 10 кг — 2–4 чайные ложки сиропа в сутки; с массой тела более 10 кг — 2–4 столовые ложки в сутки.
Показаниями к назначению ЭРЕСПАЛА являются острый ринит; острый фарингит; острый синусит и обострение хронического риносинусита; острый тонзиллит; острый ларингит; острый ларинготрахеит; острый бронхит; хронические обструктивные заболевания легких.
Таким образом, острые и хронические заболевания дыхательных путей всегда протекают с реакцией воспаления, которая развивается в ответ на вирусную или бактериальную инфекцию. Воспаление возникает как защитная реакция организма, направленная на элиминацию патогенного фактора.
Для устранения симптомов ОРВИ (кашель, заложенность носа и грудной клетки, гиперсекреция, бронхоспазм) необходимо обязательно назначать противовоспалительные средства, действующие патогенетически. Это даст возможность уменьшить выраженность симптомов воспаления верхних дыхательных путей и сократить прием симптоматических препаратов, нередко оказывающихся малоэффективными.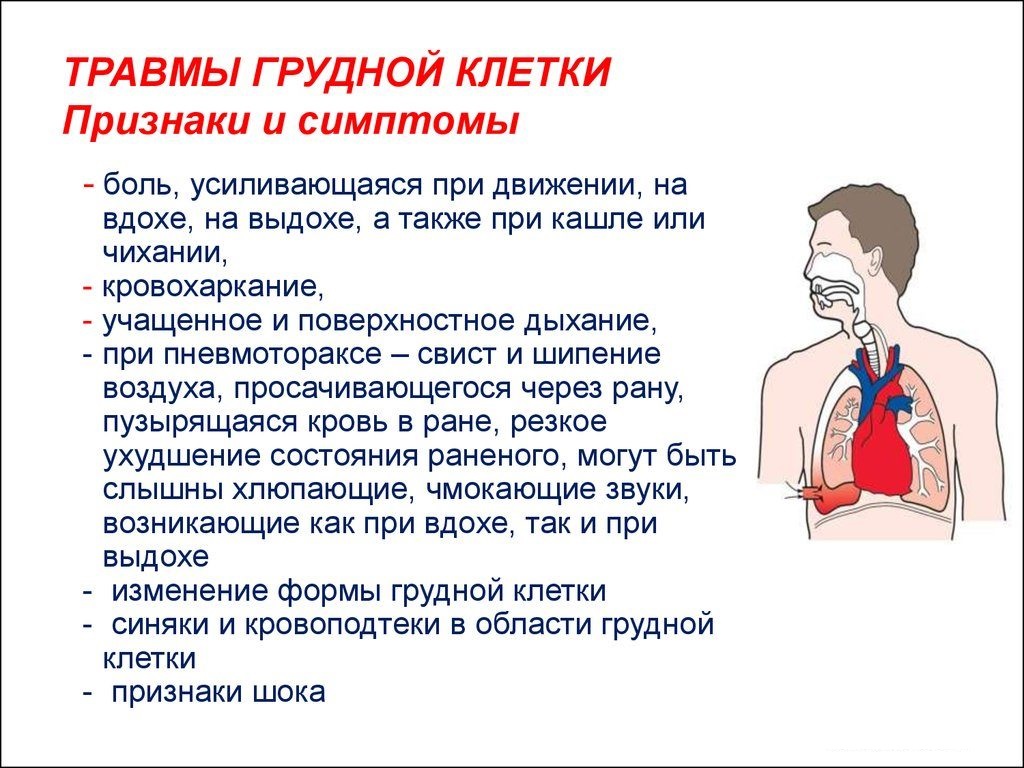
Раннее назначение противовоспалительного препарата ЭРЕСПАЛ, тропного к эпителию дыхательных путей и обладающего целым рядом положительных свойств (муколитический, отхаркивающий, антигистаминный и бронхолитический эффекты), позволяет быстро купировать острый воспалительный процесс при заболеваниях верхних дыхательных путей, острых бронхитах и оказывает положительное воздействие на проявление функциональных симптомов при хроническом воспалении дыхательных путей.
Преимущества ЭРЕСПАЛА:
- выраженный противовоспалительный эффект;
- бронхолитический эффект;
- более быстрое уменьшение кашля по сравнению с традиционной терапией;
- высокая эффективность в режиме монотерапии;
- возможность сочетанного применения с антибиотиками и симптоматическими средствами;
- меньшая потребность в назначении других лекарственных средств;
- снижение затрат на лечение;
- хорошая переносимость препарата у взрослых и детей.
 o
o
Л.В. Юдина, Киевская медицинская академия
последипломного образования им. П.Л. Шупика
Тревожные симптомы и ошибки в терапии кашля. Глава 3 | partners
Глава 1.
Глава 2.
Характерная кашлевая реакция часто становится одним из симптомов острых жизнеугрожающих состояний. В такой ситуации необходимо максимально быстро провести дифференциальную диагностику и приступить к терапии первичной патологии, а не ее симптома. Симптоматика некоторых ургентных состояний, сопровождающихся кашлем, приведена в табл. 1.
| Жизнеугрожающие состояния | Ключевые симптомы |
| Пульмональная эмболия | Одышка, тахипное, боли в грудной клетке, тахикардия |
| Отек легких | Одышка, тахипное, влажные хрипы |
| Астматический статус | Свистящее дыхание, тахипное, одышка; «silent chest» |
| Пневмоторакс | Острая боль в грудной клетке,ассиметричные дыхательные движения, unilateral attenuation of breath sounds, hypersonoric percussion sound |
| Аспирация инородного тела | Одышка, инспираторный стридор, повышенный риск аспирации у детей и пожилых |
Табл. 1. Симптоматика некоторых неотложных состояний, сопровождающихся кашлем.
1. Симптоматика некоторых неотложных состояний, сопровождающихся кашлем.
Следующие симптомы и особенности анамнеза также должны служить поводом для проведения углубленного обследования:
- Кровохарканье
- Курение > 20 пачек/лет
- Курильщик в возрасте старше 45 лет с изменением характера кашля ( ночной, приступообразный, с нарушением голоса) и появлением боли в грудной клетке
- Выраженная одышка, особенно в покое или ночью
- Существенное увеличение выделения мокроты
- Охриплость голоса
- Системные синдромы: лихорадка, потеря веса, анемия
- Осложненное течение ГЭРБ (потеря веса, дисфагия, желудочное кровотечение, мелена )
- Рецидивирующие пневмонии
- Изменения при физикальном обследовании
- Изменения при рентгеновском исследовании грудной клетки
Одно из наиболее грозных легочных осложнений, которое может развиться при неукротимом кашле – развитие спонтанного пневмоторакса. Необходимо отметить следующие заболевания, при которых наиболее часто отмечается развитие вторичного спонтанного пневмоторакса:
- ХОБЛ,
- БА,
- буллезная эмфизема,
- бактериальная пневмония (чаще стафилококковая),
- легочный туберкулез,
- интерстициальные легочные заболевания,
- рак легкого,
- эндометриоз,
- синдром Марфана.
Другие возможные осложнения неукротимого кашля приведены в табл. 2.
Табл. 2. Возможные осложнения неукротимого кашля.
Из вышесказанного очевидно, что кашель может не только служить тревожным симптомом, сигнализирующем о наличии тяжелой патологии, но и приводить к развитию тяжелых осложнений. Тем не менее, зачастую диагностике кашля и его причины уделяется недостаточно внимания. Это приводит к стратегическим ошибкам в выборе терапии, которые приводят к ухудшению качества жизни пациента и прогноза заболевания. Ниже приведены частые ошибки, допускаемые в диагностике кашля.
- Необоснованное диагностическое обследование, которое проводится у пациентов, принимающих ИАПФ.
- Кашель у курильщиков рассматривают как банальный; не предполагаются риски онкопатологии.
- Не учитываются внелегочные причины кашля (ЛОР, ГЭРБ, кардиальный ).
- Не проводится бронхоскопия, хотя причина кашля не установлена.
- Упускается сочетание возможных причин кашля.
- Упускается диагностика психогенного кашля, опухоли легкого и туберкулеза.
- Не используются диагностические алгоритмы, соответствующие классификации кашля и современным клиническим рекомендациям.
Трахеит
Это воспалительное заболевание слизистой оболочки трахеи. Он редко возникает сам по себе. Чаще всего ему сопутствует простуда. Предрасполагающим фактором развития воспаления в трахее является вдыхание холодного воздуха, общее переохлаждение организма. Трахеит является одним из симптомов гриппа.
Самая частая причина трахеита – вирусная инфекция. Попав на слизистую оболочку трахеи, вирусы вызывают ее повреждение, что сопровождается раздражением, болью и воспалением. Реже трахеит бывает бактериальным.
Трахеит может быть и токсическим: развиваться при курении, вдыхании ядовитых и раздражающих веществ, паров краски, бензина и прочих химикатов. У склонных к аллергии людей возможно развитие трахеита в пыльном помещении. Склонность к трахеиту повышена у людей, систематически употребляющих алкоголь.
Симптомы трахеита
Главный симптом трахеита – сухой надсадный кашель. Приступы кашля бывают мучительными и непродуктивными (мокрота не откашливается совсем или в очень маленьком количестве).
Кашель при трахеите усиливается ночью, во время сна, и в утренние часы. Провоцировать кашель может холодный или горячий воздух, табачный дым, прием раздражающих слизистую напитков, употребление орехов, шоколада, меда или цитрусовых, крик, смех и глубокое дыхание.
От постоянного кашля возникают болезненность в грудной клетке, боли по ходу межреберных мышц и диафрагмы, саднит за грудиной. В редких случаях приступы кашля при трахеите могут приводить к рвоте или кратковременной потере сознания.
Помимо кашля, трахеит иногда сопровождается общими симптомами: чувством разбитости, слабостью, нервозностью, повышением температуры тела, потливостью.
Лечение трахеита
В лечении трахеита большое значение имеют режим и образ жизни больного. Для скорейшего выздоровления нужно избегать пребывания на холоде, в задымленном помещении, отказаться от курения.
Нельзя употреблять в пищу слишком горячие и слишком холодные блюда и питье, только умеренно теплые. Из меню следует исключить грубую пищу, способную травмировать слизистую глотки, рефлекторно вызывающую приступы кашля.
Временное табу следует наложить на употребление пряностей и приправ, маринадов и специй. Во время трахеита под запретом орехи, цитрусовые, шоколад и кофе. С медом и продуктами пчеловодства все индивидуально: в зависимости от чувствительности организма мед может усилить проявления трахеита, а может и ускорить выздоровление, снимая приступы кашля.
Сливочное масло для лечения трахеита
Очень полезно при трахеите смягчать горло сливочным маслом. Для этого можно заваривать жирный чай, как принято в Средней Азии, – на кружку теплого чая добавьте две чайные ложки сахара, щепотку имбирного порошка и ломтик натурального сливочного масла, размешайте и выпейте большими глотками. Масло обволакивает слизистую, снимая раздражение, а имбирь помогает избавиться от кашля.
Молоко для лечения трахеита
Приступ ночного кашля, особенно у маленьких детей, можно снять горячим молоком (это единственный разрешенный горячий напиток). Закашлявшегося ребенка уговорите выпить стакан залпом. Можно добавить в него щепотку соды. Эта процедура даст облегчение и поможет заснуть.
Ароматерапия для лечения трахеита
Благотворное действие при трахеите оказывает вдыхание паров эвкалипта, пихты, имбиря, можжевельника и сосны. Можно использовать масла этих растений для ароматерапии, добавив их в аромакулон или аромалампу. Если нет ни того ни другого, капните несколько капель на обычную салфетку и положите возле батареи. Комната быстро наполнится целительным ароматом и поможет смягчить симптомы воспаления.
Ингаляции для лечения трахеита
Хорошим эффектом при лечении трахеита обладают паровые ингаляции. Для этого смесь указанных выше масел добавьте в кипяток. Можно всыпать одну чайную ложку соды и добавить две-три капли йода (если нет аллергии). Наклонитесь над емкостью с ароматной смесью, накройте голову полотенцем и глубоко подышите несколько минут. Если нет температуры, на ночь можете сделать спиртовой компресс на переднюю поверхность шеи, попарьте ноги в течение трех-пяти минут, положите горчичник на верхнюю часть грудной клетки.
Препараты для лечения трахеита
Для лечения трахеита применяют противовирусные препараты. Их прием нужно начать при появлении первых симптомов недомогания. Только тогда они окажут желаемый эффект. При лечении затянувшегося трахеита применяют антибиотики, но выбор препарата, дозы и режим приема – это прерогатива врача. Не идите на поводу у рекламы и не занимайтесь самолечением.
Для скорейшего облегчения и смягчения кашля используют отхаркивающие средства. Самостоятельно можно начать прием травяных препаратов: мукалтин, пертуссин, настойки корня солодки. Вместо чая полезно заваривать аптечный грудной сбор. По назначению врача для лечения трахеита применяют такие отхаркивающие препараты, как амброксол, АЦЦ, бромгексин, аскорил и ряд других.
Для снятия приступов сухого кашля, которые не дают спать и изматывают в течение дня, допускается прием противокашлевых препаратов, содержащих кодеин: Коделак, Терпинкод и Либексин. Эти препараты способны быстро и эффективно устранить кашель, так как действуют на нервную систему и блокируют кашлевой рефлекс. Однако они противопоказаны при продуктивном кашле. Как только у вас появляется мокрота, лечение этими препаратами следует прекратить: мокроту нужно обязательно откашливать. Быстро избавиться от симптомов трахеита помогают и физиотерапевтические процедуры.-
Врач-пульмонолог клиники «Будь Здоров»
Наталья Ивановна Соколова
лечение и диагностика симптомов бронхита в Москве
Общее описание
Бронхит — воспаление слизистой оболочки бронхов, по которым воздух поступает в легкие. Разлит острую и хроническую форму. Зачастую причиной острого бронхита являются бактериальные (пневмококки, стрептококки и тд.) или вирусные инфекции (грипп, аденовирусы, риновирусы и тд.). При отсутствии надлежащего и своевременного лечения или наличии дополнительных отягчающих факторов (например, курение) высок риск перехода острого бронхита в хроническую форму.
В некоторых случаях встречается развитие бронхита из-за продолжительного воздействия неинфекционных раздражителей, например, пыли (аллергический бронхит).
Факторы, влияющие на развитие бронхита у детей и взрослых
- Сырой и холодный климат, перепад температур, радиация, пыль, дым и тд.
- Регулярное воздействие токсичных веществ: оксида углерода, аммиака, сероводорода, паров хлора, щелочей, кислот, табачного дыма и т.д.
- Вредные привычки: курение, алкоголизм
- Сердечно-сосудистые патологии, нарушение механизма мукоцилиарного клиренса
- Наличие очагов хронической инфекции в полости рта и носа – синуситы, тонзиллиты, аденоиды, фарингиты
- Наследственная предрасположенность
Основные симптомы бронхита
Симптомы острого бронхита:
- Кашель, в первый период развития болезни – сухой, в последствии переходит во влажный и мягкий с легко отделяемой мокротой
- Боль в грудной клетке при кашле
- Незначительная температура, озноб
- Общая слабость, недомогание
Основной симптом хронического бронхита – это длительный кашель на протяжении нескольких месяцев, при этом выделяются периоды обострения и ремиссии. Кашель, как правило, влажный и мягкий, он усиливается при сырой и холодной погоде, а в сухую и теплую наступает облегчение. Хронический бронхит со временем прогрессирует, и кашель приобретает характер приступов, при этом проявляется общее ухудшение самочувствия: появляется слабость, общее недомогание.
Диагностика
Помимо изучения общеклинической картины течения заболевания для диагностики бронхита используют следующие виды инструментальных и лабораторных исследований:
Ларинготрахеит — Lor Medical Service
Ларинготрахеит
Ларинготрахеит — это инфекционно-воспалительное поражение гортани и трахеи, сопровождающееся признаками острой респираторной инфекции.
У взрослых ларинготрахеит проявляется нарушениями дыхания и мучительным кашлем, а у детей может проявляться признаками тяжелого осложнения — ложного крупа.
Причины
Обычно ларинготрахеит развивается у детей, хотя могут болеть и взрослые. Зачастую ларинготрахеит является осложнением острой респираторной инфекции или возникает при снижении иммунной защиты либо в области дыхательной системы, либо всего организма в целом. Заболевания могут возникать каждое по отдельности – ларингит или трахеит, но обычно из-за особенностей строения органов протекают вместе, и дают сходные клинические проявления.
Основные причины ларинготрахеитов, это:
- респираторно-вирусные поражения (особенно опасны вирус гриппа, парагриппа и аденовирус),
- бактериальные поражения (стрептококковое или стафилококковое, туберкулезное),
- микоплазменные поражения,
- герпесные поражения,
- аллергические причины,
- химические агенты.
Провоцирующими факторами для развития ларинготрахеита являются:
- вдыхание пыльного и загазованного воздуха.
- надрывный крик,
- громкое пение,
- курение, алкоголь,
- симптомы общего переохлаждения или замерзание ног.
Механизм развития
Трахея выполняет функцию воздухо-проводящей трубки и при воспалении может возникать отек в области ее слизистой оболочки. Это приводит к образованию трудно отделяемого содержимого, раздражающего рецепторы и нарушающего проведение воздушных масс.
Гортань же, помимо воздухо-проводящей функции, играет роль еще и голосообразовательного элемента. За счет голосовых связок. Потоки воздуха и колебания связок создают определённый звук, слышимый ухом.
При воспалении голосовые связки повреждаются и отекают, а область околосвязочной клетчатки начинает накапливать жидкость, и сдавливать область гортани.
Может возникнуть осложнение – ложный круп (отек со сдавлением дыхательных путей и удушьем).
Классификация
Выделяют острые и хронические ларинготрахеиты. Острый ларинготрахеит разделяется на
- первичный, который выявляется впервые,
- рецидивирующий, возникающий повторно, при возникновении простуд или действии неблагоприяных факторов.
Первичный острый ларинготрахеит может иметь три варианта течения:
- внезапный ларинготрахеит без признаков ОРЗ,
- остро возникающий, на фоне имеющегося ОРЗ,
- постепенно возникающий, как осложнение простуд.
По течению острый ларинготрахеит может быть непрерывным или волнообразным.
Хронический ларинготрахеит возникает при неправильном лечении острого или в отсутствие его лечения. Часто возникает при профессиональном перенапряжении связок.
Выделют три формы болезни:
- катаральная, при которой возникает краснота и некоторая отечность в области голосовых связок и трахеи
- атрофическая, происходит постепенная атрофия в области слизистой оболочки, из-за чего она теряет свои защитные свойства и воспаляется. Часто бывает у курильщиков и рабочих угольных шахт, людей, работающих в запыленных помещениях
- гиперпластическая, проявляется разрастание участков или всей зоны слизистой в области трахеи и гортани, в результате страдает дыхание и голос
Проявления острого ларинготрахеита
Острый ларинготрахеит проявляет себя на фоне ОРВИ, начинаясь остро или постепенно. Возникают:
- резкий скачок температуры,
- першение в горле,
- саднение за грудиной,
- грубый, сухой кашель с болезненностью,
- кашель имеет характер каркающего или лающего из-за резкой отечности и спазма голосовых связок,
- во время кашля боль за грудиной усиливается,
- приступы кашля возникают при смехе, глубоком дыхании, вдыхании пыльного или холодного воздуха,
- выделяется небольшое количество густой и вязкой мокроты,
- осиплость или хрипота в голосе,
- дискомфорт в гортани с сухостью, жеением.
По мере развития процесса кашель становится влажным, менее болезненным, с большим количеством мокроты слизисто-гнойного характера.
Могут среагировать шейные лимфоузлы – они становятся болезненными и увеличенными. При прослушивании легких отмечаются жесткое дыхание и сухие хрипы в проекции трахеи.
Симптомы хронического процесса
Хронический ларинготрахеит возникает постепенно, основные симптомы:
- нарушения голоса, от легкой дисфонии и осиплости, вплоть до полного отсутствия голоса – афонии,
- приступы кашля, провоцирующиеся смехом, холодом или глубоким дыханием,
- болезненность в области гортани и за грудиной,
- может возникать голосовое утомление (при длительном пении или разговоре).
Обострения хронического ларинготрахеита могут возникать при гормональных перестройках у женщин, при переохлаждении, после стрессов, после сильных нагрузок на связки – при крике, пении с надрывом.
При хроническом ларинготрахеите кашель обычно постоянный, с небольшим отделением мокроты, а на фоне обострений приступы кашля учащаются и мокроты становится больше. На фоне кашля, в области трахеи и гортани может быть чувство зуда и сухости.
Диагностика
Основа диагноза это типичные жалобы пациента – хриплый голос, сухой кашель и боли за грудиной, а также осмотр и прослушивание легких и области трахеи.
Дополняется диагноз проведением микро-ларингоскопии и трахеоскопии – осмотр голосовых связок и гортани при помощи специального аппарата. Проводится посев мокроты с определением возбудителя, при необходимости назначаются рентген и КТ области гортани и трахеи.
При хроническом ларинготрахеите необходимо проведение ларингоскопии с забором кусочка ткани на биопсию с целью исключения рака, а при возникновении хрипов – рентген грудной клетки с исключением пневмонии и бронхита.
Важно отличать ларинготрахеит от инородного тела гортани и трахеи от дифтерии и папилломатоза гортани, заглоточных абсцессов.
Лечение ларинготрахеита
Лечением ларинготрахеита занимаются ЛОР-врачи, при неосложненном течении лечение проводится амбулаторно, под контролем врача поликлиники.
При остром или обостренном хроническом процессе для облегчения кашля необходим прием большого количества теплых жидкостей в виде чая, компотов. Воздух в помещении требует увлажнения и прохлады.
При вирусной природе болезни назначают противовирусную и иммуномодулирующую терапию. При микробном процессе – антибиотики широкого спектра действия.
- Частый приём пищи малыми порциями и обильное питьё
- Тёплый влажный воздух в помещении
- Ингаляции сосудосуживающих средств, например 0,1 % раствора эпинефрина (при отсутствии противопоказаний, например тахикардии)
- При тяжёлом течении — ингаляционно флунизолид, беклометазон
- При инфекциях, вызванных парагриппом, — рибавирин, при гриппе типа А — римантадин
- Для снятия кашля — декстрометорфан 15—30 мг 1—4 раза в сутки (детям старше 2 лет — 1 мг/кг/сут) или кодеин по 10—20 мг на приём (детям после 2 лет — 1,0—1,5 мг/кг каждые 4—6 часов), при необходимости в сочетании с бронхолитическими средствами
Дополняет лечение прием:
- проивокашлевых средств (при сухом мучительном кашле),
- разжижающих мокроту (при сухом кашле),
- ингаляций с минеральной водой или физраствором,
- назначается электрофорез на зону гортани и трахеи.
При хроническом процессе на фоне выше приведенного лечения поводится иммуномодулирующая терапия, назначение повышенных доз витаминов, массажей, ингаляций с лекарственными травами и физиотерапии.
Прогноз при ларинготрахеите благоприятный, однако, у людей, чья профессия связана с пением или длительными разговорами ларинготрахеит может нарушать голосообразование, и становиться причиной проф. непригодности.
Кашель: причины, диагностика, лечение | Жаркова Н.Е.
Кашель – это сложная, многокомпонентная рефлекторная защитно–приспособительная реакция организма, направленная на выведение из дыхательных путей инородных тел и/или патологического трахеобронхиального секрета и, таким образом, на сохранение эффективного проведения воздушной струи по дыхательному тракту.
Кашель является одной из распространенных жалоб, по поводу которой пациенты обращаются к врачу. Общепринято расценивать кашель как легочный симптом, однако необходимо помнить, что существует более 53 причин появления кашля. Среди них не только патология бронхолегочной системы, но и заболевания сердца, околоносовых пазух, желудочно–кишечного тракта, воздействие некоторых лекарственных препаратов и многие другие состояния (рис. 1).
В норме пылевые частицы, микроорганизмы, поступающие с вдыхаемым воздухом, осаждаются на слизистых дыхательного тракта и выводятся оттуда благодаря содружественной работе ресничек мерцательного эпителия трахеи и бронхов. При этом важную роль играет слизь, образующаяся в результате секреторной деятельности бокаловидных клеток эпителия, желез трахеи и бронхов и обладающая бактерицидным эффектом вследствие содержания лизоцима, трансферрина, иммуноглобулинов, ингибиторов протеаз и фибропектинов. Процесс физиологического очищения дыхательных путей называется мукоцилиарным клиренсом, который является основным механизмом очищения трахеобронхиального дерева.
Причем для осуществления данного процесса необходимы не только адекватная работа мерцательного эпителия, но и определенные свойства слизи. Так, при воспалении происходит изменение ее химического состава. Уменьшение удельного веса воды и повышение концентрации нейтральных и кислых гликопротеинов (муцинов) влечет за собой нарушение физических характеристик слизи, таких как вязкость, эластичность, текучесть, наряду с возможными нарушениями структуры клеток мерцательного эпителия и повышением слизеобразования. Это приводит к снижению эффективности мукоцилиарного клиренса. И если в нормальных условиях кашель имеет лишь вспомогательное значение в очищении трахеобронхиального дерева, то при недостаточном уровне мукоцилиарного клиренса роль кашлевого рефлекса становится первостепенной.
Кашель возникает в результате раздражения кашлевых рецепторов полости носа, глотки, трахеи, бронхов, чувствительных окончаний n. vagus, иннервирующих наружное ухо, плевру, диафрагму, перикард, пищевод, желудок. Легче всего кашель вызывается при раздражении «кашлевых зон» задней стенки глотки, голосовой щели, трахеи и плевры. Основные ирритативные факторы – воспалительные (отек слизистой, патологический секрет), механические (инородное тело, увеличенные лимфоузлы и опухоли в средостении), химические и температурные.
После передачи нервных импульсов в кашлевой центр продолговатого мозга формируется ответная реакция. Механизм кашлевого толчка заключается в глубоком вдохе, а затем внезапном, коротком, толчкообразном, форсированном выдохе после одновременного сокращения мышц гортани, бронхов, грудной клетки, живота и диафрагмы. Причем начинается кашлевой толчок при закрытой голосовой щели, а далее происходит ее открытие.
Кашель может иметь и центральное происхождение, раздражение же в данном случае идет из коры головного мозга.
Кашель классифицируют следующим образом:
– по характеру – непродуктивный и продуктивный;
– по продолжительности – эпизодический, кратковременный, приступообразный и постоянный;
– по течению – острый, хронический.
Следует обращать внимание на время возникновения кашля – утром (при бронхоэктазах, хроническом бронхите, желудочно–пищеводном рефлюксе), ночью (при бронхиальной астме, сердечной недостаточности, синусите, коклюше), а также на болезненность (например, при трахеите) и другие особенности (лающий кашель, сопутствующие одышка, свистящее дыхание и т.д.).
При диагностике продуктивность, то есть наличие мокроты, является важным показателем. Неэффективность кашля может быть обусловлена недостаточно выраженным кашлевым рефлексом, большой вязкостью мокроты, недостаточно глубоким дыханием, нарушением бронхиальной проходимости и другими причинами. При влажном кашле нужно обращать внимание на цвет и характер мокроты, которые зачастую патогомоничны для того или иного заболевания. Так, тягучая, стекловидная мокрота характерна для бронхиальной астмы; ржавого цвета – для сердечной недостаточности; гнойная (желто–зеленоватая) – для бактериальных инфекций дыхательных путей, а гнойная, зловонная, в большом количестве – для абсцесса легкого и бронхоэктазов.
Кашель считается острым, если его длительность составляет менее трех месяцев. Основными причинами острого кашля являются инфекции (пневмония, острый бронхит, острые респираторные заболевания – ОРВИ, коклюш, плеврит), токсические и механические воздействия (ингаляция токсических веществ; вдыхание раздражающих веществ – дым, пыль; инородное тело бронха; аспирация). Для дифференцирования причин острого кашля необходим тщательный опрос пациента и выявление сопутствующих симптомов (наличие мокроты, ринит, лихорадка, слабость, головные и мышечные боли и др.).
В большинстве случаев острого кашля не возникает трудностей в диагностике, и непродолжительный нетяжелый кашель обычно не влечет за собой серьезных последствий.
Трудности возникают, как правило, при установлении причины хронического, плохо корригируемого кашля. Длительность хронического кашля превышает 3 месяца. Причины его разнообразны: бронхолегочные заболевания (хронический бронхит, бронхиальная астма, опухоли бронхов, интерстициальные заболевания легких, туберкулез, синдром постназального затекания, рак легкого, метастатические опухоли и др.), внелегочная патология (опухоли средостения, аневризма аорты, митральный стеноз, левожелудочковая недостаточность, синусит, гастроэзофагеальный рефлюкс, психические нарушения), побочное действие лекарств.
В начале диагностического поиска решающее значение имеют рентгенологические данные (рис. 2). Наличие тех или иных изменений, их характер и локализация позволяют продвинуться на следующую ступень поиска с использованием дополнительных методов исследования. Так, например, при интерстициальных заболеваниях легких, зачастую дебютирующих с непродуктивного кашля и нарастающей одышки, при рентгенологическом исследовании легких выявляется сетчатая перестройка легочного рисунка. В дальнейшем при цитологическом исследовании бронхо–альвеолярной жидкости обнаруживается увеличение количества нейтрофилов.
Однако в ряде случаев возникновение кашля не сопровождается изменениями на рентгенограмме грудной клетки (рис. 3).
Например, кашель в качестве побочного эффекта выявляется у 20% больных, принимающих ингибиторы АПФ. Также он может наблюдаться при приеме b–блокаторов. В данном случае исчезновение кашля после отмены медикамента достоверно свидетельствует о лекарственном происхождении кашля.
Непродуктивный кашель является одним из симптомов гастроэзофагеальной рефлюксной болезни, типичная симптоматика которой – боль и чувство жжения за грудиной или в подложечной области, изжога, особенно ночью и утром.
Хронический кашель встречается при «синдроме постназального затекания» (postnasal drip syndrom). При этом происходит стекание отделяемого из носа (вследствие воспалительного процесса в носоглотке, носе, околоносовых пазухах) по задней стенке глотки в трахеобронхиальное дерево. В данной ситуации необходимо проведение ЛОР–осмотра, аллергологическое обследование, рентгенологическое исследование околоносовых пазух.
При психических нарушениях и симуляции кашель возникает в стандартных для больного ситуациях (например, выступление перед аудиторией), а ожидание кашля неизбежно провоцирует его появление.
Лечение кашля следует начинать с устранения его причины. Из общих рекомендаций можно отметить достаточное потребление жидкости, увлажненный воздух в комнате. Необходимы проведение оценки характера кашля, а при продуктивном кашле – характера бронхиального секрета, выявление наличия или отсутствия бронхоспазма. Необходимо помнить, что лечение кашля не сводится к его подавлению.
Лишь когда кашель теряет свою физиологическую целесообразность и является мучительным, навязчивым, малопродуктивным, приносящим физический и психологический дискомфорт, нарушающим сон, существенно снижающим качество жизни пациента, необходимо симптоматическое лечение кашля. Выбор противокашлевого препарата проводится индивидуально (рис. 4).
Противокашлевые средства подразделяются на 2 группы: центрального и периферического действия. Также существуют комбинированные препараты (табл. 1).
Противокашлевые препараты центрального действия подавляют функцию кашлевого центра продолговатого мозга и подразделяются на наркотические (кодеин) и ненаркотические (преноксдиазин, окселадин, бутамират, глауцин). Последние используются чаще в связи с отсутствием у них нежелательных эффектов – привыкания, угнетения дыхания, замедления моторики кишечника и, как следствие, обстипации.
Противокашлевые препараты периферического действия обладают местноанестезирующими и обволакивающими свойствами, в основе механизма их действия лежит торможение кашлевого рефлекса за счет снижения чувствительности рецепторов трахеобронхиального дерева. Обволакивающие средства показаны при кашле, возникающем вследствие раздражения слизистой оболочки верхних дыхательных путей. Их действие основано на создании защитного слоя на слизистой оболочке носоглотки. Обычно это пастилки для рассасывания, сиропы и чаи, содержащие растительные экстракты эвкалипта, акации, лакрицы, дикой вишни, липы, глицерин, мед и др.
Комбинированные препараты включают препарат центрального действия, антигистаминное, отхаркивающее и сосудосуживающее средства, иногда также бронхолитик и/или жаропонижающий компонент, антибактериальное средство.
При продуктивном кашле используются лекарственные средства, улучшающие откашливание мокроты (муколитики и стимулирующие отхаркивание).
При кашле с отделением вязкой мокроты в достаточном количестве показаны муколитики, к которым относятся препараты уромитексана, ацетилцистеина, карбоцистеина, бромгексина и амброксола. Муколитики разжижают бронхиальный секрет за счет изменения структуры слизи. Хороший эффект также дают аэрозоли и ингаляции водяного пара, лучше с добавлением хлорида или бензоата натрия, гидрокарбоната натрия – соды, хлорида аммония, растительных экстрактов, таких как эвкалипт и др.
При скудной мокроте показано применение отхаркивающих средств, разделяющихся на препараты рефлекторного и резорбтивного действия, к которым относятся растительные экстракты (алтей, анис, девясил, багульник, душица, ипекакуана, мать–и–мачеха, подорожник, росянка, солодка, сосновые почки, фиалка, тимьян, термопсис и др.), терпингидрат, йодиды. Механизм действия основан на удалении бронхиального секрета из дыхательных путей за счет снижения его вязкости и увеличения объема мокроты.
При кашле у больного с явлениями бронхоспазма наряду с увлажнением целесообразно назначение бронхолитиков (теофиллин), противовоспалительных препаратов, однако противопоказаны противокашлевые препараты центрального действия.
В настоящее время появились средства, содержащие несколько растительных компонентов, воздействующих комплексно на респираторный тракт. Одним из таких препаратов является «Доктор Мом». В его состав входят эфирные масла, сапонины и флавоноиды. Эфирные масла обусловливают спазмолитическое действие на гладкую мускулатуру бронхов, а также резорбтивное, муколитическое и противомикробное действие. Сапонины проявляют бактерицидное и отхаркивающее действие (вследствие усиления секреции и выведения слизи, а также уменьшения вязкости мокроты). Флавоноиды обладают антиоксидантной активностью и спазмолитическим эффектом. Доктор Мом применяется в качестве симптоматической терапии при острых и хронических заболеваниях дыхательных путей, сопровождающихся кашлем с трудно отделяемой мокротой (ОРЗ, фарингит, ларингит, в том числе профессиональный лекторский, трахеит, бронхит, в том числе бронхит курильщика), при пневмонии (в комбинированной терапии), при механическом раздражении слизистой оболочки верхних дыхательных путей. За счет бронхолитического и противовоспалительного действия купируется сухой, навязчивый кашель, а благодаря отхаркивающему и муколитическому эффектам происходит трансформация его во влажный и быстрая санация респираторного тракта. Доктор Мом также воздействует системно, оказывая общеукрепляющий и иммуностимулирующий эффекты. Строго сбалансированное соотношение компонентов, входящих в состав Доктор Мом, обеспечивает гарантированную безопасность и хорошую переносимость этого препарата, а наличие различных лекарственных форм (сироп, пастилки, мазь, роликовый карандаш–аппликатор) делает его применение удобным и наиболее эффективным.
Литература
1. Чучалин А.Г., Абросимов В.Н. Кашель. Рязань, 2000
2. Крюков А.И., Туровский А.Б. Кашель при заболеваниях ЛОР–органов, Consilium Medicum, Том 05/N 2/2003
3. Видаль справочник. Лекарственные препараты в России, 2005г.
4. Дворецкий Л.И. Кашель: диагностический поиск, Consilium Medicum, Том 05/N 2/2003
5. Дворецкий Л.И., Дидковский Н.А. Кашляющий больной, Consilium Medicum, Том 05/N 10/2003
6. Даниляк И.Г. Кашель: этиология, патофизиология, диагностика, лечение. Пульмонология, 2001; 9 (3): 33–7.
7. Коровина Н.А., Заплатников А.Л., Захарова И.Н. Кашель у детей. Пособие для врачей. – М.: 2000.
8. Dulfano MJ, Adler KB. Phisical properties of sputum. Amer Rev Resp Dis 1975; 112: 341.
9. Weissmann KJ. Arzneim.Forsch. Drug Res 1978; 28 (1), Helf 1,5.
10. Careddu P. Astma, Bronchitis,Emphysema 1984; 4: S23–6.
11. Геппе Н.А., Малахов А.Б. Муколитические и противокашлевые средства в практике педиатра (лекция) // Детский доктор.– №4.–1999.– С. 42–45.
12. Хертл М. Кашель и чихание /Дифференциальная диагностика в педиатрии. В 2–х т. (пер. с нем.). – Новосибирск: Академ–пресс, 1998. – Т.2. – С.284–286.
13. Konietzko N. Der mukoziliare transport und dessen therapeutische beeinflussarbeit// Atemwegs– und Lungen–Kr, 1985. Bd11. S. 145–150.
14. Lucas A.M., Douglas L.C. Principles underlying ciliary activity in the respiratory tract// Arch. Otolaryngol. 1934, Vol. 20. P.518–524.
15. Morgenroht K. Morphologie der bronchialen clearence// Fortschr. Med., 1984, Bd 102. S. 971–976.
.
Как избавиться от слизи в груди: 8 натуральных домашних средств
Воспаление и скопление слизи в груди могут вызывать неприятные симптомы, такие как хрипы, проблемы со сном и боль в горле. Застой также часто сопровождается кашлем с выделением мокроты.
Некоторое количество слизи в грудной клетке является нормальным явлением, и ее избыток изредка обычно не является поводом для беспокойства. Однако, если у человека регулярно возникает дискомфортная заложенность грудной клетки или если она сопровождается другими симптомами, ему следует обратиться к врачу.
Следующие проблемы могут вызвать скопление слизи в груди:
В этой статье мы описываем способы облегчить заложенность грудной клетки в домашних условиях.
Человек может облегчить симптомы и избавиться от надоедливой слизи, используя следующие методы:
1. Теплые жидкости
Горячие напитки могут обеспечить немедленное и длительное облегчение при скоплении слизи в груди.
Увлажнение разжижает слизь, облегчая ее отхождение при кашле.
Согласно исследованию 2008 года, горячие напитки обеспечивают «немедленное и устойчивое облегчение» заложенности и сопутствующих симптомов, таких как чихание, тянущий кашель, боль в горле и озноб.
Человек может получить выгоду от употребления:
- бульонов
- черного или зеленого чая без кофеина
- травяных чаев
- теплой воды
Некоторые из этих напитков доступны для покупки в Интернете, в том числе чай без кофеина и травяные чаи.
2. Пар
Поддержание влажности воздуха может разжижить слизь и уменьшить заложенность жидкости и кашель. Национальный институт сердца, легких и крови рекомендует использовать увлажнитель с холодным туманом или паровой испаритель.
Людям, страдающим нарушениями сна, рекомендуется использовать увлажнитель воздуха в ночное время. Чтобы добиться максимального эффекта, держите окна и двери закрытыми.
Увлажнители необходимо регулярно чистить для удаления бактерий и других патогенов, которые могут ухудшить симптомы и привести к инфекции.
Другие способы увеличения влажности воздуха включают:
- Вдыхание пара: Наполните большую миску горячей водой. Наклонитесь над миской и накиньте полотенце на голову, чтобы сдержать поток.Осторожно вдохните пар, чтобы удалить слизь.
- Принятие горячего душа или ванны: Горячая вода наполняет комнату паром и помогает облегчить симптомы.
Дышите паром столько, сколько вам удобно, затем выпейте стакан воды, чтобы предотвратить обезвоживание.
3. Соленая вода
Полоскание горла смесью соли и теплой воды может удалить мокроту и слизь с задней стенки глотки и облегчить симптомы.
Добавьте половину чайной ложки соли в чашку теплой воды.Перемешивайте, пока соль не растворится.
Прополощите горло смесью и на мгновение дайте ей остыть в задней части глотки. При необходимости повторяйте несколько раз в день.
4. Мед
Мед — популярное домашнее средство, и исследования показывают, что он обладает противовирусными и антибактериальными свойствами.
В исследовании 2007 года было проверено влияние гречишного меда на инфекции верхних дыхательных путей у детей. Родители постоянно сообщали, что мед обеспечивает лучшее облегчение симптомов по сравнению со стандартными лекарствами или отсутствием лечения.
Однако обзор трех исследований в 2016 году пришел к выводу, что мед лечит острый кашель у детей менее эффективно, чем лекарства.
Человек может употреблять 1 столовую ложку меда каждые 3-4 часа, пока симптомы не исчезнут. Мед не подходит для детей младше 12 месяцев. Ряд продуктов из меда доступен для покупки в Интернете.
5. Продукты питания и травы
К продуктам, наиболее часто используемым для облегчения кашля, простуды и скопления слизи, относятся:
- чеснок
- имбирь
- лимон
- специи, такие как молотый кайенский перец и другие виды перца чили.
Некоторые исследования показывают, что следующее может помочь в лечении респираторных вирусов, которые могут быть ответственными за избыток слизи:
Люди, принимающие лекарства по рецепту, должны поговорить с врачом, прежде чем пробовать новые добавки.
Ряд этих добавок доступен для покупки в Интернете, включая женьшень, эхинацею, корень солодки и цинк.
6. Эфирные масла
Некоторые эфирные масла могут облегчать дыхание и разжижать слизь в груди.
Некоторые эфирные масла могут облегчить дыхание и разжижить слизь в груди. Некоторые могут даже остановить рост бактерий, заражающих дыхательные пути.
Полезные эфирные масла, доступные для покупки в Интернете, включают:
Эфирные масла можно вдыхать прямо из бутылки, использовать в диффузоре или добавлять в горячую воду при вдыхании пара.
Масла также можно наносить местно в домашних условиях в виде паров. Смешайте четверть стакана кокосового масла с 12 каплями одного или нескольких эфирных масел, перечисленных выше. Нанесите смесь на грудь, но никогда на сломанную или раздраженную кожу.
Если человек впервые использует эфирное масло, ему следует провести тест на раздражение кожи. Нанесите небольшое количество масла на 1-дюймовый участок кожи на внутренней стороне руки. Если через 24 часа реакции не происходит, масло можно использовать более обильно.
Эфирные масла нельзя принимать внутрь.
7. Поднимите голову
Если избыток слизи в груди нарушает сон, можно поднять голову с помощью дополнительных подушек. Поднятие способствует оттоку слизи и уменьшает кашель и дискомфорт.
8. N-ацетилцистеин (NAC)
NAC — это добавка, которая может использоваться для разжижения слизи в дыхательных путях и уменьшения частоты и тяжести кашля.
Проанализировав 13 исследований, исследователи обнаружили, что людям с хроническим бронхитом может быть полезен ежедневный прием 600 миллиграммов (мг) НАК, если нет обструкции дыхательных путей.Людям с обструкцией дыхательных путей может потребоваться до 1200 мг в день.
Продукты N-ацетилцистеина доступны для покупки в Интернете.
Как избавиться от слизи в груди: 8 натуральных домашних средств
Воспаление и скопление слизи в груди могут вызывать неприятные симптомы, такие как хрипы, проблемы со сном и боль в горле. Застой также часто сопровождается кашлем с выделением мокроты.
Некоторое количество слизи в грудной клетке является нормальным явлением, и ее избыток изредка обычно не является поводом для беспокойства.Однако, если у человека регулярно возникает дискомфортная заложенность грудной клетки или если она сопровождается другими симптомами, ему следует обратиться к врачу.
Следующие проблемы могут вызвать скопление слизи в груди:
В этой статье мы описываем способы облегчить заложенность грудной клетки в домашних условиях.
Человек может облегчить симптомы и избавиться от надоедливой слизи, используя следующие методы:
1. Теплые жидкости
Горячие напитки могут обеспечить немедленное и длительное облегчение при скоплении слизи в груди.
Увлажнение разжижает слизь, облегчая ее отхождение при кашле.
Согласно исследованию 2008 года, горячие напитки обеспечивают «немедленное и устойчивое облегчение» заложенности и сопутствующих симптомов, таких как чихание, тянущий кашель, боль в горле и озноб.
Человек может получить выгоду от употребления:
- бульонов
- черного или зеленого чая без кофеина
- травяных чаев
- теплой воды
Некоторые из этих напитков доступны для покупки в Интернете, в том числе чай без кофеина и травяные чаи.
2. Пар
Поддержание влажности воздуха может разжижить слизь и уменьшить заложенность жидкости и кашель. Национальный институт сердца, легких и крови рекомендует использовать увлажнитель с холодным туманом или паровой испаритель.
Людям, страдающим нарушениями сна, рекомендуется использовать увлажнитель воздуха в ночное время. Чтобы добиться максимального эффекта, держите окна и двери закрытыми.
Увлажнители необходимо регулярно чистить для удаления бактерий и других патогенов, которые могут ухудшить симптомы и привести к инфекции.
Другие способы увеличения влажности воздуха включают:
- Вдыхание пара: Наполните большую миску горячей водой.Наклонитесь над миской и накиньте полотенце на голову, чтобы сдержать поток. Осторожно вдохните пар, чтобы удалить слизь.
- Принятие горячего душа или ванны: Горячая вода наполняет комнату паром и помогает облегчить симптомы.
Дышите паром столько, сколько вам удобно, затем выпейте стакан воды, чтобы предотвратить обезвоживание.
3. Соленая вода
Полоскание горла смесью соли и теплой воды может удалить мокроту и слизь с задней стенки глотки и облегчить симптомы.
Добавьте половину чайной ложки соли в чашку теплой воды. Перемешивайте, пока соль не растворится.
Прополощите горло смесью и на мгновение дайте ей остыть в задней части глотки. При необходимости повторяйте несколько раз в день.
4. Мед
Мед — популярное домашнее средство, и исследования показывают, что он обладает противовирусными и антибактериальными свойствами.
В исследовании 2007 года было проверено влияние гречишного меда на инфекции верхних дыхательных путей у детей. Родители постоянно сообщали, что мед обеспечивает лучшее облегчение симптомов по сравнению со стандартными лекарствами или отсутствием лечения.
Однако обзор трех исследований в 2016 году пришел к выводу, что мед лечит острый кашель у детей менее эффективно, чем лекарства.
Человек может употреблять 1 столовую ложку меда каждые 3-4 часа, пока симптомы не исчезнут. Мед не подходит для детей младше 12 месяцев. Ряд продуктов из меда доступен для покупки в Интернете.
5. Продукты питания и травы
К продуктам, наиболее часто используемым для облегчения кашля, простуды и скопления слизи, относятся:
- чеснок
- имбирь
- лимон
- специи, такие как молотый кайенский перец и другие виды перца чили.
Некоторые исследования показывают, что следующее может помочь в лечении респираторных вирусов, которые могут быть ответственными за избыток слизи:
Люди, принимающие лекарства по рецепту, должны поговорить с врачом, прежде чем пробовать новые добавки.
Ряд этих добавок доступен для покупки в Интернете, включая женьшень, эхинацею, корень солодки и цинк.
6. Эфирные масла
Некоторые эфирные масла могут облегчать дыхание и разжижать слизь в груди.
Некоторые эфирные масла могут облегчить дыхание и разжижить слизь в груди. Некоторые могут даже остановить рост бактерий, заражающих дыхательные пути.
Полезные эфирные масла, доступные для покупки в Интернете, включают:
Эфирные масла можно вдыхать прямо из бутылки, использовать в диффузоре или добавлять в горячую воду при вдыхании пара.
Масла также можно наносить местно в домашних условиях в виде паров. Смешайте четверть стакана кокосового масла с 12 каплями одного или нескольких эфирных масел, перечисленных выше. Нанесите смесь на грудь, но никогда на сломанную или раздраженную кожу.
Если человек впервые использует эфирное масло, ему следует провести тест на раздражение кожи. Нанесите небольшое количество масла на 1-дюймовый участок кожи на внутренней стороне руки. Если через 24 часа реакции не происходит, масло можно использовать более обильно.
Эфирные масла нельзя принимать внутрь.
7. Поднимите голову
Если избыток слизи в груди нарушает сон, можно поднять голову с помощью дополнительных подушек. Поднятие способствует оттоку слизи и уменьшает кашель и дискомфорт.
8. N-ацетилцистеин (NAC)
NAC — это добавка, которая может использоваться для разжижения слизи в дыхательных путях и уменьшения частоты и тяжести кашля.
Проанализировав 13 исследований, исследователи обнаружили, что людям с хроническим бронхитом может быть полезен ежедневный прием 600 миллиграммов (мг) НАК, если нет обструкции дыхательных путей.Людям с обструкцией дыхательных путей может потребоваться до 1200 мг в день.
Продукты N-ацетилцистеина доступны для покупки в Интернете.
Как избавиться от слизи в груди: 8 натуральных домашних средств
Воспаление и скопление слизи в груди могут вызывать неприятные симптомы, такие как хрипы, проблемы со сном и боль в горле. Застой также часто сопровождается кашлем с выделением мокроты.
Некоторое количество слизи в грудной клетке является нормальным явлением, и ее избыток изредка обычно не является поводом для беспокойства.Однако, если у человека регулярно возникает дискомфортная заложенность грудной клетки или если она сопровождается другими симптомами, ему следует обратиться к врачу.
Следующие проблемы могут вызвать скопление слизи в груди:
В этой статье мы описываем способы облегчить заложенность грудной клетки в домашних условиях.
Человек может облегчить симптомы и избавиться от надоедливой слизи, используя следующие методы:
1. Теплые жидкости
Горячие напитки могут обеспечить немедленное и длительное облегчение при скоплении слизи в груди.
Увлажнение разжижает слизь, облегчая ее отхождение при кашле.
Согласно исследованию 2008 года, горячие напитки обеспечивают «немедленное и устойчивое облегчение» заложенности и сопутствующих симптомов, таких как чихание, тянущий кашель, боль в горле и озноб.
Человек может получить выгоду от употребления:
- бульонов
- черного или зеленого чая без кофеина
- травяных чаев
- теплой воды
Некоторые из этих напитков доступны для покупки в Интернете, в том числе чай без кофеина и травяные чаи.
2. Пар
Поддержание влажности воздуха может разжижить слизь и уменьшить заложенность жидкости и кашель. Национальный институт сердца, легких и крови рекомендует использовать увлажнитель с холодным туманом или паровой испаритель.
Людям, страдающим нарушениями сна, рекомендуется использовать увлажнитель воздуха в ночное время. Чтобы добиться максимального эффекта, держите окна и двери закрытыми.
Увлажнители необходимо регулярно чистить для удаления бактерий и других патогенов, которые могут ухудшить симптомы и привести к инфекции.
Другие способы увеличения влажности воздуха включают:
- Вдыхание пара: Наполните большую миску горячей водой.Наклонитесь над миской и накиньте полотенце на голову, чтобы сдержать поток. Осторожно вдохните пар, чтобы удалить слизь.
- Принятие горячего душа или ванны: Горячая вода наполняет комнату паром и помогает облегчить симптомы.
Дышите паром столько, сколько вам удобно, затем выпейте стакан воды, чтобы предотвратить обезвоживание.
3. Соленая вода
Полоскание горла смесью соли и теплой воды может удалить мокроту и слизь с задней стенки глотки и облегчить симптомы.
Добавьте половину чайной ложки соли в чашку теплой воды. Перемешивайте, пока соль не растворится.
Прополощите горло смесью и на мгновение дайте ей остыть в задней части глотки. При необходимости повторяйте несколько раз в день.
4. Мед
Мед — популярное домашнее средство, и исследования показывают, что он обладает противовирусными и антибактериальными свойствами.
В исследовании 2007 года было проверено влияние гречишного меда на инфекции верхних дыхательных путей у детей. Родители постоянно сообщали, что мед обеспечивает лучшее облегчение симптомов по сравнению со стандартными лекарствами или отсутствием лечения.
Однако обзор трех исследований в 2016 году пришел к выводу, что мед лечит острый кашель у детей менее эффективно, чем лекарства.
Человек может употреблять 1 столовую ложку меда каждые 3-4 часа, пока симптомы не исчезнут. Мед не подходит для детей младше 12 месяцев. Ряд продуктов из меда доступен для покупки в Интернете.
5. Продукты питания и травы
К продуктам, наиболее часто используемым для облегчения кашля, простуды и скопления слизи, относятся:
- чеснок
- имбирь
- лимон
- специи, такие как молотый кайенский перец и другие виды перца чили.
Некоторые исследования показывают, что следующее может помочь в лечении респираторных вирусов, которые могут быть ответственными за избыток слизи:
Люди, принимающие лекарства по рецепту, должны поговорить с врачом, прежде чем пробовать новые добавки.
Ряд этих добавок доступен для покупки в Интернете, включая женьшень, эхинацею, корень солодки и цинк.
6. Эфирные масла
Некоторые эфирные масла могут облегчать дыхание и разжижать слизь в груди.
Некоторые эфирные масла могут облегчить дыхание и разжижить слизь в груди. Некоторые могут даже остановить рост бактерий, заражающих дыхательные пути.
Полезные эфирные масла, доступные для покупки в Интернете, включают:
Эфирные масла можно вдыхать прямо из бутылки, использовать в диффузоре или добавлять в горячую воду при вдыхании пара.
Масла также можно наносить местно в домашних условиях в виде паров. Смешайте четверть стакана кокосового масла с 12 каплями одного или нескольких эфирных масел, перечисленных выше. Нанесите смесь на грудь, но никогда на сломанную или раздраженную кожу.
Если человек впервые использует эфирное масло, ему следует провести тест на раздражение кожи. Нанесите небольшое количество масла на 1-дюймовый участок кожи на внутренней стороне руки. Если через 24 часа реакции не происходит, масло можно использовать более обильно.
Эфирные масла нельзя принимать внутрь.
7. Поднимите голову
Если избыток слизи в груди нарушает сон, можно поднять голову с помощью дополнительных подушек. Поднятие способствует оттоку слизи и уменьшает кашель и дискомфорт.
8. N-ацетилцистеин (NAC)
NAC — это добавка, которая может использоваться для разжижения слизи в дыхательных путях и уменьшения частоты и тяжести кашля.
Проанализировав 13 исследований, исследователи обнаружили, что людям с хроническим бронхитом может быть полезен ежедневный прием 600 миллиграммов (мг) НАК, если нет обструкции дыхательных путей.Людям с обструкцией дыхательных путей может потребоваться до 1200 мг в день.
Продукты N-ацетилцистеина доступны для покупки в Интернете.
Инфекция грудной клетки — NHS
Инфекция грудной клетки — это инфекция легких или крупных дыхательных путей. Некоторые инфекции дыхательных путей протекают в легкой форме и проходят сами по себе, но другие могут быть серьезными и опасными для жизни.
Проверьте, есть ли у вас инфекция грудной клетки
Инфекции грудной клетки часто возникают после простуды или гриппа.
Основные симптомы:
- грудной кашель — возможно отхаркивание зеленой или желтой слизи
- хрипы и одышка
- боль или дискомфорт в груди
- высокая температура
- головная боль
- боль в мышцах
- усталость
Эти симптомы могут быть неприятными, но обычно они проходят сами по себе примерно через 7–10 дней.
Кашель со слизью может длиться до 3 недель.
То, что вы можете сделать самостоятельно
Если у вас инфекция грудной клетки:
Делать
отдохни
Пейте много воды, чтобы разжижить слизь и облегчить кашель
поднимайте голову во время сна, используя дополнительные подушки, чтобы облегчить дыхание и очистить грудь от слизи
использовать обезболивающие для снижения температуры и облегчения головных и мышечных болей
выпейте горячий напиток с лимоном и медом, чтобы облегчить боль в горле
Не
не позволяйте детям вдыхать пар из чаши с горячей водой из-за опасности ожога
Не давайте аспирин детям до 16 лет
не принимают лекарства от кашля — мало доказательств того, что они помогают
не курите — это может ухудшить ваши симптомы
- Выдавить половину лимона в кружку с кипяченой водой.
- Добавьте 1-2 чайные ложки меда.
- Пейте еще теплым.
Не давайте горячие напитки маленьким детям.
У фармацевта можно спросить:
- Противозастойные средства для разжижения слизи в легких — это облегчит откашливание и поможет вывести инфекцию из легких
Позвоните в аптеку или свяжитесь с ними через Интернет, прежде чем идти лично. Вы можете заказать доставку лекарств или попросить кого-нибудь их забрать.
Несрочный совет: обратитесь к терапевту, если у вас инфекция грудной клетки и:
- вы чувствуете себя очень плохо или ваши симптомы ухудшаются
- вы кашляете кровью или окровавленной слизью
- вы кашляете более 3 недель
- вы беременны
- вы старше 65
- ваша иммунная система слаба — например, у вас такое заболевание, как диабет, или вы проходите химиотерапию
- у вас есть хроническое заболевание, такое как заболевание сердца, легких или почек
У вас может быть пневмония, если вы симптомы тяжелые.
Лечение от терапевта
Лечение будет зависеть от причины инфекции грудной клетки.
Это может быть вызвано:
- вирусом (например, вирусным бронхитом) — обычно это проходит само по себе через несколько недель, и антибиотики не помогают
- бактерий (например, пневмония) — врач общей практики может назначить антибиотики (сделать убедитесь, что вы прошли весь курс в соответствии с рекомендациями терапевта, даже если вы почувствуете себя лучше)
Антибиотики используются только для лечения бактериальных инфекций грудной клетки.Они не используются для лечения вирусных инфекций грудной клетки, таких как грипп или вирусный бронхит. Это потому, что антибиотики не действуют при вирусных инфекциях.
Может потребоваться анализ образца слизи, чтобы выяснить, что вызывает инфекцию грудной клетки.
Как избежать распространения инфекций грудной клетки
Чтобы избежать передачи инфекции грудной клетки другим:
- прикрывайте рот, когда кашляете или чихаете
- Регулярно мойте руки
- Немедленно выбрасывайте использованные салфетки
Как избежать заражения грудной клетки
Если вы продолжаете болеть грудной инфекцией или рискуете заразиться ею (например, если вам больше 65 лет или вы страдаете серьезным хроническим заболеванием), вам следует:
Последняя проверка страницы: 7 сентября 2020 г.
Срок следующей проверки: 7 сентября 2023 г.
Грудной кашель — MyDr.com.au
Общая информация
Когда у вас грудной кашель (влажный, продуктивный или мокрый), вы чувствуете тяжесть в груди, и вы можете откашливать слизь или мокроту. Кашель может сопровождаться болью в горле или простудой и может усиливаться по утрам.
Кашель и простуда часто вызываются вирусом, поэтому антибиотики не подходят для лечения. Иногда лекарства от кашля могут облегчить симптомы, но их не следует давать детям младше шести лет и давать только детям старшего возраста в возрасте от 6 до 12 лет с осторожностью.
Кашель из груди иногда может быть признаком другой проблемы, например астмы, сердечной недостаточности, хронического бронхита или респираторной инфекции. Чем дольше длится кашель, тем больше вероятность того, что это может быть более серьезная причина.
Курящие люди с низким иммунитетом или пожилые люди могут быть подвержены серьезным осложнениям, таким как бронхит и пневмония.
Обратитесь к фармацевту или медицинскому работнику
- если больной грудным кашлем младше двух лет
- при кашле с кровью, которая может выглядеть как кофейные гранулы
- при отхаркивании слизи любого цвета, особенно пенистой розовой или темно-зеленой
- при высокой температуре (выше 39 ° C)
- , если ваш кашель изменился, например, с сухого кашля на грудной.
- , если у вас есть другие симптомы, такие как боль в груди, свистящее дыхание, затрудненное дыхание, лихорадка, потеря веса, постоянная головная боль, боли в ушах или сыпь
- , если у вас кашель преимущественно ночью, если вы курите
- , если у вас возникли серьезные и внезапные симптомы гриппа (они могут включать боли в мышцах, усталость, головную боль и жар)
- , если ваш грудной кашель длился более пяти дней или усилился
- , если у вас высокое кровяное давление, сердечное заболевание, диабет, проблемы с щитовидной железой, респираторное заболевание, такое как астма, или если вы принимаете другие лекарства
- , если вы беременны или кормите грудью (некоторые лекарства могут не подходить)
- при аллергии на какие-либо лекарства
Перед приемом любого лекарства от кашля важно проконсультироваться с врачом, так как многие продукты предназначены для сухого, щекочущего кашля, а не от грудного кашля.
Советы по лечению
- согреться, много спать и пить много воды
- полоскать горло простой или соленой водой в течение одной минуты три раза в день; это может облегчить симптомы боли в горле, связанной с кашлем
- Пар от горячего душа может помочь разрушить слизь, облегчить кашель и очистить носовые пазухи
- Кашель и простуда передаются при контакте с другими людьми, например, через рукопожатие и совместное использование бутылок с напитками
- прикрывайте рот, когда чихаете или кашляете, затем вымойте руки с мылом
- Используйте салфетки, а не носовые платки, так как они несут меньший риск заражения
Варианты лечения
- Лекарства от кашля при грудном кашле разжижают или разрушают слизь в легких, облегчая откашливание
- важно откашлять слизь; Лекарства от кашля, подавляющие кашель, не рекомендуются, так как это может привести к дальнейшим инфекциям
- Гуайфенезин или бромгексин являются препаратами первого выбора для лечения грудного кашля, но важно помнить, что, хотя они могут помочь облегчить симптомы кашля, они не излечивают основное заболевание, вызывающее кашель
- Сироп в лекарствах от кашля может также покрывать горло, снимая раздражение
- Лекарства от боли и лихорадки, такие как парацетамол или ибупрофен, могут облегчить боль в горле от кашля
- можно использовать леденцы, такие как Стрепсилс или Диффлам, которые содержат антибактериальные и противовоспалительные агенты, а также спрей от боли в горле Диффлам, обладающий противовоспалительным действием.
- более сильные леденцы или спрей для горла, содержащие анестетики, могут использоваться для облегчения сильного дискомфорта
- Некоторые лекарства от кашля и средства от простуды содержат антигистаминные препараты для обезвоживания насморка
- при грудном кашле антигистаминные препараты затрудняют удаление слизи из легких, и их следует избегать
- Некоторые ингредиенты лекарств от кашля могут взаимодействовать с другими лекарствами, поэтому всегда проверяйте их перед использованием
- смеси от кашля часто содержат несколько ингредиентов, поэтому подбирайте ингредиенты в соответствии со своими симптомами; иногда нужен только один ингредиент
- комбинированных продуктов могут содержать ингредиенты, которые не подходят для приема во время беременности; посоветуйтесь с фармацевтом
- однокомпонентные продукты с гвайфенезином или бромгексином безопасны при беременности
Доступные опции
Отхаркивающие средства, e.грамм. гвайфенезин
[ОБЩАЯ ПРОДАЖА]
например гуайфенезин (сироп от кашля Викс от грудного кашля)
[ТОЛЬКО АПТЕКА]
например гуайфенезин + бромгексин (Dimetapp Chesty Cough Elixir, Duro-Tuss Chesty Cough Liquid Forte, Робитуссин Chesty Cough Forte, жидкость для перорального применения)
[ТОЛЬКО ДЛЯ АПТЕКА]
например гуайфенезин + псевдоэфедрин * (Робитуссин от грудного кашля и заложенности носа PS Жидкость для перорального применения)
- отхаркивающие средства помогают отхаркивать мокроту и чаще всего включают гвайфенезин и хлорид аммония
- они доступны в виде капсул или таблеток, пастилок или жидкостей от кашля; некоторые без сахара
- псевдоэфедрин — противозастойное средство для носа, которое разблокирует нос; может вызвать учащенное сердцебиение, беспокойство, беспокойство, проблемы со сном и сухость во рту
- Любые продукты с псевдоэфедрином должны быть зарегистрированы до продажи в аптеке
- Важно сообщить своему врачу, есть ли у вас какие-либо заболевания, прежде чем принимать какие-либо смеси от кашля.
- убедитесь, что вы не принимаете больше рекомендованной дозы при использовании продуктов с аналогичными ингредиентами, особенно парацетамола.
Mucolytics, e.грамм. бромгексин
[ТОЛЬКО АПТЕКА]
например бромгексин (Bisolvon Chesty Tablets, Bisolvon Chesty Oral Liquid, Bisolvon Chesty Oral Liquid, Duro-Tuss Chesty Cough Liquid Regular)
[ТОЛЬКО ДЛЯ АПТЕКА]
например бромгексин + псевдоэфедрин * (жидкость от грудного кашля Durotuss плюс назальное противозастойное средство)
- бромгексин является муколитиком (помогает расщеплять густую липкую слизь в груди, облегчая откашливание)
- бромгексин может иногда вызывать расстройство желудка
- псевдоэфедрин — противозастойное средство для носа, которое разблокирует нос; может вызвать учащенное сердцебиение, беспокойство, беспокойство, проблемы со сном и сухость во рту
- псевдоэфедрин содержится в ряде лекарств.Проверьте, не берете ли вы больше рекомендованной суммы
Другое
например Hedera helix (Benadryl Children’s Coughs 2 Years, Duro-Tuss Children’s Cough Liquid, Little Coughs, Bronchodual).
Дополнительная информация
Наличие лекарств
- ОБЩАЯ ПРОДАЖА в аптеках и, возможно, в других торговых точках.
- ТОЛЬКО АПТЕКА продается только в аптеках.
- ТОЛЬКО ДЛЯ ФАРМАКИСТА может продаваться только фармацевтом.
* Псевдоэфедрин является контролируемым лекарственным средством, и продукты, содержащие его, могут быть недоступны во всех аптеках.
Найдите myDr для информации о потребительской медицине
Кашель | Причины и лечение хронического и стойкого кашля
Что такое кашель?
Кашель — это автоматическое (рефлекторное) действие мышц, которое заставляет воздух подниматься и выходить из нижних дыхательных путей (легкие) и верхних дыхательных путей (дыхательное горло, нос и рот). Все будут время от времени кашлять, чтобы «прочистить горло».Рефлекс кашля защищает дыхательные пути легких. Вы можете кашлять, если дыхательные пути частично заблокированы слизью (например, при простуде или инфекции грудной клетки). Вы можете кашлять, если подавитесь пищей, и она попадет в дыхательное горло вместо того, чтобы попасть в пищевод (пищевод). Или вам может потребоваться кашель, если вы вдыхаете химические вещества или дым, которые раздражают дыхательные пути.
Врачи разделяют симптомы кашля следующим образом:
- Острый, то есть длится менее трех недель.
- Подострый, если длится от трех до восьми недель.
- Хронический, то есть длится более восьми недель.
Кашель поражает всех нас, если нам нужно очистить дыхательные пути. Острый кашель обычно проходит через неделю. Самая частая причина — вирусная инфекция, вызывающая насморк и кашель. Вирусные инфекции могут поразить кого угодно. Однако у маленьких детей обычно бывает 5-6 вирусных инфекций в год, особенно в зимние месяцы. Хронический кашель — обычное дело. Заболевают 1-2 взрослых из 10.
Что вызывает кашель?
Распространенные причины острого кашля (продолжительностью менее трех недель)
- Инфекции верхних дыхательных путей.Это наиболее частая причина острого кашля. Они вызваны заражением микробом (вирусом). Они почти всегда поправляются в течение недели без специального лечения. Симптомы могут продолжаться до трех недель.
- Инфекции нижних дыхательных путей. Это менее распространено; они могут привести к более серьезным легочным инфекциям, таким как бронхит или пневмония. Эти состояния могут быть вызваны заражением микробами (вирусами, бактериями или грибами).
- Астма. Это вызывает хрипы, одышку и кашель ночью, на холодном воздухе и во время физических упражнений.Инфекция, вызванная микробом, может значительно усугубить симптомы астмы. Это называется обострением астмы.
- Раздражители — дым или пары химических веществ, которые вы вдыхаете, могут раздражать дыхательные пути.
Распространенные причины подострого кашля (продолжительностью от трех до восьми недель)
- Дыхательные пути, которые медленно успокаиваются после инфекции. В этом случае микроб ушел, но ваши дыхательные пути по-прежнему опухшие и раздраженные, из-за чего вы продолжаете кашлять. Это называется гиперреактивностью дыхательных путей.
- Коклюш.
- Другие инфекции, которые могут вызывать продолжительный кашель, например туберкулез (ТБ).
Распространенные причины хронического кашля (продолжительностью более восьми недель)
Менее распространенные причины кашля
Какие исследования можно посоветовать?
Врач захочет узнать, как долго длился ваш кашель и есть ли у вас какие-либо другие симптомы. Врач особенно спросит о симптомах, которые могут указывать на основное серьезное заболевание («красные флажки»).
Красный флаг симптомов, которые могут указывать на серьезное основное заболевание:
Ваш врач захочет узнать:
- Это началось внезапно или развилось со временем? Что-нибудь вызвало это? Как долго это длилось?
- Когда вы кашляете? Когда тренируешься, хуже?
- Вы запыхались, даже когда не кашляете?
- У вас болит грудь?
- Вы что-нибудь кашляете? Какой это цвет? Есть ли кровь?
- Вы плохо себя чувствуете? У вас высокая температура (жар), похудание или потливость?
- Вы похудели?
- Связывались ли вы с кем-нибудь, кто болеет туберкулезом, или ездили за границу в последнее время?
- Вы курите?
- Чем вы занимаетесь?
- Вы недавно начали принимать какие-либо новые лекарства?
Эти данные помогут врачу поставить диагноз.Ваш врач осмотрит вас. Он или она проверит ваше горло, легкие и сердце. Вас могут попросить пройти функциональные тесты легких, включая тест на выдувание, называемый показателем пикового потока. Другой тест на выдувание, который можно сделать в кабинете терапевта, называется спирометрией. Вас могут отправить на рентген грудной клетки. Могут потребоваться дальнейшие исследования легких.
Какие процедуры могут быть предложены?
Примечание редактора
Dr Sarah Jarvis, февраль 2019 г.
Национальный институт здравоохранения и повышения квалификации (NICE) выпустил новое руководство о том, когда следует назначать антибиотики людям, страдающим кашлем.Они рекомендуют:
- Людям с «инфекцией верхних дыхательных путей» (наиболее частая причина кашля), которые не относятся к группе высокого риска * или которые обычно плохо себя чувствуют, не должны предлагать антибиотики.
- Людям с острым бронхитом, которые не относятся к группе высокого риска * или которые обычно плохо себя чувствуют, не следует предлагать антибиотики.
- Людей с высоким риском осложнений * следует обследовать лично и предложить либо немедленный рецепт на антибиотики, либо «отсроченный рецепт», который следует принять, если симптомы не улучшаются.
- Людям, которые проходят обследование и которые, как правило, очень плохо себя чувствуют, следует предлагать рецепт на антибиотики.
* Группы риска включают людей с имеющимися заболеваниями сердца, легких, почек, печени или нервной системы; кистозный фиброз или состояния, влияющие на иммунную систему; маленькие дети, родившиеся преждевременно; люди старше 65 лет, страдающие сочетанием двух или более диабетиков, находящиеся в больнице в прошлом году, сердечная недостаточность или принимающие стероиды; или старше 80 лет, у которых есть один из этих факторов.
Лечение будет зависеть от вероятной причины вашего кашля.
При остром кашле, вызванном вирусными инфекциями, могут потребоваться простые средства. Это может включать вдыхание пара или меда с лимоном, чтобы успокоить горло. Если вы чувствуете себя плохо из-за температуры или болей, вам могут помочь парацетамол или ибупрофен. Кашель пройдет сам по себе.
Вам настоятельно рекомендуется бросить курить, если вы курите. Если у вас астма, вам предложат ингаляторы.Если кашель вызван приемом таблеток от высокого кровяного давления, вы можете перейти на другой тип. Если вероятна бактериальная инфекция, вам могут назначить антибиотики. Стероидный назальный спрей может помочь при постназальном кровотечении. Похудение, отказ от кислой пищи и алкоголя и прием лекарств, чтобы остановить кислоту в желудке, могут помочь при кислотном рефлюксе.
Вас могут направить к специалисту по легочным (респираторным) для проведения дальнейших анализов. В большинстве случаев лечение будет осуществляться вашим терапевтом, но вас могут направить для дальнейшего обследования и лечения в больницу.
Когда мне нужен рентген грудной клетки, если у меня кашель?
Доктор Сара Джарвис MBE
Что мне делать, если у меня появился кашель?
Это будет зависеть от того, как долго длился кашель и насколько плохо вы себя чувствуете. Если вы чувствуете себя хорошо и кашель длился недолго, возможно, вам не нужно ничего делать, кроме как подождать, пока он уляжется. Простые средства, описанные выше, могут помочь, пока вы ждете, пока все пройдет само. Обратитесь к терапевту, если кашель длится более трех недель и не улучшается.Срочно обратитесь к терапевту, если вы чувствуете себя очень плохо или у вас появились симптомы красного флажка (см. Выше). Если у вас астма, используйте ингалятор с лекарственным средством в соответствии с инструкциями.
Вам следует вызвать скорую помощь (999/112/911), если вы испытываете неожиданный и сильный кашель и затрудненное дыхание. , которое длится более нескольких минут. В противном случае вам следует позвонить своему терапевту, если вы обеспокоены этим.
Как избежать кашля?
Вам нужно будет найти основную причину и попытаться устранить ее, если это возможно.Не курите и не обращайтесь за помощью, потому что все распространенные серьезные причины хронического кашля с большей вероятностью влияют на курильщиков. Старайтесь избегать пыльных или задымленных мест. Используйте свои лекарства от астмы в соответствии с рекомендациями. Избегайте безрецептурных лекарств от кашля. Вы можете принять парацетамол или ибупрофен при высокой температуре (лихорадке) и пить жидкость, если у вас болит горло от кашля. Продукты, содержащие кодеин, могут помочь остановить кашель, но часто имеют нежелательные побочные эффекты, такие как запор и сонливость.
Каковы перспективы (прогноз)?
Это зависит от основной причины, но, как правило, очень хорошо.Люди с заболеваниями, связанными с курением, которые продолжают курить, как правило, страдают от кашля и одышки. Эти связанные с курением заболевания имеют тенденцию к обострению со временем. Однако в большинстве случаев кашель возникает из-за непродолжительных вирусных инфекций, не требует специального лечения и должен исчезнуть в течение одной-трех недель.
Лечение необъяснимого хронического кашля
Вклад авторов: P. G., G. W., L. M., A. E. V., K. W. A. и S. S. B. планировали, проверяли и редактировали систематический обзор и руководство.Систематический обзор был проведен GW и PG
Раскрытие финансовой / нефинансовой информации: Авторы сообщили CHEST следующее: LM ранее входил в состав консультативных советов Novartis и GlaxoSmithKline в отношении новых соединений, потенциально играющих роль в лечении. кашля; он также был председателем комитета по оценке смертности для UPLIFT и TIOSPIR, двух клинических испытаний фазы IV ХОБЛ для Boehringer Ingelheim. Не заявлено (П.G., G. W., A. E. V., K. W. A., S. S. B.).
Одобрений: Это руководство было одобрено Американской академией отоларингологии — Фондом хирургии головы и шеи, Американской ассоциацией респираторной помощи, Американским колледжем аллергии, астмы и иммунологии, Американской ларингологической ассоциацией, Американской торакальной ассоциацией. Society, Канадское торакальное общество, Ирландское торакальное общество и Фонд легких в Австралии.
Сотрудники: Тодд М.Адамс, доктор медицины (Webhannet Internal Medicine Associates of York Hospital, Moody, ME), Кеннет В. Альтман, доктор медицины, доктор философии (Медицинский колледж Бейлора, Хьюстон, Техас), Алан Ф. Баркер, доктор медицины (Орегонский университет здоровья и науки, Портленд , OR), Суриндер С. Бирринг, MB ChB, MD (Отделение астмы, аллергии и биологии легких, Королевский колледж Лондона, Дания-Хилл, Лондон, Великобритания), Фиона Блэкхолл, MD, PhD (Университет Манчестера, Медицинский факультет Онкология, Манчестер, Англия), Дональд К. Болсер, доктор философии (Колледж ветеринарной медицины, Университет Флориды, Гейнсвилл, Флорида), Луи-Филипп Буле, доктор медицины, FCCP (Университетский институт кардиологии и пневмологии Квебека [IUCPQ], Квебек, Квебек, Канада), Сидни С.Браман, доктор медицины, FCCP (Больница Mount Sinai, Нью-Йорк, Нью-Йорк), Кристофер Брайтлинг, MBBS, доктор философии, FCCP (Университет Лестера, больница Гленфилд, Лестер, Великобритания), Присцилла Каллахан-Лион, доктор медицины (Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США) , Роквилл, Мэриленд), Брендан Дж. Каннинг, доктор философии (Центр астмы и аллергии Джона Хопкинса, Балтимор, Мэриленд), Энн Б. Чанг, доктор медицинских наук, доктор медицинских наук (Королевская детская больница, Квинсленд, Австралия), Реми Който, доктор медицины, Доктор философии (Общественное здоровье и здоровье семьи, Университет Дьюка, Дарем, Северная Каролина), Терри Коули (Ассоциация ВНЧС, Милуоки, Висконсин), Пол Дэвенпорт, доктор философии (Департамент физиологических наук, Университет Флориды, Гейнсвилл, Флорида), Ребекка Л.Дикемпер, магистр здравоохранения (Американский колледж грудных врачей, Гленвью, Иллинойс), Сатору Эбихара, доктор медицины, доктор философии (факультет реабилитационной медицины, Медицинская школа университета Тохо, Токио, Япония), Али А. Эль Солх, доктор медицины, магистр здравоохранения (Университет г. Буффало, Государственный университет Нью-Йорка, Буффало, Нью-Йорк), Патрисио Эскаланте, доктор медицины, магистра наук, FCCP (клиника Мэйо, Рочестер, Миннесота), Энтони Файнштейн, магистр медицины, доктор философии (Центр медицинских наук Саннибрук, Торонто, Онтарио, Канада), Стивен К. Филд, доктор медицины (Университет Калгари, Калгари, штат Алабама, Канада), Дина Фишер, доктор медицины, магистр наук (Университет Калгари, респираторная медицина, Калгари, Альберта, Канада), Синтия Т.Французский, доктор философии, FCCP (Мемориальный медицинский центр UMass, Вустер, Массачусетс), Питер Гибсон, MBBS (Институт медицинских исследований Хантера, Новый Южный Уэльс, Австралия), Филип Голд, доктор медицины, MACP, FCCP (Университет Лома Линда, Лома Линда, Калифорния ), Майкл К. Гулд, доктор медицины, магистр медицины, FCCP (Кайзер Перманенте, Пасадена, Калифорния), Кэмерон Грант, MB ChB, доктор философии (Школа медицины Оклендского университета, Окленд, Новая Зеландия), Сьюзан М. Хардинг, доктор медицины, FCCP (Университет Алабамы в Бирмингеме, Бирмингем, Алабама), Энтони Харден, MB ChB, MSc (Оксфордский университет, Оксфорд, Англия), Адам Т.Хилл, MB ChB, MD (Королевский лазарет и Эдинбургский университет, Эдинбург, Шотландия), Ричард С. Ирвин, доктор медицины, магистр FCCP (Мемориальный медицинский центр UMass, Вустер, Массачусетс), Питер Дж. Кахрилас, доктор медицины (Школа медицины Файнберга) , Северо-Западный университет, Чикаго, Иллинойс), Карина А. Кио, доктор медицины (клиника Мэйо, Рочестер, Миннесота), Эндрю П. Лейн, доктор медицины (Школа медицины Университета Джона Хопкинса, Балтимор, штат Мэриленд), Кайзер Лим, доктор медицины (клиника Майо) , Рочестер, Миннесота), Марк А. Малескер, PharmD, FCCP (Школа фармацевтики и медицинских профессий Крейтонского университета, Омаха, Северная Каролина), Питер Маззон, доктор медицины, магистр здравоохранения, FCCP (Клиника Кливленда, Кливленд, Огайо), Стюарт Маццоне, Доктор философии, FCCP (Университет Квинсленда, Квинсленд, Австралия), Дуглас К.McCrory, MD, MHS (Институт клинических исследований Duke, Дарем, Северная Каролина), Lorcan McGarvey, MD (Королевский университет Белфаста, Белфаст, Великобритания), Alex Molasiotis, PhD, MSc, RN (Гонконгский политехнический университет, Гонконг, Китай) ), М. Хасан Мурад, доктор медицины, магистр здравоохранения (клиника Майо, Рочестер, Миннесота), Питер Ньюкомб, доктор философии (Школа психологии Университета Квинсленда, Квинсленд, Австралия), Хыонг К. Нгуен, доктор наук, доктор медицины (Кайзер Перманенте, Пасадена, Калифорния), Джон Оппенгеймер, доктор медицины (Университет UMDNJ-Рутгерса, Ньюарк, штат Нью-Джерси), Дэвид Презант, доктор медицины (Управление пожарной охраны города Нью-Йорка, Бруклин, Нью-Йорк), Тамара Прингсхейм, доктор медицины (Детская больница Альберты, Калгари, Альберта, Канада), Маркос И.Рестрепо, доктор медицины, магистр наук, FCCP (Система здравоохранения ветеранов Южного Техаса, Сан-Антонио, Техас), Марк Розен, доктор медицины, магистр FCCP (Американский колледж грудных врачей, Гленвью, Иллинойс), Брюс Рубин, Менгра, доктор медицины, магистр делового администрирования (Вирджиния) Университет Содружества, Ричмонд, Вирджиния), Джей Х. Рю, доктор медицинских наук, FCCP (клиника Мэйо, Рочестер, Миннесота), Жаклин Смит, MB ChB, доктор философии (Манчестерский университет, Манчестер, Англия), Сьюзан М. Тарло, MBBS, FCCP (Toronto Western Hospital, Toronto, ON, Canada), Anne E. Vertigan, PhD, MBA, BAppSc (SpPath) (Госпиталь John Hunter, Новый Южный Уэльс, Австралия), Gang Wang, MD, PhD (Университет Сычуани, Госпиталь Западного Китая) , Чэнду, Китай), Майлз Вайнбергер, доктор медицины, FCCP (Больницы и клиники Университета Айовы, Айова-Сити, Айова), Келли Вейр, MsPath (Детский медицинский исследовательский институт Квинсленда, Квинсленд, Австралия), и Ренда Сойлемез Винер, доктор медицины, магистр здравоохранения (Легочный центр, Медицинская школа Бостонского университета, Мемориальный госпиталь Эдит Норс Роджерс, Бедфорд, Массачусетс).


 o
o