Современные аспекты профилактики и лечения гиперпластических процессов эндометрия в перименопаузе
Современные аспекты профилактики и лечения гиперпластических процессов эндометрия в перименопаузе
Профессор, д.м.н. И.Б. Манухин, профессор, д.м.н. А.Л. Тихомиров,
С.М. Шаркова, А.А. Кочарян
Гиперпластические процессы эндометрия являются распространённой гинекологической патологией, частота которой существенно увеличивается к периоду возрастных гормональных перестроек в перименопаузальном возрасте. Имея неодинаковую степень развития, гиперпластические процессы нередко становятся благоприятным фоном для возникновения предрака, а затем и рака эндометрия, что в течении многих десятилетий представляет важную медико — социальную проблему.
В настоящее время всё более актуальной становится проблема сохранения здоровья женщины перименопаузального возраста, что связано с увеличением средней продолжительности жизни, возрастающей доли женщин старшей возрастной группы среди населения.
Ещё 50 — 60 лет назад только 28% женщин доживали до возраста менопаузы и лишь 5% из них достигали возраста 75 лет. В настоящее время 95% женщин достигает периода перименопаузы, а 55% из них достигает 75 летнего возраста [3 7 12].
Современная демографическая ситуация в стране и мире такова, что 90% женщин проводят в постменопаузальном периоде треть своей жизни. К 2007 году 12% населения мира составляют лица старше 65 лет [3 7 12].
Термин перименопауза — означает период жизни женщины от первого нарушения регулярности менструального цикла до наступления аменореи.
Этот период характеризуется появлением биологических, клинических и эндокринных признаков прекращения менструаций. Паталогические маточные кровотечения среди женщин перименопаузального возраста составляют от 2 до 5% от всех гинекологических больных и являются достаточно распространенным симптомом, который наблюдается при различных патологических процессах эндометрия:
— гиперпластические процессы эндометрия,
— миома матки, аденомиоз,
— гормонально-активные опухоли яичников и их различное сочетание [4 9,10,].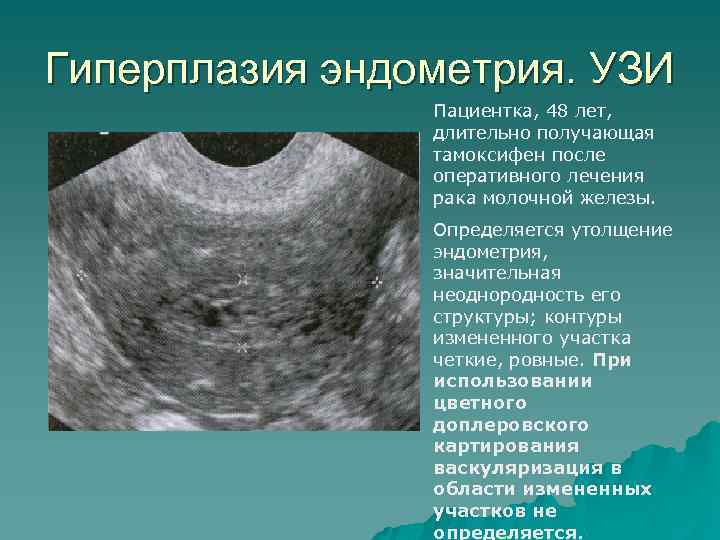
У большинства женщин период перименопаузы (климактерический период) приходится на возраст 45 -50 лет. Кровотечения в этом возрасте именуются климактерическими, что подчеркивает их связь с возрастными изменениями в репродуктивной системе.
Особая роль в гормональной перестройке отведена гипоталямусу, с началом перименопаузы появляется лабильность менструального цикла, нарушение фазности менструаций, что обусловливает нарушение длинной обратной связи как на уровне гипофиза, так и гипоталямуса. Наиболее стабильная корреляция между ФСГ и ЛГ установленная в репродуктивном периоде, в перименопаузе отсутствует.
Со стороны функции яичников в период перименопаузы происходит снижение эстрогенов и прогестерона [4 .9, 10, 11, 13, 14].
Ряд авторов сообщает об отсутствии достоверных статистических различий содержания в крови пролактина, тестостерона и эстрадиола у здоровых женщин, как в репродуктивном периоде, так и в период перименопаузы [7 .12].
Продукция половых стероидных гормонов у женщин тесно связана с ростом фолликулов и гаметогенезом.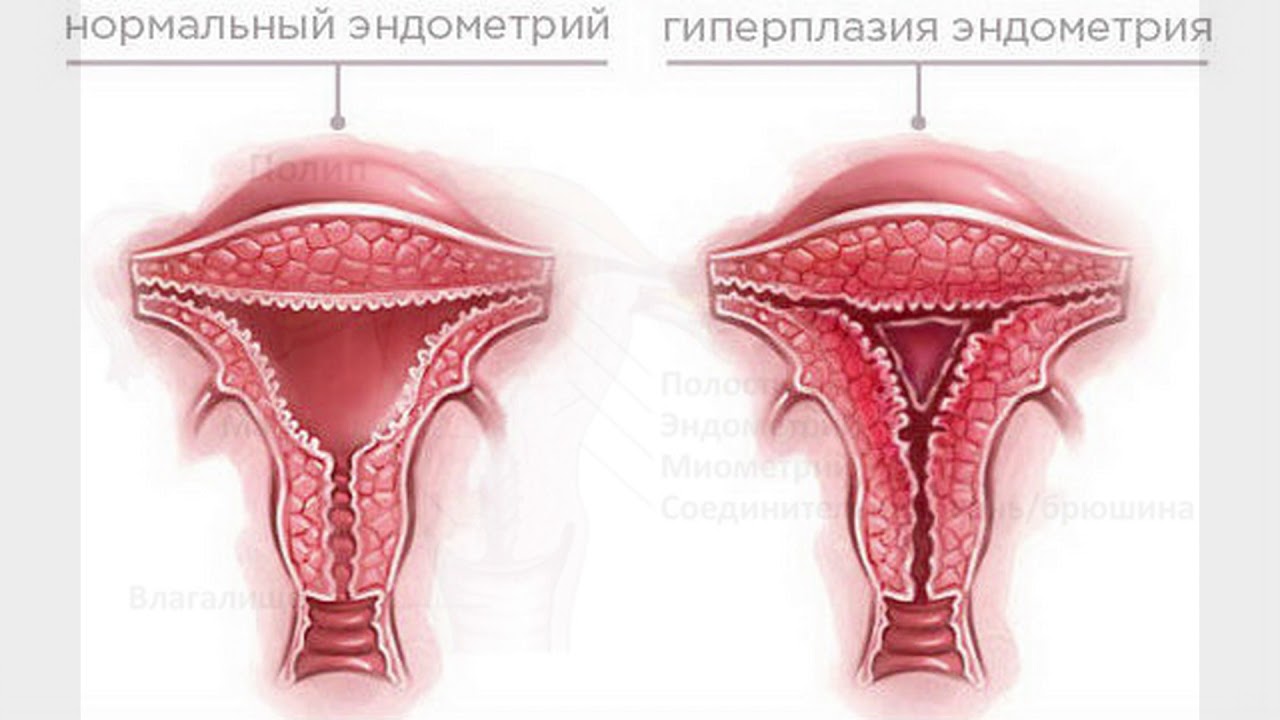
Гонадотропная функция гипофиза при физиологическом течении периода перименопаузы является разнонаправленной: уровень ФСГ и ЛГ повышается, а уровень пролактина снижается, что можно рассматривать как универсальную реакцию на резкое снижение функции яичников. При сравнении уровня содержания в крови гормонов: на 7 — 9 день цикла у женщин в перименопаузе ЛГ в три раза, а ФСГ в девять раз выше уровня содержания в крови здоровых женщин репродуктивного возраста, в соответствующие дни менструального цикла [13,14, 15].
Эстрадиол, обнаруживаемый в крови у женщин в перименопаузе, является в основном продуктом экстрагландулярного превращения андрогенов в эстрогены, что имеет важное значение для поддержания нормального гомеостаза.
Ароматизирующие фементные системы, способные превращать андростендион и тестостерон в эстрадиол, обнаруживаются главным образом в жировой ткани.
Ароматизация андростендиона происходит в стромальных и сосудистых клетках жировой клетчатки, а сами жировые клетки (адипоциты) активно захватывают его из плазмы и являются депо половых гормонов [4. 9,10].
9,10].
Гиперпластические процессы, развивающиеся у женщин в период перименопаузы, имеют неодинаковую степень развития, иногда приобретают характер предракового заболевания.
Согласно классификации ВОЗ (Женева 1984 г .), выделяют три основных вида гиперпластических процессов в эндометрии:
— эндометриальные полипы;
— эндометриальная гиперплазия;
— атиптческая гиперплазия эндометрия.
В отечественных материалах обычно используется морфологическая классификация Б.И.Железнова ( 1973 г .), которая выделяет:
— железистую гиперплазию эндометрия;
— железисто — кистозную гиперплазию эндометрия;
— атиптческую гиперплазию эндометрия (диффузные аденоматозные изменения, очаговый аденоматоз и аденоматозные полипы).
Каждое из этих заболеваний может стать причиной кровянистых выделений у женщин в период перименопаузы.
Частота озлокачествления гиперпластических процессов эндометрия колеблется в достаточно широких пределах (0,25 — 50%) и определяется морфологическими особенностями заболевания, длительностью его рецидивирования, а также возрастом пациентки [1. 4,8].
4,8].
В литературе данная проблема широко обсуждалась, детально освещены вопросы этиологии и патогенеза, диагностики и лечения гиперпластических процессов Несмотря на появление новых направлений в ведении больных с гиперпластическими процессами эндометрия в различных современных периодах , вопросы лечения данной патологии остаются одними из наиболее актуальных вопросов гинекологии, и ещё далеки от окончательного решения. Это обусловлено прежде всего сложным и неоднородным пато- и морфогенезом заболевания и индивидуальной чувствительностью организма к различным лечебным воздействиям [1. 4,].
Остается недостаточно изученной зависимость различных морфологических форм гиперпластических процессов эндометрия от нейро — эндокринных нарушений организма, таких, как позднее наступление менопаузы, клинический и субклинический сахарный диабет, ожирение, бесплодие, гипертоническая болезнь [8].
Разработка морфологических критериев индивидуальной чувствительности доброкачественных гиперпластических процессов и предрака эндометрия имеет важное практическое значение для оптимизации способа лечения, определения показаний к гормонотерапии, а следовательно и повышения эффективности профилактики развития и лечения предрака, рака эндометрия [1.
Практически все авторы едины в мнении, что изменение гормональных взаимоотношений играет роль в развитии пролиферативных процессов в эндометрии. Эндометрий, как «ткань мишень», испытывающий на себе влияние половых гормонов, чрезвычайно чувствителен к действию эстрогенов, оказывающих эффект на его структуру и функцию.
Эстрогены — основной фактор, вызывающий пролиферацию эндометрия, которая при отсутствии достаточного влияния прогестерона, прогрессирует в железистую и атиптческую гиперплазию.
К нарушению взаимоотношений между прогестероном и эстрогенами и к возникновению относительной гиперэстрогенемии приводит – ановуляция.
В перименопаузе в крови повышается уровень ФСГ и ЛГ, что оказывает стимулирующее действие на функцию яичников, которые отвечают повышенной продукцией эстрогенов, не компенсированных действием прогестерона. Следствием этого является нередкое сочетание гиперпластических процессов эндометрия с миомой матки и эндометриозом у женщин указанной возрастной группы [4.
Доказано, что характер пролиферации эндометрия, обусловлен не только уровнем содержания в крови и соотношением гормонов, но и способностью эндометрия к их связыванию, — то есть количеством и качеством специфических рецепторов.
Можно полагать, что генетически обусловленный дефицит рецепторов прогестерона и рецепторов эстрадиола, либо нарушение этой рецепторной системы под влиянием различных патогенетических факторов являются одной из причин неэффективности гормонального лечения.
Между тем, в настоящее время не существует методик, позволяющих в клинических условиях осуществлять полноценную коррекцию нарушений рецепторного аппарата эндометрия. В клинической практике широко исследуется изучение фоновых и предраковых состояний эндометрия [3.7.12.].
Известно, что длительная пролиферация клеток эндометрия независимо от причины вызвавшую пролиферацию, облегчает реализацию онкогенного фактора [1.].
За последние 20 лет в России заболеваемость раком эндометрия (тела матки) выросла в два раза [7].
Это связано не только с увеличением средней продолжительности жизни, но и с нарастанием в популяции обменно — эндокринных заболеваний, таких как ановуляция, бесплодие, ожирение, гипертоническая болезнь, сахарный диабет [4].
Рост заболеваний раком тела матки требует не только усовершенствования методов лечения больных, но и в первую очередь усовершенствование возможной профилактики и лечения патологических заболеваний эндометрия на этапе его доброкачественных изменений.
Риск малигнизации в случае железисто — кистозной гиперплазии эндометрия (ЖГЭ) и полипов эндометрия составляет 1 — 2%, что позволяет отнести их скорее к фоновым заболеваниям нежеле к предраковым. В то же время у 55,9% больных раком эндометрия в перименопаузе обнаруживались полипы и железистая гиперплазия эндометрия [1.].
На основании только морфологических исследований невозможно составить прогноз риска развития ракового процесса, должен быть оценен фон, на котором возник пролиферативный процесс в эндометрии, то есть нейро — эндокринно — обменные нарушения в организме женщин, их возраст, гинекологический анамнез, клиническое течение, рецидивирование гиперплазии [1. ].
].
Рецидивирующая гиперплазия эндометрия у женщин перименопаузального возраста, развивающаяся часто на фоне ожирения и гипертонической болезни, может быть отнесена к предраку.
В связи с известной зависимостью физиологической трансформации эндометрия от состояния гормональной регуляции, назначение гормональных препаратов для профилактики и лечения гиперпластических процессов эндометрия (ГПЭ) в перименопаузальном периоде считается патогенетически обоснованным.
В настоящее время здоровье, качество жизни и общий жизненный прогноз у женщин в период климактерия определяется прежде всего адекватностью и современностью лечебно — профилактических мероприятий, среди которых гормональная терапия играет большую роль [7].
Однако при отрицательном отношении пациенток к приёму гормональных препаратов в период климактерия, не стоит забывать и о возможности применении препаратов содержащих в своем составе фитогормоны и фитоэстрогены с целью возможной профилактики развития многих заболеваний развивающихся в этом возрастном периоде. «Данные препараты устраняют также раннюю вазомоторную и психоэмоциональную симптоматику, метаболические нарушения, явления остеопороза, сердечно — сосудистых заболеваний и других заболеваний, развивающихся в климактерии.» [7]
«Данные препараты устраняют также раннюю вазомоторную и психоэмоциональную симптоматику, метаболические нарушения, явления остеопороза, сердечно — сосудистых заболеваний и других заболеваний, развивающихся в климактерии.» [7]
Лечебная тактика при гиперпластических процессах зависит от патоморфологической характеристики эндометрия, возраста, этиологии и патогенеза заболевания, сопутствующей генитальной и экстрагенитальной патологии.
Основным методом лечения гиперпластических процессов эндометрия в период перименопаузы, после оценки патоморфологического исследования, сопутствующей гинекологической и соматической патологии, является гормонотерапия с оказанием антиэстрогенного влияния на слизистую оболочку полости матки, с использованием препаратов, обладающих прогестероновой активностью — синтетические прогестины, «чистые» гестагены. Применяют их укороченными курсами, общей продолжительностью лечения 6 месяцев .
Назначению гормональных препаратов предшествует гистологическое исследование эндометрия, полученного в результате РДВ.
Использование в терапии препаратов прогестероноподобного действия (дюфастон, ЛРС «Мирена», норколут, прогестерон 1% и др.) обосновывается биологическими эффектами прогестерона.
Прогестерон предотвращает эстрогениндуцированное клеточное деление, и тем самым создает условия, при которых пролифирирующий эндометрий превращается в секреторный. Сущность биологического действия прогестерона проявляется в антиэстрогенном эффекте, который осуществляется двумя механизмами:
1 — уменьшение количества цитозольных рецепторов эстрадиола путем ингибирования их синтеза;
2 — прогестерон индуцирует 17в — гидроксистероиддегидрогеназу, которая превращает эстрадиол в менее активный эстрон.
Следует заметить, что реализация действия прогестерона и прогестероноподобных веществ на местном уровне возможна лишь при наличии достаточного количества рецепторов прогестерона. Гормональное лечение гиперпластических процессов эндометрия, проявляющихся маточными кровотечениями, проводится с целью достижения нескольких эффектов, которые связаны между собой:
1) остановка кровотечения;
2) прекращение патологической пролиферации эндометрия;
3) нормализация взаимоотношений в гипоталямо — гипофизарно — яичниковой системе.
Для достижения стойкого клинического эффекта лечение синтетическими прогестинами рекомендуется продолжать 6 — 12 месяцев [11.12].
Влияние гормонов на клетки реализуется посредством взаимодействия со специфическими рецепторами. Количество рецепторов зависит от концентрации соответствующего гормона и от количества стероидов других классов [9.10.].
Эстрогены стимулируют пролиферацию клеток эндометрия, развитие секреторного аппарата клеток и синтез рецепторов к эстрогенам и прогестерону [15].
В тканях мишенях эстрогены увеличивают концентрацию собственных рецепторов и цитоплазматических рецепторов к прогестерону и андрогенам. Прогестерон блокирует этот механизм, снижая, таким образом, количество рецепторов к эстрогенам.
Кроме этого, прогестерон ускоряет оборот ранее синтезированных рецепторов.
Рецептор прогестерона состоит из А и В субъединиц, в соотношении 1:1. Прогестерон обладает высоким сродством к своему рецептору. Эстрадиол, кортизол и тестостерон имеют незначительное сродство к прогестероновым рецепторам. Прогестерон не имеет сродства к рецепторам эстрогенов, но некоторые прогестины и их метаболиты взаимодействуют с эстрагеновыми рецепторами [15].
Эдометрий способен к стероидогенезу, вырабатывая на местном уровне эстрадиол и сульфат эстрона, пролактин, простагландины, андрогены, маркерные протеины. Кроме того он вырабатывает факторы роста — эпидермальный фактор роста, инсулиноподобный фактор роста (ИПФР) — 1 и 2, трансформирующие факторы роста 1-а и 1-в и их рецепторы [13, 16].
ИПФР — 1 и ИПФР — 2 структурно относятся к инсулину. Считается, что ИПФР, действуя через аутокринные и паракринные механизмы вызывает пролиферацию и дифференцировку клеток. В крови ИПФР находится в связи с белком — переносчиком, известно 6 белковых переносчиков (ИПФРСП). Наибольший интерес представляет ИПФРСП — 1, который синтезируется и секретируется в эндометрии во вторую фазу менструального цикла и прогестерон индуцирует его синтез.
Морфологические изменения эндометрия в секреторной фазе характеризуются отёком стромы, атрофией желез, децидуализацией стромы вплоть до полной атрофии функционального слоя и отсутствие митозов [16]. Наблюдается инфильтрация тканей лимфоцитами, плазматическими клетками и макрофагами, иногда возникает некроз стромы. Выявлены выраженные изменения со стороны сосудов эндометрия, заключающиеся в утолщении стенок артериол, тромбозе капилляров и уменьшении количества спиралевидных артерий.
Так, например, в результате проведенных исследований, посвященных влиянию левоноргестрела (производного 19 — нортестостерона), входящего в ЛРС, было выявлено значительное снижение эстрогеновых и прогестероновых рецепторов эндометрия [13, 14, 15].
Кроме того, в 1998г. Н.О.С ritchley и соавт. опубликовали исследования по изучению содержания прогестероновых и эстрогеновых рецепторов, А и В субъединиц и простагландин — дегидрогеназы в эндометрии на фоне применения ЛРС.
Полученные данные свидетельствуют о значительном снижении количества эстрогеновых, а также А и В субъединиц прогестероновых рецепторов.
При этом наблюдается более выраженная супрессия В субъединицы рецепторов к прогестерону. Кроме того, совместно с ингибированием прогестероновых рецепторов было выявлено значительное снижение уровня простагландин — дегидрогеназы. А также выявлено подавление синтеза, индуцированных эстрогенами и прогестероном ростовых факторов [15].
В противоположность этому зарегистрировано стимулирующее действие левоноргестрела, входящего в ЛРС на образование циклооксигеназы — 2, рецепторов к пролактину и белка, связывающего ИПФР — 1 и ИПФРСП – 1 [15].
Гестагеновому влиянию на ИПФР(1,2) и ИПФРСП — 1 посвящены многочислен-ные исследования, наибольший интерес из которых представляет работа Rutanen .
В ряде исследований были получены результаты, свидетельствующие о супресорном действии левоноргестрела на ИПФР- 1, одновременно с ингибирующим действием на ИПФРСП — 1 и ИПФР — 2.
Значимость данных исследований была обусловлена определяющей ролью ИПФР — как медиатора эстрогенового влияния на эндометрий. Кроме того, ИПФРСП — 1 является маркером прогестинового влияния на эндометрий, которое выражается в дециадулизации стромы и подавлении роста эндометрия.
Таким образом, ингибирование ИПФР — 1, по всей вероятности является одним из возможных молекулярных механизмов антипролиферативного действия левоноргестрела, входящего в состав ЛРС, на гиперплазированный эндометрий у женщин в период перименопаузы [14, 15].
Для оказания антиэстрогенного влияния на эндометрий, применяют также эстроген-гестагенные препараты (нон-овлон, ановлар и др.). К их применению существуют относительные противопоказания: хронический холецистит или панкреатит, тромбофлебиты, варикозное расширение вен и др. [4., 13].
Помимо гестагенов, эстраген-гестагенных препаратов, в настоящее время, для лечения гиперпластических процессов эндометрия у больных в период климактерия применяют антигонадотропины — даназол — производные 17а — этилтестостерона по 400-600 мг. ежедневно, гестринон или неместран — производные 19 — норстероидов по 2,5мг. 2 раза в неделю в непрерывном режиме в течении 6 месяцев. Эти препараты обладают выраженным антигонадотропным эффектом, способствуют подавлению функции яичников и, как следствие, вызывают гипоплазию и атрофию эндометрия, что наиболее актуально в позднем периоде климактерия [10.].
Сохраняется значимость включения гестагенов, норстероидов для лечения гиперпластических процессов в перименопаузальном возрасте, вследствие их эффективности и безопасности при кратковременных курсах лечения. При этом в каждом конкретном случае только врач, ориентируясь на индивидуальный статус пациентки, обязан четко определить целевые указания, которые должны быть решены при назначении конкретных гормональных препаратов, динамично отслеживая эффективность и безопасность гормонотерапии, в том числе гибко корректируя возникающие проблемы. (А.Н.Караченцев, Г.А.Мельниченко, 2003г.).
Из вышеизложенного следует, что выбор метода профилактики и лечения патологических процессов эндометрия осуществляется с учетом клинико — анамнестических данных, сопутствующей соматической патологии, наличия противопоказаний для проведения традиционной гормонотерапиии, нередко отрицательное отношение пациенток к приему гормональных препаратов, а также органосохраняющее направление в современной медицине, обусловливает необходимость разработки новых подходов к профилактике развития и лечения гиперпластических процессов эндометрия.
synlab: Гиперплазия эндометрия
К гиперпластическим процессам эндометрия относят различные варианты гиперплазии эндометрия и полипы эндометрия.
Гиперпластические процессы эндометрия возможны в любом возрасте, но их частота значительно возрастает к периоду перименопаузы. Гиперпластические процессы эндометрия, по данным большинства ученых, относят к предшественникам рака эндометрия. Простая гиперплазия эндометрия без атипии переходит в рак в 1% случаев, полиповидная форма без атипии — в 3 раза чаще. Простая атипическая гиперплазия эндометрия без лечения прогрессирует в рак у 8% больных, сложная атипическая гиперплазия — у 29% больных.
Наиболее частый вид гиперпластического процесса эндометрия — полипы, встречающиеся у гинекологических больных с частотой до 25%. Чаще полипы эндометрия выявляют в пре- и постменопаузе. Полипы эндометрия озлокачествляются примерно в 2–3% наблюдений.
Согласно гистологической классификации ВОЗ (1975) выделяют 3 основных вида ГПЭ: эндометриальные полипы, эндометриальная гиперплазия, атипическая гиперплазия эндометрия.
Причины развития гиперпластических процессов эндометрия:
Эндометрий является органом-мишенью для половых гормонов из-за присутствия в нем специфических рецепторов. Ведущее место в патогенезе ГПЭ отводится относительной или абсолютной гиперэстрогении, отсутствии антиэстрогенного влияния прогестерона или недостаточном влиянии.
Причины гиперэстрогении: ановуляция; гиперпластические процессы в яичниках или гормонопродуцирующие опухоли яичников; нарушение гонадотропной функции гипофиза; гиперплазия коры надпочечников; неправильное использование гормональных препаратов (эстрогены, антиэстрогены).
Однако ГПЭ могут развиваться и при ненарушенных гормональных соотношениях. В развитии таких патологических процессов ведущая роль отводится нарушениям тканевой рецепции. Инфекционно-воспалительные изменения в эндометрии могут приводить к развитию ГПЭ у 30% больных.
В патогенезе ГПЭ большое место занимают также обменно-эндокринные нарушения: изменения жирового обмена, метаболизма половых гормонов при патологии гепатобилиарной системы и желудочно-кишечного тракта, иммунитета, функции щитовидной железы. Хорошо известен факт частого сочетания гиперплазии и рака эндометрия с ожирением, гипертонической болезнью, диабетом, изменением функции печени.
Нередко наблюдается сочетание патологии эндометрия с пролиферативными изменениями в молочной железе с миомой матки, что указывает на общность патологических процессов.
Симптомы гиперпластических процессов эндометрия:
- маточные кровотечения, чаще ациклические
- контактные кровяные выделения (при половом акте)
- при больших полипах эндометрия могут быть схваткообразные боли внизу живота
бесплодие, как правило, первичное (чаще из-за отсутствия овуляции)
Иногда полипы эндометрия остаются бессимптомными, особенно в постменопаузе, что крайне опасно.
Основные методы диагностики ГПЭ — трансвагинальное УЗИ и гистероскопия. Однако окончательный диагноз с указанием вида ГПЭ устанавливают после гистологического исследования соскоба эндометрия.
Трансвагинальное ультразвуковое сканирование. УЗИ с трансвагинальным сканированием высокоинформативно, неинвазивно, безвредно для пациентки. Информативность метода варьирует в зависимости от вида патологии эндометрия и возраста женщины. Точность диагностики ГПЭ при УЗИ составляет 60-70%. Информативность трансвагинального УЗИ при полипах эндометрия составляет 80-98%
Гистероскопия. Информативность гистероскопии в диагностике ГПЭ составляет 63-97%. Гистероскопия необходима как перед выскабливанием слизистой матки, для верификации характера и локализации патологии, так и после него для контроля за тщательностью проведенной операции.
Лечение ГПЭ зависит от патоморфологической характеристики эндометрия, возраста пациентки, причин заболевания, сопутствующей гинекологической и экстрагенитальной патологии.
Терапия в различные возрастные периоды складывается из:
— остановки кровотечения;
— восстановления менструальной функции в репродуктивном периоде или
— восстановление стойкой менопаузы в более старшем возрасте;
— профилактики рецидива гиперпластического процесса.
Ведение пациенток репродуктивного возраста с ГПЭ. Традиционным методом лечения ГПЭ является гормональная терапия. В репродуктивном возрасте она преследует цель как профилактики рецидива ГПЭ, так и восстановления овуляторного менструального цикла.
Контроль эффективности лечения осуществляется путем аспирационной биопсии эндометрия (пайпель-биопсии) и УЗИ через 3, 6 и 12 мес. В сомнительных случаях или при подозрении на патологический процесс эндометрия целесообразно проводить гистероскопию с раздельным диагностическим выскабливанием слизистой оболочки матки.
Врачи-гинекологи СИНЛАБ помогут провести необходимое Вам лабораторное и инструментальное обследование и лечение.
Гиперплазия эндометрий лечение 🌟 Поликлиника №1 РАН
Содержание:
Риски
Гиперплазия эндометрия относится к доброкачественным процессам наряду с аденомиозом и миомой. Термин «гиперплазия» означает чрезмерное разрастание внутреннего функционального слоя матки, который преобразуется под влиянием гормонов, создавая благоприятные условия для наступления беременности. Если оплодотворения не происходит, слой отторгается и наступает менструация. Длительное поддержание одного уровня эстрогенов приводит к выраженной стимуляции эндометрия. Он состоит из железистой ткани (выполняющей специфическую функцию в каждом органе) и стромы (связывающего компонента из соединительной ткани). В результате железистая ткань сильно разрастается. При наступлении менструации ее отторжение сопровождается обильным кровотечением. В некоторых случаях длительно существующая гиперплазия может самостоятельно не разрешиться, а переродиться в злокачественный процесс. Гиперплазия в таком случае будет считаться предраковым заболеванием. Без должного контроля и лечения запущенные процессы грозят смертельными последствиями.
Причины заболевания
Как уже было отмечено, основной причиной развития гиперпластических процессов в эндометрии служит стимуляция эпителия эстрогенами. Может отмечаться увеличение восприимчивости ткани к их действию, а также снижаться уровень прогестрерона. Источником эстрогенов для развития гиперплазии в старшем возрасте выступает жирования ткань при ожирении (как дополнительный орган, синтезирующий эстрон), высокий уровень фолликулостимулирующего гормона и гиперстимуляция яичников за счет угасающей с возрастом репродуктивной функции. У молодых девушек из-за незрелости регуляторных систем фолликулы (основные функционирующие единицы яичника), созревают и преобразуются в яйцеклетку иногда существенно дольше положенного и уровень гормонов падает не достаточно быстро. Кроме того, выделяют первичные заболевания, способные привести к патологическому уровню эстрогенов: гормонально активные опухоли любых органов, увеличение функциональной ткани яичников при медикаментозной стимуляции овуляции, перенесенное воспаление яичников.
Проявление болезни
Гиперпластические процессы разделяют на доброкачественные : полип и, собственно, гиперплазия и злокачественные (атипические) гиперплазии. Основным симптомом таких изменений будет маточное кровотечение (меноррагии или метроррагии), соответствующие менструальному циклу или не зависящие от него. Причиной таких кровотечений является отторжение гиперплазированных участков после их разрушения, тромбирования сосудов и других изменений.
Установлением и верификацией диагноза при обнаружении таких изменений занимается врач-гинеколог совместно с морфологом и онкологом, при отсутствии достоверного диагноза может потребоваться консультация терапевта и эндокринолога.
Диагностика
Первичные исследования обязательно включают комплексную оценку данных анамнеза, определение гормонального статуса, общий анализ крови, коагулограмма и другие исследования для проведения дифференциальной диагностики с заболеваниями крови. Золотым стандартом диагностики является получение материала измененной слизистой и изучение его под микроскопом. Чтобы получить материал, можно выполнить гистероскопию и раздельное диагностическое выскабливание полости матки на 5-7 день менструального цикла или аспирационную биопсию. УЗИ матки позволяет косвенно оценить размеры и структуру эндометрия. В нормальных условиях толщина эндометрия растет постепенно после менструации до 3-4 мм в первые 10 дней, и увеличивается до 12-15 мм накануне очередной менструации. Если эти размеры у девушки репродуктивного возраста больше перечисленных, то стоит продолжить обследование. У женщин в постменопаузе размер эндометрия составляет в норме не более 5 мм.
Лечение заболевания
Лечение зависит от возраста пациентки и вида гиперпластического процесса. При поступлении девушки репродуктивного возраста с маточным кровотечением на фоне гиперплазии проводится гормональный гемостаз (используют способность сокращения кровоточащих сосудов и изменения слизистой под действием эстроген-гестагенных препаратов). Если женщина старшего возраста в состоянии менопаузы, то применяется диагностическое выскабливание полости матки как метод остановки кровотечения. Собственно для устранения и последующей профилактики гиперплазии широко используют лекарственные вещества, угнетающие функцию яичников и приводящие к атрофии эндометрия. Контроль лечения проводят через 4-6 месяцев с помощью повторного выскабливания полости матки и морфологического изучения полученного материала.
Если заболевание сочетается с другой патологией матки, не поддается лечению и часто рецидивирует – нужно задуматься об оперативном лечении. Выполняют различные операции по удалению самого эндометрия или удалению матки с придатками. Способы будут зависеть от возраста, возможных предпочтений женщины и взглядов врача.
Гиперпластические заболевания половых органов
Гиперпластические заболевания половых органов — заболевания, связанные с увеличением числа клеток в какой-либо ткани или органе, в результате чего увеличивается объем данного анатомического образования или органа.
Гиперпластические процессы эндометрия (внутренняя слизистая оболочка матки).
К гиперпластическим процессам эндометрия относят различные варианты гиперплазии эндометрия (железистая гиперплазия эндометрия, аденоматозная (атипическая, предраковая) гиперплазия эндометрия) и полипы эндометрия (патологические доброкачественные образования, появившиеся вследствие аномального разрастания тканей слизистой оболочки).
К возникновению патологического изменения эндометрия приводят гормональные нарушения, затрагивающие все звенья нейрогуморальной регуляции организма женщины. Нарушение гормонального гемостаза женщины может привести к изменению роста и дифференцировки клеточных элементов эндометрия и повлечь за собой развитие гиперпластических или неопластических (опухолевые) процессов в эндометрии.
Атипическая гиперплазия эндометрия встречается до 10,1% случаев.
Лечение гиперпластического процесса эндометрия направлено на профилактику рака эндометрия и прерывание клинических проявлений патологических изменений эндометрия (длительные менструации в сочетании с кровотечениями в межменструальный период у пациенток репродуктивного и пременопаузального возраста).
Показанием для плановой госпитализации являются ультразвуковые признаки гиперпластического процесса эндометрия и кровянистые выделения из половых путей.
Хирургическое лечение выполняется под контролем визуального осмотра полости матки (гистероскопия) либо при гистерорезектоскопии (малотравматичный оперативный способ лечения заболеваний матки).
СПЕЦИАЛИСТЫ
Лагута Наталья Ивановна
акушер-гинеколог высшей квалификационной категорииМихеева Ольга Валерьевна
акушер-гинекологГрудинина Наталия Анатольевна
заведующая отделением, акушер-гинеколог высшей квалификационной категорииСиницына Ольга Николаевна
акушер-гинекологГетманенко Татьяна Ивановна
акушер-гинекологПорохина Ирина Анатольевна
акушер-гинеколог высшей квалификационной категорииГиперпластические процессы эндометрия: будьте внимательны!
Эндометрий — это внутренняя выстилка матки, состоящая из двух слоёв: базального и функционального. У женщин детородного возраста функциональный слой эндометрия очень чувствителен к колебанию уровня гормонов в крови и подвержен циклическим изменениям. Именно к эндометрию прикрепляется эмбрион и это играет важную роль для его дальнейшего развития.
Гиперплазия эндометрия
По статистике у пяти женщин из ста обнаруживаются гиперпластические процессы эндометрия. Это заболевание сопровождается разрастанием эндометрия в большем количестве, чем нужно. Обычно это происходит при нарушении гормонального статуса или как следствие других гинекологических заболеваний инфекционно-воспалительного характера. Гиперплазия эндометрия может быть простой, атипической или представлять собой полипы. Все виды гиперплазий эндометрия опасны: простая гиперплазия может перерасти в рак у одной женщины из ста, полипы — у трёх из ста, а атипическая гиперплазия — у тридцати из ста.
Как проявляются гиперпластические процессы эндометрия?
Основными симптомами, сопровождающими гиперплазию эндометрия, являются нарушения менструального цикла, обильные кровотечения, боли в нижней части живота и бесплодие. Эти проявления неспецифичны, а потому правильный диагноз может быть установлен достаточно поздно, значит лечение потребуется более травматичное, вплоть до ампутации матки.
Диагностика и лечение гиперплазий эндометрия
Как только вы впервые задумались о том, что с вашим женским здоровьем что-то не так, нужно обращаться к специалистам. В нашем Лечебном центре проводится комплексная и быстрая диагностика гиперпластических процессов эндометрия: трансвагинальное ультразвуковое исследование, гистероскопия, гидросонография и гистологическое исследование клеток эндометрия. При подтверждении диагноза назначается современное лечение, подходящее именно вам и позволяющее справиться с проблемой в кратчайшие сроки.
Все описанные услуги вы можете получить на базе Лечебного Центра. Узнать подробности, вы можете по телефону: +7 (495) 786-45-20 (25) или отправив заявку воспользовавшись соответствующей ссылкой.
Атипическая гиперплазия эндометрия
типическая гиперплазия эндометрия — патологическое разрастание внутреннего слоя матки с появлением атипических клеток. Провоцируется избытком эстрогенов и недостатком прогестерона. Рассматривается, как предраковое заболевание. Может развиваться в любом возрасте, однако чаще выявляется после 45 лет. Сопровождается нарушениями менструального цикла и маточными кровотечениями (меноррагиями, метроррагиями). Диагноз устанавливается на основании жалоб, анамнеза и данных дополнительных исследований. Лечение — гормонотерапия, выскабливание или абляция слизистой оболочки.
Симптомы атипической гиперплазии эндометрия
Симптомы атипической гиперплазии эндометрия имеют место в виде тех или иных проявлений присущих каждому конкретному характеру и типу развития патологического процесса. Основным симптомом данного заболевания являются маточные кровотечения. У большинства пациенток такие кровотечения возникают на фоне задержки менструации сроком на 1-3 месяца. Реже (как правило, при отсутствии ожирения и явной эндокринной патологии) наблюдаются регулярные циклы при продолжительности меноррагии более 7 дней. Примерно у четверти больных с атипической гиперплазией эндометрия выявляются ановуляторные маточные кровотечения. В 5-10% случаев диагностируются метроррагии. Возможны скудные кровянистые выделения в середине менструального цикла либо при отсутствии менструаций. Так при железистой форме заболевания, которое по своей сути является доброкачественным, происходит пролиферация стромы и эндометриодных желез. Отмечается утолщение слизистой оболочки, а железы в строме располагаются неправильным образом. Выраженность процессов железистой гиперплазии обуславливает ее дифференциацию на активную, острую стадию заболевания и находящуюся в состоянии покоя, хроническую его форму. Активная форма характеризуется большим количеством клеточных митозов в строме и эпителии желез, что проявляется как следствие продолжительного чрезмерно высокого уровня эстрогенов. На стадии хронического заболевания митозы образуются редко, что имеет причиной недостаточную гормональную стимуляцию из-за малого количества эстрогенов. Симптомы атипической гиперплазии эндометрия железисто-кистозного типа сходны с проявлениями железистой гиперплазии, с той лишь разницей, что имеют несколько большую степень выраженности. Одним из характерных признаков является кистозное расширение желез.
Лечение атипической гиперплазии эндометрия
Лечение данной патологии может быть как консервативным, так и оперативным, проводиться амбулаторно или в условиях стационара. Показанием к плановой госпитализации в репродуктивном возрасте являются кровотечения и кровянистые выделения, в постменопаузе — кровотечения, продолжительные водянистые или гнойные выделения. Экстренная госпитализация показана при обильных кровотечениях. Тактика лечения атипической гиперплазии эндометрия определяется с учетом возраста больной, ее желания иметь детей, наличия соматических заболеваний и болезней репродуктивной системы (особенно — аденомиоза или миомы), формы атипической гиперплазии эндометрия и количества рецидивов. Главным является своевременное выявление этого заболевания или начальных стадий рака, когда атипичные клетки только появились в базальном слое эндометрия. Поэтому все нарушения менструального цикла должны быть немедленно обследованы. Для этого женщинам проводят вначале ультразвуковое исследование матки, а затем, если были выявлены изменения, — эндоскопическое (гистероскопию). Гистероскопия может быть диагностической и лечебной. Чаще всего диагностическая гистероскопия, когда врач глазом рассматривает увеличенный оптической аппаратурой эндометрий, переходит в лечебную, то есть эндометрий удаляется. Но это делается не всегда. В детородном возрасте сегодня стараются использовать в основном гормональную терапию: подавление секреции эстрогенов при помощи препаратов с антиэстрогенными свойствами, прогестагенов (синтетических аналогов прогестерона) или аналогов ризлинг-гормонов гипоталамуса (они подавляют секрецию гормонов гипофиза). Если детородную функцию сохранять не требуется, то проводится аблация слизистой оболочки полости матки — полное ее уничтожение различными способами вместе с базальным слоем, после чего эндометрий уже не восстанавливается. Проводится также последующая гормональная коррекция. Для профилактики рака эндометрия следует своевременно выявлять и лечить любые нарушения менструального цикла женщины.
Оперативное лечение гиперплазии эндометрия
Путем выскабливания полости матки врач кюреткой удаляет гиперплазированный эндометрий под визуальным контролем гистероскопа. Полипы удаляют специальными ножницами или щипцами, под контролем зрения их ‘откручивают’ или срезают.Операцию по удалению полипа называют ‘полипэктомией’. Далее после получения результатов гистологического исследования в зависимости от типа гиперплазии, возраста пациентки и сопутствующих заболеваний подбирается гормональная терапия(кроме фиброзных полипов,не требующих гормонального лечения). Цель гормонотерапии — подавить дальнейшую пролиферацию (разрастание) эндометрия и урегулировать гормональный дисбаланс.
Для лечения гиперплазии эндометрия применяются следующие группы гормонов:
— КОК — комбинированные оральные контрацептивы( Регулон, Жанин,Ярина) назначают в течение шести месяцев по контрацептивной схеме. Препараты подходят женщинам репродуктивного возраста до 35 лет, а также девушкам подросткового возраста с обильными и/или нерегулярными менструациями с железистыми и железисто-кистозными типами гиперплазий или полипами.
КОКи можно использовать для ‘гормонального гемостаза'(прием гормонов в больших дозах) у девочек в экстренных ситуациях для остановки кровотечения, чтобы не прибегать к выскабливанию. КОК назначают по 2-3 таблетки в сутки, далее дозу снижают, доводя до 1 таблетки в день. Курс лечения составляет 21 день. При неэффективности гормонального гемостаза — если кровотечение продолжается и угрожает жизни ребенка прибегают к выскабливанию полости матки.
— гестагены (Дюфастон,Утрожестан) с 16 по 25 день менструального цикла назначают на 3-6 месяцев.Подходят женщинам любого возраста с любыми видами гиперплазий. С успехом применяют гестагенсодержащую контрацептивную внутриматочную спираль ‘Мирена’,которая оказывает местный эффект на эндометрий в отличие гестагенов, применяемых оральным путем,которые имеют системное воздействие. Спираль ставят на 5 лет.Минус спирали в том,что довольно часто возникает побочный эффект в виде межменструальных кровяных выделений в течение 3-6 месяцев после постаковки спирали.К тому же многих пациенток смущают мажущий характер менструальных выделений на фоне Мирены и наличие инородного тела в полости матки;
— аГнРГ-агонисты гонадотропин рилизинг-гормона (Золадекс, Бусерелин) -наиболее эффективная группа гормонов. Применяют у женщин после 35 лет и в период перименопаузы от 3 до 6 месяцев при любых формах гиперплазий. Неприятный побочный эффект препаратов данной группы-симптомы раннего климакса (приливы жара). Гонадотропные рилизинг-гормоны образуются в нервных клетках переднего и среднего гипоталамуса и регулируют синтез и выделение гонадотропных гормонов гипофиза, опосредованно — образование половых гормонов в яичниках. Механизм действия агонистов ГнРГ (как и натуральных) состоит в связывании с рецепторами клеток гипофиза, секретирующих гонадотропные гормоны. В результате развивается картина, сходная с наблюдаемой при гипогонадотропной аменорее. Этот феномен называют также ‘медикаментозной кастрацией’. Процесс обратимый: после прекращения введения аГнРГ через 14-21 день восстанавливается функция всей гипоталамо-гипофизарно-яичниковой системы у женщин репродуктивного возраста. Препараты аГнРГ нашли широкое применение в гинекологической клинике, прежде всего при эстрогензависимой патологии: гиперплазии эндометрия, миомах матки, эндометриозе, раке молочных желез. Препараты вводятся раз в 28 дней в течение 3-6 месяцев в зависимости от характера патологического процесса.
Пациентки с атипической гиперплазией эндометрия требуют особого динамического наблюдения гинеколога. Контрольное УЗИ следует проводить через 3,6 и 12 месяцев после выскабливания и начала приема гормонов для оценки эффективности лечения. При повторном рецидиве аденоматоза показано удаление матки.
При рецидиве полипов эндометрия, железистой и железисто-кистозной форм гиперплазий, при неэффективности гормонотерапии — если пациентка не заинтересована в деторождении — показана аблация (резекция) эндометрия — полное разрушение эндометрия. С этой целью применяют электрохирургический (с режущей петлей) и лазерные методы аблации под контролем гистероскопа. Операцию проводят под общим внутривенным наркозом.
После выскабливания полости матки и/или резекции эндометрия пациентка может быть выписана домой в день операции либо на следующий день. В течение 3-10 дней после манипуляции могут быть необильные кровяные выделения из половых путей. После аблации обычно вместе с выделениями выходят остатки резецированных тканей. Подобные выделения являются нормой и не должны смущать. Параллельно с гормонотерапией для быстрого выздоровления показан прием витаминов: аскорбиновая кислота, витамины группы B, препараты железа при анемии ( Сорбифер, Мальтофер). Назначается седативная терапия (настойки валерианы или пустырника). Полезны физиотерапевтические процедуры (электрофорез) и иглорефлексотерапия. Питание должно быть полноценным, необходимо соблюдать режим труда и отдыха. Также рекомендуется половое воздержание в течение 2-х недель после выскабливания.
« На предыдущую страницу
Гиперплазии эндометрия — цены на лечение гиперплазии эндометрия в «СМ-Клиника»
Капанадзе Магда Юрьевна
Врач акушер-гинеколог, к.м.н., врач высшей категории«СМ-Клиника» на ул. Ярцевская (м. «Молодежная»)
Детское отделение на ул. Ярцевская (м. «Молодежная»)
Аскольская Светлана Ивановна
Врач акушер-гинеколог высшей категории, д.м.н.«СМ-Клиника» на ул. Новочеремушкинская (м. «Новые Черемушки»)
«СМ-Клиника» на Волгоградском проспекте (м. «Текстильщики»)
«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)
Ашурова Гуля Закировна
Врач акушер-гинеколог, к.м.н.«СМ-Клиника» на ул. Новочеремушкинская (м. «Новые Черемушки»)
«СМ-Клиника» на Симферопольском бульваре (м. «Севастопольская»)
Детское отделение на ул. Новочеремушкинская (м. «Новые Черемушки»)
Детское отделение на Симферопольском бульваре (м. Севастопольская)
Быкова Светлана Анатольевна
Врач акушер-гинеколог высшей категории, к.м.н.«СМ-Клиника» на ул. Новочеремушкинская (м. «Новые Черемушки»)
«СМ-Клиника» на ул. Сенежская (ст. МЦК «Коптево»)
Ремез Елена Анатольевна
Врач гинеколог-эндокринолог, к.м.н.«СМ-Клиника» на ул. Новочеремушкинская (м. «Новые Черемушки»)
Детское отделение на ул. Новочеремушкинская (м. «Новые Черемушки»)
Третьякова Татьяна Васильевна
Врач акушер-гинеколог высшей категории, к.м.н.«СМ-Клиника» на ул. Новочеремушкинская (м. «Новые Черемушки»)
Баева Ирина Борисовна
Врач акушер-гинеколог, к.м.н.«СМ-Клиника» на ул. Сенежская (ст. МЦК «Коптево»)
Камалова Елена Юрьевна
Врач акушер-гинеколог, к.м.н.«СМ-Клиника» на ул. Сенежская (ст. МЦК «Коптево»)
Кузнецова Татьяна Валерьевна
Врач акушер-гинеколог, к.м.н.«СМ-Клиника» на ул. Сенежская (ст. МЦК «Коптево»)
Тихомиров Александр Леонидович
Врач акушер-гинеколог, доктор медицинских наук, профессор, доцент«СМ-Клиника» на ул. Сенежская (ст. МЦК «Коптево»)
Соломонашвили Вера Нодариевна
Врач акушер-гинеколог, врач гинеколог-эндокринолог, к.м.н.«СМ-Клиника» на Волгоградском проспекте (м. «Текстильщики»)
«СМ-Клиника» во 2-ом Сыромятническом пер. (м. «Курская»)
Верховых Ирина Викторовна
Врач акушер-гинеколог врач I категории, к.м.н.«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)
Самойлов Александр Реджинальдович
Врач акушер-гинеколог высшей категории, врач-онкогинеколог, к.м.н.«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)
Хусаинова Венера Хайдаровна
Врач акушер-гинеколог, к.м.н.«СМ-Клиника» на ул. Ярославская (м. «ВДНХ»)
Гайская Ольга Викторовна
Врач акушер-гинеколог первой категории, к.м.н.«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)
Шмелёва Ирина Евгеньевна
Врач акушер-гинеколог, УЗ-диагност, врач первой категории, к.м.н.«СМ-Клиника» в Старопетровском проезде (м. «Войковская»)
Зеленюк Борис Игоревич
Врач акушер-гинеколог первой категории, УЗ-диагност, к.м.н. Заместитель главного врача в «СМ-Клиника» на ул. Маршала Тимошенко«СМ-Клиника» на ул. Маршала Тимошенко (м. «Крылатское»)
Вороной Святослав Владимирович
Врач-гинеколог высшей категории, к.м.н.. Заместитель главного врача по хирургии в Центре репродуктивного здоровья «СМ-Клиника»«СМ-Клиника» в пер. Расковой (м. «Белорусская»)
Центр репродуктивного здоровья «СМ-Клиника» (м. «Белорусская»)
Госсен Валерия Александровна
Врач акушер-гинеколог, врач-репродуктолог, УЗ-диагност, к.м.н.«СМ-Клиника» в пер. Расковой (м. «Белорусская»)
Центр репродуктивного здоровья «СМ-Клиника» (м. «Белорусская»)
Калинина Наталья Анатольевна
Врач-репродуктолог высшей категории, врач акушер-гинеколог, д.м.н., заведующая отделения ВРТ«СМ-Клиника» в пер. Расковой (м. «Белорусская»)
Центр репродуктивного здоровья «СМ-Клиника» (м. «Белорусская»)
Котенко Роман Михайлович
Врач акушер-гинеколог, врач-репродуктолог, УЗ-диагност, к.м.н.«СМ-Клиника» в пер. Расковой (м. «Белорусская»)
Центр репродуктивного здоровья «СМ-Клиника» (м. «Белорусская»)
Ускова Мария Александровна
Врач акушер-гинеколог, репродуктолог к.м.н.«СМ-Клиника» в пер. Расковой (м. «Белорусская»)
Центр репродуктивного здоровья «СМ-Клиника» (м. «Белорусская»)
Клочкова Елена Александровна
Врач акушер-гинеколог, врач гинеколог-эндокринолог, к.м.н.«СМ-Клиника» на ул. Лесная (м. «Белорусская»)
Гониянц Гаяна Георгиевна
Врач акушер-гинеколог, к.м.н.«СМ-Клиника» на Симферопольском бульваре (м. «Севастопольская»)
Детское отделение на Симферопольском бульваре (м. Севастопольская)
Маркова Евгения Владимировна
Врач акушер-гинеколог высшей категории, к.м.н.«СМ-Клиника» на Симферопольском бульваре (м. «Севастопольская»)
Детское отделение на Симферопольском бульваре (м. Севастопольская)
Рубец Елена Ивановна
Врач акушер-гинеколог, УЗ-диагност, к.м.н.«СМ-Клиника» на Симферопольском бульваре (м. «Севастопольская»)
Детское отделение на Симферопольском бульваре (м. Севастопольская)
Вилкова Диана Маулитовна
Врач акушер-гинеколог, врач онколог-маммолог, врач высшей категории, к.м.н. Заместитель главного по КЭР в «СМ-Клиника» во 2-ом Сыромятническом пер.«СМ-Клиника» во 2-ом Сыромятническом пер. (м. «Курская»)
Гиперплазия эндометрия: причины, симптомы и лечение
Обзор
Что такое гиперплазия эндометрия?
Гиперплазия эндометрия — это состояние женской репродуктивной системы. Выстилка матки (эндометрий) становится необычно толстой из-за слишком большого количества клеток (гиперплазия).Это не рак, но у некоторых женщин он повышает риск развития рака эндометрия, разновидности рака матки.
Насколько распространена гиперплазия эндометрия?
Гиперплазия эндометрия встречается редко. Им страдают примерно 133 из 100 000 женщин.
У кого может быть гиперплазия эндометрия?
Женщины в перименопаузе или менопаузе более подвержены гиперплазии эндометрия. Это редко встречается у женщин моложе 35 лет. К другим факторам риска относятся:
Какие бывают типы гиперплазии эндометрия?
Врачи классифицируют гиперплазию эндометрия на основании видов клеточных изменений в слизистой оболочке эндометрия.Типы гиперплазии эндометрия включают:
- Простая гиперплазия эндометрия (без атипии): Этот тип гиперплазии эндометрия имеет нормальные на вид клетки, которые вряд ли станут злокачественными. Это состояние может улучшиться без лечения. В некоторых случаях помогает гормональная терапия.
- Простая или сложная атипичная гиперплазия эндометрия: Это предраковое состояние вызывает чрезмерный рост аномальных клеток. Без лечения увеличивается риск рака эндометрия или матки.
Симптомы и причины
Что вызывает гиперплазию эндометрия?
Женщины, у которых развивается гиперплазия эндометрия, вырабатывают слишком много эстрогена и недостаточно прогестерона. Эти женские гормоны играют важную роль при менструации и беременности. Во время овуляции эстроген утолщает эндометрий, а прогестерон подготавливает матку к беременности.Если не происходит зачатия, снижается уровень прогестерона. Капля прогестерона заставляет матку терять слизистую оболочку во время менструального цикла.
Женщины с гиперплазией эндометрия вырабатывают мало прогестерона, если вообще вырабатывают его. В результате матка не теряет слизистую оболочку эндометрия. Вместо этого подкладка продолжает расти и утолщаться.
Кроме того, ожирение способствует повышению уровня эстрогена. Жировая ткань (жировые отложения в брюшной полости и теле) может преобразовывать гормоны, производящие жир, в эстроген.Вот как ожирение способствует повышенному уровню циркулирующего эстрогена и увеличивает риск гиперплазии эндометрия.
Каковы симптомы гиперплазии эндометрия?
У женщин с гиперплазией эндометрия могут наблюдаться:
Диагностика и тесты
Как диагностируется гиперплазия эндометрия?
Многие состояния могут вызвать аномальное кровотечение.Чтобы определить, что вызывает симптомы, ваш лечащий врач может назначить один или несколько из следующих тестов:
- Ультразвук: Трансвагинальное ультразвуковое исследование использует звуковые волны для получения изображений матки. По изображениям видно, толстая ли подкладка.
- Биопсия: При биопсии эндометрия берут образцы ткани из слизистой оболочки матки. Патологи изучают клетки, чтобы подтвердить или исключить рак.
- Гистероскопия: Ваш врач использует тонкий инструмент с подсветкой, называемый гистероскопом, чтобы исследовать шейку матки и заглянуть внутрь матки.Ваш врач может выполнить эту процедуру вместе с дилатацией и выскабливанием (D&C) или биопсией. Наиболее выгодно сочетать это с визуально направленным расширением и выскабливанием эндометрия. С помощью гистероскопии ваш врач может увидеть аномалии в полости эндометрия и провести прицельную (направленную) биопсию любых подозрительных участков.
Ведение и лечение
Каковы осложнения гиперплазии эндометрия?
Все типы гиперплазии могут вызвать аномальное и сильное кровотечение, которое может вызвать анемию.Анемия развивается, когда в вашем организме не хватает эритроцитов, богатых железом.
При отсутствии лечения атипичная гиперплазия эндометрия может перейти в злокачественную опухоль. Рак эндометрия или матки развивается примерно у 8% женщин с нелеченой простой атипичной гиперплазией эндометрия. Около 30% женщин со сложной атипичной гиперплазией эндометрия, не получающих лечения, заболевают раком.
Как лечить или лечить гиперплазию эндометрия?
Если у вас повышенный риск рака из-за атипичной гиперплазии эндометрия, ваш лечащий врач может порекомендовать гистерэктомию для удаления матки.После гистерэктомии нельзя забеременеть. Многие люди видят улучшение симптомов при менее инвазивном лечении прогестином. Прогестин бывает разных форм:
Профилактика
Как предотвратить гиперплазию эндометрия?
Определенные шаги могут снизить ваши шансы на развитие гиперплазии эндометрия:
- Используйте прогестерон вместе с эстрогеном после менопаузы (если вы принимаете гормональную терапию).
- Примите противозачаточные таблетки.
- Бросить курить.
- Поддерживайте здоровый вес.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с гиперплазией эндометрия?
Гиперплазия эндометрия хорошо поддается лечению прогестином.Атипичная гиперплазия эндометрия может привести к раку эндометрия или матки. Ваш лечащий врач может порекомендовать более частое прямое (гистероскопическое) обследование или гистерэктомию, чтобы снизить риск рака.
Жить с
Когда мне следует позвонить врачу?
Вы должны позвонить своему врачу, если у вас возникли проблемы:
Какие вопросы я должен задать своему врачу?
Если у вас гиперплазия эндометрия, вы можете спросить своего врача:
- Почему у меня гиперплазия эндометрия?
- Какой у меня тип гиперплазии эндометрия?
- Подвержен ли я повышенному риску рака эндометрия или матки? Если да, то как я могу снизить этот риск?
- Если у меня избыточный вес, могу ли меня направить к консультанту по контролю веса?
- Как лучше всего лечить мой тип гиперплазии эндометрия?
- Каковы риски лечения и побочные эффекты?
- Есть ли у членов моей семьи риск развития гиперплазии эндометрия? Если да, то что они могут сделать, чтобы снизить этот риск?
- Какой вид последующего ухода мне потребуется после лечения?
- Стоит ли обращать внимание на признаки осложнений?
Записка из клиники Кливленда
Гиперплазия эндометрия — это состояние, вызывающее аномальное маточное кровотечение.Эти симптомы могут вызывать дискомфорт и мешать. Многие женщины находят облегчение после лечения прогестиновыми гормонами. Женщины с атипичной гиперплазией эндометрия имеют более высокий риск развития рака матки. Гистерэктомия купирует симптомы и снижает риск рака. Поговорите со своим врачом о наиболее подходящем для вас лечении.
Что это такое, процедура, побочные эффекты и результаты
Обзор
Что такое биопсия эндометрия?
Биопсия эндометрия — это медицинская процедура, при которой небольшой кусочек ткани слизистой оболочки матки (эндометрия) удаляется для исследования под микроскопом.Удаленная ткань исследуется на наличие рака или любых других клеточных аномалий.
Почему проводится биопсия эндометрия?
Биопсия эндометрия проводится, чтобы помочь врачу выяснить причину проблем, ведущих к обильному или нерегулярному кровотечению. Это наиболее распространенный тест для диагностики рака эндометрия. Хотя это простая офисная процедура, ее должен выполнять поставщик, имеющий опыт проведения теста. Биопсия также позволяет вашему врачу проверить, сбалансирован ли уровень гормонов эндометрия в вашем организме.
Кому может потребоваться биопсия эндометрия?
Биопсию эндометрия обычно делают женщинам старше 35 лет. Беременным женщинам это делать нельзя. Иногда биопсия будет сделана женщине, у которой возникли проблемы с беременностью, чтобы увидеть, связано ли бесплодие с проблемой с эндометрием.
Какие симптомы могут указывать на необходимость биопсии эндометрия?
Если у вас есть что-либо из следующего, ваш врач может порекомендовать биопсию эндометрия:
- Обильные или очень продолжительные менструальные периоды.
- Нерегулярные менструации.
- Кровотечение после менопаузы.
- Аномальное кровотечение у женщин, принимающих тамоксифен, лекарство от рака груди.
- Утолщение слизистой оболочки матки, определенное на УЗИ.
Детали теста
Как проводится биопсия эндометрия?
Биопсия эндометрия обычно выполняется в кабинете врача.Чаще всего это делается без анестезии. Вы будете поставлены ступнями в стремена.
Ваш врач вставит расширитель во влагалище, чтобы держать его открытым, чтобы можно было увидеть шейку матки (аналогично мазку Папаниколау). Затем шейку матки очистят специальным раствором. Другой инструмент может использоваться для удержания шейки матки в неподвижном состоянии, в то время как очень тонкая всасывающая трубка вводится в матку для сбора образца ткани. Затем ткань будет отправлена патологу для анализа клеток.
Вам будет рекомендовано не использовать тампоны, спринцеваться и не заниматься половым актом в дни после теста. Некоторые медицинские работники также могут попросить вас воздержаться от плавания, посещения гидромассажной ванны или ванн в течение примерно недели после процедуры. Ваш врач обсудит с вами точные инструкции после процедуры.
Во время и после процедуры могут возникать спазмы, похожие на менструальные спазмы. Вам могут назначить безрецептурные болеутоляющие, такие как ибупрофен или ацетаминофен, чтобы облегчить боль.
Вся процедура обычно занимает от пяти до 15 минут.
Результаты и дальнейшие действия
Каковы преимущества биопсии эндометрия?
Биопсия эндометрия — наиболее распространенный и точный тест, используемый для диагностики рака эндометрия.Лаборатория должна получить результаты примерно через неделю. Ваш врач поделится с вами результатами и предложит план лечения в зависимости от результатов.
Синдром поликистозных яичников (СПКЯ) и лечение
Обзор
Что такое синдром поликистозных яичников?
Женщины с синдромом поликистозных яичников (СПКЯ) имеют гормональный дисбаланс, который мешает нормальным репродуктивным процессам.СПКЯ обычно начинается в период полового созревания и ассоциируется с нерегулярными менструациями и другими симптомами, связанными с гормонами.
Наиболее тревожными проблемами при СПКЯ являются рост бесплодия, риск развития диабета 2 типа и сердечно-сосудистых заболеваний, а также более высокий риск развития рака эндометрия (матки) в раннем возрасте.
Симптомы и причины
Что вызывает синдром поликистозных яичников?
Исследования продолжаются, чтобы раскрыть причину СПКЯ.Есть данные, которые показывают связь между определенными формами СПКЯ и семейным анамнезом, предполагая генетическую основу этого состояния.
Каковы симптомы синдрома поликистозных яичников?
- Нерегулярные менструации или их отсутствие вообще
- Пониженная частота или полное отсутствие овуляции, что приводит к проблемам с бесплодием
- Ожирение, часто характеризующееся увеличением веса верхней части тела и живота
- Жирная кожа и волосы и стойкие прыщи в зрелом возрасте
- Аномальный рост волос по мужскому типу (растительность на лице, обильный рост волос на руках, груди и животе)
- Склонность к развитию сахарного диабета 2 типа
Диагностика и тесты
Как диагностируется синдром поликистозных яичников?
В большинстве случаев диагноз можно диагностировать путем тщательной оценки вашей истории болезни и симптомов, а также медицинского осмотра.Для измерения уровня различных гормонов может потребоваться анализ крови. В некоторых случаях ультразвуковое исследование яичников может помочь с диагностикой.
Ведение и лечение
Как лечится синдром поликистозных яичников?
Хотя СПКЯ можно лечить с помощью лекарств, лечение часто сильно зависит от ваших целей и ваших симптомов.
Если вы хотите забеременеть, вам может потребоваться помощь в виде пероральных или инъекционных препаратов для лечения бесплодия. Если вы не хотите забеременеть, вы можете подумать о противозачаточных таблетках, чтобы предотвратить беременность и регулировать менструальный цикл. Сроки также можно регулировать с помощью гормона прогестерона.
Существует также вариант негормонального лечения — лекарства, обычно применяемые при диабете. Даже если у вас нет диабета, это лекарство может помочь восстановить фертильность и помочь с потерей веса.
Другие симптомы, такие как нежелательный рост волос, угри, ожирение и диабет, должны лечиться специалистами в этих областях. Противозачаточные таблетки часто помогают при лечении роста волос и прыщей.
Вам следует обсудить конкретные варианты лечения со своим врачом.
Профилактика
Как предотвратить синдром поликистозных яичников?
Профилактика СПКЯ неизвестна.Однако благодаря правильному питанию и контролю веса многие женщины с СПКЯ могут избежать развития диабета и сердечно-сосудистых заболеваний.
Жить с
Как я могу повысить свои шансы на зачатие, если у меня синдром поликистозных яичников?
Хотя конкретные вопросы фертильности следует решать с врачом, есть несколько общих рекомендаций по уходу за здоровьем, которые могут повысить ваши шансы забеременеть:
- Фолиевая кислота (400 мкг.добавки в день с помощью диеты, богатой фолиевой кислотой, включая листовые зеленые овощи, сушеные бобы, печень и цитрусовые)
- Ограничьте потребление кофеина (менее двух напитков с кофеином в день).
- Правильно питайтесь (здоровая, сбалансированная диета).
- Делайте упражнения и поддерживайте здоровый вес. Придерживайтесь обычного режима упражнений, от 20 до 30 минут в день, 4-5 раз в неделю.
Эта информация предоставлена вашим врачом, а также Медицинским журналом Кливлендской клиники и Клиническим центром специализированного женского здоровья Кливленда.Эта информация не предназначена для замены медицинского заключения и медицинского заключения врача.
Как это работает, риски и преимущества
Что такое Депо-Провера®?
Депо-Провера® (депо ацетат медроксипрогестерона) — это инъекционный метод контрацепции для женщин. Это лекарство, которое обычно называют прививкой депо или противозачаточной инъекцией, вводят вам в руку или ягодицы. Он содержит уколы типа гормона прогестерона Depo-Provera®, обеспечивающие защиту от беременности на срок до 14 недель, хотя обычно вам нужно делать уколы каждые 12 недель.
Хотя Депо-Провера® эффективно предотвращает беременность, он не защищает от инфекций, передаваемых половым путем (ИППП). Важно по-прежнему использовать барьерные средства защиты (презервативы) для предотвращения ИППП.
Как работает Depo-Provera®?
Шот Depo-Provera® воздействует на овуляцию — часть репродуктивного цикла, когда яйцеклетка выходит из яичника женщины — и сгущает цервикальную слизь, что препятствует успешному попаданию сперматозоидов в яйцеклетку.
Укол вводится в вашу мышцу (часто в руку или ягодицы), и ее необходимо делать примерно каждые 12 недель или три месяца.
Чем Депо-Провера® отличается от других видов контроля над рождаемостью?
Этот инъекционный тип контроля над рождаемостью имеет несколько отличий от других форм контроля над рождаемостью. В отличие от оральных контрацептивов, вам не нужно ежедневно ничего делать с противозачаточной вакциной. Вы будете получать прививку от врача каждые три месяца и, кроме соблюдения графика своевременной вакцинации, вам не нужно ничего делать, чтобы предотвратить беременность.
Где я могу получить Depo-Provera®?
Этот тип контроля над рождаемостью представляет собой лекарство, отпускаемое по рецепту, которое должен заказывать ваш поставщик медицинских услуг (часто ваш акушер / гинеколог или поставщик женского здоровья). Во многих случаях укол делается в офисе вашего поставщика медсестрой или медсестрой, которая может прийти к вам домой. Существует другая марка противозачаточных прививок, которые пациенты могут вводить дома. Этот укол называется Depo-subQ Provera 104. В отличие от укола Depo-Provera®, который вы можете получить в офисе своего провайдера, эта версия не требует проникновения в вашу мышечную ткань.Ваш медработник научит вас, как правильно делать себе укол, прежде чем вы начнете делать это самостоятельно. В настоящее время не существует дженериков этого лекарства. Из соображений стоимости многие пациенты планируют внутримышечные инъекции, которые делают медсестры.
Как используется Depo-Provera®?
Первая инъекция Депо-Провера® обычно делается в течение первых семи дней после начала менструального цикла. Однако его можно назначить в другое время, если вы и ваш лечащий врач уверены, что вы не беременны.Ваш врач может попросить вас пройти тест на беременность перед прививкой.
После того, как врач сделал вам прививку, никаких дополнительных действий для предотвращения беременности не требуется. С Depo-Provera® вы должны получать повторную инъекцию каждые три месяца (12 недель), чтобы оставаться полностью защищенными. Важно придерживаться графика съемки. Вы не должны опаздывать на прививку Depo-Provera® более чем на две недели. Если вы опоздали или пропустили прививку, вы можете забеременеть. При необходимости вы можете прийти раньше, чем через 12 недель.Поговорите со своим врачом о наилучшем времени для прививки и о рисках пропустить прививку.
Как скоро Depo-Provera® заработает?
Вы сразу же защищены после первой инъекции Депо-Провера®, если вы получили ее во время менструального цикла. Если его вводят в другое время цикла, возможно, вам придется подождать от недели до 10 дней перед половым актом без презерватива, чтобы предотвратить беременность.
Насколько эффективен Депо-Провера®?
ЭффективностьDepo-Provera® в предотвращении беременности составляет 96%, а это означает, что на каждые 100 женщин ежегодно происходит около четырех незапланированных беременностей.Женщины, подвергающиеся наибольшему риску случайной беременности во время приема противозачаточных инъекций, включают более молодых женщин, например подростков (подростков). Обычно это связано с человеческой ошибкой, например, если вы не успели сделать снимок вовремя или промахнулись. ВМС (торговые марки ParaGard®, Mirena®, Skyla®) и имплантаты, устанавливаемые в плечо (Nexplanon®), считаются наиболее эффективными формами контрацепции.
Может ли любая женщина использовать Депо-Провера®?
Большинство женщин могут безопасно использовать Депо-Провера®. Однако не всем рекомендуется делать противозачаточные прививки.Женщины, у которых есть определенные условия, не могут быть хорошими кандидатами на прививку для контрацепции. Эти условия включают:
Поговорите со своим лечащим врачом о своей полной истории болезни при рассмотрении вопроса о противозачаточной прививке.
Есть ли побочные эффекты, связанные с Депо-Провера®?
Depo-Provera может вызвать ряд побочных эффектов, в том числе:
Вам следует поговорить со своим лечащим врачом о любых возможных побочных эффектах Депо-Провера®.
Большинство из этих побочных эффектов встречаются нечасто. Изменения в менструальном цикле — наиболее частый побочный эффект, с которым сталкиваются женщины. У вас могут возникнуть нерегулярные кровотечения или кровянистые выделения. После года использования около 50% женщин перестают меняться. По медицинским показаниям не обязательно иметь месячные каждый месяц, чтобы быть здоровым. Периоды обычно возвращаются, когда вы перестаете говорить о кадре.
Могу ли я забеременеть после прекращения приема Депо-Провера®?
После приема Депо-Провера® можно забеременеть.Вы можете забеременеть через 12–14 недель после последней прививки. Кроме того, после прекращения приема этого типа контрацепции на зачатие может уйти год или два. Если вы планируете забеременеть в следующем году, возможно, вы не захотите начинать принимать противозачаточные вакцины.
Помните, вы также можете забеременеть, если пропустите дозу противозачаточной вакцины или если уже поздно.
Защищает ли Depo-Provera® от болезней, передающихся половым путем?
Противозачаточная прививка не защищает вас от инфекций, передаваемых половым путем (ИППП).Чтобы защитить себя от ИППП, используйте мужской и / или женский презерватив каждый раз, когда вы и ваш партнер занимаетесь сексом.
Каковы преимущества использования Depo-Provera®?
Использование Depo-Provera® дает несколько преимуществ, в том числе:
- Не нужно забывать принимать его каждый день или использовать перед сексом.
- Обеспечивает долгосрочную защиту, если вам сделают прививку вовремя (каждые три месяца).
- Не мешает сексуальной активности.
- Очень эффективен.
Каковы недостатки использования Depo-Provera®?
Ваш лечащий врач обсудит недостатки этого метода контроля рождаемости, прежде чем вы сделаете первую прививку. К этим недостаткам можно отнести:
- Может вызывать нежелательные побочные эффекты.
- Не защищает от инфекций, передаваемых половым путем (ИППП).
- Может вызвать нарушение менструального цикла.
- Вам необходимо прекратить прием Депо-Провера® на несколько месяцев раньше срока, если вы планируете забеременеть.
- Вам необходимо регулярно посещать офис вашего врача для инъекций. Некоторым женщинам это становится неудобно.
Записка из клиники Кливленда
Важно подобрать правильные противозачаточные средства, соответствующие вашему образу жизни и целям. Обсудите со своим врачом такие факторы, как частота приема противозачаточных средств и ваши планы на будущие беременности. Некоторые варианты, например противозачаточные уколы, подходят людям, которые не хотят принимать ежедневные противозачаточные средства.Тем не менее, вы должны придерживаться графика прививок, когда принимаете Depo-Provera®. Поговорите со своим врачом о плюсах и минусах противозачаточной вакцины, чтобы решить, подходит ли она вам.
Гиперплазия эндометрия | ACOG
Ячейки : Наименьшие элементы конструкции в теле. Клетки — это строительные блоки для всех частей тела.
Сахарный диабет : Состояние, при котором уровень сахара в крови слишком высок.
Расширение и кюретаж (D&C) : процедура, при которой открывается шейка матки, чтобы можно было удалить ткань матки с помощью инструмента, называемого кюреткой.
Яйцо : женская репродуктивная клетка, вырабатываемая яичниками и высвобождающаяся из них. Также называется яйцеклеткой.
Биопсия эндометрия : процедура, при которой небольшое количество ткани, выстилающей матку, удаляется и исследуется под микроскопом.
Гиперплазия эндометрия : Состояние, при котором слизистая оболочка матки становится слишком толстой.
Внутриэпителиальная неоплазия эндометрия (EIN) : предраковое состояние, при котором участки слизистой оболочки матки становятся слишком толстыми.
Эндометрий : слизистая оболочка матки.
Эстроген : женский гормон, вырабатываемый яичниками.
Гормональная терапия : Лечение, при котором эстроген и часто прогестин используются для облегчения симптомов, которые могут возникнуть во время менопаузы.
Гормоны : Вещества, вырабатываемые в организме для контроля функций клеток или органов.
Гистерэктомия : Операция по удалению матки.
Гистероскопия : процедура, при которой телескоп с подсветкой вводится в матку через шейку матки для осмотра внутренней части матки или выполнения операции.
Внутриматочная спираль (ВМС) : небольшое устройство, которое вставляется и оставляется внутри матки для предотвращения беременности.
Менопауза : время, когда менструальный цикл женщины прекращается навсегда. Менопауза подтверждается после 1 года отсутствия менструации.
Менструальный цикл : ежемесячный процесс изменений, которые происходят, чтобы подготовить организм женщины к возможной беременности. Менструальный цикл определяется как первый день менструального кровотечения одного цикла до первого дня менструального кровотечения следующего цикла.
Менструальный цикл : ежемесячное выделение крови и тканей из матки.
Менструация : ежемесячное выделение крови и тканей из матки, которое происходит, когда женщина не беременна.
Ожирение : Состояние, характеризующееся чрезмерным содержанием жира в организме.
Акушер-гинеколог (акушер-гинеколог) : Врач со специальной подготовкой и образованием в области женского здоровья.
Яичники : Органы женщин, которые содержат яйцеклетки, необходимые для беременности, и вырабатывают важные гормоны, такие как эстроген, прогестерон и тестостерон.
Овуляция : время, когда яичник выпускает яйцеклетку.
Перименопауза : Период времени до наступления менопаузы.
Синдром поликистозных яичников (СПКЯ) : заболевание, которое приводит к гормональному дисбалансу, влияющему на месячные менструальные циклы женщины, овуляцию, способность забеременеть и обмен веществ.
Прогестерон : женский гормон, который вырабатывается в яичниках и подготавливает слизистую оболочку матки к беременности.
Прогестин : синтетическая форма прогестерона, аналогичная гормону, вырабатываемому организмом естественным путем.
Тамоксифен : препарат, блокирующий эстроген, иногда используемый для лечения рака груди.
Трансвагинальное ультразвуковое исследование : Тип ультразвукового исследования, при котором устройство вводится во влагалище.
Матка : мышечный орган женского таза. Во время беременности этот орган удерживает и питает плод. Также называется маткой.
Вагина : трубчатая структура, окруженная мускулами. Влагалище выходит из матки наружу тела.
Гиперплазия эндометрия | Симптомы, причины и лечение
После постановки диагноза гиперплазия эндометрия важно найти врача, который обсудит все доступные вам варианты.
Врачи Центра инновационной гинекологической помощи ® (CIGC ® ) являются специалистами в малоинвазивной гинекологической хирургии. Пациентам с диагнозом гиперплазия без атипии, которым требуется нехирургическое лечение, предлагаются лучшие доступные медицинские решения. С ними обращаются с такой же передовой и целенаправленной заботой, как и с пациентами с диагнозом гиперплазия с атипией, которым требуется хирургическое вмешательство.
Врачи CIGC — это специалисты по лапароскопической хирургии, посвятившие свою карьеру минимально инвазивному уходу за гинекологами.Кроме того, наша приверженность гинекологической хирургии означает, что мы работали с большим количеством случаев, более трудными случаями и использовали передовые методы и процедуры, изученные во время обширных учебных занятий. Мы стремимся выполнять даже самые сложные операции с низким уровнем осложнений.
Если вам действительно требуется гистерэктомия по поводу гиперплазии эндометрия, вы должны знать, что GYN — единственное лекарство, которое практикуют хирургические специалисты CIGC. Мы сотрудничаем с OBGYN, чтобы обеспечить пациентам наилучший уход.Увеличение хирургического объема важно для развития и поддержания хирургического опыта.
Хирурги CIGC не проводят открытую гистерэктомию пациентам с гиперплазией эндометрия. Известно, что открытые операции болезненны, сопряжены с относительно высоким риском осложнений и имеют длительный период восстановления. Хирурги CIGC также не проводят роботизированные операции. Операции, в которых процедура выполняется с помощью робототехники, чрезвычайно дороги и имеют высокий риск осложнений.
Специалисты, а не акушеры-гинекологи
Ваш акушер-гинеколог может быть хорошим врачом, но акушер-гинеколог — это универсал, а не хирург.Большая часть практики акушерства посвящена акушерскому уходу, поэтому ваш врач не набирает достаточно пациентов или практики, чтобы изучить лучшие хирургические методы. В среднем акушер-гинеколог выполняет от 10 до 15 гистерэктомий в год, в то время как наши хирурги в среднем проводят 400 операций в год. Поскольку для развития и поддержания хирургического опыта необходим тяжелый объем операции, легко понять, почему вам следует обратиться к хирургу CIGC для операции по поводу гиперплазии эндометрия.
В CIGC наши хирурги по лечению гиперплазии эндометрия выполняют большее количество случаев, рассматривают более широкий спектр типов случаев и проходят комплексное обучение передовым лапароскопическим методам.Независимо от того, делаете ли вы радикальную операцию или консервативную операцию по поводу гиперплазии эндометрия, когда вы ее делаете в CIGC, вы знаете, что работаете со специалистами, которые сосредоточены только на этом типе процедуры.
Используя передовую технику DualPortGYN ® , процедуры CIGC оставляют после себя минимальные косметические рубцы, более короткий период восстановления, составляющий всего несколько дней, и более низкий риск осложнений.
Риски, типы и методы лечения гиперплазии эндометрия
Гиперплазия эндометрия — это аномалия слизистой оболочки матки или эндометрия.В этом состоянии вы можете испытывать симптомы аномального маточного кровотечения, которое возникает в результате гормонального дисбаланса. Диагностическое обследование может показать, есть ли у вас атипичные клетки, что будет определять курс лечения.
ericsphotography / Getty ImagesЭндометрий
Ваш эндометрий — это то, что накапливается и выпадает каждый месяц в ответ на ваши регулярные циклические гормональные изменения. Это основной компонент ежемесячных менструальных выделений. Утолщение или разрастание слизистой оболочки матки в течение первой половины менструального цикла — это совершенно нормально.
Ваши яичники обычно вырабатывают эстроген и прогестерон в ответ на стимулирующие гормоны головного мозга. Это организованное и своевременное изменение и баланс эстрогена и прогестерона — вот что заставляет менструацию приходить регулярно, примерно каждые 28 дней.
Если наблюдается дисбаланс гормональной стимуляции эндометрия, может возникнуть отклонение от нормы. Это аномальное изменение представляет собой нерегулярное утолщение эндометрия и называется гиперплазией эндометрия.
Симптомы гиперплазии эндометрия
Симптомы аномального маточного кровотечения, такие как:
- Менструальное кровотечение более сильное, чем обычно
- Кровотечение между менструациями
- Кровотечение в постменопаузе
Аномальное маточное кровотечение является наиболее частым признаком того, что у вас может быть гиперплазия эндометрия. Важно обратиться к врачу, чтобы обсудить эти изменения в вашем кровотечении.Затем ваш врач может решить, необходимы ли дальнейшие исследования и оценка.
Причины
Гиперплазия эндометрия вызвана гормональным дисбалансом, а именно относительным избытком эстрогена по сравнению с прогестероном. Эстроген — это гормон, который отвечает за нормальное утолщение эндометрия в течение первой половины менструального цикла.
Когда ваш эндометрий сбалансирован правильным количеством прогестерона, он нарастает, но затем истончается, не допуская чрезмерного аномального роста.При относительном избытке эстрогена слизистая оболочка чрезмерно стимулируется и продолжает утолщаться. Со временем на этой утолщенной подкладке начинают развиваться аномальные изменения.
Факторы риска
Состояния, вызывающие избыток эстрогена, которые могут привести к гиперплазии эндометрия, включают:
Ожирение
Жировая ткань превращает другие гормоны в эстроген. Это приводит к дополнительному эстрогену, который стимулирует слизистую оболочку матки, в дополнение к нормальному циклическому эстрогену, вырабатываемому яичниками.Если ваш ИМТ превышает 35, у вас значительно повышается риск развития гиперплазии эндометрия по сравнению с вами при идеальной массе тела.
ановуляция
Может быть несколько причин, по которым у вас может не произойти овуляция. Если вы не овулируете, ваш яичник не будет увеличивать выработку прогестерона. Это повышение прогестерона необходимо для того, чтобы слизистая оболочка матки потеряла сознание. Другими словами, у вас не будет менструации.
В некоторых типах ановуляторных циклов это отсутствие резкого увеличения прогестерона приводит к относительному избытку эстрогена.Этот несбалансированный эстроген приводит к аномальному утолщению эндометрия. В конце концов, у вас будет аномальное маточное кровотечение.
Типичные образцы кровотечений при этом типе ановуляции включают нерегулярные и обильные менструации или кровотечения между менструациями. К распространенным причинам этого типа гормонального дисбаланса относятся:
Экзогенные гормоны
Очевидно, что прием заместительной эстрогена повысит уровень эстрогена по сравнению с уровнем прогестерона.Вот почему, если у вас все еще есть матка, вам необходимо принять прогестин в какой-либо форме (прогестерон), чтобы предотвратить чрезмерную стимуляцию эндометрия при приеме эстрогена.
Еще один гормональный препарат, который может вызвать аномальное утолщение эндометрия — Тамоксифен. Тамоксифен — это препарат, который называется селективным модулятором рецепторов эстрогена или SERM. SERM — это препараты, которые по-разному воздействуют на чувствительные к эстрогену части вашего тела.
Тамоксифен часто используется при лечении гормоночувствительного рака груди, поскольку он противодействует воздействию эстрогена в ткани груди.Однако тамоксифен стимулирует рецепторы эстрогена в слизистой оболочке матки, поэтому он действует как эстроген и может вызвать гиперплазию эндометрия.
Если вы принимаете заместительную гормональную терапию или тамоксифен и у вас развивается аномальное маточное кровотечение, очень важно, чтобы вы обратились к врачу и прошли обследование.
Эстроген-продуцирующие опухоли яичников
Гормонопродуцирующие опухоли — не очень частая причина гиперплазии эндометрия. Однако есть определенные (обычно доброкачественные) опухоли яичников, которые производят избыток эстрогена.
Диагностика
Когда вы обратитесь к врачу по поводу аномального маточного кровотечения, скорее всего, вам сделают биопсию слизистой оболочки матки. Ваш врач может порекомендовать либо офисную биопсию эндометрия, либо небольшую хирургическую процедуру, называемую гистероскопией с выскабливанием или забором эндометрия.
Биопсия эндометрия
Это очень распространенная гинекологическая процедура в офисе. В целом переносится очень хорошо. Ожидание и беспокойство по поводу процедуры часто намного хуже, чем сама биопсия.
Если вам нужна биопсия эндометрия, неплохо принять 600 мг ибупрофена и немного перекусить примерно за час до процедуры. Вы можете взять с собой небольшой теплый компресс или пластырь, который также поможет свести к минимуму спазмы во время и после процедуры. Ваш врач может даже дать вам один во время биопсии.
Подготовка к биопсии такая же, как и для обычного мазка Папаниколау. После установки расширителя врач очистит шейку матки мягким антисептиком.Скорее всего, ваш врач поместит зажим, чтобы удерживать шейку матки на месте, пока вводится небольшой аспиратор.
Вероятно, вы испытаете некоторый дискомфорт. Вы не почувствуете ничего острого, но у вас будут спазмы. Дискомфорт может варьироваться от легких периодических спазмов до сильных спазмов, подобных ранним схваткам.
Хорошая новость заключается в том, что процедура довольно быстрая и обычно длится менее одной минуты. Прием ибупрофена перед процедурой и использование теплого компресса во время процедуры определенно помогает минимизировать боль.
Гистероскопия
Ваш врач может предложить вам пройти гистероскопию и забор образцов эндометрия вместо биопсии эндометрия. Это хирургическая процедура в тот же день, и в некоторых гинекологических практиках она также выполняется в офисе, а не в операционной.
Преимущество гистероскопии заключается в том, что она позволяет вашему врачу непосредственно наблюдать за слизистой оболочкой матки, гарантируя, что все области эндометрия взяты надлежащим образом. Могут быть определенные ситуации, в которых ваш врач может предложить эту немного более инвазивную процедуру.
Гиперплазию эндометрия невозможно диагностировать с помощью анализа крови или УЗИ. Однако возможно, что ваш врач может порекомендовать определенные анализы крови, чтобы исключить другие причины аномального маточного кровотечения.
Также возможно, что ваш врач может назначить трансвагинальное УЗИ органов малого таза, чтобы помочь в диагностике причины аномального маточного кровотечения.
Гиперплазия эндометрия может быть диагностирована только после того, как ваш эндометрий был взят патологом и обследован под микроскопом.
Типы
Когда патологоанатом смотрит на образец вашего эндометрия под микроскопом, он обращает особое внимание на изменения в двух компонентах эндометрия, железах и поддерживающей ткани, называемой стромой.
Гиперплазия эндометрия диагностируется, когда желез относительно стромы больше, чем в нормальном пролиферативном или циклическом эндометрии.
Затем патолог прокомментирует, есть ли в этом аномально утолщенном эндометрии атипичные клетки, что приводит к двум классификациям гиперплазии эндометрия:
- Гиперплазия без атипии
- Атипичная гиперплазия
Гиперплазия эндометрия не является раком эндометрия, но считается предраковым состоянием.Фактически, в некоторых случаях значительной атипичной гиперплазии уже может присутствовать рак эндометрия на очень ранней стадии.
Лечение
Очень важно внимательно следить за любой гиперплазией эндометрия или лечить ее. Курс лечения будет зависеть от того, есть ли атипия.
Гиперплазия эндометрия без атипии
Когда нет атипичных клеток, вероятность того, что гиперплазия эндометрия в конечном итоге перерастет в рак эндометрия, очень маловероятна.Имеющиеся данные свидетельствуют о том, что только около 5% женщин с гиперплазией эндометрия без атипии заболевают раком эндометрия. Также вероятно, что этот тип гиперплазии эндометрия пройдет сам по себе со временем.
Целевые факторы риска
Первая линия лечения — это поиск факторов риска, которые можно изменить. Например, если у вас значительно избыточный вес или вы страдаете ожирением, потеря веса поможет уменьшить избыток эстрогена, вырабатываемого жировыми клетками.Это позволит слизистой оболочке матки восстановить себя.
Точно так же, если вы принимаете заместительную гормональную терапию, вашему врачу может потребоваться скорректировать дозу или порекомендовать вам прекратить ее использование.
Прогестерон
Ваш врач может порекомендовать использовать прогестиновые препараты, чтобы противодействовать загущающему эффекту избытка эстрогена на эндометрий. Причины, по которым ваш врач может предложить вам лечение прогестероном, включают:
- Наблюдение и изменение образа жизни не помогло
- У вас аномальное маточное кровотечение
- Вы хотите максимально быстрый результат
Для лечения гиперплазии эндометрия без атипии предлагаются два типа прогестерона: пероральный прогестерон или прогестерон-содержащая ВМС.Имеются данные в пользу использования левоноргестрела ВМС (Мирена).
Если ваш ИМТ превышает 35, более вероятно, что лечение прогестероном не будет эффективным, если вы также не похудеете. Вам следует обсудить со своим врачом, какой вид лечения прогестероном лучше всего подходит для вас.
Независимо от того, выберете ли вы наблюдение или лечение прогестероном, вам необходимо будет тщательно контролировать интервальный забор эндометрия, чтобы убедиться, что гиперплазия эндометрия исчезла и не вернется.
Гистерэктомия
Эксперты говорят, что гистерэктомию не следует предлагать как вариант лечения первой линии при гиперплазии эндометрия без атипии из-за общей эффективности лечения прогестероном и низкого риска развития рака эндометрия.
Однако эксперты сходятся во мнении, что существуют определенные ситуации, в которых гистерэктомия может быть наиболее подходящим вариантом лечения для женщин, у которых закончились роды. Ваш врач может порекомендовать гистерэктомию, если:
- Во время наблюдения у вас развилась атипичная гиперплазия
- Гиперплазия не улучшается после 12 месяцев лечения прогестероном
- У вас сильное ненормальное кровотечение
- У вас снова развивается гиперплазия эндометрия после успешного лечения
- Вы не хотите проходить повторную биопсию эндометрия, необходимую при лечении прогестероном.
Гиперплазия эндометрия с атипией
Риск развития рака эндометрия гораздо выше, если у вас гиперплазия с атипией. Руководство немного более агрессивно из-за повышенного риска. Фактически, эксперты рекомендуют гистерэктомию в качестве лечения первой линии при атипичной гиперплазии у женщин, у которых закончились роды.
Если у вас была диагностирована атипичная гиперплазия, и вы все еще планируете попытаться забеременеть, вас, скорее всего, будут лечить прогестероном, предпочтительно левоноргестреловой ВМС.
У вас будет более частый забор эндометрия, чтобы гарантировать адекватное лечение атипичной гиперплазии. Ваш врач, скорее всего, порекомендует вам обратиться к специалисту по фертильности и как можно скорее завершить вынашивание ребенка.
Вероятно, ваш врач порекомендует вам сделать гистерэктомию после того, как вы закончите рожать детей, из-за высокой вероятности рецидива атипичной гиперплазии эндометрия.
.
